Thuốc giảm đau hạ sốt; chống viêm không steroid
Xem thêm : Thuốc hạ sốt giảm đau: phân loại và nguyên tắc sử dụng
1 Thuốc kháng viêm không steroid là gì?
Thuốc kháng viêm không steroid (Non Steroidal anti inflammatory drugs hay còn gọi là NSAIDs) là nhóm thuốc không có steroid trong cấu trúc, có tác dụng giảm đau, hạ sốt và chống viêm. Một số thuốc trong nhóm còn có tác dụng ức chế kết tập tiểu cầu, góp phần phòng ngừa hình thành huyết khối. Và không phải thuốc nào cũng có đầy đủ tác dụng như vậy.
===> Xem thêm bài viết: Thuốc giảm đau hạ sốt; chống viêm không steroid là gì? cơ chế tác dụng và nhóm thuốc trên lâm sàng

1.1 Cơ chế hoạt động
Tóm tắt:
Cơ chế tác dụng chính của NSAIDs là ức chế enzym cyclooxygenase (COX), enzym cần thiết để chuyển acid arachidonic thành các eicosanoid như prostaglandin, thromboxane và prostacyclin. Việc giảm tổng hợp các chất này tạo nên tác dụng điều trị của thuốc. Cụ thể, prostaglandin tham gia vào quá trình viêm, gây đau và làm tăng điểm đặt nhiệt ở vùng dưới đồi (hạ sốt), còn thromboxane liên quan đến kết tập tiểu cầu.
Có hai isoenzyme của COX là COX-1 và COX-2. COX-1 được biểu hiện thường xuyên và có vai trò bảo vệ niêm mạc dạ dày, duy trì chức năng thận và hỗ trợ kết tập tiểu cầu. Ngược lại, COX-2 chủ yếu được cảm ứng trong quá trình viêm và là mục tiêu chính để tạo tác dụng chống viêm. Hầu hết NSAIDs ức chế cả hai loại nên vừa có tác dụng điều trị vừa gây tác dụng phụ, trong khi các thuốc chọn lọc COX-2 như celecoxib chủ yếu ức chế COX-2 nên giảm viêm mà ít ảnh hưởng đến dạ dày hơn.
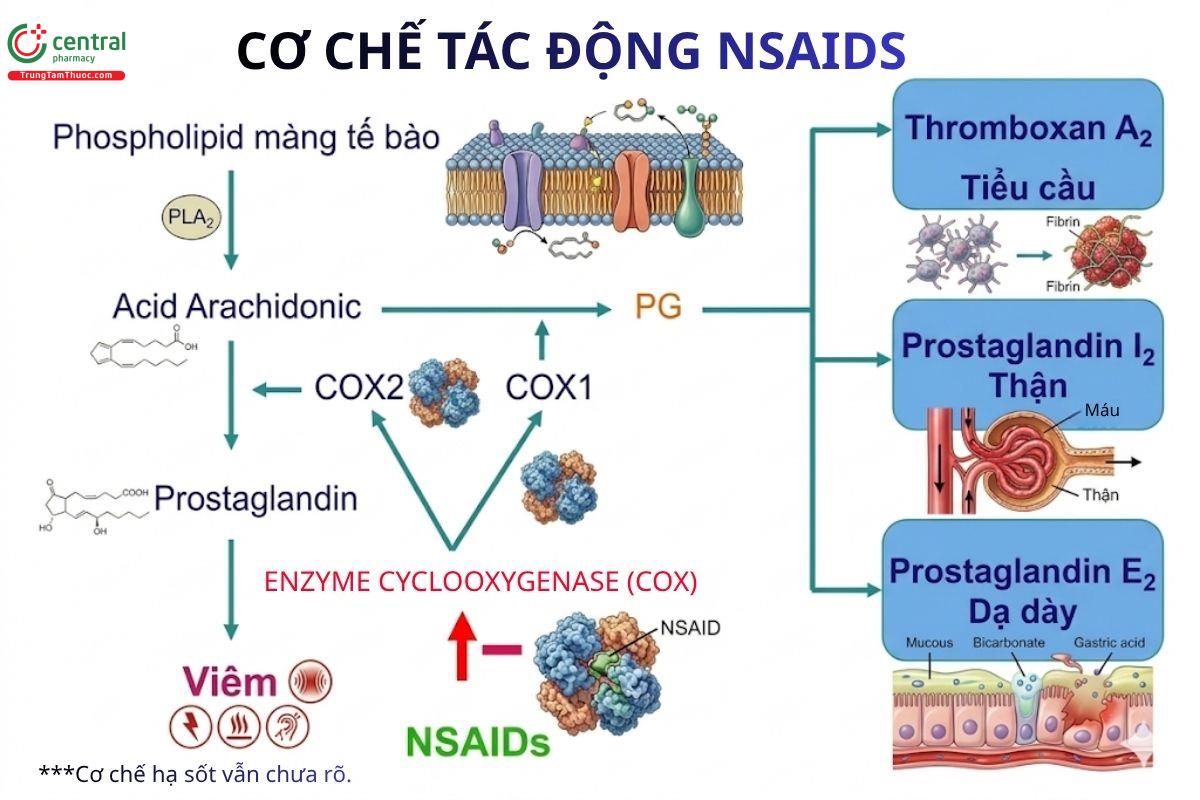
Chi tiết:
Cơ chế hoạt động của NSAIDs là ức chế enzyme cyclooxygenase (COX), enzyme tham gia vào quá trình sinh tổng hợp prostaglandin (PG) và thromboxane (TX). Đây là là những chất trung gian quan trọng gây sốt, đau và viêm.
Có 3 dạng đồng phân của enzyme COX, đó là COX-1, COX-2 và COX-3
- COX-1: COX-1 được tìm thấy trong tiểu cầu, mạch máu, tế bào trung mô, dạ dày, thận và các mô khác. COX-1 tham gia vào các chức năng sinh lý như bảo vệ niêm mạc dạ dày, chức năng thận và cầm máu.
- COX-2: Thường có mặt trong các mô bị viêm thông qua sự kích thích của cytokine, lipopolysaccharide (LPS) và TNF-α, và biểu hiện protein tăng lên tới 80% khi cảm ứng. Ngoài ra cũng có thể được tìm thấy trong các cơ quan khỏe mạnh với số lượng nhỏ hơn, bao gồm cả thận.
- COX-3: Đây là một biến thể ghép nối của bản sao COX-1 với chức năng vẫn chưa được hiểu rõ và đang được nghiên cứu
Cơ chế chống viêm, giảm đau
Acid arachidonic chủ yếu tồn tại dưới dạng Phospholipid phosphatidylcholine và phosphatidylethanolamine và được giải phóng khỏi màng tế bào bởi phospholipase A2 (PLA2).
Các enzyme COX có vai trò chuyển đổi acid arachidonic thành prostaglandin, prostacyclin và thromboxane. Đầu tiên, dưới tác động của enzym COX, acid arachidonic được chuyển thành prostaglandin G2 (PGG2) rồi prostaglandin H2 (PGH2). Sau đó PGH2 được chuyển hóa thành nhiều dạng PG khác nhau, chẳng hạn như prostaglandin E2 (PGE2), prostaglandin D2 (PGD2), prostaglandin F2α (PGF2α), prostacyclin (PGI2) hoặc thromboxane A2 (TXA2) thông qua các isomerase đặc hiệu mô.
- PGE2 - Gây ra sốt (thông qua tác động lên vùng dưới đồi), đau (kích thích thụ thể đau gây đau nhức), viêm (tăng tính thấm thành mạch gây sưng phù).
- PGI2 (prostacyclin) - Chống kết tập tiểu cầu (chống huyết khối), giãn mạch
- TXA2 (thromboxane) - Tăng kết tập tiểu cầu (gây huyết khối), co mạch
- PGF2α - Gây co tử cung
Khi NSAIDs ức chế enzyme COX-1, COX-2, quá trình tổng hợp prostaglandin E2 từ đó làm giảm viêm và giảm đau.
Tuy nhiên, việc ức chế này cũng gây ra các tác dụng không mong muốn như:
- Giảm PGE2 (và PGI2) tại dạ dày làm giảm lưu lượng máu dạ dày, giảm tiết chất nhầy và HCO3-, đồng thời làm giảm quá trình sửa chữa và nhân lên của tế bào, mất tác dụng bảo vệ niêm mạc → gây viêm loét và xuất huyết dạ dày.
- Giảm PGI2 (và PGE2) tại thận làm giảm giãn mạch thận, giảm tưới máu → có thể gây suy thận, giữ nước và tăng huyết áp.
- Giảm TXA2 làm giảm kết tập tiểu cầu → tăng nguy cơ chảy máu.
Vì vậy khi ức chế chọn lọc COX-2 sẽ hạn chế các tác dụng phụ lên đường tiêu hoá, thận, máu.
Cơ chế hạ sốt
Cơ chế tác dụng hạ sốt nói chung chưa rõ. Có thể do Prostaglandin, cụ thể là PGE2 được tạo ra từ acid arachidonic có vai trò làm tăng điểm đặt nhiệt tại vùng dưới đồi, từ đó gây sốt. Khi NSAIDs ức chế COX, quá trình tổng hợp prostaglandin giảm, làm hạ điểm đặt nhiệt và dẫn đến tác dụng hạ sốt.
Cơ chế ức chế kết tập tiểu cầu
Thromboxane A2 được tạo ra từ acid arachidonic thông qua COX và có vai trò kích thích kết tập tiểu cầu, ngăn cản các cục máu đông hình thành. NSAIDs ức chế COX-1 làm giảm tổng hợp thromboxane A2 nên làm giảm kết tập tiểu cầu. Tác dụng này rõ rệt hơn ở aspirin do ức chế không hồi phục enzym COX, trong khi các NSAIDs khác ức chế hồi phục nên tác dụng ngắn hơn.1
1.2 Chỉ định
Hạ sốt.
Kháng viêm và giảm cơn đau từ nhẹ đến trung bình phát sinh từ nhiều nguyên nhân khác nhau như đau đầu, đau bụng kinh, đau nửa đầu , viêm xương khớp hoặc viêm khớp dạng thấp, bong gân và căng cơ, đau răng…

1.3 Tác dụng phụ
Thuốc chống viêm không steroid (NSAIDs) là một trong những nhóm thuốc được sử dụng rộng rãi nhất hiện nay. Tuy nhiên NSAIDs có liên quan đến gần 25% tổng số phản ứng thuốc bất lợi, trong đó kích ứng Đường tiêu hóa là vấn đề được báo cáo phổ biến nhất.
Tác dụng phụ thay đổi tùy theo từng loại thuốc ức chế COX được sử dụng. Tỷ lệ tử vong liên quan đến các thuốc này ước tính khoảng 21 ca trên/ 1 triệu người đối với NSAIDs và khoảng 24,8 ca/ 1 triệu người đối với aspirin liều thấp. Chúng ảnh hưởng đến niêm mạc dạ dày, thận, hệ tim mạch, huyết học, da liễu…
1.3.1 Tác dụng trên đường tiêu hóa
NSAIDs có thể gây tác dụng phụ trên cả đường tiêu hóa trên và dưới, từ kích ứng nhẹ đến biến chứng nặng như loét, chảy máu hoặc thủng dạ dày. Nguyên nhân có thể là do ức chế COX-1, ngăn cản việc tạo ra prostaglandin bảo vệ niêm mạc dạ dày có thể là do ức chế COX-1, ngăn cản việc tạo ra prostaglandin bảo vệ niêm mạc dạ dày.
Nguy cơ cao hơn ở người trên 65 tuổi, có tiền sử loét dạ dày tá tràng hoặc đang dùng steroid hay thuốc chống đông. Vì vậy cân nhắc việc sử dụng NSAID chọn lọc COX-2 là một lựa chọn thay thế ít rủi ro hơn.
Ở đường tiêu hóa trên, các triệu chứng thường gặp là khó tiêu, ợ nóng, buồn nôn và có thể tiến triển thành loét dạ dày tá tràng. Khi có chảy máu, điều trị bằng nội soi và thuốc ức chế bơm proton giúp giảm tử vong.
Ở đường tiêu hóa dưới, các triệu chứng xuất hiện ở 75% bệnh nhân dùng NSAID, bệnh nhân có thể bị loét, chảy máu hoặc tắc ruột. Điều trị luôn gồm ngừng thuốc và can thiệp nội soi khi cần. Celecoxib ít gây tác dụng phụ tiêu hóa hơn, đặc biệt khi dùng kèm PPI.
Việc diệt Helicobacter pylori trước khi dùng NSAID giúp giảm nguy cơ loét đường tiêu hóa trên và có thể hữu ích như một công cụ phòng ngừa.
1.3.2 Tác động lên hệ tim mạch
Nhìn chung nguy cơ tim mạch vẫn thấp hơn so với các tác dụng phụ trên đường tiêu hóa. NSAIDs không phải aspirin làm tăng nguy cơ các biến cố tim mạch như nguy cơ nhồi máu cơ tim, đột quỵ và tử vong do tim mạch. Nguy cơ này thấp ở người khỏe mạnh nhưng cao hơn ở bệnh nhân có bệnh tim từ trước.
FDA đã tăng cường cảnh báo về nguy cơ tim mạch của NSAIDs từ năm 2015. Nguy cơ nhồi máu cơ tim có thể xuất hiện sớm, đạt đỉnh sau khoảng 7 ngày dùng thuốc, tuy nhiên với celecoxib cần dùng liên tục khoảng 30 ngày. Đáng chú ý, nguy cơ này vẫn có thể kéo dài trong 3 tuần và 3,5 tháng sau khi ngừng thuốc.
Các nghiên cứu cho thấy celecoxib ở liều trung bình có độ an toàn tim mạch tương đương ibuprofen và naproxen. Ở liều thấp (ví dụ: 400 mg mỗi ngày), 6 thử nghiệm cho thấy nguy cơ tim mạch của celecoxib khá thấp, do đó thường được ưu tiên ở bệnh nhân có nguy cơ tim mạch cao. Trong khi đó, naproxen có thể là lựa chọn phù hợp nếu nguy cơ tiêu hóa thấp, còn diclofenac được ghi nhận có nguy cơ tim mạch cao nhất.
Vì vậy, khi sử dụng NSAIDs, cần cân nhắc kỹ giữa lợi ích điều trị và nguy cơ tim mạch để đảm bảo an toàn cho người bệnh.
1.3.3 Tác dụng lên thận
Nguy cơ tổn thương thận từ từ 1% đến 5%, có thể gây suy thận cấp, suy thận mạn, viêm thận kẽ, giữ nước và tăng huyết áp. Nguy cơ tăng ở bệnh nhân giảm thể tích tuần hoàn, bệnh thận hoặc hạ huyết áp.
Cơ chế chủ yếu do giảm prostaglandin làm giảm tưới máu thận. Suy thận cấp thường phụ thuộc liều và có thể hồi phục. Dùng cùng thuốc lợi tiểu hoặc ức chế hệ renin-angiotensin làm tăng nguy cơ. Ngoài ra, NSAIDs còn có thể gây hoại tử nhú thận và rối loạn điện giải như tăng Kali máu.
1.3.4 Tác dụng huyết học
NSAIDs ức chế kết tập tiểu cầu do giảm tổng hợp thromboxan A2. Aspirin ức chế không hồi phục nên kéo dài tác dụng 7 đến 10 ngày sau khi ngừng thuốc, trong khi các NSAIDs khác ức chế hồi phục nên thời gian ức chế tiểu cầu phụ thuộc vào dược động học cụ thể như liều lượng thuốc và thời gian bán thải.
Việc này làm tăng thời gian chảy máu, đặc biệt ở bệnh nhân dùng thuốc chống đông hoặc có bệnh gan. NSAIDs không chọn lọc còn có thể làm giảm tác dụng chống kết tập của aspirin và gây tăng nguy cơ tim mạch so với chỉ dùng aspirin liều thấp. Còn NSAIDs thì không ảnh hưởng.
1.3.5 Tác dụng lên gan
Các tác dụng phụ trên gan của NSAIDs ít gặp hơn so với các cơ quan khác. Nguy cơ gây độc gan, biểu hiện qua tăng men gan, không phổ biến và các trường hợp phải nhập viện vì tổn thương gan là rất hiếm. Trong các NSAIDs, diclofenac được ghi nhận có nguy cơ gây độc gan cao hơn.
NSAIDs nên tránh sử dụng ở bệnh nhân có rối loạn chức năng gan. Mặc dù hiếm, các phản ứng nghiêm trọng như vàng da, viêm gan tối cấp, hoại tử gan và suy gan vẫn có thể xảy ra.
1.3.6 Liên quan đến ung thư
NSAIDs thường có lợi đối với ung thư hơn là bất lợi. Như Aspirin có thể có lợi trong phòng ngừa một số ung thư như ung thư đại trực tràng. Một số nghiên cứu cũng cho thấy khả năng giảm nguy cơ ung thư tuyến tiền liệt và cải thiện sống còn trong ung thư buồng trứng.
Tuy nhiên, việc sử dụng lâu dài cần cân nhắc vì nguy cơ tác dụng phụ.
1.3.7 Phản ứng quá mẫn
NSAIDs là nguyên nhân thường gặp gây phản ứng quá mẫn với biểu hiện đa dạng như nổi mề đay, hen, viêm mũi, phù mạch hoặc phản vệ.
Phản ứng có thể xảy ra với một thuốc cụ thể hoặc với nhiều NSAIDs do cơ chế không dung nạp chéo. Ibuprofen là thuốc hay gây phản ứng nhất. Một dạng đặc biệt là bệnh hô hấp do NSAIDs, liên quan đến viêm mạn tính và tăng bạch cầu ái toan.
Chống chỉ định
Quá mẫn với NSAIDs hoặc quá mẫn với salicylate, bệnh nhân đã từng bị phản ứng dị ứng (nổi mề đay, hen suyễn...) sau khi dùng NSAIDs.
Ba tháng cuối của thai kỳ.
Suy thận (tuỳ trường hợp).
Loét dạ dày tá tràng tiến triển.
1.4 Nguyên tắc sử dụng thuốc
NSAIDs là nhóm thuốc giảm đau, hạ sốt và chống viêm được sử dụng rất phổ biến, tuy nhiên việc dùng thuốc cần tuân thủ các nguyên tắc an toàn nhằm hạn chế tác dụng phụ trên đường tiêu hóa, tim mạch và thận…Các khuyến cáo từ các tổ chức y tế lớn đều nhấn mạnh việc sử dụng hợp lý, cá thể hóa theo nguy cơ và theo dõi chặt chẽ trong quá trình điều trị:
- Sử dụng liều thấp nhất có hiệu quả: Luôn bắt đầu với liều thấp nhất có thể và chỉ tăng khi cần thiết, vì nguy cơ tác dụng phụ tăng theo liều.
- Dùng trong thời gian ngắn nhất có thể: Thuốc không kê đơn chỉ nên dùng tối đa 3 ngày để hạ sốt và không quá 10 ngày để giảm đau, nếu cần dùng kéo dài hoặc trên 30 ngày phải có chỉ định và theo dõi của bác sĩ.
- Không phối hợp nhiều NSAIDs không cần thiết: Việc kết hợp làm tăng nguy cơ xuất huyết tiêu hóa và độc tính mà không làm tăng hiệu quả điều trị.
- Đánh giá nguy cơ trước khi sử dụng: Cần cân nhắc nguy cơ dạ dày, tim mạch và thận, đặc biệt ở người cao tuổi hoặc có bệnh nền, để lựa chọn thuốc phù hợp.
- Ưu tiên lựa chọn thuốc phù hợp theo nguy cơ: Ở bệnh nhân nguy cơ tim mạch cao có thể ưu tiên celecoxib liều thấp hoặc naproxen, trong khi diclofenac nên hạn chế do nguy cơ tim mạch cao hơn.
- Dự phòng biến chứng tiêu hóa khi cần: Ở bệnh nhân nguy cơ cao, có thể phối hợp thuốc bảo vệ dạ dày như PPI để giảm nguy cơ loét và xuất huyết.
- Thận trọng ở các đối tượng đặc biệt: Tránh dùng ở bệnh nhân loét dạ dày tiến triển, suy thận nặng, suy gan nặng, phụ nữ 3 tháng cuối thai kỳ và không dùng aspirin cho trẻ dưới 16 tuổi hoặc NSAIDs cho trẻ dưới 6 tháng nếu không có chỉ định.
- Theo dõi trong quá trình sử dụng: Nếu dùng kéo dài cần theo dõi chức năng gan, thận, huyết áp và các dấu hiệu xuất huyết tiêu hóa hoặc phù.
- Tránh tương tác thuốc: NSAIDs có thể tương tác với thuốc chống đông, corticosteroid, thuốc lợi tiểu, thuốc hạ huyết áp hoặc thuốc ức chế men chuyển làm tăng nguy cơ tác dụng phụ.
- Ngừng thuốc khi có dấu hiệu bất thường: Cần ngừng ngay khi xuất hiện đau bụng dữ dội, nôn ra máu, đi ngoài phân đen, khó thở hoặc phản ứng dị ứng.
- Thận trọng với nguy cơ dị ứng chéo: Người có tiền sử dị ứng với một NSAID có thể phản ứng với các NSAIDs khác do cơ chế tương tự, vì vậy cần tránh dùng lại cùng nhóm và lựa chọn thuốc thay thế an toàn hơn.2
2 Nhóm thuốc chống viêm không steroid gồm những loại nào?
Nhóm NSAIDs gồm những thuốc nào?
⇒ Nhóm NSAIDs được chia theo cấu trúc hoá học và tính chọn lọc của chúng, được làm 3 nhóm:
Nhóm 1 - NSAIDs ức chế không chọn lọc (ức chế có hồi phục hoạt động của cả 2 loại enzyme COX-1 và COX-2):
- Salicylat không acetyl hóa (diflunisal, salsalate)
- Acid propionic (ibuprofen, naproxen, Ketoprofen, fenoprofen, flurbiprofen, oxaprozin)
- Acid acetic (diclofenac, indomethacin, Etodolac, ketorolac, sulindac, tolmetin)
- Acid enolic (meloxicam, piroxicam)
- Acid anthranilic (Acid mefenamic, meclofenamate)
- Naphthylalanine (Nabumetone)
Nhóm 2 - Aspirin - Salicylat acetyl hóa (ức chế không hồi phục cả COX-1 và COX-2 và ức chế COX-1 nhiều hơn COX-2)
Nhóm 3 - NSAIDs ức chế chọn lọc (chủ yếu chọn lọc COX-2):
- Celecoxib (Thuốc ức chế COX-2 đặc hiệu duy nhất trên thị trường Hoa Kỳ)
- Rofecoxib, Valdecoxib (Đã bị rút lại vì lý do an toàn)
- Etoricoxib, Lumiracoxib (Không được chấp thuận tại Hoa Kỳ)
Dưới đây là bảng tỷ lệ ức chế COX-1 so với COX-2 đối với một số tác nhân thông thường dựa trên tỷ lệ IC50 COX-1/COX-2:
- Ibuprofen (0,5)
- Naproxen (0,7)
- Indomethacin (1,9)
- Meloxicam (18) ⇒ không được phân loại nghiêm ngặt
- Diclofenac (29) ⇒ không được phân loại nghiêm ngặt
- Celecoxib (30)
- Rofecoxib (267)3.4
3 Nhóm thuốc giảm đau, chống viêm không steroid (NSAIDs)
3.1 Ibuprofen
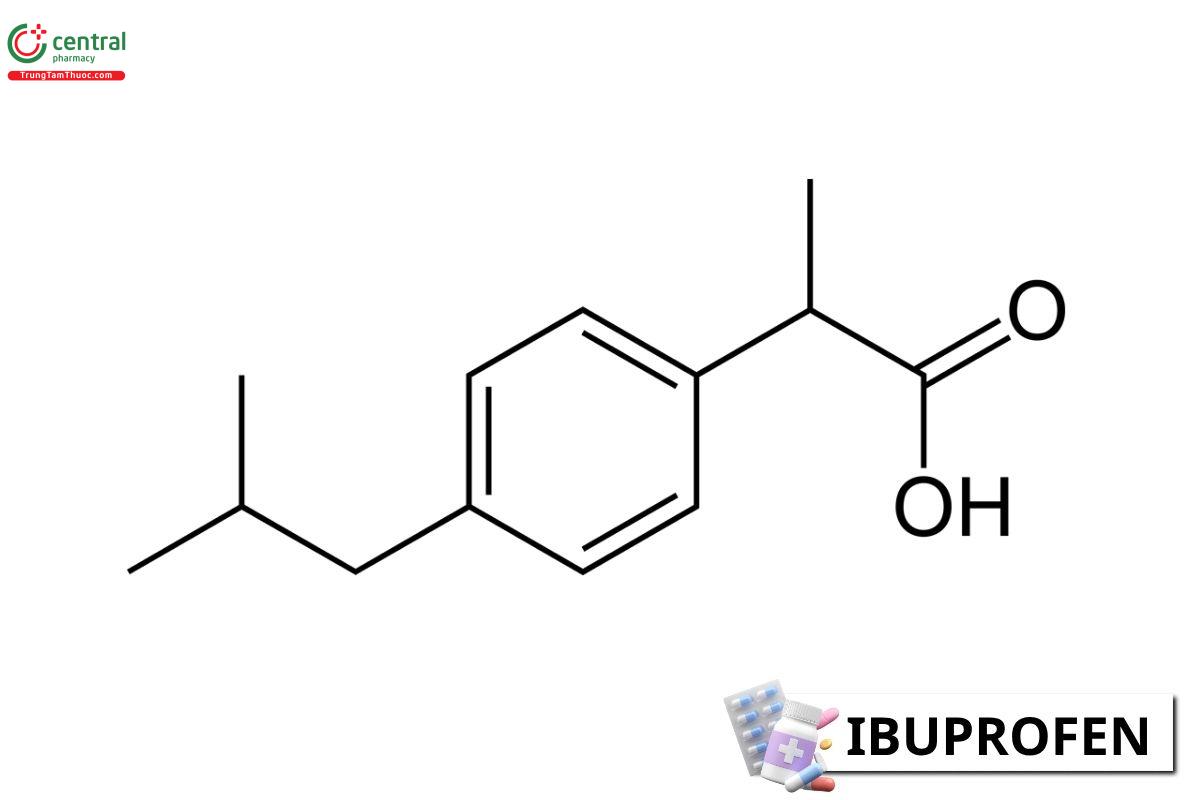
3.1.1 Cơ chế tác dụng
Giống như cơ chế tác dụng chung của NSAIDs ức chế không chọn lọc lên cả 2 COX.
Tác dụng kháng viêm của ibuprofen thường bắt đầu rõ sau khoảng 2 ngày sử dụng.
Khả năng hạ sốt của thuốc mạnh hơn aspirin, nhưng vẫn kém hơn indomethacin.
Ibuprofen có hiệu quả tốt trong chống viêm và giảm đau trong điều trị viêm khớp tự phát ở trẻ em.
3.1.2 Chỉ định
Hạ sốt ở trẻ em.
Giảm đau và chống viêm từ nhẹ đến vừa như trong đau đầu, đau răng.
Giảm bớt liều thuốc chứa thuốc phiện trong điều trị đau sau đại phẫu thuật hay đau do ung thư.
Viêm khớp dạng thấp, viêm khớp tự phát ở trẻ em.
Chứng còn ống động mạch ở trẻ sơ sinh thiếu tháng nặng 500 0 1.500 gam, dưới 32 tuần tuổi thai khi không thể áp dụng liệu pháp khác.
Đau bụng kinh.
3.1.3 Chống chỉ định
Chống chỉ định chung.
Người bệnh bị hen hay bị co thắt phế quản, rối loạn chảy máu, bệnh tim mạch, tiền sử loét dạ dày tá tràng, suy gan hoặc suy thận (mức lọc cầu thận dưới 30 ml/phút).
Người bệnh đang được điều trị bằng thuốc chống đông coumarin.
Người bệnh bị suy tim sung huyết (độ IV theo phân loại của NYHA), bị giảm khối lượng tuần hoàn do thuốc lợi niệu hoặc bị suy thận (tăng nguy cơ rối loạn chức năng thận).
Người bệnh mắc một trong nhóm bệnh mô liên kết (có nguy cơ bị viêm màng não vô khuẩn; cần chú ý là tất cả người bệnh bị viêm màng não vô khuẩn đều đã có tiền sử mắc một bệnh tự miễn).
Trẻ sơ sinh thiếu tháng đang có chảy máu như chảy máu dạ dày, xuất huyết trong sọ và trẻ có giảm tiểu cầu và rối loạn đông máu.
Trẻ sơ sinh có nhiễm khuẩn hoặc nghi ngờ nhiễm khuẩn chưa được điều trị.
Trẻ sơ sinh thiếu tháng nghi ngờ viêm ruột hoại tử.
Trẻ sơ sinh bị suy thận.
Không bôi vào vùng da hở hoặc bị tổn thương
3.1.4 Liều dùng
Người lớn
Giảm đau: 1,2- 1,8 g/ngày (duy trì 0,6- 1,2 g), tối đa 2,4- 3,2 g/ngày. Viêm khớp dạng thấp cần liều cao hơn so với người bị thoái hóa khớp.
Hạ sốt: 200- 400 mg mỗi 4- 6 giờ, tối đa 1,2 g/ngày.
Đau bụng kinh: 200 mg mỗi 4- 6 giờ, có thể tăng 400 mg/lần, tối đa 1,2 g/ngày.
Trẻ em
Giảm đau/hạ sốt: 20- 30 mg/kg/ngày (chia liều), tối đa 40 mg/kg/ngày.
Viêm khớp dạng thấp thiếu niên: có thể dùng đến 40 mg/kg/ngày.
Liều theo lần dùng: sốt 5- 10 mg/kg/lần, đau 10 mg/kg/lần, mỗi 6- 8 giờ, tối đa 40 mg/kg/ngày.
Lưu ý: không dùng cho trẻ <7 kg, trẻ <30 kg tối đa khoảng 500 mg/ngày.
3.1.5 Tác dụng phụ
Giống như các loại NSAIDs khác, khoảng 5 - 15 % người bệnh có ADR về tiêu hóa. Đáng chú ý là Ibuprofen được xem là thuốc ít độc nhất nhưng vẫn hiệu quả.
Thường gặp trướng bụng, buồn nôn, nôn, sốt, mỏi mệt, nhức đầu, hoa mắt chóng mặt, bồn chồn, mẩn ngứa, ngoại ban.
3.1.6 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Brufen, Advil, Genpril, IBU, Midol IB, Motrin IB, Proprinal
3.2 Diclofenac
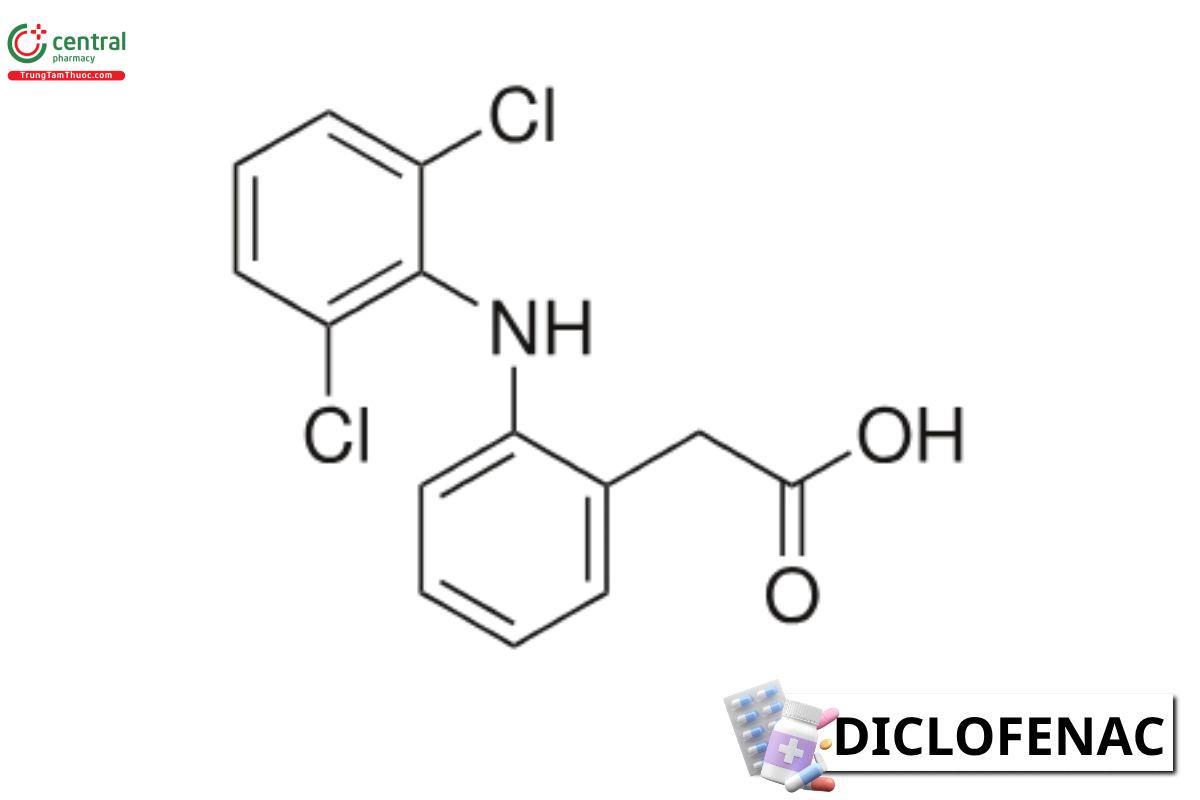
Cơ chế tác dụng
Giống như cơ chế tác dụng chung của NSAIDs ức chế lên cả 2 COX, có ưu tiên ức chế COX-2 mạnh hơn COX-1.
Ngoài cơ chế chung, diclofenac ở nồng độ cao còn ảnh hưởng đến các chất trung gian khác của acid arachidonic như leukotrien và 5-HETE. Thuốc cũng có khả năng hạn chế sự di chuyển của bạch cầu đến vị trí viêm, đồng thời ức chế hoạt động của bạch cầu đa nhân như giải phóng enzym, tạo superoxid và hóa ứng động của bạch cầu đa nhân.
Về hoạt lực, diclofenac có tác dụng chống viêm và giảm đau mạnh, vượt trội so với nhiều NSAID thông thường:
- Hiệu quả chống viêm của diclofenac thấp hơn Piroxicam, và gấp khoảng 2,5, 10, 24, 80 hoặc 430 lần hiệu quả của Indomethacin, naproxen, phenylbutazon, ibuprofen, hoặc aspirin, theo thứ tự.
- Hiệu giảm đau của diclofenac tương tự như codein và gấp khoảng 3 - 8, 8 - 16, và 12 - 18 lần tác dụng của naproxen, ibuprofen, và aspirin, theo thứ tự. Khi dùng kéo dài diclofenac, tác dụng giảm đau không bị giảm.
Ngoài ra, diclofenac có thể ức chế kết tập tiểu cầu và kéo dài thời gian chảy máu.
3.2.1 Chỉ định
Điều trị triệu chứng viêm khớp mạn tính như viêm đa khớp dạng thấp, viêm cột sống dính khớp, viêm khớp vẩy nến, một số thoái hóa khớp gây đau và tàn tật (điều trị dài ngày).
3.2.2 Chống chỉ định
Chống chỉ định chung.
Tiền sử chảy máu dạ dày do dùng NSAID.
Người bệnh suy tim sung huyết II-IV, bệnh tim thiếu máu cục bộ, bệnh động mạch ngoại vi, bệnh mạch máu não, giảm thể tích tuần hoàn do thuốc lợi niệu hay do suy thận, tốc độ lọc cầu thận < 30 ml/phút.
Người bị hen hay co thắt phế quản, chảy máu, bệnh tim mạch, suy thận nặng hoặc suy gan nặng.
Người đang dùng bất cứ Thuốc chống đông máu nào (coumarin, thuốc chống kết tập tiểu cầu).
Người bị bệnh chất tạo keo.
Người mang kính áp tròng không dùng thuốc nhỏ mắt diclofenac.
Giảm đau trong hoàn cảnh phẫu thuật ghép nối tắt động mạch vành do nguy cơ nhồi máu cơ tim và đột quỵ.
Không được bôi, dán thuốc lên vùng da bị tổn thương.
Phụ nữ mang thai hoặc dự định mang thai.
3.2.3 Tác dụng phụ
So với các thuốc cùng nhóm, diclofenac có mức độ độc tính cao hơn ibuprofen, trong khi ibuprofen được xem là ít độc nhất nhưng vẫn đảm bảo hiệu quả điều trị.
Tương tự các NSAIDs khác, khoảng 5-15% bệnh nhân có thể gặp tác dụng không mong muốn trên đường tiêu hóa. Thường gặp nhức đầu, bồn chồn, đau vùng thượng vị, buồn nôn, nôn, ỉa chảy, trướng bụng, chán ăn, khó tiêu, tăng các transaminase.
Dung dịch nhỏ mắt (giọt): Rất thường gặp chảy nước mắt, viêm giác mạc, tăng nhãn áp, ngứa mắt, cay mắt tạm thời.
Miếng dán tại chỗ: Thường gặp lảo đảo, giảm cảm giác, viêm da, buồn nôn, loạn vị giác…
3.2.4 Liều dùng
Nên dùng diclofenac với liều thấp nhất có hiệu quả trong thời gian ngắn nhất, liều tối đa thường 150 mg/ngày.
Viêm cột sống dính khớp: 100 - 125 mg/ngày, chia nhiều lần.
Thoái hóa khớp: 100 - 150 mg/ngày, chia 2 - 3 lần.
Viêm khớp dạng thấp: 75 - 150 mg/ngày, chia 2 - 3 lần; điều trị dài ngày thường khoảng 100 mg/ngày.
Điều trị dài ngày: thường dùng 100 mg/ngày, có thể tăng tối đa 150 mg/ngày nếu cần.
Đau cấp hoặc đau bụng kinh: 50 mg/lần, ngày 2 - 3 lần, có thể dùng liều khởi đầu 100 mg nếu đau nhiều.
Trẻ em (viêm khớp thiếu niên): 1 - 3 mg/kg/ngày, chia 2 - 3 lần.
Các đường dùng khác như tiêm, đặt trực tràng, bôi ngoài da hoặc nhỏ mắt chủ yếu dùng trong trường hợp đặc biệt và ngắn ngày tùy chỉ định.
3.2.5 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Cambia, Zipsor, Zorvolex, Cataflam, Voltaren, Voltaren-XR, Dyloject…
3.3 Naproxen
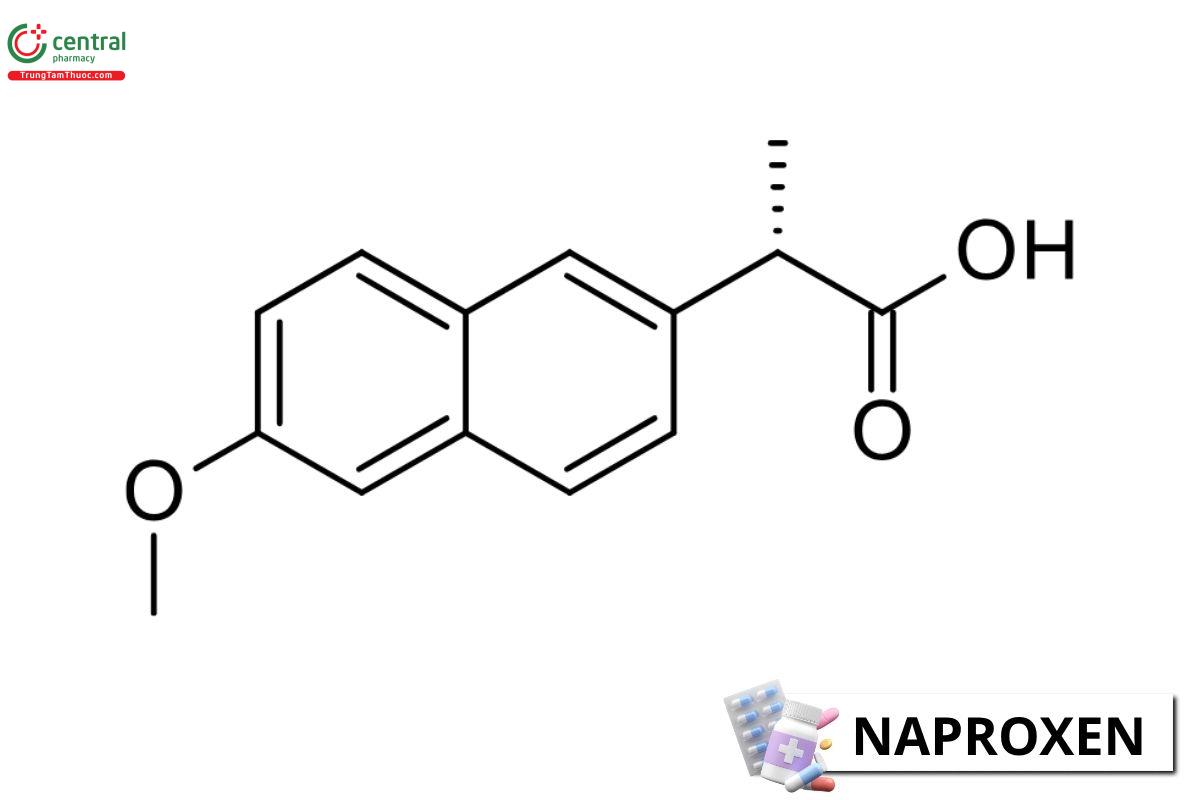
3.3.1 Cơ chế tác dụng
Naproxen là NSAID ức chế không chọn lọc cả COX-1 và COX-2, nhưng thiên về COX-2 nhiều hơn so với aspirin hay indomethacin nên ít gây tác dụng phụ trên đường tiêu hóa hơn.
Để đạt hiệu quả chống viêm và giảm đau, nồng độ thuốc trong huyết tương cần khoảng 30 - 90 microgam/ml. Tác dụng giảm đau xuất hiện sau khoảng 1 - 2 giờ tùy dạng thuốc và kéo dài 7 - 12 giờ.
Naproxen làm giảm tổng hợp prostaglandin, đặc biệt là prostaglandin E₂ (PGE₂) và prostaglandin F₂α (PGF₂α), từ đó làm giảm co bóp tử cung nên có hiệu quả trong đau bụng kinh và giảm lượng máu mất. Thuốc cũng có tác dụng hạ sốt do ức chế tổng hợp prostaglandin tại hệ thần kinh trung ương.
Ngoài ra, naproxen có thể ức chế kết tập tiểu cầu và kéo dài thời gian chảy máu nhưng không ảnh hưởng đến các chỉ số đông máu khác. Khi sử dụng kéo dài, thuốc không gây phụ thuộc hay giảm hiệu quả điều trị.
3.3.2 Chỉ định
Viêm cột sống dính khớp, thoái hóa khớp, viêm khớp dạng thấp, kể cả viêm khớp tự phát thiếu niên.
Đau Bụng Kinh nguyệt.
Đau đầu, đau nửa đầu.
Đau sau phẫu thuật.
Đau do tổn thương phần mềm.
Viêm khớp cấp do gút.
3.3.3 Chống chỉ định
Chống chỉ định chung.
Tiền sử viêm mũi dị ứng, hen phế quản, nổi mày đay sau khi dùng aspirin, đặc biệt người đã có dị ứng với aspirin.
Suy gan nặng.
Viêm trực tràng hoặc chảy máu trực tràng.
Suy thận nặng.
Điều trị đau quanh thời gian phẫu thuật ghép nối tắt động mạch vành.
3.3.4 Tác dụng phụ
Nguy cơ xảy ra huyết khối tim mạch. Thường gặp như đau bụng vùng thượng vị, buồn nôn, nôn, trướng bụng, đau đầu, ù tai, chóng mặt, mất ngủ hoặc buồn ngủ….
3.3.5 Liều dùng
Người lớn
Viêm khớp dạng thấp, thoái hóa khớp, viêm cột sống dính khớp: 250 - 500 mg/lần, ngày 2 lần. Có thể tăng tối đa 1,5 g/ngày trong thời gian ngắn nếu cần.
Viêm khớp cấp do gút: liều đầu 750 mg, sau đó 250 mg mỗi 8 giờ cho đến khi giảm triệu chứng.
Đau cơ xương khớp, đau bụng kinh: 500 mg liều đầu, sau đó 250 mg mỗi 6 - 8 giờ khi cần. Ngày đầu tối đa 1.250 mg, sau đó tối đa 1.000 mg/ngày.
Đau nửa đầu: 750 mg khi khởi phát, có thể thêm 250 - 500 mg sau ít nhất 30 phút. Tối đa 1.250 mg/ngày.
Sốt: 250 - 500 mg/lần, ngày uống 2 lần, không quá 3 ngày.
Trẻ em
Viêm khớp thiếu niên ở trẻ em 2 - 18 tuổi: 5 - 7,5 mg/kg/lần, ngày 2 lần. Tối đa 1.000 mg/ngày.
Đau và viêm cơ xương, đau bụng kinh ở trẻ 1 tháng - 18 tuổi: 5 mg/kg/lần, ngày 2 lần. Tối đa 1.000 mg/ngày.
3.4 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như : Aleve, EC-Naprosyn, Flanax Pain Reliever,...
3.5 Meloxicam
3.5.1 Cơ chế tác dụng
Meloxicam ức chế COX-2 mạnh hơn COX-1 khoảng 10 lần nên được xếp vào nhóm ưu tiên COX-2, không phải chọn lọc hoàn toàn COX-2. Mặc dù vẫn có tác dụng ức chế COX-1, nhưng so với các NSAIDs không chọn lọc, meloxicam ít gây tác dụng phụ trên đường tiêu hóa hơn.
3.5.2 Chỉ định
Dạng uống và đặt trực tràng: Điều trị dài ngày trong bệnh thoái hóa khớp, viêm cột sống dính khớp, các bệnh khớp mạn tính khác và viêm khớp lứa tuổi thanh thiếu niên có cân nặng > 60 kg.
Dang tiêm: Điều trị ngắn ngày trong những đợt đau cấp do bệnh thấp mạn tính.
3.5.3 Chống chỉ định
Chống chỉ định chung.
Người có triệu chứng hen phế quản, polyp mũi, phù mạch thần kinh hoặc bị phù Quincke, mày đay xuất hiện khi dùng aspirin hoặc các thuốc chống viêm không steroid khác.
Chảy máu dạ dày, chảy máu não.
Điều trị đau sau phẫu thuật bắc cầu nối mạch vành.
Người có tiền sử viêm trực tràng hoặc chảy máu trực tràng (khi đặt trực tràng).
Suy gan nặng và suy thận nặng không lọc máu.
Phụ nữ mang thai và cho con bú.
Trẻ em dưới 16 tuổi.
3.5.4 Tác dụng phụ
Tương tự các NSAIDs khác, meloxicam thường gây ra các ADR ở nhiều cơ quan đặc biệt là trên đường tiêu hóa, máu, thận và ngoài da. Khi dùng đường toàn thân có nguy cơ xảy ra huyết khối tim mạch.
Thường gặp buồn nôn, nôn, đau bụng, táo bón, chướng bụng, ỉa chảy, thiếu máu, ho, viêm hầu họng, đau cơ, đau lưng…
3.5.5 Liều dùng
Viêm khớp dạng thấp và viêm cột sống dính khớp: khởi đầu 7,5 mg/ngày, có thể tăng tối đa 15 mg/ngày.
Điều trị dài ngày hoặc người có nguy cơ cao: dùng 7,5 mg/ngày, không vượt quá 15 mg/ngày.
Đợt cấp thoái hóa khớp: 7,5 mg/ngày, có thể tăng 15 mg/ngày nếu cần. Dạng tiêm bắp: tối đa 15 mg/ngày, dùng ngắn ngày khoảng 2 - 3 ngày rồi chuyển sang đường uống nếu cần.
3.5.6 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Anjeso, Mobic, Qamzova, Xifyrm, Vivlodex
3.6 Aspirin
3.6.1 Cơ chế tác dụng
Aspirin (Acid Acetylsalicylic) là thuốc có tác dụng chống viêm, giảm đau và hạ sốt. Cơ chế nhìn chung giống các NSAIDs khác là ức chế enzym cyclooxygenase (COX), từ đó làm giảm tổng hợp các chất trung gian như prostaglandin, thromboxan và prostacyclin. Tuy nhiên, điểm khác biệt là aspirin gắn cộng trị với cả hai loại COX dẫn đến ức chế không đảo ngược hoạt tính của enzym này, nên thời gian tác dụng phụ thuộc vào quá trình tái tạo enzym, khác với các NSAIDs khác chỉ ức chế hồi phục.
Aspirin còn có tác dụng chống kết tập tiểu cầu do ức chế tạo thromboxan A2. Vì tiểu cầu không có nhân nên không thể tổng hợp COX mới, do đó tác dụng này kéo dài suốt đời sống của tiểu cầu (khoảng 8 - 11 ngày). Hiệu quả xuất hiện nhanh và có tính tích lũy khi dùng lặp lại. Liều thấp 20 - 50 mg/ngày đã đủ ức chế mạnh thromboxan, trong khi liều cao 150 - 300 mg cho tác dụng ức chế tối đa gần như ngay tức thì.
3.6.2 Chỉ định
Điều trị một số bệnh lý tim mạch như đau thắt ngực, nhồi máu cơ tim và dự phòng biến chứng tim mạch ở các bệnh nhân có nguy cơ tim mạch cao.
Điều trị và dự phòng một số bệnh lý mạch não như đột quỵ.
Hạ sốt, giảm đau nhẹ đến vừa (thường ưu tiên dùng Paracetamol hơn).
Điều trị hội chứng Kawasaki.
Chống viêm trong các bệnh khớp cấp và mạn như viêm khớp dạng thấp, viêm khớp thiếu niên, thoái hóa khớp và viêm cột sống dính khớp.
3.6.3 Chống chỉ định
Chống chỉ định chung.
Trẻ em và thiếu niên nhiễm virus có hoặc không có kèm sốt.
Người bị bệnh gút (liều thấp cũng làm tăng nồng độ urat).
Người có bệnh ưa chảy máu hoặc rối loạn chảy máu, giảm tiểu cầu, loét dạ dày hoặc tá tràng đang hoạt động, suy tim vừa và nặng, suy gan nặng, suy thận nặng và xơ gan.
3.6.4 Tác dụng phụ
Thường gặp chủ yếu là rối loạn tiêu hóa, chiếm khoảng 4%. Khi dùng liều cao trên 3 g/ngày, tỷ lệ xuất hiện ADR có thể vượt quá 50% số bệnh nhân.
Các biểu hiện thường gặp: buồn nôn, nôn, khó tiêu, khó chịu ở thượng vị, ợ nóng, đau dạ dày, loét dạ dày - ruột, thiếu máu tan huyết…
3.6.5 Liều dùng
Người lớn
Chống kết tập tiểu cầu: 75 - 150 mg/ngày để dự phòng dài hạn biến chứng tim mạch trên bệnh nhân nguy cơ cao. Trường hợp cấp như nhồi máu cơ tim, nhồi máu não, cơn đau thắt ngực không ổn định dùng liều nạp 150 - 300 mg.
Giảm đau, hạ sốt: 300 - 900 mg mỗi 4 - 6 giờ khi cần. Tối đa 4 g/ngày.
Chống viêm: viêm cấp dùng 4 - 8 g/ngày. Điều trị dài ngày khoảng 5,4 g/ngày và điều chỉnh theo đáp ứng.
Trẻ em
Ít dùng do nguy cơ hội chứng Reye.
Bệnh Kawasaki: Giai đoạn sốt: 30 - 50 mg/kg/ngày hoặc 80 - 100 mg/kg/ngày, chia nhiều lần. Giai đoạn duy trì: 2 - 5 mg/kg/ngày, dùng 1 lần.
Viêm khớp thiếu niên: 60 - 130 mg/kg/ngày chia nhiều lần. Liều duy trì 80 - 100 mg/kg/ngày.
3.6.6 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Arthritis Pain, Aspi-Cor, Aspir 81, Aspir-Low, Aspirin Bayer,...
3.7 Celecoxib
3.7.1 Cơ chế tác dụng
Khác với các thuốc khác, Celecoxib là thuốc ức chế chọn lọc COX-2 nên ít gây tác dụng phụ trên đường tiêu hóa hơn. Tuy nhiên, do làm giảm prostaglandin (chất chống huyết khối) mà không ảnh hưởng đến thromboxan A2 (chất gây huyết khối), thuốc có thể làm tăng nguy cơ huyết khối ở một số bệnh nhân. Ngoài ra, celecoxib còn có khả năng ức chế sự phát triển của tế bào ung thư đại tràng và làm giảm kích thước polyp đại trực tràng.
3.7.2 Chỉ định
Điều trị triệu chứng thoái hóa khớp và viêm khớp dạng thấp ở người lớn.
Điều trị đau cấp.
Điều trị thống kinh nguyên phát.
3.7.3 Chống chỉ định
Chống chỉ định chung.
Viêm loét dạ dày tá tràng tiến triển hoặc chảy máu dạ dày ruột.
Bệnh thiếu máu cục bộ cơ tim, bệnh mạch ngoại biên, bệnh mach não.
Suy tim sung huyết độ II - IV theo phân loại NYHA.
Suy thận nặng (Clcr < 30 ml/phút).
Suy gan nặng (Albumin huyết tương dưới 25 g/1 hoặc điểm Child-Pugh ≥10).
Bệnh viêm ruột (bệnh Crohn, viêm loét đại tràng).
Tiền sử bị hen, viêm mũi cấp, polyp mũi, phù mạch thần kinh, mày đay hoặc các phản ứng kiểu dị ứng khác sau khi dùng Aspirin hoặc các thuốc chống viêm không steroid khác. Đã có báo cáo về các phản ứng kiểu phản vệ nặng, đôi khi gây chết, với các thuốc chống viêm không steroid ở những người bệnh này.
Không dùng giảm đau trong thời gian ghép nối tắt động mạch vành.
Phụ nữ đang mang thai, đang cho con bú, phụ nữ có khả năng mang thai có biện pháp tránh thai hiệu quả.
3.7.4 Tác dụng phụ
Celecoxib nhìn chung là một thuốc an toàn và dung nạp tốt. Tuy nhiên Khoảng 7,1% bệnh nhân phải ngừng thuốc do ADR, cao hơn so với 6,1% ở nhóm dùng giả dược, với triệu chứng thường gặp khi ngừng là khó tiêu và đau bụng.
Ngoài ra, khi dùng đường toàn thân, celecoxib có thể làm tăng nguy cơ huyết khối tim mạch.
3.7.5 Liều dùng
Thoái hóa khớp: 200 mg/ngày, uống 1 lần hoặc chia 2 lần.
Viêm khớp dạng thấp: người lớn 100 - 200 mg/lần, ngày 2 lần. Trẻ 10 - 25 kg dùng 50 mg/lần, ngày 2 lần. Trẻ trên 25 kg dùng 100 mg/lần, ngày 2 lần.
Viêm cột sống dính khớp: 200 mg/ngày, có thể tăng 400 mg/ngày nếu chưa đáp ứng sau 6 tuần.
Polyp đại trực tràng: 400 mg/lần, ngày 2 lần.
Đau và đau bụng kinh: liều đầu 400 mg, sau đó 200 mg nếu cần trong ngày đầu. Những ngày sau có thể dùng 200 mg/lần, ngày 2 lần.
3.7.6 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Celebrex, Elyxyb.
4 Thuốc giảm đau hạ sốt paracetamol
4.1 Cơ chế tác dụng
Paracetamol (Acetaminophen) không thuộc nhóm NSAIDs, không có tác dụng chống viêm và là một trong những thuốc giảm đau, hạ sốt không kê đơn được sử dụng phổ biến nhất trên toàn thế giới. Thuốc được dùng rộng rãi ở mọi lứa tuổi, từ trẻ em đến người lớn, và thường là lựa chọn hàng đầu trong điều trị sốt và đau nhẹ đến vừa. Paracetamol chỉ làm giảm thân nhiệt ở người đang sốt thông qua tác động lên vùng dưới đồi, làm tăng tỏa nhiệt nhờ giãn mạch và tăng lưu lượng máu ngoại vi. Cơ chế tác dụng chưa hoàn toàn rõ ràng nhưng có liên quan đến ức chế cyclooxygenase ở mức độ nhẹ.
Ở liều điều trị, paracetamol ít ảnh hưởng đến hệ tim mạch, hô hấp và cân bằng acid-base. Thuốc không gây kích ứng dạ dày và không làm tăng nguy cơ chảy máu như aspirin. Paracetamol cũng không ảnh hưởng đến kết tập tiểu cầu nên được dung nạp tốt. Tuy nhiên, khi dùng quá liều, thuốc có thể gây độc nghiêm trọng, đặc biệt là suy gan và suy tuần hoàn.
4.2 Chỉ định
Hạ sốt, giảm đau nhẹ đến vừa ở người lớn và trẻ em.
4.3 Chống chỉ định
Quá mẫn với paracetamol.
Suy gan nặng.
4.4 Tác dụng phụ
Paracetamol là một loại thuốc an toàn với hồ sơ dung nap tốt, thường không gây tác dụng phụ. Tuy nhiên Hội chứng Stevens-Johnson, hội chứng Lyell, hoại tử biểu bì nhiễm độc, mụn mủ ban đỏ toàn thân cấp hiếm khi xảy ra nhưng có thể gây tử vọng.
Ít gặp: buồn nôn, nôn, ban, loạn tạo máu, bệnh thận.
4.5 Liều dùng
Người lớn
Uống: 0,5 - 1 g/lần, mỗi 4 - 6 giờ. Tối đa 4 g/ngày.
Đặt trực tràng: liều tương tự uống, tối đa 4 lần/ngày.
Truyền tĩnh mạch:
- Trên 50 kg: 1 g/lần, mỗi 4 - 6 giờ, tối đa 4 g/ngày.
- Dưới 50 kg: 15 mg/kg/lần, tối đa 60 mg/kg/ngày.
Người nguy cơ cao như nghiện rượu, suy dinh dưỡng: không quá 3 g/ngày.
Trẻ em
Giảm đau, hạ sốt: khoảng 10 - 15 mg/kg/lần, mỗi 4 - 6 giờ. Tối đa 60 mg/kg/ngày và không quá 4 - 5 liều/ngày.
Sốt sau tiêm chủng: có thể dùng 1 liều, nhắc lại nếu cần.
Liều cụ thể thay đổi theo tuổi và cân nặng.
4.6 Lưu ý
Paracetamol an toàn ở liều điều trị nhưng quá liều là nguyên nhân hàng đầu gây suy gan cấp, đặc biệt khi dùng đồng thời nhiều chế phẩm chứa paracetamol. Hạn chế hoặc tránh uống rượu khi dùng paracetamol do tăng nguy cơ độc gan.
Paracetamol khi dùng ở liều điều trị được chuyển hóa chủ yếu qua các con đường an toàn tại gan, chỉ một phần nhỏ tạo thành chất độc NAPQI nhưng sẽ nhanh chóng được Glutathione trung hòa. Khi dùng quá liều, các con đường chuyển hóa an toàn bị quá tải, làm tăng tạo NAPQI. Lúc này, glutathione không đủ để khử độc nên NAPQI tích tụ và gây tổn thương tế bào gan, dẫn đến hoại tử gan và có thể gây suy gan cấp.
Không tự dùng paracetamol giảm đau quá 10 ngày ở người lớn hoặc 5 ngày ở trẻ em nếu không có chỉ định của bác sĩ.
Không tự điều trị sốt cao trên 39,5 °C, sốt kéo dài trên 3 ngày hoặc sốt tái phát nếu chưa được thăm khám.
Cần cảnh giác với các phản ứng da nghiêm trọng hiếm gặp như SJS, TEN, AGEP hoặc hội chứng lyell khi dùng paracetamol.
Cần thận trọng khi dùng ở người suy gan, suy thận, nghiện rượu, suy dinh dưỡng hoặc mất nước, tránh dùng liều cao và kéo dài.
Người có thiếu máu cần thận trọng vì nguy cơ methemoglobin máu có thể khó nhận biết.
4.7 Biệt dược gốc
Một số biệt dược gốc đã được nghiên cứu và ứng dụng rộng rãi trong lâm sàng có thể kể đến như Perfalgan, Tylenol.
5 Tài liệu tham khảo
- Gunaydin C, Bilge SS (Ngày đăng: Tháng 6 năm 2018), Effects of Nonsteroidal Anti-Inflammatory Drugs at the Molecular Level, NIH. Truy cập ngay 31 tháng 3 năm 2026.
- Chuyên gia Drugs, Safe Use of Nsaids, drugs.com. Truy cập ngay 31 tháng 3 năm 2026.
- Chuyên gia Drugs, NSAIDs Drugs, drugs.com. Truy cập ngay 31 tháng 3 năm 2026.
- Ida Ghlichloo, Valerie Gerriets (Ngày câp nhật: Tháng 5 năm 2023), Nonsteroidal Anti-Inflammatory Drugs (NSAIDs), NIH. Truy cập ngay 31 tháng 3 năm 2026.

