Thuốc chống kết tập tiểu cầu là gì? Phân loại và cơ chế tác dụng
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
1 Thuốc chống kết tập tiểu cầu là gì?
Thuốc chống kết tập tiểu cầu (thuốc kháng kết tập tiểu cầu) là thuốc sử dụng nhằm mục đích ngăn ngừa và/hoặc đảo ngược quá trình kết tập tiểu cầu trong huyết khối động mạch, ngăn cục máu đông hình thành, đặc biệt là trong các trường hợp nhồi máu cơ tim và đột quỵ do thiếu máu cục bộ.
.jpg)
2 Cơ chế thuốc kháng kết tập tiểu cầu
Hiện tượng kết tập tiểu cầu: Tiểu cầu có khả năng làm đông máu. Khi thành mạch bị tổn thương, tiểu cầu sẽ tới đó, hoạt hoá và bám vào các sợi Collagen để phủ vết thương và giải phóng các yếu tố khiến Fibrin gắn vào tiểu cầu, làm chúng kết tập và tạo cục máu đông.
Thuốc chống kết tập tiểu cầu có thể được phân loại dựa trên cơ chế tác dụng như sau:
- Các thuốc ức chế kết tập tiểu cầu, bao gồm:
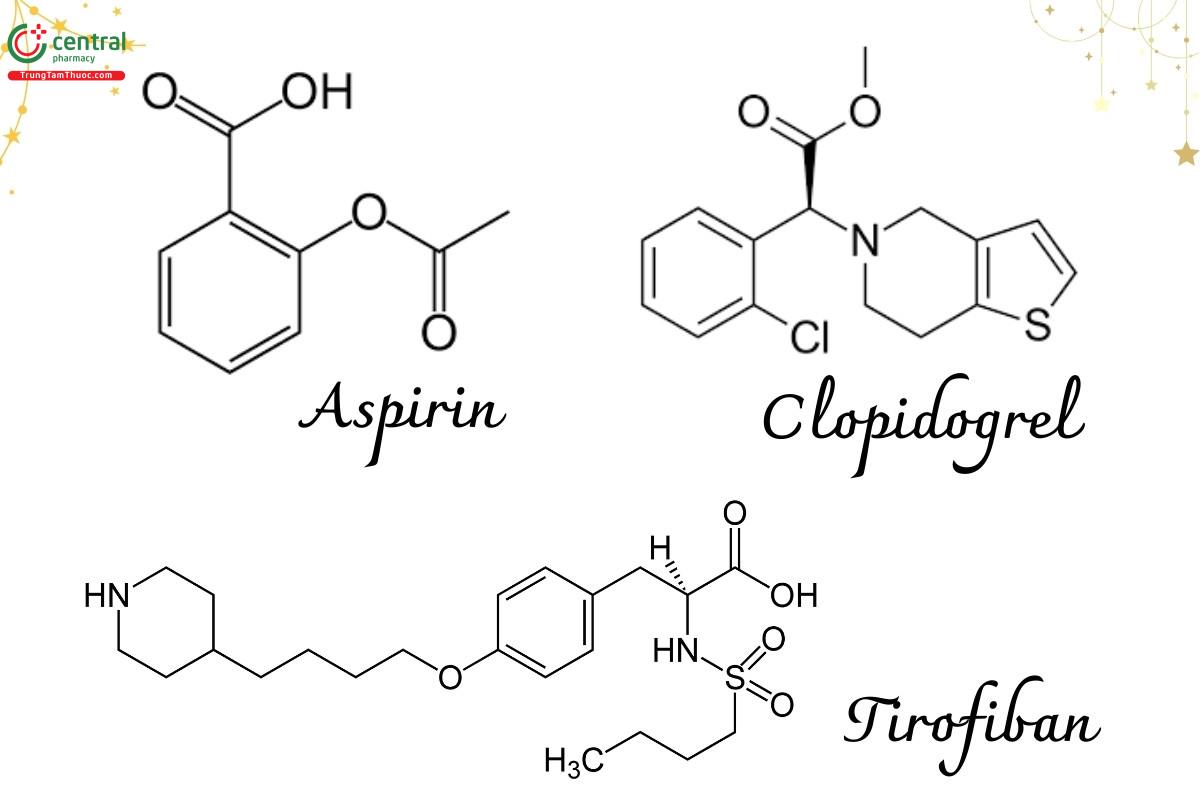
Aspirin và các thuốc ức chế cyclooxygenase liên quan
Thienopyridine đường uống như clopidogrel, ticagrelor và prasugrel
- Thuốc ức chế glycoprotein tiểu cầu (ví dụ: abciximab, eptifibatide, tirofiban)
- Thuốc đối kháng thụ thể protease hoạt hóa loại 1 (PAR-1) (ví dụ: vorapaxar)
- Nhóm thuốc khác (ví dụ: dipyridamole – chất ức chế vận chuyển nucleoside và phosphodiesterase type 3 (PDE3), cilostazol – cũng là chất ức chế PDE3)
2.1 Aspirin
Aspirin là thuốc chống kết tập tiểu cầu đường uống được sử dụng phổ biến nhất. Thuốc này có tác dụng ức chế không hồi phục enzyme cyclooxygenase (COX) trong chu trình tổng hợp prostaglandin (PGH2). Prostaglandin này là tiền chất của thromboxane A2 (TXA2) và PGI2. TXA2 đóng vai trò kích thích kết tập tiểu cầu và co mạch, được tổng hợp chủ yếu nhờ COX-1; trong khi đó, PGI2 lại có tác dụng đối lập là ức chế kết tập tiểu cầu và giãn mạch, do COX-2 điều hòa. Với liều thấp (75–150 mg/ngày), aspirin có thể ức chế gần như hoàn toàn COX-1, từ đó làm giảm đáng kể TXA2. Trong khi đó, để tác động đến COX-2, cần liều cao hơn.
2.2 Thienopyridine
Thienopyridine đường uống có khả năng ức chế chọn lọc sự kết tập tiểu cầu do Adenosine diphosphate (ADP) gây ra. Nhóm thuốc này là tiền chất, được kích hoạt nhờ hệ enzym gan CYP450 để chuyển thành dạng hoạt động, sau đó ức chế không hồi phục thụ thể P2Y12 trên tiểu cầu. Trong số này, prasugrel là thuốc mạnh nhất, có thời gian khởi phát tác dụng nhanh và được chứng minh vượt trội hơn clopidogrel ở bệnh nhân đặt stent mạch vành. Ngoài ra, cangrelor là một thuốc tiêm tĩnh mạch mới, đối kháng thụ thể P2Y12 theo cơ chế hồi phục, khởi phát nhanh và mang lại hiệu quả ức chế tiểu cầu tốt hơn so với clopidogrel.
2.3 Thuốc ức chế glycoprotein tiểu cầu
Thuốc ức chế glycoprotein tiểu cầu hoạt động bằng cách ngăn chặn các thụ thể glycoprotein IIb/IIIa (GpIIb/IIIa) trên bề mặt tiểu cầu, từ đó làm giảm khả năng kết dính và kết tập của tiểu cầu. Nhóm thuốc này được sử dụng phổ biến trong điều trị hội chứng mạch vành cấp, chủ yếu ở dạng tiêm tĩnh mạch và chỉ dùng ngắn hạn.
2.4 Khác
Dipyridamole là thuốc có đặc tính chống kết tập tiểu cầu và giãn mạch. Cơ chế tác dụng là thông qua ức chế enzyme phosphodiesterase vòng (PDE) trong tiểu cầu – enzyme này có vai trò phân hủy adenosine monophosphate (AMP) thành 5’AMP. Khi enzyme bị ức chế, AMP vòng nội bào sẽ tích tụ nhiều hơn, từ đó ức chế hoạt hóa tiểu cầu. Đồng thời, dipyridamole còn ức chế hấp thu adenosine vào trong tiểu cầu, góp phần làm tăng thêm nồng độ AMP vòng.
Cilostazol cũng được biết đến với các đặc tính giãn mạch, chống kết tập tiểu cầu và ức chế tăng sinh tế bào. Thuốc có khả năng làm giảm sự tăng sinh quá mức của tế bào cơ trơn mạch máu và hiện tượng tăng sản nội mạc sau khi nội mô bị tổn thương.
3 Chỉ định
Sau đây là danh sách các chỉ định của thuốc:
- Hội chứng mạch vành cấp tính
- Sau can thiệp động mạch vành qua da (PCI) có đặt stent
- Van tim cơ học kết hợp với warfarin
- Đột quỵ thiếu máu cục bộ cấp tính
- Can thiệp sau qua da bệnh động mạch ngoại biên
- Đóng lỗ thông liên nhĩ (ASD) bằng dụng cụ trong ít nhất 6 tháng
- Đau thắt ngực ổn định
- Phẫu thuật bắc cầu động mạch vành sau phẫu thuật ghép
- Tăng tiểu cầu thiết yếu
- Phòng ngừa ban đầu bệnh động mạch vành
- Phòng ngừa ung thư ruột kết
- Bệnh Kawasaki
- Bệnh thấp khớp cấp tính
- Đóng ống động mạch sau mở (PDA) trong 6 tháng đầu
- Viêm màng ngoài tim cấp tính
- Rung nhĩ có nguy cơ đột quỵ cao
- Phòng ngừa chính bệnh huyết khối tắc mạch tĩnh mạch
4 Tác dụng phụ
Sau đây là những tác dụng phụ phổ biến nhất liên quan đến thuốc:
- Hen suyễn
- Polyp mũi
- Chảy máu Đường tiêu hóa trên do viêm dạ dày mãn tính
- Bầm tím
- Tiểu máu
- Chảy máu cam
- Khó thở liên quan đến Ticagrelor
- Xuất huyết
- Giảm tiểu cầu
5 Chống chỉ định
Các chống chỉ định phổ biến nhất khi sử dụng thuốc như sau:
- Giãn tĩnh mạch thực quản lớn
- Đột quỵ gần đây trong vòng 2 năm
- Tiền sử xuất huyết nội sọ
- Giảm tiểu cầu đáng kể
- Phẫu thuật lớn trong vòng 72 giờ
- Quá mẫn cảm với thuốc
- Chảy máu cấp tính có ý nghĩa lâm sàng
- Bệnh thận giai đoạn cuối đang chạy thận nhân tạo
- Xơ gan mất bù
- Tăng huyết áp nặng với BP trên 200/110 mmHg
- Suy tim sung huyết là chống chỉ định sử dụng cilostazol
6 Một số loại thuốc tiêu biểu
6.1 Aspirin (Aspilets EC, Aspirin - 100 Traphaco,...)
Aspirin, hay còn gọi là Acid Acetylsalicylic, không chỉ có tác dụng giảm đau, hạ sốt và chống viêm, mà còn có tác dụng chống kết tập tiểu cầu và giảm nguy cơ mắc các biến cố tim mạch.
6.1.1 Dược động học
Khi uống, Aspirin được hấp thu nhanh chóng ở cả dạ dày và ruột non
Nồng độ salicylate trong huyết tương đạt đỉnh trong khoảng 1-2 giờ sau khi dùng thuốc.
50% đến 90% nồng độ điều trị bình thường của salicylate (chất chuyển hóa chính của Aspirin) liên kết với protein huyết tương, đặc biệt là Albumin.
Sự bài tiết salicylat xảy ra chủ yếu qua thận.
Thời gian bán hủy của salicylate nằm trong khoảng từ 3,5 đến 4,5 giờ.
6.1.2 Cơ chế tác dụng
Trong màng tiểu cầu có chứa nhiều enzyme COX-1 giúp chuyển hóa acid arachidonic thành thromboxan A2 (TXA2) có tác dụng hoạt hóa và kết tập tiểu cầu. Nhưng nội mạc mạch máu cũng rất giàu COX-1 và prostacyclin synthetase, là enzym tổng hợp PGI2 có tác dụng cô lập với TXA2. Vì vậy bình thường tiểu cầu lưu thông trong mạch máu mà không bị đông vón. Aspirin ức chế enzyme COX-1 làm mất tác dụng của enzyme dẫn đến giảm tổng hợp TXA2 của tiểu cầu làm tiểu cầu không kết tập được. Một liều thấp Aspirin khoảng 40-100mg/ngày có thể ức chế không phục hồi enzyme COX trong 7-10 ngày (một chu kỳ sống của tiểu cầu).
6.1.3 Chỉ định
Aspirin cũng được chỉ định cho nhiều mục đích khác do khả năng ức chế kết tập tiểu cầu. Bao gồm:
- Giảm nguy cơ tử vong do tim mạch ở những trường hợp nghi ngờ nhồi máu cơ tim (MI ) .
- Giảm nguy cơ nhồi máu cơ tim không gây tử vong lần đầu ở bệnh nhân và giảm nguy cơ mắc bệnh và tử vong ở những trường hợp đau thắt ngực không ổn định và ở những người đã bị nhồi máu cơ tim trước đó .
- Để giảm nguy cơ xảy ra các cơn thiếu máu cục bộ thoáng qua (TIA) và ngăn ngừa nhồi máu não do xơ vữa huyết khối (kết hợp với các phương pháp điều trị khác).
- Để ngăn ngừa huyết khối tắc mạch sau phẫu thuật thay khớp háng .
- Để giảm sự kết dính của tiểu cầu với tiểu cầu sau phẫu thuật cắt bỏ nội mạc động mạch cảnh, hỗ trợ ngăn ngừa các cơn thiếu máu cục bộ thoáng qua (TIA ) .
- Được sử dụng cho những bệnh nhân đang chạy thận nhân tạo có chèn ống thông động tĩnh mạch bằng Cao Su Silicon để ngăn ngừa huyết khối tại vị trí đặt.
6.1.4 Chống chỉ định
Hết sức thận trọng khi phối hợp Aspirin với thuốc ức chế chống kết tập tiểu cầu khác và thuốc chống đông máu như Heparin và dẫn xuất coumarin.
6.1.5 Tác dụng phụ
Tác dụng không mong muốn phổ biến nhất của Aspirin cũng như nhóm NSAIDs nói chung là liên quan đến hệ tiêu hóa (nôn, buồn nôn, loét dạ dày tá tràng,...), thần kinh (mệt mỏi) và cầm máu (thiếu máu tan máu).
6.1.6 Chế phẩm và liều dùng
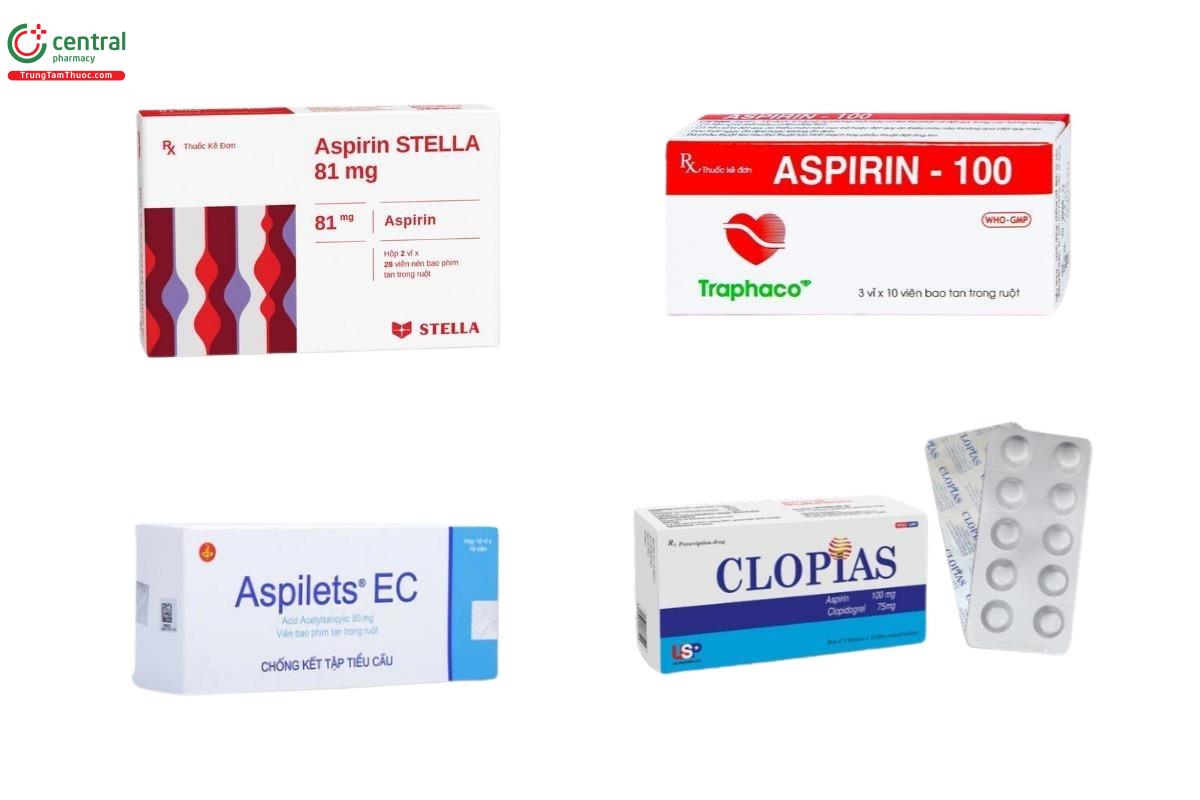
Liều dùng Aspirin chống kết tập tiểu cầu để phòng và điều trị huyết khối động - tĩnh mạch thông thường là 75 - 100mg/ngày. Trong một số trường hợp cấp tính có thể sử dụng một liều tải duy nhất < 325mg, sau đó duy trì bằng chế độ liều thông thường.
Có nhiều sản phẩm chứa hoạt chất Aspirin với hàm lượng 81mg (thuốc chống đông máu Aspirin 81mg)có sẵn trên thị trường, bao gồm: Aspilets EC, Aspirin - 100 Traphaco, Aspirin STELLA 81mg,...
Ngoài ra, có một số sản phẩm là sự kết hợp giữa Aspirin hàm lượng 100mg và Clopidogrel hàm lượng 75mg, nhằm mục đích làm tăng tác dụng chống đông máu. Một số sản phẩm này bao gồm: Clopias USP, DuoPlavin 75mg/100mg,...
6.2 Clopidogrel (Duoplavin, Plavix)
Clopidogrel đã được FDA chấp thuận vào ngày 17 tháng 11 năm 1997.
Clopidogrel là thuốc chống kết tập tiểu cầu được sử dụng để ngăn ngừa cục máu đông trong bệnh mạch máu ngoại biên, bệnh động mạch vành và bệnh mạch máu não.
Các nghiên cứu đã chứng minh rằng Clopidogrel vượt trội hơn Aspirin trong việc giảm nguy cơ biến chứng tim mạch ở bệnh nhân mắc bệnh tim mạch và mang lại lợi ích bổ sung cho những bệnh nhân mắc hội chứng mạch vành cấp tính đã sử dụng Aspirin.
Clopidogrel cũng được ưu tiên sử dụng hơn so với Ticlopidin do nó có ít tác dụng phụ hơn.
6.2.1 Dược động học
Liều uống clopidogrel 75 mg được hấp thu 50% qua ruột.
Clopidogrel đều liên kết với protein huyết tương với tỷ lệ 98%.
85-90% liều uống trải qua quá trình chuyển hóa lần đầu ở gan thành chất chuyển hóa axit cacboxylic không hoạt tính.
Clopidogrel được thải trừ qua cả nước tiểu và phân.
Thời gian bán hủy của clopidogrel là khoảng 6 giờ
6.2.2 Cơ chế tác dụng
Clopidogrel được chuyển hóa thành chất có hoạt tính nhờ carboxylesterase-1. Đây là chất ức chế chọn lọc lên tiểu cầu liên kết với thụ thể P2Y 12 ADP trên tiểu cầu. Liên kết này ngăn cản ADP liên kết với thụ thể P2Y 12 , kích hoạt phức hợp glycoprotein GP IIb/IIIa và kết tập tiểu cầu.
6.2.3 Chỉ định
Clopidogrel được chỉ định để giảm nguy cơ nhồi máu cơ tim cho bệnh nhân mắc hội chứng mạch vành cấp tính không ST chênh lên (ACS), bệnh nhân nhồi máu cơ tim ST chênh lên và trong bệnh nhồi máu cơ tim, đột quỵ hoặc bệnh động mạch ngoại biên đã được xác định gần đây.
Phối hợp với Aspirin để dự phòng sau can thiệp mạch vành, hội chứng mạch vành cấp.
6.2.4 Chống chỉ định
Mẫn cảm với Clopidogrel
Đang có bệnh lý có tình trạng chảy máu (chảy máu nội sọ hay loét dạ dày-tá tràng,...)
6.2.5 Tác dụng phụ
Tác dụng không mong muốn thường gặp nhất của Clopidogrel là xuất huyết (ở bất kỳ vị trí nào).
Ngoài ra có khoảng 27% người dùng có báo cáo xảy ra rối loạn tiêu hóa sau dùng thuốc (chán ăn, đau bụng, nôn,...).
6.2.6 Chế phẩm và liều dùng
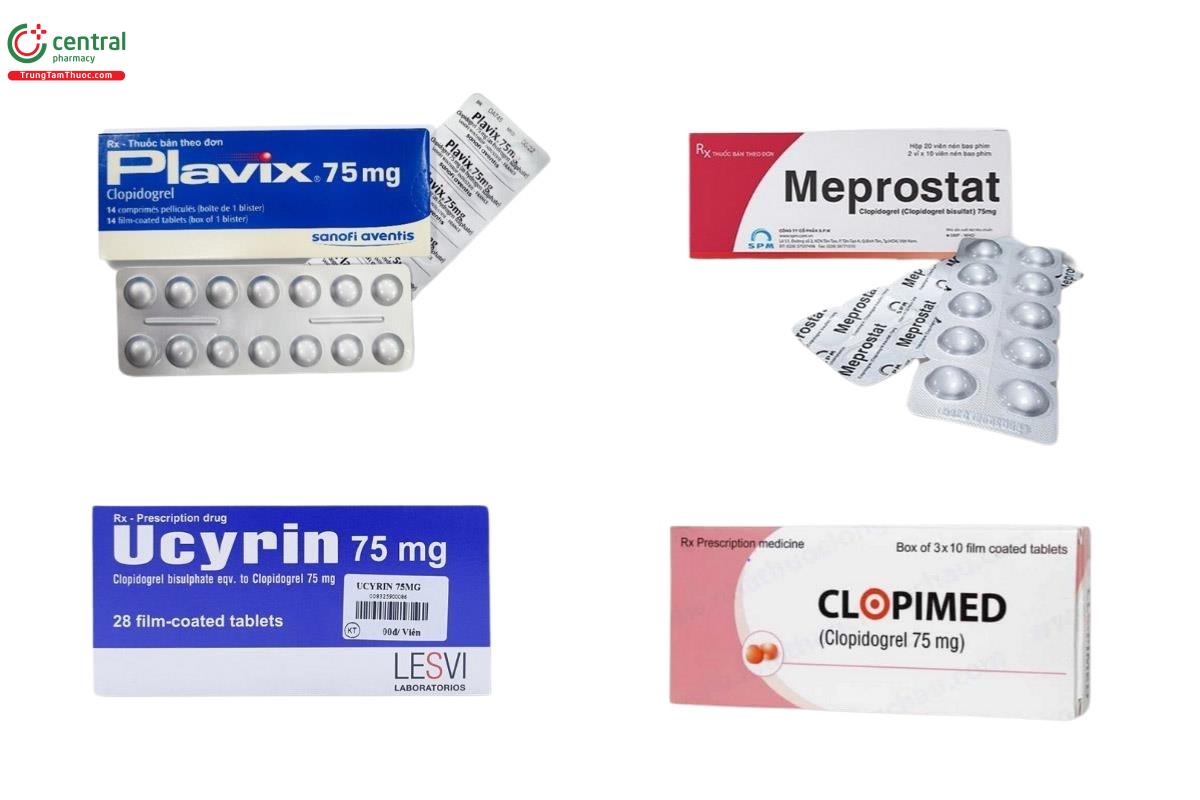
Liều dùng:
- Uống liều duy nhất 75mg/ngày để dự phòng kết tập tiểu cầu.
- Trong trường hợp đau thắt ngực thể không ổn định có thể dùng một liều tải 300mg sau đó duy trì liều hàng ngày 75mg.
Clopidogrel được sản xuất dưới các tên thương hiệu khác nhau, trong đó được biết đến nhiều nhất là Plavix với hàm lượng 75 Clopidogrel. Giá loại thuốc chống đông máu này vào khoảng 350.000đ/hộp 1 vỉ x 14 viên.
Ngoài ra, còn có một số sản phẩm khác chứa cùng hoạt chất, hàm lượng và dạng bào chế khác như: Clopimed 75mg, Ucyrin 75mg, Meprostat 75mg,...
7 Thuốc chống kết tập tiểu cầu kép
7.1 Định nghĩa
Liệu pháp chống tiểu cầu kép (DAPT) là sự kết hợp giữa hai thuốc chống kết tập tiểu cầu, thường là Aspirin và một thuốc ức chế thụ thể P2Y12 như clopidogrel, prasugrel hoặc ticagrelor nhằm giảm nguy cơ biến cố huyết khối ở bệnh nhân mắc bệnh tim mạch xơ vữa động mạch.
7.2 Hiệu quả và thời gian điều trị DAPT
DAPT ngắn hạn (1–6 tháng) có hiệu quả tương đương DAPT dài hạn trong điều trị hội chứng vành cấp sau khi can thiệp động mạch vành qua da (PCI), đặc biệt ở bệnh nhân nguy cơ chảy máu cao.
DAPT kéo dài hơn 12 tháng giúp giảm nguy cơ huyết khối stent, nhồi máu cơ tim và biến cố tim mạch, nhưng tăng nguy cơ chảy máu.
Ở bệnh nhân mắc bệnh động mạch vành ổn định, DAPT kéo dài không mang lại lợi ích rõ rệt trong việc giảm đột quỵ hay tử vong do tim mạch.
Lưu ý: Một trong những tác dụng phụ phổ biến của DAPT là chảy máu, đặc biệt ở nhóm bệnh nhân có nguy cơ cao (người cao tuổi, có tiền sử đột quỵ, suy gan – thận, ung thư, thiếu máu, giảm tiểu cầu, hoặc dùng thuốc ảnh hưởng đến quá trình cầm máu).
7.3 Lựa chọn thuốc trong DAPT
Aspirin là thuốc nền trong hầu hết các phác đồ DAPT nhờ khả năng ức chế không hồi phục enzym cyclooxygenase-1 (COX-1), làm giảm sản xuất thromboxane A2 – một chất thúc đẩy kết tập tiểu cầu.
Clopidogrel là thuốc ức chế thụ thể P2Y12 phổ biến nhất, nhưng hiệu quả có thể bị ảnh hưởng bởi các biến thể gen làm thay đổi chuyển hóa thuốc.
Prasugrel mạnh hơn và khởi phát tác dụng nhanh hơn clopidogrel, nhưng có nguy cơ chảy máu cao hơn, nhất là ở người già và bệnh nhân nhẹ cân.
Ticagrelor không phải tiền chất, có tác dụng nhanh và không phụ thuộc vào enzyme chuyển hóa gan. Tuy nhiên, có thể gây khó thở và cần dùng hai lần mỗi ngày.
Indobufen, dipyridamole, cilostazol, và vorapaxar là các thuốc khác có thể được sử dụng trong một số tình huống đặc biệt hoặc để phối hợp trong phòng ngừa thứ phát.
8 Phân biệt thuốc chống đông và thuốc kháng kết tập tiểu cầu
Xem thêm thuốc chống đông máu tại đây
| Tiêu chí | Thuốc chống đông máu | Thuốc chống kết tập tiểu cầu |
| Khái niệm | Là nhóm thuốc ngăn chặn sự hình thành và phát triển của cục máu đông bằng cách ức chế các yếu tố đông máu trong huyết tương. | Là nhóm thuốc ngăn chặn sự kết dính và hoạt hóa của tiểu cầu, từ đó giảm nguy cơ hình thành cục máu đông trong động mạch. |
| Cơ chế tác dụng | Ức chế các yếu tố đông máu như thrombin, yếu tố Xa, làm chậm quá trình hình thành fibrin và ngăn cản sự phát triển của cục máu đông. | Ức chế hoạt động của cyclooxygenase (COX) trong tiểu cầu, giảm tổng hợp thromboxan A2, hoặc ức chế thụ thể ADP trên tiểu cầu, ngăn chặn sự kết dính và hoạt hóa của tiểu cầu. |
| Ví dụ thuốc phổ biến | Heparin (tiêm). Warfarin (uống). Dabigatran, Rivaroxaban, Apixaban, Edoxaban | Aspirin. Clopidogrel. Prasugrel. Ticagrelor. Dipyridamole. |
| Đường dùng | Heparin: tiêm dưới da hoặc tĩnh mạch. Warfarin và thuốc thế hệ mới: đường uống. | Chủ yếu đường uống; một số loại như thuốc ức chế glycoprotein IIb/IIIa được dùng qua đường tiêm tĩnh mạch trong môi trường bệnh viện. |
| Thuốc giải độc | Warfarin: Vitamin K. Heparin: Protamine sulfate. DOACs: Idarucizumab (cho Dabigatran), Andexanet alfa (cho Rivaroxaban và Apixaban). | Hiện không có thuốc giải độc đặc hiệu; điều trị hỗ trợ trong trường hợp chảy máu. |
9 Tài liệu tham khảo
1. Sách dược lý học tập 2, Nhà xuất bản Y học, 2007, trang 120 - 122.
2. Dược thư quốc gia Việt Nam, Hà Nội, 2022, trang 241-243 và 481-484 .
3. Giáo trình Dược lý học, Trường Đại học Y Dược Hải Phòng, 2020, trang 314 - 337.
4. Born G, Patrono C (Ngày đăng: Tháng 1 năm 2006), Antiplatelet drugs, NCBI. Truy cập ngày 16 tháng 5 năm 2025.
5. García-Ropero và cộng sự (Ngày đăng: Tháng 4 năm 2020), Direct Oral Anticoagulants and Coronary Artery Disease: The Debacle of the Aspirin Era?, Journal of Cardiovascular Pharmacology. Truy cập ngày 16 tháng 5 năm 2025.
6. Arshad Muhammad Iqbal và cộng sự, (Ngày cập nhật: Ngày 7 tháng 11 năm 2022), Antiplatelet Medications, NCBI. Truy cập ngày 16 tháng 5 năm 2025.
7. Hafeez Ul Hassan Virk và cộng sự, (Ngày cập nhật: Ngày 18 tháng 7 năm 2023), Dual Antiplatelet Therapy: A Concise Review for Clinicians, MDPI. Truy cập ngày 16 tháng 5 năm 2025.
Có tổng: 103 sản phẩm được tìm thấy
 Clopida 75mg
Clopida 75mg Clopisun 75mg
Clopisun 75mg Clopidogrel 75mg Davipharm
Clopidogrel 75mg Davipharm Clopido-LTF
Clopido-LTF Azosugrel 5mg
Azosugrel 5mg Plainic 75mg
Plainic 75mg Plavix 300mg
Plavix 300mg BV-Ticalor 90mg
BV-Ticalor 90mg Clopirin 75/100
Clopirin 75/100 Clopirin 75/75
Clopirin 75/75 Clopidogrel 75mg PP.Pharco
Clopidogrel 75mg PP.Pharco Platfree 75mg
Platfree 75mg Tritelets 300mg
Tritelets 300mg Resbaté 75mg
Resbaté 75mg Razugrel 5mg
Razugrel 5mg
.jpg)