Ung thư thực quản: nguyên nhân, triệu chứng và điều trị
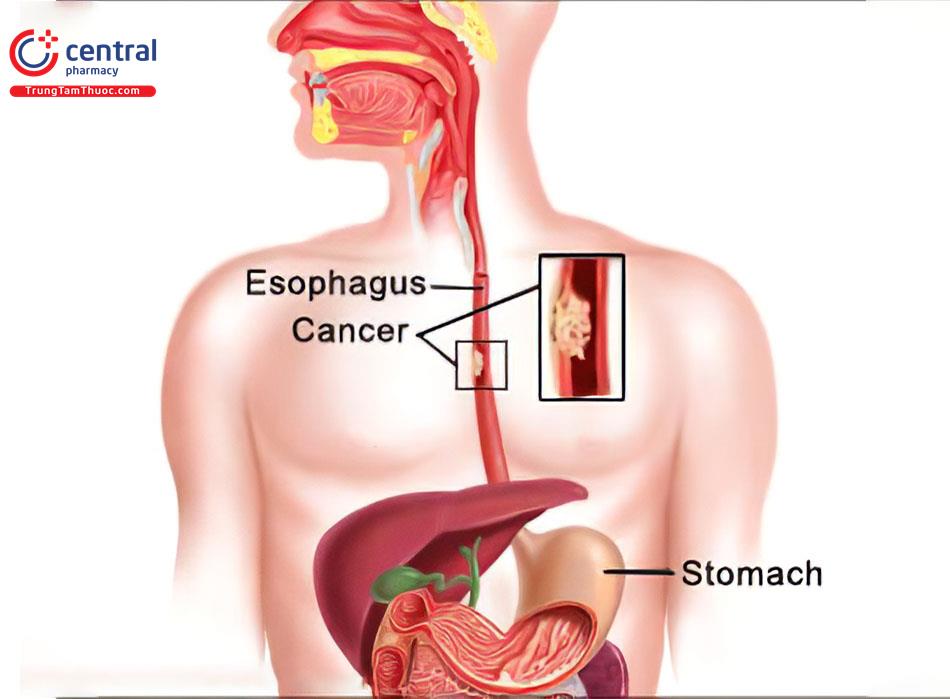
Trungtamthuoc.com - Ung thư thực quản thường bắt đầu trong các tế bào lót bên trong, ở bất kỳ vị trí nào dọc theo thực quản.[1] Ung thư thực quản thường có triệu chứng mờ nhạt, do đó khó phát hiện bệnh ngay từ đầu. Thường khi bệnh đã ở giai đoạn nặng bệnh nhân mới biết bệnh và điều trị, lúc này việc điều trị đã không còn khả quan.
1 Ung thư thực quản là gì?
Thực quản là bộ phận giữ vai trò dẫn thức ăn, nước uống từ họng xuống dạ dày. Khi tại thực quản xuất hiện các khối u ác tính từ các tế bào biểu mô của nó sẽ gây nên căn bệnh ung thư thực quản. Ung thư thực quản do khối u tại thực quản được chia làm 2 loại chính, chiếm hơn 95% các trường hợp ung thư thực quản. [2] đó là:
- Ung thư biểu mô vảy: Ung thư hình thành trong các tế bào mỏng, phẳng lót bên trong thực quản, [3] thường gặp ở đoạn 1/ 3 trên và 1/3 giữa, loại ung thư này thường nhạy cảm với tia xạ, hoá chất.
- Ung thư biểu mô tuyến: Ung thư bắt đầu trong các tế bào tuyến trong lớp niêm mạc của thực quản sản xuất và tiết ra chất lỏng như chất nhầy thường gặp ở đoạn 1/3 dưới, loại này ít nhạy cảm với tia xạ, hoá chất.
Ung thư thực quản thường có triệu chứng mờ nhạt, do đó khó phát hiện bệnh ngay từ đầu. Thường khi bệnh đã ở giai đoạn nặng bệnh nhân mới biết bệnh và điều trị, lúc này việc điều trị đã không còn khả quan. Do đó, đi khám sức khỏe tổng quát định kỳ là cách tốt nhất để tầm soát các căn bệnh tiềm ẩn.

2 Nguyên nhân gây ung thư thực quản
Nguyên nhân gây nên bệnh ung thư thực quản hiện chưa được biết rõ, tuy nhiên các yếu tố nguy cơ sau có thể gây ra căn bệnh này như:
Hút nhiều thuốc lá, uống nhiều rượu, bia, các chất kích thích,...Trong đó, người nghiện thuốc lâu năm có nguy cơ mắc ung thư thực quản khá cao, đồng thời hút thuốc lá còn có nguy cơ gây nên các loại ung thư khác như ung thử phổi, do trong thuốc lá có chứa rất nhiều chất độc hại.
Những người có sẵn bệnh lý ở thực quản như trào ngược dạ dày thực quản, Barrett thực quản, co thắt tâm vị (Achalasia),... [4] Bệnh ngắn niêm mạc thực quản cũng có liên quan đến bệnh ung thư thực quản.
Những người bị béo phì, người có chế độ dinh dưỡng chưa khoa học, có thói quen ăn thức ăn quá nóng, ăn cay nhiều...
Bệnh nhân có tiền sử mắc các bệnh ung thư khác ở vùng đầu cổ.
Bệnh nhân bị tai nạn nuốt phải các chất độc, các chất acid, phụ gia độc hại,...
Ăn nhiều thực phẩm có chứa chất Nitrosamin ví dụ cà muối, dưa muối,... cũng có thể gây nên ung thư thực quản.
3 Triệu chứng và chẩn đoán ung thư thực quản
3.1 Biểu hiện triệu chứng ung thư thực quản
Các triệu chứng của bệnh ung thư thực quản đó là:
Nuốt nghẹn: đây là triệu chứng bệnh thường gặp nhất trên bệnh nhân ung thư thực quản, tuy nhiên triệu chứng này không đặc hiệu, bệnh nhân có thể chủ quan bỏ qua. Khi nghẹn bệnh nhân thường uống với chút nước sẽ hết cảm giác nghẹn này. Lúc đầu khi ăn thức ăn dạng đặc bệnh nhân bị nghẹn, tuy nhiên khi bệnh tiến triển nặng hơn, ngay cả ăn cháo, uống nước cũng bị nghẹn do khối u phát triển lớn hơn chèn gần hết thực quản.
Trớ: bệnh nhân bị trớ và hầu như không non. Thường là khi ngủ ở tư thế nằm bệnh nhân sẽ bị trớ ra ngoài, do khối u làm ứ đọng thức ăn, dịch tiết thực quản, nước bọt. Ngoài ra, bệnh nhân có thể bị viêm đường hô hấp kéo dài do dịch trớ lạc vào đường thở gây nên. Khi có các triệu chứng này là lúc khối u đã phát triển tương đối to.
Các triệu chứng khác: đau ở vùng xương ức, đau dai dẳng kèm theo khàn tiếng khi nói. Ngoài ra, bệnh nhân có thể bị ho khạc liên miên, tiết nước bọt nhiều,...
Triệu chứng toàn thân: bệnh nhân gầy sút do ăn uống kém, da sạm, khô, các nếp nhăn nổi rõ, hai bàn tay có nhiều nếp nhăn nổi rõ,...

3.2 Chẩn đoán ung thư thực quản
Chẩn đoán hình ảnh ung thư thực quản bằng các phương pháp sau:
Chụp thực quản cản quang: là phương pháp chụp thực quản có uống thuốc cản quang. Chụp thực quản cho phép nhận định được vị trí khối u trong ống thực quản. Ngoài ra, phim chụp này còn có ích trong soi thực quản, tránh biến chứng khi soi. Bên cạng hình ảnh thực quản, phim chụp giúp phát hiện ung thư di căn phổi hay chưa hay hình ảnh viêm phế quản phổi.
Chụp cắt lớp vi tính (CT): chụp CT giúp đánh giá mức độ ung thư, u đã lan rộng ở thành thực quản hay chưa. Bên cạnh đó, còn cho phép chẩn đoán sự xâm lấn vào tổ chức xung quanh, đánh giá khả năng cắt bỏ được thực quản hay không.
Nội soi sinh thiết u: đây là chẩn đoán quyết định kết luận các vấn đề của ung thư thực quản để: đánh giá kích thước u, mức lan của u, vị trí u, u 1 ổ hay nhiều ổ.
3.3 Chẩn đoán phân biệt
Một số bệnh cũng gây nuốt nghẹn, tuy nhiên không phải là bệnh ung thư thực quản như túi thừa thực quản, nuốt nghẹn do rối loạn tâm thần, viêm hẹp thực quản,...
Bên cạnh đó cần chẩn đoán phân biệt với các bệnh sau: co thắt tâm vị, bệnh trào ngược dạ dày – thực quản, sẹo hẹp thực quản do tai nạn uống nhầm a xít, xút, nuốt mật nóng.
Các giai đoạn ung thư thực quản:
- Ung thư thực quản giai đoạn 0: là giai đoạn ung thư nhẹ nhất, các tế bào ung thư nằm trong thành thực quản với kích thước nhỏ.
- Ung thư thực quản giai đoạn 1: ung thư chưa xâm lấn qua lớp cơ thực quản.
- Ung thư thực quản giai đoạn 2: tế bào ung thư đã xâm lấn sang các mô liên kết ngoài thực quản.
- Ung thư thực quản giai đoạn 3: xâm lấn sang các cơ quan khác hoặc di căn hạch.
- Ung thư thực quản giai đoạn 4: ung thư di căn xa.
4 Điều trị ung thư thực quản
Cần đưa ra các chỉ định hợp lý trong điều trị, quan trọng cần phối hợp nâng đỡ dinh dưỡng cho bệnh nhân, do bệnh nhân bị suy giảm khả năng ăn uống nên cân nặng giảm sút nghiêm trọng.
Các phương pháp điều trị được dùng đó là:
Phẫu thuật: cắt bỏ khối u trong thực quản. Tuy nhiên cần xem xét đến vị trí khối u, ung thư đã di căn hay chưa. Bệnh nhân được phẫu thuật chiếm tỷ lệ ít vì đa phần chẩn đoán muộn. Các biến chứng trong phẫu thuật thực quản cũng thường xảy ra như biến chứng về miệng nối, biến chứng phổi và màng phổi phức tạp. Do vậy, cần lựa chọn kỹ để chỉ định phẫu thuật. Hiện nay có các phương pháp phẫu thuật như phẫu thuật Lewis-Santy, phẫu thuật Akiyama, phẫu thuật nội soi ung thư thực quản, phẫu thuật cắt thực quản không mở ngực,...
Tia xạ là biện pháp điều trị có lợi thế cao, dùng các tia phóng xạ liều cao chiếu vào khối u làm nhỏ kích thước khối u và tiêu diệt u. Tuy nhiên các tia xạ này có thể gây ảnh hưởng lên các tế bào bình thường vùng lân cận.
Điều trị hoá chất: có thể điều trị đơn thuần hoặc phối hợp với các phương pháp trên.

5 Tiên lượng ung thư thực quản
Tiên lượng ung thư thực quản phụ thuộc vào một số yếu tố.
Về phân loại mô bệnh học: ung thư biểu mô vảy giai đoạn sớm, kết quả phẫu thuật gần tương đương với phương pháp xạ trị đơn thuần. Đối với ung thư biểu mô tuyến giai đoạn sớm, phẫu thuật cho kết quả tốt hơn phương pháp xạ trị đơn thuần.
Về mức độ xâm lấn ung thư, tùy vào mức độ xâm lấn của u mà tiên lượng được thời gian sống thêm của bệnh nhân: khoảng 80% bệnh nhân u xâm lấn niêm mạc sống thêm được 5 năm, ở bệnh nhân bị u xâm lấn cơ con số này là 30%, bệnh nhân u xâm lấn ra ngoài cơ quan khác sống chỉ còn 10%.
Đánh giá về mức độ di căn hạch: Các bệnh nhân có di căn xa, di căn hạch nhiều vùng, rò thực quản - khí phế quản, lan tràn trung thất không sống thêm ngoài 3 năm.
Tài liệu tham khảo
- ^ Tác giả: Chuyên gia của Mayoclinic, Esophageal cancer, Mayoclinic. Truy cập ngày 6 tháng 12 năm 2021
- ^ Tác giả: Mathew W Short, Kristina G Burgers, Vincent T Fury, Esophageal Cancer, Pubmed. Truy cập ngày 6 tháng 12 năm 2021
- ^ Tác giả: Chuyên gia của NIH, Esophageal Cancer Treatment (Adult) (PDQ®)–Patient Version, NIH. Truy cập ngày 6 tháng 12 năm 2021
- ^ Tác giả: Chuyên gia của Cancer.gov, Esophagus Cancer. cancer.gov, Truy cập ngày 6 tháng 12 năm 2021

