Hướng dẫn chăm sóc bệnh nhân viêm phổi đúng cách
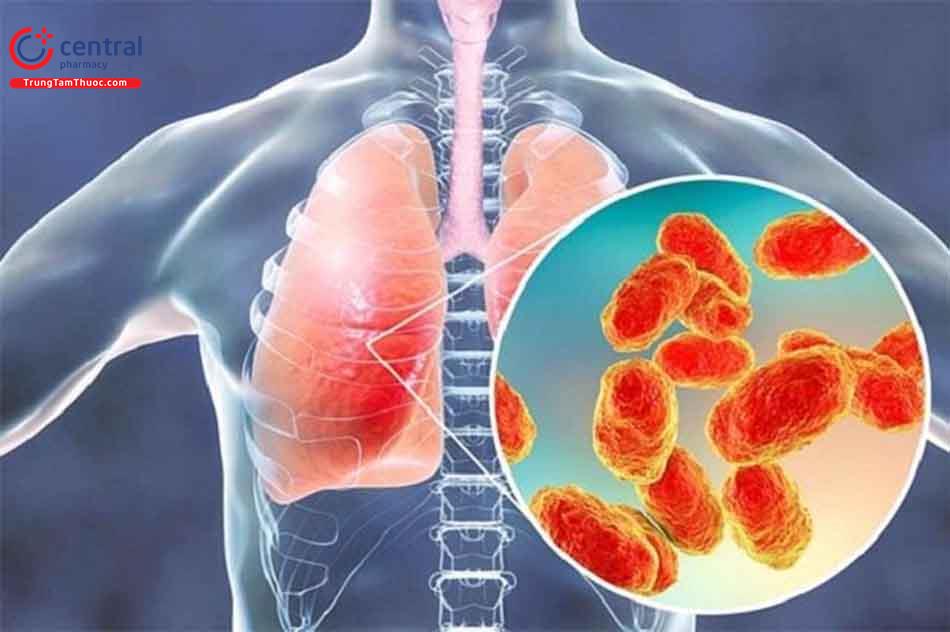
Trungtamthuoc.com - Viêm phổi là một trong các bệnh lý thường gặp trên đường hô hấp. Bệnh nhân bị viêm phổi cần được chăm sóc đúng cách để nhanh khỏi bênh. Cùng tìm hiểu các thông tin cơ bản về bệnh viêm phổi và cách chăm sóc bệnh nhân viêm phổi qua bài viết sau!
1 Viêm phổi là gì?
Viêm phổi là bệnh nhiễm trùng ở phổi, tình trạng nhu mô phổi bị viêm nhiễm và đông đặc bởi nhiều tác nhân khác nhau như vi khuẩn, virus, nấm, dị vật, hóa chất,... Các tác nhân này làm phổi tiết dịch gây tắc nghẽn các túi khí nhỏ li ti trong phổi, khiến sự trao đổi oxy của phổi suy giảm.
Viêm phổi là nguyên nhân hàng đầu gây ra tử vong trong số các bệnh viêm nhiễm thường gặp.
Lâm sàng chia viêm phổi thành 2 nhóm:
Viêm phổi cộng đồng: viêm phổi xảy ra ngoài bệnh viện, thường gặp ở các đối tượng là người già và trẻ nhỏ dưới 5 tuổi.
Viêm phổi bệnh viện: viêm phổi xuất hiện sau khi nhập viện 48 giờ.
2 Các yếu tố nguy cơ của viêm phổi
2.1 Con đường lây nhiễm
Những người hít phải các tác nhân gây bệnh từ bên ngoài môi trường hoặc từ vùng hầu họng, dạ dày đi vào khí quản.
Những người bệnh đang điều trị bằng cách đặt nội khí quản, sử dụng máy thở, đặt sonde dạ dày để hút dịch hoặc chuyển thức ăn.
2.2 Điều kiện giúp các yếu tố nguy cơ khởi phát bệnh
Hệ thống hô hấp tăng tiết chất nhầy.
Người bệnh nằm hôn mê bất động quá lâu.
Người cao tuổi, trẻ em bị suy giảm miễn dịch.
Người có bệnh tai mũi họng hoặc bệnh hô hấp mạn tính.
Do thời tiết thay đổi, nhiệt độ thấp và không khí ẩm ướt.
Môi trường sống và làm việc bị ô nhiễm.
Người thường xuyên hút thuốc lá khiến hệ hô hấp yếu đi.
3 Triệu chứng bệnh
3.1 Viêm phổi điển hình
Đột nhiên sốt cao, ho đàm mủ màu rỉ sét, mùi hôi.
Đau ngực khi hít thở mạnh.
Có hội chứng đông đặc phổi.
3.2 Viêm phổi không điển hình
Bệnh khởi phát từ từ.
Người bệnh thấy nhức đầu, mệt mỏi, đau họng, đau cơ,...
Có cảm giác buồn nôn, nôn.
Có thể bị tiêu chảy.
4 Quy trình chăm sóc bệnh nhân viêm phổi
4.1 Quan sát theo dõi bệnh nhân
4.1.1 Toàn thân
Quan sát tình hình sức khỏe và tinh thần của bệnh nhân: mệt mỏi, chán ăn,...
Bệnh nhân có các dấu hiệu nhiễm khuẩn như môi khô, lưỡi đơ, mắt trũng,...
Theo dõi nhiệt độ cơ thể: sốt 39-40 độ.
4.1.2 Tình trạng hô hấp
Sau vài giờ có thể xuất hiện khó thở, tím môi. Diễn tiến có thể nặng tùy mức độ bệnh.
Ở trẻ em, ngưỡng thở nhanh (R) được tính theo độ tuổi.
- Dưới 2 tháng tuổi: R>=60 lần/phút.
- Từ 2 đến 12 tháng tuổi: R>=50 lần/phút.
- Trên 12 tháng đến 5 tuổi: R>=40 lần/phút.
Dấu hiệu suy hô hấp: thở co lõm ngực, cánh mũi phập phồng, tím môi,...
Tình trạng ho nhiều hay ít, có đàm hay không? Tính chất đàm như thế nào?
Đau ngực tại vùng tổn thương, đau mạnh khi hít vào hoặc ho.
4.1.3 Tuần hoàn, tiêu hóa
Tuần hoàn: mạch đập, huyết áp bình thường hoặc tăng, có thể sốc trụy mạch.
Tiêu hóa: có thể buồn nôn, nôn, chán ăn, táo bón, tiêu chảy.
4.2 Lên kế hoạch và thực hiện kế hoạch chăm sóc
4.2.1 Cải thiện lưu thông đường thở
Cần làm ấm không khí hít thở để làm loãng và long đàm giúp thông thoáng đường thở.
Cho bệnh nhân thở oxy nếu có dấu hiệu suy hô hấp.
Hướng dẫn bệnh nhân thở sâu, ho chủ động. khuyến khích bệnh nhân ho và khạc đờm.
Kết hợp vật lý trị liệu để làm long đờm và dịch xuất tiết dễ hơn.
Theo dõi tình trạng hô hấp và sự luyện tập của bệnh nhân.
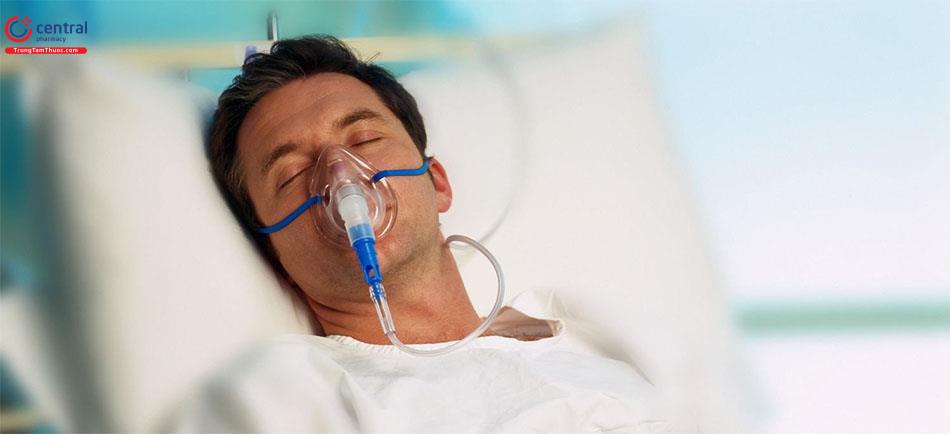
4.2.2 Giảm tình trạng đau ngực
Trị bệnh nhân nằm ở tư thế thuận tiện, thoải mái nhất.
Sử dụng thuốc kháng sinh, thuốc hạ sốt giảm đau theo đơn kê của bác sĩ điều trị. [1]
Theo dõi việc sử dụng thuốc của bệnh nhân.
Theo dõi đáp ứng điều trị, nếu có tình trạng dị ứng thuốc, biến chứng cần xử lý ngay.

4.2.3 Bệnh nhân cần nghỉ ngơi để duy trì năng lượng
Khuyến khích bệnh nhân nghỉ ngơi tại giường để bảo tồn năng lượng.
Để bệnh nhân nằm ở tư thế thoải mái nhất, nên thay đổi tư thế thường xuyên.
Phòng bệnh cần yên tĩnh để bệnh nhân có thể nghỉ và ngủ tốt.
Khuyến khích bệnh nhân tập luyện nhẹ nhàng.
Nếu có chỉ định dùng thuốc an thần, cần phải theo dõi và đánh giá tình trạng sức khỏe trước và sau khi dùng thuốc.
4.2.4 Bổ sung dinh dưỡng, duy trì cân bằng nước và điện giải
Đảm bảo chế độ ăn uống của người bệnh đủ năng lượng, nên ăn các loại đồ ăn mềm lỏng, dễ tiêu, ăn nhiều hoa quả.
Cho bệnh nhân uống nhiều nước ấm (2-3 lít mỗi ngày) để giữ ẩm cho vùng cổ họng.
Nếu có chỉ định thì truyền dịch cho bệnh nhân. [2]
4.2.5 Chế độ điều trị
Sử dụng thuốc theo đúng liều lượng và thời gian mà bác sĩ điều trị đưa ra.
Theo dõi và chăm sóc sức khỏe người bệnh
Lấy máu xét nghiệm khi có chỉ định.
Khi cần thiết cần hút đàm, cho bệnh nhân thở oxy,...
Chuẩn bị công tác phòng chống sốc phản vệ do thuốc.
Theo dõi các biểu hiện bất thường, phát hiện sớm các biến chứng.
4.2.6 Vệ sinh và nghỉ ngơi
Vệ sinh răng miệng, mũi họng cho bệnh nhân sau khi khạc đàm, khạc nhổ đàm vào các ca đựng có nắp đậy và phải đổ rửa thường xuyên.
Vệ sinh toàn thân sạch sẽ hằng ngày. Chú ý các vùng đè cấn do nằm lâu dễ bị loét.
Vệ sinh phòng bệnh sạch sẽ hằng ngày.
Phòng tránh sự lây lan của vi khuẩn bằng cách tăng cường lưu thông khí trong phòng bệnh, nếu có thể nên để bệnh nhân đeo khẩu trang khi tiếp xúc với nhân viên y tế và người khác. Nhân viên y tế cũng phải đeo khẩu trang khi thăm khám cho bệnh nhân.

4.2.7 Giáo dục sức khỏe
Hướng dẫn, giải thích cho bệnh nhân và người nhà bệnh nhân về cách điều trị, thời gian điều trị để họ hiểu và tuân thủ đúng biện pháp điều trị.
Hướng dẫn bệnh nhân vận động nhẹ nhàng khi bệnh tiến triển tốt.
Khuyển khích bệnh nhân tập thở sâu, tập ho, tập giãn nở phổi, làm sạch phổi. Dặn bệnh nhân nên tái khám sau 4-6 tuần kể từ khi ra viện.
Giải thích tác hại của thuốc lá, rượu bia và khuyên bệnh nhân không sử dụng chúng.
Hướng dẫn bệnh nhân để tránh bị kiệt sức, tránh lạnh quá đột ngột.
Ăn ở vệ sinh sạch sẽ, đảm bảo chế độ ăn đủ dinh dưỡng, nghỉ ngơi nhiều và tránh các tác nhân kích thích.
Điều trị sớm các ổ nhiễm trùng nếu có.
Khuyên bệnh nhân tiêm vacxin phòng cúm.
5 Case lâm sàng: Viêm phổi
Đề bài: Một bé trai 4 tuổi bị chảy mũi, ho đờm và khò khè 2 ngày nay. Ngày nay sốt không rõ nhiệt độ và ăn giảm. Không có tiền sử bệnh lý tim phổi trước đó và tiêm chủng đầy đủ. Hai người em của trẻ vừa khỏi “cảm lạnh”. Thăm khám ghi nhận trẻ sốt 39.6°C, thở 22 lần/phút, chảy dịch mũi trong, phổi thô và ran ngáy cuối thì thở ra hai đáy.[3]
1. Chẩn đoán thích hợp nhất?
2. Bước tiếp theo thích hợp nhất để đánh giá?
Tóm tắt: Trẻ trai biểu hiện ho, sốt và bất thường phổi khi thăm khám.
- Chẩn đoán thích hợp nhất: Viêm phổi.
- Bước tiếp theo để đánh giá: X-quang ngực (CXR) thường được chỉ định để phát hiện những thay đổi trên phim hỗ trợ chẩn đoán lâm sàng. Ngoài x-quang ngực, độ bão hòa oxy và các xét nghiệm khác (công thức máu, cấy máu và rửa mũi để tìm kháng nguyên virus) có thể giúp tìm ra căn nguyên và mức độ nhiễm trùng, cũng như định hướng kháng sinh điều tri.
5.1 Phân tích
5.1.1 Mục tiêu
1. Mô tả căn nguyên viêm phổi và dự đoán theo độ tuổi.
2. Mô tả đặc điểm lâm sàng và x-quang trong viêm phổi.
3. Mô tả đánh giá và điều trị viêm phổi.
5.1.2 Xem xét
Mục tiêu ban đầu quan trọng nhất là quản lý bệnh nhân theo ABCs (duy trì Airway – đường thở, kiểm soát Breathing – hô hấp, và đảm bảo Circulation – tuần hoàn). Bệnh nhân viêm phổi có thể biểu hiện suy hô hấp nhiều mức độ khác nhau. Có thể phải thở oxy, và trong những trường hợp suy hô hấp nặng, càn đặt nội khí quản và thở máy. Bệnh nhân viêm phổi và sepsis có thể bị suy tuần hoàn (shock nhiễm khuẩn) và cần bù dịch tích cực. Sau các bước hồi sức cơ bản, bắt đầu đánh giá và xử trí sâu hơn.
5.2 Tiếp cận lâm sàng
Viêm phổi hoặc nhiễm trùng hô hấp dưới (LRTI) là một chẩn đoán dựa vào lâm sàng và x-quang. Bệnh nhân viêm phổi điển hình có biểu hiện kinh điển (sốt, ho, thở nhanh và vẻ mặt nhiễm trùng) hoặc rất ít triệu chứng phụ thuộc vào tác nhân, lứa tuổi và tình trạng sức khỏe.
5.3 Sinh lý bệnh
LRTI thường khởi phát do hít phải giọt bắn nhiễm khuẩn hoặc tiếp xúc với bề mặt phơi nhiễm. Phụ thuộc vào tác nhân, sự lây lan trong không khí ở những khoảng cách khác nhau. Nhiễm khuẩn điển hình thường tiến triển nhanh chóng trong vài ngày. Nhiễm trùng tiến triển, dòng thác phản ứng viêm trung gian miễn dịch và tế bào gây tác động lên đường thở. Kết quả là ảnh hưởng xấu đến thông khí-tưới máu, và phát triển các triệu chứng hô hấp.
5.4 Biểu hiện lâm sàng và x-quang
Viêm phổi có thể biểu hiện ít triệu chứng hoặc tăng công thở với dấu hiệu phập phồng cánh mũi, co kéo cơ hô hấp phụ, thở nhanh – những dấu hiệu tương đối nhạy của viêm phổi.
Các triệu chứng kèm theo có thể bao gồm mệt mỏi, đau đầu, đau bụng, buồn nôn hay nôn. Vẻ mặt nhiễm trùng, đặc biệt là trong viêm phổi do vi khuẩn. Sốt không phải là biểu hiện hằng định. Thân nhiệt không ổn định có thể được tìm thấy trong viêm phổi ở trẻ sơ sinh. Lâm sàng, viêm phổi có thể kèm theo giảm thông khí hoặc bất thường hô hấp (ran hoặc khò khè). Thiếu oxy có thể được tìm thấy. Viêm phổi biến chứng (tràn dịch màng phổi) có thể được phát hiện thông qua giảm thông khí khu trú hoặc tiếng cọ màng phổi.
Biểu hiện x-quang trong LRTI có thể hạn chế, không xuất hiện, hoặc chậm hơn các triệu chứng lâm sàng, đặc biệt là ở bệnh nhân mất nước. Biểu hiện có thể bao gồm đông đặc nhiều thùy hoặc một thùy (viêm phổi phế cầu hoặc tụ cầu), ứ khí với vòm hoành phẳng (viêm phổi virus với co thắt phế quản), hoặc lớn hạch rốn phổi (viêm phổi mycobacteria). Ngoài ra, viêm mô kẽ (viêm phổi mycoplasma). Cuối cùng, tràn dịch màng phổi và áp xe phổi phù hợp với nhiễm khuẩn.
5.5 Tác nhân
LRTI thường gặp hơn ở mùa thu và mùa đông, tần suất cao hơn ở trẻ nhỏ hơn, đặc biệt là những bệnh nhân có yếu tố dịch tễ (đến nhà trẻ, đi học mẫu giáo). Khi xem xét tất cả các nhóm tuổi, khoảng 60% viêm phổi ở trẻ em do vi khuẩn, với phế cầu là thường gặp nhất. Viruses (respiratory syncytial virus [RSV], adenovirus, cúm, á cúm, enteric cytopathic human orphan [ECHO] virus, và coxsackie virus) đứng hàng thứ hai. Phát hiện tác nhân viêm phổi ở trẻ em có thể là một thách thức; tác nhân được xác định chỉ ở 40-80% các trường hợp. Cấy dịch tỵ hầu (độ nhạy/độ đặc hiệu kém) hoặc đờm (khó lấy mẫu ở trẻ nhỏ) thường không được thực hiện. Do vậy, chẩn đoán và điều trị định hướng dựa vào triệu chứng, thăm khám, x-quang và lứa tuổi của bệnh nhân.
Trong những ngày đầu đời, Enterobacteriaceae và Streptococcus nhóm B (GBS) tác nhân chính; các tác nhân khác có thể bao gồm Staphylococcus aureus, Streptococcus pneumoniae (phế cầu), and Listeria monocytogenes. Trong viêm phổi ở trẻ sơ sinh, kháng sinh phổ rộng (Ampicillin với Gentamicin hoặc Cefotaxime) được chỉ định. Trong vài tháng đầu đời, Chlamydia trachomatis có thể gây viêm phổi, đặc biệt là ở trẻ có họ từng cơn và thở nhanh, có hoặc không có viêm kết mạc hoặc tiền sử nhiễm chlamydia ở mẹ. Những đứa trẻ này cũng tăng bạch cầu ái toan, và thâm nhiễm phổi hai bên với dấu hiệu tăng sáng trên phim x-quang; điều trị erythromycin.
Tác nhân virus bao gồm HSV, enterovirus, cúm và RSV; trong các tác nhân này, HSV là đáng lo ngại nhất và thường gặp nhất gây viêm phổi trong những ngày đầu đời. Acyclovir là thuốc quan trọng nếu nghi ngờ HSV. Ngoài giai đoạn sơ sinh cho đến khoảng 5 tuổi, virus vẫn là tác nhân thường gặp; adenovirus, rhinovirus, RSV, cúm, và cận cúm. Tác nhân vi khuẩn bao gồm phế cầu và HI không định type. Bệnh nhân nghe mũi, tăng công thở, khò khè và thiếu oxy là biểu hiện thường gặp khi đến phòng cấp cứu trong những tháng mùa đông và được nhập viện để theo dõi, điều trị oxy và thuốc giãnphế quản. Chẩn đoán viêm phổi virus dựa vào lâm sàng hoặc kết hợp biểu hiện trên x-quang (thâm nhiễm mô kẽ quanh rốn phổi). PCR dịch tỵ hầu hoặc dịch rửa mũi thường được thực hiện để xác định tác nhân virus. Viêm phổi hỗn hợp virus và vi khuẩn có thể biểu hiện ở khoảng 20% bệnh nhân. Kháng sinh nên được xem xét nếu bệnh cảnh lâm sàng, thăm khám hoặc x-quang gợi ý nhiễm khuẩn.
Bệnh nhi lớn hơn 5 tuổi nhiễm trùng hô hấp dưới thường do mycoplasma. Tuy nhiên, hầu hết tác nhân virus và vi khuẩn đã đề cập trước đó đều có thể là tác nhân, trừ GBS và Listeria. Kháng sinh cho nhóm tuổi này phủ mycoplasma và vi khuẩn điển hình (phế cầu). Điều trị lựa chọn bao gồm macrolides (Azithromycin) hoặc cephalosporins (ceftriaxone hay Cefuroxime).
Viêm phổi ở bệnh nhân ICU được đặt nội khí quản và đường truyền trung tâm có thể liên quan đến Pseudomonas aeruginosa hoặc các chủng nấm(Candida). Pseudomonas và Aspergillus là tác nhân có thể gặp ở những bệnh nhân bệnh phổi mạn (xơ nang). Varicella-zoster virus nên được xem xét trên những bệnh nhân có sang thương da điển hình và viêm phổi; cytomegalovirus (CMV) nếu có viêm võng mạc; Legionella pneumophila nếu bệnh nhân có tiền sử tiếp xúc nước đọng; và Aspergillus nếu bệnh nhân hen dai dẳng hoặc tổn thương “fungal ball” trên phim x-quang.
Một tác nhân quan trọng gây LRTI là lao. Mycobacterium tuberculosis trở thành một vấn đề phức tạp trong thế kỷ qua; tỉ lệ lao đa kháng ngày càng tăng. Bệnh nhân có thể biểu hiện triệu chứng từ ho, đờm máu, sốt, sụt cân
đến các triệu chứng không đặc hiệu. Các nguồn cho AFB để nhuộm và cấy (phụ thuộc vào độ tuổi của bệnh nhân) bao gồm mẫu đờm đầu ngày, dịch rửa dạ dày, dịch rửa phế quản hoặc sinh thiết qua nội soi phế quản, và dịch mủ hoặc sinh thiết màng phổi nếu có can thiệp phẫu thuật. Điều trị kháng lao chuẩn trong khi chờ đợi kết quả cấy và kháng sinh đồ bao gồm isoniazid, rifampin, và Pyrazinamide. Đối với các sinh vật kháng thuốc, Ethambutol có thể được thêm tạm thời miễn là có thể theo dõi được thị lực ở trẻ. Liệu trình điều trị điển hình bao gồm giai đoạn đầu kéo dài khoảng 2 tháng với 3 hoặc 4 thuốc, sau đó là pha liên tục 4-7 tháng với Isoniazid và rifampin. Tổng thời gian điều trị phụ thuộc vào mức độ bất thường trên x-quang, kháng thuốc và kết quả theo dõi mẫu đờm.
5.6 Câu hỏi lượng giá
10.1. Một bé trai 6 tuần tuổi, sinh thường sau thai kỳ không biến chứng, bị ho và “thở nhanh” 2 ngày qua. Người mẹ kể rằng trẻ nghẹt mũi 1 tuần nay và chảy dịch mắt trong, nhưng không sốt hay bỏ bú. Nhiệt độ 37.4°C và nhịp thở 44 lần/phút. Cậu bé nghẹt mũi, chảy dịch mũi trong, đỏ kết mạc hai bên, xuất tiết dịch trong ở mắt phải. Phổi ram ẩm rải rác, không khò khè. Tác nhân nào sau đây thích hợp nhất gây ra bệnh cảnh trên?
A. C trachomatis
B. L monocytogenes
C. RSV
D. Rhinovirus
E. Spneumoniae
10.2. Một trẻ gái 2 tuổi tăng công thở. Ba của trẻ để ý trẻ ho, sốt không rõ nhiệt độ trong 3 ngày qua. Đứa trẻ kêu đau bụng và nôn 1 lần sau họ nhưng không tiêu chảy. Tiêm chủng đầy đủ, và tiền sử khỏe mạnh bình thường. Nhiệt độ 38.9°C. Trẻ ngủ gà nhưng dễ quấy. Nhịp thở 28 lần/phút, thăm khám ghi nhận giảm âm phổi vùng đáy phổi trái với ran ẩm nổi bật. Điều nào sau đây là bước tiếp theo thích hợp nhất trong đánh giá bệnh nhân này?
A. Cấy máu
B. Xquang ngực
C. Đo độ bão hòa oxy
D. Cấy đờm
E. Ngoáy mũi test virus
10.3. Bạn đang đánh giá một trẻ trai 8 tuổi có tiền sử khỏe mạnh bị sốt nhẹ, đau họng và họ một tuần qua. Không chảy mũi, nôn ói hay tiêu chảy, không bỏ ăn. Theo bệnh án tại phòng khám của bạn ghi nhận, đứa trẻ tiêm chủng đầy đủ, cân nặng ở bách phân vị 25th lúc 6 tháng trước. Hôm nay - đứa trẻ có cân nặng ở bách phân vị thứ 10th. Trẻ không sốt, chảy dịch mũi trong hô hấp bình thường. Lớn hạch cổ hai bên và hạch thượng đòn phải. Nghe phổi ghi nhận giảm thông khí ở đáy phổi trái. Ngoài chụp phim x-quang, điều nào sau đây là bước tiếp theo thích hợp nhất trong đánh giá bệnh nhân này?
A. Phết họng test nhah strep
B. Phết mũi xét nghiệm virus
C. PPD placement (Test lao)
D. Sinh thiết hạch
E. Bordetella pertussis (xét nghiệm kháng thể huỳnh quang)
10.4. Một trẻ nữ 13 tuổi ho khan, sốt nhẹ và mệt mỏi trong 2 tuần qua. Cô bé để ý tức ngực và họ tăng dần ngày hôm qua khi đi bộ ra ngoài trong không khí lạnh. Cô bé không nghẹt mũi, chảy mũi, nôn ói hay tiêu chảy. Người mẹ nói rằng cô con gái gần như khỏe mạnh trừ tiền sử dị ứng khi thay đổi thời tiết. Sinh hiệu, hô hấp và thăm khám bình thường. Tác nhân phù hợp nhất là ?
A. H influenzae
B. M pneumoniae
C. RSV
D. S aureus
E. S pneumoniae
5.7 Đáp án
10.1. A. Ho và tăng công hô hấp ở đứa trẻ không sốt, có chảy dịch mắt phù hợp với Chlamydia. Lây truyền thường xuất hiện khi sinh qua ngả âm đạo. Khoảng 25% trẻ sơ sinh có mẹ nhiễm Chlamydia bị viêm kết mạc; khoảng một nửa trong đó phát triển thành viêm phổi. Hầu hết trẻ biểu hiện nhiễm trùng hô hấp trong tháng thứ hai, nhưng triệu chứng có thể sớm hơn ở tuần thứ hai. Quét mi mắt trong gửi đi PCR, và điều trị Erythromycin hoặc sulfisoxazole (chỉ dùng cho trẻ trên 2 tháng tuổi) trong 2 tuần đối với viêm kết mạc hoặc viêm phổi.
10.2. C. Khó thở và lơ mơ nổi bật trên bệnh nhân này với biểu hiện lâm sàng của viêm phổi. Độ bão hòa oxy nên được đánh giá khẩn cấp để xác định có cần hỗ trợ oxy không. Cấy đờm là hợp lý, nhưng chỉ có thể thấy bệnh phẩm đủ và hữu ích cho chẩn đoán thông qua dịch hút nội khí quản hoặc nội soi phế quản ở trẻ 2 tuổi. Ở trẻ có tiền sử khỏe mạnh nghĩ đến nghĩ nhiều đến Viêm phổi không điển hình, các thao tác xâm lấn không được chỉ định. Viruses (RSV và adenovirus) nổi bật ở nhóm tuổi này; người ta có thể xem xét phết dịch tỵ hầu để tìm kháng nguyên virus. Đau bụng, như được đề cập đến trong tình huống, có thể là biểu hiện của viêm phổi, khả năng là do nhiễm trùng ở phổi kích thích lên cơ hoành.
10.3. C. Bệnh cảnh điển hình của lao phổi ở trẻ em. Lớn hạch cổ, quanh rốn phổi hoặc trung thất, và biểu hiện ngoài phổi có thể xuất hiện, với bệnh lao kê và viêm màng não thường gặp hơn ở trẻ sơ sinh và trẻ nhỏ. Sốt, sụt cân, biểu hiện triệu chứng đường hô hấp dưới (khả năng là tràn dịch màng phổi trái trên bệnh nhân này) là những biểu hiện của lao kinh điển. PPD nên được thực hiện, và xem xét cho nhập viện trong phòng cách ly áp lực âm để đánh giá thêm và điều trị thuốc kháng lao.
10.4. B. Tất cả biểu hiện phù hợp với nhiễm mycoplasma (walking pneumonia”). Giai đoạn ủ bệnh của mycoplasma 5-7 ngày, và triệu chứng nổi bật trong tuần thứ 2-tuần thứ 3 sau nhiễm. Tán huyết xuất hiện khi kháng thể gắn vào hồng cầu, tăng sản xuất hồng cầu lưới thoáng qua. Nếu cần thiết, PCR dịch tỵ hầu giúp hỗ trợ chẩn đoán. Thăm khám và x-quang đa dạng trong nhiễm trùng tác nhân này; xquang bình thường hoặc tổn thương kẽ, tràn dịch hoặc xẹp phổi có thể được tìm thấy.
5.8 Đúc Kết Lâm Sàng
- Căn nguyên của viêm phổi đa dạng theo tuổi. Trẻ sơ sinh nguy cơ nhiễm GBS cao nhất, trẻ chập chững có nhiều khả năng bị nhiễm RSV, và trẻ vị thành niên thường gặp mycoplasma.
- Nỗ lực điều trị lao nên hướng tới phân lập tác nhân và kháng sinh đồ, cho phép lựa chọn phác đồ kháng lao tối ưu.

