Viêm vùng chậu: nguyên nhân, triệu chứng và cách điều trị
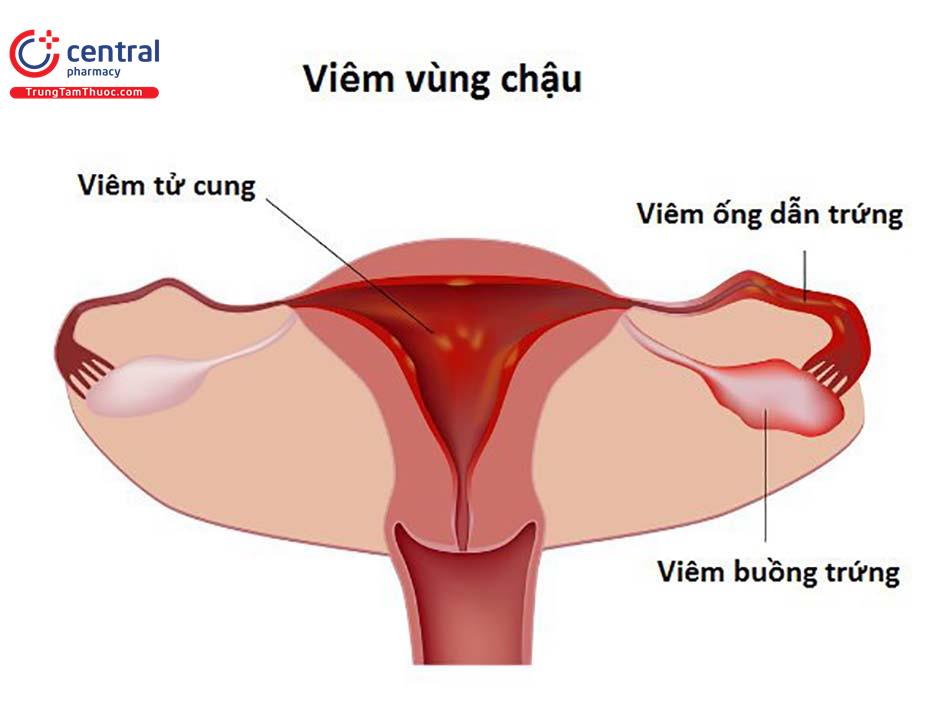
Trungtamthuoc.com - Viêm vùng chậu là một bệnh lý phụ khoa thường gặp đem lại khá nhiều sự bất tiện cho người phụ nữ trong sinh hoạt hằng ngày. Vậy làm cách nào để phòng ngừa và điều trị triệt để bệnh này? Cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu ngay qua bài viết dưới đây!
1 Viêm vùng chậu là bệnh gì?
Viêm vùng chậu là bệnh lý viêm nhiễm cấp ở cơ quan sinh sản của người phụ nữ. Bệnh phát do các vi khuẩn di chuyển từ âm đạo vào cổ tử cung, tử cung, buồng trứng,... và có thể gây áp xe tại đó.
Đây là căn bệnh rất thường gặp ở phụ nữ, nếu không được điều trị thì khả năng dẫn đến nhiều biến chứng khác là khá cao.
Tác nhân gây ra viêm vùng chậu thường là Chlamydia trachomatis và Neisseria gonorrhoeae lây truyền qua đường tình dục. Ngoài ra, cũng có nhiều trường hợp người phụ nữ bị viêm vùng chậu do một số loại vi khuẩn âm đạo khác như vi khuẩn kị khí, vi khuẩn Gram (-).[1]
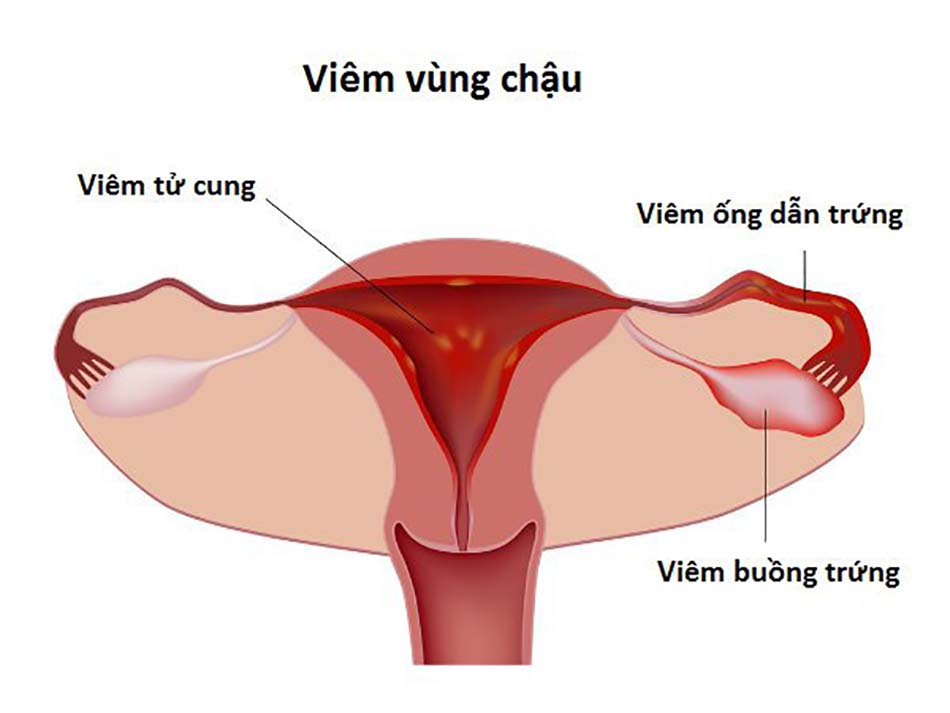
2 Nguyên nhân mắc bệnh viêm vùng chậu
Phụ nữ bị viêm vùng chậu có thể là do một số nguyên nhân sau:
Không vệ sinh vùng kín sạch sẽ, nhất là vào thời gian hành kinh. Bởi thời điểm này, các tác nhân gây bệnh rất dễ sinh sôi và tăng nguy cơ nhiễm trùng.
Sau khi sinh con hoặc sau khi pha thai, vùng cổ tử cung trở nên yếu ớt và đang có tổn thương, do đó các loại vi sinh vật, nấm dễ xâm nhập và gây bệnh.
Quan hệ tình dục nhiều luồng, không sử dụng biện pháp bảo vệ, khiến bệnh lây qua đường tình dục.[2]
.jpg)
Người đã mắc bệnh viêm vùng chậu trước đó thì khả năng mắc lại cao hơn người thường.
Đặt dụng cụ tử cung (có nguy cơ mắc bệnh cao trong 3 tuần đầu sau khi thực hiện thủ thuật).
3 Các triệu chứng của viêm vùng chậu
Hầu hết, những người bị viêm vùng chậu chỉ biểu hiện triệu chứng rất mờ nhạt, dễ bị bỏ qua, thậm chí là không có biểu hiện gì. Vì vậy, chị em cần phải chú ý một số dấu hiệu thường gặp nhất dưới đây:
- Đau nhẹ vùng bụng dưới.
- Đau vùng chậu khi quan hệ.
- Đau ở vùng lưng dưới.
- Rối loạn kinh nguyệt.
- Dịch âm đạo tiết bất thường.
- Thường xuyên đi tiểu, tiểu dắt, khó tiểu, có cảm giác nóng rát khi đi tiểu.[3]

Việc có các biểu hiện này không đồng nghĩa với việc bạn bị mắc bệnh viêm vùng chậu. Các triệu chứng này cũng có thể gặp trong một số bệnh khác. Bên cạnh đó, nhiều người bị viêm vùng chậu nhưng không có triệu chứng đặc hiệu nào, thậm chí là không hề dó triệu chứng. Vì vậy, bạn nên lưu ý đi khám phụ khoa định kì hoặc có các triệu chứng nghi ngờ thì phải đi khám phụ khoa ngay để xác định đúng bệnh đang mắc.
4 Viêm vùng chậu được chẩn đoán như thế nào?
Viêm vùng chậu cấp tính rất khó chẩn đoán do không có triệu chứng và dấu hiệu liên quan. Nhiều phụ nữ bị mắc bệnh viêm vùng chậu không có triệu chứng đặc hiệu thậm chí không có triệu chứng. Điều này dẫn đến chẩn đoán và điều trị muộn, để lại nhiều di chứng viêm ở đường sinh dục trên.
Phương pháp nội soi có thể được sử dụng để chẩn đoán chính xác hơn về viêm ống dẫn trứng. Tuy nhiên, nội soi ổ bụng sẽ không phát hiện viêm nội mạc tử cung và có thể không phát hiện tình trạng viêm ống dẫn trứng thể nhẹ. Do đó, chẩn đoán PID thường dựa trên kết quả lâm sàng không chính xác.
4.1 Chuẩn đoán phân biệt
Thai ngoài tử cung.
U buồng trứng xoắn, xuất huyết nang buồng trứng.
Lạc nội mạc tử cung.
Ung thư buồng trứng tiến triển cấp.
U xơ tử cung hoại tử.
Viêm ruột thừa cấp.
Viêm bàng quang, viêm đài bể thận, cơn đau quặn thận.
4.2 Tiêu chuẩn chẩn đoán viêm vùng chậu
4.2.1 Tiêu chuẩn chẩn đoán chính
Phụ nữ trẻ trong độ tuổi sinh hoạt tình dục và những phụ nữ khác có nguy cơ mắc các bệnh lây truyền qua đường tình dục, có đau vùng chậu hoặc bụng dưới, và không có nguyên nhân gây bệnh ngoài viêm vùng chậu. Thăm khám vùng chậu có một trong các triệu chứng sau:
- Đau khi lắc cổ tử cung.
- Đau tử cung.
- Đau phần phụ.
- Có thể sử dụng một hoặc nhiều tiêu chí bổ sung sau đây để tăng cường tính đặc hiệu của các tiêu chí lâm sàng và hỗ trợ chẩn đoán viêm vùng chậu.

4.2.2 Tiêu chuẩn chuẩn đoán phụ
Nhiệt độ miệng > 101 độ F (> 38,3 độ C).
Bất thường tiết dịch nhầy hoặc dịch tiết cổ tử cung.
Số lượng nhiều bạch cầu trên phết nhuộm Gram cổ tử cung.
Tốc độ lắng đọng hồng cầu cao.
Protein C phản ứng cao.
Xét nghiệm vi khuẩn học dịch tiết âm đạo có vi khuẩn N. gonorrhoeae hoặc C. trachomatis.
4.2.3 Tiêu chuẩn cụ thể nhất để chẩn đoán PID
Sinh thiết nội mạc tử cung so sánh với mô bệnh học của viêm nội mạc tử cung.
Kỹ thuật chụp quang tuyến âm hoặc kỹ thuật chụp cộng hưởng từ cho thấy các ống chứa đầy chất lỏng, dày hoặc các nghiên cứu Doppler cho thấy nhiễm trùng vùng chậu (ví dụ, tăng acid tubal).
Nội soi phát hiện viêm vùng chậu.
Sinh thiết nội mạc tử cung được tiến hành ở phụ nữ sau quá trình nội soi không có bằng chứng trực quan của viêm ống dẫn trứng, vì nội mạc tử cung là dấu hiệu duy nhất đối với một số phụ nữ mắc bệnh viêm vùng chậu.
5 Điều trị viêm vùng chậu
5.1 Nguyên tắc điều trị
Tất cả các phác đồ điều trị phải có tác dụng đối với cả Neisseria gonorrheae, Chlamydia trachomatis và vi trùng yếm khí.
- Điều trị càng sớm nguy cơ di chứng vô sinh về sau càng thấp.
- Điều trị những người có quan hệ tình dục với bệnh nhân trong vòng 60 ngày kể từ khi có triệu chứng.
- Thể nhẹ điều trị không cần nhập viện.
- Bệnh thể nặng phải nhập viện điều trị.
- Tháo vòng tránh thai (nếu có).
Ở những phụ nữ mắc viêm vùng chậu ở mức độ có dấu hiệu lâm sàng nhẹ hoặc trung bình, các phác đồ tiêm và đường miệng có hiệu quả tương tự. Nhập viện phải dựa trên sự quyết định của bác sĩ khi xem xét phụ nữ có một trong những tiêu chuẩn được đề xuất sau:
- Trường hợp khẩn cấp phẫu thuật (ví dụ viêm ruột thừa) không thể bị loại trừ.
- Áp-xe buồng trứng.
- Mang thai.
- Bệnh nặng, buồn nôn và nôn, hoặc sốt cao.
- Không thể tuân theo hoặc đáp ứng được phác đồ điều trị ngoại trú.
- Không có đáp ứng lâm sàng đối với liệu pháp kháng khuẩn đường uống.

5.2 Phác đồ điều trị ngoại trú
5.2.1 Phác đồ lựa chọn 1
Một trong các phác đồ sau:
Ceftriaxone 500mg (tiêm bắp) 1 liều duy nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày (+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
Cefoxitin 2g (TB) liều duy nhất, phối hợp với Probenecid 1g (uống) cùng lúc liều duy nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày (+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
Cephalosporin thế hệ 3 như Cefotaxim 1g hoặc Ceftizoxime 1g (TB) 1 liều duy nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày (+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
5.2.2 Phác đồ thay thế
Ofloxacin 400mg (uống) 2 lần/ngày trong 14 ngày.
Levofloxacin 500mg (uống) 1 lần/ngày trong 14 ngày (+/-) Metronidazole 500mg (uống) x 2 lần/ngày trong 14 ngày.
Đối với các bệnh nhân dị ứng với Penicillin: Nhập viện và điều trị với Clindamycin 900mg truyền tĩnh mạch mỗi 8 giờ + Gentamicin liều đầu tiên 2mg/kg (tiêm mạch) hoặc (TB). Sau đó duy trì 1,5mg/kg mỗi 8 giờ. Sau 24 giờ lâm sàng cải thiện, chuyển sang:
- Clindamycin 450 mg uống mỗi 6 giờ cho đủ 14 ngày.
- Doxycycline 100mg x 2 lần (uống)/ngày trong 14 ngày + Metronidazole 500mg (uống) x 2 lần/ ngày trong 14 ngày.

5.3 Phác đồ điều trị nội trú
Phải điều trị nội trú trong các trường hợp sau:
- Phụ nữ đang mang thai.
- Người không có đáp ứng hoặc không dung nạp được kháng sinh theo đường uống.
- Những người không tuân thủ theo đúng chỉ định điều trị ngoại trú.
- Những người không uống được kháng sinh do buồn nôn và nôn ói.
- Những người mắc bệnh ở thể nặng.
- Có áp - xe ở vùng chậu.
- Những người cần phải phẫu thuật hoặc cần chẩn đoán để loại trừ các nguyên nhân khác.
5.3.1 Phác đồ lựa chọn 1
Clindamycin 900mg (TM) mỗi 8 giờ + Gentamicin liều đầu tiên 2mg/kg (TM hoặc TB), sau đó duy trì 1,5mg/kg mỗi 8 giờ. Chuyển từ đường tĩnh mạch sang đường uống bắt đầu sau 48 giờ có dấu hiệu cải thiện các triệu chứng lâm sàng như sốt, buồn nôn, nôn, đau vùng chậu). Dùng Doxycyclin 100mg x 2 lần/ngày (uống) cho đủ 14 ngày hoặc Clindamycin 450mg uống 4 lần/ngày trong 14 ngày.
Trường hợp bệnh nhân không dung nạp với Doxycycline, có thể sử dụng Azithromycine 1g đơn liều uống 1 lần/tuần x 2 tuần.
5.3.2 Phác đồ thay thế
- Ampicillin - Sulbactam 3g (TM) mỗi 6 giờ + Doxycycline 100mg (đường tĩnh mạch hoặc uống) mỗi 12 giờ.
- Hiệu quả trong điều trị C. trachomatis, N. Gonorrhoeae, và vi khuẩn kỵ khí trên những bệnh nhân áp xe phần phụ.
- Cefoxitin 2g (TM) mỗi 6 giờ, hoặc Cefotetan 2g (TM) mỗi 12 giờ + Doxycycline 100mg (uống hay TM) mỗi 12 giờ.
hoặc
- Cephalosporine thế hệ III như Ceftriaxone 1 - 2g (TM) 1 lần/ngày + Doxycycline 100mg (uống hay TM) mỗi 12 giờ.
- Ngưng sử dụng kháng sinh đường tĩnh mạch sau 48 giờ nếu các triệu chứng lâm sàng cải thiện, chuyển sang kháng sinh uống Doxycycline 100mg 1v x 2 lần/ngày (uống) cho đủ 14 ngày.
Khi cải thiện được các triệu chứng lâm sàng nặng, sau 24 giờ có thể chuyển sang dùng thuốc đường uống. Uống Doxycyclin 100mg 2 lần mỗi ngày trong 2 tuần. Nếu bệnh nhân không dung nạp Doxycycline có thể thay thế bằng Azithromycin 1g uống trong 2 tuần, mỗi tuần uống 1 lần.
Nếu có áp-xe phần phụ cần can thiệp ngoại khoa sau 48 giờ dùng kháng sinh theo đường tĩnh mạch.[4]
6 Cách phòng ngừa viêm vùng chậu
Để phòng tránh bị viêm phụ khoa, cần lưu ý một số vấn đề sau:
Thường xuyên vệ sinh vùng kín sạch sẽ nhất là vào những ngày hành kinh. Thay băng vệ sinh ít nhất 4 tiếng một lần.
.jpg)
Quan hệ tình dục an toàn, nên sử dụng bao Cao Su và vệ sinh trước sau khi quan hệ.
Chung thủy với bạn đời.
Thực hiện một lối sống khoa học, ăn uống đầy đủ chất. Hạn chế sử dụng các thực phẩm không dinh dưỡng, các chất kích thích có hại với sức khỏe.
Trên đây là một số kiến thức cơ bản về bệnh phụ khoa thường gặp mà chị em nên biết. Hãy đọc, ghi nhớ và có cách phòng tránh bệnh hiệu quả!
Tài liệu tham khảo
- ^ Tác giả: Chuyên gia của CDC (Ngày đăng: ngày 19 tháng 11 năm 2020). Pelvic Inflammatory Disease (PID) – CDC Fact Sheet, CDC. Truy cập ngày 20 tháng 10 năm 2021.
- ^ Tác giả: Lindsey K. Jennings, Diann M. Krywko (Ngày đăng: ngày 13 tháng 5 năm 2021). Pelvic Inflammatory Disease, NCBI. Truy cập ngày 20 tháng 10 năm 2021.
- ^ Tác giả: By Mayo Clinic Staff (Ngày đăng: ngày 23 tháng 4 năm 2020). Pelvic inflammatory disease (PID), Mayo Clinic. Truy cập ngày 20 tháng 10 năm 2021.
- ^ Tác giả: Chuyên gia của CDC (Ngày đăng: ngày 22 tháng 7 năm 2021). Pelvic Inflammatory Disease (PID), CDC. Truy cập ngày 20 tháng 10 năm 2021.

