Bệnh lao da: nguyên nhân, chẩn đoán và phương pháp điều trị
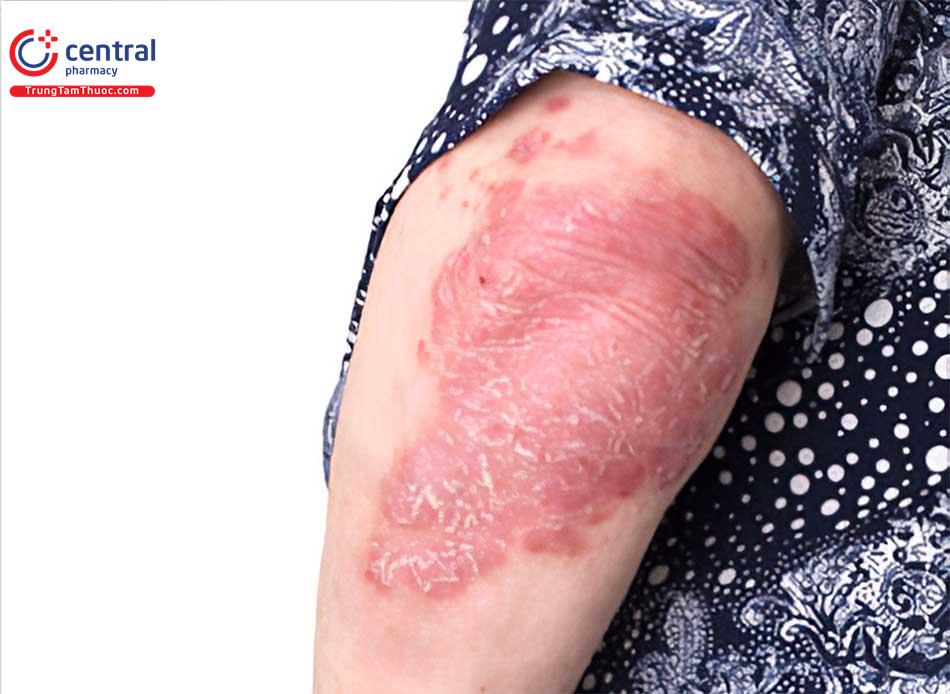
Trungtamthuoc.com - Bệnh lao da (CTB) là kết quả của bệnh nhiễm trùng mãn tính do Mycobacterium tuberculosis, M. ovis và đôi khi do trực khuẩn Calmette-Guerin. Các biểu hiện lâm sàng có thể thay đổi và phụ thuộc vào sự tương tác của một số yếu tố bao gồm vị trí nhiễm trùng và khả năng miễn dịch của cơ thể. [1]
1 Lao da là bệnh gì?
Lao da là kết quả của một bệnh nhiễm trùng mãn tính do Mycobacterium tuberculosis, Mycobacterrium bovis và đôi khi do trực khuẩn Calmette-Guerin. Bệnh lao da có thể mắc phải ngoại sinh hoặc nội sinh và hiện diện dưới dạng vô số các hình thái lâm sàng khác nhau. Chúng thường phụ thuộc vào vị trí nhiễm trùng và khả năng miễn dịch của người bệnh. [2]
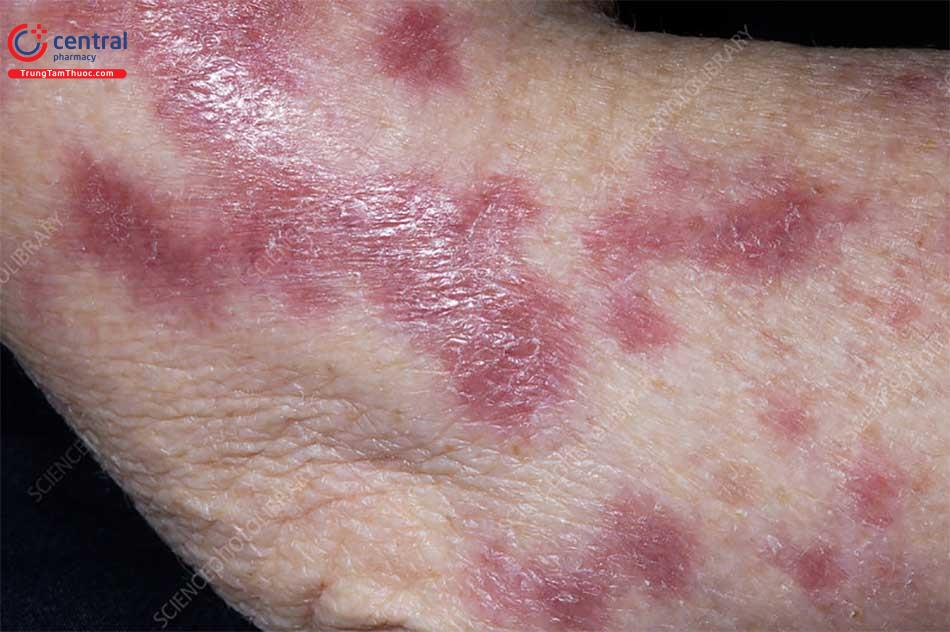
Lao da là một dạng lao ngoài phổi không phổ biến (nhiễm trùng lao của các cơ quan và mô khác ngoài phổi). Ngay cả những nơi phổ biến bệnh lao, chẳng hạn như tiểu lục địa Ấn Độ, châu Phi cận Sahara và Trung Quốc, bệnh lao ở da rất hiếm (<0,1%). [3]
Chẩn đoán các tổn thương lao da có thể khó khăn, vì chúng giống với nhiều tình trạng da liễu khác phổ biến hơn. Hơn nữa, xét nghiệm vi sinh ở những bệnh nhân này cho kết quả kém, khó chẩn đoán.
2 Nguyên nhân gây lao da
Căn nguyên chính của bệnh lao da là Mycobacterium tuberculosis (Mtb). Trong một số trường hợp, bệnh cũng được gây ra bởi vacxin Mycobacterrium bovis hoặc BCG - một chủng M-bovis suy yếu.
Mycobacterium tuberculosis là một trực khuẩn thẳng hoặc hình que, không di động, không bào tử, dài từ 1 - 10μm rộng 0,2 đến 0,6m. Đặc điểm quan trọng nhất của vi khuẩn này là nó bị nhuộm màu đỏ bởi fuchsin và không bị biến màu dưới tác động của rượu và axit. Thành tế bào của nó có hàm lượng lipid cao giúp chống lại tác động của các tác nhân hóa học, nhưng lại dễ bị tác động của các tác nhân vật lý.
Sự tiến triển bệnh lao da có liên quan tương tác giữa môi trường, tác nhân gây bệnh và sức đề kháng của người bệnh.
Trạng thái miễn dịch tế bào của người liên quan đến nguy cơ phát bệnh, do đó chỉ 5-10% số người bị nhiễm trực khuẩn sẽ bị bệnh lao.
Bệnh có nguy cơ xảy ra cao hơn ở những người suy dinh dưỡng, nghiện rượu, bệnh phổi, tiểu đường, cắt dạ dày, các tình trạng ức chế miễn dịch.
Ngoài ra, tiến triển bệnh còn liên quan đến khí hậu, địa lý, độc lực, số lương vi khuẩn và con đường lây nhiễm.
3 Chẩn đoán lao da
Triệu chứng lao da khá đa dạng như sẩn viêm, mảng mụn cóc, nốt sần, loét mạn tính và các tổn thương khác. Con đường xâm nhập của vi khuẩn vào da, tình trạng miễn dịch của vật chủ, và sự hiện diện hay vắng mặt của vật chủ nhạy cảm với M. tuberculosis ảnh hưởng đến sự biểu hiện hình thái của lao qua da. [4]
- Săng lao là một dạng bệnh lao hiếm gặp, nguyên phát, xảy ra ở người trước đây không nhạy cảm với Mycobacterium, đặc biệt trẻ nơi tiêm chủng thấp.
- Săng lao phát triển bằng cách Mtb xâm nhập trực tiếp vào da sau một chấn thương cục bộ, thường không được chú ý.
- Sau 2 đến 4 tuần, người bệnh có một sẩn hoặc nốt sần cứng, không đau, màu nâu đỏ, chậm phát triển, có thể phát triển thành loét. Các vết loét này dễ vỡ, có xu hướng chảy máu và thô cứng bề mặt.
- Các tổn thương thường đo 1 cm hoặc nhỏ hơn, chúng thường có ở trên mặt và tứ chi là nhiều nhất. Đôi khi, kết quả của sự phát triển của tổn thương là một mảng mụn cơm, hoặc thậm chí các tổn thương giống như bìu hoặc lupus thông thường.
- Sau 3 đến 8 tuần kể từ khi bắt đầu bệnh lao, người bệnh thường phát tán trực khuẩn qua các hạch bạch huyết và hạch.
- Sự tiến hóa của săng lao ở từng người bệnh là khác nhau và người bệnh có thể được chữa lành trong khoảng từ 3 đến 12 tháng. Sau khi lành, chúng để lại sẹo teo và vôi hóa ở các hạch bạch huyết, tuy nhiên, cũng có thể biến chứng lao màng phổi cấp tính.
Lao sùi (TVC) là hình thức phổ biến nhất của bệnh lao ngoại sinh.
- Tình trạng này là hậu quả của việc tiêm truyền lần đầu những người nhạy cảm từ trước, người duy trì khả năng miễn dịch trung bình đến cao. Ở các vùng nhiệt đới, TVC thường gặp ở trẻ em vì thói quen đi chân trần trên đất bị nhiễm đờm lao.
- Các tổn thương thường đơn độc, không đau và thường xảy ra nhiều ở ngón tay và ngón chân. Người bệnh có những sẩn hồng ban xung quanh là quầng viêm tiến triển thnhf mảng mụn cám không triệu chứng, có đường kính từ 1 - 5 cm. Hiếm khi người bệnh bị lao thể này bị loét.
- TVC có xu hướng tồn tại trong nhiều năm nếu không được điều trị, mặc dù độ phân giải tự phát cũng có thể xảy ra. Nhiễm vi khuẩn thứ cấp và bệnh chân voi là những biến chứng có thể có của các tổn thương lan rộng ảnh hưởng đến tứ chi.
- Lao da từ hạch hay lao xương, là dạng lao da khá phổ biến, xuất hiện ở mọi lứa tuổi, tuy nhiên trẻ em. Các tổn thương có thể là đơn hoặc nhiều. Khi bị viêm nặng dẫn đến sự hình thành của áp xe không đau, lạnh tăng dần. Khi các tổn thương tiến triển, có thể quan sát các mảng loét tía và sau đó là sự xuất hiện của lỗ rò và thoát dịch. Những bệnh nhân này có thể để lại sẹo lồi, co rút và di chứng teo. Lupus thông thường có thể phát triển trong các vết sẹo và xung quanh các bìu.
Lupus lao (LV) là tình trạng lao da mạn tính, tiến triển ở những bệnh nhân có miễn dịch cao chống lại trực khuẩn, phụ nữ bị ảnh hưởng gấp nhiều hơn nam giới.
- Ngoài nguồn gốc nội sinh, nó có thể phát triển khi sẹo rò rỉ của bìu hoặc hiếm khi có nguồn gốc ngoại sinh.
- Các phát hiện lâm sàng của lupus lao rất đa dạng. Thông thường có các sẩn và các mảng màu nâu đỏ được phân định rõ ở các vùng mặt và cổ tử cung, hiếm khi loét. Các tổn thương không phải lúc nào cũng xuất hiện ở các dạng điển hình và có nhiều mô tả khác nhau như: Nốt sần, tổn thương thực vật, tổn thương loét hoặc khối u, và tương tự như bệnh lupus ban đỏ, bệnh vẩy nến...
- Không được điều trị, tổn thương LV tồn tại trong nhiều năm, dần dần tăng kích thước lên tới hàng chục cm và dẫn đến loét và phá hủy mô. Tỷ lệ biến đổi ác tính thành ung thư biểu mô tế bào vảy trong các đĩa LV dao động từ 0,5 đến 10,5% và nó thường xảy ra sau 25-30 năm không được điều trị bệnh. Ngoài ra, ở một số trường hợp người bệnh còn tiến triển thành khối u ác tính khác, ung thư biểu mô tế bào đáy.
Gôm lao còn được gọi là áp xe lao di căn, bắt nguồn từ sự lan truyền trong máu khi giảm khả năng miễn dịch tế bào.
- Thông thường, bệnh xảy ra ở trẻ em suy dinh dưỡng và người lớn bị suy giảm miễn dịch, lao màng phổi cấp tính.
- Trong gôm lao, thường có một vài tổn thương ảnh hưởng đến thân và tứ chi, đặc trưng bởi các nốt dưới da, có thể loét và dẫn lưu bài tiết. Trên lâm sàng nó có thể giống với bìu. Ở những người suy giảm miễn dịch, áp xe có thể tồn tại trong nhiều năm mà không cần điều trị, và cuối cùng sẽ tự khỏi.
Lao kê cấp tính là bệnh lao hiếm gặp, thường thấy ở người suy giảm miễn dịch tế bào, trẻ em.
- Người bệnh lao kê cấp tính thường có triệu chứng sốt, chán ăn, suy nhược, và giảm cân nặng.
- Trên lâm sàng, người bệnh có một loạt các tổn thương ở da như ban đỏ, ban đỏ - trắng, ban đỏ - sẩn, sau đó có các mụn nước nhỏ. Sau đó chúng sẽ vỡ ra, thoái lui từ 1 đến 4 tuần để lại sẹo lõm và cơ thể suy nhược.

Lao sẩn là tình trạng người bệnh có các đợt xuất hiện của sẩn hồng ban tiến triển thành mụn mủ và hoại tử. Các tổn thương ảnh hưởng đến mặt, tai tứ chi, thân và mông, có thể liên quan viêm hạch bạch huyết. Các triệu chứng sốt và suy nhược có thể xảy ra trước khi có biểu hiện ở da.
Lichen lao là một bệnh lao da hiếm gặp thường gặp ở trẻ và thanh thiếu niên bị hạch bạch huyết, bệnh xương. Người bệnh lúc này có các mảng bao gồm các nang, nang không triệu chứng, có màu vàng đển đỏ nâu, thường thấy trên thân. Chúng có thể thoái triển, sau vài tuần đến vài tháng, để lại sẹo nám và sẹo sau viêm.
Thể lao da hồng ban rắn bazin, thường ảnh hưởng đến chi dưới của phụ nữ trẻ và trung niên. Người bệnh có các ban đỏ dưới da, hơi đau, xuất hiện trong vài tuần ở mặt sau của chân và đùi.
4 Phác đồ điều trị lao da
4.1 Nguyên tắc điều trị
Với những bệnh nhân lao da, các phương pháp giúp nâng cao thể trạng cho người bệnh là rất quan trọng.
Người bệnh lao da cần được kết hợp điều trị tại chỗ và sử dụng kháng sinh trị lao.
4.2 Phương pháp điều trị cụ thể
Kháng sinh dành cho người bệnh lao da cũng tương tự như cho người bệnh lao phổi, người bệnh cần được kết hợp nhiều thuốc như sau:
4.2.1 Phác đồ 1
| Thuốc | 8 tuần đầu | 16 tuần sau |
| Rifamycin 10 mg/kg | Uống hàng ngày | 3 lần/tuần |
| INH/5 mg/kg | Uống hàng ngày | 3 lần/tuần |
| Pyrazinamid 30 mg/kg | Uống hàng ngày | |
| Ethambutol 15mg/kg hoặc Streptomycin 15 mg/kg | Uống hàng ngày |
4.2.2 Phác đồ 2
| Thuốc | 2 tuần đầu | 6 tuần sau |
| Rifamycin 10 mg/kg | Uống hàng ngày | Uống hàng ngày |
| INH/5 mg/kg | Uống hàng ngày | Uống hàng ngày |
| Pyrazinamid 30 mg/kg | Uống hàng ngày | Uống hàng ngày |
| Ethambutol 15mg/kg hoặc Streptomycin 15 mg/kg | Uống hà ng ngày | 2 lần/tuần |
4.2.3 Phác đồ 3
| Thuốc | |
| Rifamycin 10 mg/kg | 3lần/tuần |
| INH/5 mg/kg | 3 lần/tuần |
| Pyrazinamid 30 mg/kg | 3 lần/tuần |
| Ethambutol 15mg/kg hoặc Streptomycin 15 mg/kg | 3 lần/tuần |
Người bệnh lao da được điều trị bằng phác đồ như trên trong 6 tháng, riêng người có hội chứng suy giảm miễn dịch cần điều trị đến 9 tháng.
Đồng thời, trong quá trình điều trị người bệnh lao da cần được kiểm tra chức năng gan, thận, công thức máu và mắt định kỳ.
Ở những bệnh nhân lupus lao hoặc lao sùi còn có thể sử dụng phương pháp đốt điện, laser CO2, hoặc áp nitơ lỏng để loại bỏ tổn thương. Còn những trường hợp người bệnh bị loét hoại tử cần phải kết hợp làm sạch tổn thương.
Hy vọng thông qua bài viết này, bạn đọc biết được triệu chứng và cách điều trị bệnh lao da hiệu quả.
Tài liệu tham khảo
- ^ Tác giả: Josemir Belo dos Santos , Ana Roberta Figueedlyo , Cláudia Elise Ferraz , Márcia Helena de Oliveira, Perla Gomes da Silva và Vanessa Lucília Silveira de MedeirosCutaneous tuberculosis: epidemiologic, etiopathogenic and clinical aspects - Part I, NCBI. Truy cập ngày 17 tháng 12 năm 2021
- ^ Tác giả: Amylynne Frankel , MD, Carolin Penrose , MD và Jason Emer, MD, Cutaneous Tuberculosis, NCBI. Truy cập ngày 29 tháng 12 năm 2021
- ^ Tác giả: Vanessa Ngan, Cutaneous tuberculosis, Dermnet NZ. Truy cập ngày 29 tháng 12 năm 2021
- ^ Tác giả: Evangeline B Handog, MDMaria Juliet E Macarayo, MD, Cutaneous manifestations of tuberculosis, Uptodate. Truy cập ngày 29 tháng 12 năm 2021

