Ziprasidon
3 sản phẩm
 Dược sĩ Thu Hà Dược sĩ lâm sàng
Dược sĩ Thu Hà Dược sĩ lâm sàng
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
Bài viết biên soạn dựa theo
Dược thư quốc gia Việt Nam, lần xuất bản thứ ba
Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022
Trang 1722-1725, tải file PDF TẠI ĐÂY
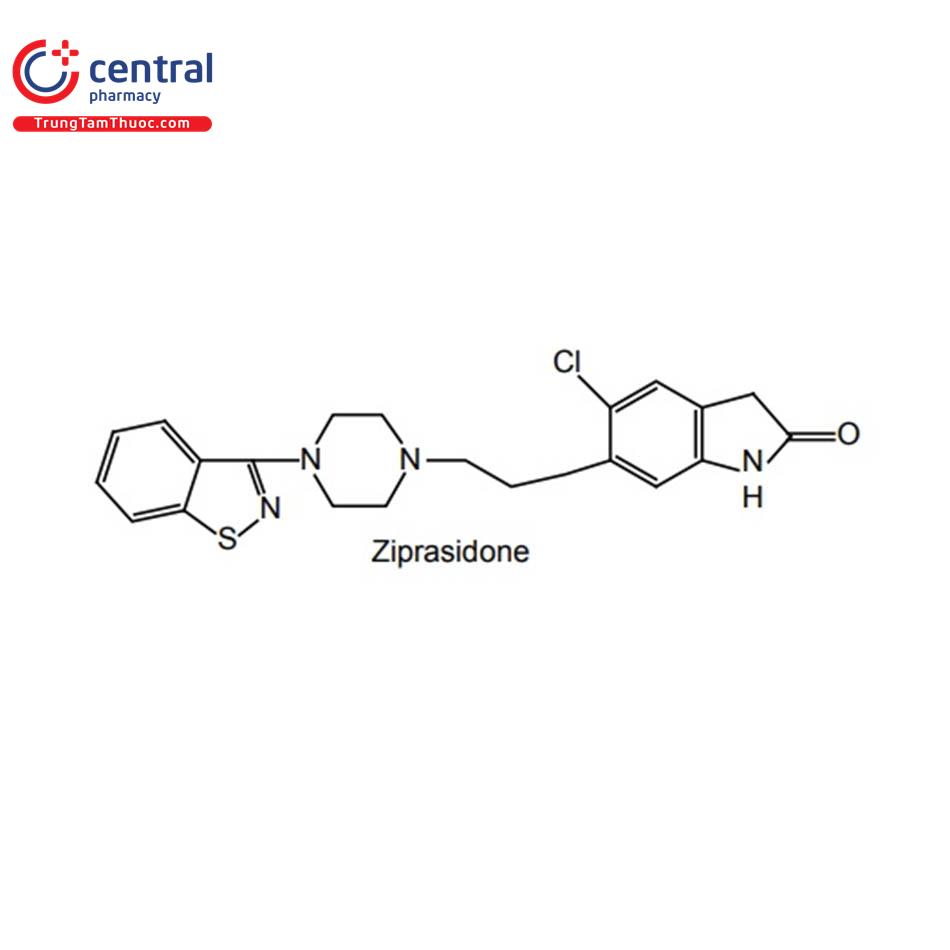
ZIPRASIDON
Tên chung quốc tế: Ziprasidone.
Mã ATC: N05AE04.
Loại thuốc: Thuốc chống loạn thần không điển hình.
1 Dạng thuốc và hàm lượng
Viên nang: 20 mg, 40 mg, 60 mg, 80 mg.
Dung dịch tiêm bắp: 20 mg/ml.
2 Dược lực học
Ziprasidon là thuốc chống loạn thần không điển hình, dẫn chất benzisothiazolyl piperazin. Thuốc có tác dụng chống loạn thần theo cơ chế đối kháng với thụ thể Dopamin D2 và thụ thể serotonin (5-HT2A) ở vùng não giữa - hệ viền và não giữa - vỏ não trên TKTW làm giảm các triệu chứng dương tính và triệu chứng âm tính của bệnh tâm thần phân liệt. Ziprasidon thể hiện ái lực gắn mạnh với thụ thể dopamin D2 và D3, các thụ thể serotonin 5-HT2A, 5-HT2C, 5-HT1A, 5-HT1D và thụ thể alpha-adrenergic. Thuốc ức chế thụ thể alpha,-adrenergic do vậy có nguy cơ gây tụt huyết áp tư thế. Thuốc có ái lực trung bình trên thụ thể histamin H1, điều này giải thích nguy cơ an thần gây ngủ khi dùng thuốc.
3 Dược động học
3.1 Hấp thu
Sau khi uống, ziprasidon hấp thu nhanh và gần như hoàn toàn qua Đường tiêu hóa. Thuốc đạt nồng độ đỉnh trong máu sau uống 6 - 8 giờ. Sinh khả dụng đường uống khoảng 60%. Thức ăn làm tăng 2 lần mức độ hấp thu thuốc.
3.2 Phân bố
Thể tích phân bố trung bình của thuốc là 1,5 lít/kg. Thuốc liên kết với protein huyết tương với tỷ lệ khoảng trên 99%, chủ yếu là Albumin và alpha - acid glycoprotein.
3.3 Chuyển hóa
Thuốc được chuyển hóa nhiều ở gan thông qua phản ứng oxy hóa, phản ứng khử và methyl hóa dưới tác dụng của CYP3A4 và CYP1A2. Các chất chuyển hóa có hoạt tính của thuốc gồm benzisothiazol (BITP) sulphoxid, BITP-sulphon, ziprasidon sulphoxid và S-methyl-dihydroziprasidon.
3.4 Thải trừ
Thuốc được thải trừ chủ yếu qua phân khoảng 66% dưới dạng chuyển hóa, chỉ dưới 4% dưới dạng nguyên vẹn. Thuốc thải trừ qua thận khoảng 20% dưới dạng chuyển hóa, ít hơn 1% dưới dạng nguyên vẹn. Độ thanh thải của thuốc 7,5 ml/phút/kg. Nửa đời thải trừ của thuốc sau uống vào khoảng 7 giờ.
4 Chỉ định

Điều trị cơn kích động cấp trong bệnh tâm thần phân liệt (tiêm bắp). Điều trị bệnh tâm thần phân liệt.
Điều trị đợt cấp của giai đoạn hưng cảm hoặc giai đoạn hỗn hợp trong rối loạn cảm xúc ở bệnh nhân rối loạn lưỡng cực (đơn trị liệu).
Điều trị duy trì rối loạn lưỡng cực, phối hợp với lithi hoặc valproat.
5 Chống chỉ định
Quá mẫn với ziprasidon.
Bệnh nhân có tiền sử kéo dài khoảng QT.
Bệnh nhân trong thời gian gần đây có nhồi máu cơ tim cấp. Bệnh nhân có suy tim mất bù.
Phối hợp với các thuốc gây kéo dài khoảng QT.
6 Thận trọng
Tránh dùng ziprasidon trên các bệnh nhân cao tuổi mắc các bệnh lý tâm thần có liên quan đến sa sút trí nhớ. Thuốc có thể làm tăng nguy cơ tử vong trên các bệnh nhân này.
Thuốc gây kéo dài khoảng QT, tránh sử dụng thuốc trên các bệnh nhân có các bệnh lý tim mạch, hạ Kali huyết hoặc hạ magnesi huyết, bệnh nhân có kéo dài khoảng QT bẩm sinh hoặc phối hợp với các thuốc kéo dài khoảng QT.
Việc điều trị với các thuốc chống loạn thần có thể đi kèm các triệu chứng của hội chứng an thần kinh ác tính (NMS) có thể dẫn đến tử vong. Các triệu chứng bao gồm sốt cao, cứng cơ, thay đổi trạng thái tâm thần, rối loạn thần kinh thực vật (mạch hoặc huyết áp bất thường, nhịp tim nhanh, toát mồ hôi, loạn nhịp tim). Các dấu hiệu đi kèm bao gồm tăng creatinin phosphokinase, myoglobin niệu (do tiêu cơ vân), suy thận cấp. Việc chẩn đoán hội chứng này tương đối phức tạp. Trước khi chẩn đoán, cần loại trừ các trường hợp có biểu hiện lâm sàng cho các bệnh nặng như viêm phổi, nhiễm trùng toàn thân, hội chứng ngoại tháp không được điều trị hoặc điều trị không đầy đủ. Lưu ý, chẩn đoán phân biệt với ngộ độc các thuốc kháng cholinergic, đột quỵ, sốt do thuốc, bệnh lý TKTW nguyên phát. Thuốc có thể gây các phản ứng da nghiêm trọng như hội chứng Stevens-Johnson, hội chứng dress (tăng bạch cầu ưa acid kèm các triệu chứng toàn thân). Ngừng điều trị với ziprasidon nếu nghi ngờ xuất hiện các hội chứng trên.
Thuốc có thể gây hội chứng rối loạn vận động muộn không hồi phục. Để hạn chế tối đa nguy cơ này, chỉ kê đơn điều trị kéo dài với các thuốc chống loạn thần cho các bệnh nhân mắc các bệnh lý đã biết có đáp ứng với thuốc, chỉ sử dụng nếu các biện pháp điều trị thay thế an toàn hơn không có sẵn hoặc bệnh nhân không đáp ứng, nên sử dụng liều thấp nhất trong thời gian ngắn nhất có thể. Việc tiếp tục điều trị cần được định kì đánh giá lại.
Thuốc có thể gây rối loạn chuyển hóa như rối loạn lipid huyết, tăng cân, tăng đường huyết, cần kiểm soát cân nặng và đường huyết trong quá trình sử dụng thuốc.
Thận trọng khi sử dụng thuốc trên các bệnh nhân có tăng đường huyết và đái tháo đường do thuốc có nguy cơ làm tăng đường huyết. Theo dõi các dấu hiệu tăng đường huyết trên tất cả các bệnh nhân như khát nhiều, đái nhiều, ăn nhiều và mệt mỏi. Bệnh nhân có yếu tố nguy cơ đái tháo đường cần kiểm soát đường huyết trước và trong suốt quá trình điều trị.
Thận trọng khi sử dụng thuốc trên các bệnh nhân có yếu tố nguy cơ gây tăng thân nhiệt do thuốc có thể làm gián đoạn cơ chế điều nhiệt. Thận trọng khi sử dụng thuốc trên các bệnh nhân có các yếu tố nguy cơ ngã. Thuốc gây buồn ngủ, hạ huyết áp thế đứng, giảm nhận cảm, giảm vận động. Điều này có thể dẫn đến ngã, kèm theo gãy xương hoặc các chấn thương khác. Cần đánh giá nguy cơ ngã trước khi khởi đầu điều trị với thuốc và trong suốt quá trình điều trị. Thận trọng khi sử dụng thuốc trên các bệnh nhân có bệnh tim mạch đã biết như tiền sử nhồi máu cơ tim, đau thắt ngực, suy tim, bệnh mạch não hoặc các yếu tố nguy cơ gây tụt huyết áp (mất nước, giảm thể tích tuần hoàn, dùng các thuốc hạ huyết áp) do thuốc có thể gây tụt huyết áp thế đứng đi kèm chóng mặt, nhịp tim nhanh, ngất.
Thận trọng khi sử dụng thuốc trên các bệnh nhân có giảm bạch cầu trước điều trị và tiền sử giảm bạch cầu do thuốc. Cần thường xuyên kiểm tra công thức máu trong suốt vài tháng đầu điều trị. Ngừng thuốc nếu xuất hiện các triệu chứng giảm bạch cầu mà không do các yếu tố nguy cơ khác. Bệnh nhân giảm bạch cầu trung tính cần được theo dõi chặt chẽ các dấu hiệu sốt hoặc các triệu chứng nhiễm khuẩn đi kèm. Tiến hành điều trị theo hướng dẫn nếu các triệu chứng này xuất hiện. Ngừng điều trị với ziprasidon nếu số lượng bạch cầu trung tính giảm dưới 1 000 tế bào/mm3. Thận trọng khi sử dụng thuốc trên các bệnh nhân có tiền sử động kinh hoặc có các yếu tố nguy cơ làm giảm ngưỡng động kinh (như suy giảm trí nhớ trong bệnh Alzheimer) do thuốc làm tăng nguy cơ động kinh.
Thận trọng khi sử dụng thuốc trên các bệnh nhân có yếu tố nguy cơ cho viêm phổi hít phải do thuốc có thể làm giảm nhu động thực quản và hô hấp. Thuốc có thể gây viêm phổi do hít phải, đây là nguyên nhân chủ yếu dẫn đến tàn phế hoặc tử vong ở người già đặc biệt trên các bệnh nhân suy giảm trí nhớ trong bệnh Alzheimer. Thuốc gây tăng prolactin huyết có thể tiến triển thành tăng tiết sữa, mất kinh, vú to ở nam, bất lực, giảm mật độ xương.
Thận trọng khi sử dụng thuốc trên các bệnh nhân đang tiến hành các hoạt động cần sự tỉnh táo như lái tàu xe hoặc vận hành máy móc do thuốc gây buồn ngủ, suy giảm nhận thức và hoạt động. Thận trọng khi sử dụng thuốc trên các bệnh nhân có yếu tố nguy cơ tự sát như mắc các rối loạn tâm thần hoặc rối loạn lưỡng cực, do thuốc có thể làm tăng ý nghĩ và hành vi tự sát. Theo dõi chặt chẽ bệnh nhân trong suốt quá trình điều trị. Chỉ kê đơn với liều đủ có tác dụng và giám sát chặt chẽ bệnh nhân để tránh quá liều.
7 Thời kỳ mang thai
Các nghiên cứu trên động vật cho thấy thuốc có thể gây ảnh hưởng trực tiếp hoặc gián tiếp tới sự phát triển bào thai như tăng nguy cơ bất thường về cấu trúc như thông liên thất, bất thường bẩm sinh trên tim mạch và thận, giảm cân nặng của thai nhi, chậm hóa xương. Chưa đủ dữ liệu nghiên cứu trên người, thận trọng khi dùng ziprasidon cho phụ nữ mang thai, cân nhắc lợi ích - nguy cơ. Các trẻ sơ sinh phải được theo dõi cẩn thận trong trường hợp dùng ziprasidon cho mẹ ở giai đoạn cuối thai kỳ. Thuốc có thể gây hội chứng ngoại tháp, hội chứng cai thuốc với các triệu chứng như kích động, tăng trương lực, giảm trương lực, suy hô hấp, ngủ lơ mơ, rối loạn ăn uống cho trẻ sau sinh. Một số trường hợp các triệu chứng này tự hết, trong một số trường hợp khác cần hỗ trợ y tế chuyên sâu và kéo dài thời gian nằm viện.
8 Thời kỳ cho con bú
Chưa rõ ziprasidon và sản phẩm chuyển hóa của nó có được bài xuất vào sữa hay không. Không nên cho con bú nếu bắt buộc phải điều trị cho mẹ.
9 Tác dụng không mong muốn (ADR)
9.1 Thường gặp
Toàn thân: đau bụng, hội chứng cúm, sốt, đột nhiên ngã, phù mặt, ớn lạnh, phản ứng nhạy sáng, đau hông, hạ thân nhiệt.
Tim mạch: nhịp tim nhanh, tăng huyết áp, hạ huyết áp thế đứng.
Tiêu hóa: chán ăn, nôn.
Cơ - xương - khớp: đau cơ.
Hô hấp: khó thở.
Thần kinh: bồn chồn, hội chứng ngoại tháp, run, loạn trương lực cơ, rối loạn vận động, thái độ thù địch, co giật, dị cảm, lú lẫn, chóng mặt, giảm chức năng vận động, tăng động, dáng đi bất thường, tăng cảm giác, mất điều vận, mất trí nhớ, củng cơ, mê sảng, hạ huyết áp, rối loạn ngôn ngữ, hội chứng cai thuốc, hội chứng rối loạn vận động tự động, chứng múa giật, múa vờn, chứng song thị, mất phối hợp động tác, bệnh lý thần kinh.
Khác: viêm da do nấm.
9.2 Ít gặp
Tim mạch: nhịp tim chậm, đau thắt ngực, rung nhĩ, (Blốc) nhĩ thất độ 1, blốc nhánh trên điện tâm đồ, tai biến mạch não, kéo dài khoảng QT, ngất.
Tiêu hóa: xuất huyết trực tràng, khó nuốt, phù lưỡi.
Mẫu: thiếu máu, bầm tím, tăng bạch cầu, giảm bạch cầu, tăng bạch cầu ưa acid, bệnh hạch bạch huyết.
Chuyển hóa và dinh dưỡng: khát, tăng transaminase, phù ngoại vi, tăng đường huyết, tăng creatinin phosphokinase, tăng phosphat kiềm, tăng cholesterol huyết, mất nước, tăng lactic dehydrogenase, albumin niệu, hạ kali huyết.
Cơ - xương - khớp: viêm bao gân. Thần kinh: liệt.
Hô hấp: viêm phổi, chảy máu cam.
Da: ban dát sẩn, mày đay, rụng tóc, chàm, viêm da tróc vảy, viêm da tiếp xúc, viêm da bóng nước.
Mắt, tai: viêm kết mạc, khô mắt, ù tai, viêm mi mắt, đục thủy tinh thể, chứng sợ ánh sáng.
Tiết niệu, sinh dục: liệt dương, xuất tinh bất thường, mất kinh, tiểu ra máu, rong kinh, tăng tiết sữa ở nữ, tiểu nhiều, bí tiểu, băng huyết, rối loạn chức năng sinh dục nam, rối loạn cực khoái, Glucose niệu.
9.3 Hiếm gặp
Tim mạch: phù phổi, tim to, nhồi máu não, tai biến mạch máu não, huyết khối tĩnh mạch sâu, viêm cơ tim, xoắn đỉnh.
Tiêu hóa: chảy máu lợi, vàng da, ứ phân, tăng gamma glutamyl transpeptidase, nôn ra máu, vàng da ứ mật, viêm gan, gan to, bạch sản miệng (dát hoặc mảng màu trắng trong miệng), gan nhiễm mỡ. Nội tiết: suy giáp, cường giáp, viêm tuyến giáp.
Máu: giảm tiểu cầu, thiếu máu nhược sắc, tăng lympho bào, tăng bạch cầu đơn nhân, tăng bạch cầu ưa base, phù mạch bạch huyết, tăng hồng cầu, tăng tiểu cầu.
Chuyển hóa và dinh dưỡng: Tăng BUN tăng creatinin, tăng lipid huyết, giảm cholesterol huyết, tăng kali huyết, giảm hoặc tăng Clor huyết, giảm đường huyết, hạ natri huyết, giảm protein huyết, giảm dung nạp glucose, gút, tăng acid uric huyết, hạ calci huyết, phản ứng tụt đường huyết, hạ magnesi huyết, nhiễm kiềm hô hấp, tăng tạo keton.
Cơ - xương - khớp: bệnh cơ.
Thần kinh: rung giật cơ, rung giật nhãn cầu, vẹo cổ, mất cảm giác quanh miệng, tư thế ưỡn cong người, tăng phản xạ, cứng hàm. Hô hấp: ho ra máu, co thắt thanh quản.
Mắt, tai: chảy máu mắt, suy giảm tầm nhìn, viêm giác mạc, viêm kết - giác mạc.
Tiết niệu, sinh dục: vú to, xuất huyết âm đạo, tiểu đêm, giảm niệu, rối loạn chức năng sinh dục nữ, tiểu ra máu.
9.4 Hướng dẫn cách xử trí ADR
Theo dõi điện tâm đồ và các triệu chứng lâm sàng trong quá trình điều trị với ziprasidon nếu bệnh nhân có các dấu hiệu của xoắn đinh như chóng mặt, hồi hộp, tim đập nhanh, ngất. Ngừng điều trị nếu khoảng QT vượt quá 500 miligiây.
Ngừng điều trị với ziprasidon nếu bệnh nhân có dấu hiệu của hội chứng an thần kinh ác tính do thuốc (NMS), rối loạn vận động muộn, sử dụng các biện pháp điều trị phù hợp nếu cần.
Ngừng điều trị nếu bệnh nhân có các dấu hiệu hội chứng DRESS hoặc các phản ứng da nghiêm trọng khác. Sử dụng các biện pháp điều trị hỗ trợ và corticoid nếu cần.
Bệnh nhân có giảm bạch cầu trung tính cần được kiểm soát các triệu chứng sốt và dấu hiệu nhiễm trùng. Điều trị triệu chứng nếu các dấu hiệu trên xảy ra. Trên các bệnh nhân có số lượng bạch cầu trung tính giảm mạnh (dưới 1000 tế bào/mm’), cần ngừng điều trị và theo dõi số lượng bạch cầu đến khi hồi phục hoàn toàn. Trong một số trường hợp, điều trị với lithi có thể hiệu quả trong một số trường hợp giảm bạch cầu nặng. Cần thêm các nghiên cứu lâm sàng để chứng minh hiệu quả của phương pháp điều trị trên.
10 Liều lượng và cách dùng
10.1 Liều dùng cho người lớn
Điều trị cơn kích động cấp trong tâm thần phân liệt: Liều khởi đầu: Tiêm bắp với liều 10 - 20 mg, có thể lặp lại 10 mg mỗi 2 giờ hoặc 20 mg mỗi 4 giờ nếu cần, tối đa 40 mg/ngày. Không khuyến cáo tiêm bắp 3 ngày liên tiếp, chuyển từ dạng tiêm bắp sang dạng uống ngay khi có thể.
Điều trị tâm thần phân liệt: Liều khởi đầu: 20 mg, uống ngày 2 lần vào bữa ăn, nếu không đáp ứng có thể tăng dần liều, khoảng cách thời gian mỗi lần tăng liều không ít hơn 2 ngày, (vì nồng độ thuốc ở trạng thái ổn định đạt được trong vòng từ 1 - 3 ngày); tối đa 80 mg, ngày 2 lần. Cần theo dõi việc cải thiện triệu chứng trong một vài tuần trước khi quyết định hiệu chỉnh liều. Liều duy trì: Sử dụng mức liều thấp nhất mà vẫn còn hiệu quả, việc sử dụng mức liều trên 20 mg, ngày 2 lần không làm tăng hiệu quả điều trị. Cần định kì đánh giá lại bệnh nhân để xác định sự cần thiết của việc điều trị duy trì.
Điều trị đợt cấp của giai đoạn hưng cảm hoặc giai đoạn hỗn hợp trong rối loạn cảm xúc ở bệnh nhân rối loạn lưỡng cực (đơn trị liệu): Liều khởi đầu, uống 40 mg, ngày 2 lần vào bữa ăn. Có thể tăng liều lên 60 - 80 mg, ngày 2 lần vào ngày tiếp theo, sau đó hiệu chỉnh liều tiếp dựa trên khả năng dung nạp và hiệu quả điều trị trong khoảng liều 40 - 80 mg, ngày 2 lần.
Điều trị duy trì rối loạn lưỡng cực, phối hợp với lithi hoặc valproat: Uống 40 - 80 mg, ngày 2 lần vào bữa ăn. Cần định kì đánh giá lại bệnh nhân để xác định sự cần thiết của việc điều trị duy trì.
10.2 Hiệu chỉnh liều trên một số đối tượng đặc biệt
Không cần hiệu chỉnh liều trên bệnh nhân cao tuổi, bệnh nhân suy gan hoặc suy thận. Trẻ em ≤ 18 tuổi: Tính an toàn và hiệu quả của ziprasidon trên trẻ < 18 tuổi chưa được chứng minh.
11 Tương tác thuốc
Các thuốc tránh phối hợp: Không nên phối hợp ziprasidon với các thuốc có tác dụng kéo dài khoảng QT (như dofetilid, Sotalol, quinidin, các thuốc chống loạn nhịp nhóm Ia khác và nhóm III, mesoridazin, Thioridazin, Clorpromazin, droperidol, pimozid, Sparfloxacin, Gatifloxacin, Moxifloxacin, halofantrin, mefloquin, Pentamidin, arsenic trioxyd, levomethadyl acetat, dolasetron mesylat, probucol hoặc Tacrolimus) do thuốc làm tăng nguy cơ kéo dài khoảng QT phụ thuộc liều.
Các thuốc cần thận trọng khi phối hợp
Các thuốc tác dụng trên TKTW: Phối hợp làm tăng tác dụng của ziprasidon trên TKTW.
Các thuốc điều trị tăng huyết áp: Phối hợp làm tăng nguy cơ hạ áp. Levodopa và các chất chủ vận dopamin: Phối hợp với ziprasidon làm đối kháng, giảm tác dụng của các thuốc trên.
Carbamazepin: Carbamazepin gây cảm ứng enzym chuyển hóa CYP3A4 của ziprasidon, làm giảm AUC của ziprasidon 35%. Ketoconazol: Gây ức chế CYP3A4, làm tăng AUC và Cmax của ziprasidon 35-40%.
12 Quá liều và xử trí
12.1 Triệu chứng
Trong một nghiên cứu trên 5 400 bệnh nhân dùng thuốc, các trường hợp quá liều do vô tình hoặc cố ý, chỉ 10 trường hợp được ghi nhận. Hầu hết các trường hợp đều sống sót mà không để lại di chứng. Trên bệnh nhân quá liều một lượng lớn thuốc 3 240 mg, chỉ một số triệu chứng sau đã được ghi nhận như an thần, khó nói, tăng huyết áp tạm thời. Các ADR có thể đi kèm với quá liều là: hội chứng ngoại tháp, buồn ngủ, run, lo âu.
12.2 Xử trí
Chủ yếu là điều trị triệu chứng và chăm sóc hỗ trợ kèm theo dõi chức năng tim mạch và các dấu hiệu sinh tồn. Duy trì thông khí nhân tạo để đảm bảo cung cấp đầy đủ oxygen cho bệnh nhân. Rửa dạ dày, cho uống than hoạt, thuốc nhuận tràng để loại bỏ và ngăn cản hấp thu phần thuốc còn lưu lại trong đường tiêu hóa. Tình trạng giảm tỉnh táo, co giật, phản ứng loạn trương lực ở đầu và cổ sau khi quá liều có thể làm tăng nguy cơ hít phải dịch nôn. Cần kiểm soát chức năng tim mạch và theo dõi điện tâm đồ để phát hiện tình trạng loạn nhịp. Cần lưu ý một số thuốc điều trị loạn nhịp như Disopyramid, procainamid, quinidin có thể làm tăng nguy cơ kéo dài khoảng QT của ziprasidon. Tránh sử dụng các thuốc này nếu cần điều trị loạn nhịp.
Cần bù dịch để điều trị tụt huyết áp và trụy tuần hoàn. Nếu cần sử dụng các thuốc tác dụng lên hệ phó giao cảm để hỗ trợ về mạch, tránh sử dụng epinephrin, dopamin hoặc bretylium, do có thể làm nặng thêm tình trạng tụt huyết áp. Trong trường hợp hội chứng ngoại tháp nặng, cần sử dụng các thuốc kháng cholinergic. Chưa có thuốc giải độc đặc hiệu nếu quá liều. Lọc máu và thẩm phân phúc mạc có vai trò rất hạn chế trong điều trị ngộ độc cấp ziprasidon.
Cập nhật lần cuối: 2018