Tizanidine hydrochloride
15 sản phẩm
 Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Ước tính: 2 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
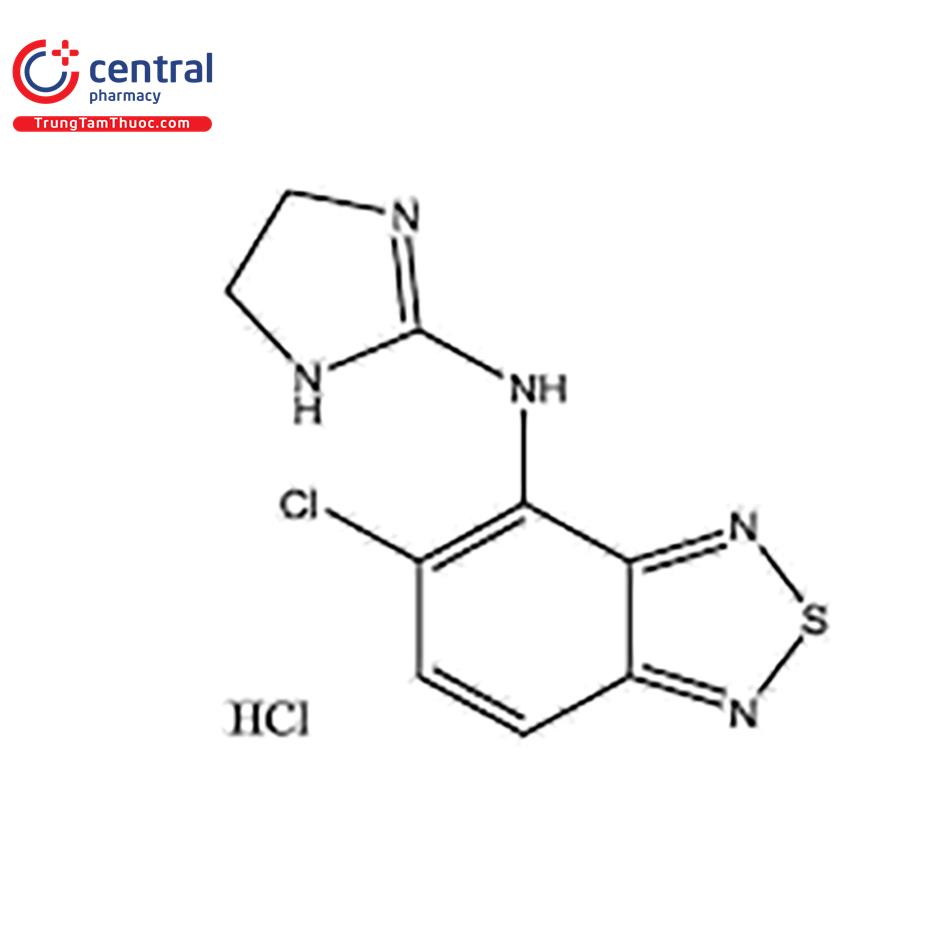
TIZANIDIN HYDROCLORID
Tên chung quốc tế: Tizanidine hydrochloride.
Mã ATC: M03BX02.
Loại thuốc: Giãn cơ vân, tác động lên hệ thần kinh trung ương, chủ vận alpha2-adrenergic.
1 Dạng thuốc và hàm lượng
Liều dùng được tính theo tizanidin base. 1,14 mg tizanidin hydroclorid tương đương với 1 mg tizanidin base.
Viên nén: 2 mg, 4 mg.
Viên nang: 2 mg, 4 mg, 6 mg.
2 Dược lực học
Tizanidin là chất chủ vận alpha - adrenergic, thuốc tác động vào hệ TKTW vùng tủy sống và trên tủy sống. Thuốc làm tăng ức chế tiền synap của các nơron vận động tại thụ thể alpha - adrenergic, bằng cách làm giảm giải phóng các Amino acid kích thích (aspartic, acid glutamic) và ức chế con đường dẫn truyền N-methyl D-aspartat (NMDA receptor), dẫn đến làm giảm co cứng cơ. Tizanidin tác dụng chủ yếu trên nơron có nhiều synap, do đó làm giảm quá trình kích thích các nơron vận động trên tủy sống, làm giảm co cơ và không làm yếu cơ quá mức. Thuốc không có tác dụng trực tiếp trên cơ, khớp thần kinh cơ và phản xạ đơn synap ở tủy sống.[1]
Do gắn vào thụ thể imidazolin, thuốc có tác dụng làm giảm huyết áp. Tác dụng làm giảm huyết áp này nhẹ và tạm thời, có liên quan đến hoạt tính giãn cơ của thuốc.
Thuốc cũng có tác dụng giảm đau, tạo ra thông qua cơ chế tác động trên thụ thể alpha,-adrenergic. Liều giảm đau được xác lập thấp hơn liều giãn cơ.
3 Dược động học
3.1 Hấp thu
Tizanidin hấp thu tốt qua đường uống, thuốc đạt nồng độ đỉnh trong huyết tương sau uống 1 giờ.
3.2 Phân bố
Tỷ lệ liên kết với protein huyết tương của thuốc khoảng 30%. Thuốc phân bố khắp cơ thể, Thể tích phân bố trung bình là 2,4 lít/kg, thuốc qua được hàng rào máu - não.
3.3 Chuyển hóa
Mặc dù được hấp thu tốt, do chuyển hóa bước đầu ở gan nhiều nên Sinh khả dụng đường uống chỉ đạt 34%. Tizanidin chuyển hóa chủ yếu qua cytochrom P450 1A2 in vitro.
3.4 Thải trừ
Nửa đời thải trừ của tizanidin là 2,5 giờ. Tizanidin thải trừ qua thận 70% dưới dạng không hoạt tính, qua phân 20%. Trên bệnh nhân suy thận (Clcr < 25 ml/phút), nồng độ đỉnh trong huyết tương cao gấp 2 lần, nửa đời thải trừ kéo dài khoảng 14 giờ, giá trị AUC cao gấp 6 lần người bình thường.
4 Chỉ định
Điều trị co cứng cơ do bệnh xơ cứng rải rác hoặc tổn thương tủy sống.
5 Chống chỉ định
Quá mẫn với tizanidin.
Dùng đồng thời với Ciprofloxacin hoặc fluvoxamin.
Suy gan nặng.
6 Thận trọng
Tụt huyết áp: Tình trạng tụt huyết áp có thể xảy ra trong quá trình dùng thuốc cũng như khi phối hợp thuốc với các thuốc ức chế CYP 1A2 và/hoặc các thuốc hạ huyết áp. Tình trạng tụt huyết áp nặng như bất tỉnh và trụy tuần hoàn cũng đã được ghi nhận.
Hội chứng cai thuốc: Hiện tượng tăng huyết áp hồi ứng và loạn nhịp nhanh đã được ghi nhận khi ngừng thuốc đột ngột. Không nên ngừng thuốc đột ngột, cần giảm liều từ từ, đặc biệt ở người bệnh dùng liều cao (20 – 28 mg/ngày) trong thời gian kéo dài (≥ 9 tuần). Thận trọng trên bệnh nhân suy thận (xem mục Liều dùng).
Thận trọng cho các bệnh nhân có các bệnh tim mạch, bệnh lý mạch vành hoặc rối loạn chức năng gan, thận. Cần kiểm soát thưởng qui các triệu chứng lâm sàng và điện tâm đồ trong quá trình dùng tizanidin.
Thuốc có thể gây rối loạn chức năng gan nhưng hiếm gặp. Cần theo dõi xét nghiệm chức năng gan trong 4 tháng đầu dùng thuốc trên các bệnh nhân sử dụng mức liều trên 12 mg/ngày và trên các bệnh nhân có các dấu hiệu lâm sàng gợi ý rối loạn chức năng gan như buồn nôn không rõ nguyên nhân, chán ăn hoặc mệt mỏi. Ngừng điều trị nếu hoạt độ AST và ALT cao gấp 3 lần giới hạn trên của khoảng giới hạn bình thường hoặc bệnh nhân có dấu hiệu viêm gan hoặc vàng da.
Thuốc có tác dụng an thần, có thể gây buồn ngủ, cần thận trọng đối với người cần sự tỉnh táo như lái xe, vận hành máy móc.
Thuốc có thể gây ảo giác hoặc hoang tưởng. Cần thận trọng khi dùng cho người bệnh bị rối loạn tâm thần.
Chưa có thông tin về an toàn và hiệu quả ở trẻ em dưới 18 tuổi. Do vậy, không dùng tizanidin cho trẻ em dưới 18 tuổi.
Độ thanh thải tizanidin ở người cao tuổi giảm rõ rệt và chưa có nhiều kinh nghiệm sử dụng thuốc ở người cao tuổi cho nên không dùng thuốc cho bệnh nhân ở lứa tuổi này trừ khi thật cần thiết với hiệu quả điều trị lớn hơn yếu tố nguy cơ một cách rõ rệt.
7 Thời kỳ mang thai
Các ADR đã được quan sát trên các nghiên cứu độc tính sinh sản trên động vật. Các nghiên cứu trên động vật cho thấy thuốc làm tăng tỷ lệ tử vong trước và trong khi sinh khi sử dụng liều gây độc ở mẹ. Do chưa có các nghiên cứu có kiểm soát trên phụ nữ mang thai, thuốc chỉ nên sử dụng cho phụ nữ mang thai khi thực sự cần thiết.
8 Thời kỳ cho con bú
Mặc dù chỉ một lượng nhỏ tizanidin được bài tiết vào sữa mẹ trong các nghiên cứu trên động vật, không nên sử dụng thuốc cho phụ nữ đang cho con bú.
9 Tác dụng không mong muốn (ADR)
9.1 Thường gặp
Tim: loạn nhịp chậm, loạn nhịp nhanh.
Mạch: hạ huyết áp, tăng huyết áp hồi ủng.
Thần kinh: ngủ gà, chóng mặt.
Tiêu hóa: khô miệng.
Toàn thân: mệt mỏi.
9.2 Hiếm gặp
Tâm thần: hoang tưởng, mất ngủ, rối loạn giấc ngủ.
Tiêu hóa: buồn nôn, rối loạn tiêu hóa, viêm gan, suy gan.
Gan - mật: tăng enzym transaminase gan.
Cơ xương và mô liên kết: yếu cơ.
9.3 Chưa xác định được tần suất
Hệ miễn dịch: phản ứng quá mẫn. Tâm thần: lo âu, lú lẫn.
Thần kinh; đau đầu, mất điều vận, rối loạn ngôn ngữ. Mắt rối loạn điều tiết
Tìm: kéo dài khoảng QT.
Tiêu hóa: đau bụng, nôn.
Da và mô dưới da: phát ban, mẩn ngứa.
Toàn thân: chán ăn.
Khi sử dụng với liều thấp với mục đích giảm đau do co cứng, các hiện tượng mất ngủ, mệt mỏi, chóng mặt, khô miệng, giảm huyết áp, buồn nôn và rối loạn tiêu hóa đã được ghi nhận nhưng thường nhẹ và tạm thời.
Khi sử dụng với liều cao để điều trị co cứng, các ADR thường gặp hơn và nặng nề hơn, nhưng hiếm khi cần ngừng thuốc.
Hội chứng cai thuốc: Hiện tượng tăng huyết áp hồi ứng và loạn nhịp nhanh đã được ghi nhận khi ngừng thuốc đột ngột, khi sử dụng thuốc mạn tính và/hoặc với liều cao hàng ngày, và/hoặc phối hợp với các thuốc hạ áp. Trong một số ít trường hợp, hiện tượng tăng huyết áp hồi ứng có thể dẫn đến các tai biến mạch não.

9.4 Hướng dẫn cách xử trí ADR
Để hạn chế tối đa ADR của thuốc như buồn ngủ, mệt mỏi, chóng mặt, khô miệng, buồn nôn, rối loạn tiêu hóa và hạ huyết áp, cần khởi đầu với liều thấp sau đó tăng dần đến liều hiệu quả mà người dùng còn dung nạp. Ít khi phải ngừng thuốc. Ảo giác tự hết, không có biểu hiện của bệnh tâm thần và thường xảy ra khi dùng đồng thời với các thuốc chống trầm cảm. Aminotransferase tăng nhất thời, khi ngừng thuốc sẽ trở lại bình thường. Yếu cơ đôi khi được thông báo nhưng thường thuốc không gây giảm trương lực cơ.
Cần theo dõi chặt chẽ biểu hiện trên huyết áp trước khi tăng liều để tránh nguy cơ hạ huyết áp. Thận trọng khi thay đổi tư thế đột ngột từ nằm hoặc ngồi sang tư thế đứng thẳng.
Đối với người suy thận, cần theo dõi chặt chẽ ADR để tránh nguy cơ quá liều và cần theo dõi chức năng thận của người dùng thuốc.
10 Liều lượng và cách dùng
10.1 Cách dùng
Có thể uống trong bữa ăn hoặc ngoài bữa ăn, nhưng không được thay đổi cách uống, chuyển từ uống trong bữa ăn sang ngoài bữa ăn có thể thúc đẩy sớm hoặc làm chậm thời gian bắt đầu tác dụng và làm xuất hiện các ADR.
Thuốc uống, có tác dụng tương đối ngắn nên phải uống nhiều lần trong ngày (3 - 4 lần/ngày) phụ thuộc vào nhu cầu của người bệnh. Cần phải điều chỉnh liều tùy theo đáp ứng của người bệnh. Không vượt quá liều điều trị.
10.2 Liều dùng
10.2.1 Người lớn
Điều trị co cứng cơ: Liều khởi đầu thông thường: 2 mg, ngày 1 lần. Sau đó, tuỳ theo đáp ứng của người bệnh, liều có thể tăng dần mỗi lần 2 mg, cách nhau ít nhất 3 - 4 ngày, thường tới 24 mg/ngày, chia 3 – 4 lần. Liều tối đa khuyến cáo là 36 mg/ngày.
Ngừng điều trị: Nếu cần ngừng điều trị đặc biệt cho các bệnh nhân sử dụng liều cao kéo dài, cần giảm liều tử từ 2 – 4 mg/ngày để tránh hiện tượng tăng huyết áp và nhịp tim nhanh hồi ứng.
Đối với người suy thận có Clcr < 25 ml/phút: Liều khởi đầu 2 mg, ngày 1 lần, sau đó tăng dần cho tới hiệu quả mong muốn. Mỗi lần tăng không được quá 2 mg. Nên tăng chậm liều lượng của 1 lần uống thuốc, trước khi tăng số lần dùng thuốc trong ngày. Phải giám sát chức năng thận.
10.2.2 Người cao tuổi
Liều thông thường như người trẻ. Có thể phải điều chỉnh liều vì độ thanh thải thận có thể giảm 4 lần so với người trẻ. Trẻ em: Chưa xác định được mức độ an toàn và hiệu quả của thuốc. Không khuyến cáo sử dụng thuốc cho trẻ em.
11 Tương tác thuốc
11.1 Các thuốc nên tránh phối hợp
Các thuốc ức chế CYP1A2: Bao gồm Acyclovir, thuốc chống loạn nhịp (amiodaron, mexiletin, Propafenon, Verapamil), cimetidin, famotidin, fluvoxamin, các fluoroquinolon (ciprofloxacin, Ofloxacin, nofloxacin), thuốc uống tránh thai, Ticlopidin và zileuton. Việc phối hợp làm giảm độ thanh thải, tăng nồng độ tizanidin trong huyết tương, điều này dẫn đến tình trạng tụt huyết áp kèm theo lơ mơ, chóng mặt và giảm tâm thần vận động kéo dài.
Các thuốc kéo dài khoảng QT: Nồng độ tizanidin trong máu tăng cao có thể dẫn đến tình trạng quá liều với các triệu chứng như kéo dài khoảng QT. Nên tránh phối hợp tizanidin với các thuốc có nguy cơ gây kéo dài khoảng QT. Nên theo dõi điện tâm đồ nếu phối hợp.
11.2 Các thuốc cần thận trọng khi phối hợp
Các thuốc hạ huyết áp: Tizanidin cũng làm hạ huyết áp vì vậy cần thận trọng khi dùng đồng thời với các thuốc gây hạ huyết áp như các chất chủ vận alpha2-adrenergic, thuốc ức chế beta-adrenergic, Digoxin và thuốc lợi tiểu vì có nguy cơ hạ huyết áp và chậm nhịp tim. Thuốc tránh thai đường uống: Phối hợp thuốc tránh thai với tizanidin làm giảm độ thanh thải của tizanidin khoảng 50%, do vậy làm tăng ADR của tizanidin.
Rượu và các chất ức chế TKTW khác: Rượu làm tăng AUC của tizanidin khoảng 20%, tăng nồng độ đỉnh khoảng 15% do đó làm tăng ADR của tizanidin. Tizanidin và rượu hoặc các chất ức chế TKTW khác như Baclofen, Dantrolen, Diazepam hiệp đồng tác dụng ức chế TKTW.
12 Quá liều và xử trí
12.1 Quá liều
Có thể gây thay đổi trạng thái tâm thần, ngủ lịm, nhịp tim chậm, hạ huyết áp, kéo dài QT, kích động, lú lẫn, buồn ngủ, buồn nôn, nôn, hoa mắt, co đồng tử, hôn mê và suy hô hấp.
12.2 Xử trí
Sử dụng các biện pháp điều trị ngộ độc chung để thải trừ thuốc như rửa dạ dày, dùng than hoạt và thuốc lợi tiểu cưỡng bức như furosemid, Manitol. Sử dụng các biện pháp điều trị triệu chứng và điều trị hỗ trợ. Theo dõi người bệnh: Thường xuyên theo dõi các dấu hiệu sinh tồn, điện tâm đồ; theo dõi hô hấp (hỗ trợ thông thoáng khí) và chức năng hệ TKTW; theo dõi cân bằng điện giải. Thẩm phân không có tác dụng loại trừ tizanidin trong hệ tuần hoàn vì thuốc có thể tích phân bố lớn (2,4 lít/kg).
Cập nhật lần cuối: 2017
13 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba. Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 1595-1596, tải PDF TẠI ĐÂY