Temozolomide
10 sản phẩm
 Dược sĩ Thanh Hương Dược sĩ lâm sàng
Dược sĩ Thanh Hương Dược sĩ lâm sàng
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
TEMOZOLOMID
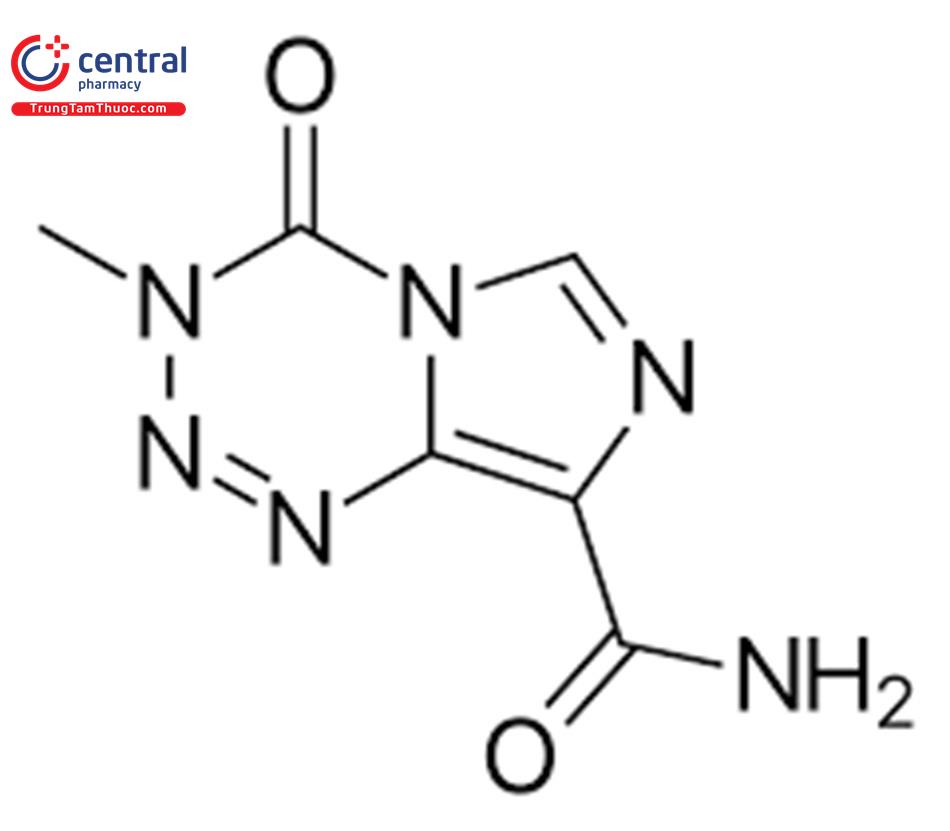
Tên chung quốc tế: Temozolomide.
Mã ATC: L01AX03.
Loại thuốc: Thuốc chống ung thư.

1 Dạng thuốc và hàm lượng
Viên nang: 5 mg, 20 mg, 100 mg, 140 mg, 180 mg, 250 mg. Thuốc tiêm: 100 mg.
2 Dược lực học
Temozolomid là dẫn xuất của imidazotetrazin, là một tiền thuốc, không có tác dụng dược lý. Temozolomid được tự động thủy phân thành hoạt chất có tác dụng gây độc tế bào 5-(3-methyltriazen- 1-yl) imidazol-4-carboxamid (MTIC), không cần enzym xúc tác trong điều kiện sinh lý của các mô mà nó phân bố. MTIC gây độc tế bào thông qua việc alkyl hóa ADN tại vị trí O6 và N7 của guanin trong ADN. Điều đó dẫn tới sợi đôi ADN bị gãy và chết theo chương trình. Temozolomid là tác nhân gây độc tế bào không phụ thuộc vào chu kỳ tế bào.[1]
3 Dược động học
3.1 Hấp thu
Temozolomid hấp thu nhanh và hoàn toàn qua Đường tiêu hóa, Sinh khả dụng theo đường uống xấp xỉ 100%. Thời gian trung bình để thuốc đạt nồng độ đỉnh trong huyết tương là từ 0,5 giờ đến 1,5 giờ sau khi uống. Thức ăn làm giảm tốc độ và mức độ hấp thu, cụ thể là làm giảm AUC khoảng 9%, giảm Cmax khoảng 32% và kéo dài Tmax đến 2 giờ.
3.2 Phân bố
Thể tích phân bố của thuốc mẹ là 0,4 lít/kg, tỷ lệ gắn kết với protein huyết tương khoảng 15%. Thuốc xâm nhập nhanh qua hàng rào máu - não, đạt nồng độ trong dịch não tủy bằng khoảng 35 - 39% so với trong huyết tương.
3.3 Chuyển hóa
Temozolomid là tiền thuốc, được biến đổi nhanh nhờ quá trình thủy phân không thông qua enzym tại pH sinh lý thành MTIC. Chất này được đào thải dưới dạng CO2 và 5-amino- imidazol-4-carboxamid (AIC), một chất có trong thành phần tự nhiên của nước tiểu. Cytocrom P450 có vai trò không đáng kể trong quá trình chuyển hóa của temozolomid và MTIC.
3.4 Thải trừ
Nửa đời thải trừ ra khỏi huyết tương của temozolomid khoảng 1,8 giờ. Thuốc được thải trừ chủ yếu qua thận. Khi dùng đường uống, trong nước tiểu 24 giờ có khoảng 5 - 10% thuốc dạng nguyên vẹn, phần còn lại được đào thải dưới dạng acid temozolomid, AIC hoặc chất chuyển hóa phân cực không xác định.
Dược động học của thuốc trên người suy gan mức độ nhẹ và vừa tương tự như người có chức năng gan bình thường. Độ thanh thải của temozolomid không phụ thuộc vào tuổi, chức năng thận, hoặc tình trạng sử dụng thuốc lá. Trẻ em có AUC cao hơn so với người lớn tuy nhiên liều dung nạp tối đa ở cả người lớn và trẻ em là 1.000 mg/m một chu kỳ.
4 Chỉ định
Kết hợp với xạ trị để điều trị u nguyên bào thần kinh đệm đa hình mới chẩn đoán ở người lớn và sau đó tiếp tục được dùng đơn trị liệu để điều trị duy trì.
Điều trị u nguyên bào ác tính như u nguyên bào thần kinh đệm đa hình hoặc u sao bào không biệt hóa giai đoạn tiến triển hoặc tái phát sau khi điều trị bằng phác đồ chuẩn, ở trẻ em từ 3 tuổi trở lên và người lớn.
5 Chống chỉ định
Quá mẫn với temozolomid.
Mẫn cảm với Dacarbazin (vì cả hai thuốc đều bị chuyển hóa thành MTIC).
Bị ức chế tủy nặng.
6 Thận trọng
Nhiễm trùng cơ hội (như viêm phổi do Pneumocystis jirovecii) và tái hoạt động của các bệnh nhiễm trùng (như viêm gan B) đã được ghi nhận khi điều trị bằng temozolomid. Cần phải điều trị dự phòng viêm phổi do Pneumocystis jirovecii ở những bệnh nhân xạ trị kết hợp với phác đồ dùng temozolomid 42 ngày (hoặc tối đa 49 ngày) không phụ thuộc số lượng bạch cầu lympho. Nếu bệnh nhân bị giảm bạch cầu lympho, tiếp tục dùng dự phòng cho đến khi cải thiện về cấp độ 1 trở xuống. Nguy cơ gặp viêm phổi do Pneumocystis jirovecii gia tăng khi dùng thuốc dài ngày. Cần giám sát chặt chẽ khả năng viêm phổi do Pneumocystis jirovecii trên tất cả bệnh nhân, đặc biệt là bệnh nhân có dùng kèm corticoid. Viêm gan do virus viêm gan B tái hoạt động gây tử vong đã được báo cáo. Trước khi dùng temozolomid trên bệnh nhân có Virus viêm gan B dương tính, cần tham vấn chuyên gia về bệnh gan. Trong quá trình điều trị bằng temozolomid cần giám sát bệnh nhân và xử trí phù hợp.
Viêm màng não do herpes thậm chí tử vong đã được ghi nhận trên bệnh nhân dùng temozolomid phối hợp với xạ trị, có hoặc không có corticoid.
Độc tỉnh trên gan, thậm chí tử vong do suy gan đã được ghi nhận. Cần kiểm tra chức năng gan của bệnh nhân trước khi điều trị, giữa đợt điều trị 42 ngày và sau mỗi chu kỳ điều trị. Nếu có bất thường cần đánh giá lợi ích và nguy cơ trước khi bắt đầu hoặc khi quyết định tiếp tục điều trị, bao gồm cả nguy cơ tử vong do suy gan cấp. Độc tỉnh trên gan có thể xuất hiện sau vài tuần khi kết thúc điều trị với temozolomid.
Đã có bảo cáo về một số trường hợp hiếm gặp hội chứng loạn sản tủy và u ác tính thứ phát, bao gồm cả bạch cầu dòng tủy.
Bệnh nhân dùng temozolomid có nguy cơ bị ức chế tủy xương, bao gồm bất sản tủy kéo dài dẫn đến thiếu máu bất sản thậm chí tử vong trong một vài trường hợp temozolomid được dùng kèm với các thuốc gây thiếu máu bất sản khác. Do vậy cần đảm bảo xét nghiệm máu để giám sát điều trị. Bệnh nhân cao tuổi và phụ nữ cho thấy nguy cơ này cao hơn các nhóm khác trong các thử nghiệm lâm sàng.
Nôn và buồn nôn là ADR phổ biến, do vậy cần sử dụng thuốc chống nôn và dự phòng phù hợp.
7 Thời kỳ mang thai
Không có dữ liệu dùng thuốc trên phụ nữ mang thai. Trên động vật thí nghiệm, thuốc gây dị tật thai và độc phôi ở mức liều thấp hơn liều dùng trên người. Phụ nữ trong tuổi sinh sản cần sử dụng các biện pháp tránh thai hữu hiệu. Nếu phải dùng thuốc trong thời kì mang thai, bệnh nhân phải được đánh giá nguy cơ tổn hại đến thai nhi.
Thuốc có nguy cơ gây vô sinh không hồi phục ở nam giới. Đồng thời thuốc có tác dụng gây đột biến gen, do đó tránh có con ít nhất 6 tháng sau khi điều trị bằng temozolomid.
8 Thời kỳ cho con bú
Không rõ temozolomid có phân bố vào sữa mẹ hay không. Nên ngừng nuôi con bằng sữa mẹ trong thời gian dùng thuốc vì khả năng nguy cơ trên nhũ nhi.
9 Tác dụng không mong muốn (ADR)
9.1 Rất thường gặp
Toàn thân: chán ăn, mệt mỏi.
Thần kinh: co giật, liệt nửa người, đau đầu, rối loạn hoặc mất chức năng ngôn ngữ.
Tiêu hóa: tiêu chảy, táo bón, buồn nôn, nôn.
Da và mô mềm: phát ban, rụng tóc.
9.2 Thường gặp
Toàn thân: sốt, hội chứng giả cúm, suy nhược, ốm mệt, đau, phù nề, phù ngoại vi.
Nhiễm trùng: nhiễm trùng, nhiễm virus herpes, viêm họng, nấm miệng.
Máu và bạch huyết: sốt giảm bạch cầu, giảm bạch cầu trung tính, giảm tiểu cầu, giảm tế bào lympho, giảm bạch cầu, thiếu máu. Miễn dịch: các phản ứng dị ứng.
Nội tiết và chuyển hóa: hội chứng Cushing, tăng đường huyết. Tâm thần: trầm cảm, lo âu, lú lẫn, mất ngủ, kích động, mất trí nhớ. Thần kinh: mất điều hòa, mất cân bằng, suy giảm nhận thức, suy giảm tập trung, giảm ý thức, chóng mặt, giảm trí nhớ, rối loạn thần kinh, dị cảm, buồn ngủ, rối loạn lời nói, rối loạn vị giác, run rẩy. Mắt và thị giác: nhìn mờ, rối loạn thị giác, khiếm khuyết tầm nhìn, mất thị lực bán phần, nhìn đôi.
Thính giác: điếc, đau tai, chóng mặt, ù tai.
Tim mạch: xuất huyết, tắc mạch phổi, huyết khối tĩnh mạch sâu, tăng huyết áp.
Hô hấp: viêm phổi, khó thở, viêm xoang, viêm phế quản, ho, nhiễm trùng hô hấp trên.
Tiêu hóa: viêm miệng, đau bụng, khó tiêu, khó nuốt, tăng enzym gan, tăng hoặc giảm cân.
Da và mô mềm: ban đỏ, khô da, ngứa.
Cơ - xương - khớp: đau cơ, yếu cơ, các bệnh về cơ, đau khớp, đau lưng, đau cơ xương.
Thận, tiết niệu: tiểu nhiều, tiểu tiện không tự chủ.
9.3 Ít gặp
Nguy cơ gây u hoặc ung thư: hội chứng loạn sản tủy xương, gây ung thư thứ phát bao gồm bệnh bạch cầu tủy bào.
Máu và bạch huyết: giảm toàn bộ huyết cầu, giảm huyết cầu kéo dài, thiếu máu bất sản, đốm xuất huyết.
Miễn dịch: sốc phản vệ.
Nội tiết và chuyển hóa: giảm Kali huyết, tăng phosphatase kiềm. Tâm thần: rối loạn hành vi, rối loạn cảm xúc, ảo giác, thờ ơ.
Thần kinh: tình trạng động kinh, rối loạn ngoại tháp, bất thường dáng đi, phối hợp mất nhịp nhàng, liệt nửa người, rối loạn cảm giác, rối loạn khứu giác, tăng nhạy cảm.
Mắt: khô mắt, giảm thị lực.
Thính giác: rối loạn thính giác, viêm tai giữa, tăng nhạy cảm với âm thanh.
Tim mạch: trống ngực, xuất huyết não, đỏ bừng, bốc hỏa.
Hô hấp: suy hô hấp, viêm phổi kẽ, xơ hóa phổi, xung huyết mũi. Tiêu hóa: căng bụng, đại tiện không tự chủ, rối loạn dạ dày ruột, trĩ, khô miệng, suy gan, tổn thương gan, viêm gan, ứ mật, tăng bilirubin huyết.
Da và mô mềm: hoại tử thượng bì nhiễm độc, hội chứng Stevens- Johnson, phù mạch, hồng ban đa dạng, ban đỏ, tróc da, phản ứng nhạy cảm ánh sáng, nổi mề đay, viêm da, tăng tiết mồ hôi, tăng sắc tố bất thường.
Thận, tiết niệu: khó tiểu.
Sinh sản: xuất huyết âm đạo, rong kinh, vô kinh, viêm âm đạo, đau vú, liệt dương.
9.4 Chưa xác định được tần suất
Phản ứng do thuốc làm tăng bạch cầu ái toan và triệu chứng toàn thân (hội chứng dress).
9.5 Hướng dẫn cách xử trí ADR
Trên những bệnh nhân có hiện tượng giảm lympho bào trong giai đoạn điều trị phối hợp, cần phải điều trị dự phòng viêm phổi do Pneumocystis cho đến khi độc tính giảm bạch cầu lympho về mức độ 1 trở xuống.
Có thể dùng thuốc chống nôn để giảm bớt triệu chứng buồn nôn, nôn.
Khi gặp các ADR trên hệ tạo máu và không trên hệ tạo máu, cần giảm liều dùng và ngừng điều trị nếu cần (xem phần Liều lượng và cách dùng).
10 Liều lượng và cách dùng
10.1 Cách dùng
Temozolomid được dùng theo đường uống hoặc tiêm truyền tĩnh mạch.
Liều dùng đường tĩnh mạch trong vòng 90 phút bằng với liều dùng theo đường uống. Sự tương đương sinh học này chỉ khi thuốc được đưa theo đường tĩnh mạch trong vòng 90 phút.
Với đường uống, temozolomid được dùng ngày một lần, nuốt nguyên viên với một cốc nước đầy. Nếu nang thuốc vô tình bị mở, cần hết sức thận trọng để không hít phải thuốc hoặc tiếp xúc trực tiếp với da và niêm mạc. Trong trường hợp nang thuốc bị vỡ, dùng găng tay và kính bảo hộ để tránh tiếp xúc với thuốc. Hấp thu của thuốc bị ảnh hưởng bởi thức ăn, do đó nên uống thuốc vào 1 thời điểm thống nhất so với bữa ăn giữa các ngày dùng thuốc. Nên uống vào lúc đói để hạn chế buồn nôn và nôn. Thời điểm phù hợp để uống thuốc có thể là trước khi đi ngủ. Có thể uống thuốc chống nôn trước hoặc ngay sau khi uống temozolomid. Nếu bệnh nhân nôn sau khi uống thuốc, không uống bù thuốc của ngày hôm đó. Bác sĩ nên xác định ngay số lượng viên nang theo từng loại hàm lượng mà bệnh nhân sẽ phải dùng dựa trên liều thuốc đã được kê đơn. Cần lựa chọn giữa các loại viên hàm lượng khác nhau một cách phù hợp để làm tròn liều ít nhất có thể (± 2,5 mg). Cần có biện pháp giúp bệnh nhân tránh nhầm lẫn giữa các loại viên hàm lượng khác nhau. Khi dùng đường tĩnh mạch, lọ thuốc phải đưa về nhiệt độ phòng trước khi pha. Cho 41 ml nước cất pha tiêm vào lọ thuốc chứa 100 mg temozolomid để được dung dịch thuốc có nồng độ 2,5 mg/ml, xoay nhẹ lọ thuốc cho tan hết, không lắc. Dung dịch đã pha có thể bảo quản ở nhiệt độ phòng (25 °C) tới 14 giờ (bao gồm cả thời gian truyền). Dung dịch đã pha phải được kiểm tra cảm quan trước khi tiêm, nếu thấy lọ thuốc có vẩn phải bỏ. Không tiếp tục pha loãng dung dịch đã pha trước khi dùng. Sử dụng kĩ thuật vô khuẩn để lấy một lần một thể tích thuốc cần thiết (tối đa 40 ml) trong các lọ đã pha để chuyển vào túi truyền rỗng dung tích 250 ml. Cần sử dụng thiết bị phù hợp để bơm thuốc theo đường tĩnh mạch trong vòng 90 phút. Phải tráng đường truyền trước và sau khi bơm thuốc.
10.2 Liều lượng
10.2.1 U nguyên bào thần kinh đệm đa hình mới chẩn đoán ở người lớn
Temozolomid được dùng trong giai đoạn phối hợp với xạ trị (giai đoạn phối hợp) và tiếp tục duy trì đơn trị liệu trong 6 chu kỳ (giai đoạn duy trì).
Giai đoạn phối hợp: Để phối hợp với xạ trị, liều điều trị khởi đầu của temozolomid là 75 mg/m2/ngày, trong 42 ngày, phối hợp với xạ trị tại chỗ (60 Gy chia làm 30 phân liều). Không khuyến cáo giảm liều trong giai đoạn phối hợp nhưng có thể phải tạm ngừng hoặc ngừng hẳn việc dùng thuốc nếu xuất hiện độc tính.
Nên làm xét nghiệm công thức máu trong quá trình điều trị (hàng tuần) bằng temozolomid. Tiêu chí quyết định tiếp tục dùng thuốc bao gồm: bạch cầu đa nhân trung tính tuyệt đối (ANC) ≥ 1,5 × 109 /lít, số lượng tiểu cầu > 100 × 109 /lít và độc tính không phải trên hệ tạo máu từ cấp độ 1 trở xuống (ngoại trừ rụng tóc, buồn nôn và nôn). Nếu đạt, nên thực hiện trị liệu bằng temozolomid liên tục hàng ngày trong 42 ngày (có thể lên tới 49 ngày).
Tạm ngừng điều trị bằng temozolomid nếu ANC trong khoảng từ 0,5 × 109/lít đến dưới 1,5 × 109 /lít, hoặc số lượng tiểu cầu trong khoảng từ 10 × 109 /lít đến dưới 100 × 109 /lít, hoặc xuất hiện độc tính không phải trên hệ tạo máu ở cấp độ 2 (ngoại trừ rụng tóc, buồn nôn và nôn). Có thể dùng thuốc trở lại khi các tiêu chí quyết định tiếp tục dùng thuốc như trên đạt yêu cầu.
Ngừng hẳn việc dùng thuốc (không tiếp tục dùng cả giai đoạn này và giai đoạn duy trì) khi ANC < 0,5 × 109 /lít, số lượng tiểu cầu < 10 × 109 /lít, hoặc xuất hiện độc tính không phải trên hệ tạo máu ở cấp độ 3 và 4 (ngoại trừ rụng tóc, buồn nôn và nôn).
Giai đoạn duy trì: 4 tuần sau khi bệnh nhân hoàn thành trị liệu phối hợp, bắt đầu tiến hành điều trị duy trì, gồm 6 chu kỳ. Chu kỳ đầu tiên của giai đoạn này, liều temozolomid là 150 mg/m2 bề mặt da/ ngày dùng 1 lần/ngày trong 5 ngày liên tục, tiếp theo là thời gian nghỉ thuốc 23 ngày.
Trong quá trình điều trị, nên xét nghiệm công thức máu vào ngày 22 (21 ngày sau khi dùng liều temozolomid đầu tiên) và sau đó theo dõi hàng tuần cho đến khi ANC ≥ 1,5 × 109/lít, số lượng tiểu cầu ≥ 100 × 109 /lít. Chỉ bắt đầu chu kỳ tiếp theo khi ANC và số lượng tiểu cầu vượt các giá trị trên. Việc điều chỉnh liều ở chu kỳ tiếp theo cần căn cứ vào giá trị xét nghiệm máu thấp nhất và độc tính không trên hệ tạo máu ở mức độ cao nhất của chu kỳ trước.
Chu kỳ 2 đến 6, liều temozolomid có thể nâng lên 200 mg/m3/ngày nếu các độc tính không thuộc hệ tạo máu ở chu kỳ 1 từ mức độ 2 trở xuống và ANC ≥ 1,5 × 109/lít, số lượng tiểu cầu ≥ 100 × 109/lít. Liều này được dùng trong 5 ngày của mỗi chu kỳ nếu không xuất hiện độc tính. Nếu không tăng liều lên 200 mg/m2/ngày ở chu kỳ 2 thì không nên thực hiện việc nâng liều ở các chu kỳ tiếp theo.
Nếu có bất cứ độc tính nào như ANC < 1,0 × 109/lít, số lượng tiểu cầu < 50 × 109/lít hoặc độc tính không trên hệ tạo máu ở mức độ 3 (trừ tác dụng rụng tóc, nôn và buồn nôn), liều dùng temozolomid trong 5 ngày của chu kỳ sau giảm đi 50 mg/m2/ngày. Nếu liều của chu kì trước đã giảm về mức 100 mg/m2/ngày mà vẫn có độc tính trên thì ngừng điều trị bằng temozolomid. Nếu gặp độc tính không trên hệ tạo máu (trừ tác dụng rụng tóc, nôn và buồn nôn) ở mức độ 4 hoặc độc tính tiếp tục duy trì ở mức độ 3 sau khi giảm liều cũng ngừng temozolomid.
10.2.2 Điều trị u nguyên bào ác tính giai đoạn tiến triển hoặc tái phát ở trẻ em từ 3 tuổi trở lên và người lớn
Liều khởi đầu: 150 mg/m2/ngày × 5 ngày đầu tiên của chu kì 28 ngày.
Các liều tiếp theo:
Trong quá trình điều trị, nên xét nghiệm công thức máu vào ngày 22 (21 ngày sau khi dùng liều temozolomid đầu tiên) và sau đó theo dõi hàng tuần cho đến khi ANC ≥ 1,5 × 109/lít, số lượng tiểu cầu ≥ 100 × 109/lít. Chỉ bắt đầu chu kỳ tiếp theo khi ANC và số lượng tiểu cầu vượt các giá trị trên.
Nếu giá trị vào ngày bắt đầu chu kỳ tiếp theo và giá trị giảm thấp nhất của ANC và tiểu cầu của chu kì trước đó ở ngưỡng ANC ≥ 1,5 × 109/lít, số lượng tiểu cầu ≥ 100 × 109/lít thì có thể tăng liều lên mức 200 mg/m2/ngày (hoặc duy trì liều này) trong 5 ngày đầu của chu kì 28 ngày tiếp theo.
Nếu ANC < 1,0 × 109/lít, số lượng tiểu cầu < 50 × 109/lít ở bất cứ chu kì nào, liều dùng temozolomid trong 5 ngày của chu kỳ sau giảm đi 50 mg/m’/ngày nhưng không giảm liều xuống dưới 100 mg/m2 /ngày.
Nếu ANC và số lượng tiểu cầu không ở ngưỡng tăng hoặc giảm liều như trên, trì hoãn điều trị đến khi có thể bắt đầu chu kỳ tiếp theo và dùng với liều khởi đầu.
Temozolomid được dùng đến khi bệnh tiến triển. Thời gian điều trị tối ưu chưa được xác định tuy nhiên đã có bệnh nhân dùng thuốc tới 2 năm.
10.2.3 Người suy gan và suy thận
Dựa vào đặc điểm dược động học của thuốc, không cần chỉnh liều trên bệnh nhân suy gan, thận. Tuy nhiên vẫn cần thận trọng giám sát những bệnh nhân này.
11 Tương tác thuốc
Thức ăn làm giảm hấp thu của temozolomid (xem phần Dược động học).
Sử dụng Acid Valproic làm giảm thanh thải của temozolomid khoảng 5%. Tuy vậy không rõ mức độ ảnh hưởng trên lâm sàng. Không có các nghiên cứu về ảnh hưởng của temozolomid trên chuyển hóa và thải trừ của các thuốc khác. Tuy vậy ít có nguy cơ tương tác dược động học với các thuốc khác do temozolomid không ảnh hưởng đến chuyển hóa ở gan và liên kết ít với protein huyết tương.
Temozolomid khi dùng cùng các thuốc ức chế tủy xương có thể làm tăng nguy cơ ức chế tủy xương.
12 Quả liều và xử trí
12.1 Triệu chứng
Một bệnh nhân dùng quá liều với tổng liều tới 10 000 mg trong một chu kỳ và kéo dài hơn 5 ngày. ADR ghi nhận được trên bệnh nhân này là thiếu máu bất sản, sốt, suy đa tạng và tử vong. Có các báo cáo về việc bệnh nhân sử dụng quá 5 ngày (tới 64 ngày), gặp các ADR bao gồm ức chế tủy, kèm hoặc không kèm theo nhiễm khuẩn, trong một số trường hợp tình trạng nặng và kéo dài dẫn đến tử vong.
12.2 Xử trí
Trong các trường hợp quá liều, cần giám sát chặt chẽ huyết học và điều trị hỗ trợ nếu cần thiết.
Cập nhật lần cuối: 2020
13 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba -Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 1532-1535, tải PDF TẠI ĐÂY