Rituximab
7 sản phẩm
 Dược sĩ Thanh Huyền Dược sĩ lâm sàng
Dược sĩ Thanh Huyền Dược sĩ lâm sàng
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
RITUXIMAB
Tên chung quốc tế: Rituximab.
Mã ATC: L01XC02.
Loại thuốc: Kháng thể đơn dòng chống ung thư.
1 Dạng thuốc và hàm lượng
Dung dịch đậm đặc để pha dịch truyền tĩnh mạch 10 mg/ml, lọ 10 ml và 50 ml.
2 Dược lực học
Rituximab là kháng thể đơn dòng, gắn đặc hiệu vào kháng nguyên xuyên màng CD20 trên bề mặt tế bào tiền lympho B (pre-B) và lympho B trưởng thành. Kháng nguyên CD20 biểu hiện ở trên 95% của tất cả các tế bào B u lympho không Hodgkin nhưng lại không có trong các tế bào gốc tạo máu, giai đoạn tiền lympho B bình thường và các mô bình thường khác.
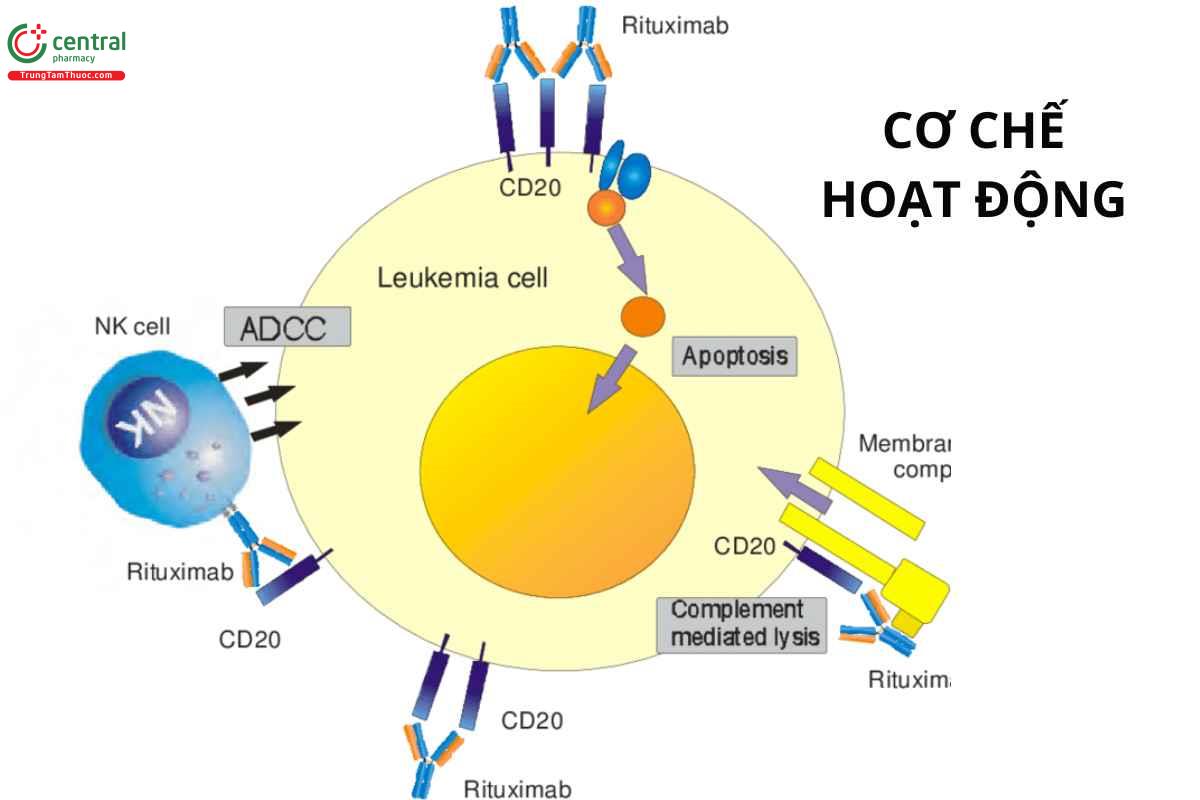
Khi rituximab gắn với kháng nguyên CD20 trên các tế bào u lympho B sẽ kích hoạt các phản ứng miễn dịch gián tiếp để tiêu tế bào B. Cơ chế tiêu diệt tế bào chưa hoàn toàn rõ, có thể bao gồm độc tính tế bào phụ thuộc bổ thể (CDC), độc tính tế bào phụ thuộc kháng thể (ADCC) và gây cảm ứng sự chết tế bào theo chương trình (apoptosis).
Sự tiêu tế bào B trong máu tuần hoàn kéo dài 6 - 9 tháng ở 83% bệnh nhân dùng rituximab để điều trị u lympho không Hodgkin.
Kháng nguyên CD20 không rời khỏi bề mặt tế bào, không bị tiêu thụ sau khi liên kết với rituximab. Khoảng 6 tháng sau khi kết thúc điều trị rituximab, sự phục hồi tế bào B bắt đầu và số lượng tế bào B trở lại bình thường sau 12 tháng kể từ khi kết thúc điều trị.
Trong thử nghiệm in vitro, rituximab làm một số tế bào ung thư dòng lympho kháng thuốc tăng nhạy cảm với một số thuốc độc tế bào, trong đó có doxorubicin.
Rituximab phá hủy các lympho B và do đó được sử dụng để điều trị những bệnh có quá nhiều lympho B hoặc lympho B hoạt động quá mạnh hoặc bị rối loạn vận động. Các bệnh này gồm nhiều loại u lympho, bệnh bạch cầu mạn dòng lympho, thải ghép và một số bệnh tự miễn trong đó có bệnh viêm khớp dạng thấp. Ở những bệnh nhân viêm khớp dạng thấp, thời gian giảm tế bào B ngoại biên khác nhau. Đa số bệnh nhân được điều trị thêm trước khi phục hồi đủ số lượng tế bào B. [1]
3 Dược động học
Dược động học sau truyền tĩnh mạch của rituximab khi dùng một mình tương tự như khi được dùng phối hợp với cyclophosphamid, Doxorubicin, Vincristin, prednisolon. Nồng độ đỉnh trung bình của thuốc trong huyết tương tăng nếu truyền nhiều lần kế tiếp; tuy nhiên có sự khác biệt đáng kể theo cá thể. Nồng độ huyết tương không có tương quan với sự xuất hiện u và với số lượng lympho B lưu thông. Thể tích phân bố khoảng 3,1 lít trong viêm khớp dạng thấp. Thuốc tập trung ở các tế bào lympho trong tuyến ức, trong tủy trắng của lách, ở phần lớn các lympho B trong máu ngoại vi và trong các hạch bạch huyết. Nửa đời thải trừ trung bình là khoảng 22 ngày (6 - 52 ngày). Tốc Độ thanh thải tăng ở người có nhiều tế bào CD19 hoặc có nhiều khối u lớn trước khi điều trị. Tuổi, giới và cân nặng không ảnh hưởng lên dược động học của rituximab. Rituximab gắn vào lympho B và vẫn được phát hiện 3 – 6 tháng sau khi đã ngừng thuốc.
4 Chỉ định
U lympho không Hodgkin dòng B CD20 dương tính.
Bệnh bạch cầu mạn dòng lympho.
Viêm khớp dạng thấp.
U hạt kèm viêm đa mạch (u hạt Wegener) và viêm đa vi mạch (microscopic polyangiitis - MPA).
5 Chống chỉ định
Bệnh nhân có tiền sử quá mẫn với rituximab. Nhiễm trùng nặng tiến triển. Bệnh nhân suy giảm miễn dịch nặng. Suy tim nặng (độ IV theo phân loại Hiệp hội tim mạch New York) hoặc bệnh tim không kiểm soát.
6 Thận trọng
Thận trọng đối với người có tiền sử bệnh tim mạch; bệnh nhân viêm họng nặng, rối loạn nhịp tim, suy tim đang tiến triển; bệnh nhân đang trị liệu với thuốc hóa trị liệu có độc tính trên tim; bệnh nhân bị hạ huyết áp trong khi truyền dịch.
Việc truyền thuốc rituximab phải được thực hiện ở môi trường có đầy đủ trang thiết bị cấp cứu và dưới sự giảm sát chặt chẽ của các bác sỹ chuyên khoa ung thư huyết học có kinh nghiệm.
6.1 Phản ứng khi truyền thuốc
Các phản ứng truyền thuốc nghiêm trọng thường biểu hiện trong vòng 30 phút đến 2 giờ sau khi bắt đầu truyền thuốc lần đầu tiên, đặc trưng bởi các biến cố ở phổi, hội chủng ly giải khối u và các triệu chứng sốt, ớn lạnh, run, thay đổi huyết áp, mày đay, phát ban, phù mạch, đau đầu, ngửa, kích thích cuống họng. Những triệu chứng của phản ứng do truyền thuốc thường phục hồi sau khi ngừng truyền.
6.2 Phản ứng quá mẫn/sốc phản vệ
Phản ứng phản vệ và quá mẫn đã từng được ghi nhận. Epinephrin (adrenalin), các thuốc kháng histamine và glucocorticoid nên có sẵn để sử dụng ngay lập tức cho bệnh nhân trong trường hợp có phản ứng quá mẫn.
6.3 Phản ứng phổi
Biểu hiện các phản ứng phổi gồm co thắt phế quản nặng, khó thở, giảm oxy máu, thâm nhiễm phổi và suy hô hấp. Suy hô hấp có thể đi kèm với các biến cố như thâm nhiễm phổi hay phù phổi, có thể phát hiện được khi chụp X-quang ngực. Hội chứng này thường biểu hiện trong vòng 1 - 2 giờ sau lần tiêm tuyển đầu tiên. Hội chứng ly giải nhanh khối u: Rituximab là chất trung gian làm tiêu nhanh tế bào lympho dương tính CD20 đưa đến biểu hiện hội chúng ly giải khối u (tăng urê huyết, tăng Kali huyết, giảm calci huyết, tăng phosphat huyết, suy thận, tăng LDH). Nên cân nhắc việc dự phòng hội chứng ly giải khối u ở những bệnh nhân có số lượng tế bào ác tính lưu hành > 25 x 109/lít.
6.4 Bệnh nhân tim mạch
Do hạ huyết áp có thể xảy ra trong khi truyền rituximab, nên cân nhắc ngưng các thuốc chống tăng huyết áp 12 giờ trước và trong khi truyền rituximab. Đau thắt ngực hoặc loạn nhịp tim, như là cuống và rung nhĩ đã xảy ra ở những bệnh nhân được điều trị với rituximab. Vì vậy nên theo dõi chặt chẽ các bệnh nhân có tiền sử bệnh tim mạch.
6.5 Bệnh nhân nhiễm viêm gan B
Các trường hợp tái kích hoạt viêm gan B, bao gồm các báo cáo viêm gan tối cấp có khi gây tử vong đã được ghi nhận trên bệnh nhân sử dụng rituximab. Việc sàng lọc virus viêm gan B (HBV) nên được thực hiện ở tất cả các bệnh nhân trước khi bắt đầu điều trị với rituximab. Bệnh nhân viêm gan B không nên điều trị bằng rituximab. Bệnh nhân có huyết thanh HBV dương tính nên được tham vấn bởi chuyên gia về bệnh gan trước khi bắt đầu điều trị, đồng thời nên được theo dõi để ngăn ngừa viêm gan B tái hoạt động.
6.6 Bệnh não chất trắng
Một vài trường hợp bệnh não chất trắng đã được báo cáo trong điều trị u lympho không Hodgkin bằng rituximab, phần lớn là trong các phác đồ kết hợp hóa trị liệu hoặc như một phần của ghép tế bào gốc tạo máu. Nên lưu ý tới khả năng bệnh não chất trắng trong chẩn đoán phân biệt trên các bệnh nhân có triệu chứng thần kinh và nên tham khảo ý kiến của bác sỹ thần kinh khi có chỉ định trên lâm sàng.
6.7 Trường hợp tiêm chủng
Chưa có nghiên cứu về sự an toàn khi tiêm chủng vắc xin virus sống giảm độc lực sau khi điều trị với rituximab. Vắc xin virus sống không được khuyên dùng. Hiệu giá kháng thể trung bình trước điều trị với nhiều loại kháng nguyên (Streptococcus pneumoniae, cúm A, quai bị, rubella, thuỷ đậu) được duy trì trong ít nhất 6 tháng sau khi điều trị với rituximab.
6.8 Thời kỳ mang thai
Các globulin miễn dịch IgG qua được hàng rào nhau thai. Các nghiên cứu về độc tính trên sự phát triển đã được tiến hành ở khi Cynomolgus không cho thấy bằng chứng gây ngộ độc phôi trong tử cung. Những con thú mới sinh từ những con mẹ đã dùng rituximab được ghi nhận bị tiêu tế bào B trong giai đoạn sau sinh.
Phụ nữ ở lứa tuổi sinh đẻ nên sử dụng các biện pháp tránh thai hữu hiệu trong suốt quá trình điều trị và cho đến 12 tháng sau khi điều trị với rituximab.
6.9 Thời kỳ cho con bú
Không rõ thuốc có được bài tiết theo sữa không nhưng phát hiện thấy IgG trong sữa. Không cho con bú trong khi đang điều trị với rituximab hoặc ngưng thuốc trong vòng 12 tháng.

7 Tác dụng không mong muốn (ADR)
7.1 Rất hay gặp
Tim - mạch: phù ngoại vi, tăng/hạ huyết áp.
Thần kinh: sốt, mệt mỏi, rét run, nhức đầu, mất ngủ, đau. Da: nổi mẩn, ngứa, phù mạch.
Tiêu hóa: buồn nôn, ỉa chảy, đau bụng, tăng cân.
Huyết học: giảm tất cả các huyết cầu, giảm bạch cầu hoặc bạch cầu trung tính, giảm tiểu cầu, giảm IgG.
Gan: tăng ALT.
Hô hấp: ho, viêm mũi, viêm phế quản.
Khác: cảm giác sưng ở lưỡi hay họng (phù mạch), nhiễm khuẩn, nhiễm virus, nhiễm nấm.
7.2 Thường gặp
Tim - mạch: nhồi máu cơ tim, loạn nhịp, nhịp tim nhanh, rung nhĩ, giảm các huyết cầu, giảm bạch cầu hạt, tăng/hạ huyết áp, hạ huyết áp tư thế, thiếu máu, giảm tiểu cầu.
TKTW: chóng mặt, lo âu, mất ngủ, nhức nửa đầu.
Nội tiết - chuyển hóa: tăng đường huyết, giảm cân, phù ngoại biên, phù mặt, tăng LDH, giảm calci huyết.
Tiêu hóa: nôn, tiêu chảy, đau bụng, khó tiêu, khó nuốt, viêm miệng, táo bón, chán ăn, kích thích họng.
Thần kinh - cơ - xương: đau lưng, đau cơ, tăng trương lực cơ, loạn cảm.
Hô hấp: khó thở, tức ngực, co thắt phế quản, nhiễm khuẩn đường hô hấp trên, viêm xoang, viêm mũi.
Khác: tăng/giảm mẫn cảm, rối loạn tiết nước mắt, ù tai, đau tai, mày đay, rụng tóc, nhiều mồ hôi, mồ hôi đêm, đỏ da, hội chứng cảm. Nhiễm trùng huyết, sốt nhiễm trùng, nhiễm Herpes zoster, nhiễm nấm, nhiễm trùng không rõ nguyên nhân.
Viêm phế quản cấp, viêm xoang, viêm gan B, giảm tế bào máu, giảm bạch cầu hạt, mệt mỏi, run rẩy (bảy biểu hiện này ghi nhận trong phác đồ kết hợp thuốc hóa trị có mặt rituximab).
7.3 Ít gặp
Tim - mạch: rối loạn đông máu, thiếu máu bất sản, thiếu máu huyết tán, bệnh hạch bạch huyết, tăng IgM. Suy thất trái, nhịp nhanh trên thất, đau thắt ngực, thiếu máu cơ tim, nhịp tim chậm.
Thần kinh: bệnh não chất trắng, trầm cảm, bồn chồn, rối loạn vị giác.
Hô hấp: hen, viêm tiểu phế quản tắc nghẽn, bệnh về phổi, giảm oxy máu.
Da: Hội chứng Stevens-Johnson, hoại tử da nhiễm độc. Đau nơi truyền thuốc.
8 Hướng dẫn cách xử trí ADR
Nên cho bệnh nhân dùng thuốc giảm đau, thuốc kháng histamin, corticosteroid trước khi truyền rituximab.
Epinephrin (adrenalin), các thuốc kháng histamin và glucocorticoid cần luôn có sẵn để sử dụng ngay lập tức cho bệnh nhân trong trường hợp có phản ứng quá mẫn.
Điều trị triệu chứng của phản ứng truyền thuốc: Ngừng truyền, cho thở oxygen, dùng thuốc giãn phế quản, diphenhydramin, corticosteroid, thuốc co mạch... tùy theo mức độ phản ứng nhẹ hay nặng. Việc truyền thuốc sau khi xử lý các triệu chứng của phản ứng truyền thuốc có thể được bắt đầu lại với tốc độ truyền giảm đi 50%. Theo dõi chặt chẽ các dấu hiệu thần kinh ở bệnh nhân dùng rituximab dài ngày, dùng hóa trị liệu kết hợp, dùng thuốc ức chế tủy, bệnh nhân được ghép tế bào gốc tạo máu để phòng bệnh não chất trắng của hệ thần kinh. Nếu thấy có biểu hiện lâm sàng của bệnh não chất trắng thì phải ngừng dùng thuốc ngay. Phải xem xét việc giảm liều thuốc kết hợp hoặc không dùng thuốc kết hợp
Bệnh nhân có biểu hiện biến cố phổi nặng, nên ngưng tiêm truyền ngay lập tức và điều trị tích cực các triệu chứng.
Nên điều trị đầy đủ cho bệnh nhân có dấu hiệu và triệu chứng của hiện tượng ly giải nhanh khối u, nếu suy thận có thể chạy thận nhân tạo. Rituximab chỉ sử dụng trở lại khi các triệu chứng ly giải khối u đã thuyên giảm hoàn toàn và có biện pháp dự phòng hội chứng này đi kèm.
Trong các trường hợp phản ứng nghiêm trọng trên da như nhiễm độc da hoại tử, hội chứng Stevens-Johnson nghi ngờ do rituximab nên dừng điều trị vĩnh viễn.
9 Liều lượng và cách dùng
Rituximab được dùng theo đường truyền tĩnh mạch sau khi được pha loãng qua một dây truyền riêng. Không được dùng dung dịch thuốc đã pha loãng để tiêm tĩnh mạch nhanh hoặc truyền nhanh. Không được tiêm thuốc chưa pha loãng.
Pha thuốc: Rút một lượng rituximab cần thiết rồi pha loãng bằng dung dịch tiêm Natri clorid 0,9% hoặc Glucose 5% để thu được dung dịch có nồng độ 1 - 4 mg/ml. Đổ nhẹ nhàng dung dịch này vào túi để trộn; không lắc túi. Khi pha phải đảm bảo vô khuẩn. Trước khi truyền phải kiểm tra bằng mắt xem có tủa, màu bất thường không; nếu có thì phải bỏ, không được dùng. Phải vứt bỏ thuốc thừa trong lọ.
Liều ban đầu được truyền với tốc độ 50 mg/giờ. Nếu không có hiện tượng phản ứng do truyền thì có thể cứ 30 phút tăng tốc độ truyền một lần tới tốc độ tối đa là 400 mg/giờ. Với người bệnh không bị phản ứng do truyền ngay từ lần đầu thì tốc độ truyền cho những lần sau bắt đầu là 100 mg/giờ rồi tăng dần từng nấc 30 phút cho đến khi đạt tốc độ tối đa là 400 mg/giờ.
Để giảm thiểu nguy cơ bị phản ứng do truyền rituximab, nên dùng Acetaminophen và một thuốc kháng histamin trước mỗi lần truyền. Glucocorticoid cũng nên được cân nhắc trước khi truyền rituximab. Do người bệnh có thể bị hạ huyết áp thoáng qua trong lúc truyền thuốc, không nên dùng thuốc hạ huyết áp 12 giờ trước khi truyền rituximab.
9.1 U lympho không Hodgkin, CD20 dương tính
U nang lympho không Hodgkin (follicular non-Hodgkin lymphoma) hay u tái phát hoặc kháng thuốc mức độ thấp: Liều khuyên dùng là 375 mg/m2; truyền tĩnh mạch 1 lần/tuần trong 4 hoặc 8 tuần. Có thể thêm một đợt 4 tuần cho người bệnh có đáp ứng với thuốc nhưng khối u vẫn tiến triển.
Bệnh nhân có đáp ứng với việc điều trị khởi đầu có thể điều trị duy trì với rituximab liều 375 mg/m2 diện tích da mỗi 3 tháng một lần cho đến khi bệnh tiến triển hoặc trong thời gian tối đa hai năm.
Xạ trị đối với u nang lympho không Hodgkin hoặc u lympho không Hodgkin tái phát hoặc kháng thuốc mức độ thấp: Nếu dùng kết hợp với ibritumomab trong phác đồ trị liệu miễn dịch - xạ trị, rituximab liều 250 mg/m2 được truyền trong vòng 4 giờ trước khi dùng indium In 111 ibritumomab tiuxetan và 4 giờ trước khi dùng yttrium 90Y ibritumomab tiuxetan. Rituximab và liều indium I 111 ibritumomab tiuxetan phải được dùng 7 - 9 ngày trước khi truyền rituximab và liều điều trị của yttrium 90Y ibritumomab tiuxetan. Liều rituximab trong cách điều trị này thấp hơn liều rituximab dùng đơn độc.
U nang lympho không Hodgkin chưa được điều trị trước đây: Liều khuyên dùng là 375 mg/m2 truyền vào ngày 1 của mỗi chu kỳ hóa trị liệu bằng phác đồ CVP (cyclophosphamid, vincristin, prednisolon); dùng tới 8 chu kỳ.
U lympho không Hodgkin độ ác tính thấp, không tiến triển: Phác đồ CVP đã điều trị 6 - 8 chu kỳ không tiến triển,; liều rituximab được khuyên dùng là 375 mg/m2 truyền tĩnh mạch tuần 1 lần; 4 liều/6 tháng; có thể tới tổng số là 16 liều.
U lympho không Hodgkin có tế bào B lớn lan tỏa, chưa được điều trị: Liều khuyên dùng là 375 mg/m2, truyền tĩnh mạch vào ngày 1 của mỗi chu kỳ hóa trị liệu dùng phác đồ CHOP gồm cyclophosphamid, doxorubicin, vincristin, prednisolon), tổng liều là 8 liều.
9.2 Bệnh bạch cầu mạn dòng lympho
Dùng rituximab kết hợp với Fludarabin và cyclophosphamid. Để phòng viêm phổi do Pneumocystis jiroveci và herpes, nên dùng rituximab trong suốt quá trình trị liệu và có thể kéo dài tới 12 tháng sau khi trị liệu đã ngừng. Bạch cầu mạn dòng lympho chưa được điều trị hoặc tái phát: Rituximab 375 mg/m2 truyền tĩnh mạch vào ngày 0 của chu kỳ đầu tiên hóa trị liệu với fludarabin và cyclophosphamid (fludarabin và cyclophosphamid dùng vào các ngày 1 - 3 của mỗi chu kỳ dài 28 ngày); sau đó truyền 500 mg/m2 vào ngày 1 của các chu kỳ tiếp theo. Dùng tới 6 chu kỳ.
9.3 Viêm khớp dạng thấp
Dùng glucocorticoid (methylprednisolon 100 mg tiêm tĩnh mạch) 30 phút trước khi truyền rituximab để giảm thiểu phản ứng nặng do truyền thuốc.
9.4 U hạt kèm viêm đa mạch và viêm đa vi mạch
Truyền tĩnh mạch rituximab liều 375 mg/m2 tuần 1 lần trong 4 tuần.
Để giảm triệu chứng viêm mạch nặng, tiêm tĩnh mạch methylprednisolon 1000 mg/ngày trong ngày 1 đến 3, sau đó uống prednison 1 mg/kg/ngày (không được quá 80 mg/ngày). Phác đồ này nên bắt đầu từ 14 ngày trước hoặc từ khi bắt đầu truyền rituximab và có thể kéo dài đến sau đợt truyền rituximab 4 tuần.
10 Tương tác thuốc
Không dùng đồng thời rituximab với: BCG, belimumab, certolizumab pegol, clozapin, Natalizumab, pimecrolimus, Tacrolimus, các vắc xin sống. Phải rất thận trọng khi dùng rituximab đồng thời với Cisplatin do độc lên thận. Nếu dùng phải theo dõi chặt chẽ dấu hiệu thận bị độc. Dùng đồng thời rituximab với cyclophosphamid không ảnh hưởng lên phơi nhiễm toàn thân với cyclophosphamid.
Dùng đồng thời rituximab với fludarabin không ảnh hưởng lên phơi nhiễm toàn thân với fludarabin.
Rituximab làm tăng nồng độ/tác dụng của: belimumab, certolizumab pegol, clozapin, các thuốc làm giảm glucose huyết, leflunomid, natalizumab, các vắc xin sống.
Các thuốc làm tăng nồng độ/tác dụng của rituximab: abciximab, các thuốc chống tăng huyết áp, Denosumab, thảo mộc có tác dụng làm giảm glucose huyết, pimecrolimus, roflumilast, Tacrolimus (dùng tại chỗ), Trastuzumab.
Echinacea làm giảm nồng độ/tác dụng của rituximab.
11 Tương kỵ
Không có tương kỵ giữa rituximab với các túi bằng polyvinyl clorid, polyethylen.
12 Quá liều và xử trí
Chưa có dữ liệu về ngộ độc cấp rituximab ở người bệnh đã dùng tới 500 mg/m2.
13 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba - Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 1437-1439, tải PDF TẠI ĐÂY