Paclitaxel
16 sản phẩm
 Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Ước tính: 3 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
PACLITAXEL
Tên chung quốc tế: Paclitaxel.
Mã ATC: L01CD01.
Loại thuốc: Thuốc chống ung thư, thuộc nhóm taxan.
1 Dạng thuốc và hàm lượng
Dung dịch tiêm truyền: 6 mg/ml, lọ 5 ml, 16,7 ml, 25 ml và 50 ml.
Bột pha hỗn dịch để tiêm truyền: 100 mg (dạng paclitaxel kết hợp với albumin).
2 Dược lực học
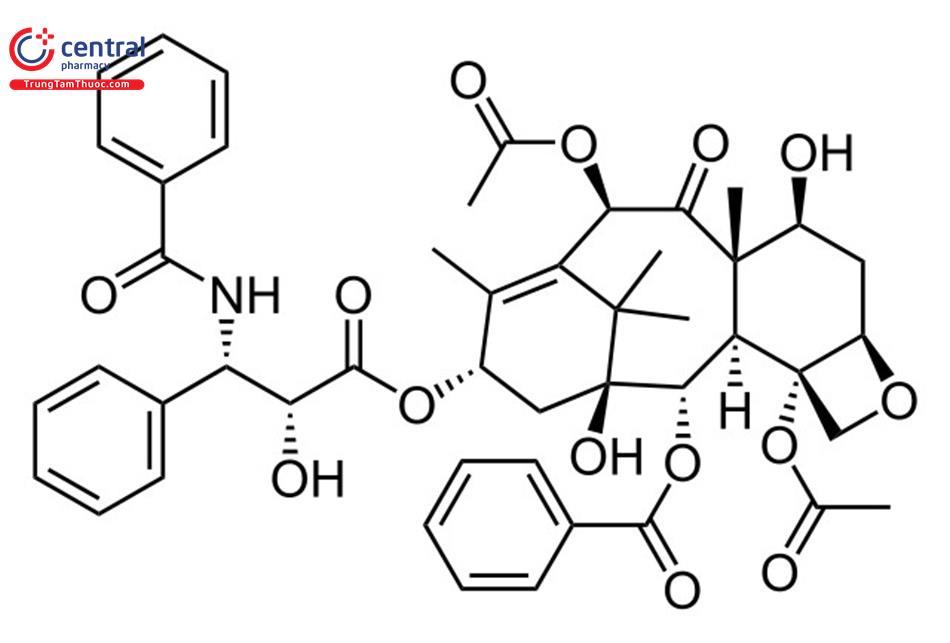
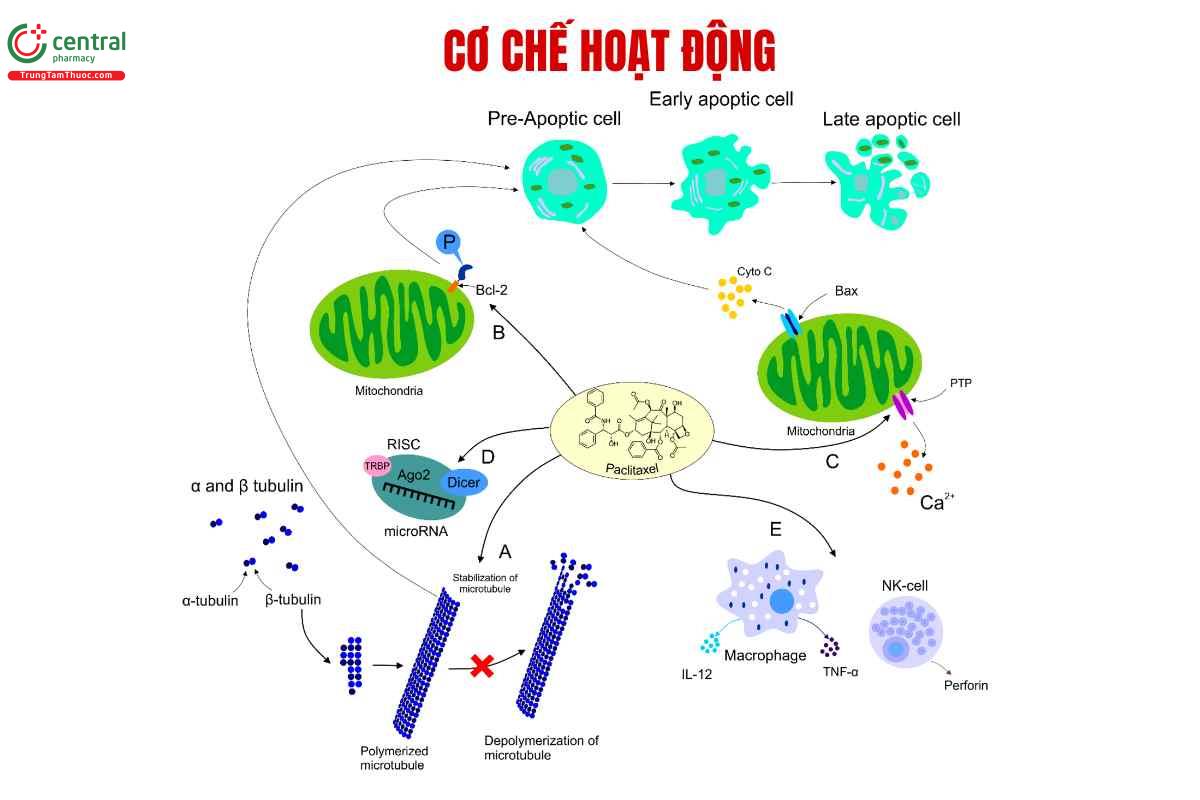
Paclitaxel gắn vào tiểu đơn vị ß-tubulin ở mặt trong của các vi ống và ức chế quá trình giải trùng hợp vi ống. Ức chế quá trình giải trùng hợp vi ống làm tích tụ các khối vi ống và các cấu trúc bất thường tạo ra từ các vi ống ở pha nguyên phân của chu kỳ tế bào dẫn đến ức chế giai đoạn này của quá trình phân bào và làm tế bào chết theo chương trình.
3 Dược động học
3.1 Phân bố
Thuốc phân bố rộng vào các mô và dịch cơ thể, có thể bị ảnh hưởng bởi liều và thời gian truyền. Tỷ lệ gắn với protein huyết tương là 88 - 98%. Thuốc không dễ qua hàng rào máu - não nhưng đã được chứng minh là có phân bố vào dịch cổ trướng. Hiện tại chưa rõ thuốc có phân bố vào sữa mẹ hay không. Khi sử dụng cùng liều, dạng thuốc paclitaxel gắn với Albumin phân bố vào tế bào ung thư cao hơn so với dạng thuốc thông thường.
3.2 Chuyển hóa
Thuốc được chuyển hóa mạnh ở gan bởi các enzym cytochrom P450 2C8 và 3A4.
3.3 Thải trừ
Paclitaxel và các chất chuyển hóa của nó chủ yếu được thải trừ qua phân, một phần nhỏ thải trừ qua nước tiểu. Khi truyền tĩnh mạch 6 - 24 giờ paclitaxel dạng thông thường ở bệnh nhân người lớn, nồng độ thuốc trong huyết thanh giảm theo 2 pha với nửa đời thải trừ của pha phân bố là 0,34 giờ và nửa đời thải trừ trung bình của pha thải trừ là 5,8 giờ. Nồng độ thuốc trong huyết tương khi sử dụng dạng paclitaxel gắn với albumin cũng giảm theo 2 pha với nửa đời thải trừ chung là khoảng 27 giờ.
4 Chỉ định
Ung thư buồng trứng.
Ung thư vú.
Ung thư phổi không tế bào nhỏ.
Ung thư Kaposi liên quan đến AIDS.
Ung thư biểu mô tụy (chỉ dạng paclitaxel kết hợp với albumin).
5 Chống chỉ định
Mẫn cảm với thuốc.
Bệnh nhân có khối u đặc có số lượng bạch cầu trung tính<1 500/mm3.
Bệnh nhân ung thư Kaposi có số lượng bạch cầu trung tính < 1 000/mm3
6 Thận trọng
Cần giảm liều ở người bệnh có rối loạn hoặc suy chức năng gan. Paclitaxel được khuyến cáo không sử dụng trong trường hợp transaminase tăng 10 lần so với giá trị giới hạn trên người bình thường, hoặc bilirubin > 7,5 mg/100 ml hoặc 5 lần so với giới hạn trên của người bình thường.
Sử dụng thận trọng ở người có bệnh tim.
Trong chế phẩm có chứa tá dược Cremophor EL, chất này có nhiều khả năng gây ra các đáp ứng kiểu phản vệ do làm giải phóng nhiều histamin ở người quá mẫn với Cremophor EL. Do đó, cần dùng thuốc dự phòng quá mẫn trước khi điều trị và cần chuẩn bị sẵn sàng để đối phó với các đáp ứng phản vệ.
Thận trọng với bệnh nhân có tiền sử mắc bệnh thần kinh ngoại vi (do hóa trị liệu hoặc bệnh thần kinh do đái tháo đường).
Khi tiêm truyền lần lượt nhiều thuốc, các dẫn xuất của taxan (paclitaxel, Docetaxel) nên dùng trước các dẫn xuất của platin để giảm nguy cơ suy tủy.
Người già và trẻ em dưới 18 tuổi.
7 Thời kỳ mang thai
Theo nguyên tắc chung, không được dùng hóa trị liệu để điều trị ung thư trong khi mang thai, nhất là trong 3 tháng đầu. Cần phải cân nhắc thật kỹ giữa lợi ích và nguy cơ đối với thai nhi, cũng như nguy cơ đối với người mẹ. Paclitaxel độc đối với phôi và bào thai và làm giảm khả năng sinh sản của chuột cống.
8 Thời kỳ cho con bú
Chưa rõ nồng độ paclitaxel trong sữa mẹ. Do đó, tránh dùng paclitaxel khi đang nuôi con bú hoặc phải ngừng nuôi con bằng sữa mẹ nếu phải dùng thuốc.
9 Tác dụng không mong muốn (ADR)
Hầu hết người bệnh dùng paclitaxel đều bị rụng tóc. Gần 90% bệnh nhân bị suy tủy, khi liều càng cao, tần suất tiêm truyền càng lớn và thời gian tiêm truyền càng dài thì nguy cơ càng cao. Tuy nhiên, khi dùng thuốc, bệnh nhân nhanh chóng phục hồi.
9.1 Thường gặp
Toàn thân: suy nhược, đau tức ngực, ớn lạnh, mất cân bằng nước và điện giải, hoại tử thoát mạch, chảy máu, sốt cao, tăng nguy cơ nhiễm trùng, bệnh giống cúm, đau thanh quản, phù bạch huyết, mệt mỏi, viêm niêm mạc, bệnh về móng, phù, bệnh ở miệng, thay đổi cân nặng.
Tim mạch: loạn nhịp tim, tăng huyết áp, giãn mạch.
Hô hấp: ho, khó thở.
Máu: thiếu máu, giảm tổng số bạch cầu, giảm bạch cầu trung tính, giảm tiểu cầu.
Thần kinh: rối loạn thần kinh, đau đầu, lo âu, trầm cảm, chóng mặt, ngủ gà, mất ngủ, rối loạn cảm giác, thay đổi vị giác, rối loạn vận động.
Tiêu hóa: chán ăn, táo bón, buồn nôn, tiêu chảy.
Da: rụng tóc, phản ứng da.
Cơ, xương, khớp: đau khớp, đau cơ, bệnh về tủy xương.
Mắt: khô mắt, tăng tiết nước mắt, viêm mắt, rối loạn thị giác.
9.2 Ít gặp
Toàn thân: viêm mũi dị ứng, đau vú, nhiễm trùng do đặt ống thông, khô miệng, khó nuốt, đau tai, sưng mặt, khàn giọng, yếu cơ, phát triển khối u mới, lạnh các cơ quan ngoại vi, nhạy cảm với ánh sáng, chứng khát nhiều, nhiễm trùng máu, rối loạn tiết mồ hôi, ngất, ù tai, run, bệnh tiết niệu.
Tim mạch: tắc mạch và huyết khối, tụt huyết áp.
Chuyển hóa: tăng hoặc giảm đường huyết, giảm albumin huyết.
Thần kinh: rối loạn phản xạ, dáng đi bất thường, khó chịu ở các chi.
Mắt: khó chịu ở mắt.
Gan: gan to.
9.3 Hiếm gặp
Tim mạch: (Blốc) nhĩ thất, ngừng tim, suy tim sung huyết, rối loạn chức năng tâm thu thất trái.
Da: tổn thương da do tia xạ, các phản ứng có hại nghiêm trọng ở da.
9.4 Dự phòng quá mẫn trước khi điều trị
Do có nguy cơ gây đáp ứng phản vệ, nền cần có bước chuẩn bị điều trị bằng glucocorticoid và kháng histamin (thuốc kháng thụ thể H1 và H2) trước khi dùng paclitaxel cũng như sẵn sàng để điều trị những đáp ứng phản vệ nguy hiểm tới tính mạng. Đối với dạng bảo chế nano paclitaxel liên kết với albumin không cần sử dụng kháng histamin hay corticosteroid. Người bệnh cần phải được chuẩn bị trước như sau:
Prednisolon: 30 - 40 mg, uống 12 giờ và 6 giờ trước khi truyền paclitaxel, cộng với thuốc kháng thụ thể H1, ví dụ clemastin: Truyền tĩnh mạch 2 mg trước khi truyền paclitaxel 30 - 60 phút (có thể dùng các thuốc kháng histamin khác), cộng với cimetidin (300 mg) hay ranitidin (50 mg): Truyền tĩnh mạch 30 - 60 phút trước khi truyền paclitaxel.
10 Hướng dẫn cách xử trí ADR
Tất cả phương tiện và thuốc cần thiết cho cấp cứu hồi sức (adrenalin, corticoid, oxygen, dịch truyền, máy trợ tim - hô hấp...) cần phải sẵn sàng.
Trường hợp có bệnh thần kinh gây rối loạn vận động thì phải ngừng thuốc, hoặc có thể giảm liều 20%.
Có thể tiếp tục dùng thuốc cho người bệnh bị blốc nhĩ - thất cấp I và phải theo dõi điện tâm đồ. Ở người bệnh có rối loạn dẫn truyền nặng hơn thì phải ngừng dùng paclitaxel và cần điều trị trợ tim thích hợp.
Ở bệnh nhân có triệu chứng mẫn cảm nghiêm trọng với paclitaxel, dùng thuốc kết hợp với các biện pháp điều trị triệu chứng tích cực. Các biện pháp này thường bao gồm sử dụng epinephrin, kháng histamin hay corticosteroid nếu cần.
11 Liều lượng và cách dùng
11.1 Cách dùng
Thuốc có thể được dùng theo đường tiêm truyền tĩnh mạch hoặc tiêm màng bụng.
Dạng paclitaxel thông thường: phải được pha loãng đến nồng độ 0,3 - 1,2 mg/ml trước khi dùng. Dung môi để pha loãng thuốc có thể là: Dung dịch Natri clorid 0,9%, dung dịch Glucose 5%, hỗn hợp dung dịch natri clorid 0,9% và dung dịch glucose 5%, hoặc hỗn hợp dung dịch glucose 5% và dung dịch Ringer. Chỉ dùng các lọ, chai truyền làm bằng thủy tinh, polypropylen hay polyolefin. Bộ dây truyền phải được làm bằng polyethylen. Không dùng dụng cụ làm từ vật liệu PVC (polyvinyl clorid). Dịch truyền chuẩn bị như trên ổn định về mặt lý hóa trong vòng 27 giờ ở nhiệt độ phòng (khoảng 25 oC) và có ánh sáng. Tiến hành truyền dịch ngay hoặc trong vòng 3 giờ sau khi pha xong. Không để dịch truyền đã pha vào tủ lạnh. Trong quá trình pha chế, dịch truyền có thể trở nên hơi đục, đó là do dung môi của chế phẩm nên dù lọc cũng không làm cho trong lại được. Khi truyền nên cho dịch chảy qua một bầu lọc có lỗ lọc không lớn hơn 0,22 micromet trên đường truyền. Điều này không ảnh hưởng đến chất lượng thuốc.
Dạng paclitaxel gắn với albumin: Bơm 20 ml dung dịch natri clorid 0,9% vào lọ thuốc để tạo hỗn dịch. Chú ý, khi bơm natri clorid 0,9% vào lọ không để tia nước trực tiếp hướng vào bột thuốc mà phải hướng vào thành lọ để tránh tạo bọt.
Trước khi tiêm truyền paclitaxel, sử dụng dexamethason, liều 20 mg đường uống (trước 12 giờ và 6 giờ) hoặc tiêm truyền tĩnh mạch (14 giờ và 7 giờ). Trong trường hợp bệnh nhân bị HIV, có thể giảm liều uống dexamethason đến 10 mg. Khuyến cáo sử dụng diphenhydramin (50 mg tiêm tĩnh mạch, 30 - 60 phút trước khi dùng thuốc) và cimetidin, famotidin, ranitidin.
Không cần sử dụng các thuốc khác để phòng các phản ứng quá mẫn trước khi sử dụng paclitaxel dạng liên kết với albumin.
11.2 Liều dùng
11.2.1 Ung thư buồng trứng tiến triển (chi dùng dạng paclitaxel thông thường)
Phác đồ lựa chọn hàng đầu để điều trị ung thư biểu mô buồng trứng tiến triển: Khi phối hợp cisplatin để điều trị khởi đầu ung thư buồng trứng tiến triển, có 2 phác đồ có paclitaxel được khuyến cáo. Cần quan tâm đến độc tính khi chọn phác đồ thích hợp cho bệnh nhân. Một phác đồ dùng paclitaxel 175 mg/m2 truyền tĩnh mạch 3 giờ, sau đó truyền tĩnh mạch cisplatin 75 mg/m2, cách 3 tuần một đợt. Một phác đồ khác dùng paclitaxel 135 mg/m2 truyền tĩnh mạch 24 giờ, sau đó truyền tĩnh mạch cisplatin 75 mg/m2, cách 3 tuần một đợt.
Phác đồ lựa chọn hàng hai hoặc điều trị kế tiếp đối với ung thư buồng trứng tiến triển: Dùng đơn trị liệu ở bệnh nhân ung thư buồng trứng di căn không đáp ứng với phác đồ lựa chọn hàng đầu hoặc hóa trị liệu kể tiếp, phác đồ khuyên dùng paclitaxel là 135 hoặc 175 mg/m2, truyền tĩnh mạch trong 3 giờ và cách 3 tuần nhắc lại nếu dung nạp được.
11.2.2 Ung thư vú
Điều trị hỗ trợ ung thư vú: Dùng paclitaxel dạng thông thường 175 mg/m2 truyền tĩnh mạch trong 3 giờ, cách 3 tuần một đợt, dùng 4 đợt, sau khi đã hoàn tất dùng anthracyclin trong phác đồ phối hợp. Điều trị ung thư vú tiến triển: Paclitaxel thông thường: Đối với ung thư vú di căn đã trơ với dùng hóa trị liệu hoặc ung thư vú tái phát trong vòng 6 tháng sau khi điều trị hỗ trợ, dùng paclitaxel thông thường 175 mg/m2 truyền tĩnh mạch trong 3 giờ, cách 3 tuần một lần hoặc dạng paclitaxel kết hợp với albumin 260 mg/m2/1 lần truyền, cách 3 tuần truyền một lần.
11.2.3 Ung thư phổi không tế bào nhỏ
Khi dùng phối hợp với cisplatin để điều trị khởi đầu ung thư phổi không tế bào nhỏ ở bệnh nhân không có chỉ định phẫu thuật hoặc xạ trị, dùng paclitaxel dạng thông thường 135 mg/m2 truyền tĩnh mạch trong 24 giờ, sau đó truyền tĩnh mạch cisplatin 75 mg/m2, cách 3 tuần một đợt. Hoặc dùng dạng paclitaxel gắn với albumin 100 mg/m2 vào các ngày 1, 8 và 15 của chu kỳ 21 ngày trong 4 chu kỳ (kết hợp với Carboplatin và pembrolizumab), sau đó duy trì bằng Pembrolizumab.
11.2.4 Ung thư Kaposi có liên quan đến AIDS (chỉ dùng paclitaxel dạng thông thường)
Đối với bệnh nhân nhiễm HIV tiến triển, chỉ được bắt đầu dùng paclitaxel nếu bạch cầu trung tính ít nhất là 1 000/mm3.
Dùng paclitaxel 135 mg/m2 truyền tĩnh mạch trong 3 giờ cách 3 tuần một lần hoặc paclitaxel 100 mg/m2 truyền tĩnh mạch trong 3 giờ, cách 2 tuần một lần (bệnh nhân có sức khỏe kém nên dùng phác đồ có liều 100 mg/m2 để giảm độc tính của thuốc).
11.2.5 Ung thư biểu mô tụy
Dùng paclitaxel dạng gắn với albumin 125 mg/m2 vào các ngày 1, 8 và 15 trong chu kỳ 28 ngày (kết hợp với gemcitabin).
11.3 Điều chỉnh liều
Người suy thận: Không cần điều chỉnh liều.
Người suy gan: Mức liều của paclitaxel có thể giảm tùy thuộc vào chỉ số enzym gan AST và ALT.
Ở người bệnh có số lượng bạch cầu hạt bị giảm nặng (dưới 0,5 × 10/lít) (500/mm3) trong quá trình điều trị dài bằng paclitaxel thì nên giảm 20% liều dùng, với paclitaxel liên kết albumin, liều có thể giảm xuống 180 mg/m2. Đợt điều trị nhắc lại paclitaxel chỉ tiến hành khi số lượng bạch cầu hạt ≥ 1 500 tế bào/mm3 và số lượng tiểu cầu ≥ 100 000 tế bào/mm3. Với bệnh nhân bị nhiễm HIV, chu kỳ sử dụng paclitaxel chỉ nhắc lại khi số lượng bạch cầu hạt đạt ít nhất 1 000/mm3.
12 Tương tác thuốc
Với các chất chống ung thư khác, các tương tác thuốc có thể xảy ra tùy theo thuốc được sử dụng kết hợp với paclitaxel. Cisplatin (thường được dùng sau paclitaxel) nếu dùng trước sẽ làm giảm sự đào thải paclitaxel qua thận từ 20 đến 25% và làm tăng sự ức chế tủy xương. Dùng paclitaxel với Doxorubicin sẽ làm tăng nồng độ trong máu của doxorubicin, tăng hiệu quả chống ung thư nhưng cũng làm tăng ADR trên tim.
Paclitaxel có thể tăng mức độ/nồng độ điều trị khi sử dụng cùng với các chất gây giảm khả năng chuyển hóa hoặc thải trừ trong cơ thể, đặc biệt các chất ức chế, hoặc các chất cạnh tranh chuyển hóa qua isoenzym CYP2C8, CYP2C9, CYP3A4 và cytochrom P450. Trên in vitro, ketoconazol, Verapamil, Diazepam, quinidin, dexamethason, Cyclosporin, teniposid, etoposid và Vincristin, các chất ức chế protease ức chế sự chuyển hóa và thải trừ của paclitaxel. Ngược lại, các thuốc cảm ứng cytochrom P450 hoặc isoenzym CYP2C8, CYP2C9, CYP3A4 sẽ làm giảm nồng độ của paclitaxel trong máu, như các thuốc chống co giật Phenobarbital, Phenytoin.
Cập nhật lần cuối: 2020
13 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba - Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. TRANG 1257-1259.