Mitoxantrone hydrochloride
4 sản phẩm
 Dược sĩ Thùy Dung Dược sĩ lâm sàng
Dược sĩ Thùy Dung Dược sĩ lâm sàng
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
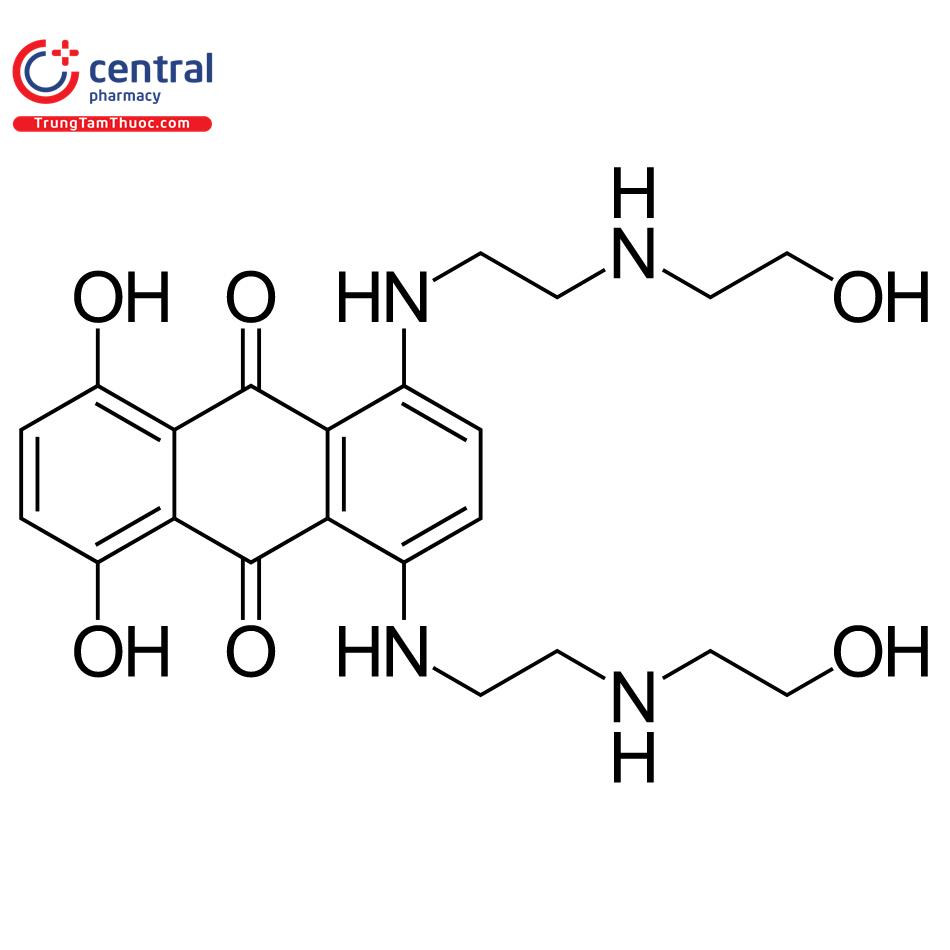
Tên chung quốc tế: Mitoxantrone hydrochloride.
Mã ATC: L01DB07.
Loại thuốc: Thuốc chống ung thu.
1 Dạng thuốc và hàm lượng
Dung dịch đậm đặc để truyền tĩnh mạch sau khi pha loãng: 2 mg/ml (lọ 5 ml, 10 ml, 12,5 ml và 15 ml).
2 Dược lực học
Mitoxantron hydroclorid là dẫn chất anthracendion có tác dụng chống ung thư. Mặc dù cơ chế chính xác của mitoxantron chưa được xác định, mitoxantron được cho là can thiệp vào chức năng của topoisomerase II. Enzym topoisomerase liên kết với DNA qua các liên kết cộng hóa trị, hình thành phức hợp không bền enzym- DNA. Phức hợp này tham gia vào phản ứng làm thay đổi định khu DNA tạo điều kiện cho việc hình thành cấu trúc của sợi đơn và sợi kép DNA. Mitoxantron ổn định phức hợp enzym-DNA không bền, do đó ngăn cản quá trình gắn kết các sợi DNA. [1]
Cơ chế khác của mitoxantron gây độc tế bào có thể là sự tích tụ và cố kết các sợi DNA thông qua các liên kết chéo tĩnh điện, hình thành các gốc tự do phá vỡ các sợi DNA, ức chế protein kinase C, gây cảm ứng sự chết tế bào theo chương trình của các tế bào ung thư. Mitoxantron làm chậm sự tiến triển của chu kỳ tế bào phụ thuộc vào nồng độ và thời gian. Mặc dù thuốc không đặc hiệu cho chu kỳ tế bào nhưng rất độc với tế bào ở pha S muộn.
Sự kháng của khối u đối với mitoxantron có thể xảy ra do gia tăng P-glycoprotein, do thay đổi hàm lượng hoặc hoạt tính của topoisomerase II, tăng cơ chế sửa chữa DNA hoặc cơ chế khác. Sự kháng chéo không hoàn toàn với anthracyclin khác đã được chứng minh in vitro, nên bệnh nhân không đáp ứng với anthracyclin khác vẫn có thể có đáp ứng đối với mitoxantron trong một số trường hợp.
3 Dược động học
Có sự phụ thuộc tuyến tính giữa liều lượng và AUC khi nồng độ tiêm truyền tĩnh mạch mitoxantron từ 15 đến 90 mg/m2. Mitoxantron phân bố rộng vào các mô. Ở giai đoạn ổn định, Thể tích phân bố vượt quá 1.000 lít/m2. Ở giai đoạn thải trừ, nồng độ mitoxantron ở các mô lớn hơn trong máu.
Khi nồng độ trong huyết tương từ 26 - 455 nanogam/ml, tỷ lệ thuốc liên kết với protein huyết tương là 78%. Tỷ lệ liên kết protein của thuốc không phụ thuộc vào nồng độ trong máu và không bị ảnh hưởng bởi các thuốc khác như Aspirin, Doxorubicin, heparin, Phenytoin, prednisolon, prednison, methotrexat.
Mitoxantron phân bố vào sữa; nồng độ 18 nanogam/ml trong sữa đã được phát hiện ở bệnh nhân sau 28 ngày dùng liều cuối cùng. Sau một liều tiêm tĩnh mạch, dược động học của mitoxantron có thể theo mô hình 3 ngăn. Nửa đời trong huyết tương trung bình từ 6 - 12 phút ở pha đầu tiên, 1 - 3 giờ ở pha thứ hai, 23 - 215 giờ ở pha cuối (trung bình khoảng 75 giờ).
Quá trình chuyển hóa của mitoxantron vẫn chưa được xác định chính xác. Thuốc được thải trừ qua nước tiểu và phân ở dạng không đổi hoặc ở dạng chuyển hóa không hoạt tính. Trong chu kỳ 5 ngày sau khi dùng thuốc, 25% liều dùng được thải trừ qua phân ở dạng không thay đổi hoặc chuyển hóa; 11% liều được thải trừ qua nước tiểu, trong đó 65% là dạng không thay đổi và 35% còn lại là các dẫn chất monocarboxylic, dicarboxylic hoặc phức hợp glucuronid. Ảnh hưởng của tuổi, giới, loài và chức năng thận lên các thông số dược động học của mitoxantron chưa được xác lập. Độ thanh thải giảm ở bệnh nhân suy gan. Cụ thể, khi sử dụng cùng một liều, AUC ở bệnh nhân suy giảm chức năng gan nặng (nồng độ bilirubin huyết thanh trên 3,4 mg/dl) gấp 3 lần bệnh nhân có chức năng gan bình thường.
4 Chỉ định
Điều trị bệnh bạch cầu cấp dòng tủy ở người lớn. Dùng kết hợp với các thuốc khác trong bệnh bạch cầu mạn ở giai đoạn khó kiểm soát số lượng bạch cầu.
Đau do ung thư tuyến tiền liệt ở giai đoạn tiến triển kết hợp với corticosteroid.
Bệnh xơ cứng bì rải rác giai đoạn tiến triển thứ phát hoặc tái phát khi không có điều trị khác thay thế.
Ung thư vú giai đoạn di căn, u lympho ác tính không Hodgkin, ung thư tế bào gan nguyên phát không phẫu thuật cắt bỏ.
5 Chống chỉ định
Mẫn cảm với mitoxantron.
Bệnh xơ cứng bì hệ thống với phân suất tống máu thất trái (LVEF) dưới 50%, hoặc suy giảm đáng kể chỉ số LVEF.
Bệnh nhân dị ứng với sulfit, hen phế quản khi dị ứng với sulfit.
Phụ nữ cho con bú.
Trẻ em dưới 18 tuổi do độ an toàn và hiệu quả của thuốc đối với trẻ dưới 18 tuổi chưa được xác định.
6 Thận trọng
Cần phải sử dụng mitoxantron dưới sự giám sát của nhân viên y tế có trình độ, có kinh nghiệm trong việc sử dụng thuốc này. Thường xuyên kiểm tra các thông số huyết học, hóa sinh và theo dõi bệnh nhân chặt chẽ. Nên điều trị nhiễm khuẩn trước khi bắt đầu điều trị hoặc đồng thời khi điều trị bằng mitoxantron.
Không nên sử dụng mitoxantron cho những bệnh nhân có tiền sử suy tủy thứ phát sau hóa trị liệu lần đầu, trừ khi lợi ích từ việc sử dụng lớn hơn nguy cơ suy tủy nghiêm trọng. Thông thường không sử dụng mitoxantron cho bệnh nhân có số lượng bạch cầu đa nhân trung tính ít hơn 1 500/mm3. Mitoxantron gây suy tủy, đặc biệt là suy giảm bạch cầu dẫn đến nhiễm khuẩn, do đó nên thường xuyên tiến hành kiểm tra số lượng tế bào máu ngoại vi.
Mitoxantron không chỉ gây nhiễm độc máu, mà khi dùng liều cao điều trị bệnh bạch cầu có thể gây suy tủy, do đó yêu cầu kiểm soát chặt chẽ các chỉ số huyết học, chỉ số hóa sinh cũng như sẵn sàng các biện pháp điều trị hỗ trợ kèm theo.
Mitoxantron gây độc với tim mạch, do đó tất cả các bệnh nhân nên được theo dõi tiền sử bệnh, kiểm tra sức khỏe cũng như điện tâm đồ trước khi bắt đầu điều trị. Để kiểm tra tim mạch nên xác định phân suất tống máu thất trái (LVEF) bằng chụp cộng hưởng từ (MRI), chụp phóng xạ đa cổng thành mạch (MUGA), siêu âm tim (echocardiogram). Đặc biệt lưu ý khi đạt liều tích lũy trên 160 mg/m2 (được tính cho cả cuộc đời người bệnh).
Bệnh nhân ung thư hoặc bệnh xơ cứng bì rải rác điều trị bằng mitoxantron có nguy cơ bị bạch cầu cấp dòng tủy thứ phát. Nguy cơ mắc bệnh tăng lên trong trường hợp sử dụng thuốc chống ung thư nhóm anthracyclin phối hợp với nhóm thuốc chống ung thư khác có tác dụng phá hủy DNA, ở bệnh nhân ung thư tình trạng nặng có tiền sử sử dụng thuốc gây độc tế bào, hoặc bệnh nhân sử dụng liều cao anthracyclin.
Bệnh nhân dùng mitoxantron có nước tiểu màu xanh lá cây hoặc xanh lam trong vòng 24 giờ sau khi dùng thuốc. Màng cứng giác mạc có thể đổi màu xanh.
Bệnh nhân nên thông báo ngay cho bác sĩ hoặc nhân viên y tế nếu có bất kỳ dấu hiệu hoặc triệu chứng nhiễm khuẩn nào như sốt, thở nông, ớn lạnh, đau họng, ho, đi tiểu buốt, đi tiểu nhiều, chảy máu hoặc thâm tím khác thường.
Mitoxantron có thể gây hội chứng ly giải u (điều trị bạch cầu cấp hay u lympho ác tính), kết quả làm tăng acid uric trong máu, do đó trước khi điều trị bằng mitoxantron, nên điều trị dự phòng tăng acid uric trong máu và kiểm tra nồng độ acid uric huyết trong suốt thời gian điều trị.
Trước khi tiêm truyền tĩnh mạch, dạng thuốc còn bao bì đóng gói và dung dịch đã pha loãng nên được kiểm tra về độ trong và màu sắc. Những bệnh nhân suy gan nên thận trọng dùng mitoxantron và nên giảm liều.
Cần tham vấn bác sĩ nếu có bệnh về gan, thận, mới xạ trị lồng ngực, dùng các thuốc ảnh hưởng đến tim.
7 Thời kỳ mang thai
Mitoxantron có thể gây độc bào thai khi sử dụng cho phụ nữ đang mang thai. Tuy nhiên, có thể cân nhắc giữa lợi ích điều trị nhất định so với mức độ nguy cơ có hại cho thai nhi.
Chưa có nghiên cứu đầy đủ nào về sử dụng mitoxantron ở phụ nữ mang thai. Phụ nữ điều trị xơ cứng bì rải rác nên kiểm tra tình trạng mang thai trước khi bắt đầu sử dụng mitoxantron. Chỉ sử dụng mitoxantron trong trường hợp đe dọa tính mạng hoặc các thuốc an toàn hơn không có hiệu quả hoặc các thuốc khác không thể sử dụng. Khi sử dụng, bệnh nhân mang thai cần được thông báo đầy đủ về nguy cơ với bào thai. Phụ nữ trong độ tuổi sinh đẻ được khuyến cáo không nên mang thai trong thời gian điều trị bằng mitoxantron.
Cần dùng biện pháp tránh thai hiệu quả trong thời gian điều trị và sau ít nhất 6 tháng sau điều trị ở cả nam và nữ.
8 Thời kỳ cho con bú

Mitoxantron phân bố được vào sữa mẹ. Vì những phản ứng bất lợi nặng có thể xảy ra, ngừng cho bú trước khi điều trị.
9 Tác dụng không mong muốn (ADR)
9.1 Rất thường gặp
Tuần hoàn: loạn nhịp tim (3 - 18%), phù (10 - 31%), thay đổi điện tâm đồ (11%).
TKTW: đau (8 - 41%), mệt mỏi (39%), sốt (6 - 78%), đau đầu (6 -13%), cảm giác khác thường (paraesthesia).
Da: rụng tóc (20 - 61%), thay đổi màu móng tay (11%).
Nội tiết và chuyển hóa: mất kinh (28 - 53%), rối loạn kinh nguyệt (26 - 61%), tăng đường huyết (10 - 31%).
Tiêu hóa: đau bụng (9 - 15%), chán ăn (22 - 25%), buồn nôn (26 - 76%), táo bón (10 - 16%), ỉa chảy (14 - 47%), chảy máu Đường tiêu hóa (2 - 16%), viêm niêm mạc (10 - 29%), viêm miệng (8 - 29%), khó tiêu (5 - 14%), nôn (6 - 11%), rối loạn cân nặng (13 - 17%), suy nhược (asthenia), viêm dạ dày.
Tiết niệu: rối loạn tiểu tiện (6 - 11%), nhiễm khuẩn đường niệu (7-32%).
Máu: giảm bạch cầu đa nhân trung tính (79 - 100%), giảm bạch cầu (9 - 100%), giảm bạch cầu lympho (72 - 95%), thiếu máu (5 - 75%), giảm hemoglobin (43%), giảm tiểu cầu (33 - 39%), xuất huyết hoặc thâm tím (6 - 11%), suy tủy (bắt đầu sau 7 - 10 ngày, cao nhất vào ngày 14, hồi phục sau 21 ngày).
Gan: phosphatase kiềm tăng (37%), transaminase tăng (5 - 20%), gamma-glutaryl transpeptidase tăng (3 - 15%).
Thần kinh cơ và xương: yếu (24%).
Thận: tăng creatinin (13%), tiểu tiện ra máu (11%), tăng BUN (nitrogen của urê huyết) (22%).
Hô hấp: ho (5 - 13%), khó thở (6 - 18%), nhiễm khuẩn đường hô hấp trên (7 - 53%).
Khác: nấm (9 - 15%), nhiễm khuẩn (5 - 18%), nhiễm trùng (31-34%).
9.2 Thường gặp
Tuần hoàn: thiếu máu cục bộ (5%), phân suất tống máu thất trái giảm (≤ 5%), tăng huyết áp (4%), suy tim sung huyết (2 - 5%).
TKTW: ớn lạnh (5%), hồi hộp lo âu (5%), trầm cảm (5%), co giật (2-4%).
Da: nhiễm khuẩn da.
Nội tiết và chuyển hóa: giảm calci huyết (10%), giảm Kali huyết (7 - 10%), giảm natri huyết (9%), rong kinh (7%).
Tiêu hóa: bệnh áp tơ miệng (10%).
Tiết niệu - sinh dục: liệt dương (7%), vô sinh (5%).
Máu: giảm bạch cầu đa nhân trung tính (6%), xuất huyết (6%).
Gan: vàng da (3 - 7%).
Thần kinh - cơ: đau lưng (8%), đau cơ (5%), đau khớp (5%).
Mắt: viêm kết mạc (5%), mất thị lực (3%).
Thận: suy thận (8%), protein niệu (6%).
Hô hấp: viêm mũi (10%), viêm phổi (9%), viêm xoang (6%).
Khác: nhiễm khuẩn toàn thân, toát mồ hôi (9%), ung thư bạch cầu thứ phát ( 1 - 2%).
9.3 Ít gặp
Chỉ đề cập đến những ADR nguy hiểm đến tính mạng: ung thư bạch cầu cấp, dị ứng, phản ứng phản vệ, sốc phản vệ, tràn máu và viêm tĩnh mạch nơi tiêm, viêm phổi kẽ (mắc phải khi điều trị phối hợp thuốc), bứt rứt khó chịu ở da, mất màu da, làm xanh da, nổi mẩn, tim đập nhanh.
9.4 Hướng dẫn cách xử trí ADR
Đối với bệnh nhân xuất hiện và tiến triển nhiễm khuẩn, cần tiến hành xác định số lượng tế bào máu, bao gồm cả số lượng tiểu cầu. Không nên điều trị bằng mitoxantron cho bệnh nhân xơ cứng bì rải rác trong trường hợp số lượng bạch cầu trung tính dưới 1500/mm3. Thường tiêm truyền mitoxantron từ 1 - 4 giờ trong trường hợp cấy ghép tủy xương dùng liều cao.
Ngừng dùng thuốc trong trường hợp bệnh nhân có chỉ số phân suất tống máu thất trái (LVEF) dưới giới hạn cho phép thông thường hoặc giảm nghiêm trọng trên lâm sàng. Ngừng dùng liều điều trị thứ hai trong trường hợp bệnh nhân phát triển tình trạng nguy kịch, có nguy hiểm đến tính mạng, trong trường hợp nhiễm độc không liên quan đến máu. Chỉ dùng lại thuốc khi độc tính đã được xử lý. Mức độ an toàn của thuốc trong bệnh nhân suy giảm chức năng gan chưa được nghiên cứu đầy đủ. Bệnh nhân ung thư suy giảm chức năng gan có thể giảm liều điều trị, bệnh nhân điều trị xơ cứng bì rải rác suy giảm chức năng gan không nên điều trị bằng mitoxantron. Ngừng dùng thuốc trong trường hợp bệnh nhân có kết quả kiểm tra chức năng gan bất thường. Thường xuyên tiến hành kiểm tra chức năng gan trước mỗi liều mitoxantron.
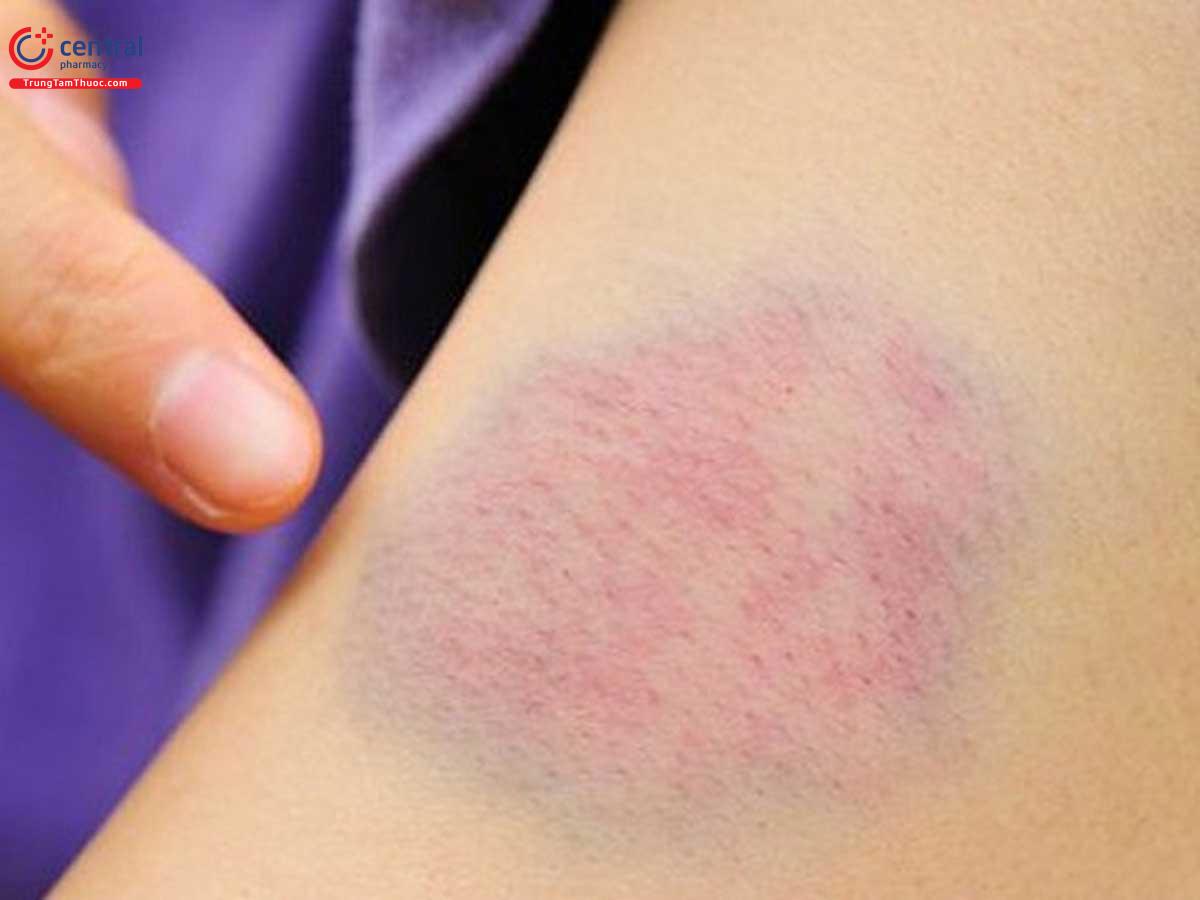
Ngừng tiêm truyền ngay nếu xuất hiện ADR tại nơi tiêm (thuốc thoát ra khỏi mạch) như đau, nóng rát, ngứa, đỏ, sưng, đổi màu xanh, loét. Tiêm lại vào một mạch khác. Sự thoát mạch của thuốc có thể xảy ra trong quá trình tiêm truyền ngay cả khi máu vẫn quay trở lại mạch, có thể kèm theo đau nhức hoặc nóng rát. Nếu phát hiện hoặc nghi ngờ thoát mạch, chườm nước đá gián đoạn vùng da thuốc xâm nhập và vùng bị ảnh hưởng nặng nhất. Kiểm tra thường xuyên khu vực tiêm, phòng nguy cơ xảy ra quá mẫn nơi tiêm. Nếu có dấu hiệu dị ứng cục bộ tiến triển, cần tiến hành tư vấn phẫu thuật sớm. Để giảm nguy cơ thoát mạch, dung dịch pha loãng mitoxantron hydroclorid được đưa chậm vào một đường truyền tĩnh mạch của dung dịch Natri clorid 0,9% hoặc dextrose 5% trong tối thiểu 3 phút; và thường được truyền trong khoảng từ 15 - 30 phút. Đường ống tiêm truyền tĩnh mạch nên được gắn với kim bướm hoặc thiết bị khác phù hợp với việc đưa thuốc vào mạch máu lớn. Nếu có thể, nên tránh các mạch máu gần khớp, mạch máu gần khu vực tổn thương, gần mạch bạch huyết.
10 Liều lượng và cách dùng

Liều dùng được tính theo mitoxantron (dạng base). 1,2 mg mitoxantron hydroclorid tương đương với 1 mg mitoxantron. Mitoxantron hydroclorid được sử dụng theo đường tiêm truyền tĩnh mạch. Không được dùng mitoxantron qua đường tiêm bắp, tiêm dưới da, tiêm động mạch, tiêm vào ống tủy sống.
Mitoxantron hydroclorid cần phải được pha loãng trước khi truyền tĩnh mạch. Liều mitoxantron hydroclorid nên pha loãng với ít nhất 50 ml dung dịch natri clorid 0,9% hoặc dextrose 5%. Những dung dịch này sau đó có thể được pha loãng hơn nữa với natri clorid 0,9% hoặc dextrose 5% và được sử dụng ngay lập tức. Dung dịch đã pha loãng nên được tiêm truyền từ từ liên tục trong ít nhất 3 phút, thông thường từ 15 - 30 phút.
10.1 Bệnh bạch cầu cấp dòng tủy
Điều trị tấn công lần đầu ở bệnh nhân bị bệnh bạch cầu cấp dòng tủy (bệnh dòng tủy: AML, không phải dòng lympho: ANLL), tiêm truyền tĩnh mạch mitoxantron 12 mg/m2/ngày, trong 3 ngày (ngày 1 - 3), phối hợp với cytarabin (truyền tĩnh mạch liên tục trong 24 giờ, liều 100 mg/m2/ngày, trong 7 ngày (ngày 1 - 7). Nếu bệnh nhân đáp ứng không hoàn toàn có thể nhắc lại liều mitoxantron 12 mg/m2, ngày 1 lần, trong 2 ngày và 5 ngày cytarabin.
Nếu xảy ra độc tính nặng đe dọa đến tính mạng không phải độc tính trên hệ tạo huyết trong đợt điều trị đầu thì ngừng dùng 2 ngày cho đến khi hết độc.
Điều trị củng cố bao gồm mitoxantron 12 mg/m2/ngày tiêm truyền tĩnh mạch trong 2 ngày đầu tiên, phối hợp với cytarabin 100 mg/ m2/ngày, truyền tĩnh mạch liên tục 24 giờ, trong 5 ngày đầu tiên. Đợt điều trị củng cố đầu tiên được tiến hành khoảng 6 tuần sau đợt điều trị cuối cùng, đợt điều trị củng cố thứ hai tiến hành 4 tuần sau đợt điều trị củng cố thứ nhất.
10.2 Ung thư tuyến tiền liệt
Điều trị ung thư tuyến tiền liệt tiến triển kháng với điều trị nội tiết, mức liều khuyến cáo là 12 - 14 mg/m2, tiêm truyền tĩnh mạch nhanh, 21 ngày 1 lần; mitoxantron được dùng như là thuốc hỗ trợ cho liệu pháp corticosteroid (ví dụ, uống prednisolon 5 mg/lần, 2 lần/ngày, hydrocortison 40 mg/ngày).
Do nguy cơ có độc trên tim, mitoxantron chi dùng đến tổng liều 140 mg/m2, còn liệu pháp corticosteroid vẫn tiếp tục.
10.3 Xơ cứng bì rải rác
Trước khi dùng lần đầu và mỗi lần dùng tiếp theo phải đánh giá tình trạng tim như trong mục “Thận trọng” đã nêu. Để giảm tình trạng mất chức năng thần kinh, giảm tần số tái phát ở bệnh nhân tiến triển thứ phát (mạn tính), bệnh nhân có tái phát tiến triển, hoặc tiến triển xấu ở bệnh nhân đã giảm tái phát, liều khuyến cáo là 12 mg mitoxantron/m2, tiêm truyền tĩnh mạch nhanh (5 - 15 phút), 3 tháng/lần.
Tổng liều tích lũy có thể tăng lên đến 140 mg/m2 đạt được sau khoảng 8 - 12 lần dùng thuốc trong 2 - 3 năm.
10.4 Ung thư vú giai đoạn di căn, u lympho không Hodgkin
Mitoxantron 14 mg/m2 tiêm tĩnh mạch liều đơn duy nhất ngày thứ nhất. Liều này có thể nhắc lại theo các chu kỳ 21 ngày nếu các thông số máu quay trở lại các giá trị chấp nhận được. Liều ban đầu mitoxantron 12 mg/m2 hoặc thấp hơn được khuyên dùng cho những bệnh nhân suy tủy do trước đó dùng hóa trị liệu hoặc do bản thân bệnh nhân bị suy tủy. Trong điều trị ung thư vú di căn, kết hợp mitoxantron 2 mg/m2 với các thuốc độc tế bào khác bao gồm cyclophosphamid và 5-fluorouracil, hoặc methotrexat và Mitomycin C.
11 Tương tác thuốc
Cho đến nay, chưa có nghiên cứu đầy đủ nào về tương tác thuốc. Tránh sử dụng đồng thời mitoxantron với Natalizumab, vắc xin sống vì làm tăng tác dụng của những thuốc này.
Tránh dùng cùng thuốc ảnh hưởng đến tim, thuốc ức chế miễn dịch, kháng vitamin K, các thuốc ức chế topoisomerase II.
Trastuzumab làm tăng tác dụng của mitoxantron.
Mitoxantron làm giảm hoạt tính của vắc xin bất hoạt.
Mitoxantron có thể bị giảm tác dụng do một số cây thuộc chi Echinacea.
12 Tương kỵ
Không nên phối hợp, trộn đồng thời mitoxantron với Heparin vì có khả năng tạo kết tủa. Mặt khác, vì các dữ liệu nghiên cứu cụ thể về tương kỵ chưa đầy đủ, nhà sản xuất khuyến cáo mitoxantron hydroclorid không nên trộn để tiêm truyền đồng thời với bất kỳ thuốc nào khác.
13 Quá liều và xử trí
13.1 Triệu chứng
Có rất ít thông tin về độc tính cấp của mitoxantron, tuy nhiên cũng có những báo cáo về nhiều trường hợp quá liều một cách bất ngờ. 4 bệnh nhân tiêm tĩnh mạch 1 lần mitoxantron 140 - 180 mg/m2 từ một lần tiêm thể tích lớn gây giảm bạch cầu nghiêm trọng, kết hợp với nhiễm trùng dẫn đến tử vong.
13.2 Xử trí
Không có thuốc giải độc đặc hiệu. Xử lý độc tính cần được duy trì trong suốt quá trình nhiễm khuẩn bao gồm hỗ trợ về xử lý huyết học, biện pháp phòng chống nhiễm khuẩn.
Cập nhật lần cuối: 2021.
14 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba. Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 1140-1143.