Itraconazole
39 sản phẩm
 Dược sĩ Thùy Dung Dược sĩ lâm sàng
Dược sĩ Thùy Dung Dược sĩ lâm sàng
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
ITRACONAZOL
Tên chung quốc tế: Itraconazole.
Mã ATC: J02AC02.
Loại thuốc: Chống nấm.
Dạng thuốc và hàm lượng
Viên nang: 100 mg.
Dung dịch uống: 10 mg/ml (150 ml).
Dung dịch tiêm truyền: 200 mg/50 ml.
1 Dược lực học
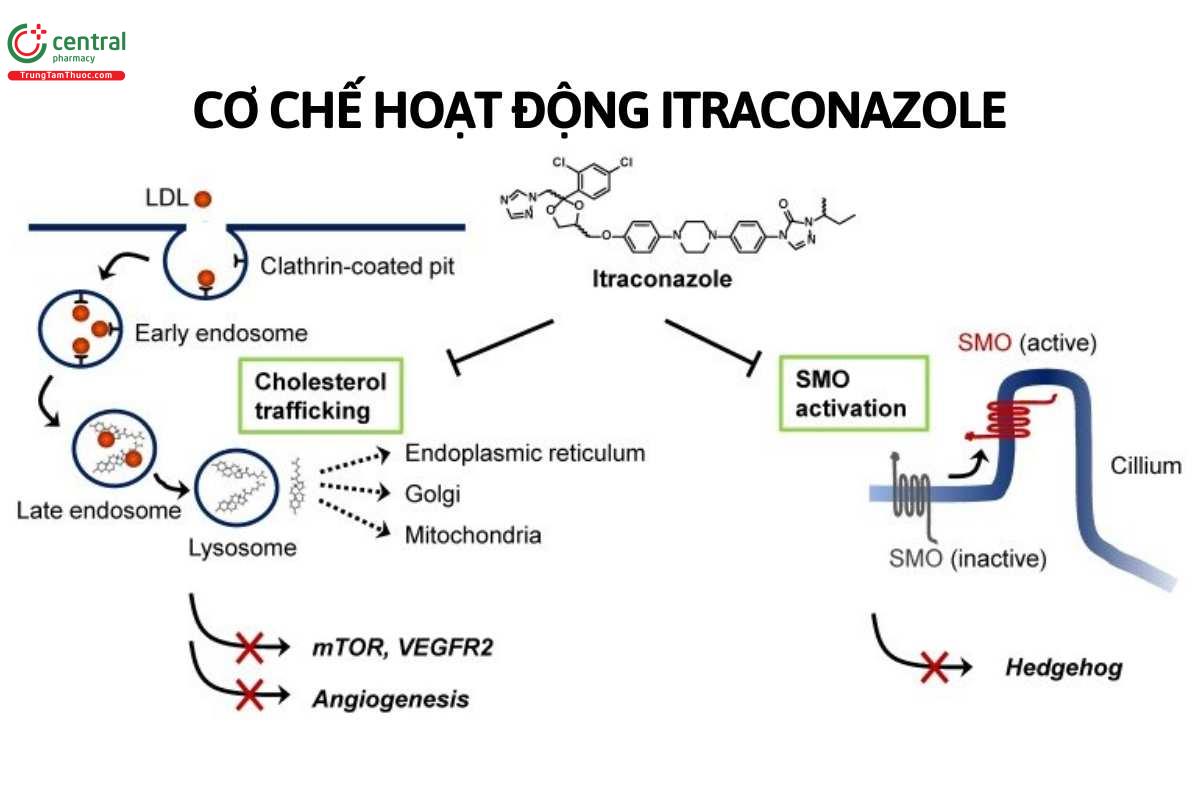
Itraconazol và chất chuyển hóa chính là hydroxyitraconazol có tác dụng chống nấm, bao gồm cả nấm mốc và nấm da. Tác dụng chống nấm của thuốc tương tự fluconazol và ketoconazol, mặc dù có khác nhau một chút về dược lực học và phổ tác dụng rộng hơn ketoconazol. Itraconazol có tác dụng ổn định trên lâm sàng, đặc biệt với Aspergillus spp.. Thuốc cũng có tác dụng chống lại Coccidioides, Cryptococcus, Candida, Histoplasma, Blastomyces, Basidiobolus và Sporotrichosis spp.. Itraconazol ức chế các enzym phụ thuộc cytochrom P450 của nấm, làm ức chế sinh tổng hợp ergosterol trong màng tế bào nấm, ảnh hưởng đến sự sống và phát triển của tế bào nấm.
Itraconazol không có tác dụng với Fusarium, Scedosporium hoặc Scopulariopsis, bao gồm S. acremonium và S. brevicaulis. Kháng thuốc:
Một số chủng nấm kháng itraconazol đã phân lập được từ nghiên cứu in vitro và mẫu lấy từ bệnh nhân khi dùng thuốc dài ngày. Những nấm đã kháng itraconazol, kể cả Candida có thể kháng chéo với các thuốc chống nấm azol khác như fluconazol, ketoconazol.
2 Dược động học
Sinh khả dụng đường uống của itraconazol phụ thuộc nhiều vào dạng thuốc và thức ăn. Itraconazol dưới dạng dung dịch được hấp thu tốt nhất khi đói. Thức ăn làm giảm tốc độ và mức độ hấp thu của thuốc ở dạng dung dịch. Trong khi đó, itraconazol dưới dạng viên nang được hấp thu tốt và đạt nồng độ tối đa khi uống ngay sau bữa ăn hoặc uống cùng thức ăn, do thức ăn làm giảm tốc độ hấp thu nhưng làm tăng Cmax và Diện tích dưới đường cong (AUC). Khi dùng liều đơn 200 mg itraconazol dưới dạng dung dịch (không có thức ăn), Cmax đạt được 544 nanogam/ml trong khoảng 2,2 giờ sau khi uống. Liều đơn 200 mg itraconazol dạng viên nang uống với thức ăn, Cmax đạt được trung bình 302 nanogam/ml trong khoảng 4 - 5 giờ sau khi uống.
Thuốc liên kết với protein cao tới trên 99%, chủ yếu với Albumin. Thuốc hòa tan tốt trong lipid, nồng độ trong các mô cao hơn nhiều trong huyết thanh. Itraconazol chuyển hóa chủ yếu qua qua gan nhờ CYP P450 isoenzym 3A4 thành nhiều chất rồi bài tiết qua mật hoặc nước tiểu. Một trong những chất chuyển hóa là hydroxyitraconazol có tác dụng chống nấm. Khoảng 40% liều được bài xuất ra nước tiểu dưới dạng hợp chất chuyển hóa không có hoạt tính, 3 - 18% liều uống được bài tiết qua phân dưới dạng không đổi. Một lượng nhỏ thải trừ qua lớp sừng và tóc. Nửa đời thải trừ của itraconazol sau khi uống dạng viên nang và dạng dung dịch tương ứng là 64 giờ và 39,7 giờ; của chất chuyển hóa hydroxyitraconazol tương ứng là 56 giờ và 27,3 giờ. Thẩm tách máu không loại được itraconazol ra khỏi cơ thể.[1]
3 Chỉ định
Nấm Candida ở miệng, thực quản.
Nấm Candida âm hộ, âm đạo.
Lang ben.
Bệnh nấm da nhạy cảm với itraconazol (bệnh do Trichophyton spp., Microsporum spp., Epidermophyton floccosum), ví dụ: bệnh nấm bàn chân, nấm bẹn, nấm da thân, nấm da kẽ tay.
Bệnh nấm móng chân, tay do nấm sợi hoặc nấm men.
Bệnh nấm Blastomyces phổi và ngoài phổi.
Bệnh nấm Histoplasma.
Bệnh nấm do Aspergillus, Candida và Cryptococcus (bao gồm cả viêm màng não).
Điều trị các tình trạng nhiễm nấm toàn thân khi phác đồ điều trị thông thường không hiệu quả.
Dự phòng nhiễm nấm sâu do các chủng nhạy cảm với itraconazol, ở bệnh nhân có bệnh máu ác tính hoặc đang trong quá trình cấy gép tủy xương có nguy cơ giảm bạch cầu trung tính (< 500 tế bào/ microlít).
Trường hợp dự phòng nhiễm nấm Aspergillus hiện chưa có đủ dữ liệu lâm sàng.
4 Chống chỉ định
Mẫn cảm với itraconazol.
Dùng đồng thời với một số thuốc nhóm chống loạn nhịp (disopyramid, dofetilid, dronedaron, quinidin), kháng sinh (telithromycin, trên bệnh nhân suy thận nặng hoặc suy gan nặng), thuốc chống động và chống kết tập tiểu cầu (dabigatran, Ticagrelor), thuốc hạ lipid máu nhóm ức chế HMG-CoA reductase (các statin), kháng histamin (terfenadin, mizolastin), thuốc điều trị đau nửa đầu (các dẫn xuất cựa lõa mạch như dihydroergotamin, ergometrin, ergotamin, methylergometrin), thuốc độc tế bào (Irinotecan), thuốc hướng tâm thần (lurasidon, Midazolam dạng uống, pimozid, quetiapin, sertindol, triazolam), thuốc chẹn kênh calci (bepridil, lercanidipin, nisoldipin), thuốc tim mạch khác (aliskiren, ivabradin, ranolazin), eplerenon, astemisol, cisaprid, Domperidon (xem mục Tương tác thuốc).
Không dùng itraconazol đường tiêm trên bệnh nhân suy thận nặng, có Clcr < 30 ml/phút.
Bệnh nhân có rối loạn nhịp thất như suy tim sung huyết, hoặc có tiền sử suy tim sung huyết, ngoại trừ trường hợp nhiễm trùng đe dọa tính mạng.
Phụ nữ mang thai hoặc dự định có thai mắc nhiễm trùng do nấm không đe dọa tính mạng.
5 Thận trọng
5.1 Dị ứng chéo
Không có thông tin về hiện tượng dị ứng chéo giữa Itraconazol và các thuốc kháng nấm nhóm azol khác. Nên thận trọng khi sử dụng itraconazol trên người bệnh có tiền sử dị ứng với các azol khác.
5.2 Ảnh hưởng trên tim
Thận trọng khi sử dụng itraconazol trên người hình có nguy cơ cao bị suy tim, bao gồm: dùng liều cao và kéo dài; người cao tuổi và người có bệnh tim; người mắc bệnh phổi mạn tính (COPD) và tăng áp động mạch phổi; bệnh nhân đang điều trị bằng thuốc chẹn kênh calci.
Trường hợp nhiễm nấm Candida toàn thân nghi ngờ đã kháng fluconazol thì cũng có thể kém nhạy cảm với itraconazol. Do vậy, cần kiểm tra độ nhạy cảm với itraconazol trước khi điều trị. Ảnh hưởng trên gan: Mặc dù khi điều trị ngắn ngày thuốc không gây rối loạn chức năng gan, nhưng cũng không nên dùng thuốc cho người bệnh có tiền sử bệnh gan hoặc gan đã bị nhiễm độc do các thuốc khác. Khi điều trị dài ngày (trên 30 ngày) phải định kỳ theo dõi chức năng gan. Cần hướng dẫn người bệnh ngừng thuốc và đến gặp bác sĩ khi có các dấu hiệu và triệu chứng liên quan đến tổn thương gan như: biếng ăn, buồn nôn, nôn, mệt mỏi, đau bụng, nước tiểu sẫm màu.
6 Thời kỳ mang thai và cho con bú
6.1 Thời kỳ mang thai
Itraconazol gây phát triển bất thường ở bào thai chuột cống. Chưa có nghiên cứu đầy đủ để đánh giá nguy cơ của thuốc trên phụ nữ mang thai, nên chỉ dùng cho phụ nữ mang thai khi thật cần thiết. Đối với điều trị nấm móng, chống chỉ định ở phụ nữ mang thai và phụ nữ dự định mang thai. Nếu sử dụng itraconazol để điều trị nấm móng ở phụ nữ trong độ tuổi sinh sản, cần sử dụng biện pháp tránh thai từ chu kỳ đầu tiên đến khi kết thúc liệu pháp dùng itraconazol.
6.2 Thời kỳ cho con bú
Itraconazol có phân bố vào sữa mẹ. Nên cân nhắc lợi ích của việc dùng thuốc cho người mẹ và nguy cơ có thể xảy ra với trẻ bú sữa. Không nên cho trẻ bú khi người mẹ dùng itraconazol.
7 Tác dụng không mong muốn (ADR)
7.1 Thường gặp
Toàn thân: chóng mặt, đau đầu, sốt (3 - 7%), suy nhược.
Tiêu hóa: buồn nôn, đau bụng, táo bón, rối loạn tiêu hóa.
Tim mạch: phù (4%), tăng huyết áp (3%), đau ngực (3%).
7.2 Ít gặp
Toàn thân: Các phản ứng dị ứng như ngứa, ngoại ban, nổi mày đay và phù mạch; hội chứng Stevens-Johnson, bệnh thần kinh ngoại vi.
Rối loạn công thức máu, giảm Kali huyết (khi dùng dài ngày). Nội tiết: rối loạn kinh nguyệt.
Gan: tăng có hồi phục các enzym gan, viêm gan, đặc biệt sau khi điều trị thời gian dài.
Ngoài ra cũng thấy có nguy cơ viêm gan, giảm kali huyết, phù và rụng lông, tóc, đặc biệt sau điều trị thời gian dài trên 1 tháng với itraconazol.
7.3 Hiếm gặp
Suy tim, phù phổi, loạn nhịp tim bất thường, giảm bạch cầu, ù tai, rối loạn thị giác.
Hướng dẫn cách xử trí ADR
Định kỳ theo dõi chức năng gan, ngừng thuốc nếu thấy bất thường và dấu hiệu viêm gan.
8 Liều lượng và cách dùng
8.1 Cách dùng
Dạng viên nang và dung dịch uống thường không được dùng thay
thế lẫn nhau do sinh khả dụng và cách dùng khác nhau. Viên nang nên uống ngay sau bữa ăn (thức ăn làm tăng hấp thu), khi uống phải nuốt nguyên viên; trong khi đó dạng dung dịch được uống vào lúc đói, khoảng 1 giờ trước khi ăn (thức ăn làm giảm hấp thu).
Dạng dung dịch uống thường được dùng hiệu quả đối với bệnh nấm Candida ở miệng và thực quản. Khi uống, phải súc mạnh dung dịch trong miệng vài giây rồi mới nuốt.
Dạng dung dịch tiêm truyền thường được truyền trong khoảng 1 giờ (60 ml dung dịch thuốc).
8.2 Liều lượng
8.2.1 Nấm Candida ở miệng, thực quản
Viên nang uống, 100 mg/lần/ngày, trong 15 ngày. Đối với bệnh nhân HIV có giảm bạch cầu, liều dùng khuyến cáo là 200 mg/lần ngày, trong 14 ngày.
Dung dịch uống được chỉ định trên bệnh nhân HIV hoặc suy giảm miễn dịch: 200 mg/ngày, dùng 1 lần hoặc chia 2 lần trong ngày, trong 1 tuần. Nếu không thấy đáp ứng sau một tuần, có thể điều trị tiếp một tuần nữa. Hoặc có thể dùng mức liều 100 mg/lần, ngày 1 lần, trong 3 tuần. Trong trường hợp đã kháng fluconazol, liều dùng 100 - 200 mg/lần, 2 lần/ngày, trong 2 tuần. Nếu không có đáp ứng, có thể điều trị tiếp tục trong 2 tuần nữa. Liều 400 mg/ ngày không nên sử dụng kéo dài quá 14 ngày nếu không có dấu hiệu cải thiện.
8.2.2 Nấm Candida âm hộ, âm đạo
Viên nang uống, liều 200 mg/lần, 2 lần/ngày, trong 1 ngày.
8.2.3 Lang ben
Viên nang uống, liều 200 mg/lần/ngày, trong 7 ngày.
8.2.4 Nấm da bàn chân, da kẽ tay
Viên nang uống, liều 100 mg/lần/ ngày, trong 30 ngày.
8.2.5 Bệnh nấm da thân, da bẹn
Viên nang uống, liều 100 mg/lần/ngày, trong 15 ngày.
8.2.6 Bệnh nấm móng chân, tay
Viên nang uống, liều 200 mg/lần/ngày, trong 3 tháng. Trường hợp nấm móng tay không kèm nấm móng chân, có thể dùng chế độ liều gồm 2 đợt, liều dùng mỗi đợt là 200 mg/lần, ngày 2 lần, trong 1 tuần. Các đợt cách nhau 3 tuần không dùng thuốc.
8.2.7 Bệnh nấm Blastomyces và Histoplasma
Viên nang uống, liều 200 mg, ngày 1 lần. Nếu không có cải thiện, hoặc có dấu hiệu bệnh nấm tiến triển, có thể tăng liều thêm 100 mg đến liều tối đa 400 mg/ ngày. Nếu liều dùng trên 200 mg/ngày, nên chia 2 lần/ngày. Trường hợp đe dọa tính mạng, đã ghi nhận việc dùng liều nạp 200 mg/lần, 3 lần/ngày, trong 3 ngày. Thời gian điều trị tối thiểu 3 tháng cho đến khi các dấu hiệu lâm sàng và cận lâm sàng cho thấy bệnh đã thuyên giảm.
Bệnh nấm toàn thân do Aspergillus, Candida, Cryptococcus và các tình trạng nhiễm nấm toàn thân khi phác đồ điều trị thông thường không hiệu quả
8.3 Truyền tĩnh mạch
Ngày thứ nhất và thứ hai: 200 mg/lần, ngày 2 lần; từ ngày thứ 3: 200 mg/lần/ngày. Dữ liệu về an toàn chưa được thiết lập trong trường hợp thời gian điều trị kéo dài quá 14 ngày.
Trường hợp nhiễm nấm do Aspergillus có thể dùng viên nang uống liều 200 mg, ngày 1 lần. Có thể tăng liều 200 mg/lần, ngày 2 lần.
Dự phòng nhiễm nấm: Dung dịch uống, liều 5 mg/kg, chia 2 lần trong ngày. Phác đồ dự phòng có thể bắt đầu ngay trước liệu pháp độc tế bào hoặc 1 tuần trước khi cấy ghép, tiếp tục cho đến khi lượng bạch cầu trung tính hồi phục > 1 000 tế bào/microlít.
Đối với trẻ em, hiệu quả và an toàn thuốc chưa được khẳng định. Không khuyến cáo dùng thuốc trên trẻ em.
Bệnh nhân suy giảm chức năng gan, thận: Dữ liệu còn hạn chế, nên thận trọng khi dùng thuốc cho những đối tượng này. Chống chỉ định dùng itraconazol truyền tĩnh mạch trên bệnh nhân suy thận nặng có Clcr < 30 ml/phút, do trong thành phần của dung dịch thuốc có hydroxypropryl-beta-cyclodextrin được thải trừ qua cầu thận. Nếu nghi ngờ độc tỉnh trên thận, cần giám sát nồng độ creatinin huyết thanh liên tục và cân nhắc chuyển sang dạng uống
9 Tương tác thuốc
Các chất bị chuyển hóa bởi hệ CYP. Itraconazol là chất ức chế hệ enzym này, nên tránh hộc phải thận trọng khi dùng đồng thời itraconazol với các thuốc bị chuyển hóa bởi hệ enzym này vì có thể gây tăng nồng độ các thuốc dùng đồng thời, kéo dài tác dụng điều trị và cả ADR.
Các thuốc chống kim nhịp: Itraconazol có thể gây tăng nồng độ Disopyramid, drwedann, quinidin, dofetilid khi dùng đồng thời làm tầng ADR nghiêm trọng trên tim, gây rối loạn tim đến mức đe dạu tỉnh mạng, có thể gây từ vong đột ngột. Do vậy chống chỉ định khi dùng đồng thời các thuốc này.
Cả thuốc hạ cholesterol màu (chống tăng lipid) nhóm ức chế HMG-CoA reductase nhur: Lovastatin, Atorvastatin, Simvastatin, Pravastatin..., itraconazol có thể làm tăng nồng độ các thuốc này trong máu làm tăng tác dụng và tăng nguy cơ độc (bệnh cơ và cơn globin cơ niệu kịch phát). Do vậy, chống chỉ định dùng đồng thời Irannazol và các thuốc nhóm này, hoặc có thể phải tạm ngừng các thuốc này nếu cần phải điều trị bệnh nấm toàn thân.
Cả thuốc chống retrovirus: Itraconazol gây tăng nồng độ maravinox, nên có thể giảm liều maraviroc xuống 150 mg, 2 lần/ngày khi dùng đồng thời với itraconazol. Itraconazol làm tăng nồng độ các thuốc ức chế protease của virus HIV.
Terfenadin, astemisol, cisaprid: Hiếm thấy thông báo trường hợp ADR trên tim, đến mức chết người khi dùng đồng thời itraconazol với các thuốc này, tương tự với cả ketoconazol, rất có thể do các thuốc chống nấm đã ức chế hệ isoenzym CYP nên đã làm tăng nồng độ các thuốc này trong huyết tương, giảm Độ thanh thải thuốc. Chống chỉ định dùng đồng thời itraconazol với các thuốc này.
Các benzodiepin: Itraconazol có thể gây tăng nồng độ các thuốc nhóm benzodiazepin như: Diazepam, midazolam, triazolam làm tăng hoặc kéo dài tác dụng an thần, gây ngủ của nhóm thuốc này. Do vậy, chống chỉ định dùng đồng thời itraconazol với midazolam dạng uống hoặc triazolam. Nếu dùng midazolam dạng tiêm cho những người đang dùng itraconazol (ví dụ trong tiền mê để phẫu thuật) thì phải theo dõi thật cẩn thận vì có thể kéo dài tác dụng an thần
Warfarin: Itraconazol làm tăng tác dụng chống động của chất này. Cần theo dõi thời gian prothrombin ở người bệnh để giảm liều warfarin nếu cần khi dùng đồng thời.
Các thuốc chẹn kênh calci: Itraconazol có thể ức chế chuyển hóa các thuốc chẹn kênh calci như: nifedipin, felodipin, Verapamil. Thêm vào đó, các thuốc chẹn kênh calci có thể có tác dụng gây co thắt tim, thêm vào tác dụng của itraconazol. Đã thấy thông báo trường hợp bị phù khi dùng đồng thời itraconazol và dihydropyridin. Vì có thể tăng nguy cơ suy tim xung huyết, nên phải thận trọng khi dùng itraconazol cho những bệnh nhân đang dùng các thuốc chẹn kênh calci hoặc phải điều chỉnh liều phù hợp.
Chống chỉ định dùng đồng thời itraconazol với nisoldipin.
Các thuốc khác
Tăng nồng độ carbamazepin và giảm nồng độ itraconazol khi dùng đồng thời.
Tăng nồng độ Digoxin khi dùng đồng thời với itraconazol, phải theo dõi để điều chỉnh liều.
Hạ Glucose huyết nặng đã thấy xảy ra khi uống các thuốc chống đái tháo đường đồng thời với các thuốc chống nấm azol. Vì vậy, cần theo dõi nồng độ glucose huyết để điều chỉnh liều các thuốc uống chống đái tháo đường.
Itraconazol được hấp thu tốt trong môi trường acid dịch vị. Vì vậy, nếu uống cùng các thuốc kháng acid, hoặc các chất kháng H2 (như cimetidin, ranitidin) hoặc omeprazol, sucralfat, sinh khả dụng của itraconazol sẽ bị giảm đáng kể, làm mất tác dụng điều trị chống nấm. Vì vậy không nên dùng đồng thời hoặc phải thay itraconazol bằng fluconazol hay Amphotericin B.
Các thuốc cảm ứng enzym như: Rifampicin, Isoniazid, carbamazepin, Phenobarbital, Phenytoin, efavirenz, nevirapin làm giảm nồng độ itraconazol trong huyết tương. Việc sử dụng các thuốc này nên tránh từ trước 2 tuần và trong thời gian dùng itraconazol. Bên cạnh đó, cần giám sát hoạt tính kháng nấm và có thể cân nhắc tăng liều itraconazol nếu cần.
- Các thuốc ức chế mạnh CYP3A4 có thể làm tăng nồng độ của itraconazol trong huyết tương, như thuốc kháng sinh Ciprofloxacin, Clarithromycin, erythromycin; thuốc kháng nấm Ritonavir, indinavir, telaprevir. Khi sử dụng phối hợp với các thuốc này, cần giám sát cẩn thận các dấu hiệu và triệu chứng liên quan đến tăng nồng độ itraconazol, xem xét giảm liều nếu cần, giám sát nồng độ itraconazol nếu có thể.
10 Tương kỵ
Itraconazol tương hợp với dung dịch Natri clorid 0,9%.
Itraconazol tương kỵ với các dung dịch glucose 5%, glucose - natri clorid, Hartmann’s, Ringer’s. Không trộn chung itraconazol với các thuốc khác trong quá trình truyền thuốc.
11 Quá liều và xử trí
11.1 Triệu chứng
Chưa có nhiều thông tin về trường hợp quá liều. Một số người bệnh dùng liều trên 1.000 mg có các triệu chứng tương tự ADR ở liều khuyên dùng.
11.2 Xử trí
Người bệnh cần được điều trị triệu chứng và hỗ trợ, rửa dạ dày nếu cần thiết. Không có thuốc giải độc đặc hiệu. Không loại được itraconazol bằng thẩm tách máu.
Cập nhật lần cuối: 2018
12 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba - Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 950 -952.