Diflunisal
0 sản phẩm
 Dược sĩ Thu Hà Dược sĩ lâm sàng
Dược sĩ Thu Hà Dược sĩ lâm sàng
Ước tính: 5 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
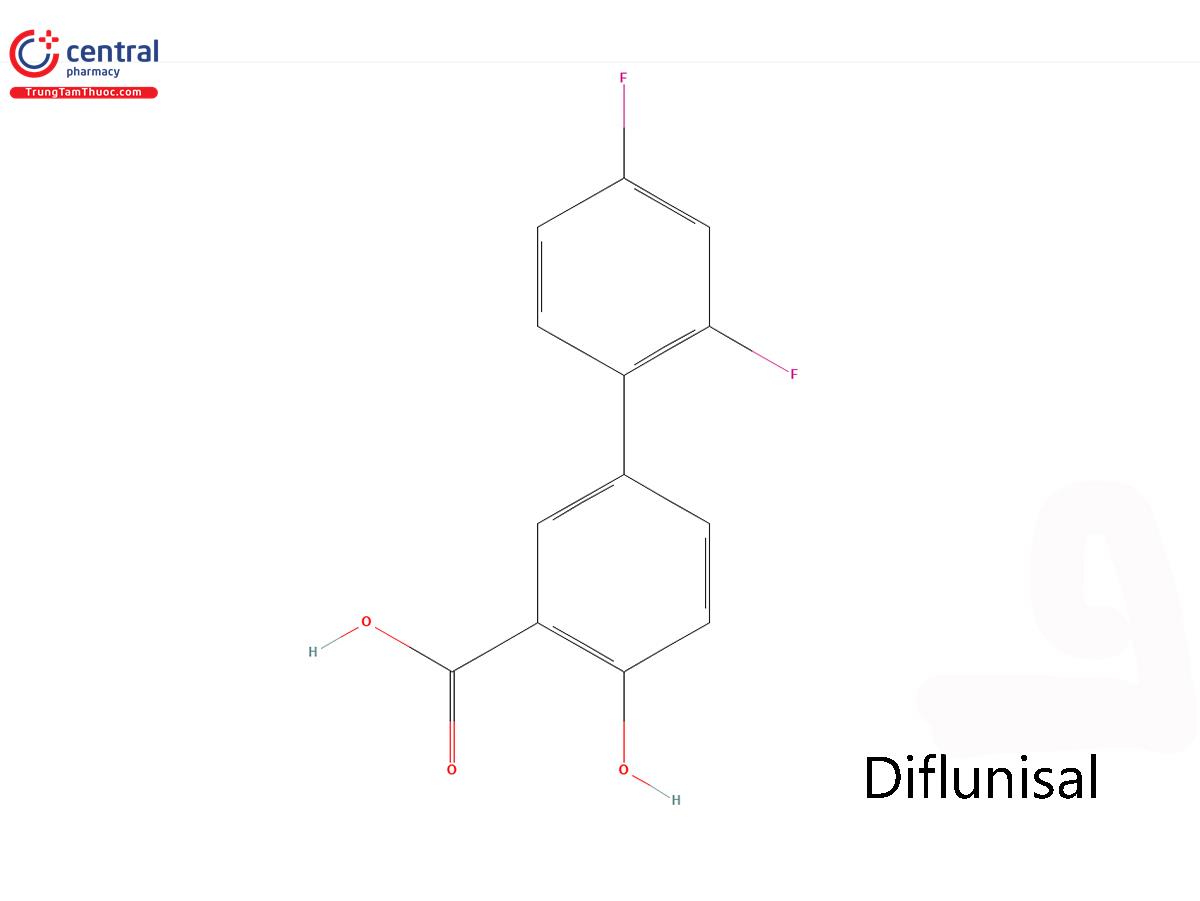
DIFLUNISAL
Tên chung quốc tế: Diflunisal.
Mã ATC: N02BA11.
Loại thuốc: Thuốc chống viêm không steroid.
1 Dạng thuốc và hàm lượng
Viên bao phim hoặc viên nén: 500 mg.
2 Dược lực học
Diflunisal, dẫn chất difluorophenyl của Acid salicylic, là thuốc chống viêm không steroid (NSAID). Mặc dù diflunisal có cấu trúc và liên quan về mặt dược lý với salicylat nhưng thuốc không được thủy phân thành salicylat in vivo, do đó diflunisal không được xem là salicylat thật sự. Giống với các NSAID khác, diflunisal có tác dụng chống viêm, giảm đau và hạ sốt. Thuốc có chung cơ chế tác dụng của các NSAID là ức chế tổng hợp prostaglandin, do ức chế 2 isoenzym COX-1 và COX-2 (cyclooxygenase - 1 và - 2) có vai trò xúc tác tạo thành prostaglandin trong quá trình tạo thành acid arachidonic.
Tương tự các NSAID, diflunisal làm tăng thời gian chảy máu do ức chế tổng hợp prostaglandin ở tiểu cầu, dẫn đến ức chế kết tập tiểu cầu (liên quan đến liều dùng và có thể hồi phục; với liều thông thường, tác dụng này trung bình hoặc hơi yếu).
Diflunisal ức chế tổng hợp prostaglandin ở thận, gây nên giảm lưu lượng máu đến thận. Ở bệnh suy thận mạn tính, suy tim, hoặc suy gan và người có sự thay đổi thể tích huyết tương. Sự giảm tạo thành prostaglandin ở thận có thể gây suy thận cấp, giữ nước và suy tim cấp.
Ức chế tổng hợp prostaglandin ở Đường tiêu hóa làm giảm tạo chất nhày ở dạ dày (do ức chế COX-1 nên giảm tổng hợp prostaglandin), điều này dẫn đến nguy cơ loét dạ dày, đặc biệt ở người cao tuổi. Khi dùng trong điều trị viêm khớp dạng thấp hoặc thoái hóa khớp, các NSAID thường được sử dụng để giảm đau và chống viêm. Các NSAID ức chế tổng hợp và giải phóng các chất trung gian gây đau và viêm (prostaglandin, bradykinin, histamin). Diflunisal làm nhẹ bớt các triệu chứng của bệnh như đau, cứng khớp, do đó cải thiện chức năng vận động khớp, nhưng diflunisal không làm ngừng quá trình viêm gây phá hủy khớp.
Tác dụng giảm đau, chống viêm, hạ sốt (yếu) của diflunisal chủ yếu thông qua ức chế COX-2 nên ức chế tổng hợp prostaglandin. Prostaglandin làm tăng sự nhạy cảm của các thụ thể đau với chất trung gian hóa học (như bradykinin, histamin). Trên lâm sàng, diflunisal có tác dụng giảm đau rất mạnh trong các trường hợp đau sau phẫu thuật. Vì có nguy cơ gây chảy máu, không dùng diflunisal để điều trị đau liên quan đến chảy máu ở những chỗ khó phát hiện (đau sau khi bị tai nạn) hoặc đau liên quan đến chấn thương ở hệ TKTW.
Tác dụng giảm đau của liều đơn 500 mg diflunisal tương tương với liều 650 mg aspirin, hoặc liều 600 - 650 mg Acetaminophen. Diflunisal có nửa đời thải trừ dài. Bởi vậy, khi dùng liều đầu của diflunisal, tác dụng giảm đau chậm hơn, nhưng kéo dài hơn so với những thuốc có tác dụng giảm đau tương tự [1].
3 Dược động học
3.1 Hấp thu
Diflunisal được hấp thu nhanh và hoàn toàn từ đường tiêu hóa. Thức ăn làm giảm nhẹ tốc độ hấp thu nhưng ít hoặc không ảnh hưởng tới mức độ hấp thụ của thuốc. Hấp thụ của diflunisal có thể giảm khi điều trị đồng thời với thuốc kháng acid.
Nồng độ đỉnh trong huyết tương của thuốc đạt được 2 – 3 giờ sau khi uống một liều diflunisal duy nhất. Nửa đời thải trừ của thuốc khoảng 8 - 12 giờ. Nhóm thế difluorophenyl ở carbon số 1 có thể là nguyên nhân kéo dài nửa đời thải trừ của diflunisal.
Vì nửa đời thải trừ dài và dược động học của thuốc không tuyến tính, nên phải sau vài ngày điều trị, nồng độ trong huyết tương của diflunisal mới đạt được trạng thái ổn định. Do đó dùng liều tấn công ban đầu có thể rút ngắn thời gian để đạt được nồng độ ở trạng thái ổn định của diflunisal.
3.2 Phân bố
Diflunisal liên kết nhiều với protein huyết tương (>99%). Thể tích phân bố của diflunisal là 7,53 lít. Nồng độ của diflunisal trong dịch hoạt dịch khoảng 70% nồng độ thuốc trong huyết tương.
Diflunisal phân bố vào dịch não tủy một lượng nhỏ (khoảng 1% nồng độ trong máu) ở động vật sau khi tiêm tĩnh mạch hoặc uống 50 - 100 mg/kg.
Thuốc cũng qua nhau thai một lượng nhỏ ở động vật. Diflunisal tiết vào sữa mẹ với nồng độ khoảng 2 - 7% nồng độ thuốc trong huyết tương được định lượng đồng thời ở mẹ.
3.3 Chuyển hóa
Diflunisal chuyển hóa ở gan thành các glucuronid liên hợp mà không chuyển thành acid salicylic.
3.4 Thải trừ
Diflunisal và các chất chuyển hóa được bài tiết chủ yếu qua nước tiểu; khoảng 90% liều điều trị của thuốc bài tiết ra nước tiểu dưới dạng glucuronid liên hợp, dưới 5% liều uống duy nhất của thuốc thải trừ theo phân.
Nửa đời thải trừ cuối cùng của diflunisal là 68 - 138 giờ ở người suy thận nặng.
4 Chỉ định

Cân nhắc cẩn thận giữa lợi ích và nguy cơ tiềm tàng của diflunisal so với lựa chọn điều trị khác trước khi quyết định sử dụng diflunisal.
Sử dụng liều thấp nhất có hiệu quả trong thời gian ngắn nhất.
Diflunisal được chỉ định điều trị trong trường hợp cấp tính hoặc lâu dài triệu chứng sau đây: Đau nhẹ đến vừa ở người lớn.
Thoái hóa khớp.
Viêm khớp dạng thấp.
5 Chống chỉ định
Không dùng diflunisal làm thuốc hạ sốt.
Quá mẫn với diflunisal.
Tiền sử bị cơn hen cấp, nổi mày đay, hoặc dễ bị viêm mũi nặng do dùng Aspirin hoặc các NSAID khác.
Tiền sử dị ứng nặng, nguy cơ tử vong, phản ứng phản vệ với các NSAID khác.
Phẫu thuật bắc cầu động mạch vành (CABG).
6 Thận trọng
6.1 Nguy cơ huyết khối tim mạch
Các thuốc NSAID, không phải aspirin, dùng đường toàn thân, có thể làm tăng nguy cơ xuất hiện biến cố huyết khối tim mạch, bao gồm cả nhồi máu cơ tim và đột quỵ, có thể dẫn đến tử vong. Nguy cơ này có thể xuất hiện sớm trong vài tuần đầu dùng thuốc và có thể tăng lên theo thời gian dùng thuốc. Nguy cơ huyết khối tim mạch được ghi nhận chủ yếu ở liều cao.
Cần đánh giá định kỳ sự xuất hiện của các biến cố tim mạch, ngay cả khi bệnh nhân không có các triệu chứng tim mạch trước đó. Người bệnh cần được cảnh báo về các triệu chứng của biến cố tim mạch nghiêm trọng và cần thăm khám bác sĩ ngay khi có các triệu chứng này. Để giảm thiểu nguy cơ xuất hiện biến cố bất lợi, cần sử dụng thuốc ở liều hàng ngày thấp nhất có hiệu quả trong thời gian ngắn nhất có thể.
Các nghiên cứu quan sát được thực hiện ở Hà Lan cho thấy người bệnh điều trị bằng NSAID trong giai đoạn sau nhồi máu cơ tim tăng nguy cơ tái đột quỵ, tử vong liên quan đến biến cố tim mạch và tất cả các trường hợp tử vong xảy ra trong tuần đầu điều trị.
Tránh sử dụng diflunisal ở người bệnh bị nhồi máu cơ tim trong thời gian gần đây trừ khi lợi ích vượt trội nguy cơ biến cố tái phát huyết khối tim mạch. Nếu sử dụng diflunisal ở người bệnh có nhồi máu cơ tim gần đây, phải theo dõi dấu hiệu thiếu máu cơ tim ở người bệnh.
Các thuốc NSAID, kể cả diflunisal có thể gây khởi phát tăng huyết áp mới hoặc làm nặng hơn tình trạng tăng huyết áp cũ sẽ góp phần làm tăng tỉ lệ mắc biến cố tim mạch. Người bệnh đang dùng thiazid hoặc các thuốc lợi tiểu quai có thể giảm đáp ứng với các thuốc này khi dùng cùng NSAID. Phải theo dõi chặt huyết áp của người bệnh khi bắt đầu và trong suốt thời gian điều trị bằng NSAID.
Ứ nước và phù đã được quan sát thấy ở một số người bệnh dùng NSAID, Tránh sử dụng diflunisal ở người bệnh suy tim nặng trừ khi lợi ích mong đợi vượt trội nguy cơ làm nặng thêm tình trạng suy tim. Nếu sử dụng diflunisal ở người bệnh suy tim nặng cần theo dõi các dấu hiệu nặng hơn tình trạng suy tim của người bệnh.
6.2 Nguy cơ tổn thương đường tiêu hóa
Các NSAID bao gồm cả diflunisal có thể gây biến cố đường tiêu hóa nghiêm trọng bao gồm viêm, chảy máu, loét và thủng dạ dày, ruột non hoặc đại tràng có thể gây tử vong. Các biến cố nghiêm trọng này có thể xảy ra bất cứ thời gian nào, có hoặc không có triệu chứng cảnh báo kèm theo ở người bệnh điều trị với NSAID. Cần rất thận trọng khi dùng NSAID cho người bệnh có tiền sử loét dạ dày hoặc xuất huyết tiêu hóa.
Người bệnh có tiền sử loét dạ dày hoặc xuất huyết tiêu hóa có nguy cơ xuất huyết tiêu hóa tăng gấp 10 lần so với người bệnh không có tiền sử. Các yếu tố khác làm tăng nguy cơ xuất huyết tiêu hóa ở người bệnh điều trị với NSAID bao gồm: sử dụng corticoid đường uống hoặc thuốc chống đông, dùng kéo dài NSAID, hút thuốc, uống rượu, cao tuổi hoặc có tình trạng sức khỏe kém.
Để giảm thiểu nguy cơ biến cố trên đường tiêu hóa cần điều trị với NSAID ở liều thấp nhất có hiệu quả và trong thời gian ngắn nhất có thể. Nếu nghi ngờ có các triệu chứng biến cố trên đường tiêu hóa nên ngừng NSAID đến khi loại trừ được biến cố. Với các người bệnh có nguy cơ cao, nên cân nhắc liệu pháp điều trị khác thay thế cho NSAID.
6.3 Nguy cơ tổn thương thận
Sử dụng lâu dài NSAID đã dẫn đến hoại tử nhú thận và tổn thương thận khác. Độc tính trên thận cũng đã được quan sát thấy ở những người bệnh mà prostaglandin thận có vai trò bù trong việc duy trì tưới máu thận. Ở những người bệnh này, sử dụng NSAID có thể làm giảm sự phụ thuộc liều vào sự hình thành prostaglandin thứ phát trong lưu lượng máu thận, có thể làm giảm quá trình mất bù của thận.
Người bệnh có nguy cơ cao nhất của biến cố này là những người bị suy giảm chức năng thận, suy tim, rối loạn chức năng gan, những người dùng thuốc lợi tiểu và thuốc ức chế men chuyển, những người bệnh bị suy giảm thể tích dịch và người già. Có thể hồi phục về trạng thái ban đầu sau khi ngừng NSAID.
Điều trị bằng diflunisal không được khuyến cáo ở người bệnh có bệnh thận tiến triển. Nếu cần phải sử dụng diflunisal cần theo dõi chặt chẽ chức năng thận của người bệnh.
6.4 Phản ứng phản vệ
Cũng như các NSAID khác, phản ứng phản vệ có thể xảy ra ở những người bệnh mà không dự đoán trước được khi sử dụng diflunisal.
Có thể xảy ra quá mẫn chéo giữa aspirin và các NSAID khác, do đó nên thận trong khi dùng diflunisal cho bệnh nhân có tiền sử dị ứng với NSAID hoặc aspirin. Triệu chứng này thường xảy ra ở những người bệnh hen suyễn bị viêm mũi có hoặc không có polyp mũi, hoặc có biểu hiện co thắt phế quản nghiêm trọng, có khả năng gây tử vong sau khi dùng aspirin hoặc các NSAID khác. Người bệnh hen bị khởi phát cơn hen khi dùng aspirin. Sử dụng aspirin ở người bệnh hen nhạy cảm aspirin liên quan đến phản ứng co thắt phế quản nghiêm trọng có thể gây tử vong. Do có phản ứng chéo, bao gồm co thắt phế quản, giữa aspirin và các NSAID khác đã được báo cáo ở những người bệnh nhạy cảm với aspirin, không nên dùng diflunisal cho người bệnh có kiểu nhạy cảm với aspirin và nên thận trọng khi dùng cho người bệnh mắc bệnh hen từ trước.
Do các báo cáo về các phản ứng bất lợi trên mắt với các thuốc thuộc nhóm này, nếu người bệnh có các biến chứng trên mắt trong quá trình điều trị với diflunisal cần xác định kỹ về nhãn khoa. Acid Acetylsalicylic có liên quan đến hội chứng Reye. Diflunisal là một dẫn xuất của acid salicylic, nên có khả năng gây hội chứng Reye.
Các NSAID bao gồm cả diflunisal có thể gây biến cố bất lợi nghiêm trọng trên da như viêm da tróc vảy, hội chứng Stevens- Johnson và hoại tử biểu bì gây độc (TEN), có thể gây tử vong. Các phản ứng nghiêm trọng này có thể xảy ra mà không có dấu hiệu cảnh báo. Người bệnh cần được thông báo về các dấu hiệu và triệu chứng phản ứng da nghiêm trọng và ngừng thuốc khi có dấu hiệu đầu tiên về mẩn ngứa trên da hoặc các dấu hiệu nhạy cảm khác. Phản ứng quá mẫn có khả năng đe dọa tính mạng đã được báo cáo.
Tổn thương cơ quan bao gồm các triệu chứng về thể chất (sốt, ớn lạnh) và các biểu hiện ở da, cũng có thể bao gồm các cơ quan chính (thay đổi chức năng gan, vàng da, giảm bạch cầu, giảm tiểu cầu, tăng bạch cầu ái toan, đông máu nội mạch lan tỏa, suy thận), biểu hiện ít gặp hơn (viêm thận, khớp, suy thận, mất phương hướng). Nếu có bằng chứng mẫn cảm xảy ra, nên ngừng NSAID.
Tác dụng hạ sốt và giảm viêm của diflunisal có thể làm giảm vai trò của các dấu hiệu để chẩn đoán phát hiện các biến chứng của tình trạng đau, nhiễm trùng.
6.5 Nguy cơ tổn thương gan
Một hoặc nhiều xét nghiệm chức năng gan có thể tăng trên giới hạn tối đa ở 15% người bệnh dùng NSAID bao gồm cả diflunisal.
Những bất thường về kết quả xét nghiệm chức năng gan có thể tiến triển, có thể không thay đổi hoặc có thể thoáng qua khi tiếp tục điều trị.
Một người bệnh có triệu chứng hoặc dấu hiệu gợi ý rối loạn chức năng gan hoặc có xét nghiệm chức năng gan bất thường, cần được đánh giá các bằng chứng về sự tiến triển của phản ứng gan nặng hơn trong khi điều trị bằng diflunisal.
Nếu các dấu hiệu và triệu chứng lâm sàng phù hợp với bệnh gan tiến triển hoặc nếu có các biểu hiện toàn thân (ví dụ, tăng bạch cầu ái toan, phát ban,...) nên ngừng sử dụng diflunisal.
6.6 Nguy cơ đối với máu
Đôi khi xảy ra thiếu máu ở người bệnh dùng NSAID, bao gồm cả diflunisal. Điều này có thể là do giữ nước, mất máu do xuất huyết tiêu hóa hoặc ảnh hưởng tới quá trình tạo hồng cầu.
Người bệnh đang điều trị lâu dài bằng NSAID, bao gồm cả diflunisal, nên kiểm tra huyết sắc tố hoặc hematocrit nếu có bất kỳ dấu hiệu hoặc triệu chứng thiếu máu nào.
NSAID ức chế kết tập tiểu cầu và đã được chứng minh là kéo dài thời gian chảy máu ở một số người bệnh. Không giống như aspirin, tác dụng của NSAID đối với chức năng tiểu cầu ít hơn về mặt số lượng, thời gian ngắn hơn và có thể hồi phục.
Cần theo dõi cẩn thận người bệnh đang sử dụng diflunisal bị rối loạn đông máu hoặc đang dùng thuốc chống đông do có thể bị tác động xấu bởi sự thay đổi chức năng tiểu cầu.
7 Thời kỳ mang thai
Không dùng diflunisal cho người mang thai, đặc biệt trong 3 tháng cuối của thai kỳ, vì giống như các thuốc có cơ chế ức chế tổng hợp và giải phóng prostaglandin khác, diflunisal gây nguy cơ tăng áp lực phổi dai dẳng ở trẻ sơ sinh, do đóng ống động mạch trước khi sinh. Diflunisal gây nguy cơ chảy máu ở thai và người mẹ.
Diflunisal ức chế chức năng thận của thai, gây vô niệu cho trẻ sơ sinh. Diflunisal còn làm chậm chuyển dạ đẻ và kéo dài thời gian mang thai.
8 Thời kỳ cho con bú
Diflunisal tiết vào sữa mẹ với nồng độ khoảng 2 - 7% nồng độ thuốc trong huyết tương. Diflunisal có thể gây tác dụng không mong muốn nghiêm trọng cho trẻ bú mẹ, nên phải cân nhắc ngừng cho con bú hoặc ngừng thuốc.
9 Tác dụng không mong muốn (ADR)
Tác dụng ngoại ý của diflunisal thường nhẹ và chủ yếu là trên đường tiêu hóa.
9.1 Thường gặp
Tiêu hóa: đau bụng, loét đường tiêu hóa, khó tiêu, buồn nôn, nôn, đầy hơi, ỉa chảy và táo bón.
Da: mẩn ngứa, ngoại ban.
Thần kinh trung ương: nhức đầu, hoa mắt, chóng mặt và ngủ gà.
Giác quan: ù tai.
9.2 Ít gặp
Tiêu hóa: loét đường tiêu hóa, chảy máu đường tiêu hóa, thủng đường tiêu hóa, chán ăn, viêm miệng, viêm thực quản, viêm dạ dày.
Tim mạch - hô hấp: phù, tăng huyết áp, suy tim sung huyết nặng lên, đau ngực, viêm mạch, tim đập nhanh, thở khò khè và thở ngắn.
Da: toát mồ hôi, ngứa, ban đỏ.
Huyết học: giảm tiểu cầu, ức chế tủy xương.
Thần kinh trung ương: trầm cảm, mất ngủ, bồn chồn, chứng ngồi không yên, ảo giác, thay đổi tâm trạng, lú lẫn, và dị cảm.
Tiết niệu - sinh dục: chảy máu âm đạo, huyết niệu, protein niệu, suy thận và đái khó.
Giác quan: nhìn mờ, thay đổi thị giác.
Khác: nhức đầu, khó chịu, chức năng gan không bình thường, vàng da, ứ mật, viêm gan.
9.3 Hiếm gặp
Tiêu hóa: viêm tụy.
Da: ban đỏ đa dạng, viêm da tróc vảy, hội chứng Stevens-Johnson, và hoại tử da nhiễm độc.
Tiết niệu - sinh dục: viêm thận kẽ.
Huyết học: mất bạch cầu hạt, thiếu máu tan huyết.
Giác quan: giảm sức nghe tạm thời.
Khác: yếu mệt, phản ứng phản vệ cấp với co thắt phế quản, phù mạch, đỏ bừng.
9.4 Hướng dẫn cách xử trí ADR
Thầy thuốc cần theo dõi thường xuyên người bệnh về những dấu hiệu của hội chứng loét và chảy máu đường tiêu hóa, thông báo cho người bệnh theo dõi sát. Nếu những dấu hiệu đó xảy ra thì phải ngừng thuốc.
Khi điều trị bằng diflunisal cho người bệnh có suy tim vừa, nhẹ và suy thận hoặc bệnh gan nhẹ, cần theo dõi chặt chẽ cân bằng nước và điện giải vì có nguy cơ giữ nước.
Người bệnh đang dùng diflunisal mà có rối loạn thị lực cần được kiểm tra, đánh giá về thị lực.
10 Liều lượng và cách dùng
10.1 Cách dùng
Dùng diflunisal theo đường uống và có thể uống với nước, sữa hoặc thức ăn. Phải nuốt viên nén diflunisal cả viên nguyên vẹn, không nhai hoặc làm vỡ viên.
Nên dùng diflunisal liều thấp nhất có hiệu quả với thời gian ngắn nhất, điều chỉnh liều theo đáp ứng của người bệnh, liều duy trì mỗi ngày không nên vượt quá 1.500 mg.
Không nên sử dụng diflunisal cho trẻ em dưới 12 tuổi.
10.2 Liều dùng
10.2.1 Điều trị giảm đau nhẹ và vừa
Liều tấn công đầu tiên 1.000 mg/lần, tiếp theo liều duy trì là 500 mg/lần, cách 12 giờ một lần. Sau liều tấn công, một số người bệnh có thể cần dùng liều duy trì 500 mg, cách 8 giờ một lần.
Người bệnh nào cần liều thấp hơn (đau ít, nhẹ cân, đáp ứng cao...) có thể dùng liều tấn công đầu tiên là 500 mg/lần, tiếp theo là liều duy trì 250 mg/lần, cách nhau 8 - 12 giờ. Nếu không dùng liều tấn công đầu tiên, phải theo dõi người bệnh dùng diflunisal và đánh giá đáp ứng với điều trị trong 2 - 3 ngày sau khi bắt đầu điều trị.
10.2.2 Điều trị viêm khớp dạng thấp thoái hóa khớp
Khuyến cáo với liều là 500 - 1 000 mg/ngày, chia thành 2 lần, điều chỉnh theo đáp ứng. Liều tối đa: 1,5 g/ngày.
Nên điều chỉnh liều của diflunisal theo bản chất và mức độ đau của bệnh nhân.
Diflunisal không làm chậm tiến triển của bệnh, cần cân nhắc thêm liệu pháp điều trị cơ bản.
10.2.3 Điều chỉnh liều cho người suy thận
Liều diflunisal phải giảm khi người bệnh có chức năng thận bị suy giảm. Không nên dùng nếu suy thận nặng.
11 Tương tác thuốc
Indomethacin: Không sử dụng đồng thời với diflunisal vì làm tăng nồng độ Indomethacin trong huyết tương khoảng 30 - 35%, đồng thời giảm thanh thải indomethacin ở thận và có thể gây chảy máu đường tiêu hóa dẫn đến tử vong.
Aspirin: Điều trị đồng thời với diflunisal gây giảm khoảng 15% nồng độ diflunisal trong huyết tương.
Codein: Điều trị đồng thời với diflunisal làm tăng hiệu quả giảm đau hơn khi sử dụng riêng từng thuốc,
Methotrexat: Không điều trị đồng thời với diflunisal, vì các NSAID làm giảm bài tiết methotrexat qua ống thận và gây tăng độc tính.
Cyclosporin: Điều trị đồng thời với NSAID gây độc do Cyclosporin, có thể do giảm tổng hợp prostacyclin ở thận. Nên thận trọng và theo dõi chức năng thận khi dùng NSAID với cyclosporin.
Thuốc chống đông dùng theo đường uống: Điều trị đồng thời diflunisal với warfarin hoặc Acenocoumarol gây kéo dài thời gian prothrombin, vì diflunisal thay thế cạnh tranh với các coumarin ở vị trí liên kết với protein. Bởi vậy cần theo dõi thời gian prothrombin trong và sau vài ngày, khi điều trị đồng thời diflunisal và các thuốc chống đông dùng theo đường uống. Có thể cần phải điều chỉnh liều các thuốc chống đông dùng theo đường uống khi dùng kết hợp với diflunisal.
Thuốc kháng acid: Điều trị đồng thời diflunisal với hỗn dịch Nhôm Hydroxyd làm giảm hấp thu diflunisal khoảng 40%.
Paracetamol: Điều trị đồng thời với diflunisal làm tăng nồng độ của Paracetamol trong huyết tương khoảng 50%, nhưng nồng độ diflunisal trong huyết tương không thay đổi.
Các corticosteroid: Sử dụng đồng thời với các NSAID có thể gây tăng nguy cơ loét đường tiêu hóa, do đó không dùng đồng thời diflunisal với các corticosteroid đường toàn thân.
Probenecid: Nồng độ ổn định trung bình của diflunisal trong huyết tương tăng 65% khi dùng đồng thời với probenecid, chủ yếu là do giảm sự tạo thành phenolic và acyl glucoronid. Tuy nhiên, nồng độ thuốc liên hợp glucuronid và sulfat trong huyết tương tăng do Probenecid làm giảm thải trừ diflunisal ở thận.
Benzodiazepin: Nồng độ của oxazepam trong huyết tương có dấu hiệu giảm khi dùng đồng thời với diflunisal.
Thuốc lợi tiểu: Người bệnh dùng thuốc lợi tiểu có thể tăng nguy cơ suy thận thứ phát do diflunisal ức chế prostaglandin làm giảm lưu lượng máu thận.
Thuốc ức chế men chuyển, thuốc chẹn thụ thể angiotensin II: Dùng đồng thời dẫn xuất salicylic với thuốc ức chế men chuyển hoặc chẹn thụ thể angiotensin II có thể làm giảm đáp ứng với các thuốc hạ đường huyết.
NSAID: Không khuyến cáo phối hợp diflunisal với một NSAID khác do có khả năng làm tăng nguy cơ biến cố bất lợi trên đường tiêu hóa mà không hoặc ít tăng hiệu quả điều trị.
Sulindac: Dùng đồng thời diflunisal với sulindac làm giảm 1/3 lần nồng độ của chất chuyển hóa có hoạt tính của sulindac là sulindac sulfid.
12 Quá liều và xử trí
12.1 Triệu chứng
Ngủ gà, buồn nôn, nôn, ỉa chảy, tăng thông khí, tim đập nhanh, ra mồ hôi, ù tai, rối loạn phương hướng, bất tỉnh và hôn mê. Có thể xảy ra giảm lượng nước tiểu và ngừng tim phổi.
Ngộ độc diflunisal có thể gây tử vong. Đã có báo cáo thuốc gây từ vong ở liều 15 g dùng đơn độc và ở liều 7,5 g khi kết hợp với các thuốc khác.
12.2 Xử trí
Không có thuốc đặc hiệu giải độc quá liều. Điều trị quá liều thường là điều trị triệu chứng và hỗ trợ.
Có thể gây nôn, rửa dạ dày, sử dụng than hoạt để làm giảm sự hấp thu và tái hấp thu của diflunisal.
Không thể áp dụng biện pháp thẩm tách máu vì diflunisal gắn kết nhiều với protein huyết tương.
Cập nhật lần cuối: 2020
13 Tài liệu tham khảo
- Dược thư quốc gia Việt Nam, lần xuất bản thứ ba - Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 588-591, tải PDF tại đây




