Daunorubicin (Daunomycin)
3 sản phẩm
 Dược sĩ Thu Hà Dược sĩ lâm sàng
Dược sĩ Thu Hà Dược sĩ lâm sàng
Ước tính: 3 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
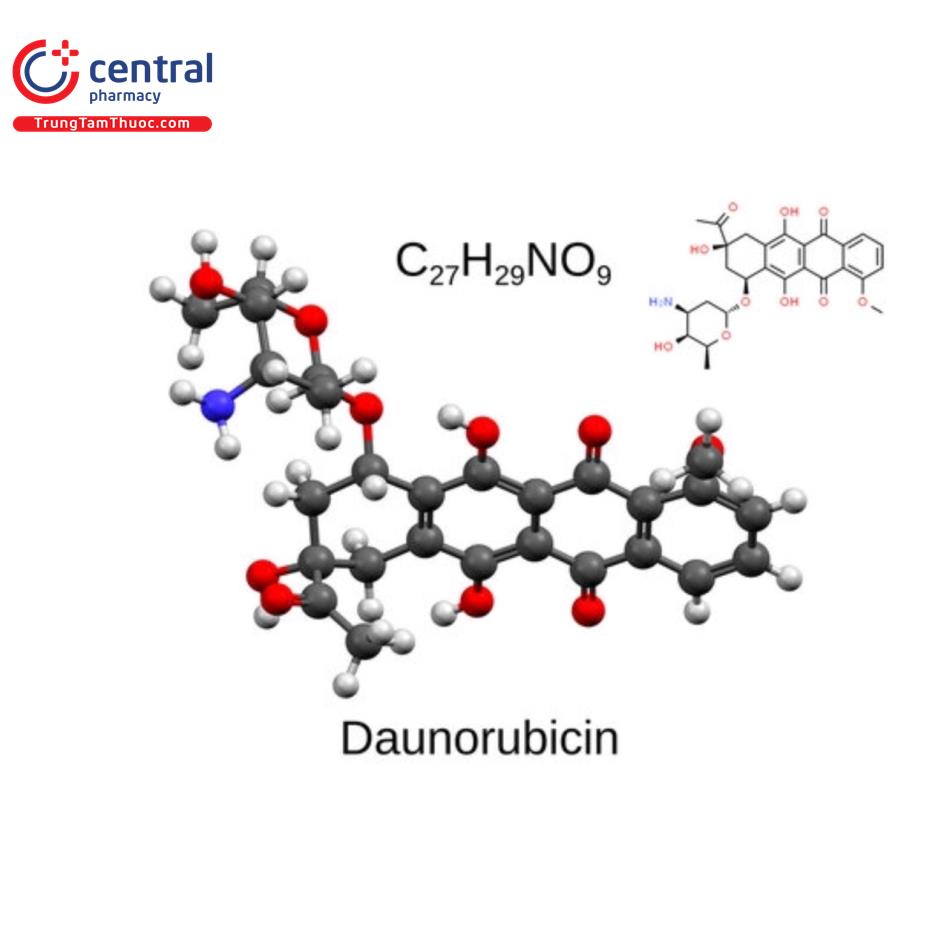
DAUNORUBICIN
Tên chung quốc tế: Daunorubicin.
Mã ATC: L01DB02.
Loại thuốc: Chống ung thư/Kháng sinh loại anthracyclin glycosid.
1 Dạng thuốc và hàm lượng
Hàm lượng tính theo daunorubicin base.
Bột pha tiêm: Lọ 20 mg (dạng daunorubicin hydroclorid), kèm ống dung môi 4 ml.
Dung dịch tiêm: Lọ 20 mg/4 ml và 50 mg/10 ml (dạng daunorubicin hydroclorid).
Thuốc tiêm liposom: Lọ 50 mg/25 ml (dạng liposom daunorubicin citrat).
2 Dược lực học
Daunorubicin là một kháng sinh có tác dụng chống ung thư thuộc dẫn chất anthracyclin glycosid, do Streptomyces coeruleorubidus sản sinh ra nhưng không dùng như một thuốc kháng khuẩn.
Daunorubicin có tác dụng mạnh nhất đến pha S trong chu trình phân chia tế bào nhưng không đặc hiệu theo pha. Cơ chế chống ung thư của thuốc là gắn kết với DNA xen vào giữa các cặp base và ức chế tổng hợp DNA và RNA, làm rối loạn mẫu sao chép và ngăn cản phiên bản.
Do đó, tác dụng chống ung thư tối đa được thực hiện ở pha tổng hợp DNA (pha S) của chu trình phân bào. Ngoài ra thuốc còn có tác dụng kháng khuẩn và ức chế miễn dịch[1].
3 Dược động học
Daunorubicin hydroclorid kích ứng mạnh các mô của cơ thể nên phải dùng thuốc theo đường tiêm tĩnh mạch. Thuốc được phân bố nhanh vào trong cơ thể, đặc biệt là lách, thận, gan, phổi và tim. Thuốc qua được nhau thai nhưng không qua được hàng rào máu - não. Thuốc hấp thu vào tế bào và gắn với các thành phần của tế bảo, đặc biệt là acid nucleic.
Khi dùng daunorubicin theo đường tiêm tĩnh mạch, Vd là 1 006 - 1 055 lít/kg. Khoảng 63% thuốc gắn vào protein huyết tương, chủ yếu là Albumin. Trong huyết tương, nửa đời phân bố của daunorubicin dạng thông thường trung bình là 45 phút (trong pha phân bố) và 18,5 giờ (trong pha chuyển hóa cuối). Chuyển hóa sinh học ở gan xảy ra nhanh (trong vòng 1 giờ), tạo thành một chất chuyển hóa chủ yếu là daunorubicinol có hoạt tính chống ung thư với nửa đời trong huyết tương khoảng 26,7 giờ.
Daunorubicin được chuyển hóa nhanh (trong vòng một giờ) và rộng ở gan và một số mô của cơ thể, chủ yếu bởi aldoketo reductase trong bào tương tạo thành một chất chuyển hóa chủ yếu là daunorubicinol có hoạt tính chống ung thư. Sau khi dùng daunorubicin 30 phút, khoảng 40% lượng thuốc trong huyết tương là daunorubicinol và đạt 60% sau 4 giờ.
Daunorubicin và các chất chuyển hóa được bài tiết qua nước tiểu và mật, trong đó 23 - 25% thải trừ ở dạng hoạt tính qua nước tiểu, khoảng 40% được thải trừ qua mật. Nửa đời trong huyết tương của daunorubicin dạng thông thường ở giai đoạn đầu là 45 phút, ở giai đoạn cuối là 18,5 giờ. Sau khi tiêm daunorubicin dạng thông thường 1 giờ thì ở trong huyết tương, chất chuyển hóa chủ yếu là daunorubicinol có nửa đời cuối cùng trung bình 26,7 giờ. Daunorubicin citrat ở dạng liposom được bào chế với mục đích làm giảm phân bố thuốc vào các khoang ngoại vi, tăng phân bố vào các tổn thương sarcom Kaposi.
Dược động học dạng bào chế liposom vẫn chưa được nghiên cứu đầy đủ. Thành phần gồm có lớp màng kép Phospholipid, distearol phosphatidylcholin (DSPC) và cholesterol. Sau khi tiêm tĩnh mạch daunorubicin citrat dạng liposom liều đơn 40 mg/m2, sau 30 - 60 phút, trung bình nồng độ đỉnh khoảng 18 microgam/ml.
Daunorubicin citrat dạng liposom đạt nồng độ đỉnh trong huyết tương cao hơn dạng thông thường. Dạng liposom thực chất làm chậm phân bố thuốc ra ngoài mạch nên không phân bố rộng vào các mô. Thuốc phân bố chủ yếu trong mạch chứ không phải ở ngoài mạch máu và mô như daunorubicin hydroclorid. Sau khi tiêm tĩnh mạch liều đơn daunorubicin dạng liposom 40 mg/m2 cho bệnh nhân AIDS có sarcom Kaposi, nửa đời thải trừ trung bình là 4,4 giờ, ngắn hơn so với daunorubicin dạng thông thường.
4 Chỉ định
Bệnh bạch cầu cấp dòng tủy và Bệnh bạch cầu cấp dòng lympho.
Daunorubicin liposom là thuốc lựa chọn hàng đầu điều trị bệnh sarcom Kaposi ở bệnh nhân bị AIDS tiến triển.
5 Chống chỉ định
Mẫn cảm với daunorubicin.
Người mới mắc hoặc đang mắc bệnh thủy đậu hoặc zona.
Suy cơ tim, loạn nhịp tim nặng, có tiền sử nhồi máu cơ tim.
Bệnh nhân trước đó đã điều trị với tổng liều tích lũy tối đa của daunorubicin hoặc các anthracyclin khác.
6 Thận trọng
Daunorubicin là thuốc có độc tính cao và chỉ số điều trị hẹp. Đáp ứng điều trị thường đi kèm với biểu hiện độc tính của thuốc. Daunorubicin phải được dùng rất thận trọng, dưới sự theo dõi của bác sĩ chuyên khoa có kinh nghiệm về hóa trị liệu chống ung thư. Cần phải giảm liều trên bệnh nhân đang trong quá trình xạ trị.
Độc tính chủ yếu của daunorubicin là ức chế tủy xương, đặc biệt có thể nặng với dòng bạch cầu hạt, nhưng tác dụng ít hơn đến tiểu cầu và hồng cầu. Cần kiểm tra công thức máu.
Những người bệnh nhiễm HIV phải được theo dõi để phát hiện các biểu hiện của nhiễm khuẩn cơ hội hoặc gian phát.
Phải chú ý đặc biệt đến nguy cơ độc tính tim của daunorubicin, đặc biệt ở người bệnh trước đây đã dùng anthracyclin, hoặc đã mắc bệnh tim. Do độc tính trên tim có thể xuất hiện sau khi ngừng điều trị bằng daunorubicin nhiều năm, vì thế cần đánh giá định kỳ dài hạn chức năng tim. Trẻ em có nguy cơ cao hơn đối với độc tính trên tim do daunorubicin gây ra.
Daunorubicin gây hoại tử mô tại chỗ thuốc bị thoát mạch, do đó sử dụng thuốc phải cẩn thận để đảm bảo thuốc không bị thoát mạch.
Thuốc có thể tạm thời làm nước tiểu chuyển màu đỏ nên cần thông báo cho bệnh nhân biết trước.
Thuốc không được dùng đường tiêm bắp hoặc tiêm dưới da do thuốc kích ứng mô mạnh.
7 Thời kỳ mang thai
Nên tránh dùng daunorubicin, đặc biệt trong 3 tháng đầu của thai kỳ. Mặc dù thông tin chưa thật đầy đủ, nhưng phải chú ý đến khả năng gây đột biến và gây ung thư của thuốc. Những nguy cơ khác đối với thai nhi bao gồm các ADR gặp ở người lớn. Nói chung nên dùng thuốc tránh thai trong khi sử dụng các thuốc độc hại tế bào.
8 Thời kỳ cho con bú
Chưa biết thuốc có bài tiết qua sữa mẹ hay không, nhưng do khả năng thuốc có ADR mạnh ở trẻ còn bú, nên bà mẹ cần ngừng cho con bú trong thời kỳ dùng daunorubicin.
9 Tác dụng không mong muốn (ADR)
Độc tính trên hệ tạo máu xảy ra với tất cả bệnh nhân dùng daunorubicin. Suy tủy nặng xuất hiện ngay ở liều điều trị, dẫn đến nhiễm trùng hoặc chảy máu. Daunorubicin có thể gây ra 3 kiểu độc tính trên tim bao gồm: cấp tính, kiểu tạm thời; mạn tính, kiểu bán cấp liên quan đến liều tích lũy và kiểu xuất hiện chậm, biểu hiện nhiều năm sau điều trị bằng các anthracyclin.
Rất thường gặp
Tim: điện tâm đồ bất thường (nhịp nhanh trên thất, sóng ST thay đổi, ngoại tâm thu nhĩ hoặc thất).
Thần kinh: tổn thương thần kinh (13%) gồm: lo âu, đi loạng choạng, lú lẫn, ảo giác, co giật (5%), tăng trương lực cơ.
Hệ tạo máu: ức chế tủy xương, suy tủy xương, giảm bạch cầu, giảm tiểu cầu, thiếu máu.
Da: rụng tóc (phục hồi được).
Tiêu hóa: buồn nôn và nôn nhẹ, viêm miệng.
Tiết niệu: nước tiểu chuyển màu đỏ.
Nội tiết và chuyển hóa: tăng acid uric máu.
Thường gặp
Tim: suy tim sung huyết.
Da: đỏ da tại chỗ tiêm, nước bọt, mồ hôi, nước mắt chuyển màu.
Tiêu hóa: đau bụng, loét Đường tiêu hóa, tiêu chảy.
Nội tiết và chuyển hóa: tăng acid uric máu.
Ít gặp
Phản ứng phản vệ, tăng bilirubin, viêm gan, vô sinh, phản ứng tại chỗ (viêm mô tế bào, đau, viêm tĩnh mạch huyết khối tại chỗ tiêm), nhồi máu cơ tim, viêm cơ tim, bong móng, viêm màng ngoài tim, bạch cầu thủ phát, ban da, mẫn cảm toàn thân, tăng enzym gan, sốt, đái rắt, viêm mũi, đau khớp, đau cơ.
Hướng dẫn cách xử trí ADR
ADR gây ức chế tủy xương của thuốc cần phải được dự phòng ở mọi trường hợp bằng cách điều trị nhiễm khuẩn trước khi dùng daunorubicin, cách ly người bệnh và điều trị hỗ trợ, kể cả sử dụng tiếp tục thuốc chống nhiễm khuẩn, dùng huyết tương giàu tiểu cầu, hoặc truyền máu tươi toàn phần và một số trường hợp truyền bạch cầu.
Để phòng ngừa hoặc giảm thiểu sự tăng acid uric huyết, trước khi khởi đầu điều trị bệnh bạch cầu nên dùng alopurinol và nên kiểm tra nồng độ acid uric trong huyết thanh.
10 Liều lượng và cách dùng
10.1 Cách dùng
Daunorubicin rất kích ứng các mô, nên chỉ được dùng đường tĩnh mạch. Không dùng đường tiêm bắp và tiêm dưới da.
Bột pha tiêm daunorubicin hydroclorid có chứa 20 mg daunorubicin thường được pha với 4 ml nước cất pha tiêm để có dung dịch nồng độ 5 mg/ml. Khi pha lắc nhẹ cho thuốc tan hết.
Lấy lượng thuốc định dùng vào 1 bơm tiêm có chứa từ 10 - 15 ml dung dịch tiêm Natri clorid 0,9% rồi tiêm chậm 2 - 3 phút vào dây truyền hoặc mạch nhánh của đường truyền tĩnh mạch dung dịch natri clorid 0,9% hoặc dextrose 5%.
Cần theo dõi cẩn thận vị trí truyền và vùng xung quanh để phát hiện thuốc thoát mạch và kích ứng tĩnh mạch. Daunorubicin cũng được pha trong 100 ml dung dịch tiêm natri clorid 0,9% hoặc dextrose 5% rồi truyền trong 30 - 45 phút.
Dung dịch daunorubicin citrat dạng liposom có chứa 2 mg daunorubicin/ml được pha loãng trong dung dịch tiêm dextrose 5% để được dung dịch có nồng độ 1 mg/ml và truyền chậm trong 60 phút. Dung dịch pha loãng không được chứa chất bảo quản hoặc các chất sát khuẩn (như benzyl alchohol), không dùng dung dịch muối hoặc các dung dịch khác để pha loãng. Không trộn với các thuốc khác. Không dùng bộ lọc nội tuyến. Tránh thoát mạch.
10.2 Liều dùng
Liều dùng daunorubicin nên căn cứ trên đáp ứng lâm sàng và ADR trên hệ tạo máu, khả năng dung nạp thuốc của người bệnh cũng như có hay không một hóa trị liệu hoặc xạ trị liệu đồng thời nhằm mục đích tối ưu hóa kết quả điều trị và giảm thiểu ADR.
10.2.1 Dùng daunorubicin hydroclorid dạng thông thường
Bệnh bạch cầu cấp dòng tủy: Ở người lớn < 60 tuổi: 45 mg/m2/ ngày (người ≥ 60 tuổi dùng 30 mg/m2/ngày) trong 3 ngày liên tiếp của chu trình thứ nhất và trong 2 ngày liên tiếp của các chu trình tiếp theo. Có thể cần dùng đến 3 chu trình điều trị mới cho đáp ứng khả quan.
Bệnh bạch cầu cấp dòng lympho: Người lớn, điều trị cảm ứng dùng 45 mg/m2/ngày trong 3 ngày liên tiếp. Điều trị củng cố có thể bắt đầu sau khi bệnh thuyên giảm với điều trị cảm ứng.
Liều trẻ em: Liều thường dùng 25 mg/m2 vào ngày đầu của tuần. Kết quả tốt thường đánh giá được sau 4 đợt điều trị. Nếu sau 4 đợt chưa khỏi, dùng thêm 1 - 2 đợt nữa. Trẻ dưới 2 tuổi hoặc diện tích da dưới 0,5 m2 dùng 1 mg/kg/ngày.
Tổng liều tích lũy: Không nên vượt quá 550 mg/m2 ở người lớn, vì nguy cơ độc tính trên tim và không nên quá 400 mg/m2 ở những bệnh nhân xạ trị. Trẻ em trên 2 tuổi không quá 300 mg/m2 trẻ em dưới 2 tuổi không quá 10 mg/kg.
10.2.2 Dùng dạng liposom của daunorubicin citrat
Sarcom Kaposi ở bệnh nhân bị AIDS tiến triển: Dùng dạng liposom của daunorubicin citrat: Phải được pha loãng với tỷ lệ 1 : 1 với dung dịch tiêm dextrose 5% (không dùng dung dịch natri clorid 0,9%, hoặc có chất kìm khuẩn như cồn benzylic hoặc bất kỳ một dung dịch nào khác), để có một dung dịch 1 mg/ml và được truyền tĩnh mạch chậm trong 60 phút.
Liều thường dùng ở người lớn: 40 mg/m dùng mỗi 2 tuần 1 lần cho đến khi kiểm soát được tình trạng bệnh.
Người suy gan, suy thận: Cần giảm liều Doxorubicin dạng thông thường hay dạng liposom ở người suy gan, suy thận.
Người suy thận có nồng độ creatinin huyết thanh > 3 mg/dl: dùng 50% liều thông thường.
Bệnh nhân suy gan có bilirubin từ 1,2 - 3 mg/dl: dùng 75% liều thông thường; bilirubin > 3 mg/dl: dùng 50% liều thông thường.
Người cao tuổi: Daunorubicin được dùng thận trọng ở người có dự trữ tủy xương không đủ do tuổi già, cần giảm liều tới 50%.
11 Tương tác thuốc
Các thuốc nên tránh phối hợp: BCG (dùng ở bàng quang), clozapin, deferipron, dipyron, Natalizumab, pimecrolimus, Tacrolimus (ngoài da), Tofacitinib, Trastuzumab, vắc xin sống.
Alopurinol, Colchicin, Probenecid, hoặc sulfinpyrazon: Daunorubicin có thể gây tăng nồng độ acid uric trong máu. Cần điều chỉnh liều của các thuốc chống gút để kiểm soát tăng acid uric máu và bệnh gút. Dùng thuốc ức chế sản xuất acid uric như alopurinol tốt hơn là các thuốc gây tăng bài xuất acid uric như probenecid, sulfinpyrazon, vì chúng tạo nguy cơ gây bệnh thận do acid uric.
Các thuốc gây loạn tạo máu: Tác dụng gây giảm bạch cầu, giảm tiểu cầu của daunorubicin tăng lên khi dùng đồng thời với các thuốc có tác dụng tương tự. Điều chỉnh liều daunorubicin nếu cần, dựa vào công thức máu.
Các thuốc ức chế tủy xương hoặc chiếu xạ: Làm tăng ức chế tủy xương, cần giảm liều doxorubicin.
Cyclophosphamid hoặc chiếu xạ vào vùng trung thất: Dùng đồng thời với daunorubicin có thể gây tăng độc với tim. Tổng liều daunorubicin được khuyến cáo không vượt quá 400 mg/m2 diện tích cơ thể, khi dùng đồng thời.
Doxorubicin: Dùng daunorubicin ở người bệnh trước đó đã dùng doxorubicin sẽ tăng nguy cơ độc với tim, cần phải giảm liều. Không nên dùng daunorubicin ở người trước đây đã được điều trị doxorubicin hoặc daunorubicin với tổng liều đầy đủ. Ở người bệnh trước đây chưa dùng đủ tổng liều doxorubicin, tổng liều tích tụ của doxorubicin và daunorubicin không được vượt quá 550 mg/m2 cơ thể.
Các thuốc độc với gan: Dùng đồng thời với daunorubicin gây nguy cơ ngộ độc, ví dụ: Liều cao methotrexat có thể gây suy chức năng gan và tăng độc tính của daunorubicin nếu dùng daunorubicin tiếp sau methotrexat.
Các vắc xin virus sống: Vì cơ chế tự bảo vệ của cơ thể có thể bị giảm do dùng daunorubicin nên nếu dùng đồng thời có thể làm tăng khả năng nhân lên của virus vắc xin, làm tăng ADR, giảm đáp ứng kháng thể. Việc tiêm chủng ở các người bệnh này chỉ có thể được thực hiện khi đã có sự kiểm soát rất chặt chẽ công thức máu và được bác sĩ chuyên khoa có kinh nghiệm sử dụng daunorubicin đồng ý.
12 Tương kỵ
Dung dịch tiêm daunorubicin tương kỵ với Heparin natri, dexamethason natri phosphat và các dung dịch thuốc khác (kết tủa hoặc biến màu).
13 Quá liều và xử trí
Các triệu chứng quá liều bao gồm suy tủy (đặc biệt là giảm bạch cầu hạt), yếu mệt, buồn nôn, nôn.
Cần điều trị hỗ trợ. Hiệu quả điều trị và độc tính có thể không thay đổi bởi thẩm phân màng bụng và lọc thận nhân tạo.
Cập nhật lần cuối: 2018
14 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba. Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022, Trang 556-558