Ceftazidim
38 sản phẩm
 Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Dược sĩ Nguyễn Trang Dược sĩ lâm sàng - Đại học Dược Hà Nội
Ước tính: 4 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
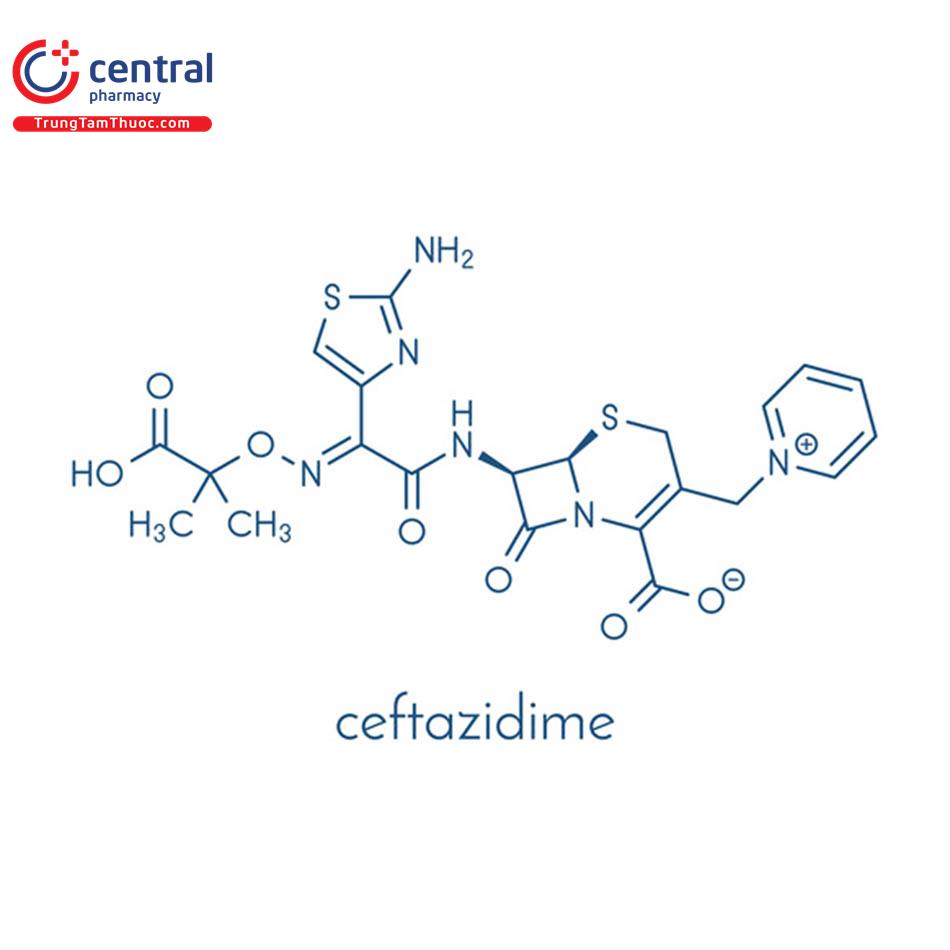
CEFTAZIDIM
Tên chung quốc tế: Ceftazidime.
Mã ATC: J01DD02.
Loại thuốc: Kháng sinh nhóm Cephalosporin thế hệ 3.
1 Dạng thuốc và hàm lượng
Lọ 250 mg, 500 mg, 1 g, 2 g, 3 g, 6 g bột vô khuẩn để pha tiêm hoặc tiêm truyền.
Hàm lượng và liều lượng biểu thị theo dạng ceftazidim khan: 1 g ceftazidim khan tương ứng với 1,16 g ceftazidim pentahydrat.
2 Dược lực học
Ceftazidim là một kháng sinh cephalosporin thế hệ 3 có tác dụng diệt khuẩn do ức chế các enzym tổng hợp thành tế bào vi khuẩn. Thuốc bền vững với hầu hết các beta-lactamase của vi khuẩn, trừ enzym của Bacteroides.
Ceftazidim có tác dụng diệt khuẩn và có hoạt phổ rộng tương tự cefotaxim nhưng tăng nhạy cảm với Pseudomonas spp. và giảm tác dụng với Staphylococci, Streptococci.
Khác với cefotaxim, thuốc không có chất chuyển hóa có hoạt tính. Ceftazidim có tính bền vững cao đối với sự thủy phân do đa số beta-lactamase. Ceftazidim có tác dụng in vitro chống lại nhiều vi khuẩn Gram âm.
2.1 Phổ kháng khuẩn
Vi khuẩn Gram âm ưa khí nhạy cảm bao gồm Citrobacter koseri, Haemophilus influenzae, Moraxella catarrhalis, N. Meningitidis, Pasteurella multocida, Proteus mirabilis, Proteus spp., Providencia spp..
Vi khuẩn Gram dương ưa khí nhạy cảm: S. pyogenes (Streptococci beta tan huyết nhóm A), S. agalactiae (Streptococci nhóm B).
2.2 Các loài kháng thuốc mắc phải
Vi khuẩn Gram âm ưa khí: Acinetobacter baumannii, Burkholderia cepacia, Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Escherichia coli, Klebsiella pneumoniae, Klebsiella spp., Pseudomonas aeruginosa, Serratia spp., Morganella morganii.
Vi khuẩn Gram dương ưa khí: Staphylococcus pneumoniae, S. viridans, S. aureus.
Vi khuẩn Gram dương kỵ khí: Clostrodium perfringens, Peptostreptococcus spp..
Vi khuẩn Gram âm kỵ khí: Fusobacterium spp..
2.3 Các chủng đã kháng
Vi khuẩn Gram dương ưa khí: Enterococcus spp. bao gồm E. faecalis và E. faecium, Listeria spp..
Vi khuẩn Gram dương kỵ khí: C. difficile
Vi khuẩn Gram âm kỵ khí: Bacteroides spp. (bao gồm B. fragilis).
Vi khuẩn khác: Chlamydia spp., Mycoplasma spp., Legionella spp..
2.4 Kháng thuốc do
Vi khuẩn kháng ceftazidim theo một trong các cơ chế sau:
Thủy phân do beta-lactamase: Ceftazidim có thể bị thủy phân bởi các men beta-lactamase phổ rộng (ESBL) bao gồm họ SHV và enzym AmpC.
Giảm ái lực của ceftazidim với protein liên kết penicilin.
Giảm tính thấm của màng ngoài làm hạn chế tiếp cận của ceftazidim với protein liên kết penicillin của vi khuẩn Gram âm.
Bơm tống thuốc.
3 Dược động học
3.1 Hấp thu
Ceftazidim không được hấp thu qua đường tiêu hóa; thường dùng dạng tiêm tĩnh mạch hoặc tiêm bắp. Nồng độ đỉnh trung bình trong huyết thanh của ceftazidim ở người lớn khỏe mạnh đạt được như Bảng 1.
Lượng thuốc | Tiêm bắp (sau 1 giờ) | Tiêm tĩnh mạch (sau 5 phút) | Tiêm truyền tĩnh mạch không liên tục (sau 20 – 30 phút) |
|---|---|---|---|
500 mg | Khoảng 17 microgam/ml | Khoảng 45 microgam/ml | Khoảng 40 microgam/ml |
1g | Khoảng 39 microgam/ml | Khoảng 90 microgam/ml | Khoảng 70 microgam/ml |
2 g | Không có thông báo | Khoảng 170 microgam/ml | Khoảng 170 microgam/ml |
Nửa đời thải trừ của ceftazidim trong huyết tương ở người bệnh có chức năng thận bình thường là khoảng 2 giờ nhưng kéo dài hơn ở người bệnh suy thận hoặc trẻ sơ sinh. Độ thanh thải có thể tăng lên ở người bệnh xơ nang. Thuốc gắn với protein huyết tương từ 5 - 24 %, không phụ thuộc vào nồng độ thuốc.
3.2 Phân bố
Ceftazidim phân bố rộng khắp vào các mô sâu và dịch cơ thể, kể cả dịch màng bụng; thuốc đạt nồng độ điều trị trong dịch não tủy khi màng não bị viêm. Ceftazidim đi qua nhau thai và được phân bố vào sữa mẹ.
3.3 Chuyển hóa
Ceftazidim không bị chuyển hóa.
3.4 Thải trừ
Bài tiết chính qua lọc cầu thận. Khoảng 80 - 90% liều dùng bài tiết không biến đổi qua nước tiểu trong vòng 24 giờ. Sau khi tiêm tĩnh mạch 1 liều duy nhất 500 mg hoặc 1 g, khoảng 50% liều xuất hiện trong nước tiểu sau 2 giờ đầu, 2 - 4 giờ sau khi tiêm bài tiết thêm 20% liều và 4 - 8 giờ sau lại thêm 12% liều bài tiết vào nước tiểu. Hệ số thanh thải ceftazidim trung bình của thận là 100 ml/phút. Bài tiết qua mật dưới 1%.
Có thể loại bỏ ceftazidim bằng thẩm tách máu hoặc bằng thẩm tách màng bụng.
4 Chỉ định
Chi dùng ceftazidim trong những nhiễm khuẩn do vi khuẩn nhạy cảm như sau:
Viêm phổi bệnh viện.
Viêm phổi, phế quản ở bệnh nhân xơ hóa.
Viêm màng não nhiễm khuẩn.
Viêm tai giữa mủ mạn tính.
Viêm tai ngoài ác tính.
Nhiễm khuẩn đường tiết niệu có biến chứng.
Nhiễm khuẩn da và mô mềm có biến chứng.
Nhiễm khuẩn trong ổ bụng có biến chứng.
Nhiễm khuẩn xương và khớp.
Viêm màng bụng do lọc máu ở bệnh nhân lọc màng bụng liên tục.
Nhiễm khuẩn huyết liên quan hoặc nghi ngờ liên quan đến các nhiễm khuẩn kể trên.
Bệnh nhân giảm bạch cầu trung tính bị sốt nghi ngờ do vi khuẩn.
Dự phòng xung quanh phẫu thuật ở bệnh nhân có nhiễm khuẩn tiết niệu phải phẫu thuật cắt tuyến tiền liệt qua đường niệu đạo (TURP).
5 Chống chỉ định
Mẫn cảm với ceftazidim hoặc với cephalosporin khác, đặc biệt đối với người có tiền sử sốc phản vệ với các penicilin.
6 Thận trọng
Trước khi bắt đầu điều trị bằng ceftazidim, phải điều tra kỹ về tiền sử dị ứng của người bệnh với cephalosporin, penicilin hoặc thuốc khác. Có phản ứng chéo giữa penicilin với cephalosporin. Sử dụng thận trọng cho người bệnh có phản ứng mẫn cảm với penicilin.
Nồng độ ceftazidim tăng cao và kéo dài trong huyết thanh có thể xảy ra ngay ở liều thông thường ở bệnh nhân có tiểu tiện ít thoáng qua hoặc kéo dài do suy thận. Nồng độ ceftazidim huyết thanh tăng có thể gây ADR nặng về thần kinh như co giật, hôn mê, loạn giữ tư thể, giật cơ... Do đó cần phải điều chỉnh liều theo mức độ suy thận.
Dùng ceftazidim có thể dẫn đến tăng sinh các vi sinh vật không nhạy cảm, đặc biệt là Candida, Staphylococcus aureus, Enterococci, Enterobacter hoặc Pseudomonas. Sử dụng kéo dài có thể gây bội nhiễm nấm hoặc vi khuẩn bao gồm C. difficile, kèm ỉa chảy và viêm ruột kết màng giả. Cần theo dõi người bệnh dùng ceftazidim; nếu có bội nhiễm hoặc nhiễm quá mức phải có điều trị thích hợp. Thận trọng khi kê đơn ceftazidim cho những người có tiền sử bệnh Đường tiêu hóa, viêm ruột kết, đặc biệt bệnh lỵ.
Một số chủng Enterobacter lúc đầu nhạy cảm với ceftazidim có thể kháng thuốc dần trong quá trình điều trị với ceftazidim và các cephalosporin khác.
Đã có báo cáo cephalosporin gây ra giảm thrombin huyết. Người bệnh bị suy thận hoặc suy gan, suy dinh dưỡng hoặc điều trị kéo dài các kháng sinh đặc biệt có nguy cơ bị giảm thrombin huyết do cephalosporin. Do đó, cần giám sát thời gian prothrombin và điều trị bằng vitamin K khi có nguy cơ bị giảm thrombin huyết.
Cần thận trọng khi dùng ceftazidim cho người cao tuổi, vì thuốc đào thải chủ yếu qua thận và người cao tuổi thường có chức năng thận giảm. Cần phải lựa chọn cẩn thận liều đầu tiên và nên giảm sát chức năng thận.
7 Thời kỳ mang thai
Nghiên cứu trên động vật thí nghiệm không nhận thấy có tác dụng độc cho thai. Tuy nhiên, do chưa có những nghiên cứu thỏa đáng và được kiểm tra chặt chẽ trên người mang thai nên chỉ dùng thuốc cho người mang thai khi thật cần thiết.
8 Thời kỳ cho con bú
Thuốc bài tiết một lượng nhỏ qua sữa mẹ nhưng ở liều điều trị không ảnh hưởng đến việc bú mẹ của trẻ nên có thể sử dụng cho người đang cho con bú.
9 Tác dụng không mong muốn (ADR)
Nói chung ceftazidim là thuốc được dung nạp tốt, có khoảng 5% người bệnh điều trị có ADR. Thường gặp nhất là phản ứng tại chỗ sau khi tiêm tĩnh mạch, dị ứng và phản ứng đường tiêu hóa.
9.1 Thường gặp
Tại chỗ: kích ứng tại chỗ, đau tại chỗ tiêm, viêm tắc tĩnh mạch.
Da: ngứa, ban dát sần, ngoại ban.
Huyết học: tăng bạch cầu ưa eosin, giảm tiểu cầu.
Tiêu hóa: tiêu chảy, tăng enzym gan.
Da và mô dưới da: mề đay, dát, sần.
Xét nghiệm: xét nghiệm Coombs dương tính.
9.2 Ít gặp
Nhiễm khuẩn: nhiễm nấm Candida (bao gồm cả nấm âm đạo và nấm miệng).
Toàn thân: sốt.
Huyết học: giảm bạch cầu, giảm bạch cầu trung tính, tăng lympho bào. Thần kinh: đau đầu, chóng mặt.
Tiêu hóa: buồn nôn, nôn, đau bụng, ỉa chảy và viêm kết tràng.
Thận - tiết niệu: tăng urê huyết, tăng creatinin huyết.
9.3 Hiếm gặp
Thận - tiết niệu - sinh dục: suy thận cấp, viêm kẽ thận.
Chưa xác định được tần suất
Huyết học: giảm bạch cầu, giảm bạch cầu lympho, thiếu máu tan huyết.
Miễn dịch: phản vệ (bao gồm co thắt phế quản và/hoặc hạ huyết áp).
Thần kinh: cảm giác bất thường.
Tiêu hóa: giảm vị giác, vàng da.
Da và mô dưới da: viêm da hoại tử biểu bì, hội chứng Stevens- Johnson, ban đỏ đa dạng, phù mạch, hội chứng dress.
10 Liều lượng và cách dùng
10.1 Cách dùng
Ceftazidim để pha tiêm là dạng bột khô, trong công thức bào chế có chứa ceftazidim (dưới dạng pentahydrat) với natri carbonat để tạo thành natri ceftazidim dễ hòa tan hoặc có chứa ceftazidim pentahydrat và Arginin để khắc phục hiện tượng sủi bọt.
Ceftazidim dùng tiêm bắp sâu, tiêm tĩnh mạch chậm trong 3 - 5 phút hoặc truyền tĩnh mạch trên 30 phút.
Không được trộn lẫn với aminoglycosid trong cùng lọ/ống. Nồng độ cuối cùng dùng đường tĩnh mạch không nên vượt quá 100 mg/ml. Phải đẩy hết bọt khí carbon dioxyd trước khi tiêm.
Chỉ tiêm bắp ceftazidim khi không thể tiêm được tĩnh mạch, chỉ sử dụng đường tiêm truyền tĩnh mạch với các liều > 1 g. Tiêm bắp phải tiêm ở góc phần tư phía trên của cơ mông lớn hoặc phần bên đùi.
Pha dung dịch tiêm và tiêm truyền:
Dung dịch tiêm bắp: Pha thuốc trong nước cất vô khuẩn pha tiêm, hoặc dung dịch tiêm lidocain hydroclorid 0,5% hay 1%, có nồng độ khoảng 260 mg/ml.
Dung dịch tiêm tĩnh mạch: Pha thuốc trong nước cất vô khuẩn pha tiêm, dung dịch Natri clorid 0,9%, hoặc dextrose 5%, có nồng độ khoảng 100 mg/ml.
Dung dịch tiêm truyền: Pha thuốc trong các dung dịch như trong tiêm tĩnh mạch nhưng nồng độ khoảng 10 – 20 mg/ml (1 - 2 g thuốc trong 100 ml dung dịch).
Thể tích dung dịch pha loãng như sau:
| Hàm lượng | Đường dùng | Lượng dung dịch cần để pha thuốc | Nồng độ xấp xỉ đạt được |
|---|---|---|---|
| 1 g | Tiêm bắp Bolus tĩnh mạch Truyền tĩnh mạch | 3 ml 10 ml 50 ml (bao gồm cả hoàn nguyên) | 260 mg/ml 90 mg/ml 20 mg/ml |
| 2 g | Bolus tĩnh mạch Truyền tĩnh mạch | 10 ml 50 ml (bao gồm cả hoàn nguyên) | 174 mg/ml 40 mg/ml |
| 3 g | Bolus tĩnh mạch Truyền tĩnh mạch | 15 ml 75 ml (bao gồm cả hoàn nguyên) | 170 mg/ml 40 mg/ml |
10.2 Liều lượng
Người lớn và trẻ em ≥ 40 kg:
Truyền tĩnh mạch ngắt quãng | |
Loại nhiễm khuẩn | Liều dùng |
Viêm phế quản, phổi ở bệnh nhân xơ hóa | 100-150 mg/kg/ ngày mỗi 8 giờ, tối đa 9 g/ngày |
Sốt giảm bạch cầu trung tính | 2 g mỗi 8 giờ |
Viêm phổi bệnh viện | |
Viêm màng não nhiễm khuẩn | |
Nhiễm khuẩn huyết * | |
Nhiễm khuẩn xương khớp | 1 - 2 g mỗi 8 giờ |
Nhiễm khuẩn da và mô mềm có biến chứng | |
Nhiễm khuẩn trong ổ bụng có biến chứng 1 - 2 g mỗi 8 giờ | |
Viêm màng bụng liên quan đến lọc màng bụng liên tục | |
Nhiễm khuẩn tiết niệu có biến chứng | 1 - 2 g mỗi 8 giờ hoặc 12 giờ |
Dự phòng nhiễm khuẩn xung quanh cuộc phẫu thuật cắt tuyến tiền liệt qua niệu đạo (TURP) | 1 g khi bắt đầu sử dụng thuốc gây mê, và liều thứ 2 khi tháo cathete |
Viêm tai giữa có mủ mạn tính | 1 - 2 g mỗi 8 giờ |
Viêm tai ngoài ác tính | |
Truyền tĩnh mạch liên tục | |
Loại nhiễm khuẩn | Liều dùng |
Sốt giảm bạch cầu | Liều nạp 2 g, tiếp theo truyền tĩnh mạch liên tục 4 - 6 g mỗi 24 giờ 1 |
Viêm phổi bệnh viện | |
Viêm phổi, phế quản ở bệnh nhân xơ hóa | |
Viêm màng não nhiễm khuẩn | |
Nhiễm khuẩn huyết * | |
Nhiễm khuẩn xương khớp | |
Nhiễm khuẩn da và mô mềm có biến chứng | |
Nhiễm khuẩn trong ổ bụng có biến chứng | |
Viêm màng bụng liên quan đến lọc màng bụng liên tục | |
* Khi liên quan hoặc nghi ngờ liên quan đến bất kỳ nhiễm khuẩn nào kể trên | |
1 Ở bệnh nhân có chức năng thận bình thường liều 9 g/ngày đã được sử dụng và không gây ADR. | |
Liều ở trẻ em < 40 kg:
Trẻ nhỏ > 2 tháng và < 40 kg | |
Loại nhiễm khuẩn | Liều thông thường |
Truyền tĩnh mạch ngắt quãng | |
Nhiễm khuẩn tiết niệu có biến chứng | 100-150 mg/kg/ ngày chia thành 3 lần, tối đa 6 g/ngày |
Viêm tai giữa mủ mạn tính | |
Viêm tai ngoài ác tính | |
Giảm bạch cầu ở trẻ em | 150 mg/kg/ngày chia thành 3 lần, tối đa 6 g/ngày |
Viêm phổi phế quản ở bệnh nhân xơ hoá | |
Viêm màng não nhiễm khuẩn | |
Nhiễm khuẩn huyết* | |
Nhiễm khuẩn xương khớp | 100-150 mg/kg/ngày chia thành 3 lần, tối đa 6 g/ngày |
Nhiễm khuẩn da mô mềm có biến chứng | |
Nhiễm khuẩn trong ổ bụng có biến chứng | |
Viêm màng bụng liên quan đến lọc màng bụng liên tục | |
Truyền tĩnh mạch liên tục | |
Sốt giảm tiểu cầu | Liều nạp 60 - 100 mg/kg, tiếp theo truyền tĩnh mạch liên tục 100 - 200 mg/kg/ ngày, tối đa 6 g/ngày |
Viêm phổi bệnh viện | |
Nhiễm khuẩn phổi phế quản ở bệnh nhân xơ hóa | |
Viêm màng não nhiễm khuẩn | |
Nhiễm khuẩn huyết* | |
Nhiễm khuẩn xương khớp | |
Nhiễm khuẩn da mô mềm có biến chứng | |
Nhiễm khuẩn trong ổ bụng có biến chứng | |
Viêm màng bụng liên quan đến lọc màng bụng liên tục | |
Trẻ sơ sinh và trẻ nhỏ ≤ 2 tháng | |
Loại nhiễm khuẩn | Liều thông thường |
Truyền tĩnh mạch ngắt quãng | |
Hầu hết các nhiễm khuẩn | 25 - 60 mg/kg/ngày chia thành 2 lần 1 |
* Khi có liên quan hoặc nghi ngờ liên quan đến các nhiễm khuẩn kể trên. | |
1 Ở trẻ sơ sinh và trẻ nhỏ ≤ 2 tháng, nửa đời thải trừ của ceftazidim có thể gấp 3 - 4 lần so với người lớn. | |
Hiệu chỉnh liều ở bệnh nhân suy giảm chức năng thận
Ở bệnh nhân suy giảm chức năng thận dùng liều nạp là 1 g, các liều tiếp theo được hiệu chỉnh như sau:
Truyền tĩnh mạch ngắt quãng:
Người lớn và trẻ em ≥ 40 kg:
Độ thanh thải creatinin (ml/phút) | Nồng độ creatinin huyết thanh tương ứng micromol/lít (mg/dl) | Liều dùng (g) | Khoảng cách đưa liều (giờ) |
|---|---|---|---|
31-50 | 150-200 (1,7-2,3) | 1 | 12 |
16-30 | 200-350 (2,3 - 4,0) | 1 | 24 |
6-15 | 350-500 (4,0-5,6) | 0,5 | 24 |
<5 | > 500 (>5,6) | 0,5 | 48 |
Ở bệnh nhân nhiễm khuẩn nặng nên tăng 50% liều hoặc khoảng cách đưa liều.
Trẻ em < 40 kg:
Độ thanh thải creatinin (ml/phút) | Nồng độ creatinin huyết thanh tương ứng micromol/lít (mg/dl) | Liều dùng (g) | Khoảng cách đưa liều (giờ) |
|---|---|---|---|
31-50 | 150-200 (1,7-2,3) | 25 | 12 |
16-30 | 200-350 (2,3 - 4,0) | 25 | 24 |
6-15 | 350-500 (4,0-5,6) | 12,5 | 24 |
<5 | > 500 (>5,6) | 12,5 | 48 |
Độ thanh thải creatinin có thể ước tính bằng cách đo hoặc theo diện tích bề mặt cơ thể.
Truyền tĩnh mạch liên tục:
Người lớn và trẻ em ≥ 40 kg
Độ thanh thải creatinin (ml/phút) | Nồng độ creatinin huyết thanh tương ứng micromol/lít (mg/dl) | Liều dùng (g) |
|---|---|---|
31-50 | 150-200 (1,7-2,3) | Liều nạp 2 g, tiếp theo từ 1 - 3 g/ngày |
16-30 | 200-350 (2,3 - 4,0) | Liều nạp 2 g, tiếp theo từ 1 g/ngày |
≤ 15 | > 350 (> 4) | Chưa xác định được |
Trẻ em < 40kg
Hiệu quả và an toàn của ceftazidim truyền tĩnh mạch liên tục ở trẻ <40 kg chưa được thiết lập. Cần theo dõi chặt hiệu quả và tính an toàn của thuốc.
Nếu truyền tĩnh mạch liên tục cho trẻ suy thận, nên đánh giá độ thanh thải creatinin theo Diện tích bề mặt cơ thể hoặc theo khối lượng nạc.
11 Tương tác thuốc
Các nghiên cứu về tương tác chỉ thực hiện với furosemid và Probenecid.
Sử dụng đồng thời liều cao ceftazidim với các thuốc gây độc với thận có thể gây ADR trên thận.
Cloramphenicol đối kháng in vitro với ceftazidim và các cephalosporin khác. Tác động trên lâm sàng chưa rõ nhưng nên cân nhắc khi phối hợp.
12 Tương kỵ
Với dung dịch natri bicarbonat: Làm giảm tác dụng thuốc. Không pha ceftazidim vào dung dịch có pH trên 7,5 (không được pha thuốc vào dung dịch Natri bicarbonat).
Phối hợp với Vancomycin phải tiêm riêng vì gây kết tủa.
Không pha lẫn ceftazidim với các aminoglycosid (gentamicin, Streptomycin) hoặc metronidazol. Phải tráng rửa cẩn thận các ống thông và bơm tiêm bằng nước muối (dung dịch natri clorid 0,9%) giữa các lần dùng hai loại thuốc này để tránh gây kết tủa. Quá liều và xử trí
Đã gặp ở một số người bệnh suy thận. Phản ứng bao gồm co giật, bệnh lý não, run rẩy, dễ bị kích thích thần kinh - cơ. Cần phải theo dõi cẩn thận trường hợp người bệnh bị quá liều cấp và có điều trị hỗ trợ. Khi suy thận, có thể cho thẩm tách máu hoặc màng bụng để loại trừ thuốc nhanh.
Cập nhật lần cuối: 2018
13 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba. Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022, Trang 419-422.