Busulfan
1 sản phẩm
 Dược sĩ Thu Hà Dược sĩ lâm sàng
Dược sĩ Thu Hà Dược sĩ lâm sàng
Ước tính: 5 phút đọc, Ngày đăng:
Cập nhật:
Nếu phát hiện nội dung không chính xác, vui lòng phản hồi thông tin cho chúng tôi tại đây
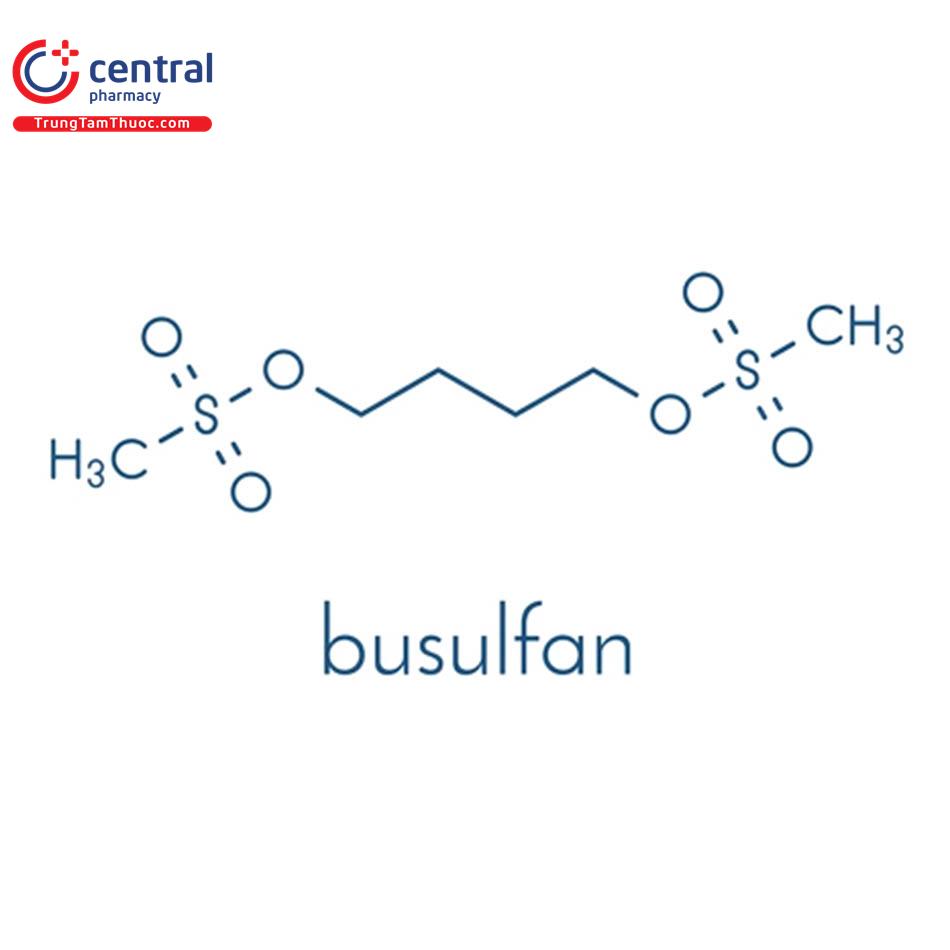
BUSULFAN
Tên chung quốc tế: Busulfan.
Mã ATC: L01AB01.
Loại thuốc: Thuốc chống ung thư, loại alkyl hóa, nhóm alkyl sulfonat.
1 Dạng thuốc và hàm lượng
Viên nén: 2 mg.
Dung dịch pha truyền: Lọ 10 ml dung dịch 6 mg/ml.
2 Dược lực học
Busulfan là tác nhân alkyl hóa, có 2 nhóm methansulfonat không bền được đính vào các đầu đối diện nhau của mạch alkyl có 4 carbon. Trong môi trường nước, busulfan bị thủy phân giải phóng các nhóm methansulfonat để tạo thành các ion carbonium dễ phản ứng, có khả năng alkyl hóa ADN. Đây được xem là cơ chế chính gây độc tế bào của busulfan. Thuốc cũng được cho là tạo các liên kết chéo giữa các sợi ADN nhưng chưa có bằng chứng đầy đủ. Busulfan có hoạt tính ức chế miễn dịch yếu.
Busulfan có tác dụng rõ rệt trên tế bào dòng tủy hơn là tế bào lympho và cũng rất độc đối với tế bào gốc tạo máu.[1]
3 Dược động học
3.1 Hấp thu
Sinh khả dụng đường uống của busulfan có sự dao động lớn giữa các cá thể, từ 47 - 103% ở người lớn (trung bình là 80%) và 22 - 120% ở trẻ em (trung bình 68%). Cmax và AUC phụ thuộc tuyến tính vào liều dùng. Thời gian bắt đầu phát hiện được thuốc trong máu có thể lên đến 2 giờ sau khi uống.
3.2 Phân bố
Busulfan có phân tử nhỏ và ưa mỡ nên dễ dàng qua hàng rào máu - não và được phân bố vào dịch não tủy và nước bọt với nồng độ xấp xỉ bằng nồng độ trong huyết tương. Khoảng 32% busulfan liên kết không đảo ngược với protein huyết tương. Vd trung bình của thuốc vào khoảng 0,64 ± 0,12 lít/kg ở người lớn. Trẻ em Vd dao động khoảng 1,15 ± 0,52 lít/kg.
3.3 Chuyển hóa
Busulfan được chuyển hóa chủ yếu bằng cách liên hợp với glutathion tự phát hoặc qua xúc tác của glutathion-S- transferase. Hợp chất liên hợp này được oxy hóa mạnh ở gan. Các chất chuyển hóa này không gây độc tế bào.
3.4 Thải trừ
Thuốc có nửa đời thải trừ là 2,3 - 2,8 giờ. Có nghiên cứu báo cáo nửa đời thải trừ giảm đi khi dùng các liều lặp lại, điều đó cho thấy busulfan có khả năng làm tăng chuyển hóa của chính nó. Chỉ 1 - 2% liều thuốc bài tiết dưới dạng thuốc nguyên vẹn qua nước tiểu trong vòng 24 giờ. Lượng thuốc được đào thải qua phân không đáng kể.
4 Chỉ định
Phối hợp với cyclophosphamid trong phác đồ điều kiện hóa trước khi ghép tế bào gốc tạo máu ở người lớn.
Phối hợp với cyclophosphamid hoặc Melphalan trong phác đồ điều kiện hóa trước khi ghép tế bào gốc tạo máu ở trẻ em.
Phối hợp với Fludarabin trong phác đồ điều kiện hóa trước khi ghép tế bào gốc tạo máu ở người lớn phải dùng phác đồ giảm cường độ liều.
Điều trị giảm nhẹ các bệnh bạch cầu tủy bào mạn tính.
Kéo dài trạng thái lui bệnh trong bệnh đa hồng cầu, đặc biệt trường hợp có tăng tiểu cầu rõ rệt.
Một số trường hợp tăng tiểu cầu tiên phát và xơ hóa tủy.
5 Chống chỉ định
Đã kháng busulfan.
Chưa có chẩn đoán chắc chắn về bệnh trong phần chỉ định.
Đang giảm bạch cầu trung tính hoặc giảm tiểu cầu (đối với busulfan đường uống).
Phụ nữ mang thai
6 Thận trọng
Hậu quả nghiêm trọng xảy ra ở 100% bệnh nhân khi dùng busulfan ở liều khuyến cáo là ức chế tủy xương kéo dài. Giám sát công thức máu bao gồm cả xét nghiệm phân biệt bạch cầu và đếm tiểu cầu nên được thực hiện hàng ngày trong khi điều trị và cho tới khi có bằng chứng mọc mảnh ghép trên bệnh nhân ghép tủy. Trên các bệnh nhân khác cũng cần giám sát các thông số huyết học thường xuyên. Bên cạnh đó, cần giám sát các dấu hiệu nhiễm trùng khu trú, nhiễm trùng toàn thân hoặc chảy máu ở bệnh nhân.
Khi dùng busulfan đường uống liều cao (tạo ra nồng độ thuốc trong huyết tương tương tự khi dùng đường tĩnh mạch ở liều khuyến cáo), cần dự phòng co giật bằng các thuốc chống động kinh như benzodiazepin, phenytoin, Acid Valproic hoặc Levetiracetam. Đặc biệt thận trọng ở người có nguy cơ cao như có tiền sử động kinh, chấn thương sọ não, dùng cùng các thuốc khác có nguy cơ gây động kinh.
AUC của thuốc cao (> 1500 micromol.phút) có thể liên quan đến tăng nguy cơ bệnh tắc tĩnh mạch ở gan (HVOD). Bệnh nhân đã từng xạ trị trước đó, hoặc đã hóa trị từ 3 chu kỳ trở lên, hoặc từng ghép tế bào gốc trước đó có nguy cơ HVOD ngay cả ở liều điều trị khuyến cáo.
Loạn sản phế quản phổi kèm xơ hóa phổi là biến chứng nghiêm trọng mặc dù hiếm gặp khi điều trị busulfan kéo dài. Thời gian trung bình khởi phát các dấu hiệu thường là sau 4 năm điều trị (dao động trong khoảng 4 tháng đến 10 năm).
Đã có báo cáo về biểu hiện chèn ép tim thậm chí tử vong ở trẻ em mắc thalassemia dùng busulfan đường uống liều cao phối hợp với cyclophosphamid trong phác đồ điều kiện hóa để ghép tế bào gốc tạo máu. Không có báo cáo tương tự nào với việc dùng đường tiêm truyền.
Busulfan được xem là tác nhân gây ung thư trên người với đủ bằng chứng về mối quan hệ nhân quả của việc dùng thuốc và xuất hiện ung thư thứ phát. Cần giải thích cho bệnh nhân về nguy cơ này.
Người bị Bệnh bạch cầu mạn dòng tủy thường có tăng acid uric huyết hoặc/và niệu, cần phải điều trị trước khi dùng busulfan. Trong quá trình điều trị, tăng acid uric huyết và nguy cơ mắc bệnh thận do acid uric cần được dự phòng đầy đủ (bù đủ nước và dùng alopurinol).
Dù không có nghiên cứu và không có khuyến cáo điều chỉnh liều trên bệnh nhân suy thận, vẫn cần thận trọng khi dùng thuốc cho những bệnh nhân này.
Không có nghiên cứu trên bệnh nhân suy gan, nhưng busulfan được chuyển hóa chủ yếu ở gan, do đó cần thận trọng khi dùng thuốc cho bệnh nhân suy gan, đặc biệt là suy gan nặng.
7 Thời kỳ mang thai
Mặc dù chưa có nghiên cứu trên phụ nữ mang thai, busulfan có thể gây tổn hại cho thai khi dùng cho phụ nữ mang thai dựa trên các dữ liệu về tác dụng gây quái thai của thuốc trên động vật thực nghiệm. Cần có biện pháp tránh thai khi có vợ hoặc chồng đang điều trị busulfan. Nếu dùng thuốc cho phụ nữ mang thai hoặc bệnh nhân mang thai khi đang điều trị bằng thuốc này, cần thông báo cho bệnh nhân các nguy cơ của thuốc đối với thai.
Dimethylacetamid là dung môi trường được dùng để pha thuốc tiêm busulfan, cũng là tác nhân có thể gây tổn hại cho thai khi dùng cho phụ nữ mang thai.
8 Thời kỳ cho con bú
Chưa biết busulfan có bài tiết được vào sữa mẹ không, nhưng do thuốc có thể gây tai biến rất nặng cho trẻ, nên cần cân nhắc tầm quan trọng của thuốc đối với mẹ để quyết định ngừng dùng thuốc hoặc nếu dùng thuốc thì phải ngừng cho con bú.
9 Tác dụng không mong muốn (ADR)
9.1 Dùng truyền tĩnh mạch
9.1.1 Rất thường gặp
Hệ miễn dịch: quá mẫn.
Chuyển hóa: tăng đường huyết, hạ calci, magnesi, Kali và phosphat huyết
Tầm thần: thần kinh, lo lắng, trầm cảm, mất ngủ, đau đầu, chóng mặt.
Tim mạch: nhịp tim nhanh, tăng huyết áp, hạ huyết áp, giãn mạch.
Hô hấp: ho, khó thở, viêm phổi, viêm mũi, chảy máu cam.
Tiêu hóa, đau bụng, khó tiêu, táo bón, khó chịu hậu môn trực tràng.
Gan: gan to, tăng bilirubin huyết, tăng enzym gan, hội chứng tắc nghẽn xoang gan.
Cơ - xương: đau cơ, đau lưng, đau khớp.
Da liễu: phát ban, ngứa.
Thận: tiết niệu, tiểu khó, tiểu ít, tăng creatinin huyết.
Toàn thân: rét run, sốt, đau ngực, phù, đau, tăng cân, tiếng thở bất thường.
9.1.2 Thường gặp
Chuyển hóa: giảm natri huyết.
Tâm thần: trạng thái lú lẫn.
Tim mạch: rối loạn nhịp tim, rung nhĩ, tim to, viêm màng ngoài tim, giảm phân suất tống máu.
Hô hấp: tăng thống khí, suy hô hấp, hen, xẹp phổi, tràn dịch trắng phổi.
Tiêu hóa: nôn ra máu, tắc ruột, viêm thực quản.
Thận, tiết niệu: đái ra máu, suy thận mức độ trung bình.
Toàn thân: tăng urê huyết.
9.1.3 Ít gặp
Tâm-thần kinh: mê sảng, lo lắng, ảo giác, kích động, bệnh não, xuất huyết não.
Tim mạch: ngoại tâm thu thất, tim nhịp chậm, huyết khối động mạch đùi, hội chứng rò rỉ mao mạch.
Tiêu hóa: xuất huyết tiêu hóa.
9.2 Dùng uống
9.2.1 Rất thường gặp
Máu: Suy tủy liên quan đến liều biểu hiện là giảm bạch cầu, giảm tiểu cầu.
Hô hấp: Hội chứng viêm phổi tự phát (khi dùng liều cao: uống 1 mg/kg/lần mỗi 6 giờ trong 4 ngày).
Tiêu hóa: buồn nôn và nôn, viêm miệng, ỉa chảy (khi dùng liều cao).
Gan: bệnh tắc tĩnh mạch gan, vàng da, xơ hóa đường mật kèm theo teo tế bào gan, hoại tử gan, tăng bilirubin huyết (khi dùng liều cao).
Sinh dục và sinh sản: rối loạn buồng trứng, vô kinh và các triệu chứng mãn kinh ở người chưa mãn kinh, suy buồng trứng nặng và dai dẳng bao gồm cả không dậy thì ở trẻ em gái (khi dùng liều cao). Vô sinh, vô tinh trùng và teo tinh hoàn ở bệnh nhân nam.
9.2.2 Thường gặp
Máu: bệnh bạch cầu thứ phát sau hóa trị ung thư.
Tim mạch: chèn ép tim khi dùng liều cao ở bệnh nhi bị thalassemia.
Hô hấp: viêm phổi kẽ sau điều trị dài ngày.
Da; tăng sắc tố da, rụng tóc (khi dùng liều cao).
Thận, tiết niệu: viêm bàng quang xuất huyết (khi dùng liều cao).
9.2.3 Ít gặp
Sinh dục và sinh sản: rối loạn buồng trứng, vô kinh và các triệu chứng mãn kinh ở người chưa mãn kinh.
9.2.4 Hiếm gặp
Máu: thiếu máu bất sản
Thần kinh: co giật (khi dùng liều cao).
Mắt: rối loạn thủy tinh thể và đục thủy tinh thể, mỏng giác mạc.
Tiêu hóa: buồn nôn và nôn, viêm miệng, khô miệng, ỉa chảy.
Gan: vàng da, chức năng gan bất thường, xơ hóa đường mật.
Da: rụng tóc (khi dùng liều bình thường), mày đay, ban da, rối loạn chuyển hóa porphyrin cấp, khô da, da dễ tổn thương.
Tổn thương da do xạ trị tăng lên nếu xạ trị ngay sau khi dùng busulfan liều cao.
9.3 Hướng dẫn cách xử trí ADR
Nếu có dấu hiệu đầu tiên của sự giảm bất thường nhanh hoặc mạnh các thành phần trong máu, phải tạm thời ngừng thuốc. Sự phục hồi sau ngừng thuốc thường chậm hơn so với các thuốc alkyl hóa khác, có thể kéo dài 1 tháng đến 2 năm. Phải xét nghiệm, đếm tế bào máu thường xuyên. Điều trị hỗ trợ như truyền tiểu cầu, hồng cầu hoặc sử dụng thuốc kích bạch cầu nếu cần thiết. Phải dự phòng và điều trị nhiễm khuẩn trong các giai đoạn giảm bạch cầu.
Nếu bệnh nhân có suy tủy kéo dài, cần ghép tế bào gốc tạo máu để ngăn ngừa tử vong.
Để tránh bệnh tắc tĩnh mạch gan, đe dọa đến tính mạng người bệnh trong phác đồ điều trị trước khi ghép tế bào gốc tạo máu, cần xét nghiệm phosphatase kiềm, bilirubin, AST, ALT khi dùng busulfan và xét nghiệm hàng ngày từ khi ghép cho đến ngày thứ 28 để phát hiện sớm độc với gan.
Khi thấy có biểu hiện bệnh thận do acid uric, sỏi thận, suy thận cấp, cần bù đủ dịch, kiềm hóa nước tiểu và dùng chất ức chế xanthin oxidase như alopurinol.
Khi có độc tính trên phổi, phải ngừng thuốc ngay. Có ít thông tin cho thấy corticosteroid có thể hiệu quả.
Một số độc tính như nôn, buồn nôn, tiêu chảy, loét miệng khi dùng thuốc đường uống có thể giảm bớt khi chia nhỏ liều dùng.
10 Liều lượng và cách dùng
10.1 Cách dùng
Khi sử dụng thuốc, cần có sự giám sát của thầy thuốc chuyên khoa có kinh nghiệm.
Thuốc được dùng theo đường uống và tiêm truyền tĩnh mạch. Khi dùng đường uống, không bẻ nghiền viên thuốc, tránh làm hỏng lớp bao bên ngoài. Khi dùng đường tĩnh mạch, không được tiêm tĩnh mạch trực tiếp dung dịch thuốc busulfan trong lọ, mà phải pha loãng để truyền tĩnh mạch.
Dung dịch busulfan phải được pha loãng để truyền qua một ống thông tĩnh mạch trung tâm.
Thuốc được truyền trong vòng 2 hoặc 3 giờ, tùy thuộc vào loại phác đồ. Nếu thể tích truyền nhỏ, nên sử dụng bơm truyền có điều khiển tốc độ để truyền thuốc trong 2 giờ. Trước và sau mỗi lần truyền dung dịch busulfan, phải truyền khoảng 5 ml dung dịch tiêm Natri clorid 0,9% hoặc Glucose 5% để đảm bảo đúng lượng thuốc được đưa vào cơ thể và đúng tốc độ truyền.
Pha chế dung dịch busulfan tiêm truyền: Dùng dung dịch tiêm natri clorid 0,9% hoặc glucose 5% để pha loãng busulfan đến nồng độ xấp xỉ 0,5 mg/ml (dùng thể tích dung môi gấp 10 lần thể tích dung dịch thuốc). Phải bơm dung dịch thuốc vào dung môi để pha loãng, không được bơm dung môi vào dung dịch thuốc. Dịch truyền busulfan đã pha loãng phải được đảm bảo trộn đều thuốc. Quy trình pha chế thuốc phải tuân thủ chặt kẽ các kỹ thuật vô trùng. Dung dịch busulfan và các dung dịch thuốc đã pha loãng phải luôn luôn được kiểm tra bằng mắt thường, nếu có kết tủa, vẩn đục hoặc đổi màu thì phải vứt bỏ.
Thuốc tiêm busulfan tương kỵ với polycarbonat do đó không sử dụng các thiết bị tiêm truyền (như xylanh, kim lọc, ống luồn tĩnh mạch...) chứa polycarbonat.
Khi dùng busulfan đường tĩnh mạch, bệnh nhân cần được dùng các thuốc dự phòng. Dự phòng co giật trước liều busulfan đầu tiên 12 tiếng và dùng đến sau liều cuối cùng 24 tiếng. Trong các thử nghiệm, phác đồ dự phòng co giật là phenytoin hoặc benzodiazepin. Dự phòng nôn/buồn nôn trước và trong khi dùng busulfan dựa vào các khuyến cáo về dự phòng nôn/buồn nôn do hóa trị tại cơ sở.
10.2 Liều dùng
10.2.1 Phối hợp với cyclophosphamid hoặc melphalan trong phác đồ điều kiện hóa trước khi ghép tế bào gốc tạo máu
Người lớn: Liều lượng cho mỗi lần là 0,8 mg/kg cân nặng lý tưởng hoặc cân nặng thực của cơ thể (dùng cân nặng nào thấp hơn), truyền tĩnh mạch trong 2 giờ, dùng mỗi 6 giờ trong 4 ngày liên tiếp (tổng cộng là 16 lần). Hoặc uống busulfan 1 mg/kg mỗi 6 giờ trong 4 ngày liên tiếp. Cyclophosphamid được dùng ít nhất 24 giờ sau lần dùng thứ 16 của busulfan, trong 2 ngày tiếp theo, với liều 60 mg/kg/ngày, truyền tĩnh mạch trong 1 giờ.
Trẻ em (từ 0 - 17 tuổi): Liều dùng đường uống busulfan là 30-37,5 mg/kg mỗi 6 giờ, trong 4 ngày, và phối hợp với cyclophosphamid tương tự ở người lớn. Liều dùng busulfan đường tĩnh mạch cho mỗi lần dùng được tính theo bảng dưới đây. Thuốc được truyền tĩnh mạch trong 2 giờ, dùng mỗi 6 giờ trong 4 ngày liên tiếp (tổng cộng là 16 lần). Sau khi dùng busulfan đường tĩnh mạch, dùng tiếp cyclophosphamid chia làm 4 lần, với liều 50 mg/kg/lần, hoặc một dùng melphalan với liều 140 mg/m2. Thuốc trong phác đồ phối hợp được dùng sau liều cuối của busulfan ít nhất 24 giờ.
Cân nặng thực của trẻ (kg) | Liều lượng busulfan cho mỗi lần dùng (mg/kg) |
|---|---|
< 9 | 1,0 |
9 đến <16 | 1,2 |
16 đến 23 | 1,1 |
Trên 23 đến 34 | 0,95 |
Trên 34 | 0,8 |
Khi dùng với liều khuyến cáo trong bảng trên, có khoảng 70 - 90% trẻ em từ 9 kg trở lên có thể đạt được AUC mục tiêu (900 - 1 500 micromol/lít.phút). 60% trẻ em dưới 9 kg đạt mức AUC mục tiêu. Do vậy nên giám sát nồng độ thuốc trong máu ở trẻ em đặc biệt là trẻ nhỏ và trẻ sơ sinh để điều chỉnh liều phù hợp. Liều hiệu chỉnh được tính bằng liều thực tế nhân với tỉ lệ giữa AUC mục tiêu và AUC thực tế.
Lưu ý: Việc tính toán AUC thực tế cần dựa vào ít nhất 3 mẫu máu tại các thời điểm: ngay khi kết thúc truyền tĩnh mạch (sau khi bắt đầu truyền 2 giờ), sau khi bắt đầu truyền 4 giờ và 6 giờ (ngay trước khi truyền liều tiếp theo). Số mẫu máu ít hơn 3 có thể tính sai AUC. Khi lấy máu cần chú ý tránh tạp nhiễm với thuốc đang truyền, tốt nhất lấy máu ở tĩnh mạch ngoại vi. Máu phải được lấy 1 - 3 ml vào các ống nghiệm Vacutainer (ống nghiệm chân không) tráng Heparin, và bảo quản ngay trong đá ướt. Mẫu máu nên được ly tâm ở 4 C ngay trong vòng 1 giờ. Huyết tương được bảo quản đông lạnh trước khi xác định nồng độ busulfan.
10.2.2 Phối hợp với fludarabin trong phác đồ điều kiện hóa trước khi ghép tế bào gốc tạo máu
Người lớn: Truyền 1 lần/ngày fludarabin 30 mg/m2 trong 5 ngày liên tiếp hoặc 40 mg/m2 trong 4 ngày liên tiếp. Ngay sau truyền fludarabin, busulfan được dùng với liều 3,2 mg/kg truyền trong 3 giờ, 1 lần mỗi ngày trong 2 hoặc 3 ngày.
Trẻ em: Chưa xác định được hiệu quả và an toàn của fludarabin trên trẻ em.
10.2.3 Điều trị giảm nhẹ các bệnh bạch cầu tủy bào mạn tính
Giai đoạn tấn công (điều trị cảm ứng để đạt trạng thái lui bệnh): Liều khởi đầu cho cả người lớn và trẻ em là 0,06 mg/kg/ngày (tối đa 4 mg), uống 1 lần/ngày. Bạch cầu thường không giảm và thậm chí tăng trong vòng 10 - 15 ngày đầu điều trị, nhưng không phải là dấu hiệu của kháng thuốc. Chỉ tăng liều nếu sau 3 tuần không đạt được đáp ứng đầy đủ. Liều dùng cho người lớn trong giai đoạn này thường từ 4 - 8 mg/ngày. Ngừng thuốc khi bạch cầu trong khoảng 15 - 25 × 10/lít, do sau khi ngừng thuốc bạch cầu tiếp tục giảm trong 2 tuần đến 1 tháng. Bạch cầu trong ngưỡng bình thường sau khoảng 12 - 20 tuần điều trị. Cần giám sát các thông số huyết học ít nhất là hàng tuần.
Giai đoạn duy trì: Giám sát các thông số huyết học hàng tháng. Khi bạch cầu trên 50 × 10/lít hoặc xuất hiện các triệu chứng bệnh, cần dùng lại thuốc với liều trong giai đoạn tấn công. Nếu trạng thái lui bệnh ngắn hơn 3 tháng, nên dùng thuốc duy trì để đạt được mục tiêu duy trì bạch cầu trong khoảng 10 - 15 × 10/lít và ngăn tái phát sớm. Liều duy trì trung bình thường là uống 0,5 - 2 mg/ngày, nhưng cũng có bệnh nhân duy trì được ở liều thấp hơn. Khi liều dùng hàng ngày thấp hơn hàm lượng của 1 viên thuốc, cho bệnh nhân uống nguyên viên và dùng cách ngày (cách 1 ngày hoặc nhiều hơn 1 ngày).
10.2.4 Bệnh đa hồng cầu
Liều thông thường là uống 4 - 6 mg/ngày, trong 4 - 6 tuần. Có thể điều trị thêm các đợt khác nếu tái phát, hoặc điều trị duy trì với liều một nửa liều ban đầu. Nếu bệnh được kiểm soát chủ yếu bằng rút máu, chỉ cần các đợt điều trị ngắn bằng busulfan để kiểm soát tiểu cầu.
10.2.5 Xơ hóa tủy
Liều ban đầu thường là uống 2 - 4 mg/ngày và giám sát chặt thông số huyết học vì tình trạng tủy xương rất nhạy cảm.
10.2.6 Tăng tiểu cầu nguyên phát
Liều thông thường là uống 2 - 4 mg/ngày và ngừng điều trị khi bạch cầu dưới 5 × 10/lít hoặc tiểu cầu dưới 500 × 10/lít.
Bệnh nhân béo phì: Liều dùng được tính toán dựa trên cân nặng lý tưởng điều chỉnh (Adjusted ideal body weight-AIBW). Không khuyến cáo dùng thuốc trên trẻ em béo phì BMI trên 30 kg/m. Cân nặng lý tưởng (Ideal body weight-IBW) và AIBW được tính theo công thức như sau:
IBW (kg), nam giới = 50 + 0,91 (chiều cao đo bằng cm - 152).
IBW (kg), nữ giới = 45 + 0,91 (chiều cao đo bằng cm - 152).
AIBW = IBW + 0,25 × (Cân nặng thực (kg) - IBW).
Người suy thận: Không chỉnh liều nhưng cần dùng thận trọng. Người suy gan: Chưa có nghiên cứu, cần dùng thận trọng.
11 Tương tác thuốc
Không nên tiêm vắc xin sống khi đang điều trị bằng busulfan do vắc xin sống có nguy cơ nhiễm trùng cho bệnh nhân suy giảm miễn dịch.
Dùng cùng các thuốc gây độc tinh trên phổi có thể làm nặng thêm độc tính này.
Dùng cùng các thuốc gây độc tính trên tủy xương có thể làm nặng thêm các độc tính này.
Cyclophosphamid dùng sau liều cuối cùng busulfan trên 24 giờ có tỉ lệ tắc mạch gan ít hơn.
Độc tính với gan, giãn tĩnh mạch thực quản, tăng áp lực tĩnh mạch cửa khi dùng phối hợp busulfan và thioguanin kéo dài.
Thuốc làm giảm thanh thải busulfan:
Itraconazol làm giảm độ thanh thải của busulfan khoảng 25%, dẫn đến tăng nồng độ busulfan trong máu.
Metronidazol làm giảm thanh thải của busulfan mạnh hơn và làm tăng độc tính của busulfan.
Fluconazol không ảnh hưởng thanh thải của busulfan. Độ thanh thải của busulfan cũng giảm khi dùng cùng Deferasirox.
Cần ngừng thuốc tạo chelat với Sắt trước khi dùng busulfan.
Paracetamol làm giảm nồng độ glutathion trong tế bào và trong máu, do đó có thể giảm thanh thải busulfan khi dùng đồng thời.
Thuốc làm tăng thanh thải busulfan:
Phenytoin làm tăng độ thanh thải của busulfan khoảng 15% hoặc hơn, do gây cảm ứng enzym glutathion-S-transaminase (GST). Vì dược động học của busulfan được nghiên cứu trong điều kiện phối hợp với phenytoin, do đó độ thanh thải của busulfan ở liều khuyến cáo có thể thấp hơn (AUC cao hơn) khi bệnh nhân không dự phòng bằng phenytoin.
12 Tương kỵ
Do thiếu các nghiên cứu về tương kỵ của busulfan, nên không được trộn hoặc truyền dung dịch busulfan với các dung dịch khác, nếu không biết rõ là có tương hợp.
Không được dùng bơm tiêm bằng polycarbonat để pha thuốc hoặc để truyền thuốc.
13 Quá liều và xử trí
13.1 Triệu chứng
Tác dụng độc chủ yếu của busulfan là trên tủy xương, nhưng cũng ảnh hưởng đến cả hệ thần kinh trung ương, gan, phổi, tiêu hóa. Đã có báo cáo về sự sống sót của một bệnh nhân 4 tuổi nặng 18 kg sau khi uống liều đơn 140 mg. Một trẻ 2 tuổi vô tình dùng busulfan nhiều hơn bình thường với liều 2,1 mg/kg và tổng liều 23,3 mg/kg, trước khi ghép tủy xương theo kế hoạch và không để lại di chứng. Liều cấp 2,4 g gây tử vong trên một trẻ 10 tuổi.
13.2 Xử trí
Chưa có thuốc giải độc đặc hiệu khi bị ngộ độc busulfan. Nếu xảy ra quá liều, phải theo dõi chặt chẽ về huyết học và thực hiện các biện pháp điều trị hỗ trợ tích cực. Nếu uống quá liều vừa mới xảy ra, cần gây nôn hoặc rửa dạ dày. Nếu người bệnh hôn mê hoặc co giật, không có phản xạ nôn, có thể rửa dạ dày nhưng phải đặt ống nội khí quản để tránh hít các chất trong dạ dày vào phổi. Cho uống than hoạt sau khi đã gây nôn và rửa dạ dày.
Có thể thẩm tách máu khi dùng quá liều busulfan do có một báo cáo cho thấy busulfan có thể bị thẩm tách. Ngoài ra, có thể dùng glutathion để liên hợp với busulfan tạo ra chất chuyển hóa ít độc.
Cập nhật lần cuối: 2021
14 Tài liệu tham khảo
1. Dược thư quốc gia Việt Nam, lần xuất bản thứ ba - Đây là phiên bản mới nhất của Dược thư Việt Nam do Bộ Y tế ban hành Quyết định số 3445/QĐ-BYT ngày 23 tháng 12 năm 2022. Trang 333-336