Xử trí các biến chứng cơ học của nhồi máu cơ tim cấp

Nguồn: PHÁC ĐỒ ĐIỀU TRỊ 2025 - VIỆN TIM TP.HCM
Xem bản gốc tại: Phác đồ 36 Xử trí các biến chứng cơ học của nhồi máu cơ tim cấp
1 ĐẠI CƯƠNG
Biến chứng cơ học có thể xảy ra trong vài ngày đầu sau nhồi máu cơ tim (NMCT) cấp ST chênh lên. Biến chứng cơ học đe dọa tính mạng nên cần được phát hiện và xử trí sớm. Các triệu chứng như: tụt huyết áp đột ngột, đau ngực tái phát, âm thổi tim mới xuất hiện, sung huyết phổi, tĩnh mạch cổ nổi cần được nghi ngờ là do biến chứng cơ học, khi đó cần siêu âm tim ngay để phát hiện. Biến chứng cơ học sau NMCT cấp gồm thủng thành tự do, thủng vách liên thất và hở van 2 lá cấp do đứt cơ nhú. Phình vách thất cũng có thể được xem như biến chứng cơ học sau NMCT cấp.
2 THỦNG THÀNH THẤT
Thủng thành thất thường xảy ra ở tâm thất hay tâm nhĩ, nhưng thường gặp thành tự do thất trái. Có 4 thể: cấp, bán cấp, không hoàn toàn và phình giả.
2.1 Thủng cấp hay vỡ toạc
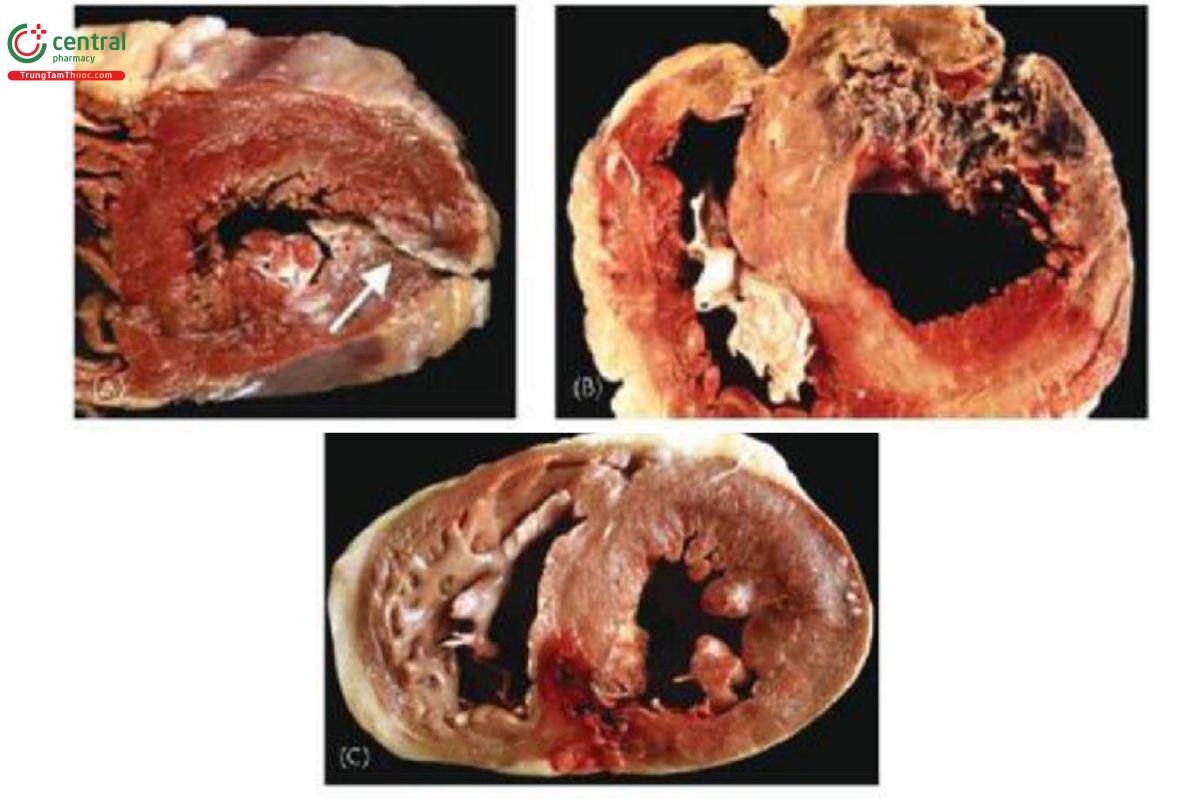
Thể thường gặp nhất, biến chứng rất nặng với xuất huyết lớn, đột ngột vào khoang màng ngoài tim, chèn ép tim cấp, phân ly điện cơ và tử vong trong vài phút. Tổn thương là vết rách bị xé toạc ở thành cơ tim (Hình 1A). Chẩn đoán bằng siêu âm tim tại giường.
2.2 Thủng bán cấp hay thủng tim được bít
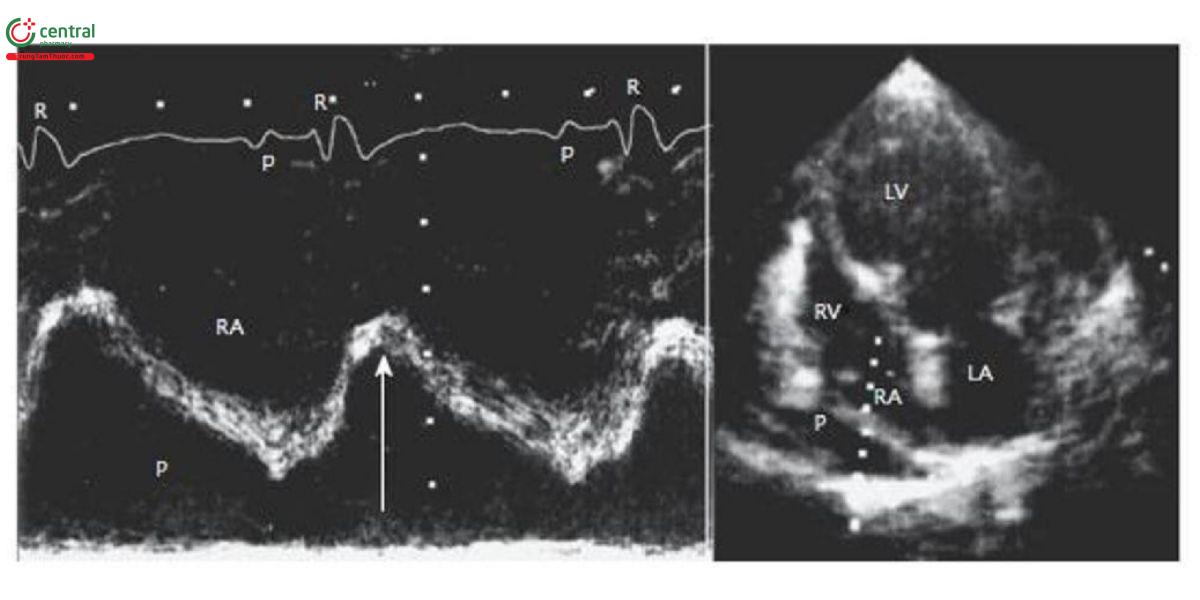
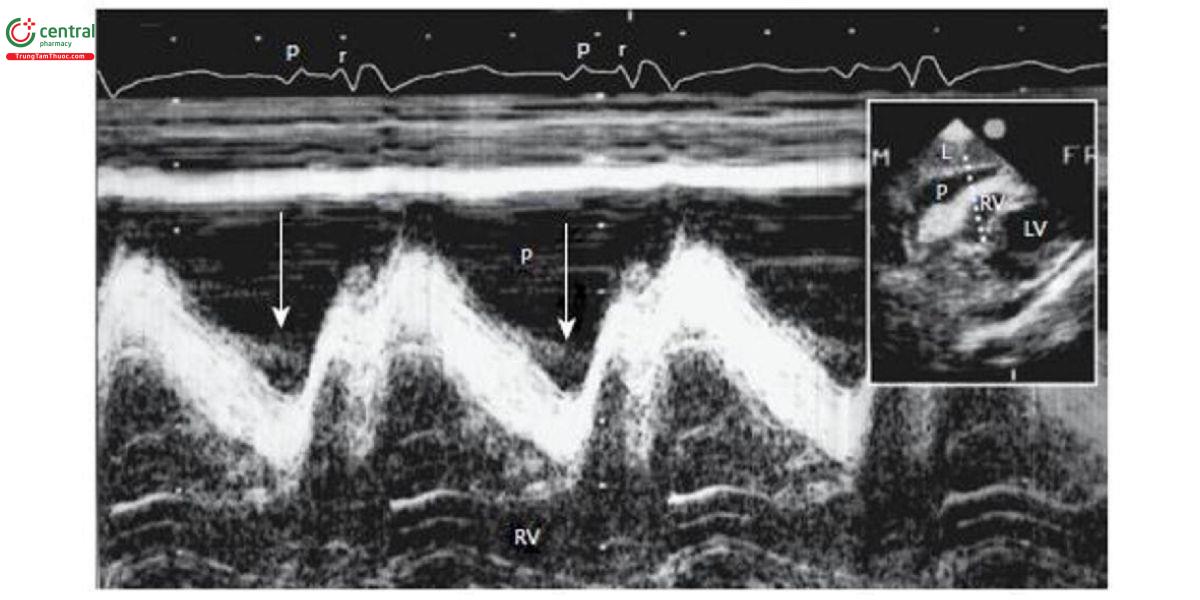
Chiếm tỉ lệ khoảng 20%, thường tiến triển, bóc tách chậm cơ tim, xuất huyết trong khoang màng ngoài tim được bít bởi màng ngoài tim hay huyết khối trong cơ tim (Hình 1B). Bệnh nhân có thể sống vài giờ cho đến khi xuất huyết ồ ạt. Biểu hiện là tụt huyết áp và tràn dịch màng tim. Siêu âm tim có thể thấy chèn ép nhĩ phải (Hình 2), thất phải (Hình 3), đảo ngược đường cong vách liên nhĩ. Tuy nhiên, đây là dấu hiệu gián tiếp có thể dương tính giả. Chọc rò màng ngoài tim có thể giúp chẩn đoán khi có máu trong màng tim nhưng cũng có thể dương tính giả do chạm thương hay do biển chứng rò động mạch vành (ĐMV) sau can thiệp ĐMV qua da.
Điều trị: chọc dò màng tim nên làm ở bệnh nhân tụt huyết áp nặng, nhưng không trì hoãn phẫu thuật. Cưa xương ức đường giữa là cách tiếp cận tốt nhất khi phẫu thuật vì đường mổ dưới sườn và việc giải áp nhanh chèn ép tim có thể làm chảy máu nhiều hơn rất khó cầm. Cắt bỏ vùng cơ tim bị nhồi máu khi vùng hoại tử lan rộng, có thể sử dụng miếng vá Teflon phủ trên bề mặt chỗ thủng. Kỹ thuật ít phải khâu nhất là dùng keo sinh học nếu không chảy máu tiến triển. Nếu có chảy máu tiến triển trong lúc phẫu thuật cần sử dụng tuần hoàn ngoài cơ thể.
2.3 Phình giả
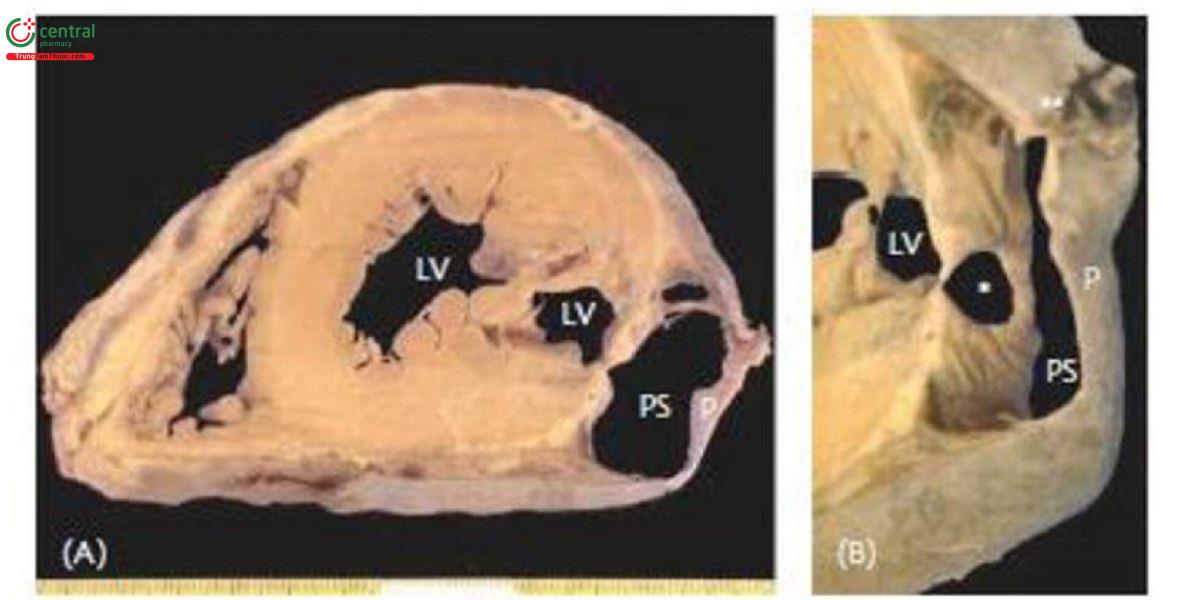
Phình giả là một khoang tạo nên bởi màng ngoài tim và huyết khối (Hình 4) và bệnh nhân có thể sống hàng tháng đến hàng năm. Mặc dù tình trạng ổn định nhưng cũng xem xét chỉ định phẫu thuật vì nguy cơ vỡ. Nên đánh giá nguy cơ thuyên tắc và suy tim.
2.4 Thủng không hoàn toàn
Chiếm 5%, không có sự thông thương trực tiếp với khoang màng ngoài tim (Hình 1C).
3 HỞ VAN 2 LÁ CẤP
Cơ chế hở van 2 lá do thiếu máu cục bộ gồm: (1) đứt cơ nhú một phần hoặc hoàn toàn gây hở van 2 lá nặng, (2) rối loạn chức năng cơ nhú do thiếu máu cục bộ, (3) lệch vị trí cơ nhú do phình thất hay loạn động thành tâm thất và (4) giãn vòng van thứ phát do giãn thất trái.
3.1 Đứt cơ nhú
Mặc dù hoại tử cơ nhú thường gặp, tỉ lệ đứt cơ nhú rất thấp trong NMCT, gần như không gặp trong NMCT thất phải. Tỉ lệ < 0,1% ở bệnh nhân NMCT nhập viện. Cơ nhú sau giữa chỉ nhận máu nuôi từ ĐMV liên thất sau chiếm 30% trường hợp và dễ đứt hơn cơ nhú trước bên nhận máu từ cả ĐMV liên thất trước và ĐMV mũ (Hình 5). Hở van 2 lá cấp gây tăng áp lực nhĩ trái, phù phổi và sốc tim. Âm thổi tâm thu có thể nghe ở cạnh xương ức hay mỏm ngoại trừ trường hợp hở van quá nặng hay sốc tim. X-quang phổi cho thấy hình ảnh phù phổi cấp. Cơ nhú đứt ở thân có thể gây tử vong trong vài phút đến vài giờ nếu không phẫu thuật. Tỉ lệ tử vong nếu không phẫu thuật là 80%.
Chẩn đoán và đánh giá độ nặng bằng siêu âm tim qua thành ngực, có thể bổ sung bằng siêu âm tim qua thực quản.
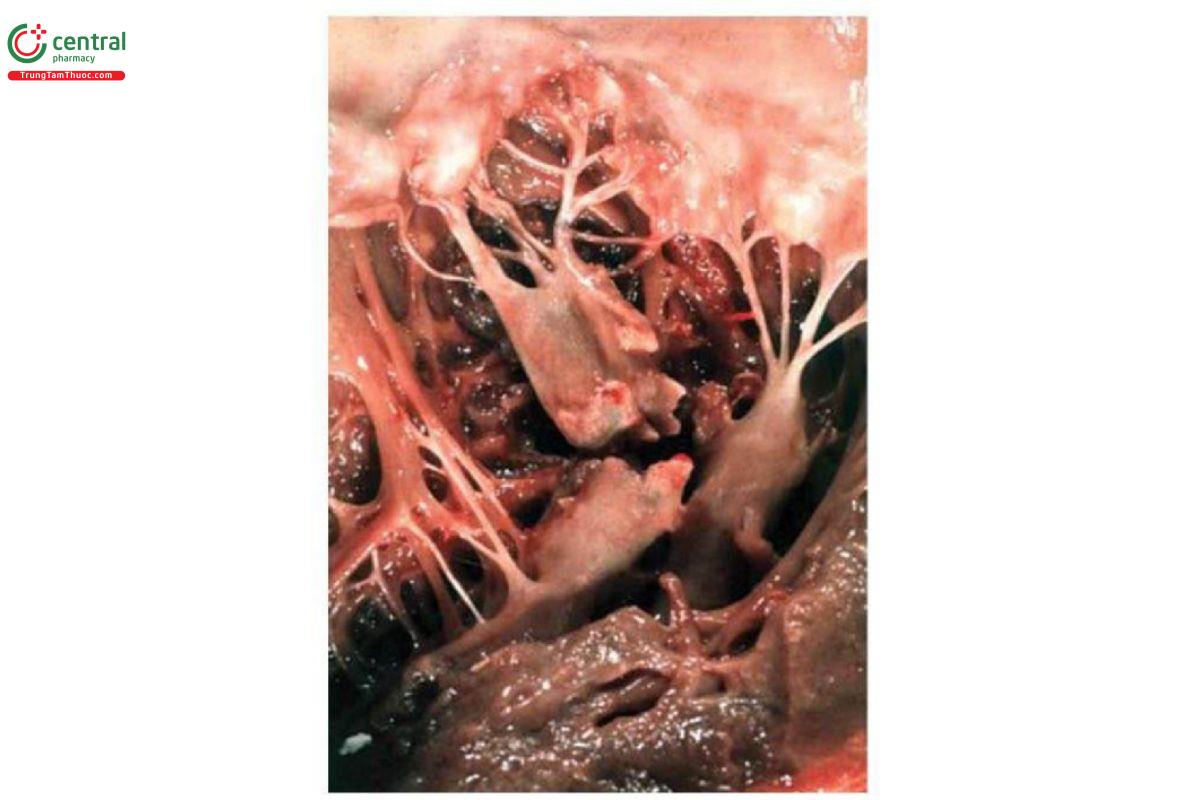
Điều trị: bệnh nhân đứt cơ nhú thường có vùng nhồi máu nhỏ, không ảnh hưởng vùng đáy thất trái do đó có thể phẫu thuật thay van nhân tạo ngay cả trong giai đoạn cấp. Một số ít trường hợp có thể sửa van. Kết quả phẫu thuật thường khả quan. Điều trị nội khoa giảm phù phổi trong khi chờ phẫu thuật với lợi tiểu và thuốc giãn mạch. Nếu bệnh nhân sốc tim cần dùng thuốc tăng co bóp, thở máy, bóng đối xung trong động mạch chủ. Can thiệp ĐMV được khuyến cáo nếu có thể để tái thông vùng nhồi máu.
3.2 Hở van 2 lá cấu trúc
Hở van 2 lá có thể do giảm co hay co không đồng bộ cơ nhú trong thì tâm thu do hoại tử cơ nhú chưa đứt, tuy nhiên cũng có thể xảy ra trong cơn thiếu máu cục bộ nặng. Cũng có thể do nhồi máu vùng cơ tim bên dưới chỗ cơ nhú bám vào làm ảnh hưởng đến hoạt động của bộ máy van. Một cơ chế khác là do giãn thất trái gây giãn vòng van. Biểu hiện lâm sàng có thể từ nặng đến nhẹ, đôi khi có thể gây phù phổi.
Điều trị: tùy triệu chứng lâm sàng, độ nặng hở van và liên quan cơn thiếu máu cục bộ thoáng qua, tái thông ĐMV qua da hay phẫu thuật, sửa van 2 lá hay thay van nhân tạo có thể cần thiết. Hở van 2 lá do nguyên nhân thiếu máu cục bộ thường phục hồi sau khi tái thông ĐMV. Yếu tố nguy cơ phẫu thuật chính là suy thận và phân suất tống máu thất trái giảm.
3.3 Hở van 2 lá nhẹ đến trung bình do thiếu máu cục bộ
Thường là hậu quả của bệnh thất trái. Bệnh nhân thường là nữ cao tuổi, có tiền sử tăng huyết áp, đái tháo đường, Killip cao và bệnh nhiều nhánh. Hở van 2 lá liên quan với giãn vòng van sau NMCT thành trước, do sự cứng và lệch vị trí các lá van, hậu quả của phình thất hay hoại tử, đứt cơ nhú. Một số trường hợp xuất hiện sau xuất viện do hiện tượng tái định dạng thất trái.
Bệnh nhân thường không có triệu chứng lâm sàng, mức độ nặng liên quan với rối loạn chức năng thất trái. Trong hở van 2 lá do thiếu máu cục bộ âm thổi thường nhỏ và ít liên quan với độ nặng.
Điều trị: thuốc ức chế men chuyển và chẹn thụ thể angiotensin giảm hậu tải thất trái và hạn chế tái định dạng thất trái, do đó có lợi đối với bệnh nhân hở van 2 lá do thiếu máu cục bộ, tuy nhiên hiệu quả lâu dài chưa rõ. Chẹn bêta có thể làm giảm hở van 2 lá do giảm thiếu máu cục bộ và tái định dạng. Cách điều trị tốt nhất là tái thông ĐMV sớm.
Chống chỉ định phẫu thuật van 2 lá nếu có suy chức năng thất trái nặng. Thay van hay sửa van với tạo hình vòng van 2 lá là kỹ thuật cổ điển tuy nhiên kết quả chưa rõ ràng và tỉ lệ tái phát cao.
4 THỦNG VÁCH LIÊN THẤT
Tỉ lệ khoảng 0,26% ở bệnh nhân hội chứng mạch vành cấp. Tần suất giảm dần từ khi liệu pháp tái thông được sử dụng rộng rãi.
Thủng vách liên thất có thể đơn giản hay phức tạp. Thủng đơn giản nếu lỗ thông ở vị trí ngang nhau ở 2 bên vách liên thất, phức tạp khi có đường rò trong vách liên thất. Thủng vách liên thất trên bệnh nhân NMCT thành trước thường ở mỏm và đơn giản. Thủng ở vị trí đáy sau dưới vách liên thất thường gặp NMCT thành dưới. Thủng ở vị trí sau vách liên thất liên quan thành tự do sau thất trái và gây chèn ép tim.
Chẩn đoán thường đơn giản, bệnh nhân đột ngột khó thở, đau ngực tái phát, tụt huyết áp. Khám có thể nghe âm thổi dạng tràn, rung miu 50% trường hợp, nghe rõ ở vị trí giữa tim. Siêu âm tim giúp chẩn đoán, ca-tê-te Swan-Ganz giúp đánh giá lưu lượng shunt trái-phải. Bệnh nhân có thể tử vong trong vòng vài ngày đến vài tuần.
Điều trị: ổn định huyết động bằng thuốc giãn mạch, tăng co bóp, bóng bơm đối xung trong động mạch chủ. Trì hoãn phẫu thuật có thể giúp định hình vị trílỗ thông tốt hơn và phân biệt vùng hoại tử với mô còn sống. Tuy nhiên, phẫu thuật nên tiến hành ngay khi tình trạng lâm sàng bắt đầu diễn tiến xấu chứ không chờ có bằng chứng suy tim rõ. Có thể xem xét hỗ trợ tuần hoàn cơ học bằng ECMO để chờ tổn thương ổn định cho phẫu thuật.
Xem xét đóng lỗ thông qua đường ống thông nếu phẫu thuật có nguy cơ quá cao.
5 PHÌNH THẤT
5.1 Phình thật
Phình thật khi có giãn một vùng thành tâm thất trong kỳ tâm thu và tâm trương. Vách túi phình bao gồm tất cả các lớp cơ tim, bao gồm cả cơ tim hoại tử và vùng sợi hóa. Thường xuất hiện trong NMCT xuyên thành, ở vị trí mỏm tim (90%) và xuất hiện trong những ngày đầu tiên. Siêu âm cho thấy cơ tim mỏng, túi phình cản âm biến dạng trong kỳ tâm thu và tâm trương. Phình thật liên quan với huyết khối thành thất, loạn nhịp và tiên lượng xấu.
Điều trị: có thể phẫu thuật sửa chữa với nguy cơ có thể chấp nhận được, tuy nhiên không có nhiều nghiên cứu.
5.2 Phình chức năng
Do giãn một vùng cơ tim và phình xuất hiện trong kỳ tâm thu. Có thể tiến triển thành phình thật. Không có điều trị đặc hiệu ngoài điều trị chống tái định dạng thất trái như tái thông ĐMV, dùng thuốc ức chế men chuyển hoặc chẹn thụ thể angiotensin.
6 TÀI LIỆU THAM KHẢO
1. José L, Esteban L de S. Mechanical complications of myocardial infarction. Marco T, Pascal V et al. The ESC textbook of Intensive and Acute Cardiovascular Care, 2nd edition. Oxford University, 2015:398-408.
2. Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J, https://doi.org/10.1093/eurheartj/ehad191.

