Cập nhật hướng dẫn chẩn đoán và điều trị viêm mũi dị ứng ở trẻ em - AAP 2023

Tải bản gốc của tài liệu tại đây
Tải PDF bản dịch tại đây
Dịch bởi bác sĩ Lê Duyên
1 Đặt vấn đề
Bệnh viêm mũi dị ứng (AR) ở trẻ em ngày càng phổ biến cùng với nhiều bệnh lý đi kèm. Vì AR là một bệnh mãn tính phổ biến ở trẻ em nên các bác sĩ nhi khoa cần nhận thức được tác động tiêu cực đáng kể đến chất lượng cuộc sống và các kết quả kém liên quan đến sức khỏe khi AR không được điều trị. Điều trị bằng thuốc bao gồm thuốc kháng histamine thế hệ hai không gây buồn ngủ và thuốc bôi tại chỗ. Bệnh nhân mắc bệnh từ trung bình đến nặng, có triệu chứng kháng trị hoặc bệnh đi kèm nên được chuyển đến bác sĩ chuyên khoa dị ứng để kiểm tra và quản lý dị ứng, bao gồm liệu pháp miễn dịch và liệu pháp sinh học khi được chỉ định.
2 Mục tiêu
- Giải thích rằng viêm mũi dị ứng (AR) là một tình trạng bệnh lý đi kèm với nhiều bệnh lý ở trẻ em, đặc biệt là hen suyễn nhưng cũng có cả chứng ngưng thở khi ngủ do tắc nghẽn cần can thiệp phẫu thuật, viêm kết mạc dị ứng, viêm da dị ứng, viêm xoang, viêm tai giữa tràn dịch và hội chứng dị ứng miệng.
- Giải thích rằng AR không được điều trị ở trẻ em có liên quan đến việc giảm chất lượng cuộc sống và tăng chi phí chăm sóc sức khỏe.
- Giải thích rằng cả chất gây dị ứng theo mùa và chất gây dị ứng lâu năm đều góp phần gây ra AR và việc xác định chất gây dị ứng gây ra thông qua xét nghiệm, giới thiệu hoặc bệnh sử là rất quan trọng để giảm phơi nhiễm lặp lại.
- Xác định sự đa dạng của các lựa chọn điều trị bằng thuốc cho AR và áp dụng biện pháp quản lý thích hợp đồng thời nhận ra rằng thuốc kháng histamine thế hệ đầu tiên không được khuyến khích.
- Mô tả lợi ích của liệu pháp miễn dịch đối với chất gây dị ứng.
3 Tóm tắt
Bệnh nhân có tiền sử viêm mũi dị ứng (AR) nên được xét nghiệm chất gây dị ứng trong không khí, xét nghiệm lẩy da hoặc xét nghiệm globulin miễn dịch đặc hiệu trong huyết thanh E, để xác nhận chẩn đoán AR. (Dựa trên hướng dẫn thực hành) (12)
Việc điều trị AR thích hợp sẽ cải thiện chất lượng cuộc sống và kiểm soát bệnh đi kèm như hen suyễn. (26) Việc quản lý yêu cầu điều trị phù hợp với lứa tuổi và theo dõi liên tục để kiểm soát bệnh và phơi nhiễm với chất gây dị ứng có liên quan. (Dựa trên bằng chứng mức độ trung bình
Thuốc đối kháng thụ thể leukotriene montelukast không được khuyến cáo là liệu pháp đầu tiên cho AR hoặc như một liệu pháp bổ sung cho AR do thiếu bằng chứng về hiệu quả và hồ sơ an toàn với các biến cố tâm thần kinh nghiêm trọng có thể xảy ra. (12) Montelukast có thể được thử nghiệm cho những bệnh nhân mắc bệnh kèm theo, chẳng hạn như hen suyễn, trong đó montelukast được chấp thuận. (Dựa trên hướng dẫn thực hành)
Thuốc kháng histamine đường uống thế hệ thứ nhất không được khuyến cáo để điều trị AR. (Dựa trên hướng dẫn thực hành và bằng chứng mạnh) (12))
Thuốc kháng histamine dạng xịt mũi nên được sử dụng như phương pháp điều trị ban đầu đối với AR ngắt quãng ở trẻ trên 6 tuổi, và trong một số trường hợp ở trẻ nhỏ, corticosteroid dạng xịt mũi, một số loại được chấp thuận cho trẻ từ 2 tuổi trở lên, là liệu pháp đơn trị liệu được ưu tiên cho AR dai dẳng. (Dựa trên hướng dẫn thực hành) (12)
Corticosteroid đường uống chỉ nên được xem xét đối với viêm mũi dị ứng nặng, dai dẳng hoặc viêm mũi dị ứng. Các đợt điều trị bằng corticosteroid đường uống nên ngắn (5-7 ngày) và nên tránh các đợt điều trị lặp lại. (12) Không bao giờ nên tiêm steroid cho AR. (Dựa trên hướng dẫn thực hành)
Liệu pháp miễn dịch cho AR có thể ngăn ngừa sự nhạy cảm với chất gây dị ứng trong không khí trong tương lai ở những bệnh nhân đơn mẫn cảm và có thể ngăn ngừa sự phát triển của bệnh hen suyễn trong tương lai. (Dựa trên bằng chứng hạn chế) (98)(99)(100)
Liệu pháp miễn dịch dị ứng nên được cung cấp cho những bệnh nhân mắc AR và có bằng chứng về globulin miễn dịch đặc hiệu với chất gây dị ứng E, những người không thể tránh tiếp xúc với chất gây dị ứng, bệnh được kiểm soát kém bằng liệu pháp dược lý, những người mắc bệnh đi kèm như hen suyễn hoặc những người thích liệu pháp miễn dịch hơn liệu pháp dược lý. (Dựa trên hướng dẫn thực hành) (12)
4 Tổng quan
Viêm mũi dị ứng (AR) ảnh hưởng đến hơn 400 triệu người trên toàn thế giới, khiến nó trở thành một trong những bệnh mãn tính phổ biến nhất. AR ở trẻ em ngày càng gia tăng và gần một nửa số bệnh nhân mắc AR xuất hiện các triệu chứng trước 6 tuổi. Mặc dù chẩn đoán AR có liên quan đến tình trạng kinh tế xã hội cao hơn, nhưng dân số thành thị và dân số không được chăm sóc y tế đầy đủ có mức độ nhạy cảm với chất gây dị ứng không khí trong nhà cao hơn và có khả năng được chẩn đoán AR thấp hơn làm trầm trọng hơn sự chênh lệch về chăm sóc sức khỏe. AR tác động tiêu cực đến chất lượng cuộc sống, kết quả học tập và kết quả sức khỏe tổng thể. AR không được điều trị ở trẻ em làm tăng nguy cơ kiểm soát kém hen suyễn, làm tăng mức độ nghiêm trọng của bệnh hen suyễn và làm cơn hen trầm trọng hơn. Nhiều bệnh nhân tin rằng họ chỉ bị dị ứng theo mùa nhưng trên thực tế mắc cả AR lâu năm và AR theo mùa, điều này có thể thay đổi cách tiếp cận các biện pháp tránh dị ứng và khuyến nghị điều trị. Liệu pháp dược lý của AR đã được mở rộng, với nhiều corticosteroid dạng xịt mũi, thuốc kháng histamine dạng xịt trong mũi và thuốc kháng histamine đường uống thế hệ thứ hai được phê duyệt cho sử dụng ở trẻ em. Liệu pháp miễn dịch dị ứng, bao gồm cả dạng tiêm dưới da và ngậm dưới lưỡi, được chấp thuận cho trẻ em và đang điều chỉnh bệnh, có khả năng làm giảm thêm sự nhạy cảm với chất gây dị ứng và tiến triển thành hen suyễn. Nhiều liệu pháp sinh học hiện có được chỉ định cho bệnh hen suyễn và/hoặc bệnh dị ứng ở trẻ em cũng làm giảm các triệu chứng AR. Trẻ em bị AR từ trung bình đến nặng hoặc kháng trị hoặc những trẻ có bệnh đi kèm nên được chuyển đến bác sĩ dị ứng để xét nghiệm chẩn đoán và mở rộng các lựa chọn quản lý, bao gồm liệu pháp miễn dịch và liệu pháp sinh học tiềm năng.
5 Giới thiệu
Viêm mũi dị ứng (AR) là một bệnh mãn tính phổ biến ở trẻ em và người lớn, ảnh hưởng đến 60 triệu người ở Hoa Kỳ và 400 triệu người trên toàn thế giới. (1) Ngứa mũi, nghẹt mũi, chảy nước mũi và hắt hơi có hoặc không có viêm là xác định viêm mũi. AR là một phản ứng dị ứng của niêm mạc mũi qua trung gian là sự mẫn cảm của immunoglobulin E (IgE) với các chất gây dị ứng trong không khí. (2) Phấn hoa, lông thú cưng, nấm mốc và mạt bụi là những tác nhân phổ biến. AR là một trong những lý do thường xuyên nhất khiến bệnh nhân đến gặp bác sĩ chăm sóc ban đầu, (3) và AR ảnh hưởng đáng kể đến chất lượng cuộc sống (QoL). Chẩn đoán dựa vào những phát hiện từ bệnh sử, triệu chứng lâm sàng và xét nghiệm chất gây dị ứng trong không khí thông qua xét nghiệm qua da hoặc IgE đặc hiệu trong huyết thanh. Việc quản lý và điều trị AR đã được mở rộng trong 2 thập kỷ qua, nhằm giảm bớt các dấu hiệu và triệu chứng, giảm bệnh đi kèm và cải thiện kết quả sức khỏe và QoL.
6 Dịch tễ học và phân loại
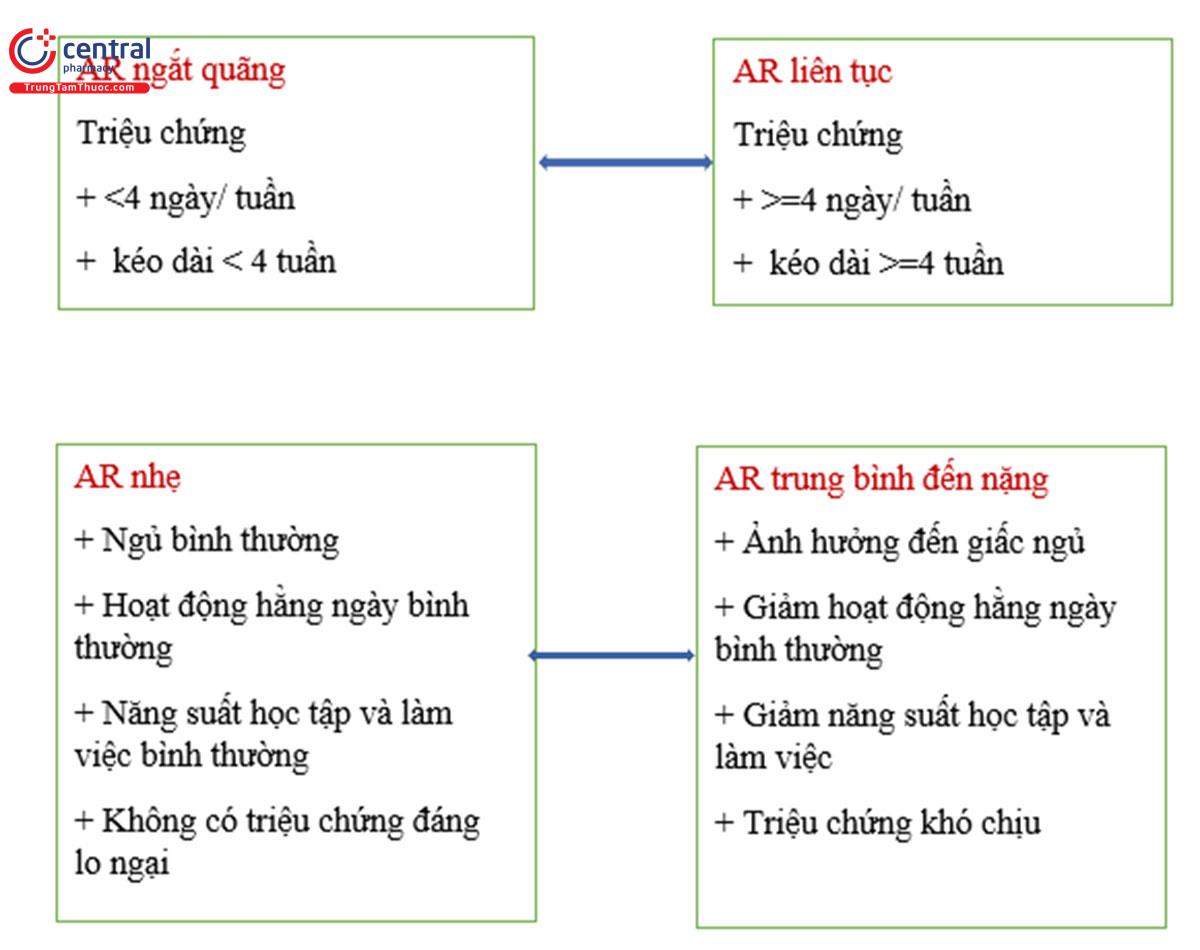
Tỷ lệ lưu hành chung của AR được báo cáo là từ 1% đến 40%, (4)(5) với tỷ lệ cao nhất ở Tây Âu, Bắc Mỹ và Úc và tỷ lệ thấp nhất ở Nam Á và Đông Âu. (4) Tại Hoa Kỳ, 40% trẻ em tự báo cáo về AR (6) và khoảng 15% được bác sĩ chẩn đoán về AR. (7) AR ở trẻ em đang gia tăng theo Nghiên cứu Quốc tế về Bệnh Hen suyễn và Dị ứng ở Trẻ em, một cuộc khảo sát đa quốc gia với 1,2 triệu trẻ em. (4) Khoảng 40% bệnh nhân xuất hiện các triệu chứng trước 6 tuổi (7) và 80% trước 20 tuổi. (8) Cuộc khảo sát về Dị ứng ở Trẻ em ở Mỹ cho thấy 62% bệnh nhân nhi cho biết có các triệu chứng theo mùa và 37% cho biết có các triệu chứng quanh năm. (7) Trên thực tế, khoảng 40% AR là cây lâu năm, 20% là cây theo mùa và 40% là cây hỗn hợp. (9) 10)(11)(12) bao gồm cả AR lâu năm và AR theo mùa. Ví dụ, một đứa trẻ bị dị ứng phấn hoa hàng ngày trong vài tháng sẽ bị AR dai dẳng, từ trung bình đến nặng trong những tháng này. Hầu hết những người trả lời trong cuộc khảo sát Dị ứng ở trẻ em ở Mỹ đều tự phân loại mình mắc AR từ trung bình đến nặng và đã sử dụng thuốc điều trị AR trong năm qua, (7) nêu bật mức độ của các triệu chứng khó chịu ở trẻ em. Có sự phân bố khởi phát hai chiều, với tỷ lệ mắc AR cao nhất ở độ tuổi từ 6 đến 7 tuổi và tuổi thiếu niên, mặc dù tỷ lệ mắc bệnh tăng dần sau 2 tuổi. Các yếu tố rủi ro để được chẩn đoán AR bao gồm tiền sử gia đình mắc bệnh dị ứng, (13) là nam giới, là người da trắng và có địa vị kinh tế xã hội cao hơn. (14)(15) Tuy nhiên, tình trạng kinh tế xã hội thấp hơn có liên quan đến mức tổng IgE cao hơn và số lượng nhạy cảm với chất gây dị ứng trong không khí cao hơn, đặc biệt là chất gây dị ứng trong nhà. (16) Trẻ em da đen và gốc Tây Ban Nha có nhiều khả năng nhạy cảm hơn với nhiều chất gây dị ứng, (17)(18) và trẻ em da đen có tổng mức IgE cao hơn so với trẻ da trắng không nhất thiết phải giải thích do tình trạng kinh tế xã hội. (19) Nhóm trẻ em không được chăm sóc đầy đủ không được chẩn đoán mắc AR và do đó không được điều trị đúng mức, do đó các triệu chứng trở nên trầm trọng hơn, làm trầm trọng thêm các bệnh đi kèm và làm tăng thêm sự chênh lệch về chăm sóc sức khỏe. (20)
Hình 1.Phân loại viêm mũi dị ứng (AR) theo tần suất và mức độ nghiêm trọng.
7 QOL và gánh nặng kinh tế
Có một gánh nặng kinh tế lớn từ AR, với chi phí xấp xỉ 3,4 tỷ USD ở Hoa Kỳ trong đó hơn một nửa là chi phí thuốc men. (21) Các chi phí khác được tính do năng suất lao động bị giảm và sự vắng mặt của người lớn do AR của chính họ hoặc của người phụ thuộc. (22) Học sinh mắc AR ở Hoa Kỳ bỏ lỡ tổng cộng 2 triệu ngày học hàng năm, (1) làm suy giảm khả năng học tập, kết quả học tập và sự tập trung. (23) AR ảnh hưởng đáng kể đến chất lượng giấc ngủ (7)(24) và tâm trạng, đồng thời làm gián đoạn các hoạt động xã hội và động lực gia đình, do đó làm giảm QoL tổng thể. (25)(26) Trẻ em mắc AR có thể không thể tham gia các hoạt động ngoài trời, chơi thể thao hoặc nuôi thú cưng ở nhà. Lo lắng và thất vọng xảy ra khi trẻ không thể tương tác bình thường với bạn bè và gia đình, (27) dẫn đến tỷ lệ mắc các vấn đề về tinh thần, cảm xúc và thể chất cao hơn ở trẻ mắc AR. (7)
8 Bệnh kết hợp
“Diễn biến dị ứng” minh họa sự tiến triển của các bệnh dị ứng từ thời thơ ấu. (28) Dị ứng thực phẩm và viêm da dị ứng chiếm ưu thế ở trẻ nhỏ, tiếp theo là AR và hen suyễn ở trẻ em trong độ tuổi đi học, (29) mặc dù trên thực tế, diễn biến tự nhiên của bệnh dị ứng rất khác nhau. (15) Một số nghiên cứu chứng minh viêm da dị ứng làm tăng nguy cơ phát triển AR, đặc biệt là viêm da dị ứng nặng khởi phát sớm. (30)(31)(32)(33) Bệnh nhân có thể trở nên nhạy cảm với các chất gây dị ứng trong không khí thông qua hàng rào bảo vệ da bị rối loạn chức năng. AR là một yếu tố nguy cơ đáng kể phát triển bệnh hen suyễn. (6)(28)(34)(35) Khoảng 15% đến 38% trẻ mắc AR có bệnh hen kèm theo. (7) (26) AR hiện diện ở 75% trẻ mắc bệnh hen suyễn (34)(36) và gần 100% trẻ mắc bệnh hen suyễn dị ứng. (12)(37) Trẻ bị AR kiểm soát kém sẽ bị hen nặng hơn, khởi phát sớm hơn và khó kiểm soát hen hơn. (35)(38)(39)
Khái niệm “1 đường thở, 1 bệnh” mô tả tình trạng viêm trùng đường hô hấp trên và dưới. (35) Viêm dị ứng và các triệu chứng ở mũi có thể tương quan với các dấu hiệu rối loạn chức năng đường hô hấp dưới, chẳng hạn như giảm thể tích thở ra gắng sức trong 1 giây. (40) Quá mẫn cảm với chất gây dị ứng khí dung ở bệnh nhân hen suyễn dẫn đến viêm và tái cấu trúc. (34) (41) Các phân tử tiền viêm di chuyển qua đường nhỏ giọt sau mũi hoặc tuần hoàn, gây ra phản ứng dị ứng mũi ban đầu và tiến triển đến đường hô hấp. Các mô hô hấp trên và dưới giống nhau về mặt mô học, (42) cho phép các tế bào viêm tràn vào làm tổn thương các mô một cách tương tự. Ho vừa là bệnh đi kèm vừa là dấu hiệu trực tiếp của AR, thường xảy ra ở bệnh nhân AR lâu năm và chảy dịch mũi .Ngay cả khi không bị hen suyễn, AR gây ra đáp ứng viêm, tái cấu trúc đường thở và gây ho. (43)(44)
Viêm kết mạc dị ứng (AC) phát triển theo cơ chế tương tự và có mối liên quan đáng kể với AR. AC có thể theo mùa, được kích thích bởi phấn hoa (phổ biến nhất) hoặc lâu năm. Tương tự như AR, bệnh nhân mắc AC có QoL giảm và tỷ lệ mắc bệnh ngày càng tăng. (45) Khoảng 80% bệnh nhân có AR và AC, gọi là viêm mũi dị ứng, (45)(46) trong khi 10% có AR không có AC và 10% có AC không có AR. (47) AR có thể dẫn đến Viêm xoang cấp tính và mãn tính, (48) có tới 70% trẻ mắc AR có các xoang bất thường trên hình ảnh. Tình trạng viêm do AR cản trở phức hợp xương, ngăn cản luồng không khí và chất nhầy bình thường trong xoang. (49) Dịch tiết dày dẫn đến tắc nghẽn, vi khuẩn phát triển, viêm niêm mạc xoang, gây viêm xoang.
Các cơ chế tương tự có thể góp phần vào sự phát triển của viêm tai giữa ứ dịch. (48) (49) Viêm mũi dị ứng gây viêm ống eustachian, làm tăng áp lực tai giữa. Trẻ em mắc AR thường bị đau tai hơn và có nhiều khả năng phải đặt ống thông khí hơn. (7)
Viêm đường hô hấp trên kèm phù nề niêm mạc mũi là những yếu tố nguy cơ gây ngưng thở khi ngủ do tắc nghẽn. (50) Tỷ lệ ngưng thở khi ngủ do tắc nghẽn cao hơn đáng kể ở trẻ mắc AR vì viêm dị ứng mãn tính gây phì đại vòm họng và amidan. (48) Trẻ em mắc AR có khả năng phải phẫu thuật cắt bỏ vòm họng và/hoặc cắt amiđan cao gấp đôi trong cuộc khảo sát về Dị ứng ở trẻ em ở Mỹ. (7) Bệnh nhân mắc AR có thể phát triển tình trạng thở không thích hợp bằng miệng, dẫn đến sai khớp cắn theo thời gian. (51) Các bác sĩ nhi khoa nên xem xét chẩn đoán chứng ngưng thở khi ngủ do tắc nghẽn ở bệnh nhân mắc AR và giới thiệu những người bị ngáy hoặc ngừng thở trong khi ngủ đến bác sĩ phổi hoặc bác sĩ tai mũi họng nhi khoa. (48)
Hội chứng dị ứng miệng, còn được gọi là hội chứng dị ứng thực phẩm phấn hoa, mô tả phản ứng thực phẩm ở những bệnh nhân nhạy cảm với chất gây dị ứng trong không khí do phản ứng chéo protein (Bảng 1). (52) Tỷ lệ mắc hội chứng dị ứng miệng là từ 9% đến 35%, tùy theo vị trí địa lý. (53) Ngứa vùng hầu họng, mũi hoặc tai và buồn nôn có thể xảy ra sau khi ăn trái cây, rau, quả hạch hoặc hạt sống ở những bệnh nhân bị dị ứng phấn hoa. Các triệu chứng tương tự có thể xuất hiện ở bệnh nhân dị ứng mạt bụi hoặc gián (động vật chân đốt) khi ăn động vật có vỏ giáp xác do tropomyosin phản ứng chéo. Bởi vì đun nóng làm biến tính (các) protein thích hợp nên thực phẩm kích hoạt đã nấu chín sẽ được dung nạp nhưng sẽ gây ra các triệu chứng khi ăn sống. Hội chứng dị ứng miệng có thể giảm khi tiêu thụ thực phẩm bổ dưỡng; do đó, điều quan trọng là phải xác định và đưa ra các lựa chọn như đun nóng để làm cho thực phẩm có thể dung nạp được. Vì hội chứng dị ứng miệng chủ yếu gây ra bởi sự nhạy cảm với chất gây dị ứng trong không khí nên liệu pháp miễn dịch đã được thử nghiệm với nhiều kết quả khác nhau. (53) Phản ứng toàn thân hoặc sốc phản vệ thường không xảy ra trong hội chứng dị ứng miệng, mặc dù những đợt như vậy đã được báo cáo. (52) Các gia đình nông dân ít nhạy cảm với chất gây dị ứng hơn, chứng tỏ điều kiện môi trường có tính đa dạng sinh học cao.
Bảng 1.Phấn hoa và thực phẩm thường liên quan đến hội chứng dị ứng miệng
| Phấn hoa và giống loài | Trái cây | Rau | Đậu hạt gia vị |
| Cây bạch dương, cây sồi | Táo, mơ, anh đào, đào, lê, mận | Cà rốt, Cần Tây, rau mùi tây | Đậu phộng, hạt phỉ, hạnh nhân, đậu nành, caraway, thì là, rau mùi, hạt hồi |
| Cỏ phấn hương | Dưa đỏ,dưa hấu, chuối, đào | Bí xanh, dưa chuột | Hạt dẻ, quả óc chó |
| Cỏ ngải cứu | Đào, dưa, xoài | Ớt chuông, cần tây, cà rốt, rau mùi tây, súp lơ, bắp cải, bông cải xanh, hành tây | Caraway, thì là, rau mùi, hồi, tiêu đen, tỏi, mù tạt |
| Hoa quả | Dưa đỏ, Mật Ong, kiwi, dưa hấu, cà chua | khoai tây trắng | Đậu phụng |
| Cỏ Timothy | Cam, dưa, kiwi | Củ cải Thụy Sĩ |
9 Sinh bệnh học
Các chất gây dị ứng kích thích sự biệt hóa tế bào Th2, tạo ra phản ứng dị ứng và cơ chế dị ứng. Tế bào B sản xuất IgE, hiện diện trong niêm mạc ruột, đường hô hấp và mắt và đóng vai trò quan trọng trong bệnh dị ứng. Khi chất gây dị ứng liên kết ngang với các phân tử IgE liên kết với bề mặt tế bào mast, sự kích hoạt và thoái hóa của các hạt tế bào chất chứa histamine được tạo thành trước sẽ xảy ra. Sự giải phóng histamine làm tăng tính thấm thành mạch và kích thích sự co tế bào cơ trơn, (54) dẫn đến phản ứng dị ứng ngay lập tức, giai đoạn đầu kéo dài từ 2 đến 3 giờ. Sự tổng hợp và bài tiết mới của prostaglandin, leukotrien, cytokine và chemokine tạo ra phản ứng ở giai đoạn muộn, bao gồm co thắt phế quản, giãn mạch và viêm, do đó gây tắc nghẽn. (8) Tiếp xúc liên tục với chất gây dị ứng có thể tiến triển thành bệnh mãn tính.
Nguyên nhân của bệnh dị ứng rất phức tạp và đa yếu tố. Các gen có khuynh hướng và các thay đổi biểu sinh dẫn đến sự phát triển của bệnh dị ứng đã được xác định thông qua các nghiên cứu liên kết trên toàn bộ gen và các phương pháp khác. (55)(56) Các yếu tố môi trường, phơi nhiễm chất gây dị ứng, ô nhiễm, biến đổi khí hậu, nhiễm trùng, phơi nhiễm khói thuốc lá và chế độ ăn uống góp phần gây ra chứng dị ứng. (15) “Giả thuyết vệ sinh” gợi ý rằng ở các nước phát triển có tỷ lệ mắc bệnh dị ứng cao hơn, mọi người có xu hướng có môi trường sống sạch hơn, gia đình nhỏ hơn và thực phẩm được tiệt trùng, trong khi người dân ở các quốc gia đang phát triển không có các tình trạng này và được cho là tiếp xúc với vi khuẩn cao hơn có nguy cơ mắc bệnh dị ứng cao hơn. tỷ lệ mắc bệnh dị ứng thấp hơn.
Các chất gây dị ứng có trọng lượng phân tử thấp thường được mang theo các hạt khác quyết định vị trí lắng đọng trong đường hô hấp.
10 Nguồn gây dị ứng
Thông thường, các hạt lớn hơn (>10 µm), chẳng hạn như phấn hoa, lắng đọng ở đường hô hấp trên, kích hoạt AR, trong khi các hạt nhỏ hơn (<5 µm) đi vào đường hô hấp dưới, gây ra bệnh hen suyễn dị ứng. (58) Bệnh nhân AR theo mùa có các triệu chứng tạm thời có thể dự đoán được khi cây nở hoa. Ở khu vực phía Tây Nam của Hoa Kỳ, cây thụ phấn sớm nhất là vào giữa tháng Giêng, trong khi ở vùng Đông Bắc việc này xảy ra từ tháng 3 đến tháng 5. (59) Phấn hoa cỏ có mặt vào tháng 6 và tháng 7 ở vùng khí hậu ôn đới, hoặc quanh năm ở những vùng ấm áp. Sự thụ phấn của cỏ dại có thể tồn tại lâu năm; ở vùng ôn đới nó xảy ra vào cuối mùa hè. (59) Số lượng phấn hoa thường đạt đỉnh sau khi mặt trời mọc. Thời tiết và biến đổi khí hậu ảnh hưởng đến số lượng phấn hoa và chất lượng không khí, làm trầm trọng thêm bệnh AR và bệnh hen suyễn. (60)(61) Nhiều phấn hoa được tạo ra hơn để đáp ứng với lượng carbon dioxide trong khí quyển cao hơn, và với lũ lụt gia tăng do bão lớn, nấm mốc sinh sôi nảy nở. (60) Mức độ ô nhiễm không khí như nitơ dioxide, ozon và sulfur dioxide tăng lên khi có bão. (62)
Nấm mốc có thể gây ra các triệu chứng lâu năm và theo mùa. Nấm mốc ngoài trời phổ biến nhất vào mùa hè vào những ngày nóng, ẩm và nhiều gió (59) và là nguồn đáng kể gây AR và hen suyễn. (61) Giông bão có thể gây ra cơn hen suyễn trầm trọng hơn do sự gia tăng phát tán bào tử nấm mốc và phấn hoa. (60)(63) Một nghiên cứu của Canada phát hiện ra rằng số lượng bào tử nấm tăng gấp đôi và số ca đến khoa cấp cứu hen suyễn ở trẻ em tăng 15% vào những ngày giông bão. (62) Hầu hết các loại nấm trong nhà đều cần độ ẩm để phát triển và thường được tìm thấy ở những khu vực ẩm ướt, thông gió kém.
Mạt bụi là những sinh vật cực nhỏ có mặt khắp nơi, ăn vảy da và phát triển mạnh ở nơi có độ ẩm. Thú nhồi bông, thảm, vải bọc, gối, chăn và nệm đều chứa mạt bụi. Trẻ em rất nhạy cảm với mạt bụi có nguy cơ mắc AR và hen suyễn cao hơn. (64) Tương tự, các chất gây dị ứng từ chuột và gián rất phổ biến trong môi trường, với lần lượt 95% và 85% số nhà ở thành thị có mức độ có thể phát hiện được. (65)(66) Ngay cả sau khi tiêu diệt chuột và gián, các mảnh vụn gây dị ứng của chúng vẫn có thể tồn tại. Nhạy cảm với chất gây dị ứng gián là một yếu tố nguy cơ mạnh gây ra bệnh hen suyễn, (67) với nhiều chất gây dị ứng gián được phát hiện ở các khu đô thị có tỷ lệ mắc bệnh hen suyễn cao hơn so với các khu vực có tỷ lệ mắc bệnh hen suyễn thấp ở Thành phố New York. (68) Chất gây dị ứng gián gia tăng có liên quan đến tỷ lệ nhập viện do hen cao hơn và nghỉ học nhiều hơn so với các khu vực lân cận có mức độ chất gây dị ứng gián trong nhà thấp hơn. (69)(70) Ở các khu vực thành thị của Baltimore, Maryland, sự nhạy cảm và phơi nhiễm với chuột ở trẻ em có liên quan đến việc tăng tỷ lệ mắc AR, các lần thăm khám chăm sóc cấp tính và tình trạng bệnh hen suyễn kém. (67) Khoảng một nửa số gia đình ở Mỹ nuôi thú cưng. Các chất gây dị ứng chó và mèo chính hầu như hiện diện khắp nơi trong mọi gia đình, (71) ngay cả những người không có thú cưng. Chất gây dị ứng mèo bám vào quần áo và các vật dụng khác và được mang đến trường học, phương tiện công cộng, bệnh viện và trung tâm thương mại, (72) có khả năng gây ra các triệu chứng ở bệnh nhân dị ứng với mèo. Chất gây dị ứng cho mèo sẽ lắng đọng và tồn tại trên thảm, tường, quần áo và nệm. (59) Dị ứng chó và mèo có liên quan đến AR và bệnh hen suyễn, và mặc dù một số nghiên cứu đã phát hiện ra rằng vật nuôi có thể gây ra sự khoan dung, (72) điều này có thể thay đổi và không có sự đồng thuận. Chất gây dị ứng ở chó được tìm thấy trong lông, nước bọt và huyết thanh, do đó, những con chó thực sự “không gây dị ứng” không tồn tại, mặc dù một số giống rụng lông ở mức độ thấp hơn. Các nghiên cứu đánh giá lượng chất gây dị ứng cho chó trong nhà của những con chó rụng lông hoặc không rụng lông không tìm thấy sự khác biệt về lượng chất gây dị ứng hiện diện. (73)
11 Chẩn đoán phân biệt
Bảng 2.Chẩn đoán phân biệt viêm mũi dị ứng
| Viêm mũi vận mạch | |
| Viêm mũi không dị ứng có hội chứng tăng bạch cầu ái toan | |
| Viêm mũi teo | |
| Viêm mũi do thuốc | |
| Viêm mũi thuốc (nghẹt mũi tái phát do sử dụng quá nhiều thuốc thông mũi) | |
| Viêm mũi nghề nghiệp | |
| Viêm mũi truyền nhiễm | |
| Viêm mũi do nội tiết tố | |
| Viêm mũi vị giác | |
| Viêm mũi hỗn hợp | Viêm mũi dị ứng kết hợp và viêm mũi không dị ứng |
| Các bệnh khác | Chảy dịch não tủy qua mũi |
| Bệnh xơ nang | |
| Rối loạn vận động đường mật | |
| Vật lạ | |
| Viêm mạch máu (u hạt với viêm đa mạch) | |
| Bất thường về giải phẫu | Phì đại tuyến |
| Phì đại cuốn mũi | |
| Lệch vách ngăn và các khuyết tật giải phẫu khác | |
| Viêm mũi xoang mãn tính | |
| Bệnh polyp mũi | |
| Khối u mũi | |
| Viêm màng sụn |
Viêm mũi được phân loại là dị ứng hoặc không dị ứng. Viêm mũi không dị ứng có các triệu chứng tương tự nhưng phổ biến hơn ở người lớn. (74)(75)(76) Các triệu chứng AR (đặc biệt là AR lâu năm) trùng lặp với viêm mũi xoang mãn tính, nhiễm trùng đường hô hấp trên do virus và các dạng viêm mũi không dị ứng khác (Bảng 2). Polyp mũi tăng bạch cầu ái toan thường gặp ở người lớn và polyp mũi viêm có thể gặp ở trẻ trên 10 tuổi. (77) Ở trẻ nhỏ, polyp có thể là dấu hiệu của bệnh lý tiềm ẩn, chẳng hạn như xơ nang hoặc rối loạn vận động đường mi. (77) Phì đại vòm họng nên được xem xét ở trẻ bị nghẹt mũi hoặc ngáy. Chảy mủ mủ một bên gợi ý dị vật, trong khi chảy mủ mủ hai bên phù hợp với nhiễm trùng đường hô hấp trên hơn là chảy nước mũi hai bên trong AR. Chảy dịch não tủy qua mũi là tình trạng một bên, trong, ngắt quãng và nên nghi ngờ nếu có tiền sử phẫu thuật đầu hoặc chấn thương đầu gần đây. Mặc dù AR có liên quan đến viêm xoang và viêm tai, nhưng nhiễm trùng xoang phổi tái phát do vi khuẩn sẽ gây lo ngại về tình trạng suy giảm miễn dịch nguyên phát.
12 Triệu chứng, biểu hiện và chẩn đoán
Bệnh cảnh lâm sàng là yếu tố quan trọng nhất để chẩn đoán AR (10) và nên bao gồm các bệnh đi kèm, tần suất, thời gian, các tác nhân tiềm ẩn, mức độ nghiêm trọng, tiền sử gia đình mắc bệnh dị ứng và tuổi khi bắt đầu. AR cần vài năm tiếp xúc với chất gây dị ứng để có được sự nhạy cảm và các triệu chứng; do đó, hiếm khi xảy ra trước 2 tuổi. Khi khám, có thể thấy cuốn mũi nhợt nhạt, chảy xệ, chảy nước mũi trong và có sỏi ở vùng hầu họng, phản ánh tình trạng chảy nước mũi sau. Có thể thấy vùng dưới ổ mắt sẫm màu do ứ máu tĩnh mạch, hay “dị ứng bóng mắt”, cùng với các đường Dennie-Morgan, các đường dưới ổ mắt do phù nề gợi ý AC. Hiện tượng “chào mũi” và nếp nhăn ngang bên ngoài mũi là kết quả của việc thường xuyên đẩy mũi lên trên do viêm mũi. Bệnh nhân cũng có thể biểu hiện thở bằng miệng. Ở những bệnh nhân bị viêm mũi dị ứng, sẽ có hiện tượng chảy nước mắt và đóng vảy. Chứng sợ ánh sáng là hiện tượng bất thường và cần được tư vấn nhãn khoa.
Xét nghiệm chất gây dị ứng khí dung bằng xét nghiệm da hoặc IgE đặc hiệu trong huyết thanh được Lực lượng đặc nhiệm chung về các thông số thực hành khuyến nghị đối với bệnh viêm mũi để xác nhận AR, (12) mặc dù những khuyến nghị này không dành riêng cho trẻ em và không nhất thiết phải xem xét đến chi phí. Thử nghiệm chích da đòi hỏi phải chích qua da với chiết xuất chất gây dị ứng ở lưng trên hoặc cẳng tay. Kết quả tích cực dưới dạng nốt ban hoặc tổ ong nhỏ phát triển sau 15 phút. Với xét nghiệm chích da, một khi chất gây dị ứng được đưa vào, nó sẽ liên kết với IgE, gây ra sự thoái hóa histamine từ tế bào mast dẫn đến phát ban và bùng phát, cho thấy sự hiện diện cục bộ của IgE đặc hiệu với chất gây dị ứng. Mặc dù thuật ngữ RAST được sử dụng không chính thức, xét nghiệm chất hấp thụ chất phóng xạ thực tế hiếm khi được sử dụng. Xét nghiệm IgE đặc hiệu trong huyết thanh hiện nay là xét nghiệm hấp thụ miễn dịch liên kết với enzyme, cho kết quả sau vài ngày, có thể tốn kém hơn và ít nhạy cảm hơn so với xét nghiệm da. (78) Tuy nhiên, IgE đặc hiệu trong huyết thanh có thể mang lại kết quả hợp lệ ở những bệnh nhân dùng thuốc kháng histamine và ở những bệnh nhân có tình trạng da, chẳng hạn như viêm da dị ứng nặng, khiến việc xét nghiệm da bị loại trừ. Không có giới hạn độ tuổi thấp hơn cho một trong hai xét nghiệm và cả hai đều có thể dễ dàng thực hiện được, mặc dù xét nghiệm trên da nhanh hơn, ít xâm lấn hơn và tiết kiệm chi phí hơn. Thử nghiệm trung hòa kích thích, thử nghiệm gây độc tế bào và xác định globulin miễn dịch G không được xác nhận hoặc khuyến nghị. AR cục bộ, hay entopy, mô tả viêm mũi có triệu chứng sau khi tiếp xúc với chất gây dị ứng và xét nghiệm chất gây dị ứng trong không khí âm tính và được cho là do sản xuất IgE ở mũi tại chỗ. (12) AR cục bộ khó chẩn đoán, ít gặp ở trẻ em và cần xét nghiệm kích thích mũi, việc này ít được thực hiện. Những bệnh nhân có triệu chứng dai dẳng và xét nghiệm dị ứng âm tính nên được đánh giá các nguyên nhân khác (Bảng 2).
Kiểm soát viêm mũi dị ứng và xét nghiệm hen suyễn cho trẻ em (CARATKids) (79) là một bảng câu hỏi đã được kiểm chứng để đánh giá khả năng kiểm soát AR ở bệnh nhân từ 6 đến 12 tuổi. Không nên bỏ qua việc điều trị và kiểm soát AR vì việc điều trị làm giảm bớt các dấu hiệu và triệu chứng, cải thiện kết quả của các bệnh đi kèm và cải thiện QoL cũng như hiệu suất học tập và làm việc. (26)
13 Quản lý và điều trị
Kiểm soát viêm mũi dị ứng và xét nghiệm hen suyễn cho trẻ em (CARATKids) (79) là một bảng câu hỏi đã được kiểm chứng để đánh giá khả năng kiểm soát AR ở bệnh nhân từ 6 đến 12 tuổi. Không nên bỏ qua việc điều trị và kiểm soát AR vì việc điều trị làm giảm bớt các dấu hiệu và triệu chứng, cải thiện kết quả của các bệnh đi kèm và cải thiện QoL cũng như hiệu suất học tập và làm việc. (26)
14 Phòng tránh dị ứng
Trái ngược với suy nghĩ thông thường, mạt bụi không nhất thiết phải được loại bỏ bằng cách làm sạch tỉ mỉ. Những bệnh nhân bị dị ứng với mạt bụi nên loại bỏ thảm, đồ nội thất bọc nệm, màn dày và thú nhồi bông. (59) Giặt tất cả khăn trải giường bằng nước nóng hàng tuần, xử lý thảm bằng hơi nước và sử dụng nệm và vỏ gối dệt mịn, không thấm nước có thể làm giảm mức độ mạt bụi, (80) mặc dù điều này không phải lúc nào cũng làm giảm các triệu chứng AR. (81) Giảm độ ẩm trong nhà xuống dưới 50% có hể làm giảm gánh nặng mạt bụi. (80) Thuốc trừ sâu có tác dụng hạn chế. (82)
Lựa chọn hiệu quả nhất đối với tình trạng dị ứng với vật nuôi là đưa vật nuôi ra khỏi nhà, nhưng bệnh nhân khó có thể tuân thủ. Lông động vật có thể gây ra các triệu chứng trong nhiều tháng dù đã được loại bỏ. (71) Việc hạn chế vật nuôi ở một khu vực trong nhà là không có ích vì chất gây dị ứng của chúng có thể tồn tại trong không khí. Tuy nhiên, người ta khuyên không nên nuôi thú cưng vào phòng ngủ và loại bỏ các ổ chứa chất gây dị ứng, chẳng hạn như thảm và đồ nội thất bọc nệm. Tắm cho vật nuôi hai tuần một lần có thể làm giảm mức độ chất gây dị ứng nhưng không thực tế và chỉ có tác dụng tạm thời. (83) Bộ lọc HEPA (không khí dạng hạt hiệu quả cao) có thể có hiệu quả trong việc loại bỏ các chất gây dị ứng nhỏ trong không khí như lông động vật, chuột và nấm mốc. Có thể thử nghiệm việc sử dụng thường xuyên máy hút bụi có chứa bộ lọc HEPA nhưng sẽ có tác dụng hạn chế nếu vật nuôi vẫn còn hiện diện. Những nỗ lực mới hơn nhằm mục đích giảm chất gây dị ứng do động vật tạo ra, chẳng hạn như thực phẩm chuyên dụng có chứa kháng thể chống lại Fel d 1, chất gây dị ứng chính ở mèo. Nỗ lực này đã chứng minh mức độ chất gây dị ứng trong lông và nước bọt của mèo thấp hơn một cách an toàn, đồng thời giảm các triệu chứng AR. (84) Vắc-xin cho mèo chống lại kháng thể trung hòa cảm ứng Feld 1 đã chứng minh chất gây dị ứng giảm trong dịch tiết và có thể làm giảm các triệu chứng AR, nhưng vẫn cần nghiên cứu thêm. (85)
Gián và chuột ăn thức ăn thừa và rác thải và thường được tìm thấy trong những ngôi nhà nhiều gia đình có điều kiện sống tồi tàn. Nên thực hiện tiêu diệt chuyên nghiệp, lấp các lỗ kết cấu và loại bỏ nguồn thức ăn để loại bỏ gián và chuột. (86) Nấm mốc trong nhà phát triển mạnh ở những khu vực ẩm ướt như không gian thu thập thông tin và tầng hầm. Có thể thử làm sạch các bề mặt bị nhiễm nấm mốc bằng thuốc tẩy hoặc có thể cần phải có biện pháp khắc phục chuyên nghiệp. Giảm độ ẩm, sửa chữa rò rỉ nước và tăng cường thông gió có thể hữu ích. Chính quyền tiểu bang và địa phương có thể có các chương trình hỗ trợ để diệt trừ nấm mốc và sâu bệnh.
Bệnh nhân bị dị ứng phấn hoa thường được khuyên nên ở trong nhà. Tuy nhiên, trong bối cảnh lối sống ít vận động và tình trạng béo phì ở trẻ em ngày càng trầm trọng hơn do đại dịch COVID-19, các giải pháp thay thế là rất quan trọng. Ngoài ra, nhiều bệnh nhân AR theo mùa rất nhạy cảm với các chất gây dị ứng trong nhà; do đó, việc ở trong nhà là vô ích. Nên hạn chế các hoạt động ngoài trời trong thời gian phấn hoa cao điểm và sử dụng điều hòa không khí thay vì mở cửa sổ. Bệnh nhân có thể cân nhắc việc đeo khẩu trang để giảm hít phải phấn hoa và nên rửa mặt, tắm sau khi hoạt động ngoài trời để loại bỏ phấn hoa khỏi da. Kính râm là một cách dễ dàng và hiệu quả để bảo vệ mắt khỏi phấn hoa. (87)
15 Thuốc
Trẻ em phần lớn đã bị loại khỏi các thử nghiệm thuốc AR ngẫu nhiên, nhưng các phương pháp hướng dẫn cũng tương tự với việc điều chỉnh tùy theo độ tuổi. Viện Dị ứng, Hen suyễn và Miễn dịch học Hoa Kỳ và Trường Cao đẳng Dị ứng, Hen suyễn và Miễn dịch học Hoa Kỳ khuyến nghị các phương pháp điều trị tại chỗ đơn thuần hoặc kết hợp với thuốc kháng histamine đường uống thế hệ thứ hai (OAH) là khuyến nghị đầu tiên cho hầu hết AR ở trẻ em. OAH thế hệ đầu tiên (diphenhydramine, hydroxyzine, Chlorpheniramine) vượt qua hàng rào máu não và gây buồn ngủ, làm giảm thêm năng suất học tập và QoL ở bệnh nhân mắc AR. (12) (88) OAH thế hệ thứ nhất yêu cầu sử dụng thường xuyên, trái ngược với OAH thế hệ thứ hai, được dùng liều một hoặc hai lần mỗi ngày. OAH thế hệ thứ hai (Bảng 3) có tính chọn lọc cao hơn đối với thụ thể H1 và không vượt qua hàng rào máu não, do đó làm giảm tác dụng phụ. (12)(89) Do đó, OAH không dùng thuốc an thần thế hệ thứ hai được khuyến khích mạnh mẽ hơn OAH thế hệ thứ nhất để điều trị AR. (12) Thuốc kháng histamine dạng xịt mũi (INAH) là phương pháp điều trị đầu tay đối với AR ngắt quãng và có hiệu quả tương đương hoặc vượt trội so với OAH với thời gian khởi phát tác dụng nhanh hơn. OAH cũng được coi là lựa chọn hàng đầu cho AR ngắt quãng. (12) Các phương pháp điều trị AR ngắt quãng được thiết kế để sử dụng khi cần thiết, với thời gian khởi phát và kết thúc tác dụng nhanh chóng. INAH đã được chứng minh là cải thiện các triệu chứng AR và QoL. (90) Lưu ý rằng cả OAH và INAH phải được dừng lại trước khi xét nghiệm da vì chúng ngăn chặn phản ứng histaminergic.
Corticosteroid dạng xịt mũi (INCS) là phương pháp điều trị đầu tiên và đơn trị liệu hiệu quả nhất đối với AR dai dẳng nhằm giảm viêm niêm mạc mũi và kết mạc (Hình 2).). (12)(47) Nghẹt mũi, ngứa, hắt hơi và sau mũi nhỏ giọt được cải thiện nhiều hơn bởi INCS so với OAH và không có sự cải thiện đáng kể nào được chứng minh bằng sự kết hợp INCS và OAH so với đơn trị liệu INCS. (12) Tuy nhiên, do những hạn chế về tuổi tác và hành vi, trẻ nhỏ có thể dễ dung nạp OAH hơn, đây là một liệu pháp thích hợp. Các INCS khác nhau (Bảng 3) không có sự khác biệt đáng kể về hiệu quả, được coi là an toàn và khi sử dụng hợp lý không gây tác dụng phụ toàn thân đáng kể. Các tác dụng phụ tại chỗ bao gồm khô mũi, châm chích và chảy máu cam, có thể dẫn đến không tuân thủ. Bệnh nhân nên được giáo dục về kỹ thuật chính xác khi sử dụng INCS để giảm tác dụng phụ tại chỗ. Nghiêng đầu nhẹ xuống dưới để ngăn thuốc xịt nhỏ giọt xuống cổ họng. Bệnh nhân nên hướng mũi xịt ra xa vách ngăn để giảm nguy cơ khô và chảy máu cam. Ở trẻ em, sử dụng INCS lâu dài có thể ảnh hưởng đến tốc độ tăng trưởng ngắn hạn nhưng dường như không ảnh hưởng đến tốc độ tăng trưởng dài hạn (91) hoặc ức chế trục hạ đồi-tuyến yên-tuyến thượng thận. INCS đạt hiệu quả tối đa sau vài ngày đến vài tuần và tốt nhất nên sử dụng thường xuyên hơn là khi cần thiết. (92)
Cromolyn dùng trong mũi và nhãn khoa có lợi nhất cho việc tiếp xúc với chất gây dị ứng từng đợt và phòng ngừa ngắn hạn, chẳng hạn như bị dị ứng với vật nuôi và đến thăm nhà cùng vật nuôi. (12) INCS có hiệu quả giảm triệu chứng hơn cromolyn dùng trong mũi, nhưng cromolyn có tác dụng khởi phát nhanh hơn. Ipratropium bromide có tác dụng tốt nhất trong điều trị chảy nước mũi chứ không phải điều trị nghẹt mũi. Thuốc xịt và nước muối rửa mũi giúp dưỡng ẩm đường mũi và khuyến khích chất nhầy di chuyển, giảm nghẹt mũi. Bộ dụng cụ súc miệng bằng nước muối có sẵn không cần kê đơn và có thể được sử dụng với nước khử trùng hoặc nước cất, nhưng không được sử dụng nước máy, để giảm nguy cơ lây truyền bệnh truyền nhiễm.
Thuốc đối kháng thụ thể leukotriene montelukast ngăn chặn tác dụng gây viêm của leukotriene, làm giảm phản ứng dị ứng. Montelukast không được khuyến cáo trong điều trị AR ban đầu do thiếu bằng chứng về hiệu quả và các tác dụng phụ hiếm gặp trên thần kinh tâm thần, (12) và được dán nhãn cảnh báo hộp đen của Cơ quan Quản lý Thực phẩm và Dược phẩm (FDA). Thuốc đối kháng thụ thể Leukotriene kém hơn INCS và OAH trong điều trị các triệu chứng AR. (12)(93) Tuy nhiên, montelukast có thể được thử nghiệm kết hợp với các thuốc điều trị AR kháng trị khác hoặc ở những bệnh nhân mắc bệnh hen suyễn đi kèm và ở những bệnh nhân không thể dung nạp các liệu pháp thay thế. Sử dụng montelukast cho AR liên quan đến việc chia sẻ việc ra quyết định với bệnh nhân và người chăm sóc. Đối với viêm mũi dị ứng nặng, kháng trị hoặc viêm mũi dị ứng, có thể xem xét dùng corticosteroid đường uống một đợt ngắn (5–7 ngày), (12) nhưng không nên dùng corticosteroid đường uống lặp đi lặp lại do có tác dụng phụ. Bệnh nhân AR nặng cần theo dõi thường xuyên. Corticosteroid tiêm tăng nguy cơ ức chế tuyến thượng thận và không được khuyến khích. Thuốc thông mũi và thuốc uống decongestants được sử dụng trong thời gian ngắn có thể làm giảm nghẹt mũi nhưng không ảnh hưởng đến chứng ngứa mũi, chảy nước mũi hoặc hắt hơi. Việc sử dụng quá nhiều thuốc thông mũi và thuốc thông mũi có thể dẫn đến sưng tấy niêm mạc trở lại, gây viêm mũi do thuốc và nghẹt mũi nghịch lý. (75) Thuốc thông mũi và thuốc uống decongestants chống chỉ định ở bệnh nhân dưới 4 tuổi và ở bệnh nhân tăng huyết áp hoặc rối loạn nhịp tim.
Bảng 3.Các loại thuốc được khuyên dùng và sử dụng phổ biến cho bệnh viêm mũi dị ứng và viêm kết mạc mũi dị ứng
| Loại | Tên thuốc | Tên thương hiệu | Liều | Cơ chế |
| OAH thế hệ 2 | Cetirizin | Zyrtec | 6 tháng–2 năm: 2,5 mg qd a 2–5 năm: 5 mg qd, > 6 tuổi: 10 mg qd | Gắn thụ thể H1 vào điều chỉnh lại hoạt động, chuyển dịch dạng hoạt động của thụ thể H1 sang dạng không hoạt động giảm histamin lưu hành trong hệ hô hấp, mạch máu và đường tiêu hóa hệ thống. |
| Levocetirizin | Xyzal | 6–11 tuổi: 2,5mg pq, > 12 tuổi: 5 mg qd | ||
| Loratadin | Claritin | 2–5 năm: 5 mg qd, >6 y: 10 mg qd | ||
| Desloratadin | Clarinex | 6 tháng –1 năm: 1 mg a 1–5 năm: 1,25 mg, 6–11 tuổi: 2,5 mg, > 12 tuổi: 5 mg qd | ||
| Fexofenadin | Allegra | 6 tháng – 2 năm: 15mg BID, 2–11 tuổi: 30mg BID, >12 tuổi: 180mg qd | ||
| INCS | Fluticasone propionat | Flonase | 4–11 tuổi: 1–2 lần xịt b qd, >12 y: 1–2 xịt b qd-BID | Liên kết với thụ thể glucocorticoid để giảm dị ứng viêm và ức chế giải phóng cytokin |
| Fluticasone furoat | Sensimist | 2–11 tuổi: 1 lần xịt qd, > 12 tuổi: 2 lần xịt b qd | ||
| Mometasone | Nasonex | 2–11 tuổi: 1 lần xịt qd, > 12 tuổi: 2 lần xịt b qd | ||
| Triamcinolon axetonit | Nasacort | 2–6 tuổi: 1 lần xịt b qd, 6–11 tuổi: 1–2 xịt b qd >12 y: 2 xịt b qd | ||
| Budesonid | Rhinocort | 6–11 tuổi: 1–2 lần xịt b qd, >12 y: 2 xịt b qd | ||
| INAH | Azelastine | Astelin, Astepro | 6 tháng–6 năm: 0,1% c, 1 xịt b qd-BID, 6–12 năm: 0,1 hoặc 0,15% 1 lần xịt b qd-BID, >12 y: 0,1 hoặc 0,15% 1-2 xịt b qd BID | Liên kết thụ thể H1 cục bộ điều chỉnh lại hoạt động, ức chế giải phóng histamin và dị ứng khác trung gian, làm giảm sự tăng động của đường hàng không |
| Olopatadin | patanase | 6–11 tuổi: 1 xịt b qd-BID, > 12 tuổi: 2 xịt b qd-BID | ||
| INCS+INAH | Fluticasone/ azelastinec | Dymista | > 6 tuổi: 1 xịt b qd-BID | Sự kết hợp trên cơ chế |
| Chất ổn định tế bào mast | Intranasal cromolyn | Nasalcrom | 1–2 lần xịt b TID-QID | Chất ổn định tế bào mast |
Thuốc kháng cholinergic | Intranasal ipratropium | Atrovent | 2 lần xịt b BID-TID | Ức chế mũi tuyến chế tiết của mũi |
| Mắt | Ketotifen | Zaditor | > 3 tuổi: 1 giọt d BID | Thuốc đối kháng thụ thể H1 và chất ổn định tế bào mast |
| Olapađitin | Pataday | > 2 năm: 0,1%, giọt d BID, 0,2% và 0,7% 1 giọt d pq | ||
| Azelastinec | Optivar | > 3 tuổi: 1 giọt d BID | ||
| Epinastine | Elestat | > 2 năm: 1 giọt d BID |
Chú giải:
BID:hai lần mỗi ngày
INAH:thuốc kháng histamine xịt mũi
INCS:corticosteroid xịt mũi .
OAH:thuốc kháng histamine đường uống,
qd:mỗi ngày,
QID:4 lần một ngày
TID:3 lần mỗi ngày.
a Dữ liệu có sẵn hạn chế; sử dụng OAH thận trọng cho bệnh nhân dưới 2 tuổi.
bXịt mỗi bên mũi.
c Cần kê đơn
d nhỏ mắt
Hình 2. Khuyến cáo điều trị bằng thuốc từng bước cho bệnh viêm mũi dị ứng (AR) dựa trên tần suất và mức độ nghiêm trọng của các triệu chứng.
.jpg)
Chú thích :IN:Trong mũi, INAC:Thuốc kháng cholinergic dạng xịt mũi , INAH: thuốc kháng histamine xịt mũi, INCS:corticosteroid xịt mũi , IND:thuốc Dcecongestant mũi xịt mũi , LTRA:chất đối kháng thụ thể leukotriene, OAH: thuốc kháng histamine đường uống, OCS:corticosteroid đường uống, OD: Decongestants xịt mũi , PRN:khi cần thiết. *LTRA chỉ nên được xem xét trong các trường hợp kháng trị hoặc bệnh hen suyễn kèm theo và liên quan đến việc ra quyết định chung do hộp đen cảnh báo về các biến cố tâm thần kinh
16 Liệu pháp miễn dịch dị ứng
Liệu pháp dùng thuốc kiểm soát các triệu chứng, trong khi liệu pháp miễn dịch với chất gây dị ứng làm thay đổi quỹ đạo của AR và các bệnh có khả năng mắc kèm, mang lại lợi ích lâu dài và cải thiện QoL. (12)(94) Liệu pháp miễn dịch dưới da và dưới lưỡi có sẵn ở Hoa Kỳ (Bảng 4). Liệu pháp miễn dịch dị ứng cần được giới thiệu đến bác sĩ chuyên khoa dị ứng.
Bảng 4.Liệu pháp miễn dịch dị ứng hiện nay đã được phê duyệt ở Hoa Kỳ
| Tên thương hiệu | Chiết xuất | Tuổi | Liều lượng | Tác dụng phụ | |
| SLIT | Grastek | Phấn hoa Timothy | 5–65 | 1 viên mỗi ngày trong 12 tuần trước và trong mùa phấn hoa HOẶC hàng ngày trong 3 năm | Hầu họng hoặc tai ngứa, họng kích ứng, sưng nhẹ vùng hầu họng, |
| Oralair | Phấn hoa của các loại cây như Timothy, sweet vernal, orchard, perennial rye và Kentucky bluegrass. | 5–65 | 1 viên mỗi ngày trong 16 tuần trước và trong mùa phấn hoa cỏ, trẻ em cần sử dụng trước 3 ngày | ||
| Ragwitek | Phấn hoa của Short ragweed | 5–65 | 1 viên mỗi ngày trong 12 tuần trước và trong mùa phấn hoa cỏ phấn hương | ||
| Odactra | Bụi nhà | 12–65 | 1 viên mỗi ngày trong 1–3 năm, có thể được bắt đầu bất cứ lúc nào SCIT | ||
| SCIT | Phấn hoa, nấm mốc, động vật, côn trùng, ve, loài gặm nhấm, nọc độc | Không có giới hạn độ tuổi rõ ràng | 1–4 mũi tiêm a hàngtuần hoặc hai lần mỗi tuần trong 3–8 tháng, sau đó cứ sau 2–4 tuần trong 3–5 năm. Rút ngắn và tập trung liệu pháp điều trị miễn dịch | Vị trí tiêm tại chỗ phản ứng, sốc phản vệ |
SCIT: liệu pháp miễn dịch dưới da,
SLIT: liệu pháp miễn dịch dưới lưỡi.
a Tùy thuộc vào các yếu tố cụ thể của bệnh nhân về sự nhạy cảm và tiếp xúc với chất gây dị ứng.
17 Liệu pháp miễn dịch dưới da
Liệu pháp miễn dịch dưới da (SCIT), hay “tiêm thuốc dị ứng”, là tiêm dưới da các protein chiết xuất từ các chất gây dị ứng đã biết được pha chế trong dung dịch nước hoặc chất Glycerin. Không có giới hạn độ tuổi thấp hơn đối với SCIT, (95) mặc dù nhiều nhà dị ứng coi độ tuổi 5 tuổi là ngưỡng cho phép bệnh nhân giao tiếp đầy đủ. Bệnh nhân cần được đánh giá kỹ lưỡng bởi bác sĩ dị ứng, người sau đó có thể xác định nguyên nhân dùng 1 đến 3 lần mỗi tuần ở nồng độ thấp và sau 3 đến 8 tháng, liều sẽ tăng dần để đạt được liều duy trì cuối cùng. Các giao thức “gấp rút” tăng tốc tồn tại với rủi ro cao hơn về các phản ứng mang tính hệ thống. Khi ở giai đoạn duy trì liều mục tiêu, có thể tiêm cách nhau 2 đến 4 tuần một lần trong khoảng 3 đến 5 năm để đạt được hiệu quả tối đa. SCIT có hiệu quả trong việc giảm các triệu chứng và sử dụng thuốc lâu dài, (97) và nó có thể ngăn ngừa tình trạng mẫn cảm mới ở trẻ em đơn thuần. (98)(99) SCIT có thể làm giảm nguy cơ phát triển bệnh hen suyễn trong tương lai ở bệnh nhân mắc AR và lợi ích duy trì sau khi ngừng thuốc đã được chứng minh. (98)(99)(100)
Chống chỉ định của SCIT bao gồm hen suyễn được kiểm soát kém, tắc nghẽn đường thở cố định và bệnh đồng thời nghiêm trọng. Các tác dụng phụ bao gồm từ phản ứng nhẹ tại chỗ đến các tác dụng phụ nghiêm trọng như sốc phản vệ và thường xảy ra nhanh sau khi tiêm; do đó, cần theo dõi ở cơ sở y tế thích hợp cần thiết lập ít nhất 30 phút sau khi tiêm. Có thể dùng corticosteroid tại chỗ hoặc OAH để điều trị phản ứng tại chỗ. Sốc phản vệ, xảy ra ở 0,1% số lần tiêm, (101) là một phản ứng đe dọa tính mạng và epinephrine luôn là phương pháp điều trị tốt nhất. Hen suyễn không được kiểm soát, nhiễm trùng, phơi nhiễm chất gây dị ứng cao (ví dụ, số lượng phấn hoa cao vào mùa xuân ở bệnh nhân được điều trị bằng liệu pháp miễn dịch chất gây dị ứng phấn hoa) và nhân viên được đào tạo không thích hợp làm tăng nguy cơ xảy ra các tác dụng phụ. (8)(95) Tương tự như các phương pháp điều trị y tế khác, bệnh nhân có thể trở nên không tuân thủ do phải thăm khám thường xuyên tốn thời gian, các vấn đề y tế khác, không thấy cải thiện hoặc ưu tiên điều trị bằng thuốc. Cần có các giao thức ngắn hơn, đơn giản hơn và tiết kiệm chi phí hơn. (102)
18 Liệu pháp miễn dịch dưới lưỡi
Liệu pháp miễn dịch ngậm dưới lưỡi (SLIT) dùng để chỉ những viên thuốc hòa tan dưới lưỡi có chứa chiết xuất chất gây dị ứng. Có 4 loại máy tính bảng SLIT được FDA chấp uận tại Hoa Kỳ (Bảng 4). Có SLIT phấn hoa cây bạch dương dành cho người lớn ở Canada và Châu Âu, đang được thử nghiệm ở thanh thiếu niên và một viên phấn hoa Cedar Nhật Bản có sẵn ở Nhật Bản. Hiện tại, không có SLIT phấn hoa được phê duyệt ở Hoa Kỳ. SLIT phấn hoa cây là một liệu pháp rất cần thiết vì 10% đến 40% dân số Hoa Kỳ, bao gồm cả trẻ em, bị nhạy cảm với bạch dương và bạch dương có phản ứng chéo với nhiều loài cây. (103) Ở Canada, SLIT phấn hoa có chi phí thấp hơn SCIT. SLIT thường được bảo hiểm chi trả và giảm chi phí cho các loại thuốc khác khi sử dụng hợp lý.
Các thử nghiệm đánh giá hiệu quả và độ an toàn của SLIT đa chất gây dị ứng đang được tiến hành, mặc dù có bằng chứng cho thấy SLIT chất gây dị ứng đơn lẻ có hiệu quả ở những bệnh nhân bị mẫn cảm nhiều. (104) Tác dụng lâm sàng của SCIT và SLIT là tương đương nhau, mặc dù SCIT có tác dụng khởi phát nhanh hơn và có thể hiệu quả hơn. (105) SLIT ít gây chấn thương hơn đối với trẻ sợ tiêm và có thể tiêm tại nhà mà không cần đến phòng khám thường xuyên, có khả năng làm tăng sự tuân thủ. SLIT có hiệu quả trong việc giảm các triệu chứng hen suyễn và sử dụng thuốc, có thể làm giảm nguy cơ mắc bệnh hen suyễn trong tương lai ở một số bệnh nhân, (106)(107) giúp cải thiện các triệu chứng ở mắt, (108) và có hiệu quả lâu dài tương tự như SCIT. (109)(110) Chống chỉ định đối với SLIT bao gồm hen suyễn không kiểm soát được, viêm thực quản tăng bạch cầu ái toan, tiền sử phản ứng cục bộ nghiêm trọng sau SLIT và quá mẫn cảm với thành phần không hoạt động. SLIT nên được bắt đầu bởi một nhà dị ứng quen thuộc với SLIT. Ngứa miệng, buồn nôn và khó chịu ở bụng là những tác dụng phụ tiềm ẩn, thường xảy ra sớm trong quá trình điều trị. (111) Sốc phản vệ hiếm gặp nhưng có thể xảy ra, (104) cần tiêm liều đầu tiên tại phòng khám của bác sĩ dị ứng.
19 Hướng dẫn điều trị trong tương lai
Omalizumab, mepolizumab, dupilumab, benralizumab và tezepelumab là các kháng thể đơn dòng được chỉ định cho bệnh hen suyễn hoặc bệnh dị ứng (Bảng 5). Các liệu pháp sinh học làm giảm các triệu chứng AR khi được sử dụng cho một bệnh đi kèm được chỉ định và các thử nghiệm đang được tiến hành để xác định tác động trực tiếp lên AR. (112)(113)(114) (115)(116)(117)(118) Thuốc sinh học thường được dung nạp tốt nhưng đắt tiền và chi phí có thể rất cao để liệu pháp sinh học trở thành phương pháp điều trị hàng đầu cho AR. Tuy nhiên, bác sĩ nhi khoa nên giới thiệu bệnh nhân dị ứng với AR và các bệnh đi kèm thích hợp đối với những người bị dị ứng để có liệu pháp sinh học tiềm năng.
Liệu pháp miễn dịch nội bạch huyết được thực hiện bằng cách đưa chiết xuất chất gây dị ứng dưới sự hướng dẫn của siêu âm vào hạch bạch huyết. Các nghiên cứu nhỏ ở người lớn cho thấy liệu pháp miễn dịch nội bạch huyết có hiệu quả, với phác đồ tiến trình ngắn hơn so với liệu pháp miễn dịch truyền thống và được dung nạp tốt (119).)(120)(121)(122)(123); tuy nhiên, cần có các thử nghiệm lâm sàng rộng rãi hơn với nhiều chất gây dị ứng. (120) Liệu pháp miễn dịch peptide bao gồm các peptide tổng hợp có thể tiêm được có nguồn gốc từ các epitope tế bào T của các chất gây dị ứng chính với phác đồ lịch trình ngắn hơn để tăng sự tuân thủ. Trong một nghiên cứu nhỏ, việc điều trị bằng liệu pháp miễn dịch peptide cỏ trong 14 tuần đã làm giảm các triệu chứng AR ở người lớn trong 2 năm. (124) Các nghiên cứu về tác dụng của men vi sinh trong việc phòng ngừa và điều trị bệnh dị ứng là không có kết luận, (125) và cần nhiều hơn nữa để đánh giá liệu men vi sinh có khả năng mang lại lợi ích cho AR hay không.
Bảng 5.Liệu pháp sinh học đã được phê duyệt đối với bệnh hen suyễn và/hoặc bệnh dị ứng và hiệu quả trong AR
| Thuốc sinh học | Cơ chế | Chỉ định và tuổi | Tác dụng |
| Omalizumab | Kháng IgE | Hen suyễn dị ứng từ trung bình đến nặng (6 tuổi trở lên), mày đay tự phát mãn tính (12 tuổi trở lên), CRSwNP (18 tuổi trở lên) | Giảm các triệu chứng ở mũi Giảm sử dụng thuốc mũi (113) Khi kết hợp với liệu pháp miễn dịch dị ứng sẽ hiệu quả hơn liệu pháp miễn dịch dị ứng đơn thuần (114) Các thử nghiệm bổ sung đang diễn ra(115) |
| Dupilumab | Kháng IL4Rt/IL13 | iêm da dị ứng từ trung bình đến nặng (6 tháng trở lên),hen suyễn tăng bạch cầu ái toan từ trung bình đến nặng hoặc hen suyễn phụ thuộc corticosteroid (6 tuổi trở lên),viêm thực quản tăng bạch cầu ái toan (12 tuổi trở lên), CRSwNP (18 tuổi trở lên) | Giảm triệu chứng AR Giảm sử dụng thuốc AR hàng ngày Cải thiện QoL ở bệnh nhân AR quanh năm (17) |
| Mepolizumab | Kháng IL5 | Hen suyễn tăng bạch cầu ái toan nặng (6 tuổi trở lên), hội chứng tăng bạch cầu ái toan (12 tuổi trở lên), EGPA (18 tuổi trở lên),CRSwNP (18 tuổi trở lên) | Cải thiện QoL ở bệnh nhân AR(116) |
| Benralizumab | Kháng IL5Rx | Hen suyễn tăng bạch cầu ái toan nặng (12 tuổi trở lên) - Có khả năng làm giảm các triệu chứng ở mũi, cần nhiều nghiên cứu hơn(118) | Có khả năng làm giảm các triệu chứng ở mũi, cần nhiều nghiên cứu hơn(118) |
| Tẽpelumab | Kháng TSLP | Hen suyễn nặng (12 tuổi trở lên),tất cả các kiểu hình | Có thể hữu ích, cần nhiều nghiên cứu hơn |
Chú thích:
AR: viêm mũi dị ứng; EGPAviêm mạch và đa u hạt dị ứng, CRSwNP: viêm mũi xoang mãn tính có polyp mũi, IgE: immunoglobulin E (kháng thể E), IL: interleukin, QoL: chất lượng cuộc sống; TSLP: thymic stromal lymphopoietin (thymic stromal lymphopoietin - một loại cytokine).
20 Phần kết luận
AR là một bệnh nhi phổ biến liên quan đến nhiều bệnh đi kèm, ảnh hưởng đáng kể đến QoL và gây gánh nặng kinh tế lớn. Cả chất gây dị ứng trong nhà và ngoài trời đều góp phần gây ra AR và hen suyễn dị ứng. OAH, INCS và IN-AH là những lựa chọn điều trị bằng thuốc thích hợp, trong khi liệu pháp miễn dịch dị ứng mang lại phương pháp điều trị thay đổi bệnh. Bệnh nhân có các triệu chứng kháng trị hoặc bệnh đi kèm nên được giới thiệu đến bác sĩ chuyên khoa dị ứng để kiểm tra và quản lý dị ứng, bao gồm liệu pháp miễn dịch dị ứng. Không nên bỏ qua AR như một tình trạng lành tính: như đã được chứng minh ở đây, AR không được kiểm soát có liên quan đến việc gia tăng tỷ lệ mắc bệnh.

