Viêm màng não mủ ở trẻ em: nguyên nhân, chẩn đoán và điều trị
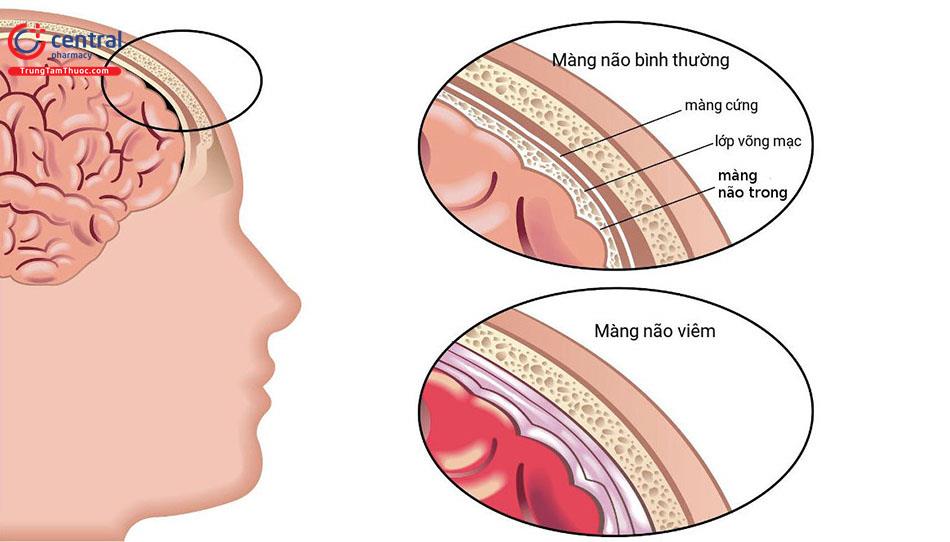
Trungtamthuoc.com - Viêm màng não mủ là màng não bị nhiễm khuẩn được gây ra bởi các nguyên nhân gây bệnh có khả năng sinh mủ xâm nhập vào màng não. Bệnh gây nhiều biến chứng nguy hiểm và tỷ lệ tử vong rất cao.
1 Viêm màng não mủ là gì?
Viêm màng não mủ là màng não bị nhiễm khuẩn được gây ra bởi các nguyên nhân gây bệnh có khả năng sinh mủ xâm nhập vào màng não. Đây là một bệnh cấp cứu nguy hiểm, hay gặp ở trẻ em, đặc biệt là các bé dưới 3 tuổi. Khi bé bị viêm màng não mủ thì cho tỷ lệ tử vong và di chứng tương đối cao.
2 Nguyên nhân gây viêm màng não mủ ở trẻ
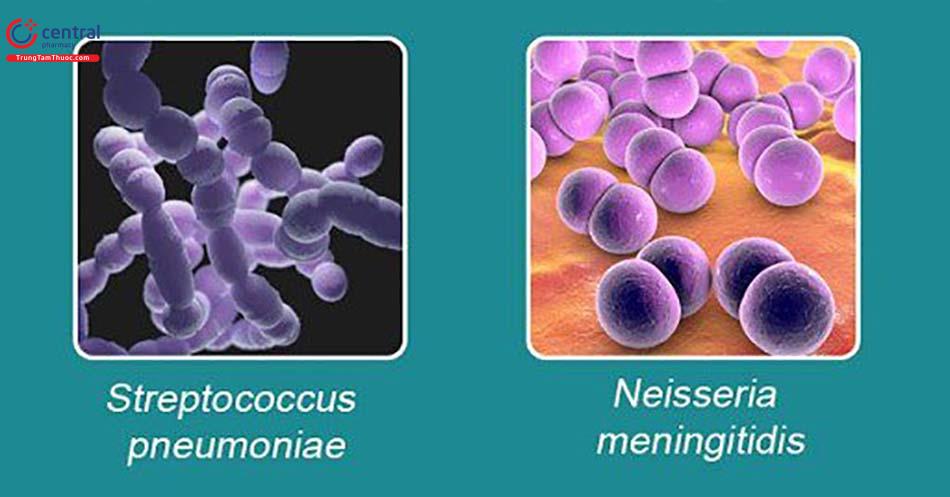
Viêm màng não mủ chủ yếu là do các loại vi khuẩn gây ra, trong đó có 3 loại vi khuẩn hay gặp nhất là Streptococcus pneumoniae, Haemophilus influenzae, Neisseria meningitidis.[1]
Riêng trẻ em sơ sinh và trẻ nhỏ dưới 3 tháng tuổi thì tác nhân gây bệnh thường gặp nhất là các loại vi khuẩn đường ruột như E-Coli, Proteus, Klebsiella, Listeria....
Ngoài ra viêm màng não mủ còn có thể do nhiều loại vi khuẩn và nấm gây ra nhưng chiếm tỷ lệ ít hơn. Bệnh thường gặp ở những bệnh nhân bị suy giảm miễn dịch, nhiễm khuẩn huyết…
3 Phương pháp chẩn đoán viêm màng não mủ ở trẻ nhỏ
Để chẩn đoán xác định viêm màng não mủ ở trẻ ta dựa vào các biểu hiện lâm sàng và kết quả xét nghiệm dịch não tuỷ. Đồng thời phải phân biệt viêm màng não mủ với một số bệnh liên quan khác.
3.1 Các biểu hiện lâm sàng của viêm màng não mủ
Khi trẻ bị viêm màng não mủ thì trước tiên sẽ có biểu hiện sốt, các hội chứng nhiễm trùng. Lúc này trẻ thường sốt cao đột ngột, có thể kèm theo viêm đường hô hấp trên. Cùng với đó trẻ sẽ có các hiện tượng quấy khóc, mệt li bì, kém ăn da xanh tái.
Đồng thời, ở trẻ sẽ có các hội chứng màng não với các biểu hiện: nôn và buồn nôn, đau đầu, rối loạn tiêu hóa, có thể sợ ánh sáng, và nằm tư thế cò súng. Khi đó, ta thấy gáy trẻ cứng, có dấu hiệu Kernig, vạch màng não…
Nếu bé vẫn còn thóp sẽ thấy thóp trước phồng hoặc căng, li bì, mắt không linh hoạt.
Ngoài ra, trẻ bị viêm màng não còn có các biểu hiện khác như: Co giật, liệt, rối loạn tri giác, ban xuất huyết cùng các vết hoại tử hình sao, sốc nhiễm khuẩn.
Đối với trẻ sơ sinh, bệnh thường gặp ở những trẻ đẻ non, nhiễm trùng ối hay ngạt. Ở những trẻ này thì hội chứng nhiễm trùng và hội chứng màng não không có biểu hiện rõ ràng, có thể không sốt, thậm chí còn hạ thân nhiệt. Khi bị bệnh trẻ thường bỏ ăn, nôn trớ, thở không bình thường, thóp phồng lên hoặc căng nhẹ, có rối loạn tiêu hóa và có thể co giật.

3.2 Các xét nghiệm cần thiết trong viêm màng não mủ
Xét nghiệm dịch não tủy là nghiệm pháp quan trọng nhất và có tính chất quyết định trong viêm màng não mủ. Khi xét nghiệm sẽ cho một biểu hiện sau: Dịch não tuỷ đục, soi hoặc cấy tìm thấy vi khuẩn gây bệnh, xét nghiệm sinh hoá dịch não tuỷ thấy nồng độ protein tăng, Glucose giảm...
Ngoài ra, còn có một số xét nghiệm khác như: Kiểm tra công thức máu, cấy máu và cấy dịch để tìm vi khuẩn gây bệnh. Hoặc có thể chụp cắt lớp vi tính sọ não, siêu âm qua thóp... để xác định các biến chứng có thể gặp...
3.3 Chẩn đoán phân biệt viêm màng não mủ với bệnh khác
Trước khi chọc dò dịch não tủy cần phân biệt viêm màng não mủ với một số bệnh như: Sốt cao co giật, các viêm màng não do virus, do lao… Riêng trẻ sơ sinh và trẻ nhỏ cần phân biệt thêm với các bệnh như: xuất huyết não hay màng não, viêm phế quản phổi nặng, nhiễm khuẩn huyết.
Sau khi đã chọc dò tủy sống cần phân biệt với viêm màng não do virus, lao màng não, xuất huyết não - màng não cũ như sau:
- Trong viêm màng não do virus thì dịch não tuỷ thường trong, protein tăng ít, số lượng bạch cầu trong dịch não tuỷ thường thấp hơn... Cần phải để ý đến các dấu hiệu dịch tễ, làm các xét nghiệm đặc hiệu khác như ELISA hoặc PCR.
- Trong lao màng não thì dịch não tuỷ có thể trong hoặc vàng chanh, protein cũng tăng nhiều... Lúc này phải tìm nguồn lây bệnh, làm phương pháp Mantoux, chụp phổi và các xét nghiệm đặc hiệu khác để xác định lao.
- Còn trong xuất huyết não - màng não cũ thì dịch não tuỷ vàng, protein tăng nhưng tế bào trong dịch não tuỷ ít hoặc không có. Khi đó phải xét kỹ các dấu hiệu lâm sàng, huyết học và chụp CT scan sọ não nếu cần thiết.[2]
4 Điều trị viêm màng não mủ ở trẻ như thế nào?
4.1 Nguyên tắc chung điều trị viêm màng não mủ
Như đã biết, viêm màng não mủ là bệnh có tính chất cấp cứu, cần điều trị kịp thời, do đó phải cho trẻ nhập viện điều trị.
Sử dụng các kháng sinh để điều trị đúng, càng sớm càng tốt ngay sau khi chẩn đoán xác định xong.
Nếu trẻ có biểu hiện bệnh nặng, cần phối hợp điều trị tích cực và hỗ trợ để cứu sống và giảm nguy cơ biến chứng có thể gặp.
4.2 Điều trị viêm màng não mủ sử dụng kháng sinh
Trong điều trị viêm màng não mủ cho trẻ ta chia làm 2 trường hợp đó là đã xác định được vi khuẩn gây bệnh và chưa xác định được vi khuẩn gây bệnh.
4.2.1 Chưa xác định được chính xác loại vi khuẩn gây bệnh
Với các bé sơ sinh từ 1 tháng tuổi trở xuống: cho dùng ampiciline phối hợp với Ceftriaxone hay Cefotaxime. Hoặc có thể dùng phác đồ thứ 2 với sự kết hợp của Ampiciline và Gentamicin.
Các bé từ trên 1 tháng tuổi đến 5 tuổi thì dùng kháng sinh Ceftriaxone hoặc Cefotaxime.
Trẻ trên 5 tuổi thì dùng Ceftriaxone hoặc Cefotaxime có thể phối hợp thêm Vancomycin.
Liều dùng kháng sinh tính theo cân nặng của trẻ như sau:
- Ampicilin với liều tiêm tĩnh mạch một ngày là 200 đến 300 mg/kg cân nặng, chia làm 4 lần.
- Ceftriaxone tiêm tĩnh mạch mỗi ngày 100mg chia làm 1 đến 2 lần.
- Cefotaxime liều 200 đến 300 mg/kg chia làm 4 lần tiêm tĩnh mạch trong ngày.
- Gentamicin thì dùng tiêm tĩnh mạch hoặc tiêm bắp liều 5mg 1 lần, mỗi ngày dùng 1 lần.
- Vancomycin được truyền tĩnh mạch với liều 60mg/kg mỗi ngày, chia làm 4 lần trong ngày.
Trẻ sơ sinh từ 1 tháng tuổi trở xuống dùng kháng sinh từ 7 đến 21 ngày tùy thuộc bệnh được cải thiện như thế nào. Còn các bé trên 1 tháng tuổi trở lên thì mỗi đợt điều trị kháng sinh kéo dài từ 7 đến 14 ngày.
- Nếu điều trị theo phác đồ như trên không có hiệu quả thì đổi sang kháng sinh phổ rộng vây phế cầu và H-Influenzae.[3]
.jpg)
4.2.2 Đã xác định được nguyên nhân gây viêm màng não mủ
Nếu vi khuẩn gây bệnh là S-Pneumoniae:
- Trường hợp vi khuẩn còn nhạy cảm với penicillin thì dùng Benzylpenicilin để tiêm tĩnh mạch chậm cho trẻ liều 60mg/kg, sau mỗi 6 giờ lại lặp lại liều như vậy.
- Trường hợp không có kháng sinh đồ và có MIC lớn hơn 0,125mg/l thì dùng: Cefotaxime hoặc Ceftriaxone phối hợp Vancomycine với liều như trên, và phối hợp Rifampicin với liều 10mg/kg mỗi lần, ngày uống 2 lần. Một đợt điều trị thường kéo dài từ 10 - 14 ngày.
Nếu trẻ bị viêm màng não mủ do H-Influenzae: thì dùng Cefotaxime hoặc Ceftriaxone với liều như trên trong vòng từ 7 đến 10 ngày. Nếu không mang lại hiệu quả thì phối hợp thêm Pefloxacine truyền tĩnh mạch mỗi ngày 10 - 15 mg/kg chia 2 - 3 lần dùng. Hoặc thay Pefloxacine bằng Meropenem tiêm hay truyền tĩnh mạch mỗi ngày 120mg/kg, chia làm 3 đến 4 lần.
Với trường hợp viêm màng não mủ do não mô cầu thì dùng Penicillin G 250000 UI/kg mỗi ngày; hoặc Ampicillin 200mg/kg một ngày, hai thuốc này dùng đường tiêm tĩnh mạch, chia làm 4 lần. Hoặc có thể cho trẻ dùng Cefotaxime hoặc Ceftriaxone như trên. Thời gian điều trị kháng sinh cho viêm màng não mủ do não mô cầu thường từ 5 đến 7 ngày.
Với các bé bị viêm màng não mủ do trực khuẩn đường ruột Gram âm thì sử dụng Cefotaxime hoặc Ceftriaxone phối hợp với Gentamycin trên trong vòng hơn 3 tuần.
Riêng trường hợp viêm màng não mủ do với Listeria cần dùng Benzylpenicillin với liều 250.000UI/kg trong ngày, chia làm 4 lần hoặc Ampicillin với liều 300 mg/kg mỗi ngày và chia 4 đến 6 lần. Đồng thời kết hợp với (Trimethoprim Sulfamethoxazole) hoặc Gentamicin theo hướng dẫn với những trường hợp nặng. Thời gian dùng kháng sinh này để điều trị viêm màng não mủ thường từ 2 - 3 tuần.
Nếu trẻ bị suy giảm chức năng gan, thận thì cần điều chỉnh liều sao cho phù hợp với mức độ suy gan, thận và viêm màng não mủ.
4.3 Các liệu pháp điều trị phối hợp trong viêm màng não mủ
Nếu bé bị hôn mê hoặc có dấu hiệu nhiễm khuẩn nặng, sốc nhiễm khuẩn thì phải điều trị, chăm sóc tích cực.
Nếu trẻ có kèm theo co giật thì cho trẻ dùng Seduxen, liều 0,1 - 0,2mg/kg một lần pha trong dung dịch NaCl 0,9% để tiêm tĩnh mạch chậm cho tới khi không còn giật nữa. Nếu vẫn bị giật có thể tiêm nhắc lại sau 10 phút nhưng không được nhiều hơn 3 lần. Có thể cho trẻ phòng co giật bằng uống Barbiturat liều 5 - 20mg/kg mỗi ngày, kết hợp hạ thân nhiệt và bù điện giải cho trẻ.
Trường hợp trẻ có suy hô hấp cần được làm các biện pháp hô hấp hỗ trợ phù hợp.
Sử dụng cho những trẻ bị nặng thuốc chống viêm Dexamethason tiêm tĩnh mạch chậm 3 ngày, mỗi ngày 2 lần với liều 0,1 đến 0,2 mg/kg.
Đồng thời trong quá trình điều trị cần kết hợp chăm sóc và nuôi dưỡng trẻ hợp lý, đủ dinh dưỡng, đảm bảo thông khí cho trẻ.
Khi trẻ không còn sốt, và các triệu chứng lâm sàng hết ít nhất 3 ngày và dịch não tuỷ trở về ngưỡng bình thường thì trẻ được coi là hồi phục.
5 Phòng bệnh viêm màng não mủ như thế nào?
Viêm màng não mủ gây ra nhiều biến chứng nguy hiểm nên cha mẹ cần làm các biện pháp dự phòng trước như:
- Cho tất cả các trẻ tiêm phòng vaccin Hib. Còn vaccin phòng não mô cầu và phế cầu chỉ sử dụng cho những vùng dịch lưu hành hoặc trên những người bị suy giảm miễn dịch.
- Với các đối tượng đã tiếp xúc với nguồn lây thì uống 4 ngày Rifampicin với liều từ 10 đến 20mg/kg mỗi ngày.
- Giữ gìn vệ sinh môi trường sống.
6 Các biến chứng của viêm màng não mủ có thể gặp
Trẻ bị viêm màng não mủ nếu không được điều trị phù hợp có thế gặp một số biến chứng sau:
Áp lực nội sọ tăng, nhiễm trùng vẫn kéo dài, dịch não tuỷ biến đổi bất thường là biểu hiện của tràn dịch dưới màng cứng, áp xe nội sọ.
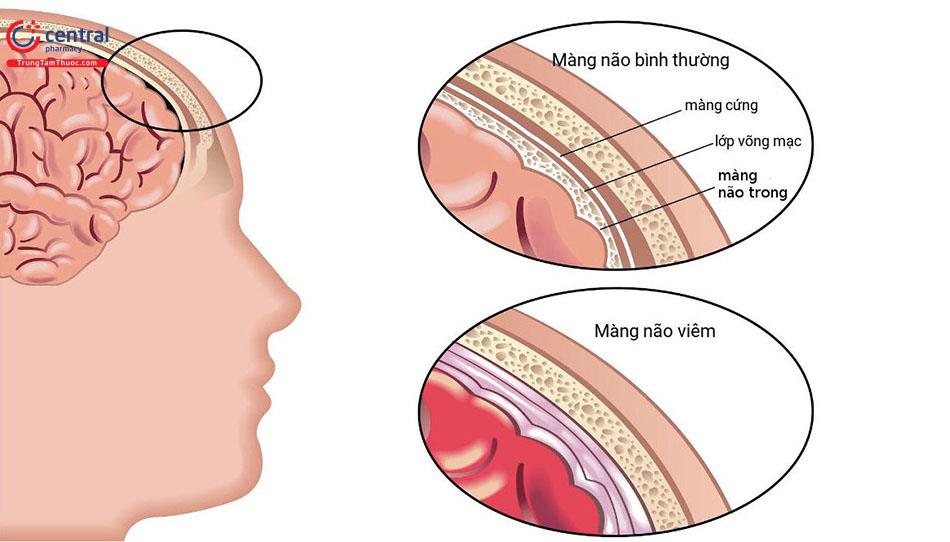
Hay hiện tượng dịch não thất bị ứ lại do dính tắc. Lúc này các biểu hiện của nhiễm trùng và dịch não tuỷ cải thiện nhưng áp lực nội sọ vẫn tăng làm giãn đường khớp, thóp căng…
Ngoài ra, trẻ viêm màng não mủ còn có thể gặp một số biến chứng khác như bại não, động kinh, điếc…
Hy vọng bài viết sẽ có ích cho các bạn trong quá trình điều trị tránh biến chứng nguy hiểm của viêm màng não mủ cho trẻ.
Tài liệu tham khảo
- ^ Tác giả: Zain Alamarat và Rodrigo Hasbun (Ngày đăng: ngày 11 tháng 11 năm 2020). Management of Acute Bacterial Meningitis in Children, NCBI. Truy cập ngày 30 tháng 12 năm 2021.
- ^ Tác giả: H El Bashir, M Laundy, R Booy (Ngày đăng: tháng 5 năm 2019). Diagnosis and treatment of bacterial meningitis, BMJ Journals. Truy cập ngày 30 tháng 12 năm 2021.
- ^ Tác giả: Martha L Muller, MD (Ngày đăng: ngày 16 tháng 1 năm 2019). Pediatric Bacterial Meningitis, Medscape. Truy cập ngày 30 tháng 12 năm 2021.

