Viêm hoại tử ruột non: Nguyên nhân, triệu chứng, cách điều trị

Trungtamthuoc.com - Triệu chứng ban đầu điển hình nhất của bệnh viêm hoại tử ruột non ở trẻ sơ sinh bao gồm không dung nạp thức ăn, trướng bụng. Nếu bệnh tiến triển nặng thì trẻ có dấu hiệu toàn thân như lờ đờ, ngừng thở dài gọi là ngưng thở, mất ổn định nhiệt độ và tưới máu kém. Vậy phải làm sao khi trẻ bị viêm hoại tử ruột non sơ sinh?
1 Viêm hoại tử ruột non là gì?
Viêm hoại tử ruột non là một bệnh viêm nhiễm đường tiêu hóa có nguy cơ đe dọa đến tính mạng của trẻ. Bệnh hầu như xảy ra ở trẻ sơ sinh với sự tỷ lệ tử vong rất cao. Viêm ruột xảy ra do sự xâm nhập của bị khuẩn gây tổn thương tế bào, hoại tử ruột kết và tử vong.
2 Nguyên nhân gây viêm hoại tử ruột non
Nguyên nhân chính được cho rằng gây viêm hoại tử ruột non ở trẻ là các vi khuẩn gram âm kỵ khí. Tuy nhiên, cơ chế cụ thể và nguyên nhân của sự xâm nhập của vi khuẩn này chưa được hiểu rõ. Trong đó Clostridium perfringens C được cho là tác nhân chính, ngoài ra còn một số vi khuẩn như E-Coli, Bacteroides… Các vi khuẩn này xâm nhập vào thành ruột, tạo phản ứng lên men tạo ra khí hydro rồi, đồng thời kích thích hoạt động đại thực bào gây phản ứng viêm. Vi khuẩn này sản sinh ra độc tố gây phá hủy tế bào thành ruột.
Người ra còn cho rằng, việc thiếu oxy trong quá trình sinh nở cũng góp phần gây viêm ruột hoại tử. Khi đó, lượng oxy và máu đến ruột bị giảm đi làm ruột trở nên suy yếu. Lúc này, vi khuẩn lại qua thức ăn xâm nhập vào ruột, dễ dàng gây tổn thương đến các mô ruột.
Ngoài ra, sinh non cũng là một yếu tố gia tăng nguy cơ mắc bệnh này. Ở trẻ sinh non các chức năng trong cơ thể chưa được hoàn thiện, biểu mô ruột còn non yếu làm vi khuẩn dễ gây bệnh hơn.

3 Triệu chứng, biến chứng viêm hoại tử ruột non ở trẻ sơ sinh
Triệu chứng ban đầu điển hình nhất của bệnh viêm ruột hoại tử ruột non ở trẻ sơ sinh bao gồm không dung nạp thức ăn, trướng bụng. Sau đó 8 đến 10 ngày trẻ sẽ đi đại tiện ra máu, phân đen do máu bị oxy hóa từ trong ruột non, nước tiểu màu nước rửa thịt.
Nếu bệnh tiến triển nặng thì trẻ có dấu hiệu toàn thân như lờ đờ, ngừng thở dài gọi là ngưng thở, mất ổn định nhiệt độ và tưới máu kém. Có thể sờ thế một khối nổi lên và vùng da bụng nổi bông đỏ lên bất thường do xung huyết mao mạch của thành bụng. Cuối cùng, trẻ có thể dẫn đến suy hô hấp và trụy tim mạch cần thở máy và thuốc vận mạch.
Khi chụp X-quang bụng là thấy các quai ruột bị giãn, phù nề, các quai chứa ít hay nhiều khí, có dịch ổ bụng. Nếu bên ngoài ruột non có nhiều khí cho thấy bệnh đã tiến triển nặng hơn. Các triệu chứng xuất hiện nhanh chóng, thường trong vài giờ, khi tiến triển có thể thấy thủng ruột và viêm phúc mạc, dẫn đến hạ huyết áp hệ thống, suy gan.
Viêm ruột non hoại tử là bệnh cần phẫu thuật, biến chứng sau phẫu thuật có thể xảy ra là dính ruột, sẹo và tắc nghẽn. Ngoài ra còn các biến chứng khác như hội chứng ruột ngắn, suy đường ruột, thiếu hụt dinh dưỡng và các khiếm khuyết liên quan đến sự tăng trưởng và phát triển.
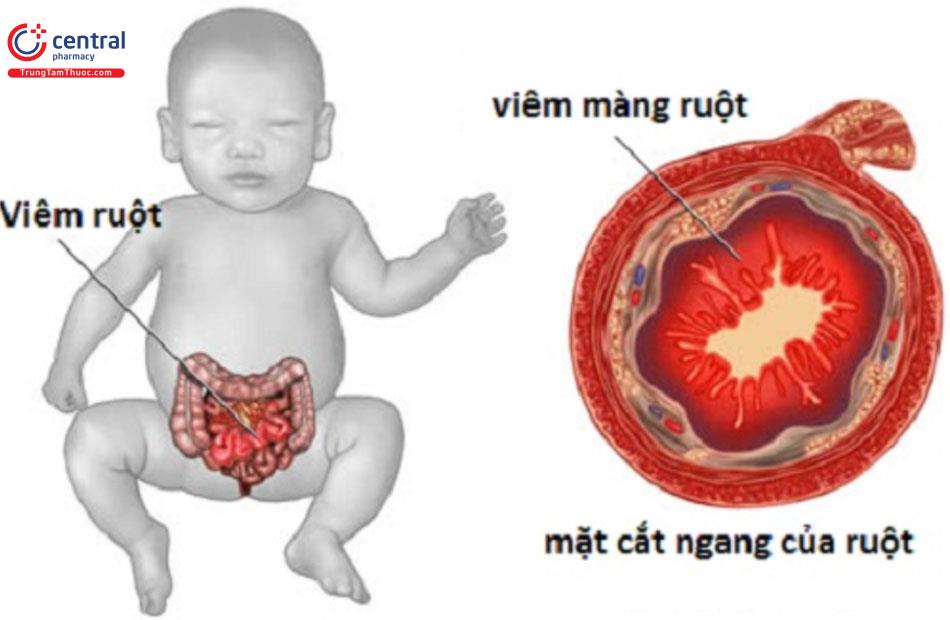
4 Điều trị viêm hoại tử ruột non trẻ sơ sinh
4.1 Nguyên tắc điều trị viêm ruột non hoại tử
Do bệnh tiến triển trẻ sẽ có biểu hiện sốc, nên cần bù dịch để chống sốc.
Viêm ruột non hoại tử là do vi khuẩn kỵ khí gây ra, nên dùng kháng sinh phù hợp để tiêu diệt vi khuẩn này.
Khi bệnh tiến triển, trẻ có sốc, hay biến chứng ngoại khoa thì cần phải phẫu thuật loại phân ruột bị hoại tử đi.
Cuối cùng, trong điều trị viêm hoại tử ruột non là phải điều trị các biến chứng xảy ra.
Đường ruột của bé cần thời gian để nghỉ ngơi và chữa lành. Bước đầu tiên trong điều trị có thể là ngừng cho ăn bằng ống hoặc bằng miệng. Thay vào đó, trẻ sẽ được nhận chất dinh dưỡng qua đường tĩnh mạch (IV).
Em bé cũng có thể được điều trị bằng ống thông mũi-dạ dày và dùng thuốc kháng sinh chống lại nhiễm trùng do vi khuẩn. [1]
4.2 Trường hợp trẻ bị viêm ruột non hoại tử có biến chứng ngoại khoa
Các biến chứng ngoại khoa có thể gặp khi trẻ bị viêm hoại tử ruột non tắc ruột, thủng ruột.
Nếu có tình trạng này thì sau khi điều trị mất nước và rối loạn điện giải xong thì tiến hành phẫu thuật loại bỏ phần ruột bị tắc rối nối lại.
Sau khi trẻ được xuất viện, định kỳ tái khám hàng tháng để kiểm tra các dấu hiệu sinh tồn và phát triển của trẻ sau cắt ruột. Việc định kỳ tái khám này phải tiến hành liên tục ít nhất trong 6 tháng đầu kể từ khi xuất viện.
4.3 Các lưu ý để ngăn ngừa viêm ruột non hoại tử
Cho trẻ ăn sữa mẹ, vì sữa mẹ có chứa enzyme PAF acetylhydrolase làm phá hủy PAF.48 PAF - một trong những chất trung gian quan trọng gây viêm ruột hoại tử.
Trong quá trình mang thai, người mẹ cần được chăm sóc và điều trị chu đáo để tránh nguy cơ sinh non, thúc đẩy nguy cơ viêm hoại tử ruột non sơ sinh.
Khi sinh cần lưu ý, giảm thiểu tối đa các biến chứng sản khoa như sinh ngạt, trẻ bị suy hô hấp sơ sinh.
Bài viết này hy vọng sẽ giúp các bạn phát hiện trẻ bị viêm hoại tử ruột non sớm để điều trị kịp thời
Case lâm sàng: Viêm ruột do vi khuẩn
Đề bài: Bạn nhận được một cuộc gọi từ mẹ của một trẻ trai 2 tuổi tiền sử khoẻ mạnh. Hôm qua trẻ xuất hiện một cơn sốt 104°F (40°C), đau quặn bụng, nôn, và đại tiện phân nước nhiều lần. Mẹ trẻ nghĩ rằng trẻ bị viêm dạ dày ruột giống người dì cũng như những bạn khác ở nhà trẻ. Tuy nhiên, hôm nay trẻ xuất hiện đi ngoài phân máu lẫn nhày và cảm thấy khó chịu hơn. Trong khi bạn đang hỏi về tình trạng mất nước của trẻ, mẹ trẻ báo rằng trẻ bị co giật. Bạn đề nghị mẹ trẻ gọi ngay xe cấp cứu và thông báo cho trung tâm cấp cứu về việc trẻ sắp được chuyển đến. [2].
➤ Chẩn đoán nào có khả năng nhất?
➤ Bạn khẳng định chẩn đoán này bằng cách nào?
➤ Điều trị nào là thích hợp nhất?
➤ Kế hoạch điều trị?
Tóm tắt: Trẻ đã tiếp xúc với những người mắc bệnh về dạ dày – ruột ở cả nhà trẻ và tại nhà riêng. Trẻ có sốt, đau bụng và đại tiện ban đầu phần nước. sau đó là phân máu lẫn nhảy. Trẻ cũng xuất hiện có giặt lần đầu.
> Chẩn đoán có khả năng nhất: Viêm ruột do vi khuẩn với các triệu chứng thần kinh.
> Các công cụ để chẩn đoán: Bạch cầu và hồng cầu trong phân, cấy phân.
* Điều trị: Thay đổi phụ thuộc lứa tuổi và căn nguyên nghi ngờ; điều trị mất nước và cân bằng điện giải là ưu tiên. Nhiễm khuẩn Salmonella có thể tự khỏi và thưởng không cần điều trị trừ những bệnh nhi nhỏ hơn 3 tháng tuổi hoặc bị suy giảm miễn dịch; nhiễm khuẩn Shigella, mặc dù cũng tự giới hạn, nhìn chung vẫn được điều trị để rút ngắn thời gian nhiễm bệnh và tăng đào thải vi khuẩn ra ngoài. Các thuốc làm giảm nhu động đường tiêu hoá (antimotility agents) không được sử dụng.
> Kế hoạch điều trị: Nếu không được điều trị, hầu hết các trường hợp nhiễm khuẩn đường tiêu hoá ở trẻ khoẻ mạnh trước đó thường tự khỏi.Nhiễm khuẩn ngoài đường tiêu hoá thường gặp ở những trẻ suy giảm miễn dịch.
4.4 Phân tích
4.4.1 Mục tiêu
1. Mô tả các triệu chứng lâm sàng điển hình của viêm ruột do vi khuẩn.
2. Liệt kê các căn nguyên vi sinh vật gây viêm dạ dày – ruột, dựa vào tuổi của bệnh nhi.
3. Thảo luận về các lựa chọn điều trị và giải thích khi nào điều trị là cần thiết.
4. Thảo luận về các biến chứng có thể xảy ra với viêm đường ruột do vi khuẩn.
4.4.2 Đặt vấn đề
Phân máu có thể gặp trong nhiều bệnh lý, không phải tất cả đều do nhiễm trùng gây nên. Ở bệnh nhi này, xuất huyết tiêu hoá có thể do bệnh viêm tài thừa Meckel, lồng ruột, ban xuất huyết Schonlein-Henoch, hội chứng tán huyết tăng ure máu, viêm đại tràng do Clostridium difficile, và các polyp.
Các triệu chứng của trẻ khá nhất quán, tuy nhiên, sẽ nghĩ nhiều đến viêm đường ruột điển hình do nhiễm khuẩn Shigella hoặc Salmonella.
4.5 Định nghĩa
Viêm đại tràng (colitis): Tình trạng viêm của đại tràng
Tiêu chảy: Tình trạng đại tiện phần lông bất thường hoặc phân nước thường xuyên.
Chứng kiết lỵ (dysentery): Bệnh nhiễm trùng đường ruột gây nên tiêu chảy nặng với phân máu lẫn nhảy,
Viêm ruột (enteritis): Tình trạng viêm của ruột non, thường gây nên tiêu chảy, có thể là hậu quả của nhiễm trùng đáp ứng miễn dịch hoặc các nguyên nhân khác.
4.6 Tiếp cận lâm sàng
Vi khuẩn Salmonella có hình que, là trực khuẩn gram âm hiếu khí và có thể sống kị khí không bắt buộc. Chúng có khả năng di động và không lên men đường lactose. Nhiễm khuẩn thường gặp vào những tháng có nhiệt độ ấm áp. Nhiễm khuẩn Salmonella có thể chia thành nhóm không gây bệnh thương hàn (nontyphoidal disease) như viêm dạ dày - ruột, viêm màng não, viêm tủy xương, vãng khuẩn huyết và nhóm gây bệnh thương hàn (typhoid/enteric) có sốt, chủ yếu bởi Salmonella typhi. Dịch thường bùng phát rải rác, nhưng có liên quan đến thực phẩm và phân bố thành các cụm. Nhiều động vật có chứa Salmonella. Tiêu thụ thịt gia cầm và trứng sống là nguồn nhiễm bệnh chủ yếu cho người; các nguồn lây bệnh khác có thể bao gồm cự đà và rùa biển. Để bị nhiễm bệnh cần một lượng lớn vì khuẩn vào cơ thể qua đường tiêu hoá, việc lây truyền từ người qua người không phổ biến.
Viêm dạ dày – ruột là bệnh phổ biến nhất trong nhóm nhiễm khuẩn không gây bệnh thương hàn. Trẻ thường khởi phát đột ngột các triệu chứng buồn nôn, nôn, đau bụng kiểu quặn thắt và tiêu chảy lỏng nước hoặc kèm máu. Đa số có kèm với sốt nhẹ; một số trẻ có triệu chứng thần kinh (lơ mơ, đau đầu, ngủ gà, và co giật). Khoảng 1% đến 5% trẻ nhiễm Salmonella tiến triển thành vãng khuẩn huyết thoáng qua, với các nhiễm khuẩn ngoài đường tiêu hoá (viêm tủy xương, viêm phổi, viêm màng não, và viêm khớp); thường gặp nhất ở những trẻ suy giảm miễn dịch và ở trẻ sơ sinh.
Vi khuẩn Shigella là trực khuẩn gram âm kích thước rất nhỏ. Chúng không lên men đường Lactose và cũng là nhóm kỵ khí không bắt buộc và gần đây được phát hiện thấy có khả năng di động. Có bốn chủng Shigella gây bệnh trên người: S dysenteriae, S boydii, S flexneri và S sonnet. Nhiễm khuẩn thường xảy ra vào những tháng có khí hậu ấm áp và trong vòng 10 năm tuổi đầu đời (cao nhất ở năm thứ 2 và thứ 3). Nhiễm khuẩn lấy từ người qua người nhưng cũng có thể qua đường thực phẩm hay nguồn nước. Tương đối ít số lượng sinh vật Shigella cần (vào cơ thể) để gây bệnh. Thông thường trẻ sẽ có triệu chứng sốt, đau quặn bụng, tiêu chảy phân nước (sau đó tiến triển thành phân lẫn ít máu) và chán ăn; trẻ biểu hiện yếu ớt. Nếu không điều trị tiêu chảy thường tự hết sau 1 đến 2 tuần Các triệu chứng thần kinh bao gồm đau đầu, co giật, lơ mơ hoặc ảo giác Viêm màng não do Shigella thường ít xảy ra. Các biến chứng ít gặp bao gồm sa trực tràng, viêm gan ở mật, viêm khớp, viêm kết mạc, và viêm bàng quang. Hiếm gặp hơn, nhiễm Shigella tiến triển nhanh chóng thành tình trạng giống nhiễm khuẩn huyết (Hội chứng Eriki) và gây tử vong sớm.
Các xét nghiệm tìm Salmonella và Shigella bao gồm cấy phân, mặc dù các kết quả trả về thường âm tính kể cả khi chủ thể được xác định có nhiễm khuẩn từ các xét nghiệm khác. Tìm bạch cầu trong phân thường dương tính, nhưng giá trị kết quả này không đặc hiệu và chỉ thể hiện có nhiễm khuẩn đại tràng. Tìm máu ẩn trong phân thường dương tính. Trong nhiễm khuẩn Shigella, số lượng bạch cầu máu ngoại vi thường trong giới hạn bình thường, nhưng sẽ gặp chỉ số lệch trái rõ rệt ở nhóm bạch cầu đũa (bạch cầu chưa trưởng thành) hơn nhóm bạch cầu đa nhân. Nhiễm Salmonella hay gặp tăng bạch cầu nhẹ.
Điều trị tập trung vào việc điều chỉnh cân bằng dịch và điện giải cho trẻ. Kháng sinh điều trị cho Salmonella thường không cần thiết, chúng không rút ngắn thời gian nhiễm bệnh, thậm chí còn làm tăng nguy cơ mắc hội chứng tán huyết tăng ure máu (HUS). Những trẻ sơ sinh nhỏ hơn 3 tháng tuổi hoặc những trẻ suy giảm miễn dịch thường được điều trị nếu có nhiễm trùng đường tiêu hoá, vi là những đối tượng có nguy cơ cao mắc các bệnh tiến triển lan tỏa. Nhiễm Shigella cũng tự giới hạn, nhưng kháng sinh giúp giảm thời gian mắc bệnh và rút ngắn thời gian vi khuẩn đào thải ra ngoài. Các thuốc làm giảm nhu động đường tiêu hoá không được chỉ định ở cả 2 nhóm nhiễm 2 vi khuẩn này.
Ngoài 2 vi khuẩn nếu trên, chúng Escherichia coli xâm nhập ruột, Campylobacter sp, và Yersinia enterocolitica có thể gây chứng kiết lỵ với các triệu chứng sốt, đau quặn bụng và tiêu phân máu. Chủng Yersinia có thể gây một bệnh cảnh giống đau bụng cấp tính. Chủng E coli gây xuất huyết ruột (do tạo độc tố Shiga) gây tiêu chảy phân máu nhưng không kèm sốt. Nhiễm Vibrio cholera gây nôn và tiêu chảy phân nước không lẫn máu lượng lớn kèm sốt rất ít hoặc không sốt.
Hội chứng tán huyết ure máu cao (HUS) là nguyên nhân thường gặp gây suy thận cấp ở tuổi ấu thơ, tiến triển ở 5% đến 8% trẻ tiêu chảy do Escherichia coli xâm nhập ruột (0157:H7); ít gặp hơn sau nhiễm Shigella, Salmonella, và Yersinia. Rất thường gặp ở trẻ nhỏ hơn 4 tuổi. Quá trinh sinh lý cơ bản bao gồm các vị huyết khối, tổn thương tế bào nội mạc mạch máu nhỏ gây nên thiếu máu tan máu mao mạch và giảm tiểu cầu do tiêu thụ. Sự lắng đọng ở màng đáy cầu thận do các chất không xác định làm dày thành mạch đồng thời thu hẹp khấu kính trong lòng. Các triệu chứng điển hình thường xuất hiện từ 1 đến 2 tuần sau khi trẻ tiêu chảy, với biểu hiện cấp tính của da niêm mạc nhợt, kích thích, thiểu niệu hoặc vô hiệu. thậm chí đột quỵ; trẻ còn có ban xuất huyết hoặc phủ tiến triển. Điều trị hỗ trợ là chủ yếu, một số trẻ có thể cần lọc máu. Phần lớn trẻ tiến triển tốt hơn và hồi phục chức năng thận về mức bình thường; tất cả trẻ đều được theo dõi biến chứng tăng huyết áp và suy thận mạn.
4.7 Câu hỏi lượng giá
35.1 Một trẻ nam 2 tuổi có biểu hiện nôn tăng dần và đau bụng không từng con từ ngày qua, kèm đại tiện phân khuôn nhỏ. Bố mẹ trẻ tỏ ra không quá lo lắng vì trẻ biểu hiện ổn giữa các cơn đau. Tuy nhiên
hôm nay trẻ liên tục nôn ra dịch chứa mặt và đại tiện phân lẫn máu nhiều lần. Khám lâm sàng thấy một trẻ tri giác lơ mơ kèm khó thở nhẹ, nhịp tim nhanh và có sốt. Khám bụng ghi nhận khi ấn lan toả và sở thấy một khối hình ống không rõ ở % trên phải. Đâu là bước xử trí phù hợp tiếp theo?
A. Chụp cắt lớp vi tính ổ bụng.
B. Thụt đại tràng có cản quang
C. Kháng sinh đường tĩnh mạch điều trị Shigella.
D. Trấn an bố mẹ trẻ.
E. Cây phân.
35.2 Một trẻ nữ 2 tuổi tiền sử khỏe mạnh, cách vào viện 1 tuần xuất hiện tiêu chảy phân máu trong 3 ngày sau đó tự hồi phục. Mẹ trẻ nghĩ rằng con bà trở nên nhợt hơn so với trước đó. Khám lâm sàng bạn thấy trẻ không sốt, nhịp tim là 150 lần/phút với huyết áp 150/80 mm Hg Trẻ nhợt và quấy khóc, có phù ấn lõm 2 chi dưới và ban xuất huyết rải rác. Sau khi chỉ định các xét nghiệm phù hợp, điều trị ban đầu nên bao gồm xử trí nào sau đây?
A. Điều chỉnh cẩn thận cân bằng dịch và điện giải cho trẻ.
B. Chụp gián đoạn series phim đường tiêu hóa trên và ruột non có thuốc cản quang.
C. Kháng sinh đường tĩnh mạch và truyền tiểu cầu.
D. Steroids đường tĩnh mạch và bù dịch tích cực.
E. Đặt ống nội khí quản và thở máy.
35.3 Một buổi picnic sum họp gia đình trở thành thảm hoạ khi hầu hết những người tham gia bị nôn mửa và tiêu chảy phân nước lẫn dây máu. Những người không có triệu chứng đã không ăn món salad khoai tây trước đó. Một vài thành viên trong gia đình bị nhiễm có kèm theo sốt nhẹ. Họ đi thành một nhóm đến phòng khám của bạn. mong muốn được điều trị thuốc. Điều trị nào dưới đây là phù hợp với tình trạng của những người này?
A. Thuốc làm giảm nhu động đường tiêu hoá.
B. Điều trị mất nước và theo dõi sát.
C. Ceftriaxone tiêm bắp.
D. Amoxicillin đường uống.
E. Metronidazole đường uống
35.4 Bạn được mời hội chẩn một trường hợp trẻ sơ sinh 1 tháng tuổi. Tuần qua trẻ có một đợt tiêu chảy ngắn, tự khỏi, không cần dùng thuốc, bác sĩ điều trị trẻ đã yêu cầu làm bộ xét nghiệm phân tìm độc tổ Clostridium difficile cho kết quả dương tính. Hiện giờ trẻ hoàn toàn không có triệu chứng, vui vẻ, chơi ngoan và không có dấu hiệu mất nước. Bác sĩ của trẻ nói rằng điều trị là không cần thiết, tuy nhiên mẹ trẻ lại có ý kiến ngược lại. Phản hồi nào là phù hợp nhất trong trường hợp này?
A. Clostridium difficile thường cư trú ở ruột trẻ sơ sinh, nên điều trị không được khuyến cáo.
B. Trẻ nên được điều trị một đợt Metronidazole đường uống trong 7 ngày.
C. Trẻ nên được điều trị một đợt Vancomycin đường uống trong 10 ngày.
D. Trẻ nên được nhập viện để được tiêm tĩnh mạch Metronidazole.
E. Làm lại xét nghiệm tim C difficile được khuyến cáo,
4.8 Đáp án
35.1 B. Trẻ này có biểu hiện lồng ruột. Trẻ đại tiện phân máu nhưng đồng thời có nôn ra dịch mật, đau quặn bụng, và khối vùng bụng ở phần tư trên phải (hạ sườn phải). Với những người có kinh nghiệm, quá trình thụt đại tràng có thuốc cản quang vừa có giá trị chẩn đoán và điều trị. Đảm bảo rằng luôn có một bác sĩ ngoại khoa và phòng phẫu thuật được chuẩn bị sẵn sàng trong trường hợp quá trình thụt cản quang thất bại hoặc có biến chứng thủng ruột. Mặc dù chụp CT ổ bụng có thể chẩn đoán được lồng ruột, thụt đại tràng được ưa chuộng hơn vì 2 giá trị điều trị và chẩn đoán của nó.
35.2 A. Hội chứng tán huyết tăng ure máu có thể xuất hiện sau tình trạng tiêu chảy phân máu, với biểu hiện thiếu máu, giảm tiểu cầu và bệnh lý về thận. Bệnh nhi trong trường hợp này có tăng huyết áp kèm phủ, nên việc bù một lượng lớn dịch có thể sẽ phản tác dụng. Steroids thưởng không có ý nghĩa. Giảm tiểu cầu là kết quả của tăng tiêu thụ, nên trở khi trẻ đang chảy máu, việc truyền tiểu cầu cũng không có tác dụng. Đa số là điều trị hỗ trợ, tập trung vào cân bằng dịch và điện giải. Lọc máu sớm có thể cần thiết. Những bệnh nhà có tăng huyết áp nên được kiểm soát huyết áp ổn định.
35.3 B. Gia đình này có khả năng cao ngộ độc thực phẩm do Salmonella. Kháng sinh không phải là chỉ định với gia đình khỏe mạnh này, và các thuốc giảm nhu động ruột có thể gây kéo dài thời gian nhiễm bệnh. Nên nhấn mạnh việc rửa tay sạch sẽ thưởng quy
35.4 A. Clostridium difficile cư ngụ ở vùng ruột của hơn một nửa số trẻ sơ sinh khoẻ mạnh trong vòng 12 tháng đầu đời. Ở trẻ này không có tiền sử dùng thuốc kháng sinh và hiện tại không có triệu chứng, việc điều trị là không cần thiết. Viêm đại tràng do C difficile hiếm khi xảy ra mà không có tiền sử dùng thuốc kháng sinh trước đó.
4.9 Đúc Kết Lâm Sàng
- Ở trẻ bình thường lớn hơn 3 tháng tuổi, nhiễm khuẩn đường ruột do Salmonella đơn độc không cần điều trị kháng sinh; và kháng sinh không làm rút ngắn liệu trình điều trị.
- Các nhiễm khuẩn đường ruột nghi ngờ do Shigella luôn được điều trị đề giảm thời gian mắc bệnh và rút ngắn thời gian vi khuẩn đào thải ra ngoài.
- Hội chứng tán huyết tăng ure máu, một biến chứng có thể gặp sau viêm ruột do vi khuẩn, là nguyên nhân thường gặp nhất gây suy thận cấp ở trẻ em.
Tài liệu tham khảo
- ^ Chuyên gia y tế Cleveland Clinic (Ngày đăng 18 tháng 05 năm 2021).Necrotizing Enterocolitis (NEC). Cleveland Clinic. Truy cập ngày 2 tháng 11 năm 2021
- ^ Clinical cases, tải bản PDF tại đây

