Thuốc chống trầm cảm
Thuốc chống trầm cảm phổ biến nhất là nhóm thuốc SNRI. Tuy nhiên vẫn còn nhiều nhóm thuốc khác cho thấy lợi ích vượt trội trong điều trị bệnh trầm cảm. Trong bài viết này, Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) xin gửi đến bạn đọc những thông tin chi tiết về thuốc chống trầm cảm.
1 Tổng quan về bệnh trầm cảm
Trầm cảm là một rối loạn tâm thần phổ biến. Ước tính, có khoảng 5% người trưởng thành trên thế giới mắc chứng rối loạn này. Trầm cảm đặc trưng bởi trạng thái buồn rầu dai dẳng và thiếu hứng thú với các hoạt động hoặc sự việc xung quanh. Thống kê cho thấy, trầm cảm là nguyên nhân hàng đầu gây ra tình trạng khuyết tật trên toàn thế giới và góp phần lớn vào gánh nặng bệnh tật toàn cầu.
Nguyên nhân của trầm cảm bao gồm các tương tác phức tạp giữa các yếu tố xã hội, tâm lý và sinh học. Trầm cảm cần được điều trị bằng cả phương pháp tâm lý và dược lý. Tuy nhiên, ở những quốc gia có thu nhập thấp, có tới 75% những người bị rối loạn tâm thần ở không được điều trị.
2 Phân loại thuốc điều trị trầm cảm
Các loại thuốc chống trầm cảm khá đa dạng và có nhiều cơ chế tác dụng khác nhau. Nhưng nhìn chung, các thuốc đều hướng tới lợi ích đầu tiên là cải thiện giấc ngủ, sau đó là hướng tới cải thiện về tâm sinh lý cho bệnh nhân.
Các nhóm thuốc chống trầm cảm chính bao gồm: thuốc chống trầm cảm ba vòng (TCA), chất ức chế tái hấp thu serotonin có chọn lọc (SSRI), chất ức chế tái hấp thu serotonin và norepinephrine có chọn lọc (SNRI) và chất ức chế monoamine oxidase (MAOI). Ngoài ra còn có một số thuốc chống trầm cảm không điển khác.
TCA có hiệu quả tương tự như SSRI, nhưng việc có quá nhiều các tác dụng phụ khiến bệnh nhân có xu hướng không tuân thủ hoặc ngừng điều trị sớm. TCA cũng độc hơn khi dùng quá liều so với SSRI. Các thuốc MAOI có tương tác nguy hiểm với một số loại thực phẩm và thuốc, nên cần được sử dụng thận trọng với sự giám sát của chuyên gia y tế. .
2.1 Thuốc chống trầm cảm ba vòng (TCA)
Các thuốc nhóm TCA hoạt động bằng cách ngăn chặn quá trình tái hấp thu serotonin và noradrenalin, với các mức độ khác nhau. Ví dụ, clomipramine có tác dụng chọn lọc tái hấp thu serotonin hơn, reboxetine và lofepramine có tác dụng tái hấp thu chọn lọc trên Noradrenaline hơn.
Bằng chứng chỉ ra rằng thuốc chống trầm cảm ba vòng chứa amin bậc 2, bao gồm cả desipramine HCl, có thể có hoạt tính mạnh hơn trong việc ngăn chặn tái hấp thu norepinephrine. Bên cạnh đó, thuốc chống trầm cảm ba vòng chứa amin bậc ba, chẳng hạn như amitriptyline, có thể có tác dụng chọn lọc hơn đối với việc tái hấp thu serotonin.
Ngoài ra, TCA có thể ức chế thụ thể của muscarinic M1, histamin H1 và alpha-adrenergic.
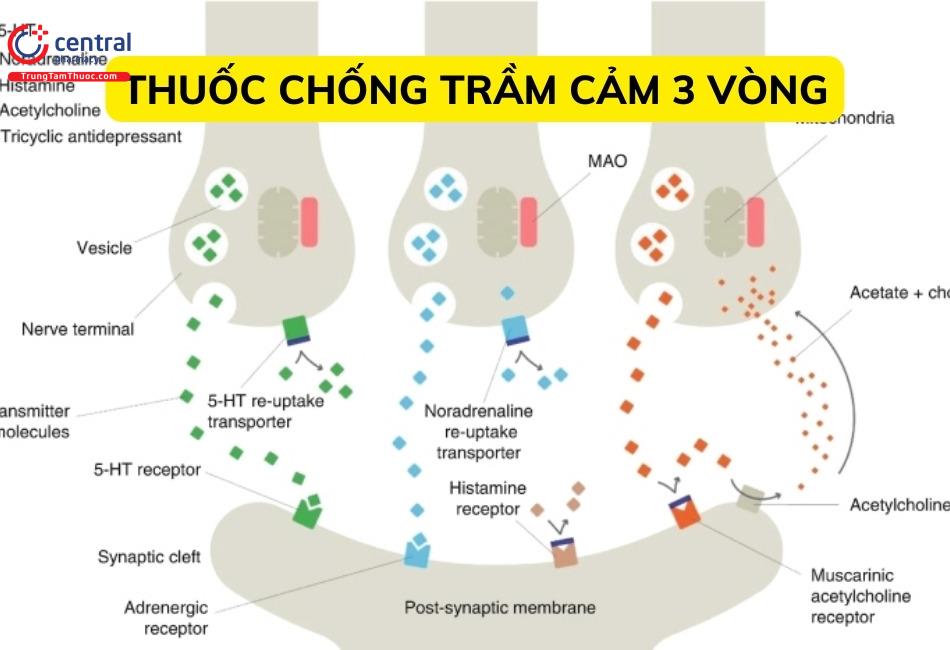
Về cơ bản, có thể chia nhóm thuốc chống trầm cảm ba vòng thành 2 loại:
- Có tác dụng gây ngủ: Bao gồm amitriptyline, clomipramine, dosulepin, doxepin, Mianserin, trazodone và trimipramine. Nhóm này phù hợp với những bệnh nhân trầm cảm có biểu hiện kích động hoặc lo lắng.
- Ít có tác dụng gây ngủ hơn: Bao gồm imipramine, lofepramine và nortriptyline. Nhóm này phù hợp hơn với những bệnh nhân trầm cảm có biểu hiện buồn bã và thờ ơ.
Mặc dù hiệu quả, nhưng các thuốc TCA vẫn tiềm ẩn nhiều tác dụng phụ. Vì thế, một số thuốc trên đã được thay thế bằng thuốc chống trầm cảm mới hơn và thường gây ra ít tác dụng phụ hơn. Ở liều thấp hơn, thuốc chống trầm cảm ba vòng được sử dụng để ngăn ngừa chứng đau nửa đầu, đau thần kinh và một số tình trạng rối loạn khác. Cụ thể các thuốc chống trầm cảm nhóm TCA bao gồm:
- Amitriptyline: Hiện nay không được khuyên dùng cho bệnh nhân trầm cảm vì độc tính của thuốc khi dùng quá liều. Thay vào đó, thuốc được sử dụng để dự phòng chứng đau nửa đầu, đau thần kinh, đau bụng hoặc khó chịu (ở những bệnh nhân không đáp ứng với thuốc nhuận tràng, loperamid hoặc thuốc chống co thắt).
- Doxepin: Thuốc được sử dụng cho bệnh nhân bị trầm cảm, đặc biệt là bệnh nhân dễ bị kích động. Doxepin hoạt động như một chất ức chế tái hấp thu noradrenaline chọn lọc. Tác dụng phụ của thuốc bao gồm: chóng mặt, buồn ngủ, kích động, lo lắng, lú lẫn, khó chịu và rối loạn giấc ngủ.
- Lofepramine: Thuốc được dùng để điều trị bệnh trầm cảm. Các tác dụng phụ thường gặp bao gồm chóng mặt, kích động, lú lẫn, khó chịu, dị cảm, rối loạn giấc ngủ,...
- Dosulepin hydrochloride: Thuốc được sử dụng cho bệnh nhân mắc trầm cảm, đặc biệt là những bệnh nhân thường xuyên bị kích động hoặc lo lắng. Các tác dụng phụ thường gặp bao gồm chóng mặt, kích động, lú lẫn, khó chịu, hạ huyết áp tư thế,...
- Desipramine hydrochloride: Thuốc được chấp thuận ở Hoa Kỳ để điều trị các triệu chứng trầm cảm. Chống chỉ định sử dụng desipramine ở bệnh nhân đang điều trị bằng thuốc chống trầm cảm MAOI (ví dụ Linezolid) do tăng nguy cơ mắc hội chứng serotonin. Đáng chú ý, Desipramine có thể gây ra tình trạng rối loạn tâm thần trầm trọng hơn ở bệnh nhân tâm thần phân liệt. Thuốc có thể gây ra tương tác với các chất ức chế cytochrom P450 2D6.
- Imipramine hydrochloride: Thuốc được sử dụng cho bệnh trầm cảm và người mắc chứng đái dầm về đêm. Các tác dụng phụ thường gặp bao gồm mệt mỏi, đỏ bừng, nhức đầu, đánh trống ngực và bồn chồn.
- Nortriptyline: Thuốc được kê toa cho bệnh trầm cảm và đau thần kinh. Ngừng sử dụng thuốc nếu bệnh nhân có biểu hiện kích động hoặc căng thẳng thần kinh. Các tác dụng phụ thường gặp bao gồm mệt mỏi, tăng huyết áp, giãn đồng tử và bồn chồn.
- Amoxapine: Thuốc được sử dụng để điều trị các triệu chứng trầm cảm, lo lắng hoặc kích động. Chú ý, không sử dụng thuốc này trong vòng 14 ngày sau khi ngừng dùng thuốc chống trầm cảm IMAO.
- Clomipramine hydrochloride: Thuốc được sử dụng cho bệnh nhân mắc trầm cảm hoặc có trạng thái ám ảnh. Các tác dụng phụ thường gặp bao gồm đau bụng, kích động, tiêu chảy, mệt mỏi, đỏ bừng mặt, suy giảm trí nhớ, rung giật cơ, bồn chồn,...
- Maprotiline: Thuốc được sử dụng để điều trị chứng rối loạn trầm cảm nặng, chẳng hạn như trầm cảm liên quan đến kích động hoặc lo lắng. Khi sử dụng thuốc nên tránh uống rượu vì rượu có thể làm tăng một số tác dụng phụ của maprotiline. Maprotiline có thể làm giảm khả năng liên quan đến suy nghĩ hoặc phản ứng, vì vậy bệnh nhân nên tránh các hoạt động đòi hỏi sự tỉnh táo (ví dụ như lái xe).
- Trimipramine: Thuốc được sử dụng để điều trị bệnh trầm cảm, đặc biệt khi cần dùng thuốc có tác dụng an thần. Các tác dụng phụ khi sử dụng Trimipramine bao gồm kích động, chán ăn, lo lắng, rối loạn nhịp tim, mờ mắt, lú lẫn, táo bón, chóng mặt và khô miệng.
- Protriptyline: Thuốc được sử dụng để điều trị các triệu chứng của bệnh trầm cảm. Không sử dụng thuốc này trong vòng 14 ngày sau khi ngừng dùng thuốc chống trầm cảm IMAO. Các tác dụng phụ thường gặp có thể bao gồm buồn nôn, nôn, chán ăn, lo lắng, mất ngủ, khô miệng, đi tiểu ít hoặc không đi tiểu và táo bón. (n( Pharmacology Education. Antidepressant drugs, Pharmacology Education. Ngày truy cập: Ngày 11 tháng 05 năm 2023)n)
2.2 Thuốc ức chế tái hấp thu serotonin có chọn lọc (SSRI)
SSRI là loại thuốc chống trầm cảm được kê toa phổ biến nhất và là một trong những lựa chọn đầu tiên để điều trị chứng trầm cảm. Đó là bởi tình trạng rối loạn bài tiết serotonin đóng vai trò quan trọng trong bệnh trầm cảm. Và các thuốc này hoạt động bằng cách làm giảm quá trình tái hấp thu serotonin giúp tăng hiệu quả dẫn truyền thần kinh trong não.
Các thuốc nhóm SSRI có hiệu quả cao và thường được dung nạp tốt hơn so với các loại thuốc thuộc nhóm chống trầm cảm khác. Tuy nhiên cần thận trọng khi kê đơn SSRI cùng với các loại thuốc khác vì chúng có thể gây ra các tương tác nghiêm trọng. Ngoài ra, không nên sử dụng SSRI ở bệnh nhân có biểu hiện động kinh hoặc đang ở giai đoạn hưng cảm. SSRI tiềm ẩn nhiều tác dụng phụ và có thể dẫn đến hội chứng serotonin.
.jpg)
Cụ thể các thuốc thuộc nhóm SSRI:
- Citalopram: Thuốc được sử dụng để kiểm soát bệnh trầm cảm và rối loạn hoảng sợ.
- Escitalopram (đồng phân có hoạt tính của Citalopram): Thuốc được sử dụng để kiểm soát bệnh trầm cảm và các tình trạng rối loạn thần kinh như: rối loạn lo âu, rối loạn ám ảnh cưỡng chế, rối loạn hoảng sợ và rối loạn lo âu xã hội.
- Paroxetine: Thuốc được sử dụng để kiểm soát trầm cảm nặng, rối loạn lo âu xã hội và các tình trạng rối loạn thần kinh như: rối loạn căng thẳng sau chấn thương (PTSD), rối loạn lo âu tổng quát, rối loạn ám ảnh cưỡng chế và rối loạn hoảng sợ
- Fluoxetine (Prozac, Sarafem): thuốc được sử dụng để điều trị trầm cảm nặng, chứng cuồng ăn và rối loạn ám ảnh cưỡng chế. Thời gian bán hủy của thuốc dài nên cần điều chỉnh liều lượng và sử dụng thận trọng để tránh quá liều.
- Fluvoxamine: Thuốc được sử dụng để kiểm soát bệnh trầm cảm và rối loạn ám ảnh cưỡng chế.
- Sertraline: Thuốc được sử dụng để kiểm soát bệnh trầm cảm, rối loạn ám ảnh cưỡng chế, rối loạn hoảng sợ, rối loạn lo âu xã hội và PTSD. Thuốc đã được chứng minh là an toàn ở những bệnh nhân bị nhồi máu cơ tim hoặc những người bị đau thắt ngực không ổn định.
Nếu người bệnh không đáp ứng với điều trị ban đầu bằng SSRI có thể cần tăng liều hoặc chuyển sang các nhóm thuốc điều trị trầm cảm khác. Các lựa chọn hàng thứ hai sau khi thất bại với SSRI bao gồm lofepramine, moclobemide và reboxetine.
2.3 Thuốc ức chế tái hấp thu serotonin và norepinephrine có chọn lọc (SNRI)
Các thuốc SNRI giúp tăng mức serotonin và norepinephrine trong não để làm giảm các triệu chứng của trầm cảm. Lưu ý: không sử dụng thuốc nhóm SNRI ít nhất 14 ngày sau khi ngừng sử dụng các thuốc IMAO và không sử dụng IMAO ít nhất 7 ngày sau khi ngừng SNRI
- Desvenlafaxine: Thuốc được chỉ định cho chứng rối loạn trầm cảm nặng.
- Duloxetine: Thuốc được sử dụng để kiểm soát chứng rối loạn trầm cảm nặng, rối loạn lo âu, bệnh thần kinh do tiểu đường và chứng tiểu tiện không tự chủ do căng thẳng thần kinh. Lưu ý rằng, Duloxetine có thể làm tăng nguy cơ chảy máu khi sử dụng với các thuốc khác.
- Venlafaxine: Thuốc được chỉ định cho bệnh nhân bị trầm cảm nặng hoặc mắc chứng rối loạn lo âu. Chống chỉ định sử dụng thuốc ở những bệnh nhân có tiền sử rối loạn nhịp tim hoặc tăng huyết áp không kiểm soát được.
- Milnacipran: Thuốc không được sử dụng để điều trị trầm cảm mà được dùng để điều trị tình trạng đau cơ xơ hóa với các triệu chứng như đau nhức và cứng cơ.
- Levomilnacipran: Thuốc được sử dụng để điều trị chứng rối loạn trầm cảm nặng.
Các tác dụng phụ phổ biến nhất của các thuốc nhóm SNRI là buồn nôn, chóng mặt và đổ mồ hôi. Các tác dụng phụ khác bao gồm mệt mỏi, táo bón, mất ngủ, lo lắng, nhức đầu và chán ăn. Ngoài ra, Duloxetine và Milnacipran không nên dùng cho những bệnh nhân mắc bệnh tăng nhãn áp góc hẹp hoặc góc đóng không kiểm soát được.
2.4 Thuốc chống trầm cảm ức chế monoamine oxidase (MAOIs)
Các thuốc nhóm MAOI có tác dụng ngăn chặn hoạt động của monoamine oxidase, một loại enzyme phân hủy norepinephrine, serotonin và dopamine trong não và các bộ phận khác của cơ thể.
MAOIs cho thấy lợi ích khi sử dụng cho bệnh nhân mắc chứng ám ảnh sợ hãi và bệnh nhân trầm cảm với các đặc điểm không điển hình,... Các tác dụng phụ thường gặp bao gồm hạ huyết áp tư thế, tăng cân và tác dụng phụ về tình dục.
So với các loại thuốc khác, như TCA và SSRI, các thuốc nhóm MAOI không được sử dụng thường xuyên vì nguy cơ xảy ra tương tác giữa thuốc và thức ăn. Vì vậy, hiện nay các thuốc nhóm MAOI đã được thay thế bằng các thuốc chống trầm cảm mới an toàn hơn và ít tác dụng phụ hơn.
Các thuốc nhóm MAOI được chia thành 2 loại:
- Thuốc dùng để kiểm soát trầm cảm: Bao gồm Isocarboxazid, phenelzine và Tranylcypromine. Các hoạt chất này có khả năng ức chế monoamine oxidase không chọn lọc và không thể đảo ngược.
- Thuốc không dùng để điều trị trầm cảm: Bao gồm Rasagiline và Selegiline. Các hoạt chất này ức chế hoàn toàn monoamine oxidase và được sử dụng để điều trị bệnh Parkinson như một liệu pháp đơn trị liệu hoặc như một chất hỗ trợ.
2.5 Thuốc chống trầm cảm không điển hình
Những thuốc trầm cảm này được gọi là không điển hình vì chúng có các cơ chế hoạt động riêng, không giống với bất kỳ loại thuốc trầm cảm nào khác. Tuy nhiên, chúng đều có một mục đích chung là ảnh hưởng đến mức độ hoặc tác dụng của của dopamine, serotonin và norepinephrine trong não.
Các thuốc chống trầm cảm không điển hình bao gồm:
- Bupropion: Thuốc được sử dụng để điều trị bệnh trầm cảm và hỗ trợ cai thuốc lá ở những bệnh nhân nghiện nicotin. Thuốc này không nên được sử dụng ở những bệnh nhân bị rối loạn co giật, rối loạn ăn uống và trong vòng 2 tuần sau khi ngừng sử dụng MAOI. Bupropion là một trong số ít thuốc chống trầm cảm không gây tăng cân hoặc các tác dụng phụ về tình dục.
- Mirtazapine: Đây là một chất đối kháng thụ thể α 2 -adrenoceptor trước synap và serotonin 5-HT2 từ đó làm tăng nồng độ các chất dẫn truyền thần kinh noradrenergic và serotonergic ở não. Mirtazapine được sử dụng để điều trị trầm cảm nặng. Thuốc có thể gây buồn ngủ.
- Nefazodone: Có bản chất là chất đối kháng thụ thể serotonin 5-HT2 Nefazodone có tác dụng ức chế tái hấp thu serotonin và norepinephrine. Nefazodone được sử dụng để kiểm soát trầm cảm, kể cả các tình trạng trầm cảm nặng. Lưu ý, không nên sử dụng Nefazodone cho bệnh nhân có tổn thương gan.
- Trazodone - chủ yếu là chất đối kháng thụ thể serotonin 5-HT2, được sử dụng để kiểm soát bệnh trầm cảm, đặc biệt là những bệnh nhân bị rối loạn tăng động hoặc căng thẳng thần kinh. Thuốc có thể gây buồn ngủ.
- Vilazodone: Đây là một chất chủ vận từng phần của thụ thể serotonin 5-HT1A mạnh, với tác dụng ức chế kết hợp chống tái hấp thu serotonin. Vilazodone được chỉ định trong trường hợp mắc trầm cảm nặng. Ngoài ra Vilazodone ít gây tăng cân hoặc không liên quan đến tác dụng phụ gây rối loạn chức năng tình dục.
- Vortioxetine: Là chất chủ vận từng phần của thụ thể 5-HT1A và 5-HT1B và chất đối kháng của thụ thể 5-HT7. Thuốc được sử dụng để kiểm soát chứng rối loạn trầm cảm.
Tác dụng phụ của các thuốc chống trầm cảm không điển hình cũng rất đa dạng. Một số tác dụng phụ bao thường gặp bao gồm khô miệng, táo bón, chóng mặt và choáng váng.
3 Thuốc chống trầm cảm có an toàn khi mang thai?
Trầm cảm khi mang thai là một rối loạn tâm lý ngày càng phổ biến ở cuộc sống hiện đại, khiến mẹ bầu đối diện với nhiều khó khăn trong việc thay đổi cả thể chất và tinh thần, gây ảnh hưởng đến sức khoẻ thai nhi và tăng biến chứng thai kỳ. Trong một số trường hợp nặng, bác sĩ có thể cân nhắc sử dụng thuốc chống trầm cảm cho phụ nữ mang thai. Như vậy, dùng thuốc chống trầm cảm khi mang thai có an toàn không?
Mặc dù có nhiều rủi ro khi sử dụng thuốc chống trầm cảm cho phụ nữ mang thai, nhưng các chuyên gia chỉ ra rằng nếu không điều trị bệnh trầm cảm thì hậu quả sẽ nặng nề hơn với sức khoẻ cả mẹ và bé. Đặc biệt là gia tăng tỷ lệ sinh non, sinh nhẹ cân hoặc thai chết lưu.
Các nghiên cứu lâm sàng cũng cho thấy hầu hết các thuốc chống trầm cảm đều dùng được cho phụ nữ mang thai, tuy nhiên việc lựa chọn loại thuốc nào phụ thuộc nhiều yếu tố như tình trạng bệnh, ảnh hưởng tới thai nhi.

Một số nguyên tắc trong lựa chọn thuốc chống trầm cảm:
- Thuốc phải ít gây tác dụng phụ đến thai nhi.
- Thuốc có hiệu quả điều trị tốt.
- Cách sử dụng thuốc đơn giản.
- Dùng liều thuốc thấp nhất có hiệu quả.
Các loại thuốc chống trầm cảm thường được cân nhắc trong thai kỳ:(n( Tác giả Christina L Wichman, Theodore A Stern (ngày đăng 16 tháng 4 năm 2015) Diagnosing and Treating Depression During Pregnancy. Pubmed. Truy cập ngày 13 tháng 01 năm 2025)n)
- Chất ức chế tái hấp thu serotonin có chọn lọc (SSRIs): Như fluoxetine (Prozac), Sertraline (Zoloft) đã có những nghiên cứu cho thấy chúng an toàn cho đối tượng phụ nữ mang thai, chưa phát hiện tác dụng phụ nghiêm trọng nào tới trẻ, mọi lưu ý về nguy cơ nhỏ chủ yếu ở 3 tháng đầu thai kỳ.
- Chất ức chế tái hấp thu serotonin và norepinephrine (SNRIs): như duloxetine và Venlafaxine cũng được coi là lựa chọn an toàn, tuy nhiên chúng liên quan đến xuất huyết sau sinh nên cần theo dõi cần thận khi sử dụng.
- Bupropion: Đôi khi được sử dụng nếu cần thiết, đặc biệt nếu mẹ đang cố gắng bỏ thuốc lá.
Thuốc chống trầm cảm ba vòng: Như amitriptyline, có thể được sử dụng nếu SSRIs không phù hợp.
Những loại thuốc chống trầm cảm nên tránh trong thai kỳ:
- Paroxetine (Paxil): Thuộc nhóm thuốc ức chế tái hấp thu serotonin chọn lọc (SSRIs), không được sử dụng do làm tăng nguy cơ dị tật tim ở thai nhi.
- Valproate (Depakin): Gây nguy cơ dị tật bẩm sinh nghiêm trọng và suy giảm khả năng nhận thức ở trẻ.
Như vậy, cần tham khảo ý kiến bác sĩ chuyên khoa để cân nhắc giữa lợi ích và nguy cơ khi sử dụng thuốc chống trầm cảm cho phụ nữ mang thai.
4 Thuốc chống trầm cảm có gia tăng nguy cơ tự tử không?
Hầu hết các loại thuốc chống trầm cảm nói chung là an toàn, nhưng Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) yêu cầu tất cả các loại thuốc chống trầm cảm đều phải kèm theo những cảnh báo nghiêm ngặt trong quá trình sử dụng. Trong một số trường hợp, trẻ em, thanh thiếu niên và thanh niên dưới 25 tuổi có thể gia tăng suy nghĩ hoặc hành vi tự tử khi dùng thuốc chống trầm cảm, đặc biệt là trong vài tuần đầu sau khi bắt đầu hoặc khi thay đổi liều lượng.
Bất cứ ai dùng thuốc chống trầm cảm nên được theo dõi chặt chẽ để phát hiện tình trạng trầm cảm nặng hơn hoặc hành vi bất thường. Nếu bạn hoặc ai đó mà bạn biết có ý định tự tử khi dùng thuốc chống trầm cảm, hãy liên hệ ngay với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn hoặc nhận trợ giúp khẩn cấp.
Hãy nhớ rằng thuốc chống trầm cảm có nhiều khả năng làm giảm nguy cơ tự tử về lâu dài bằng cách cải thiện tâm trạng. (n( Mayo Clinic (Ngày đăng: Ngày 23 tháng 09 năm 2022). Antidepressants: Selecting one that's right for you, Mayo Clinic. Ngày truy cập: Ngày 11 tháng 05 năm 2023)n)
5 Giải đáp các thắc mắc về thuốc chống trầm cảm
Việc sử dụng thuốc chống trầm cảm, bao gồm cả thuốc chống trầm cảm nhẹ và thuốc trầm cảm nặng, điều tiềm ẩn nhiều tác dụng phụ với người sử dụng, nhất là khi sử dụng trong thời gian dài. Vì thế, nhiều bệnh nhân lo lắng và có nhiều thắc mắc trong quá trình điều trị.
5.1 Mất bao lâu để thuốc có tác dụng?
Thông thường, bệnh nhân có thể bắt đầu cảm nhận được công dụng của thuốc chống trầm cảm sau 1-2 tuần sử dụng, với điều kiện họ tuân thủ điều trị tốt. Tuy nhiên, có một số bệnh nhân có niềm tin rằng thuốc không có tác dụng dẫn đến việc tuân thủ điều trị kém hoặc ngừng dùng thuốc.
Điều quan trọng là phải dùng thuốc đúng như đơn bác sĩ đã kê vì khả năng dung nạp thuốc ở mỗi người là khác nhau. Nếu sau 4 tuần điều trị, bệnh nhân không có bất kỳ tiến triển nào thì hãy trao đổi lại với bác sĩ để có biện pháp giải quyết.
5.2 Tôi có phải uống thuốc trầm cảm suốt đời không?
Thông thường, một liệu trình điều trị trầm cảm với thuốc sẽ kéo dài ít nhất 6 tháng. Trong nhiều trường hợp bệnh trầm cảm có thể được điều trị khỏi hoàn toàn và bệnh nhân có thể không phải uống thuốc nữa.
Tuy nhiên, đối với các bệnh nhân mắc trầm cảm nặng hoặc người bị trầm cảm trên 45 tuổi, có thể phải duy trì uống thuốc trầm cảm suốt đời. Nếu không uống thuốc một ngày, các triệu chứng mất ngủ, bồn chồn, mệt mỏi... sẽ xuất hiện tức thì. Ngoài ra, việc tuân thủ điều trị và tái khám định kỳ giúp kiểm soát tốt bệnh trầm cảm. (n( Sức khỏe & Đời sống (Ngày đăng: Ngày 31 tháng 03 năm 2020). Tại sao bệnh trầm cảm ổn định mà vẫn phải uống thuốc?, Sức khỏe & Đời sống. Ngày truy cập: ngày 11 tháng 05 năm 2023 )n)
5.3 Thuốc chống trầm cảm có gây nghiện không?
Đây là điều mà mọi người rất lo lắng khi dùng thuốc chống trầm cảm vì nghĩ chúng ảnh hưởng tới thần kinh và việc phải liên tục sử dụng thuốc trong một thời gian dài. Ngoài ra, với các thuốc nhóm SSRI và SNRI thì việc ngừng thuốc đột ngột có thể gây ra một số triệu chứng như kích thích, rối loạn giấc ngủ, bồn chồn,... Tuy nhiên, đây không phải là biểu hiện của nghiện thuốc và thuốc trầm cảm không gây nghiện.
Các triệu chứng trên là biểu hiện của việc dừng thuốc đột ngột khiến cơ thể chưa kịp thích nghi. Đối với một số loại thuốc chống trầm cảm cần giảm liều một cách từ từ trước khi ngừng thuốc.
Bệnh nhân không nên quá lo lắng về việc phải dùng kéo dài, bởi vì như vậy mới đủ đáp ứng hiệu quả điều trị. Trường hợp một số người ngừng thuốc có biểu hiện tái phát trầm cảm có thể là do chính bản thân người đó có nguy cơ mắc lại bệnh chứ không phải do nghiện thuốc mà gây ra tái phát trầm cảm. Điều này bạn cần hiểu rõ, nếu tái phát thì bệnh có thể nặng hơn và cần dùng liều thuốc cao hơn mới kiểm soát bệnh chứ không có nghĩa là bị quen hay nghiện thuốc.Trên thực tế, nhiều bệnh nhân mắc trầm cảm đã phải dùng thuốc trong nhiều năm, thậm chí là suốt đời. Tuy nhiên, nếu đáp ứng với điều trị tốt, liều lượng thuốc cần sử dụng có thể giảm cần và tiến tới ngừng thuốc.

5.4 Uống thuốc chống trầm cảm có hại không?
Bất kỳ loại thuốc nào sử dụng để điều trị cũng kèm theo các tác dụng không mong muốn, đương nhiên thuốc trầm cảm cũng vậy. Tuy nhiên, dựa trên cân nhắc giữa lợi ích mà thuốc mang lại so với tác hại của thuốc thì người bệnh vẫn cần sử dụng thuốc. Bằng chứng là nhiều người mắc trầm cảm có thể tự làm hại bản thân, thậm chí đã có ý định hoặc hành vi tự tử. Vì thế, việc sử dụng thuốc là cần thiết.
Trong quá trình điều trị bằng thuốc chống trầm cảm, bệnh nhân có thể gặp phải một số tác dụng phụ, bao gồm:
- Nhóm thuốc SSRI: Đây là nhóm thuốc có ít tác dụng phụ, và các tác dụng phụ thường ít nghiêm trọng hơn so với các nhóm thuốc khác. Các tác dụng không mong muốn khi sử dụng SSRI bao gồm: buồn nôn, chóng mặt, nhức đầu, khô miệng, tiêu chảy, giảm cân, mất ngủ, rối loạn chức năng tình dục,... Khi băt đầu dùng thuốc hoặc khi tăng liều, các triệu chứng của trầm cảm có thể nặng hơn trong một vài tuần, nhưng sẽ nhanh chóng cải thiện. Các triệu chứng khi ngừng thuốc đột ngột có thể gặp như kích thích, lo lắng, buồn nôn, mất ngủ có thể xảy ra. Bên cạnh đó, sử dụng SSRI khi mang thai có thể dẫn đến sinh non. (n( Harvard Health Publishing (Ngày đăng: Ngày 17 tháng 8 năm 2021). What are the real risks of antidepressants?, Harvard Health Publishing. Ngày truy cập: ngày 11 tháng 05 năm 2023)n)
- Nhóm thuốc SNRI: Trong 2 tuần đầu sử dụng thuốc, đa số các bệnh nhân sẽ bị buồn nôn, đổ mồ hôi hoặc táo bón. Các tác dụng phụ ít gặp hơn bao gồm mệt mỏi, mất ngủ, lo lắng, nhức đầu và chán ăn. Một số thuốc nhóm SNRI có thể gây tăng chảy máu khi dùng chung với các thuốc khác. Trong trường hợp ngừng thuốc đột ngột, người bệnh có thể bị lo lắng, bồn chồn hoặc kích động.
- Nhóm thuốc TCA: Nhóm này thường gây ra các tác dụng phụ như khô miệng, táo bón, mờ mắt, bí tiểu, chóng mặt, nhịp tim nhanh, có thể gây suy giảm trí nhớ, hạ huyết áp, rối loạn chức năng tình dục…
- Nhóm thuốc MAOI: Các tác dụng phụ khi dùng thuốc bao gồm hạ huyết áp tư thế, tăng cân, rối loạn chức năng tình dục,... Ngoài ra, thuốc có thể gây tương tác nguy hiểm với các thuốc khác.
- Nhóm thuốc chống trầm cảm không điển hình: Gây ra các tác dụng phụ như khô miệng, táo bón, chóng mặt, an thần, hạ huyết áp…
Các tác dụng phụ trên có thể giảm dần theo thời gian trong quá trình dùng thuốc. Ngoài ra, một số rủi ro tiềm ẩn về sức khỏe mà nhiều người quan tâm khi sử dụng thuốc chống trầm cảm bao gồm (n( NHS (Ngày đăng: Ngày 4 tháng 11 năm 2021). Side effects - Antidepressants, NHS. Ngày truy cập: ngày 11 tháng 05 năm 2023)n):
- Hội chứng Serotonin
Hội chứng serotonin xảy ra khi mức độ của chất dẫn truyền thầnh kinh serotonin trong não của bệnh nhân trở nên quá cao. Nó thường liên quan đến các thuốc nhóm SSRI và SNRI hoặckhi dùng kết hợp với một loại thuốc (hoặc chất) khác cũng làm tăng mức serotonin. Hội chứng serotonin thường không phổ biến nhưng có khả năng diễn biến nghiêm trọng.
Các triệu chứng của hội chứng serotonin có thể bao gồm: lú lẫn, kích động, co giật cơ bắp, đổ mồ hôi, rùng mình, bệnh tiêu chảy,... Đôi khi, bệnh nhân có thể gặp phải các triệu chứng nặng như: co giật,loạn nhịp tim, hôn mê,...
- Hạ natri máu
Người cao tuổi dùng thuốc chống trầm cảm, đặc biệt là những người dùng SSRI, có thể bị giảm nồng độ natri (muối) nghiêm trọng, được gọi là hạ natri máu. Điều này có thể dẫn đến tình trạng tích tụ chất lỏng bên trong các tế bào của cơ thể và có thể gây nguy hiểm.
Hạ natri máu có thể xảy ra vì SSRI có thể ngăn chặn tác dụng của một loại hormone có khả năng điều chỉnh lượng natri và chất lỏng trong cơ thể. Tình trạng này ảnh hưởng nhiều hơn đến đối tượng là người cao tuổi.
Hạ natri máu nhẹ có thể gây ra các triệu chứng tương tự như trầm cảm hoặc tác dụng phụ của thuốc chống trầm cảm, chẳng hạn như: cảm thấy mệt mỏi, đau đầu, đau cơ, chán ăn, lú lẫn,... Ngoài ra hạ natri máu nghiêm trọng hơn có thể gây ra: cảm thấy bơ phờ và mệt mỏi, mất phương hướng, kích động, rối loạn tâm thần, co giật,... Các trường hợp hạ natri máu nghiêm trọng nhất có thể khiến bệnh nhân ngừng thở hoặc hôn mê .
- Nguy cơ mắc bệnh tiểu đường
Việc sử dụng SSRI và TCA lâu dài có liên quan đến việc tăng nguy cơ phát triển bệnh tiểu đường loại 2, mặc dù không rõ liệu việc sử dụng các thuốc chống trầm cảm này có trực tiếp gây ra bệnh tiểu đường hay không. Một số chuyên gia cho biết, có thể tình trạng tăng cân ở một số người sử dụng thuốc chống trầm cảm làm tăng nguy cơ mắc bệnh tiểu đường loại 2.
- Có ý nghĩ tự tử
Trong một số ít trường hợp, một số bệnh nhân có ý nghĩ tự tử và hành vi tự làm hại bản thân khi lần đầu tiên dùng thuốc chống trầm cảm. Đặc biệt là đối tượng thanh thiếu niên dưới 25 tuổi.
5.5 Lưu ý khi sử dụng thuốc chống trầm cảm
Để dùng thuốc chống trầm cảm một an toàn và hiệu quả bạn cần lưu ý những điều sau:
- Bạn cần biết rằng bệnh trầm cảm nhẹ thì có thể điều trị bằng liệu pháp không dùng thuốc (ví dụ như liệu pháp tâm lý), nhưng nếu nặng hơn, người bệnh cần điều trị bằng thuốc và có sự theo dõi của bác sĩ. Không nên tự ý mua thuốc hoặc tự điều trị mà hãy thăm khám để được hướng dẫn đúng nhất.
- Muốn sử dụng các thuốc điều trị bệnh trầm cảm thì cần phải có đơn của bác sĩ. Ngoài ra, bạn cần trao đổi với bác sĩ để được tư vấn về các tác dụng phụ và thông báo lại với bác sĩ nếu gặp phải các tác dụng phụ. Đặc biệt, trong thời gian đầu sử dụng các tác dụng phụ dễ xảy ra hơn, nghiêm trọng nhất là người bệnh có thể có suy nghĩ và hành vi tự tử nhiều hơn.
- Nếu người thân của bạn cũng bị trầm cảm và đang dùng thuốc mang lại hiệu quả điều trị cao. Thì rất có thể bạn cũng phù hợp với loại thuốc đó, nhưng có thể cần chỉnh liều. Bạn có thể nói điều này với bác sĩ.
- Trong quá trình điều trị bằng thuốc bạn nên kết hợp với liệu pháp tâm lý, thay đổi thói quen sinh hoạt và giảm căng thẳng để tránh tái phát và tránh tình trạng bệnh phát triển nặng.
- Tương tác thuốc: Rất nhiều loại thuốc khác có thể gây ra tương tác khi dùng chung với các thuốc chống trầm cảm. Vì thế, bạn cần thông báo với bác sĩ các thuốc khác mà bạn đang sử dụng, kể cả thuốc không kê đơn, thuốc kê đơn hay các sản phẩm thảo dược. Ngoài ra, hãy chia sẻ thêm với bác sĩ của bạn về tiền sử bệnh hoặc dị ứng của bản thân.
- Phụ nữ mang thai và cho con bú cần thận trọng khi sử dụng các thuốc chống trầm cảm. Đặc biệt, nếu bạn đang dùng thuốc mà mang thai hãy liên hệ bác sĩ ngay để được tư vấn.
- Không được tự ý ngừng thuốc đột ngột: Thuốc chống trầm cảm cần dùng đúng theo chỉ định, bạn không được bỏ liều hoặc ngừng thuốc khi đang điều trị. Vì một số thuốc trầm cảm nếu dừng đột ngột có thể gây ra các tác hại không mong muốn. Và trên hết tuân thủ điều trị là yếu tố then chốt để kiểm soát tốt bệnh trầm cảm.
- Với những người có bệnh lý nền, đặc biệt là liên quan đến chức năng gan và thận, cần được xem xét và điều chỉnh liều cho phù hợp
- Tái khám định kỳ: Việc này hết sức cần thiết khi dùng thuốc. Người đang sử dụng các thuốc điều trị trầm cảm cần được theo dõi và đánh giá để biết được mức độ đáp ứng của thuốc và các triệu chứng của bệnh có được cải thiện hay không.
Tóm lại, các thuốc chống trầm cảm rất đa dạng và mang lại hiệu quả điều trị tốt. Tuy nhiên, việc sử dụng cũng cần thận trọng vì đa số các thuốc đều gây ra các tác dụng không mong muốn làm ảnh hưởng đến chất lượng cuộc sống. Lưu ý rằng, người bệnh cần tuân thủ điều trị và tái khám thường xuyên để đảm bảo hiệu quả điều trị.
>>>Xem thêm: Liệu pháp tâm lý điều trị cho trẻ em mắc chứng rối loạn tâm lý

