U thượng thận phát hiện tình cờ là u ác tính hay lành tính?
Khoa nội tiết chuyển hóa và nghiên cứu
Đồng chủ biên
Thomas J.Braranski, MD, PhD
Janet B.McGill, MD, MA, FACE
Julie M.Silverstein, MD
Và các tác giả khác tham gia biên soạn
1 NGUYÊN LÝ CHUNG
1.1 Định nghĩa
U thượng thận phát hiện tình cờ (adrenal incidentaloma) là các khối u thượng thận được phát hiện một cách tình cờ khi tiến hành thăm dò hình ảnh (như chụp Xquang) cho một chỉ định không phải để đánh giá bệnh lý tuyến thượng thận [1].
Bệnh nhân có thể có hoặc không có triệu chứng và dấu hiệu liên quan với khối u.
Cần phải tiến hành làm thêm các thăm dò chẩn đoán đối với u thượng thận phát hiện tình cờ để loại trừ các u tiềm ẩn nguy cơ ác tính và có hoạt động tiết hormon.
1.2 Dịch tễ học
Trong một phân tích gộp của Kloos và Cộng sự dựa trên khám nghiệm tử thi, tỷ lệ mắc của u thượng thận phát hiện tình cờ dao động từ 1,0 – 8,7%. Tuổi càng cao thì tỷ lệ này càng cao. Không có khác biệt có ý nghĩa được ghi nhận giữa giới nam và nữ [2].
Khối u thượng thận ở trẻ em, trẻ vị thành niên, phụ nữ có thai và người lớn <40 tuổi có khả năng bị ác tính cao hơn.
Trong nghiên cứu chẩn đoán hình ảnh sử dụng CT độ phân giải cao được Bovio và cộng sự tiến hành cho thấy tỷ lệ này 4,4% [3].
Sở dĩ tỷ lệ này tăng cao là do tỷ lệ chụp CT tại Hoa Kỳ đã tăng gấp đôi từ năm 1997 đến năm 2007 [4].
1.3 Bệnh căn
Các adenoma không hoạt động chức năng thường gặp nhất (82,4%), tiếp theo là hội chứng Cushing dưới lâm sàng (5,3%), u tủy thượng thận (5,1%), carcinoma vỏ thượng thận (ACCs) (4,7%), các tổn thương di căn (2,5%) và các adenoma sản xuất aldosteron (1%) [1].
Bảng 11.1 liệt kê một số chẩn đoán phân biệt thường gặp liên quan với các u thượng thận phát hiện tình cờ.
2 CHẨN ĐOÁN
2.1 Biểu hiện lâm sàng
Cần khai thác tiền sử và khám thực thể kỹ lưỡng để phát hiện được bất kỳ dấu hiệu hoặc triệu chứng kín đáo nào có thể gợi ý cho rối loạn chức năng nội tiết hoặc tính chất ác tính của bệnh:
- Hội chứng Cushing (tăng cân, mặt tròn như cái đĩa, béo phì trung tâm, đầy hố thượng đòn, da bị mỏng đi, dễ bị bầm tím, có các vết ran da, trứng cá, yếu cơ gốc chi, kinh nguyệt không đều, rậm lông, tăng huyết áp, đái tháo đường và gãy lún xương đốt sống). Bệnh nhân có thể có biểu hiện hội chứng Cushing điển hình hoặc hội chứng Cushing dưới lâm sàng mà không có các dấu hiệu điển hình của tình trạng tăng cortisol máu.
- U tủy thượng thận (tăng huyết áp, các cơn đau đầu kịch phát, trống ngực, các cơn lo âu, vã mồ hôi và/hoặc xanh nhợt). Khoảng 15% bệnh nhân bị u tủy thượng thận không có tăng huyết áp.
- Adenoma chế tiết aldosteron (tăng huyết áp hoặc hạ Kali máu).
- Bệnh lý ác tính (sút cân, tiền sử bị ung thư nguyên phát ở ngoài tuyến thượng thận, u lympho).
- Các bệnh nhân nghi ngờ di căn ung thư sẽ thường có tiền sử bị một bệnh lý ác tính được biết rõ.
- Carcinoma vỏ thượng thận (ACC): 2/3 trường hợp có thể có hoạt động tiết hormon, thường có các dấu hiệu và triệu chứng tăng nồng độ cortisol máu tiến triển nhanh, nam hóa, ít gặp hơn là tình trạng cường aldosteron hoặc nữ hóa.
| Bảng 11.1. Chẩn đoán phân biệt các u thượng thận phát hiện tình cờ | |
LÀNH TỈNH Không tiết hormon
Tiết hormon
| ÁC TíNH
|
==> Bạn đọc có thể xem thêm: Nguyên Nhân, Triệu Chứng, Điều Trị Của Hội Chứng Cushing
2.2 Tiêu chuẩn chẩn đoán
Để đánh giá khối u, các vấn đề chính cần đặt ra là:
U lành tính hay ác tính?
U có hoạt động chức năng tiết hormon không?
2.3 Chẩn đoán cận lâm sàng
2.3.1 Cận lâm sàng
Gần như tất cả các bệnh nhân có u thượng thận phát hiện tình cờ nên được sàng lọc để phát hiện tình trạng tăng sản xuất cortisol máu, u tủy thượng thận và tình trạng cường aldosteron (nếu có tăng huyết áp). Bệnh nhân bị nam hóa nên được sàng lọc tìm carcinoma vỏ thượng thận.
U tuyến thượng thận tiết cortisol: Theo hướng dẫn 2009 của Hội Nội tiết lâm sàng Hoa Kỳ/ Hội Phẫu thuật nội tiết Hoa Kỳ, khuyến cáo làm nghiệm pháp ức chế bằng 1 mg Dexamethason qua đêm để tầm soát u tiết cortisol [5]. Nếu lâm sàng vẫn nghi ngờ, có thể làm thêm xét nghiệm định lượng cortisol trong nước bọt và cortisol tự do trong nước tiểu.
U tủy thượng thận dưới lâm sàng: Sàng lọc bằng định lượng nồng độ metanephrin và normetanephrin huyết tương hoặc metanephrin và , tenormetanephrin trong nước tiểu 24 giờ. Tuy nhiên, cần lưu ý rằng nồng độ các chất này trong huyết tương có tỷ lệ dương tính giả cao hơn, trái lại định lượng các chất này trong nước tiểu cho tỷ lệ âm tính giả cao hơn.
Cường aldosteron: Tỷ lệ aldosteron /renin (tỷ lệ nồng độ aldosteron huyết tương/hoạt độ renin huyết tương) > 20 và nồng độ aldosteron huyết tương > 15 ng/dL có độ nhạy cao đối với cường aldosteron nguyên phát (tuy nhiên giá trị điểm cắt phụ thuộc vào từng phòng xét nghiệm) [1,5].
Cần xét nghiệm nồng độ dehydroepiandrosteron sulfat (DHEA-S) nếu thấy có các dấu hiệu hoặc triệu chứng nam hóa.
Bệnh nhân có khối u thượng thận hai bên phải được đánh giá về lâm sàng, sinh hóa và hình ảnh học Xquang theo cùng cách thức như khi có khối u một bên. Ngoài ra, cũng cần định lượng nồng độ 17-hydroxyprogesterone huyết thanh để loại trừ tăng sản thượng thận bẩm sinh và cũng cần xem xét đánh giá tình trạng suy thượng thận [6].
Bất kỳ các xét nghiệm sàng lọc nào cho kết quả dương tính, đều cần được đánh giá thêm. Tham khảo các Chương 14, 15, 16 để biết các đánh giá chi tiết hơn và cách phân tích kết quả của các test này.
2.3.2 Hình ảnh học
Ba tiêu chuẩn quan trọng để phân biệt một tổn thương lành tính với tổn thương ác tính là kích thước u, tỷ trọng trên CT không tiêm thuốc và mức độ rửa trôi thuốc cản quang.
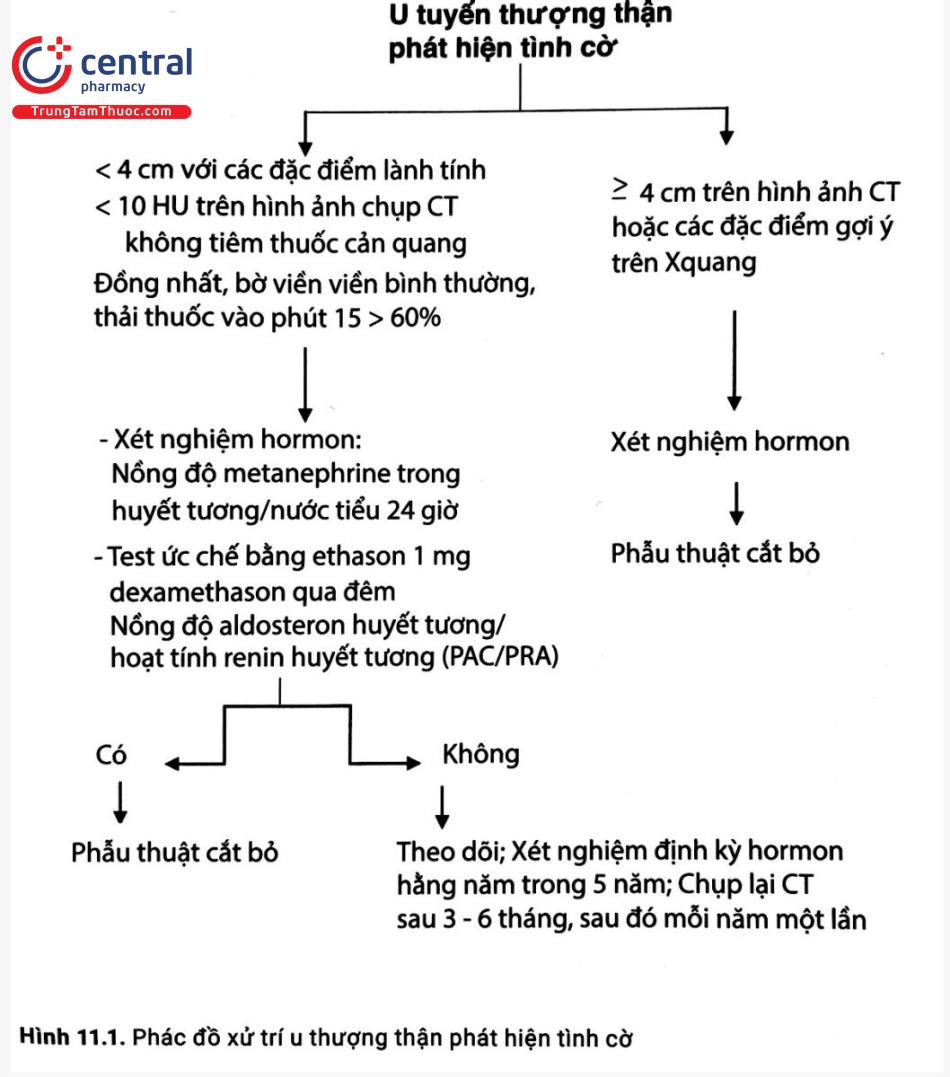
- Kích thước: Nói chung, các khối u thượng thận < 3 cm thường lành tính và các khối u > 6 cm thường ác tính. Tiêu chuẩn chẩn đoán không thật rõ ràng đối với các tổn thương có kích thước đo được từ 4 đến 6 cm. Nếu các tổn thương này không hoạt động chức năng tiết hormon và có dạng biểu hiện lành tính rõ rệt trên phim chụp CT, các tổn thương này có thể được theo dõi. Các khối u > 6 cm, bất kể dạng biểu hiện trên CT scan như thế nào đều có khả năng ác tính cao, cần tham khảo ý kiến bác sĩ phẫu thuật. Tất cả các khối u > 4 cm với các đặc điểm hình ảnh học không thể xác định được cần được chuyển tới ngoại khoa.
- Giảm tỷ trọng trên hình ảnh CT không tiêm thuốc với giá trị <10 đơn vị Hounsfield (HU) gợi ý tổn thương lành tính và được coi là tiêu chuẩn vượt trội hơn so với tiêu chuẩn kích thước trong phân biệt giữa các u lành tính và ác tính [7,8]. Trong một nghiên cứu của Hamrahian và Cộng sự, các tác giả đề xuất là đối với các u <4 cm, giá trị điểm cắt có thể chấp nhận được là 20 HU [7].
- Dạng bắt thuốc và giảm bắt thuốc khi tiến hành chụp CT scan tuyến thượng thận theo quy trình có thể giúp xác định bản chất của adenoma. Rửa trôi nhanh thuốc cản quang tức là đạt được trên 60% t tình trạng rửa trôi tuyệt đối chất cản quang vào phút thứ 15, gợi ý một adenoma lành tính [8,9].
- Hình ảnh học MRI có giá trị tương đương CT trong phân biệt u lành tính hay ác tính [10], adenoma lành tính sẽ giảm tín hiệu trên T2 và có cường độ tương tự gan. Khối u tuỷ thượng thận thường tăng tín hiệu trên T2. Mặt khác, khối u > 6 cm trên MRI thì thường ác tính thậm g chí nếu khối u có các đặc điểm như lành tính. Bệnh nhân có các khối thu này nên được chuyển phẫu thuật sớm.
2.3.3 Các thủ thuật chẩn đoán
Sinh thiết khối u thượng thận không được khuyến cáo, do thủ thuật này hiếm khí hữu ích, ngoại trừ khi có nghi ngờ về vấn đề di căn hoặc nhiễm khuẩn. Ở bệnh nhân có bệnh lý ung thư nguyên phát ngoài tuyến thượng thận đã được biết, sinh thiết có thể giúp phân biệt đây là tình trạng tái phát hay di căn của khối u thượng thận từ các nguyên nhân khác [11].
Chỉ được tiến hành thủ thuật sinh thiết sau khi đã loại trừ được chẩn đoán u tủy thượng thận bằng các xét nghiệm sinh hóa, do thủ thuật sinh thiết tới u tủy thượng thận có thể thúc đẩy xuất hiện cơn tăng huyết áp cấp cứu và chảy máu.
3 ĐIỀU TRỊ
Các khối u thượng thận có đặc điểm trên chẩn đoán hình ảnh gây lo ngại và hầu hết những khối u ≥ 4 cm nên được cắt bỏ.
Trước khi phẫu thuật cắt bỏ u thượng thận, cần loại trừ chẩn đoán u tủy thượng thận và đánh giá có tình trạng tăng tiết cortisol quá mức hay không.
Tất cả các u tủy thượng thận nên được phẫu thuật cắt bỏ. Các u tủy thượng thận có tỷ lệ tái phát từ 10 - 15% và cần được theo dõi lâu dài bằng cách xét nghiệm sinh hóa.
Bệnh nhân có hội chứng Cushing rõ ràng cần được tiến hành phẫu thuật cắt bỏ u.
Ở bệnh nhân bị hội chứng Cushing dưới lâm sàng hiện không có các hướng dẫn rõ ràng có thể áp dụng trong lựa chọn điều trị bằng phẫu thuật so với điều trị nội khoa do còn thiếu các dữ liệu về tỷ lệ tử vong và tàn phế dài hạn của nhóm bệnh nhân này. Chỉ nên chỉ định phẫu thuật cắt bỏ u cho các bệnh nhân có các bệnh lý lâm sàng đồng mắc diễn biến xấu đi như tăng huyết áp, ĐTĐ, rối loạn lipid máu, loãng xương [5,12]. Theo hướng dẫn của Hội Nội tiết châu u ( ESE) và Mạng lưới Nghiên cứu khối u thượng thận của châu u (ENSAT), nên áp dụng cách tiếp cận cá thể hóa để xem xét chỉ định phẫu thuật cho những bệnh nhân này dựa trên cơ sở các bệnh lý đồng mắc, tuổi, mức tăng cortisol, tình trạng sức khỏe chung và ưu tiên lựa chọn biện pháp điều trị của bệnh nhân [6,13].
Bệnh nhân có u tuyến tiết cortisol phải được điều trị bằng glucocorticoid ngoại sinh sau phẫu thuật do liên quan đến cơn suy thượng thận cấp. Sau mổ, bệnh nhân phải được tiến hành làm nghiệm pháp kích thích corticotropin (nghiệm pháp kích thích bằng ACTH) để đánh giá tình trạng suy thượng thận. Tăng tiết cortisol từ một tuyến thượng thận gây teo tuyến thượng thận bên đối diện, tình trạng này có thể mất từ 6 -18 tháng để phục hồi sau khi tiến hành phẫu thuật cắt bỏ một bên thượng thận. Nói chung, trục dưới đồi-tuyến yên-thượng thận phục hồi nhanh hơn ở các bệnh nhân bị hội chứng Cushing dưới lâm sàng khi so sánh với các bệnh nhân bị hội chứng Cushing rõ ràng.
Các u tuyến sản xuất aldosteron cần phải được phân biệt với tăng sản thượng thận nguyên phát do u tuyến sản xuất aldosteron là tình trạng được điều trị tốt nhất bằng ngoại khoa trong khi tăng sản thượng thận nguyên phát được điều trị nội khoa bằng các thuốc đối kháng mineralocorticoid.
Tất cả các tổn thương bị nghi ngờ là carcinoma vỏ thượng thận nên được phẫu thuật cắt bỏ. Khoảng 2/3 các carcinoma vỏ thượng thận có thể sản xuất hormon. Tất cả các bệnh nhân này phải được tiến hành xét nghiệm hormon trước khi tiến hành phẫu thuật.
Các tổn thương di căn thượng thận có thể được phẫu thuật cắt bỏ để làm giảm thiểu triệu chứng cho bệnh nhân. Tiên lượng chung ở các bệnh nhân này thường không tốt.
Xem Hình 11.1 trình bày lược đồ xử trí các u thượng thận phát hiện tình cờ.
4 KIỂM TRA VÀ THEO DÕI
Nếu khai thác tiền sử, khám lâm sàng, định lượng hormon và chẩn đoán hình ảnh không gợi ý nguy cơ ác tính, nhiều khả năng khối u thượng thận phát hiện tình cờ là lành tính nhưng vẫn cần theo dõi sau đó.
Các bệnh nhân có u thượng thận phát hiện tình cờ < 4 cm và chẩn đoán hình ảnh phù hợp với một tổn thương lành tính phải được chụp CT nhắc lại trong vòng 3 - 6 tháng, sau đó hằng năm trong 1- 2 năm [5,14). Khi các khối u có kích thước nhỏ vẫn ổn định rất ít khả năng là u ác tính, các thăm dò chẩn đoán hình ảnh học khi tiến hành thêm sẽ nhiều nguy cơ hơn lợi ích [15].
Các xét nghiệm hormon phải được thực hiện ở thời điểm chẩn đoán và sau đó làm định kỳ hằng năm trong thời gian lên tới 5 năm.
Nếu khối u phát triển và có kích thước > 1 cm hoặc trở nên hoạt động tiết hormon, cần xem xét tiến hành phẫu thuật cắt bỏ u.
5 TÀI LIỆU THAM KHẢO
1. Young WF Jr. Management approaches to adrenal incidentalomas: a view from Rochester, Minnesota. Endocrinol Metab Clin North Am 2000;29(1):159-185,
2. Kloos RT, Gross MD, Francis IR, Korobkin M, Shapiro B. Inciden- tally discovered adrenal masses. Endocr Rev1995 ;16(4):460-484.X Jor
3. Bovio S, Cataldi A, Reimondo G, et al. Prevalence of adrenal incidentaloma in a contemporary computerized tomographyseries. J Endocrinol Invest 2006;29(4): 298-302.
4. Brenner DJ, Hall EJ. Computed tomography-an increasing source of radiation exposure. N Engl J Med 2007;357(22):2277-2284.
5. Zeiger MA, Thompson GB, Duh QY, et al. The American Association of Clinical Endocrinologists and American Association of Endocrine Surgeons medical guidelines for the management of adrenal incidentalomas. Endocr Pract 2009;15(Suppl 1):1–20.
6. Fassnacht M, Arlt W, Bancos I, et al. Management of adrenal incidentalomas: European Society of Endocrinology Clinical Practice Guideline in collaboration with the European Network for the Study of Adrenal Tumors. Eur J Endocrinol 2016; 175(2):G1-G34.
7. Hamrahian AH, Ioachimescu AG, Remer EM, et al. Clinical utility of noncontrast computed tomography attenuation value (Hounsfield units) to differentiate adrenal adenomas/hyperplasias from nonadenomas: Cleveland Clinic experience. J Clin Endocrinol Metab 2005;90(2):871-877.
8. Boland GW, Lee MJ, Gazelle GS, et al. Characterization of adrenal masses using unenhanced CT: An analysis of the CT literature. AJR Am J Roentgenol 1998;171(1): 201-204.
9. Caoili EM, Korobkin M, Francis IR, et al. Adrenal masses: characterization with combined unenhanced and delayed enhanced CT. Radiology 2002;222(3):629–633.
10. Yip L, Tublin ME, Falcone JA, et al. The adrenal mass: correlation of histopathology with imaging. Ann Surg Oncol 2010;17(3):846-852.
11. Lenert JT, Barnett CC Jr, Kudelka AP, et al. Evaluation and surgical resection of adrenal masses in
patients with a history of extra- adrenal malignancy. Surgery 2001;130(6):1060-1067.
12. De Leo M, Cozzolino A, Colao A, Pivonello R. Subclinical Cushing's syndrome. Best Pract Res Clin Endocrinol Metab 2012;26(4):497–505.
13. Starker LF, Kunstman JW, Carling T. Subclinical Cushing syndrome: a review. Surg Clin North Am 2014;94(3):657-668.
14. Nieman LK. Approach to the patient with an adrenal incidentaloma. J Clin Endocrinol Metab 2010;95(9):4106-4113.
15. Cawood TJ, Hunt PJ, O'Shea D, Cole D, Soule S. Recommended evaluation of adrenal incidentalomas is costly, has high false-positive rates and confers a risk of fatal cancer that is similar to the risk of the adrenal lesion becoming malignant; time for a rethink? Eur J Endocrinol 2009;161(4):513–527.

