Triệt đốt thần kinh giao cảm mạch thận trong điều trị tăng huyết áp
Nguồn: Sách tim mạch can thiệp
Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng
Tham gia biên soạn:
ThS.BSNT. Trần Bá Hiếu
ThS.BSNT. Trần Ngọc Cầm
PGS.TS.BS. Phạm Mạnh Hùng
PGS.TS.BS. Nguyễn Ngọc Quang
Trungtamthuoc.com - Triệt đốt thần kinh giao cảm mạch thận là một trong những phương pháp điều trị tăng huyết áp hữu hiệu đối với các bệnh nhân tăng huyết áp không kiểm soát được bằng thuốc. Vậy phương pháp này tiến hành như thế nào? Hãy cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu nhé!
1 Đại cương
Tăng huyết áp (THA) là bệnh rất phổ biến, có khoảng 30% đến 40% người trưởng thành mắc THA. Khi THA mới được phát hiện trong y học, kiểm soát huyết áp rất khó khăn do hạn chế thuốc điều trị. Từ những năm 1930, phẫu thuật cắt bỏ thần kinh giao cảm mạch thận đã được tiến hành để hạ huyết áp nhưng có tỷ lệ tử vong và tàn phế cao. Từ những năm 1960, với sự bùng nổ của các thuốc điều trị THA, đã làm giảm tỷ lệ tử vong đáng để. Mặc dù vậy, nhiều bệnh nhân THA vẫn không kiểm soát tốt được bằng thuốc. Vì vậy loại bỏ thần kinh giao cảm mạch thận là hướng tiếp cận với nhóm bệnh nhân này nhưng không bằng con đường phẫu thuật xâm lấn mà với can thiệp triệt đốt qua đường ống thông.
2 Giải phẫu thần kinh giao cảm thận
Các sợi thần kinh giao cảm ngoại biên đi theo nhiều con đường tới các vị trí khác nhau của cơ thể. Điều này có nghĩa là một kích thích có thể làm tăng hoạt động giao cảm ở
một hoặc nhiều cơ quan hoặc khu vực này và có thể giảm hoặc không tạo ra tác dụng ở cơ quan hoặc khu vực khác. Trung ương của hệ thần kinh giao cảm thận nằm ở sừng bên tủy sống ngực từ ngực 10 đến ngực 12. Cho các dây thần kinh đi ra các hệ thống đám rối hạch tạng, từ đó chi phối cho thận.
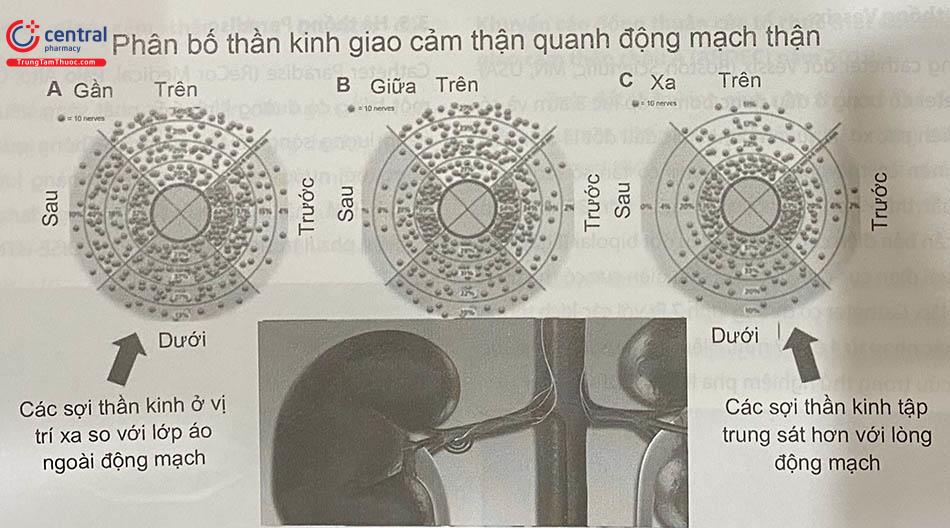
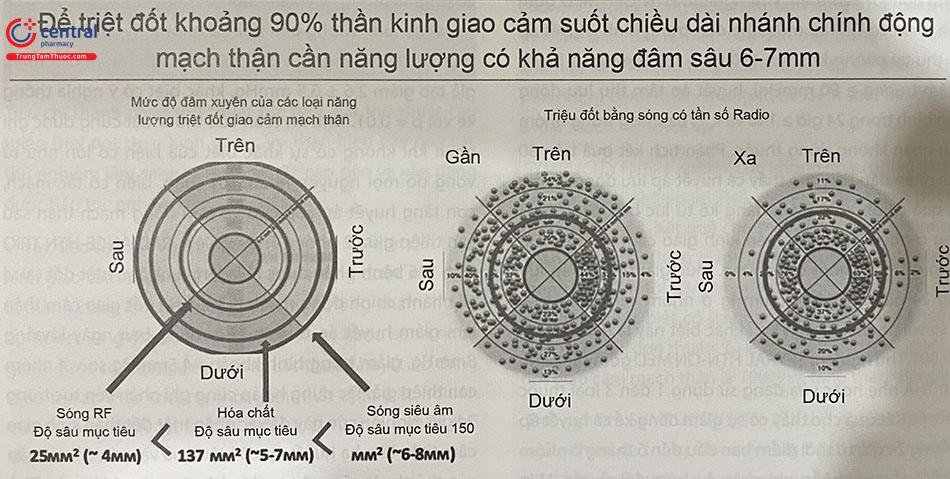
Dây thần kinh giao cảm thận chứa cả sợi thần kinh hướng tâm và thần kinh ly tâm. Những dây thần kinh này nằm liền kề với lớp áo ngoài của thành động mạch thận nhưng chúng không được phân bố đối xứng. Thật vậy, một sự hiểu biết sâu sắc về giải phẫu vi thể của hệ thống dây thần kinh thận là cần thiết để việc triệt đốt thần kinh giao cảm thận đạt được hiệu quả cao nhất. Nghiên cứu mô học gần đây ở người đã chỉ ra rằng: động mạch thận phải có hệ thần kinh mạch thận nhiều hơn đáng kể so với bên trái, các góc phần tư phía trước và phía trên có độ phân bố thần kinh mạch thận cao hơn so với góc phần tư phía sau và phía dưới. Càng đi xa gốc động mạch thận, các sợi thần kinh giao cảm thận càng phân bổ sát vị trí lớp áo ngoài thành động mạch (Hình 61.1 và Hình 61.2).

3 Các hệ thống triệt đốt thần kinh giao cảm động mạch thận
3.1 Hệ thống Symplicity Flex
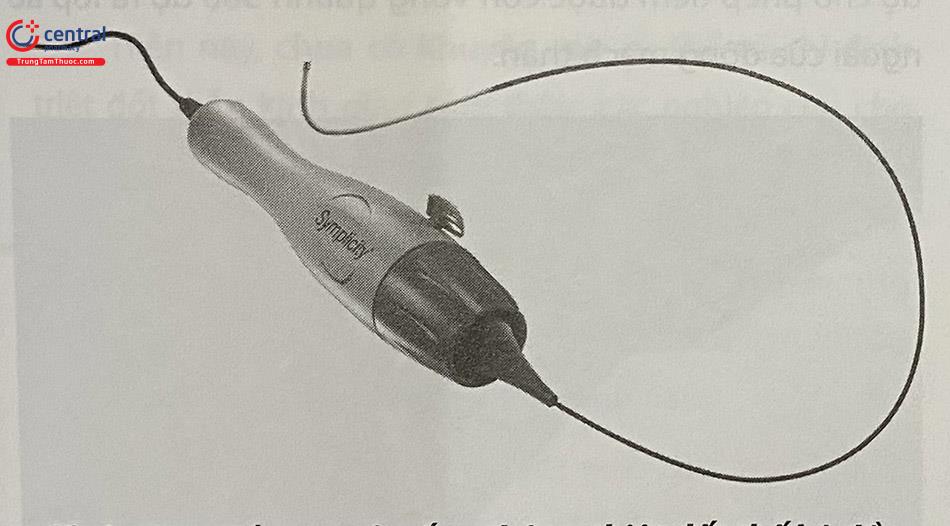
Hệ thống đốt Symplicity Flex được dùng trong nghiên cứu SYMPLYCITY HTN có một đầu đốt sử dụng năng lượng có tần số radio thông qua hệ thống điều khiển (tương tự hệ thống đốt điện các rối loạn nhịp). Thân của catheter đốt có thể xoay được và đầu đốt có thể uốn cong theo ý muốn của bác sĩ can thiệp.
3.2 Hệ thống Symplicity spyral
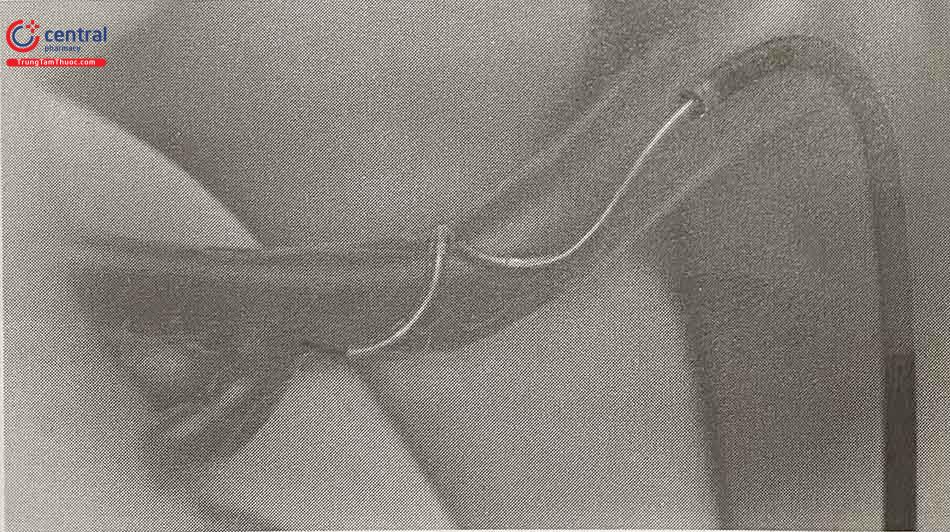
Symplicity spyral catheter là hệ thống đốt dùng đầu đốt xoắn và tự nở có 4 cực, có lõi rỗng để dùng guidewire 0,014’’ để đưa vào các mạch có đường kính khác nhau từ3 đến 8mm. Đầu điện cực đặt ở các vị trí tạo thành 1 vòng trong lòng động mạch và cùng lúc tạo ra 4 tổn thương trong lòng mạch. Các hệ thống mới cho phép theo dõi từng đầu điện cực một.
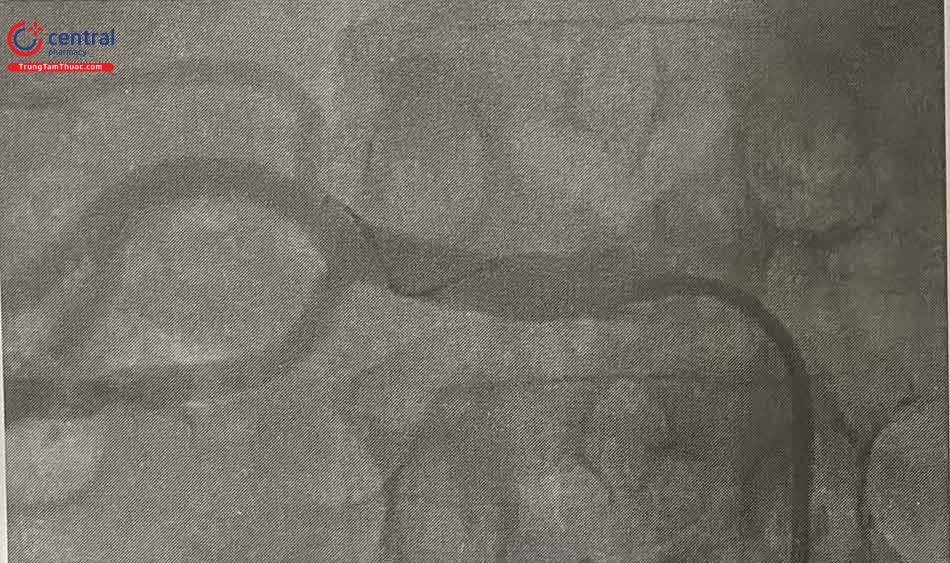
3.3 Hệ thốngVessix
Hệ thống catheter đốt Vessix (Boston Scientific, MN, USA) là catheter có bóng ở đầu được bơm ở áp lực 3 atm và có 4 đầu điện cực xoắn quanh bóng. Các đầu đốt là điện cực bipolar nên có thể phát năng lượng có tần số radio với công suất thấp hơn và thời gian ngắn hơn 30 giây. Do không cần bản điện cực tiếp đất, đầu đốt bipolar ít gây đau hơn so với điện cực đơn cực. Mỗi đầu điện cực có thể theo dõi độc lập. Catheter có đường kính 7 Fr với các kích thước bóng khác nhau từ 4 đến 7 mm. Hiện nay Vessix đang được nghiên cứu trong thử nghiệm pha II: REINFORCE.
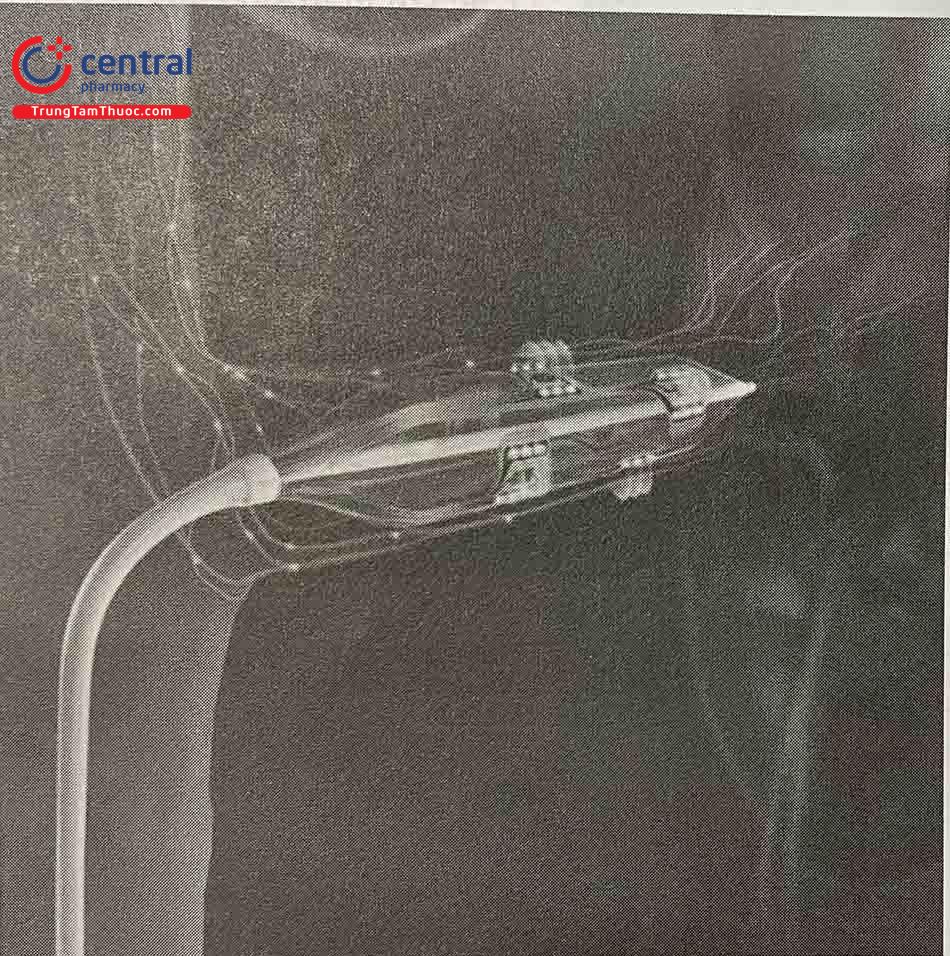
3.4 Hệ thống EnligHTN
Hệ thống catheter đốt EnligHTN (St.Jude Medical, Saint Paul, MN, USA) thiết kế giống như cái giỏ với 4 đầu điện cực đốt độc lập. Khi được thả ra hết cỡ, 4 đầu đốt sẽ áp vào 4 vị trí quanh lòng ĐM thận ở 4 góc khác nhau. Các đầu đốt là điện cực đơn cực và thường đốt trong 90 giây. Các thử nghiệm đang được thực hiện với kết quả hứa hẹn.

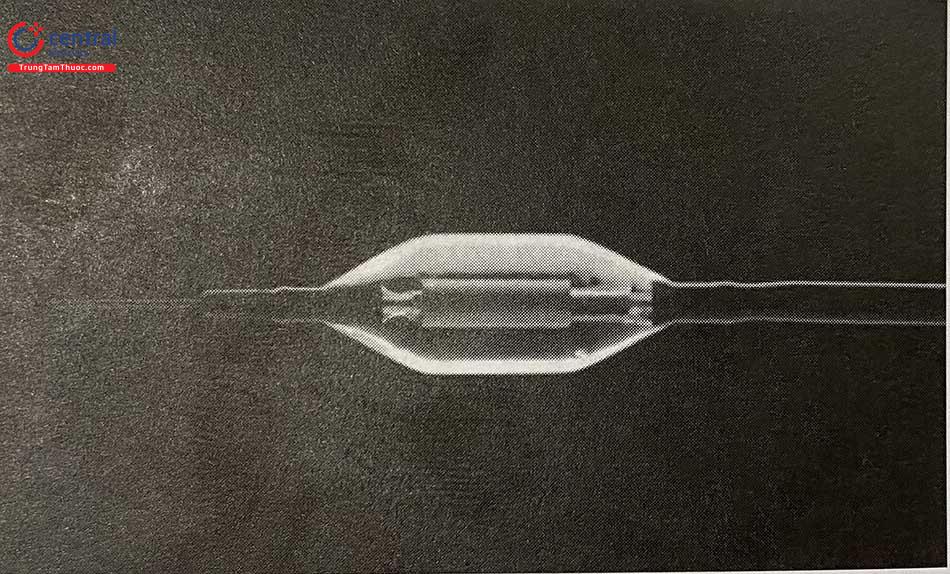
3.5 Hệ thống Paradise
Catheter Paradise (ReCor Medical, Palo Alto, CA) sử dụng một bóng có đường kính 6 Fr phát sóng siêu âm thay vì năng lượng sóng có tần số radio. Thông qua đầu bóng được tưới nước, sóng siêu âm phát năng lượng 360 độ quanh ĐM thận. Hệ thống này cũng đang được thử nghiệm pha II trong nghiên cứu PARADISE-HTN.
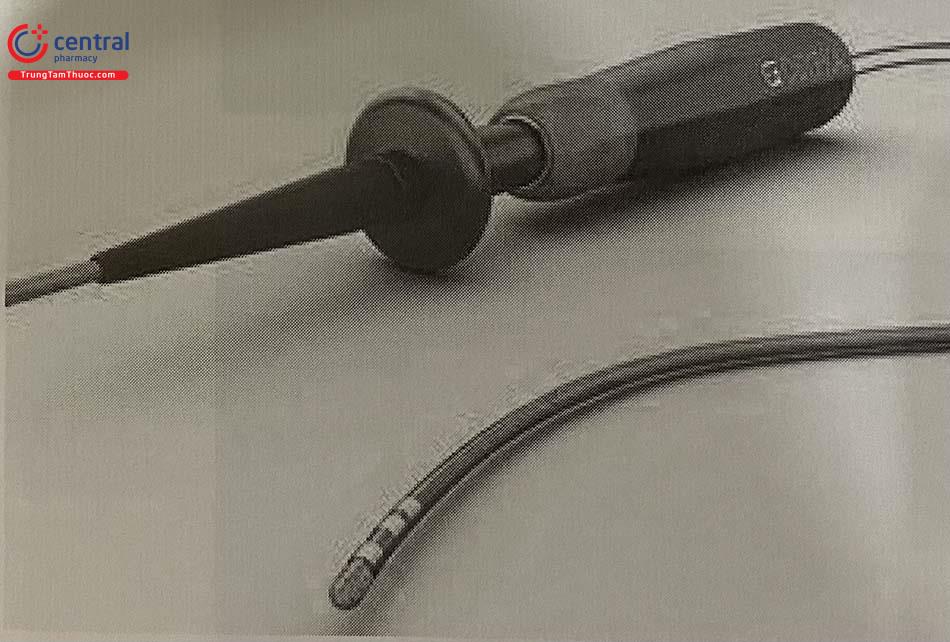
3.6 Hệ thống Peregrine
Hệ thống này không dùng nhiệt độ mà dùng cồn tuyệt đối để làm tổn thương thần kinh giao cảm thận. Cathe- ter Peregrine (Ablative Solution, Kalamazzo, MI) đưa cồn tuyệt đối vào quanh lớp áo ĐM thận. Catheter được đưa vào ĐM thận và có 3 ống dẫn, mỗi ống dẫn có 1 kim nhỏ ở đầu, chúng sẽ đâm sâu 220 μm. Ống dẫn có thể xoay 120 độ cho phép tiêm được cồn vòng quanh 360 độ ra lớp áo ngoài của động mạch thận.

3.7 Triệt phá giao cảm thận bằng catheter đốt thông thường
Ở thời điểm hiện tại, chưa có nghiên cứu ngẫu nhiên có đối chứng bằng sử dụng catheter đốt thông thường trong can thiệp triệt phá thần kinh giao cảm thận, một vài các nghiên cứu đơn trung tâm đã cho thấy hiệu quả hạ huyết áp của catheter đốt thông thương với các bệnh nhân tăng huyết áp kháng trị.
4 Chỉ định, chống chỉ định triệt đốt thần kinh giao cảm động mạch thận
4.1 Chỉ định triệt đốt thần kinh giao cảm động mạch thận
Hiện nay, chưa có khuyến cáo cụ thể về chỉ định triệt đốt thần kinh giao cảm thận, các nghiên cứu cho thấy sự an toàn và hiệu quả hạ huyết áp của triệt đốt thần kinh giao cảm thận trên các bệnh nhân từ 18 đến 85 tuổi, có huyết áp tâm thu > 160mmHg (> 150 mmHg với người bệnh đái tháo đường type 2) và dùng ít nhất 3 thuốc điều trị THA với liều tối đa dung nạp.
Xu hướng chỉ định triệt đốt giao cảm mạch thận trên thế giới được chỉ định cho nhóm bệnh nhân tăng huyết áp độ I hoặc độ II khi mà bệnh nhân tuân thủ điều trị thuốc kém, không muốn dùng thuốc hoặc bệnh nhân có tăng huyết áp tâm thu đơn độc ở người già hoặc tăng huyết áp ở người trẻ và tăng huyết áp trên nhóm bệnh thận mạn tính.
Khuyến cáo đồng thuận của tổ chức triệt đốt thần kinh giao cảm thận Châu Á (ARDEC) năm 2109:
Triệt đốt thần kinh giao cảm thận có thể đóng vai trò như một chiến lược giảm huyết áp riêng biệt hoặc kết hợp với điều trị bằng thuốc cho bệnh nhân châu Á trong các tình huống mà các mục tiêu huyết áp khó đạt được.
Quyết định triệt đốt thần kinh giao cảm thận nên cân nhắc tới sự chọn lựa của bệnh nhân như một phần trong quá trình đưa ra quyết định chung giữa bệnh nhân và bác sĩ.
Triệt đốt thần kinh giao cảm thận nên được xem xét cho bệnh nhân tăng huyết áp có nguy cơ tim mạch cao, bao gồm những yếu tố sau:
Tăng huyết áp kháng trị hoặc THA ẩn giấu.
Tăng huyết áp kháng trị với bệnh lý xơ vữa mạch được xác định như đột quỵ, bệnh động mạch vành, tách thành động mạch chủ, cũng như suy
Bệnh nhân không dung nạp, hoặc không tuân thủ điều trị với thuốc hạ huyết áp.
Tăng nhịp tim trên holter 24 giờ (> 74 nhịp/phút).
Cần đảm bảo tính hoàn thiện của can thiệp triệt đốt thần kinh giao cảm thận bằng cách tăng số vị trí đốt, đảm bảo phân bố tổn thương theo chu vi, đốt trên cả động mạch thận chính và các nhánh và thậm chí cả các ĐM thận phụ khi có thể.
Triệt đốt thần kinh giao cảm thận nên được xem xét trong điều trị các trường hợp vẫn còn tăng huyết áp buổi sáng không kiểm soát và tăng huyết áp về đêm khi đã điều trị nội trú.
4.2 Chống chỉ định triệt đốt thần kinh giao cảm động mạch thận
Động mạch thận không phù hợp cho thủ thuật (hẹp động mạch thận, stent cũ mạch thận, đường kính < 4 mm hoặc dài < 20 mm).
Suy thận nặng với mức lọc cầu thận (eGFR) < 45 ml/phút/1,73 m2 dựa theo Cockcroft-Gaut.
Đái tháo đường type 1.
Nhồi máu cơ tim gần đây, đau thắt ngực không ổn định trong vòng 6 tháng hoặc đang có kế hoạch phẫu thuật trong 6 tháng.
Bệnh van tim có ảnh hưởng huyết động.
Mang thai, có kế hoạch mang thai.
5 Quy trình kỹ thuật
5.1 Chuẩn bị
5.1.1 Dụng cụ can thiệp
Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
Gạc vô khuẩn; bơm 5 ml, 10 ml, 20 ml, 50 ml; dụng cụ ba chạc.
Bộ dụng cụ mở đường vào động mạch: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocaine hoặc novocaine).
Thiết bị:
Hệ thống máy chụp mạch kỹ thuật số.
Máy phát năng lượng sóng tần số radio phù hợp (kết nối được với ống thông điện cực theo từng hãng sản xuất), VD: Hệ thống máy HAT-300 Smart do hãng Osypka sản xuất, máy có công suất phát năng lượng tối đa là 75W, có khả năng kiểm soát năng lượng và nhiệt độ với nhiều chế độ điều trị khác nhau.


Dây điện cực triệt đốt rối loạn nhịp (Ablation catheter): loại chuyên dụng Symplicity (Medtronic); EnligHTN (St. Jude); hoặc cải tiến dùng loại điện cực đốt thông thường trong điều trị các rối loạn nhịp tim của các hãng Biotronik, Saint-Judes Medical, Medtronic với chiều dài đầu điện cực 4 mm, đường kính điện cực 7F, điện cực đốt có cảm biến nhiệt độ, có loại gập duỗi 1 hướng (unidirectional) và 2 hướng (bi-directional).

Hình A. điện cực thăm dò, Hình B: điện cực đốt, Hình C: catheter triệt đốt hãng Biotronik, Hình D: catheter triệt đốt hãng Saint-Judes Medical, Hình E: catheter triệt đốt hãng Medtronic, Hình F: catheter triệt đốt Symplicity Spyral (Hãng Metronic).
5.1.1.1 Một số dụng cụ khác:
Tuohy-Borst.
- Thuốc cản quang.
- Guidewire (0,038”, không ngậm nước).
- Túi nước muối có heparin.
- Ống thông RDC/RDC-1, JR hoặc LIMA với đường đùi.
- Long sheath 5F/6F với tiếp cận qua đường cánh tay.
- Hệ thống mô hình kết nối.
5.1.2 Bệnh nhân
Bệnh nhân cần được giải thích về mục đích, lợi ích, các nguy cơ của thủ thuật và ký giấy cam kết trước khi làm thủ thuật. Trường hợp bệnh nhân lo lắng nhiều, có thể cho thuốc an thần nhẹ.
Chuẩn bị thuốc:
- An thần, giảm đau: Midazolam hoặc tương tự, trước chọc động mạch đùi.
- Chống đông: Heparin (duy trì ACT > 250 giây).
- Giảm đau: Fentanyl hoặc Morphin 10 phút trước mỗi lần đốt.
- Thuốc giãn mạch: Nitroglycerin IV (0,2-0,4 mg) qua ống thông trước đốt mỗi bên.
- Thuốc cản quang không ion hóa (hòa loãng với nước muối sinh lý tỉ lệ 1:1).
5.2 Các bước tiến hành
Sát trùng rộng rã vùng da khu vực tạo đường vào mạch máu vùng đùi.
Đường vào mạch máu: động mạch đùi với introducer sheath 6F.
- Chụp động mạch thận chọn lọc 2 bên qua đường động mạch (ĐM) đùi bên trái (ống thông JR4) để loại trừ hẹp động mạch thận.
- Đặt guiding can thiệp động mạch thận qua đường ĐM đùi phải.
- Đưa catheter đốt có đầu điều khiển hướng 7Fr (Medtronic) vào mạch thận qua guiding can thiệp.
- Qua đường ĐM đùi đối diện, bơm thuốc cản quang để xác định vị trí đầu điện cực đốt.
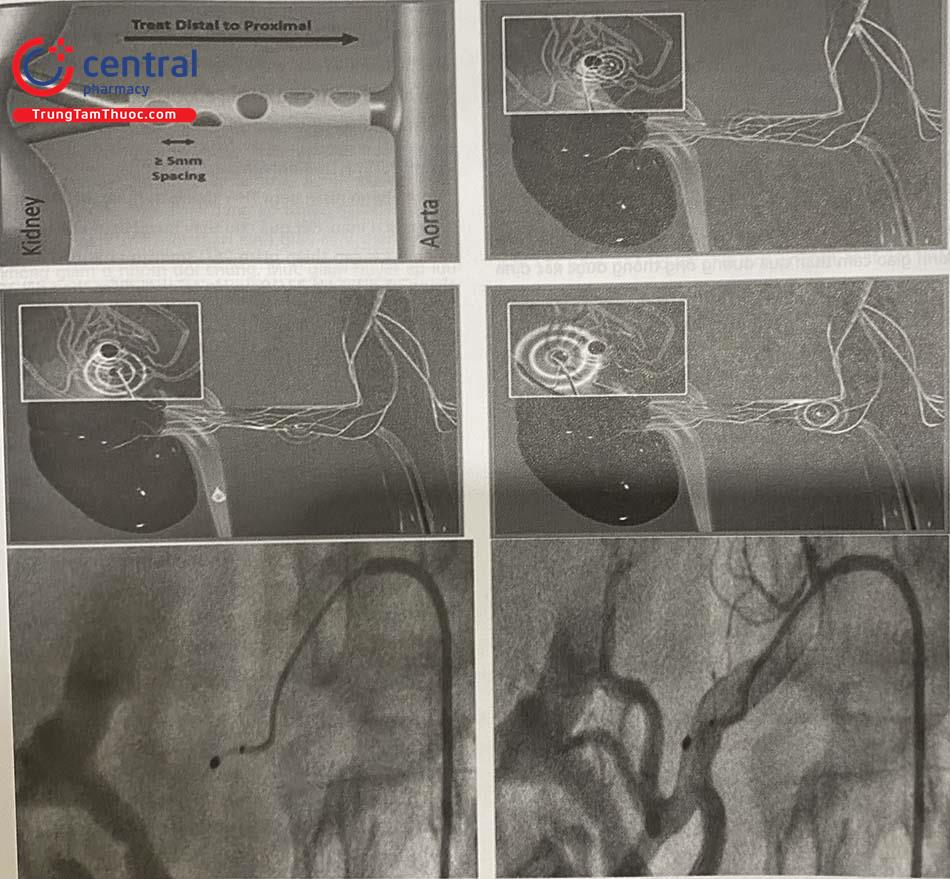
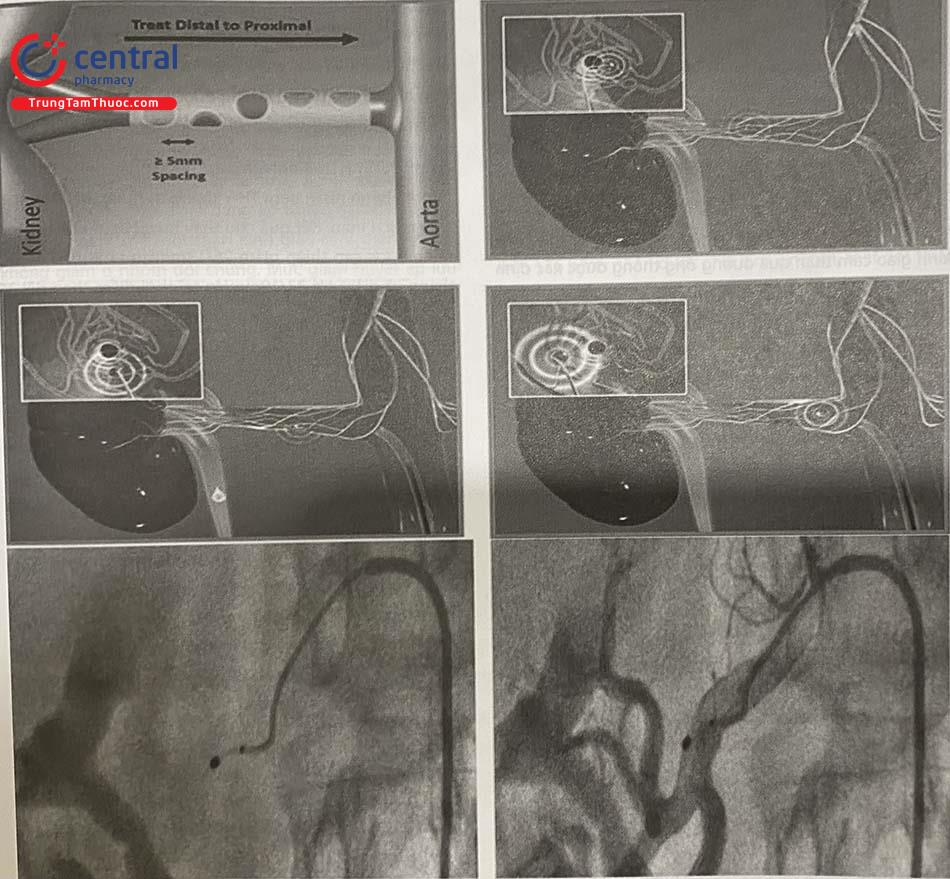
- Mỗi bên ĐM thận đốt 4 – 6 điểm, mỗi điểm cách nhau khoảng 5 mm, vị trí đốt đầu tiên cách chỗ chia nhánh ĐM thận 5 mm, sau đó rút dần catheter đốt lại 5 mm và xoay để đốt tiếp các vị trí khác sao cho đạt được đủ một vòng 360 độ quanh động mạch thận vị trí được kéo dần về từ đầu xa đến gần và xoắn ốc vòng theo chu vi của mạch thận. Thần kinh giao cảm thận có các sợi đến và sợi đi bao quanh lớp áo ngoài của ĐM thận. Xuất phát từ thân giao cảm chung, sợi thần kinh đi từ ĐM chủ tới ĐM thận. Các sợi này không bao quanh ĐM thận một cách đồng đều mà có chỗ nhiều có chỗ ít, phần lớn tập trung ở đoạn đầu ĐM thận. Vậy nên khi đốt thần kinh giao cảm thận cần chú trọng hơn ở đoạn đầu ĐM thận.
Các thông số về trở kháng và nhiệt độ được theo dõi liên tục trong quá trình đốt điện:
- Năng lượng được điều chỉnh tối đa tới 8 -13
- Nhiệt độ điện cực (trung bình 47± 60C) và trở kháng (trung bình 225±24 ohms) được theo dõi liên tục trong mỗi lần phát năng lượng; 40-75 độ.
- Thời gian đốt mỗi điểm là 60 giây.

Hình a: Chụp chọn lọc động mạch thận phải, Hình b→e: Triệt đốt thần kinh giao cảm thận ở nhánh
chính theo hình xoắn ốc, Hình f: Chụp lại động mạch thận sau triệt đốt.
Các thuốc dùng phối hợp:
- Tiêm heparin không phân đoạn (duy trì ACT 250-300 giây: Bolus ban đầu 70 – 100 IU/kg, có thể bổ sung thêm 1000 IU heparin sau.
- Thuốc giảm đau (fentanyl hiệu chỉnh tới 0,15 mg và midazolam 4 mg) được truyền do đau bụng thể tạng trong khi đốt. Cho trước 2-5 phút trước lần đốt đầu tiên.
5.3 Theo dõi sau ca thiệp
Theo dõi tình trạng ý thức thủ thuật.
Chức năng thận.
Theo dõi các rối loạn điện giải và thay đổi huyết áp tư thế.
Biến chứng mạch tại vị trí điều trị.
Hẹp động mạch thận tại vị trí can thiệp (rất hiếm gặp).
Hiện tượng tụt huyết áp, rối loạn điện giải: hiếm gặp, cần điều chỉnh thuốc hạ huyết áp.
Do có báo cáo cho thấy có sự hoạt hoá tiểu cầu và có thể huyết khối nhỏ trong ĐM thận, vậy nên thuốc kháng tiểu cầu thường được sử dụng sau khi triệt đốt.
6 Tiêu chí đánh giá thành công thủ thuật
Tiêu chí thành công thủ thuật tức thời của thủ thuật can thiệp triệt đốt thần kinh giao cảm thận hiện nay qua các thử nghiệm lâm sàng chưa được đề cập đến và vẫn đang được tiếp tục nghiên cứu.
Vì vậy, tiêu chí đánh giá bệnh nhân can thiệp triệt đốt thần kinh giao cảm thận qua đường ống thông được xác định là thành công khi: huyết áp tâm thu (phòng khám, huyết áp holter 24 giờ) giảm ít nhất 10mmHg hoặc bệnh nhân giảm được số lượng, liều lượng các thuốc huyết áp đang điều trị sau một khoảng thời gian nhất định (các nghiên cứu thường đánh giá tại thời điểm 3, 6, 12 tháng và có thể theo dõi dài hạn.
7 Biến chứng và xử trí
Tại vị trí chọc động mạch (chảy máu, tụ máu, …): xử trí theo các khuyến cáo hiện hành (Xem thêm Chương 10: Mở và đóng đường vào mạch máu).
Tách thành động mạch thận gây hẹp/tắc: cần phát hiện sớm bằng theo dõi siêu âm doppler mạch thận hoặc cắt lớp vi tính mạch thận. Nếu hẹp mạch thận có ý nghĩa và gây ra các cơn tăng huyết áp thì cần chỉ định đặt stent động mạch thận.
Phản ứng dị ứng: điều trị như các trường hợp phản vệ thông thường, truyền dịch, các thuốc kháng histamin, corticoid…
Nhịp chậm, cường phế vị: truyền dịch, tiêm atropin tĩnh mạch, giảm đau.
Co thắt động mạch thận: dùng nitroglycerin tĩnh mạch.
Dòng chảy chậm động mạch thận: truyền tĩnh mạch nitroglycerin hoặc tiêm nhanh adenosine…
Phù thành động mạch thận: thường tự hết theo thời gian.
Hình thành mảng xơ vữa mới: hiếm gặp.
Tổn thương nội mạc: đang nghiên cứu và không ảnh hưởng nhiều đến người bệnh.
8 Các dữ liệu lâm sàng về hiệu quả triệt đốt thần kinh giao cảm động mạch thận
Triệt đốt thần kinh giao cảm mạch thận đã được nghiên cứu và sử dụng trong thực hành lâm sàng ở rất nhiều nước trên thế giới. Các nghiên cứu ban đầu trong lĩnh vực này khá hứa hẹn và cho thấy giảm huyết áp tại phòng khám trên nhóm bệnh nhân không được kiểm soát bằng 4 hoặc 5 loại thuốc hạ huyết áp.
SYMPLICITY HTN-1 nghiên cứu không ngẫu nhiên đầu tiên trên 45 bệnh nhân nam THA kháng trị được triệt đốt giao cảm mạch thận. Kết quả cho thấy huyết áp ở nhóm bệnh nhân được can thiệp giảm 26/13mmHg tại thời điểm 12 tháng và giảm tới 33/19mmHg tại thời điểm theo dõi 36 tháng, sự khác biệt có ý nghĩa thống kê so với nhóm chỉ điều trị thuốc đơn thuần. Tỷ lệ bệnh nhân đáp ứng với triệt đốt giao cảm mạch thận là 100% và tăng theo thời gian.
Thử nghiệm SYMPLICITY HTN-2 là thử nghiệm đối chứng ngẫu nhiên đa trung tâm ở những bệnh nhân THA kháng trị. 106 bệnh nhân được chọn ngẫu nhiên (1:1) nhóm can thiệp đốt thần kinh giao cảm mạch thận cộng với liệu pháp y tế hoặc liệu pháp y tế đơn thuần. Huyết áp trung bình tại phòng khám tại thời điểm 6 tháng giảm 32/12 mmHg (p < 0,001) ở nhóm triệt đốt thần kinh giao cảm thận (n = 52) nhưng tăng 1/0 mmHg ở nhóm chứng (n = 54, p > 0,70). Sự khác biệt giữa các nhóm về huyết áp tâm thu (HATT) lưu động 24 giờ cũng có ý nghĩa thống kê với P < 0,05. Các tiêu chí an toàn cũng được báo cáo tương tự như kết quả SYMPLICITY HTN-1.
Thử nghiệm SYMPLICITY HTN-3 nghiên cứu gồm 535 bệnh nhân từ 88 trung tâm được chia thành 2 nhóm ngẫu nhiên (2: 1) vào can thiệp triệt đốt thần kinh giao cảm thận hoặc điều trị giả (chỉ chụp mạch thận). Sau 6 tháng, mức giảm trung bình của HATT tại phòng khám so với ban đầu 14,1 mmHg ở nhóm triệt đốt thần kinh giao cảm thận (n= 364) và 11,7 mmHg ở nhóm điều trị giả (n = 171). Cả hai thay đổi đều có ý nghĩa (p <0,001), nhưng sự khác biệt giữa các nhóm (2,39 mmHg) là không đáng kể. Ngoài ra, sự khác biệt giữa các nhóm về sự thay đổi của HATT lưu động 24 giờ là không có ý nghĩa. Sự thất bại nghiên cứu ngẫu nhiên mù đôi có nhóm đối chứng giả được thiết kế nghiêm ngặt nhất này đã làm dấy lên một số lo ngại về hiệu quả thực sự của phương pháp điều trị này.
Hệ thống triệt đốt bằng sóng có tần số radio thế hệ thứ hai (Symplicity Spyral, Medtronic) đã được phát triển bằng việc sử dụng mảng 4 điện cực linh hoạt gắn trên ống thông 4-F để tạo ra 4 tổn thương đồng thời theo mô hình xoắn ốc. Hệ thống này cùng với quy trình triệt đốt toàn diện hơn ở cả nhánh chính động mạch thận và các nhánh động mạch thận. Thử nghiệm HTN-OFF MED gồm bệnh nhân có THA từ mức nhẹ đến trung bình (Huyết áp tâm thu tại phòng khám ≥ 150 và < 180 mmHg và huyết áp tâm trương ≥ 90 mmHg), huyết áp tâm thu lưu động trung bình trong 24 giờ ≥ 140 và < 170 mmHg trong nhóm bệnh nhân không dùng thuốc. Phân tích kết quả trên 80 bệnh nhân đầu tiên cho thấy cả huyết áp lưu động 24 giờ (Kết quả chính) đều giảm đáng kể từ lúc ban đầu đến 3 tháng ở nhóm triệt đốt thần kinh giao cảm thận nhưng không giảm ở nhóm đối chứng. Mức giảm huyết áp lưu động 24 giờ đạt 5,0/4,4 mmHg ở nhóm can thiệp triệt đốt so với nhóm chứng và sự khác biệt này là đáng kể với P < 0,001. Thử nghiệm SPYRAL HTN-ON MED gồm các bệnh nhân THA nhẹ hoặc vừa đang sử dụng 1 đến 3 loại thuốc hạ huyết. Kết quả cho thấy có sự giảm đáng kể cả huyết áp lưu động 24 giờ từ thời điểm ban đầu đến 6 tháng ở nhóm triệt đốt nhưng không ghi nhận ở nhóm đối chứng. Mức giảm huyết áp lưu động 24 giờ đạt 7,4/4,1 mmHg ở nhóm can thiệp triệt đốt so với nhóm chứng và sự khác biệt này là đáng kể với P < 0,001. Tuân thủ thuốc là khoảng 60% và thay đổi trong suốt nghiên cứu. Tuy nhiên, không có sự khác biệt đáng kể về mức độ tuân thủ giữa các nhóm ở thời điểm 3 hoặc 6 tháng. Không có tác dụng phụ lớn nào ở cả hai nhóm trong quá trình theo dõi.
Các thử nghiệm dùng hệ thống triệt đốt Vessix, EnligHTN thế hệ thứ 2 ở bệnh nhân tăng huyết áp kháng trị được nghiên cứu cho kết quả làm giảm huyết áp tâm thu (HATT) lưu động 24 giờ, HATT lưu động ban ngày, và HATT tại phòng khám có ý nghĩa thống kê so với nhóm đối chứng và không có tác dụng phụ nghiêm trọng nào liên quan đến thiết bị hoặc quy trình thủ thuật.
Nghiên cứu RADIANCE-HTN SOLO là nghiên cứu đa trung tâm, mù đơn, ngẫu nhiên, có nhóm can thiệp giả tạo đối chứng ở bệnh nhân có huyết áp lưu động ≥ 135/85 mmHg và dưới 170/105 mmHg. Bệnh nhân sẽ được phân ngẫu nhiên 1:1 để tiến hành thủ thuật triệt phá giao cảm thận bằng hệ thống Paradise (ReCor Medical, Palo Alto, CA, USA) hoặc một thủ thuật giả tạo chỉ bao gồm chụp động mạch thận. Kết quả theo dõi tại thời điểm 2 tháng ở 74 bệnh nhân được can thiệp triệt phá giao cảm thận và 72 bệnh nhân đối chứng can thiệp giả tạo ghi nhận được nhóm can thiệp triệt phá giảm đáng kể huyết áp tâm thu lưu động ban ngày khoảng 8,5 ± 9,3 mmHg so với nhóm can thiệp giả tạo giảm khoảng 2,2 ± 10 mmHg, khác biệt có ý nghĩa thống kê với p = 0,0001. Cũng như giảm đáng kể huyết áp tâm trương ban ngày ở nhóm triệt phá giao cảm thận giảm khoảng 5,1± 5,9mmHg so với nhóm can thiệp giả tạo giảm 2,6 ± 6,5 mmHg, khác biệt có ý nghĩa thống kê với p = 0,01. Tính an toàn của thủ thuật cũng được ghi nhận khi không có sự khác biệt của biến cố lớn như tử vong do mọi nguyên nhân, suy thận, biến cố tắc mạch, cơn tăng huyết áp cấp cứu và hẹp động mạch thận sau can thiệp giữa 2 nhóm. Thử nghiệm RADIANCE-HTN TRIO trên 136 bệnh nhân được chia làm 2 nhóm, triệt đốt tại vị trí nhánh chính động mạch thận. Triệt đốt giao cảm thận làm giảm huyết áp tâm thu lưu động ban ngày khoảng 8mmHg, giảm trung bình khoảng 4,5mmHg so với nhóm can thiệp giả. Tác dụng hạ áp cũng ghi nhận liên tục trong 24 giờ. Nghiên cứu này đã xác nhận triệt đốt thần kinh giao cảm thận làm hạ huyết áp có hiệu quả và mức độ an toàn của thủ thuật cũng được ghi nhận trong nghiên cứu. Thử nghiệm RADIANCE II là một nghiên cứu ngẫu nhiên, có nhóm can thiệp giả tạo được thiết kế để đánh giá hiệu quả hạ huyết áp và tính an toàn của hệ thống Paradise uRDN ở các bệnh nhân tăng huyết áp chỉ dùng 0 đến 2 loại thuốc. nghiên cứu được thực hiện trên 1000 bệnh nhân và hơn 50 trung tâm trên 6 quốc gia. Kết quả chính là sự khác biệt về HATT lưu động ban ngày ở 2 nhóm tại thời điểm 2 tháng và điểm cuối an toàn là tổng hợp các tác dụng ngoại ý trong vòng 30 ngày sau thủ thuật.
RADIOSOUND-HTN là thử nghiệm ngẫu nhiên, mù đơn để so sánh triệt đốt bằng sóng siêu âm (Catheter Paradise) với triệt đốt bằng sóng có tần số radio (Catheter Symparies Spyral) ở các bệnh nhân có THA kháng trị. Có 120 bệnh nhân được chọn ngẫu nhiên vào 3 nhánh (1: 1: 1) để nhận 1 trong các phương pháp điều trị sau: Nhóm 1: Triệt đốt RF nhánh chính động mạch thận (n = 39), Nhóm 2: Triệt đốt RF nhánh chính động mạch thận, các nhánh động mạch thận và động mạch thận phụ (n = 39), hoặc nhóm 3: Triệt đốt dựa trên sóng siêu âm ở nhánh chính động mạch thận (n = 42). Kết quả sau 3 tháng cho thấy HATT lưu động ban ngày giảm nhiều hơn ở nhóm 3 so với nhóm 1, nhưng mức độ giảm HATTr không khác biệt có ý nghĩa giữa nhóm 3 và nhóm 2. Kết quả của nghiên cứu này cho thấy rằng triệt đốt bằng sóng siêu âm có thể tạo ra các tổn thương với độ sâu lớn hơn trong các động mạch thận chính do đó việc điều trị các nhánh động mạch thận và động mạch phụ bằng siêu âm có thể không cần thiết.
Ở thời điểm hiện tại, chưa có nghiên cứu ngẫu nhiên có đối chứng bằng sử dụng catheter đốt thông thường trong can thiệp triệt phá thần kinh giao cảm thận. Năm 2012, tác giả Dirk Prochnau đã tiến hành nghiên cứu đánh giá hiệu quả lâu dài của triệt phá thần kinh giao cảm thận với catheter đốt thường trong quản lý huyết áp 24 giờ. Nghiên cứu được tiến hành trên 30 bệnh nhân có THA kháng trị có chỉ định điều trị triệt phá. Kết quả ghi nhận huyết áp lưu động 24 giờ giảm trung bình 15,5/3,4mmHg tại thời điểm 1 tháng, giảm 25,5/10,9 mmHg tại thời điểm 3 tháng và giảm 24,1/10,6 mmHg lúc 6 tháng và duy trì ổn định của hạ huyết áp lưu động khoảng 15/4,3mmHg tại thời điểm 12 tháng sau thủ thuật. Tác dụng giảm huyết áp của can thiệp triệt phá là có ý nghĩa thống kê. Hầu hết các bệnh nhân không phải thay đổi liều thuốc. Mức lọc cầu thận vẫn duy trì ổn định trong cả quá trình theo dõi, không có tác dụng ngoại ý gây hẹp mạch thận.
Năm 2017, nghiên cứu của Lixiong Zeng và cộng sự trên 60 bệnh nhân có THA kháng trị được chia làm 2 nhóm triệt phá và nhóm đối chứng, trong đó 42 bệnh nhân được tiến hành can thiệp triệt phá. Kết quả ghi nhận huyết áp trung bình giảm có ý nghĩa sau thủ thuật triệt phá (153,0/99,8 ± 16,8/12,2 so với 166,5/90,5 ± 12,6/11,5 mmHg, P < 0,001), trong khi giảm không có ý nghĩa ở nhóm đối chứng. Không ghi nhận tác dụng phụ nghiêm trọng hoặc biến cố tim mạch ở nhóm triệt phá. Nghiên cứu cũng chỉ ra hiệu quả của can thiệp triệt phá có liên quan mật thiết đến giới tính, chỉ số khối cơ thể (BMI), mức lọc cầu thận. Bên cạnh đó, vấn đề chi phí của can thiệp triệt phá bằng sử dụng catheter thường rẻ hơn nhiều lần so với sử dụng các thiết bị khác. Vì vậy, việc áp dụng điều trị bằng catheter thường ở các nước đang phát triển là phù hợp với hoàn cảnh kinh tế xã hội cũng như đảm bảo tính an toàn của thủ thuật sau các nghiên cứu đã đề cập trên.
9 Các liệu pháp điều trị tăng huyết áp bằng thiết bị khác
9.1 Liệu pháp kích hoạt thụ thể nhận cảm áp lực
Liệu pháp kích hoạt thụ thể nhận cảm áp lực (BAT) được hình thành dựa trên vai trò của các thụ thể nhận cảm áp lực tại xoang động mạch cảnh và cung động mạch chủ để đáp ứng với sự tăng huyết áp động mạch trong thời gian tâm thu. Các nghiên cứu ban đầu được thực hiện với việc đặt các điện cực hai bên. Hiện nay với sự phát triển của công nghệ và kỹ thuật, các thiết bị mới chỉ dùng điện cực đơn, và được ưu tiên cấy vào xoang cảnh bên phải hơn là bên trái.
Thiết bị Rheos™ thế hệ đầu tiên (yêu cầu đặt điện cực hai bên) ban đầu được đánh giá. Trong thử nghiệm nhãn mở DEBUT-HT không ngẫu nhiên không có cánh tay so sánh, việc cấy thiết bị này ở 45 bệnh nhân THA kháng trị dẫn đến giảm huyết áp trung bình 21/12 mmHg sau 3 tháng và 33/22 mmHg sau 2 năm. Thử nghiệm Rheos Pivotal tiếp theo: 265 bệnh nhân được chọn ngẫu nhiên theo kiểu 2:1 để kích hoạt thiết bị sớm (1 tháng sau cấy ghép) hoặc chậm (6 tháng sau cấy ghép). Theo dõi lâu dài hơn nghiên cứu này báo cáo rằng mức giảm huyết áp tâm thu 30 mmHg được duy trì sau 53 tháng.
Thế hệ thứ 2 của công nghệ này, hệ thống Barostimneo™, sử dụng một máy phát xung kéo dài hơn, nhỏ hơn và kích thích xoang động mạch cảnh một bên. Một nghiên cứu sơ bộ trên 33 bệnh nhân THA kháng trị đã chứng minh huyết áp giảm 26/12 mmHg sau 6 tháng với huyết áp tâm thu ban đầu ≥160 mmHg. Thế hệ thứ 2 cho phép giảm thời gian cấy ghép và nằm viện cũng như ít biến chứng liên quan đến thủ thuật ngay lập tức hơn so với hệ thống thế hệ đầu tiên.
9.2 Triệt đốt xoang cảnh qua đường ống thông
Các nghiên cứu chỉ ra rằng sự gia tăng nhạy cảm của xoang cảnh thể hiện rõ ràng trong các trạng thái hoạt động quá mức của thần kinh giao cảm như tăng huyết áp và bệnh thận mạn, từ đó đã trở thành một mục tiêu điều trị tiềm năng cho các nhóm bệnh nhân này. Triệt đốt xoang cảnh đã được khám phá trong lịch sử như một phương pháp điều trị khó thở ở bệnh nhân hen suyễn và bệnh phổi tắc nghẽn mạn tính (COPD) nhưng được phát hiện có tác dụng phụ gây hạ áp, đặc biệt ở những bệnh nhân đã có tăng huyết áp.
Hệ thống triệt đốt bằng sóng siêu âm Cibiem được thiết lập bằng đường vào tĩnh mạch đùi bởi introducer sheath 16F. Xác định vị trí thích hợp của đầu ống thông đốt trong xoang cảnh tại vị trí chia đôi động mạch cảnh chung phải được xác định bằng chụp mạch. Tiến hành 2 đến 3 lần triệt đốt, mỗi lần kéo dài 8 đến 12s. Một nghiên cứu để đánh giá hiệu quả và tính an toàn của hệ thống cibiem được thực hiện trên tổng số 39 bệnh nhân tăng huyết áp kháng trịvới số thuốc điều trị trung bình 4,5 ± 1,4 thuốc hạ huyết áp với huyết áp trung bình 24 giờ ban đầu là 154 ± 13/94 ± 13 mm Hg, và 44% bệnh nhân bị tăng áp lực tâm thu đơn lẻ. Holter huyết áp 24 giờ đã giảm trung bình 9,1 ± 13,5/6,7 ± 8,7 mmHg sau 6 tháng sau thủ thuật với mức giảm tương tự đã được quan sát thấy ở 1 và 3 tháng theo dõi và với mức an toàn chấp nhận được.
9.3 Nối thông động mạch - tĩnh mạch trung tâm
Ngược lại với các thiết bị trên nhằm mục đích giảm kích thích giao cảm, nối thông động mạch-tĩnh mạch trung tâm nhằm giảm thể tích máu động mạch hiệu quả, giảm sức cản mạch hệ thống và hậu gánh của tim, do đó làm giảm huyết áp. Bằng cách tạo ra một ống dẫn cố định cỡ 4mm giữa tuần hoàn động mạch lớn và tĩnh mạch có sức cản thấp, điển hình là động mạch chậu ngoài và tĩnh mạch, sử dụng một thiết bị giống stent nitinol (ROX AV coupler) đặt trong phòng can thiệp tim mạch. Điều này chuyển một lượng máu động mạch đã được hiệu chuẩn (0,8 đến 1,0 L/phút) vào mạch tĩnh mạch có dung lượng lớn. Việc nối thông có tác dụng ngay lập tức làm giảm huyết áp và giảm hậu gánh. Cần lưu ý rằng trong khi cơ chế hạ huyết áp ngoài giảm thể tích động mạch hiệu quả, thiết bị này còn có thể gây giảm trương lực giao cảm thông qua tăng oxy tĩnh mạch và tăng tiền gánh tim phải.
Thử nghiệm về nối thông động mạch-tĩnh mạch trung tâm trong tăng huyết áp đầu tiên là thử nghiệm ROX CONTROL HTN nhãn mở, ngẫu nhiên, đối chứng. Trong đó 83 bệnh nhân được chọn ngẫu nhiên để chăm sóc tiêu chuẩn hoặc, được nối thông động mạch-tĩnh mạch trung tâm bên cạnh điều trị thuốc tiêu chuẩn. Tại thời điểm 6 tháng, huyết áp phòng khám và holter huyết áp giảm lần lượt là 27/20 và 14/14 mmHg ở nhóm nối thông trong khi không có thay đổi đáng kể nào ở nhóm chứng. Số trường hợp nhập viện do tăng huyết áp khẩn cấp cũng giảm ở nhóm nối thông. Trong khi không có sự khác biệt đáng kể trong việc sử dụng thuốc ban đầu giữa các nhóm, thì ở nhóm được nối thông có 25% bệnh nhân giảm số lượng/hoặc giảm liều thuốc hạ huyết áp trong khi khoảng 30% nhóm đối chứng phải tăng liều/tăng số thuốc điều trị THA.
10 Kết luận
Với cơ sở khoa học đã được chứng minh bằng các thử nghiệm tiền lâm sàng và kết quả khả quan được ghi nhận từ các thử nghiệm lâm sàng gần đây trên cơ sở cải thiện kỹ thuật đốt, các thiết bị triệt đốt đã tăng đáng kể hiệu quả của triệt đốt thần kinh giao cảm thận trong điều trị tăng huyết áp. Tuy nhiên, hiệu quả lâu dài cũng như nhóm bệnh nhân mục tiêu được hưởng lợi ích cần được nghiên cứu thêm bằng các thử nghiệm lâm sàng ngẫu nhiên trước khi triệt đốt thần kinh giao cảm thận có thể được sử dụng thường quy trong thực hành lâm sàng.
11 Tài liệu tham khảo
1. Carey R.M., Calhoun D.A., Bakris G.L., Brook R.D., Daugherty S.L., Dennison-Himmelfarb C.R., Egan B.M., Flack J.M., Gidding S.S., Judd , et al. Resistant hypertension: Detection, evaluation, and management: A scientific statement from the American Heart Association. Hypertension. 2018;72:e53–e90. doi: 10.1161/HYP.0000000000000084.
2. Weber A., Mahfoud F., Schmieder R.E., Kandzari D.E., Tsioufis K.P., Townsend R.R., Kario K., Böhm M., Sharp A.S., Davies J.E., et al. Renal denervation for treating hypertension: Current scientific and clinical evidence. JACC Cardiovasc. Interv. 2019;12:1095–1105. doi: 10.1016/j. jcin.2019.02.050.
3. Cheng X., Zhang D., Luo S., Qin S. Effect of catheter-based renal denervation on uncontrolled hypertension: A systematic review and meta-analysis. Mayo Clin. Proc. 2019;94:1695–1706. doi: 1016/j.mayocp.2019.07.005.
4. Coppolino G., Pisano A., Rivoli L., Bolignano Renal denervation for resistant hypertension. Cochrane Database Syst. Rev. 2017;2:CD011499.
5. Fadl Elmula E.M., Jin Y., Yang W.Y., Thijs L., Lu Y.C., Larstorp A.C., Persu A., Sapoval M., Rosa J., Widimský P., et al. Meta-analysis of randomized controlled trials of renal denervation in treatment-resistant hypertension. Blood Press. 2015;24:263–274. doi: 10.3109/08037051.2015.1058595.
6. Hoaglin C., Hawkins N., Jansen J.P., Scott D.A., Itzler R., Cappelleri J.C., Boersma C., Thompson D., Larholt K.M., Diaz M., et al. Conducting indirect-treatment-comparison and network-meta-analysis studies: Report of the ISPOR task force on indirect treatment comparisons good research practices: Part 2. Value Health. 2011;14:429–437. doi: 10.1016/j.jval.2011.01.011.
7. Weber A., Kirtane A.J., Weir M.R., Radhakrishnan J., Das T., Berk M., Mendelsohn F., Bouchard A., Larrain G., Haase M., et al. The REDUCE HTN: REINFORCE: Randomized, Sham-Controlled Trial of Bipolar Radiofrequency Renal Denervation for the Treatment of Hypertension. JACC Cardiovasc. Interv. 2020;13:461–470. doi: 10.1016/j.jcin.2019.10.061.
8. Böhm M., Townsend R.R., Kario K., Mahfoud , Weber M.A., Schmieder R.E., Tsioufis K., Pocock S., Konstantinidis D., Choi J.W., et al. Efficacy of catheter-based renal denervation in the absence of antihypertensive medications (SPYRAL HTN-OFF MED Pivotal): A multicentre, randomised, sham-controlled trial. Lancet. 2020;395:1444–1451. doi: 10.1016/S0140-6736(20)30554-7.
9. Fengler K., Rommel P., Blazek S., Besler C., Hartung P., von Roeder M., Petzold M., Winkler S., Höllriegel R., Desch S., et al. A three-arm randomized trial of different renal denervation devices and techniques in patients with resistant hypertension (RADIOSOUND-HTN) Circulation. 2019;139:590–600. doi: 10.1161/CIRCULATIONAHA.118.037654.
10. Azizi M., Schmieder R.E., Mahfoud , Weber M.A., Daemen J., Davies J., Basile J., Kirtane A.J., Wang Y., Lobo M.D., et al. Endovascular ultrasound renal denervation to treat hypertension (RADIANCE-HTN SOLO): A multicentre, international, single-blind, randomised, sham-controlled trial. Lancet. 2018;391:2335–2345. doi: 10.1016/S0140-6736(18)31082-1.
11. Kandzari D.E., Böhm M., Mahfoud , Townsend R.R., Weber M.A., Pocock S., Tsioufis K., Tousoulis D., Choi J.W., East C., et al. Effect of renal denervation on blood pressure in the presence of antihypertensive drugs: 6-month efficacy and safety results from the SPYRAL HTN-ON MED proof-of-concept randomised trial. Lancet. 2018;391:2346–2355. doi: 10.1016/S0140-6736(18)30951-6.
12. Mathiassen O.N., Vase H., Bech J.N., Christensen K.L., Buus N.H., Schroeder P., Lederballe O., Rickers H., Kampmann U., Poulsen P.L., et al. Renal denervation in treatment-resistant essential hypertension. A randomized, SHAM-controlled, double-blinded 24-h blood pressure-based trial. J. Hypertens. 2016;34:1639–1647. doi: 10.1097/HJH.0000000000000977.
13. Kario K., Ogawa H., Okumura K., Okura , Saito S., Ueno T., Haskin R., Negoita M., Shimada K., SYMPLICITY HTN-Japan Investigators SYMPLICITY HTN-Japan–First randomized controlled trial of catheter-based renal denervation in Asian patients. Circ. J. 2015;79:1222–1229. doi: 10.1253/circj.CJ-15-0150.
14. Fadl Elmula E.M., Hoffmann P., Larstorp A.C., Fossum E., Brekke M., Kjeldsen S.E., Gjønnæss E., Hjørnholm U., Kjaer V.N., Rostrup M., et al. Adjusted drug treatment is superior to renal sympathetic denervation in patients with true treatment-resistant hypertension. Hypertension. 2014;63:991–999.
15. Esler D., Krum H., Sobotka P.A., Schlaich M.P., Schmieder R.E., Böhm M., Symplicity HTN-2 Investigators Renal sympathetic denervation in patients with treatment-resistant hypertension (The Symplicity HTN-2 Trial): A randomised controlled trial. Lancet. 2010;376:1903–1909.
16. Ruilope L.M., Rodríguez-Sánchez E., Navarro-García J.A., Segura J., Órtiz A., Lucia A., Ruiz-Hurtado G. Resistant hypertension: New insights and therapeutic perspectives. Resistant hypertension: New insights and therapeutic perspectives. Heart J. Cardiovasc. Pharmacother. 2019;6:188–193. doi: 10.1093/ehjcvp/pvz057.
17. Felix Mahfoud, Markus Schlaich and Melvin D. Lobo. Device Therapy of Hypertension. Originally published1 Apr 2021 doi.org/10.1161/ CIRCRESAHA.121.318091.

