Những thông tin cần biết và bệnh tràn mủ màng phổi
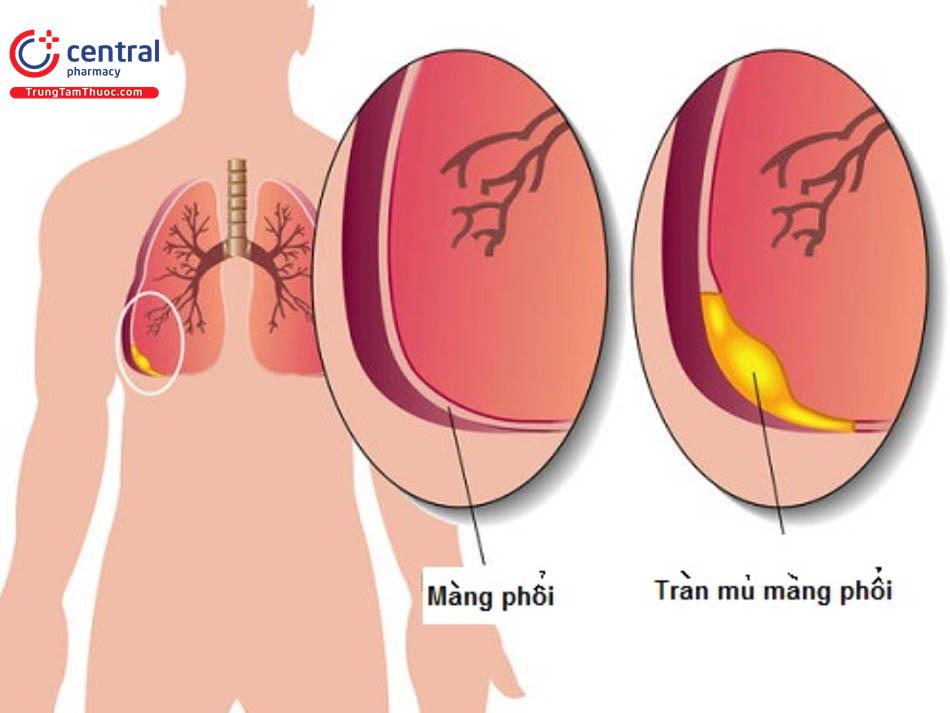
Trungtamthuoc.com - Tràn mủ màng phổi là tập hợp mủ ở không gian giữa phổi và bề mặt bên trong của thành ngực (khoang màng phổi). Phù thũng thường liên quan đến viêm phổi nhưng cũng có thể phát triển sau phẫu thuật lồng ngực hoặc chấn thương lồng ngực. [1] [2]
1 Thế nào là tràn mủ màng phổi?
Tràn mủ màng phổi là tình trạng khoang màng phổi có tích tụ mủ, khi chọc hút ra dịch mủ đục. Bệnh tràn mủ màng phổi là do ổ nhiễm khuẩn ở nhu mô phổi không được điều trị tốt khiến vi khuẩn xâm nhập vào khoang màng phỏi và tạo nên các ổ mủ. Khác với tràn dịch màng phổi là trong mủ màng phổi có lượng tế bào bạch cầu tăng cao, nhiều bạch cầu N thoái hóa.
2 Nguyên nhân gây bệnh tràn mủ màng phổi
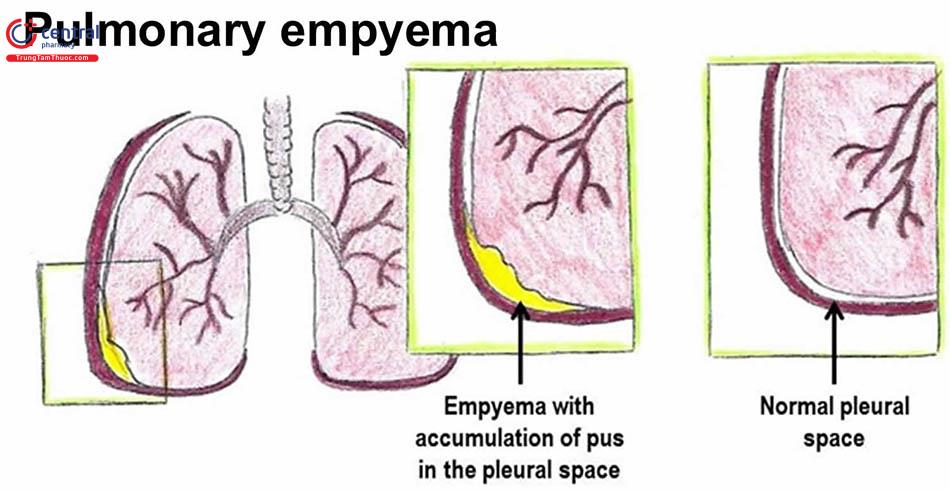
Phổi và mặt bên trong khoang ngực được lót bằng một lớp nhẵn gọi là màng phổi. Các lớp này gần như tiếp xúc với nhau, nhưng ngăn cách bởi một khoảng mỏng (khoang màng phổi) chứa đầy một lượng nhỏ chất bôi trơn gọi là dịch màng phổi.
Dịch màng phổi đôi khi có thể tích tụ và bị nhiễm trùng, và tạo thành mủ. làm dày lên và khiến các vùng của màng phổi dính lại với nhau, tạo ra các túi mủ.
Bệnh có thể trở nên trầm trọng hơn, chứa nhiều túi mủ hơn, với các chất cặn dày bao phủ lớp ngoài của phổi. Những chất lắng đọng này ngăn cản phổi mở rộng đúng cách. [3]
Có nhiều nguyên nhân dẫn tới tình trạng tràn mủ màng phổi như:
- Mắc các bệnh viêm nhiễm ở phổi như: viêm phổi, viêm màng phổi, áp xe phổi, nấm phổi, ung thư phổi bội nhiễm,...
- Mắc các bệnh trung thất như: dò khí-phế quản, dò thực quản,...
- Các bệnh ở thành ngực như: viêm xương sườn, áp xe vú,...
- Các bệnh ở dưới cơ hoành như: áp xe gan, viêm phúc mạc,...
- Nhiễm khuẩn huyết.
Vi khuẩn gây tràn mủ màng phổi hay gặp nhất là Klebsiella pneumoniae, Staphylococcus aureus,... Ngoài ra, nhiễm nấm hoặc amip cũng có thể gây ra tình trạng này.
3 Triệu chứng và chẩn đoán bệnh
Tràn mủ màng phổi cần được chẩn đoán và điều trị sớm để tránh để lại hậu quả nghiêm trọng cho sức khỏe người bệnh.
Việc xác định bệnh cần dựa vào các triệu chứng lâm sàng và xét nghiệm cận lâm sàng cụ thể như sau:
3.1 Triệu chứng lâm sàng
Bệnh nhân có tiền sử mắc các loại bệnh viêm nhiễm ở phổi hoặc cơ quan xung quanh phổi.
Sốt cao đột ngột, đôi khi là sốt nhẹ kéo dài (hay gặp ở người suy giảm miễn dịch hoặc đã dùng kháng sinh).
Bệnh nhân ho khan hoặc ho khạc đờm, thậm chí là ho khạc ra mủ.
Vùng ngực bên có tổn thương đau.
Có dấu hiệu mất nước (da khô, tiểu ít,...), người gầy sút, thiếu máu.
Bên phổi bị tràn mủ có thể thấy thành ngực phù, gần như không di động, gõ đục, rung thanh giảm.
Chọc thăm dò thấy có mủ màu màu đục, vàng, xanh hoặc màu nâu, mùi thối hoặc không.
3.2 Xét nghiệm cận lâm sàng
Xét nghiệm công thức máu thấy số lượng bạch cầu tăng, có thể thiếu máu.
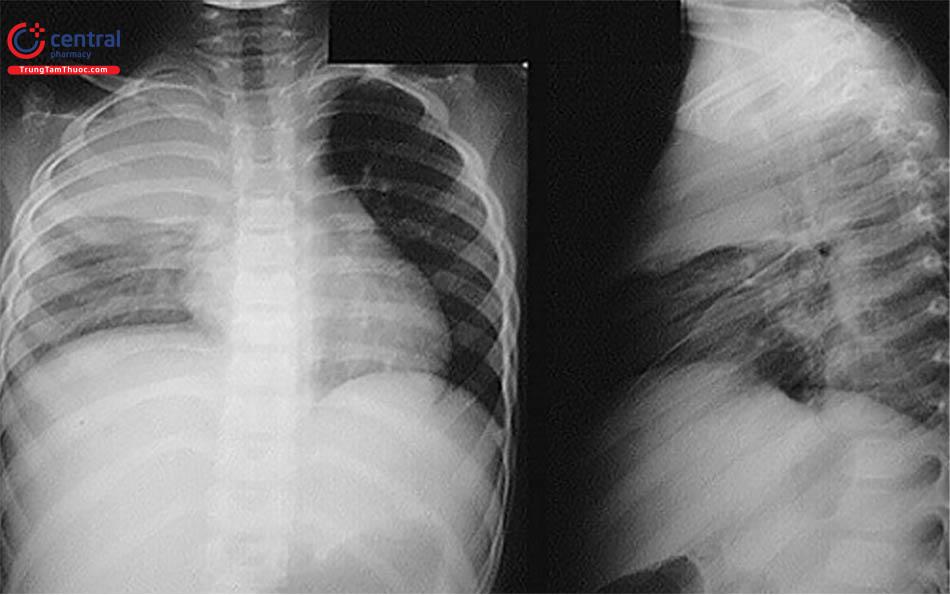
Chụp X-qung lồng ngực cho hình ảnh tràn dịch mủ màng phổi.
Siêu âm khoang màng phổi thấy có tràn dịch màng phổi, dịch tăng tì trọng, có hình ảnh tuyết rơi.
Chụp CT để xác định rõ vị trí, mức độ tổn thương và đường dẫn vào ổ mủ màng phổi.
Xét nghiệm dịch mủ màng phổi thấy có nhiều bạch cầu đa nhân và tế bào thoái hóa
Cấy dịch mủ màng phổi tìm thấy vi khuẩn, cấy máu tìm vi khuẩn gây bệnh.
Cần phân biệt tràn mủ màng phổi với một số bệnh có triệu chứng tương tự ( ví dụ như tràn dịch màng phổi,...)
3.3 Tiên lượng
Thông thường, bệnh tràn mủ màng phổi không dẫn đến tổn thương phổi vĩnh viễn. [4]
4 Điều trị tràn mủ màng phổi như thế nào?
Làm sao để điều trị tràn mủ màng phổi?
4.1 Nguyên tắc điều trị
Những bệnh nhân được chẩn đoán là bị tràn mủ màng phổi cần được điều trị tại bệnh viện có điều kiện đặt ống dẫn lưu màng phổi.
Nếu có nhiễm trùng nặng, sốc nhiễm khuẩn, suy hô hấp cần điều trị tại khoa hồi sức tích cực.
Mục đích điều trị là làm sạch ổ nhiễm trùng trong màng phổi bằng các cách sau:
Dẫn lưu mủ sớm và rửa màng phổi hằng ngày.
Dùng kháng sinh liều cao và phối hợp kháng sinh đường toàn thân trong 4-6 tuần.
Cần lưu ý một số vấn đề sau:
- Theo dõi chặt chẽ và đảm bảo dinh dưỡng, bồi phụ nước điện giải.
- Chú ý trong quá trình thăm khám và điều trị, cần phối hợp điều trị nếu có bệnh phối hợp.
- Thực hiện vật lý trị liệu để phục hồi sớm chức năng hô hấp.
4.2 Điều trị cụ thể
4.2.1 Dùng kháng sinh
Kháng sinh được lựa chọn dựa vào kết quả kháng sinh đồ. Trước đó, bệnh nhân có thể dùng 2 loại kháng sinh kết hợp theo đường tiêm tĩnh mạch hoặc tiêm bắp.
Sau khi có phác đồ điều trị, dùng kháng sinh sớm với liều cao theo đường tĩnh mạch để có hiệu quả nhanh chóng.
Chỉ ngưng thuốc sau 1 tuần hết sốt và công thức máu ổn định như bình thường.
Các loại kháng sinh có thể dùng như sau
- Penicilin G 10 - 50 triệu đơn vị, chia làm 3-4 lần pha truyền tĩnh mạch mỗi ngày, kết hợp với 1 kháng sinh nhóm Aminoglycosid như Gentamicin (3-5mg/kg mỗi ngày tiêm bắp 1 lần) hoặc amikacin (15mg/kg mỗi ngày tiêm bắp 1 lần).
- Thay Penicilin G bằng Amoxicillin + Acid clavunalic hoặc Ampicillln + Sulbactam nếu nghi vi khuẩn tiết Betalactamase (liều 3-6g/ngày).
- Dùng Ephalosporin thế hệ 3 nếu nghi ngờ do vi khuẩn G(-), kết hợp với kháng sinh nhóm Amlnoglycosid với liều giống như trên.
- Kết hợp nhóm Beta lactam + Acid clavunalic với metronidazol (1 - 1,5g/ngày, chia 2-3 lần truyền tĩnh mạch) nếu nghi do vi khuẩn yếm khí.
- Tràn mủ màng phổi do nhiễm khuẩn mắc phải bệnh viện, khi chưa có kháng sinh đồ có thể dùng Ceftazidim (3-6g/ngày chia 3 lần) hoặc Piperacilln + Tazobactam (ngày 3 lần x 4,5g),... Điều chỉnh kháng sinh theo diễn biến lâm sàng và kết quả kháng sinh đồ.
- Nghi do tụ cầu thì dùng Oxacillin 6 - 12g/ngày hoặc Vancomycin 1-2g/ngày, có thể kết hợp với kháng sinh khác.
- Nghi do amip thì dùng Metronidazol 1,5g/ngày, chia làm 3 lần theo đường truyền tĩnh mạch, kết hợp với kháng sinh khác.
- Chú ý: bệnh nhân dùng thuốc nhóm Aminoglycosid cần xét nghiệm creatinin máu 2 lần/tuần.
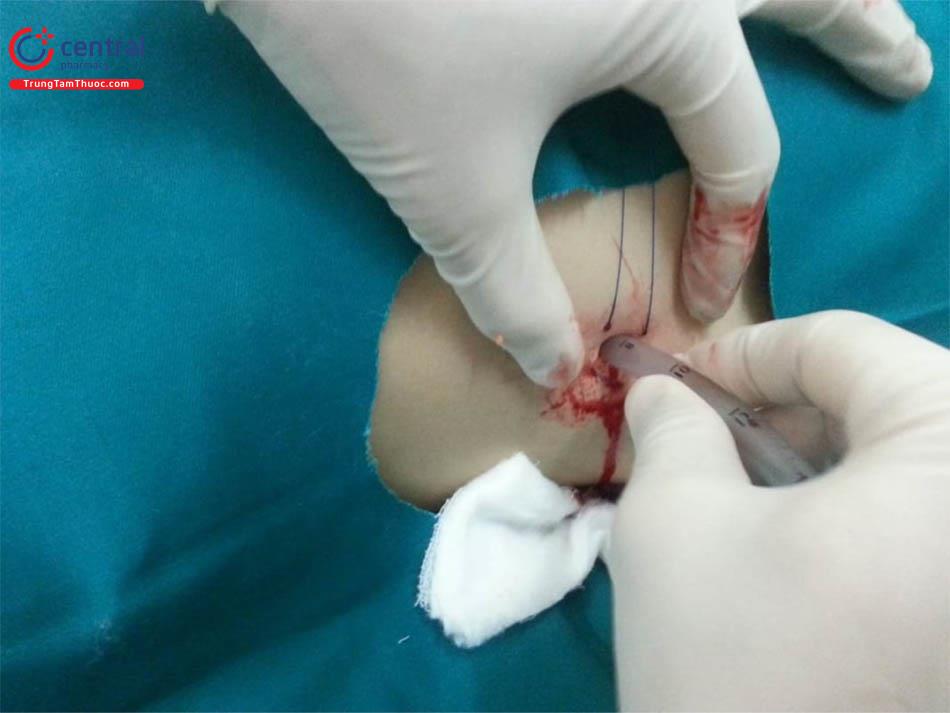
4.3 Dẫn lưu mủ màng phổi
Cách này được áp dụng trong trường hợp dịch mủ màng phổi có thể nhìn thấy được bằng mắt thường, có tế bào bạch cầu đa nhân thoái hóa, nhuộm bệnh phẩm thấy có vi khuẩn, pH dưới 7,2 và Glucose dưới 60mg/dL.
Lưu tý thận trọng dùng cách này cho trường hợp người bệnh bị rối loạn đông máu, ổ mủ còn bé hoặc gần trung thất
Thời gian đặt ống dẫn lưu cần là 5-10 ngày. Không nên đặt quá lâu vì sẽ có làm tăng nguy cơ nhiễm trùng từ bên ngoài vào màng phổi. Nếu mủ và loãng chỉ cần chọc hút 2 ngày 1 lần.
Nhớ bơm rửa khoang màng phổi qua ống dẫn lưu hàng ngày bằng NaCl 0,9% cho tới khi dịch hút ra trong. Không bơm rửa nếu có rò phế quản - màng phổi (khi bơm rửa bệnh nhân có thể ho, sặc).
Bơm Streptokinase vào khoang màng phổi: Sau khi rửa màng phổi, nếu có điều kiện có thể bơm vào khoang màng phổi 300.000 đơn vị streptokinase mỗi ngày 1 lần trong 5 ngày liên tiếp, pha với 100ml Natri clorua 0,9% để dẫn lưu mủ dễ hơn.
Chỉ định rút ống dẫn lưu khi:
- X-quang hoặc siêu âm không còn dịch.
- Dịch màng phổi dẫn lưu đã trong, không còn mủ.
- Lưu ý nếu đặt ống dẫn lưu quá 10-14 ngày mà vẫn còn mủ thì phải thay ống dẫn lưu mới.
4.4 Điều trị triệu chứng
Sốt trên 38oC cho dùng thêm Paracetamol để hạ sốt.
Bổ sung dinh dưỡng cho bệnh nhân qua chế độ ăn.
Cho bệnh nhân thở oxy nếu bị suy hô hấp.
Điều trị sốc nhiễm trùng nếu có.
Bệnh nhân nghiện rượu cần dùng Vitamin B1, B6 liều cao.
Bồi phụ nước-điện giải nếu cần.
Lưu ý cần cho bệnh nhân tập phục hồi chức năng hô hấp sớm (1 ngày sau khi đặt ống dẫn lưu) để mủ dễ thoát ra ngoài hơn và ngăn ngừa dày dính màng phổi.
Tài liệu tham khảo
- ^ Tác giả: Chuyên gia của Medlineplus, Empyema, Medlineplus. Truy cập ngày 31 tháng 10 năm 2021
- ^ Tác giả: Veronica Garvia, Manju Paul, Empyema, NCBI. Truy cập ngày 31 tháng 10 năm 2021
- ^ Tác giả: Chuyên gia của NHS.UK, Empyema, NHS.UK. Truy cập ngày 31 tháng 10 năm 2021
- ^ Tác giả: Chuyên gia của Johns Hopskin Medicine, Empyema, Johns Hopskin Medicine. Truy cập ngày 31 tháng 10 năm 2021

