Các nghiên cứu nổi bật ACC 2024: Từ nghiên cứu đến thực hành lâm sàng
TỔNG HỢP CÁC NGHIÊN CỨU NỔI BẬT ACC 2024, Tải file PDF tại đây.
Biên soạn
1. PGS.TS. Phạm Trường Sơn. Viện tim mạch. BVTWQĐ 108
2. TS. Nguyễn Thị Kiều Ly . Viện tim mạch. BVTWQĐ 108
3. Bs. Phạm Sơn lâm. Viện tim mạch. BVTWQĐ 108
4. Ths. Mạc Thanh Tùng. Viện tim mạch. BVTWQĐ 108
5. Bs. Nguyễn Thị Hương Lan. Viện tim mạch. BVTWQĐ 108
6. Lê Đại Phong. Viện tim mạch. BVTWQĐ 108
7. Đinh Công Pho. Học viện Quân Y.
1 Tổng quan
➢ Hội nghị khoa học thường niên lần thứ 73 của Trường môn khoa học Hoa Kỳ: Ngày 6-8 tháng 4 năm 2024 tại thủ đô Atlanta.
➢ Hơn 17.000 chuyên gia tim mạch từ khắp thế giới từ trên 1000 bệnh viện.
➢ Hàng nghìn triển lãm giới thiệu về các tiến bộ và sản phẩm mới.
➢ Trên 4000 posters.
➢ Có 37 nghiên cứu nổi bật được báo cáo.
Các nghiên cứu được trình bày
1. Các nghiên cứu nổi bật về Bệnh mạch vành
2. Các nghiên cứu nổi bật về Chuyển hóa và bệnh tim mạch khác
3. Các nghiên cứu nổi bật về Suy tim
2 ĐIỂM LẠI 05 NGHIÊN CỨU BỆNH MẠCH VÀNH NỔI BẬT TRONG ACC 2024
ThS.BS. Mạc Thanh Tùng
Khoa Nội Tim mạch
Bệnh viện TWQĐ 108
2.1 Các nghiên cứu được trình bày
1. PREVENTIVE-PCI
2. REVASC FULL
3. ORBITA-COSMIC
4. ULTIMATE DAPT
5. DanGer Shock
2.1.1 PREVENTIVE-PCI
So sánh sự an toàn và hiệu quản của can thiệp so với điều trị nội khoa ở bệnh nhân có mảng xơ vữa không ổn định không có hạn chế dòng chảy
➢ Thiết kế: ngẫu nhiên, nhãn mở, đa trung tâm: 803 bệnh nhân PCI với 803 bệnh nhân điều trị nội khoa. Theo dõi tb 7 năm, tuổi tb 64.5 tuổi (nữ 27%, ĐTĐ 31%)
➢ Tiêu chí chọn:
❑ Bệnh nhân ≥ 18 tuổi trải qua PCI (vành mạn hoặc vành cấp)
❑ Hẹp ≥ 50% và FFR ≥ 0.8 đáp ứng tiêu chuẩn mảng xơ vữa không ổn định:
• Diện tích lumen tối tiểu (MLA) ≤4,0 mm2
• Gánh nặng mảng bám > 70%
• Mảng bám giàu lipid với quang phổi hồng ngoại > 315
• OCT: mảng xơ vữa vỏ mỏng
➢ Kết quả:
❑ Tiêu chí chính: sau 2 năm kết cục tim mạch (tử vong do nguyên nhân tim, MI, tái thông mạch do thiếu máu, nhập viên vì đau thắt ngực không ổn định tiến triển): nhóm PCI +OMT so với OMT 0.4% so với 3.4%, HR 0.11, CI 95% 0.03-0.36, p=0.0003. Sau 7 năm 6,5% so với 9,4% (HR 0,54, KTC 95% 0,33- 0,87, p = 0,0097)
❑ Các kết quả phụ của PCI + OMT so với OMT:
•Tỷ lệ tử vong do mọi nguyên nhân sau 2 năm: 0,5% so với 1,3%, p > 0,05
•Tỷ lệ tử vong do mọi nguyên nhân sau 7 năm: 5,2% so với 7,4%, p > 0,05
•MI sau 2 năm: 1,1% so với 1,7%, p > 0,05
•MI sau 7 năm: 2,4% so với 3,5%, p > 0,05
•ID-TLR sau 2 năm: 0,1% so với 2,4%, p < 0,05
•ID-TLR sau 7 năm: 4,9% so với 8,0%, p < 0,05
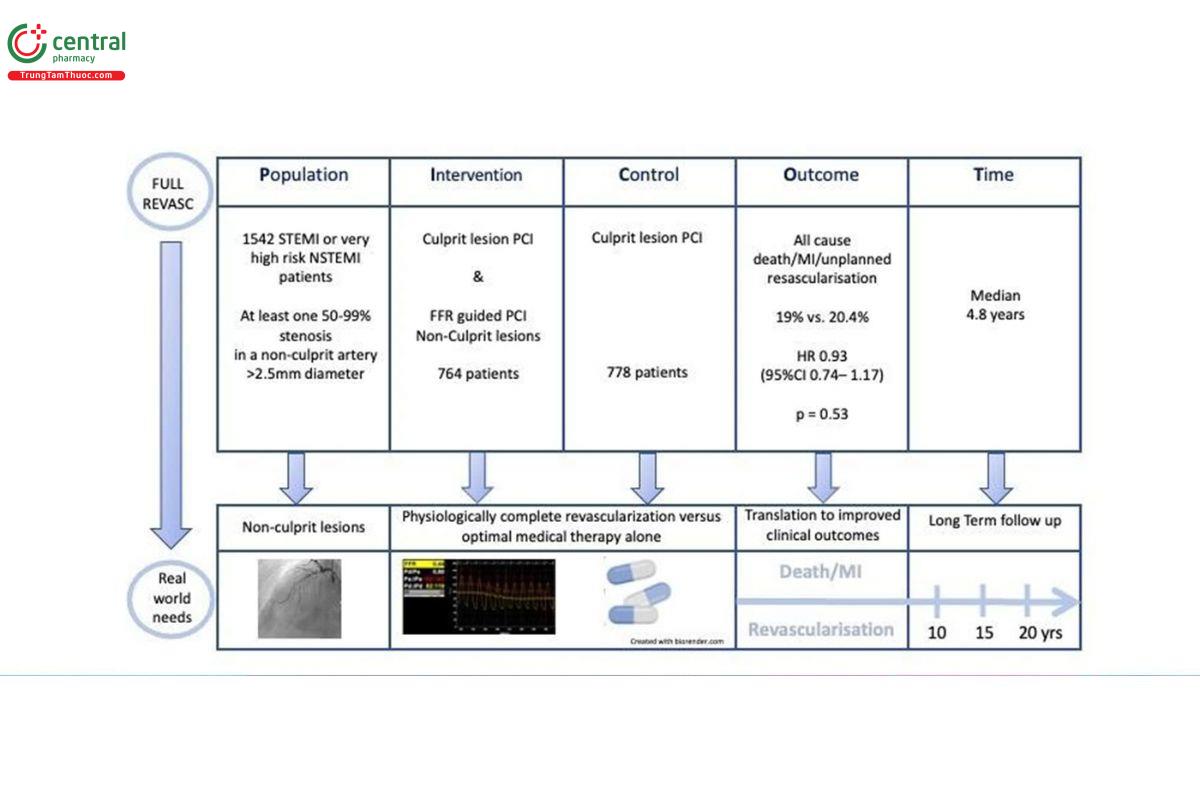
2.1.2 REVASC FULL
Hướng dẫn FFR cho tái thông mạch máu hoàn toàn không phải thủ phạm ở bệnh nhân NMCT
➢ Thiết kế nghiên cứu: Ngẫu nhiên, song song, mù đôi
➢ Bệnh nhân STEMI, NSTMEI nguy cơ rất cao thực hiện PCI mạch thủ phạm và tái thông mạch không thủ phạm đánh giá bằng FFR (764 bệnh nhân) so với can thiệp thông thường (778 bệnh nhân)
➢ Tiêu chí lựa chọn:
• STEMI hoặc NSTEMI nguy cơ rất cao và PCI mạch thủ phạm
• ≥ 1 tổn thương không phải thủ phạm (hẹp 50-99%, đường kính mạch > 2.5mm)
➢ Đầu ra:Tử vong do mọi nguy nhân, NMCT hoặc tái thông mạch ngoài kế hoạch
➢ Kết quả: giữa nhóm tái thông hoàn toàn và nhóm điều trị thông thường
❑ Chính: Tử vong, NMCT hoặc tái thông mạch máu ở thời điểm 4.8 năm: 19.0% so với
20.4% (HR 0.93, CI 95% 0.74-1.17, p=0.53)
❑ Phụ:
• Tử vong hoặc NMCT: 16.5% so với 15.3% (HR 1.12, CI 95% 0.87-1.44)
• Tái thông mạch máu ngoài kế hoạch: 9.2% so với 11.7% ( HR: 0.76, CI95% 0.56- 1.04)
➢ KL: Ở những bệnh nhân STEMI được PCI mạch máu thủ phạm, tái thông mạch máu theo hướng dẫn với FFR đối với các tổn thương không thủ phạm không cải thiện kết quả lâm sàng
2.2 ORBITA-COSMIC
Đánh giá hiệu quả của dụng cụ giảm lưu lượng xoang vành trong giảm triệu chứng đau thắt ngực ở bệnh nhân vành mạn

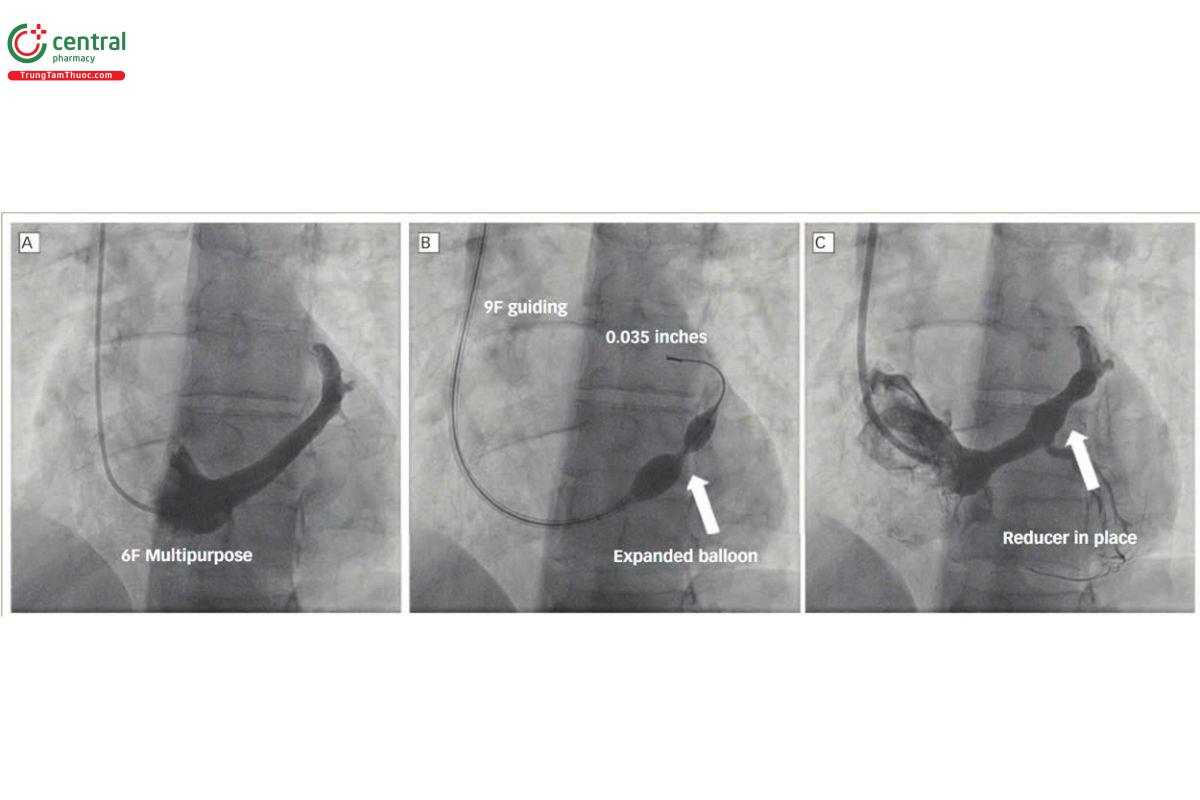 Thiết kế: ngẫu nhiễn, mù đôi, đa trung tâm, SCR 25 bệnh nhân/ chứng 26 bn. Thời gian theo dõi 6 tháng, tuổi tb 67 tuổi
Thiết kế: ngẫu nhiễn, mù đôi, đa trung tâm, SCR 25 bệnh nhân/ chứng 26 bn. Thời gian theo dõi 6 tháng, tuổi tb 67 tuổi
➢ Tiêu chí lựa chọn:
• BN ≥ 18 tuổi thiếu máu cơ tim trên hình ảnh tưới máu MRI gắng sức
• CCS II-IV đã điều trị nội khoa tối đa dùng nạp được
• Bệnh mạch vành ổn định không thể tái thông mạch vành
➢ → đánh giá lưu lượng tưới máu cơ tim (MBF) trên MRI gắng sức và cơn đau thắt ngực
➢ Kết quả:
• Sự khác biệt giữa CSR so với nhóm chứng trong 6 tháng trong trong MBF: Pr: 7.9.6% CI -0.09-0.2
• Tỷ lệ đau thắt ngực ít hơn 6 tháng giữa CSR và chứng: OR 1.4, CI 95% 1.08-1.83, Pr 99.4%
• Kết quả an toàn: tử vong do mọi nguyên nhân, MI, đột quỵ hoặc xuất huyết 0%, tắc mạch CSR: 8%
➢ KL: CSR không cải thiện tưới máu cơ tim xuyên thành so với giả dược. Tuy nhiên, CSR đã làm giảm đáng kể số cơn đau thắt ngực hàng ngày so với giả dược. Mặc dù có hai biến cố tắc mạch CSR, không có biến cố hội chứng mạch vành cấp tính hoặc tử vong nào xảy ra ở cả hai nhóm
2.2.1 IVUS-ACS/ULTIMATE DAPT
Ticagrelor đơn trị liệu so với ticagrelor cộng Aspirin từ tháng 1 đến tháng 12 sau can thiệp mạch vành qua da ở bệnh nhân hội chứng mạch vành cấp
➢ Thiết kế nghiên cứu: Thử nghiệm lâm sàng ngẫu nhiên mù đôi, đối chứng giả dược, đa trung tâm. T9/2019-T10/2022, 3400 BN tham gia (1700/1700) hoàn thành với 3399 BN.
RCT ĐẦU TIÊN về đơn trị với Ticagrelor.
➢ Tiêu chuẩn lựa chọn:
• Bệnh nhân từ 18 tuổi trở lên
• Có hội chứng vành cấp, đã tham gia nghiên cứu IVUS-ACS
• Không có biến cố tắc mạch, chảy máu lớn sau 1 tháng sử dụng DAPT
➢ Kết quả: Từ tháng thứ 1 – tháng thứ 12 sau can thiệp: giữa nhóm dùng Ticagrelor + giả dược và Ticagrelor + aspirin
❑ Chính: Chảy máu BARC 2,3,5: 35 (2.1%) vs 78 (4.6%) (p<0.0001) _ ↓ 55%
MACCE: 61 (3.6%) vs 63 (3.7%) (p=0.89)
❑ Phụ: Tỷ lệ tử vong do mọi nguyên nhân: 0,7% so với 0,8%, p = 0,84
• MI không phẫu thuật: 0,9% so với 0,7%, p = 0,29
• Tái thông mạch máu lặp lại: 2,4% so với 2,4%, p = 0,95
• Huyết khối trong stent: 0,3% so với 0,3%, p = 0,96
➢ Kết luận: Ticagrelor đơn trị liệu sau một tháng điều trị kháng tiểu cầu kép (DAPT) vượt trội hơn DAPT 12 tháng (aspirin và ticagrelor) sau PCI trong việc giảm xuất huyết có ý nghĩa lâm sàng mà không làm tăng nguy cơ huyết khối.
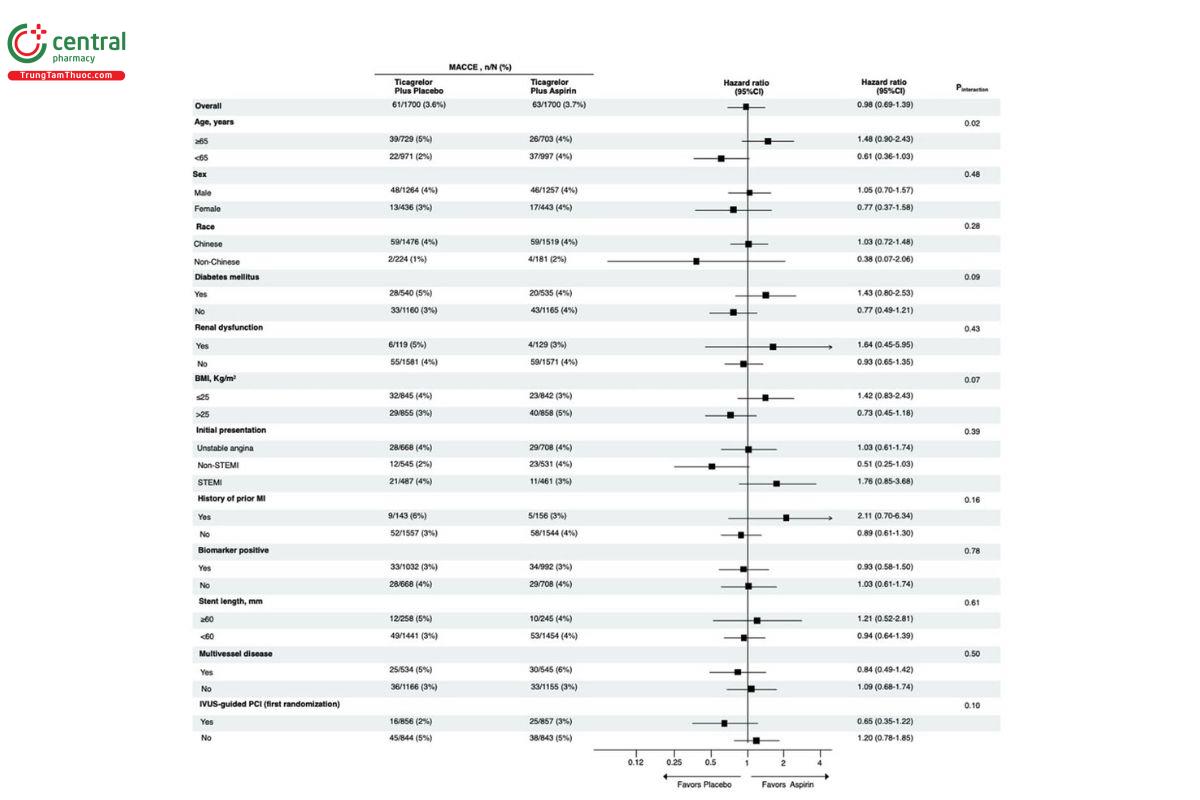
2.2.2 MACCE
- Subgroup analysis -
Nguy cơ biến cố tim mạch nặng không gia tăng trên nhóm bệnh nhân dùng Ticagrelor đơn trị liệu so với DAPT.
Lợi ích này duy trì trên nhóm bệnh nhân dùng IVUS hoặc chỉ dựa trên hình ảnh chụp mạch, bất kể có men tim tăng hay không

2.2.3 DanGer Shock
Đánh giá hiệu quả của Impella ở bệnh nhân nhồi máu cơ tim có sốc tim
➢ Thiết kế nghiên cứu: Ngẫu nhiên, nhãn mở, đa trung tâm
• Bệnh nhân NMCT có shock tim được sử dụng Impella + chăm sóc tiêu chuẩn (n=179) so với chỉ chăm sóc tiêu chuẩn (n=176)
➢ Tiêu chí chọn bệnh nhân:
• BN trên 18t STEMI
• sốc tim, hạ HA (Hatt < 100mHg hoặc cần sử dụng vận mạch), giảm tưới máu mô (lactat >2,5) và EF < 45%
➢ Đầu ra: So sánh tỷ lệ tử vong so mọi nguyên nhân sau 6 tháng, các tiêu chí về an toàn.
➢ Kết quả: So sánh giữa nhóm sử dụng Impella cùng chăm sóc tiêu chuẩn so với nhóm chỉ chăm sóc tiêu chuẩn (sau 6 tháng)
❑ Về tỷ lệ tử vong do mọi nguyên nhân: 45.8% so với 58.5% (HR =0.74, CI 95% 0.55-0.99, p=0.04)
❑ Tiêu chí an toàn:
• Chảy máu vừa, nặng: 21.8% so với 11.9% (p<0.05)
• Thiếu máu chi cục bộ : 5.6% so với 1.1% (p<0.05)
• Cần lọc máu: 41.9% so với 26.7% (p<0.05)
• Nhiễm khuẩn: 11.7% so với 4.5% (p<0.05)
➢ KL: Cấy Impella thường quy cùng chăm sóc tiêu chuẩn giúp giảm tỷ lệ tử vong trong 6 tháng ở những bệnh nhân STEMI có sốc tim. Tuy nhiên việc này làm tăng nguy cơ biến chứng.
2.2.4 TAKE-HOME MESSAGES
1. PREVENTIVE-PCI: Bệnh nhân mạch vành mạn tính và có mảng xơ vữa không ổn định, hẹp > 50% nhưng FFR âm tính => can thiệp PCI mang lại kết quả tốt hơn so với việc chỉ điều trị nội khoa tối ưu. Nhưng phần lớn lợi ích này mang lại là việc tái thông mạch máu do thiếu máu cục bộ tương lai.
2. REVASC FULL: Trong số những bệnh nhân STEMI được thực hiện PCI mạch máu thủ phạm, tái thông mạch máu theo hướng dẫn FFR đối với các tổn thương không phải thủ phạm đã không cải thiện kết quả lâm sàng.
3. ORBITA-COSMIC: Cấy CSR có liên quan đến việc giảm đáng kể gánh nặng đau thắt ngực hàng ngày và chất lượng cuộc sống liên quan đến bệnh tim.
4. ULTIMATE DAPT: Ticagrelor đơn trị liệu sau 1 tháng điều trị kháng kết tập tiểu cầu kép (DAPT) vượt trội hơn DAPT 12 tháng (Ticagrelor + ASA) sau PCI trong việc giảm xuất huyết có ý nghĩa lâm sàng mà không làm tăng nguy cơ huyết khối.
5. DanGer Shock: Cấy Impella thường quy cùng chăm sóc tiêu chuẩn giúp giảm tỉ lệ tử vong trong 6 tháng ở những bệnh nhân STEMI có sốc tim. Tuy nhiên việc này làm tăng nguy cơ biến chứng.
3 Các nghiên cứu nổi bật về chuyển hóa và bệnh tim mạch khác
3.1 Bridge–TIMI 73a: thuốc hạ triglyceride
3.1.1 Mô tả
Đánh giá tính an toàn và hiệu quả giảm triglyceride của Olezarsen (chất ức chế tổng hợp apolipoprotein C-III) ở bệnh nhân
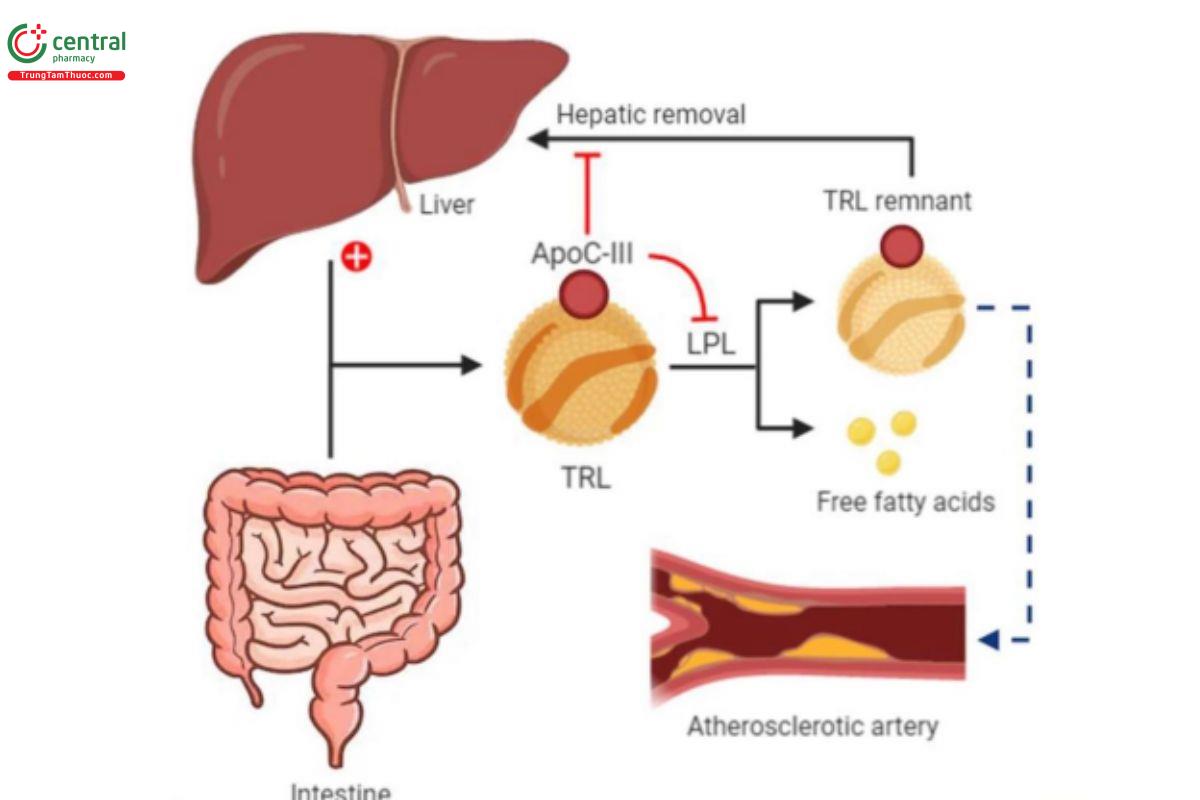
Đánh giá tính an toàn và hiệu quả giảm triglyceride của Olezarsen (chất ức chế tổng hợp apolipoprotein C-III) ở bệnh nhân tăng triglyceride có nguy cơ hoặc mắc bệnh lý tim mạch do vữa xơ
3.1.2 Thiết kế nghiên cứu
Nghiên cứu pha 2b
Đa trung tâm (Mỹ– Canada)
Ngẫu nhiên, mù đôi
3.1.3 Đối tượng
Số lượng: 154 – BN tăng TG máu vừa – nặng điều trị Olezarsen 50mg (n:58) – Olezarsen 80mg (n: 57) và Placebo (n: 39)
Thời gian theo dõi: 12 tháng
Tuổi trung bình: 62, Nữ: 42%, ĐTĐ: 68%
| Tiêu chí lựa chọn vào nghiên cứu | Tiêu chí loại bỏ khỏi nghiên cứu |
| Trên 18 tuổi Tăng TG mức độ vừa tới nặng được xác định: 1. TG tăng vừa (lúc đói): 150-499 mg/dL - Đã có bệnh lý tim mạch do vữa xơ (ASCVD) - ĐTĐ type 2 - ≥ 2 yếu tố nguy cơ ASCVD 2. TG tăng nặng (lúc đói) ≥ 500 mg/dL | - Đái tháo đường mới được chẩn đoán dưới 1 năm - HbA1c ≥ 9.5% - Tăng >20% Insulin nền trong vòng 3 tháng - ≥ 1 lần biến cố toan ceton trong ĐTĐ type 1 hoặc ≥ 3 lần biến cố tăng đường máu mức độ nặng trong vòng 6 tháng trước - Hội chứng vành cấp, đột quỵ, cơn thiếu máu não thoáng qua trong vòng 6 tháng trước - Can thiệp tái thông mạch vành hoặc mạch ngọại vi trong vòng 3 tháng trước - viêm tụy cấp dưới 1 tháng trước |

3.1.4 Kết quả
– Olezarsen giảm tối thiểu 50% TG ở những bệnh nhân tăng TG máu có nguy cơ mắc hay mắc bệnh tim mạch do vữa xơ – hiệu quả vượt trội so với các biện pháp điều trị giảm mỡ máu hiện hành
– Giảm đáng kể apolipoprotein C-III, B và LDL-Cholesterol
– Olezarsen dung nạp tốt và liệu pháp điều trị an toàn
Câu hỏi “tác động Olezarsen trên lipoprotein vữa xơ có thực sự liên quan đến việc giảm nguy cơ ASCVD hay không?” hứa hẹn sẽ được trả lời bởi kết quả của NC pha 3
3.2 IMPROVE –HMC: thuốc điều trị bệnh cơ tim phì đại
Mô tả: Đánh giá tính an toàn và hiệu quả của Ninerrafaxstat trên bệnh nhân bệnh cơ tim phì đại không tắc nghẽn
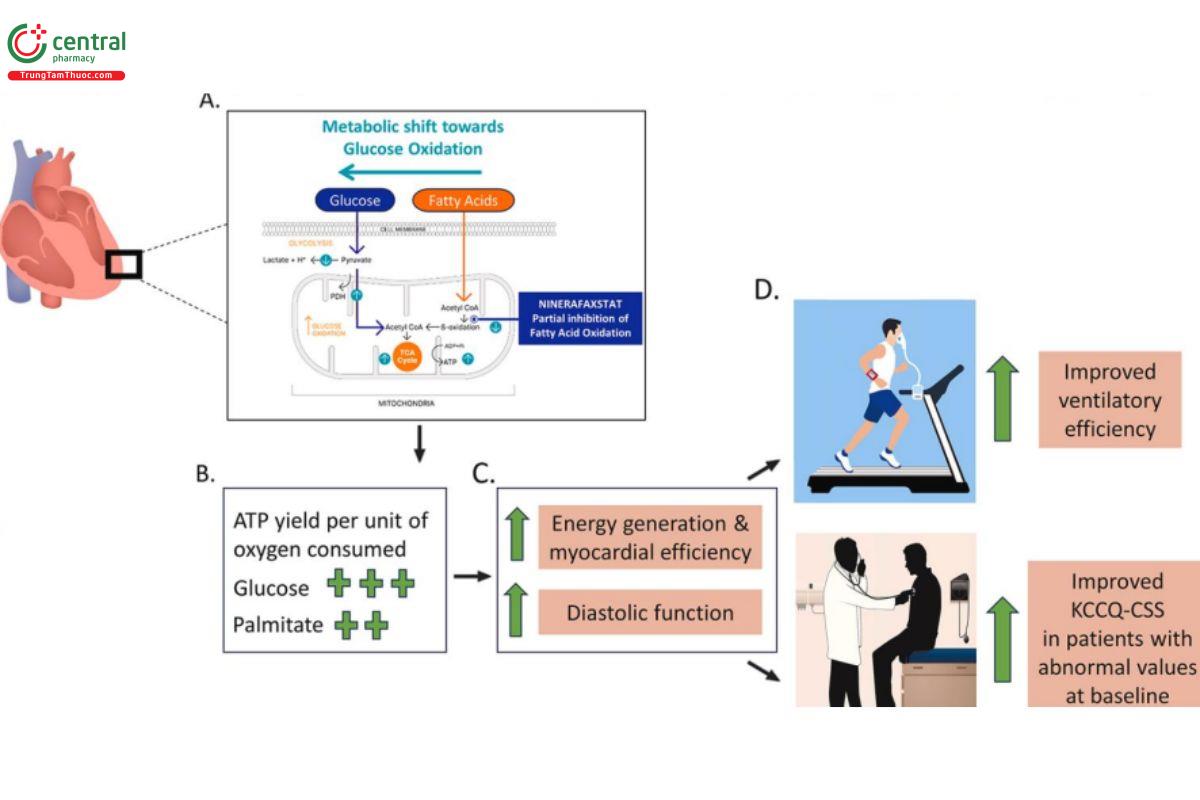 MỤC TIÊU: Mục tiêu của thử nghiệm là đánh giá tính an toàn, hiệu quả của Ninerafaxstat trên nhóm bệnh nhân đã được chẩn đoán xác định bệnh cơ tim phì đại không tắc nghẽn
MỤC TIÊU: Mục tiêu của thử nghiệm là đánh giá tính an toàn, hiệu quả của Ninerafaxstat trên nhóm bệnh nhân đã được chẩn đoán xác định bệnh cơ tim phì đại không tắc nghẽn
TIÊU CHUẨN LỰA CHỌN:
• chẩn đoán lâm sàng bệnh cơ tim phì đại không tắc nghên VO2 đình < 80% theo tuổi và giới
• LVED 215 mm hoặc 213 mm cộng với tiền sử gia đình mắc bệnh HCM hoặc dương tính với đột biến gen sarcomere gây bệnh
• Max gradient đường ra thất trái <30mmHg • Phân suất tổng máu 250%
 Mục tiêu chính: Các biến cố nghiêm trọng sau 12 tuần NINEREFAXSTAT: 11.8% VS GIẢ DƯỢC: 6.1%
Mục tiêu chính: Các biến cố nghiêm trọng sau 12 tuần NINEREFAXSTAT: 11.8% VS GIẢ DƯỢC: 6.1%
Tỉ lệ gặp phải các biến cố nghiêm trọng chung: NINEREFAXSTAT: 70.6% VS GIẢ DƯỢC: 60.6%
Mục tiêu thứ cấp:
Cải thiện hiệu quả thông khí (VE/VCO2): NINEREFAXSTAT SO VỚI GIẢ DƯỢC: KHÁC BIỆT TRUNG BÌNH - 2.1 (P=0.006)
Cải thiện về thể tích O2 đỉnh (VO2 đỉnh): Không có sự khác biệt có ý nghĩa thống kê.
Kết luận: Ở nHCM có triệu chứng, liệu pháp điều trị bằng thuốc mới nhấm vào năng lượng cơ tim lo an toàn và dung nạp tốt. Chúng có liên quan đến hiệu suất gắng sức và tình trạng sức khỏe cải thiện ở những người bị hạn chế về triệu chứng. Những phát hiện này hỗ trợ việc dành giá ninerafaxstat trong nghiên cứu Giai đoạn 3

3.3 KARDIA-2: thuốc điều trị tăng huyết áp
Mô tả: Đánh giá tính an toàn và hiệu quả của Zilebasiran kết hợp với thuốc điều trịtăng huyết áp tiêu chuẩn ở bệnh nhân tăng huyết áp không kiểm soát
Zilebesiran tác động vào mRNA để ngăn chặn sản xuất angiotensinogen
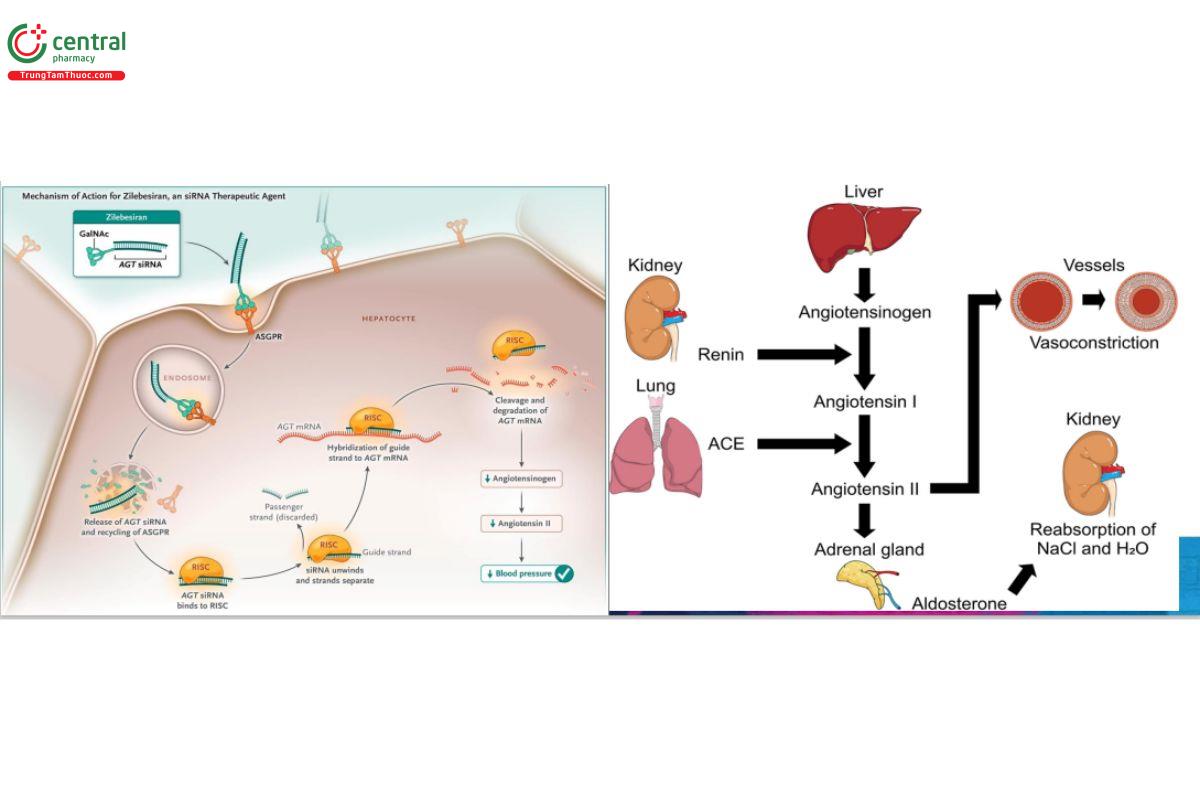 Thử nghiệm lâm sàng giai đoạn 2, ngẫu nhiên, song song, được làm mù, có so sánh với giả dược.
Thử nghiệm lâm sàng giai đoạn 2, ngẫu nhiên, song song, được làm mù, có so sánh với giả dược.
MỤC TIÊU: Đánh giá tác dụng của thuốc zilebesiran ở những bệnh nhân tăng huyết áp không kiểm soát.
TIÊU CHUẨN LỰA CHỌN:
Tuổi từ 18-75; Huyết áp tâm thu: 155-180 mm Hg ở bệnh nhân không được điều trị, hoặc Huyết áp tâm thu 145-180 mm Hg ở bệnh nhân đã được điều trị.
QUY TRÌNH NGHIÊN CỨU
Bệnh nhân tăng huyết áp không kiểm soát:
+ Được sử dụng một trong các thuốc hạ áp mỗi ngày: Indapamide 2,5 mg hoặc amlodipine 5 mg hoặc olmesartan 40 mg.
+ Sau giai đoạn sử dụng các thuốc huyết áp trên, các bệnh nhân này được phân ngẫu nhiên dùng zilebesiran hoặc giả dược.
 Mục tiêu chính:
Mục tiêu chính:
- Thay đổi về huyết áp tâm thu từ thời điểm ban đầu và thời điểm 3 tháng (dựa trên số đo bằng huyết áp lưu động 24 giờ). Khi so sánh với giả dược, zilebesiran làm giảm huyết áp:
+ Giảm 12,1 mm Hg ở nhóm indapamide (p < 0.001).
+ Giảm 9,7 mm Hg ở nhóm amlodipine (p < 0,001). + Giảm 4,0 mm Hg ở nhóm olmesartan (p = 0,036).
Sự chênh lệch huyết áp được duy trì đến 6 tháng ở nhóm indapamide và amlodipine.
Mục tiêu thứ cấp
- Thay đổi về huyết áp tâm thu từ thời điểm ban đầu và thời điểm 3 tháng (dựa trên số đo tại phòng khám). Khi so sánh với giả dược, zilebesiran làm giảm huyết áp:
+ Giảm 18,5 mm Hg ở nhóm indapamide (p < 0,001)
+ Giảm 10,2 mm Hg ở nhóm amlodipine (p < 0,001)
+ Giảm 7,0 mmHg ở nhóm olmesartan (p < 0,001)
Không có tử vong hoặc tác dụng không mong muốn dẫn đến ngừng nghiên cứu.
Kết luận: Đối với bệnh nhân tăng huyết áp không kiểm soát, zilebesiran (tiêm dưới da) giúp cải thiện kiểm soát huyết áp trong 3 tháng, đặc biệt ở những bệnh nhân được điều trị bằng indapamide và amlodipine.

3.4 REDUCE-AMI: chẹn beta sau hội chứng vành cấp
3.4.1 Mô tả
Thuốc chẹn beta dài hạn có thể không làm giảm nguy cơ tử vong, nhồi máu cơ tim ở bệnh nhân nhồi máu cơ tim, LVEF bảo tồn
3.4.2 Thiết kế nghiên cứu
Thử nghiệm nhãn mở, nhóm song song từ T9/2017-T5/2023, 5020 người tham gia từ 45 trung tâm (tuổi TB 65, 22.5% nữ).
3.4.3 Tiêu chuẩn lựa chọn:
- NMCT cấp type 1 trong vòng 7 ngày trước đó
- Đã được chụp ĐMV có tắc nghẽn mạch vành
- LVEF > 50%
Điều trị thường xuyên Bisoprolol 5mg hoặc Metoprolol 100mg hoặc không điều trị thuốc chẹn Beta.
3.4.4 Kết quả
- Kết quả chính: Không làm giảm tỉ lệ tử vong do mọi nguyên nhân hoặc NMCT mới:
Nhóm chẹn Beta: 199 (7.9%) so với Nhóm không chẹn Beta: 208 (8.3%) (p=0.64)
- Kết quả phụ: Không làm giảm tỉ lệ biến cố:
+ Tử vong do mọi nguyên nhân: Chẹn Beta: 97 (3.9%) so với Không chẹn Beta: 103 (4.1%)
+ Tử vong do căn nguyên tim mạch: Chẹn Beta: 38 (1.5%) so với Không chẹn Beta: 33 (1.3%)
+ NMCT mới mắc: Chẹn Beta: 112 (4.5%) so với Không chẹn Beta: 117 (4.7%)
+ Nhập viện do suy tim: Chẹn Beta: 20 (0.8%) so với Không chẹn Beta: 22 (0.9%)
3.5 MINT: truyền máu ở hội chứng vành cấp có thiếu máu
3.5.1 Mô tả
Đánh giá hiệu quả của truyền máu ở BN hội chứng vành cấp có thiếu máu
 Thiết kế nghiên cứu
Thiết kế nghiên cứu
Nghiên cứu quốc tế, ngẫu nhiên, đa trung tâm
3.5.2 Tiêu chuẩn lựa chọn
- Bệnh nhân từ 18 tuổi trở lên
- NMCT cấp ST chênh lên typ 1, 2 hoặc 4 và NMCT cấp không ST chênh lên khi đến khám hoặc trong quá trình nằm viện
- Hgb < 10 g/L trong vòng 24 giờ kể từ khi phân nhóm ngẫu nhiên
+ Nhóm truyền máu tự do: truyền máu duy trì Hb>100 g/L
+ Nhóm truyền máu hạn chế: chỉ truyền máu khi Hb<70-80 g/L
3.5.3 Kết quả
Đánh giá sau 30 ngày:
- Tỉ lệ tử vong do mọi nguyên nhân hoặc tái phát NMCT không tử vong: nhóm hạn chế truyền máu 16.9%, nhóm truyền máu tự do 14.5% (RR 1.15; 95% CI, 0.99-1.34, p = 0.07)
- Tỉ lệ tử vong do mọi nguyên nhân 9.9% vs. 8.3%, RR 1.19 (95% CI 0.96-1.47)
- Tái phát NMCT không tử vong 8.5% vs. 7.2%, RR 1.19 (95% CI 0.94-1.49)
- Suy tim: 5.8% vs. 6.3%, RR 0.92 (0.71-1.20)
- Tử vong do tim: 5.5% vs. 3.2%, RR 1.74 (95% CI 1.26-2.40)
3.6 TAKE-HOME MESSAGES
Bridge–TIMI 73a Trial: Olezarsen, thuốc ức chế Apolipoprotein C3, làm giảm ít nhất 50% triglyceride ở bệnh nhân có tăng TG đã mắc hoặc có nguy cơ cao bệnh tim mạch do vữa xơ, vượt xa các thuốc hạ lipid hiện nay.
IMPROVE –HCM: Ninerrafaxstat, một thuốc tác động vào chuyển hóa tế bào, là an toàn và hiệu quả ở bệnh nhân bệnh cơ tim phì đại không có tắc nghẽn (pha 2).
KARDIA-2: Zilebasiran tiêm một liều dưới da, khi kết hợp với điều trị chuẩn, làm giảm 4-12mmHg huyết áp trung bình sau 3 tháng ở bệnh nhân tăng huyết áp khó kiểm soát bằng thuốc hiện tại.
REDUCE-AMI: ở bệnh nhân nhồi máu cơ tim được chụp động mạch vành sớm và có chức năng EF bảo tồn (EF≥50%), sử dụng chẹn beta lâu dài không làm giảm nguy cơ tử vong do mọi nguyên nhân hay nhồi máu cơ tim mới xuất hiện.
MINT: Ở những bệnh nhân bị nhồi máu cơ tim cấp tính và thiếu máu kèm theo, chiến lược truyền máu tự do nhắm đến nồng độ Hgb ≥10 g/dL không tốt hơn mục tiêu hạn chế 7-8 g/dL đối với tử vong do mọi nguyên nhân hoặc NMCT không tử vong sau 30 ngày.
4 Các nghiên cứu nổi bật về suy tim
1.STEP-HFpEF DM Trial
2.RELIEVE-HF
3 EMPACT-MI
4. ARISE-HF
4.1 STEP-HFpEF DM Trial
4.1.1 Mô tả
Đánh giá tính an toàn và hiệu quả Semaglutide ở bệnh nhân béo phì có liên quan đến suy tìm phân suất tống máu bảo tôn và đái tháo đường type 2
4.1.2 Thiết kế nghiên cứu
- Nghiên cứu pha 2b
- Đa trung tâm
- Ngẫu nhiên, mù đôi
4.1.3 Đối tượng
Số lượng: 616- Bệnh nhân tăng béo phì có suy tim phân suất tống máu bảo tồn và đái tháo đường type 2 điều trị ngẫu nhiên với Semaglutide (n: 310) - Placebo (n: 306)
Thời gian theo dõi: 52 tuần
Tuổi trung bình: 69
Nữ: 44%
| Tiêu chí lựa chọn vào nghiên cứu | Tiêu chí loại bỏ khỏi nghiên cứu |
1.LVEF > 45%, NYHA II - IV, KCCQ-CSS < 90, khoảng cách đi bộ 6 phút > 100 m và > 1 tiêu chí sau: -
| - Có kế hoạch hoặc đã phẫu thuật giảm cân -Thay đối cân nặng tự ghi nhận gần đây > 5kg - Biến cố tim mạch gần đây hoặc suy tim nhập viện - Huyết áp tâm thu theo dõi > 160 - Đái tháo đường type 1 trúc trên siêu âm tim - Đã sử dụng đồng vận GLP-1 - Bệnh lý võng mạc do đái tháo đường không được kiểm soát |
4.1.4 Kết quả
- Semaglutide vượt trội hơn hẳn trong giảm cân (giảm ~ hơn 6.4% so với nhóm chứng) và cải thiện chất lượng cuộc sống gồm KCCQ-CSS và 6MWD ở tuần thứ 52
- Tuy nhiên nghiên cứu không chỉ ra được sự khác biệt giữa 2 nhóm về tỉ lệ tử vong do mọi nguyên nhân
Thử nghiệm không đủ mạnh với các biến cố lâm sàng nhưng tỉ lệ tử vong do mọi nguyên nhân ở nhóm sử dụng semaglutide thấp hơn so với placebo (1,9% so với 3,5%). Đây có thể là những phát hiện mang tính bước ngoặt và cần những thử nghiệm lớn hơn
4.2 RELIEVE-HF
4.2.1 Cơ sở
Năm 1961, bác sỹ người Pháp Rene Lutembacher đã mô tả bệnh nhân hẹp hai lá và thông liên nhĩ.
Tác giả đưa ra giả thuyết TLN cải thiện tình trạng quá tải nhĩ trái, giảm xung huyết phổi.
Trong suy tim, nhất là HFpEF bất kể nguyên nhân hay kiểu hình gì đều được đặc trưng bởi áp lực nhĩ trái tăng cao khi nghỉ hoặc khi gắng sức

4.2.2 Mô tả
Đánh giá hiệu quả của thiếu bị tạo shunt hai nhĩ ở bệnh nhân suy tim có triệu chứng
4.2.3 Thiết kế nghiên cứu
Ngẫu nhiên
Mù đôi
Song song có đối chứng
4.2.4 Tiêu chí chọn
- Suy tim với bất kỳ phân xuất tống máu nào với NYHA II-IV
- Nhập viện do suy tim trong vòng 12 tháng và/hoäc tăng cao BNP/NT-proBNP
- Test đi bộ gắng sức: 100-450 m
4.2.5 Kết quả
Tính an toàn ( tử vong do mọi nguyên nhân, đột quy, tắc mạch hệ thống or cần phẫu thuật tim) sau 30 ngày ở nhóm tạo shunt: 0%
Kết quả chính về hiệu quả: tử vong mọi nguyên nhân, ghép tim hoặc cấy LAVD, nhập viện suy tim, biến cố suy tim, KCCQ-QS tăng 5 điểm: r 0.86, p = 0.2
Phân tích dưới nhóm:
- EF< 409%: hiệu quản ở nhóm tạo shunt 60.2% so với 35.9% ở nhóm đối chứng p =0.001
- EF > 409%: hiệu quả của nhóm tạo shunt 49% so với 88.6% ở nhóm chứng p< 0.0001
4.3 EMPACT-MI
4.3.1 Mô tả
Đánh giá hiệu quả của Empagliflozin đối với nhập viện do suy tim và tử vong ở bệnh nhân nhồi máu cơ tim cấp
4.3.2 Thiết kế nghiên cứu
- Ngẫu nhiên
- Mù đôi
- Song song có đối chứng
Tiêu chí chọn
- Tuổi > 18 có ST chênh lên hoặc không chênh do vành cấp
- Nguy cơ suy tim cao khi có các dấu hiệu: 1. có rale ở phổi, tăng áp lực tĩnh mạch cảnh, có triệu chứng suy tim (khó thở, mệt) xung huyết hoặc có EF < 45%
- >1 yếu tố: tuổi > 65, EF mới < 35%, MI trước đó, GEFR < 60 m]/p, AE, ĐTĐ, tăng BNP/NT-proBNP, acid uric > 7.5mg/dL.,PAP 40mmHg
4.3.3 Kết quả
- Kết cục chính: nhập viện do HF hoặc tử vong do mọi nguyên nhân giữa nhóm dùng empa tr 2am — h và giả dược: 5.9 so với 6.6 biến cố/100bn- năm, HR09, Cl 95%: 0.76-1.06, p=021
- Kết quả phụ:
- Tử vong do mọi nguyên nhân: 5,2% so với 5,5%, HR 0,96 (KTC 95% 0,78-1,19)
- Nhập viện do suy tim lần đầu: 2,6 so với 3,4 biến cố trên 100 bệnh nhân-năm, HR 077 (KTC95% 0,6-,98), p= 0,031
=> 90LT2 (empapliflozin) giảm tỷ lệ nhập viện do suy tim sau nhồi máu cơ tìm tới 234
Kết luận: Ở bệnh nhân sau NMCT cấp, empagliflozin không làm giảm tổng biến cố tử vong do mọi nguyên nhân. Tuy nhiên, có thể có khả năng làm giảm tỷ lệ nhập viện do suy tim
4.4 ARISE-HF

4.4.1 Mô tả
Đánh giá cải thiện khả năng gắng sức với thuốc ức chế Aldose Redutase ở bệnh nhân cơ tim do tiểu đường
4.4.2 Thiết kế nghiên cứu
- Ngẫu nhiên
- Mù đôi
- Đa trung tâm
- Có đối chứng
4.4.3 Tiêu chí chọn
Bệnh nhân ĐTĐ type II với HbA1C < 7.5%, bệnh cơ tim do ĐTĐ, suy tim giai đoạn B và lưu lượng đỉnh VO2 < 75% so với chứng
4.4.4 Kết quả
- Thay đổi VO2 sau 15 tháng ° Nhóm giả dược giảm -0.35 mL/kg/p (p=0.005 so với ban đầu)
- Nhóm AT-001 liều cao giảm -0.03 mL/Kg/phút (p=0.21)
- Khác biệt vê VO2 đỉnh giữa giải dược và AT-001 liêu cao là 0.3 (p=0.19)
Kết luận: Ở bệnh nhân mắc bệnh cơ tim do ĐTĐ và giảm khả năng gắng sức, điều trị AT-001 trong 15 tháng không mang lại khả năng gắng sức tốt hơn so với giả dược
5 TAKE-HOME MESSAGES
5.1 STEP-HFpEF DM Trial
Ở bệnh nhân béo phì có suy tim bảo tồn và ĐTĐ type II, semaglutide tiêm dưới da một lần/tuần vượt trội hơn so giả dược trong cải thiện trọng lượng cơ thể và kết quả về chất lượng cuộc sống (KCCQ-CSS và 6MWD).
5.2 RELIEVE-HF
Ở bệnh nhân suy tim có triệu chứng: tạo shunt liên nhĩ là thủ thuật an toàn, tuy nhiên nó không làm giảm triệu chứng hoặc cải thiện tiên lượng. Tạo shunt liên nhĩ dường như có lợi ở nhóm EF giảm tuy nhiêm nó có hại ở nhóm EF bảo tồn.
5.3 EMPACT-MI
Ở bệnh nhân sau NMCT cấp, empagliflozin không làm giảm tổng biến cố tử vong do mọi nguyên nhân. Tuy nhiên, có thể có khả năng làm giảm tỷ lệ nhập viện do suy tim.
5.4 ARISE–HF
Ở bệnh nhân mắc bệnh cơ tim do ĐTĐ và giảm khả năng gắng sức, điều trị AT-001 trong 15 tháng không mang lại khả năng gắng sức tốt hơn so với giả dược.

