Rụng tóc có sẹo và không sẹo: biểu hiện lâm sàng, khám, điều trị
Tác giả: Aurora Alessandrini, Bianca Maria Piraccini và Michela Starace
Dịch: Bs. Trương Tấn Minh Vũ
Tải PDF TẠI ĐÂY
1 Giới thiệu
Hai loại rụng tóc cơ bản là rụng tóc có sẹo và rụng tóc không sẹo. Rụng tóc không sẹo (non-cicatricial alopecia) thường gặp hơn trong thực tế hàng ngày và có thể có nguyên nhân do rụng tóc androgen (androgenetic alopecia), rụng tóc từng vùng (alopecia areata), rụng tóc telogen (telogen effluvium) hoặc rụng tóc angen (anagen effluvium). Rụng tóc có sẹo (cicatricial alopecia) hiếm gặp hơn và đặc trưng bởi các nang tóc bị tổn thương dẫn đến rụng tóc vĩnh viễn và để lại sẹo trên da, như lichen phẳng nang tóc (lichen planopilaris) hoặc rụng tóc xơ hóa vùng trán (frontal fibrosing alopecia). Trong chương này, chúng ta tìm hiểu sâu hơn những đặc điểm quan trọng nhất của những bệnh tóc này, sự khác biệt chính giữa chúng (Bảng 2.1).
BẢNG 2.1 Các bệnh tóc có sẹo thường gặp nhất
| Rụng tóc có sẹo |
Liên quan tế bào lympho • Lichen phẳng nang tóc • Rụng tóc xơ hóa vùng trán • Lupus ban đỏ dạng đĩa • Rụng tóc có sẹo trung tâm ly tâm Liên quan bạch cầu cấp tính • Keratosis follicularis spinulosa decalvans Liên quan bạch cầu trung tính • Folliculitis decalvans • Dissecting cellulitis Thâm nhiễm viêm hỗn hợp • Viêm da mụn mủ trợt ở da đầu |
2 Bệnh tóc không có sẹo
2.1 Rụng tóc androgen
Rụng tóc androgen (androgenetic alopecia, AGA) là nguyên nhân phổ biến nhất gây rụng tóc không sẹo, ảnh hưởng đến 50% phụ nữ và 80% nam giới [1], với tần suất tăng dần theo tuổi sau tuổi dậy thì. Tỷ lệ lưu hành ở người da trắng cao hơn người da đen và người châu Á [2, 3].
Thuật ngữ AGA định nghĩa một dạng rụng tóc với tình trạng tóc mỏng tiến triển dưới tác động của một chất chuyển hóa của Testosterone, dihydrotestosterone (DHT), tác động bất lợi vào các nang tóc nhạy cảm có tính di truyền, ở các vùng phụ thuộc androgen như trán, thái dương và đỉnh.
2.1.1 Biểu hiện lâm sàng
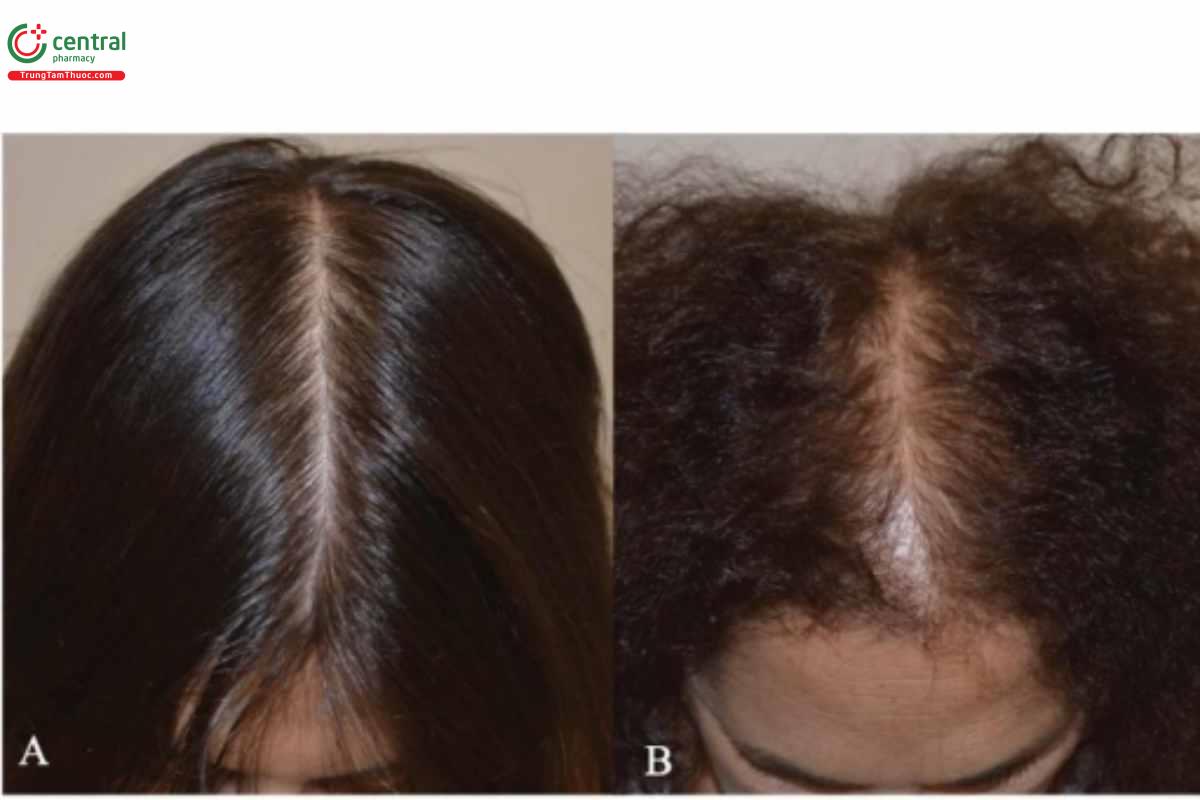
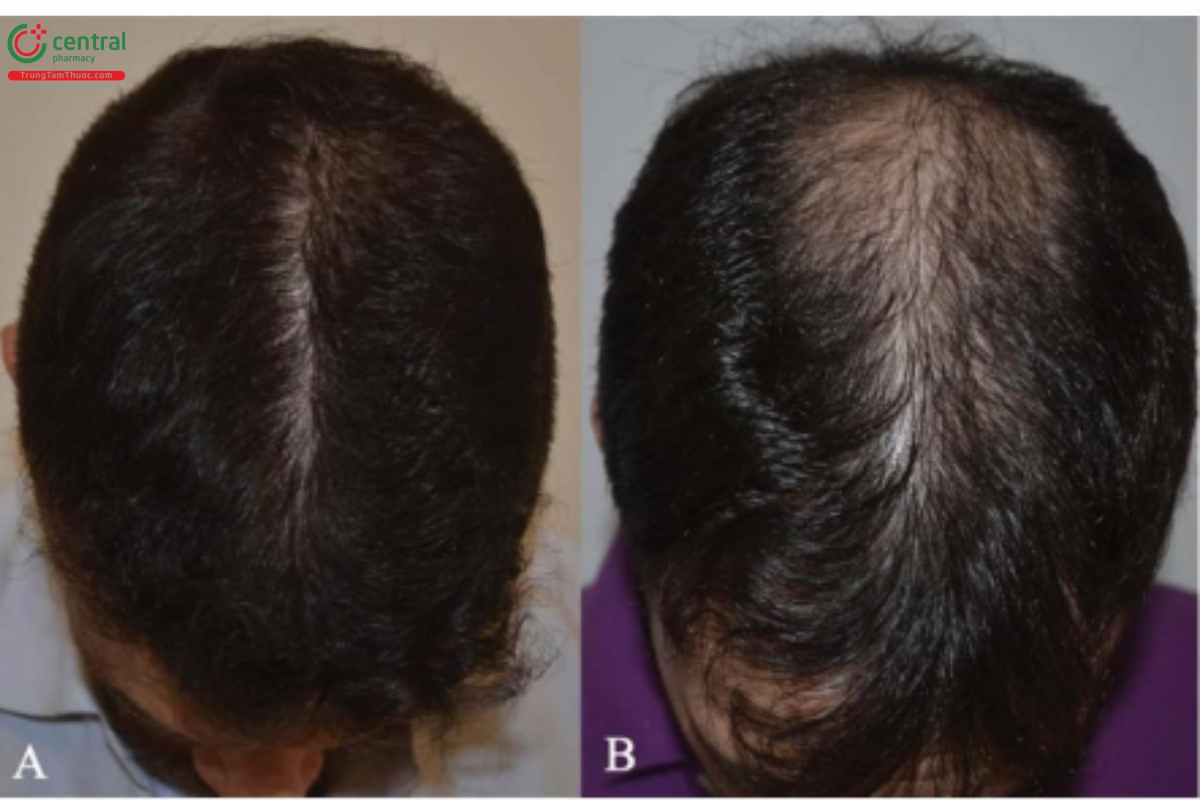
Biểu hiện lâm sàng của rụng tóc androgen là khác nhau ở cả hai giới. Ở nam giới, bệnh gây ra tình trạng thoái lui tiến triển của đường viền chân tóc trán-thái dương và mất tóc vùng đỉnh, trong khi ở phụ nữ, đường viền chân tóc vùng trán được bảo tồn và tình trạng rụng tóc đồng đều ít hay nhiều ở vùng trán, sau đường chân tóc (Hình 2.1 và 2.2). Có thể có kiểu hình rụng tóc nữ ở nam và ngược lại.
2.1.2 Khám
Mức độ nghiêm trọng của AGA ở nam giới thường được đánh giá bằng thang đo Hamilton-Norwood với 12 độ, trong khi ở AGA nữ với thang đo Ludwig, phân biệt ba giai đoạn hoặc có thể sử dụng thang đo Sinclair (5 giai đoạn) hoặc thang đo Savin (6 giai đoạn).
Thử nghiệm kéo tóc thường cho thấy rễ telogen, nhưng hiện nay trichoscopy là công cụ quan trọng nhất để chẩn đoán và nó thay thế hoàn toàn sinh thiết da đầu. Các kết quả chẩn đoán là: độ dày của tóc giảm với sự gia tăng số lượng tóc có đường kính dưới 0,03 mm do sự thu nhỏ của tóc; sự thay đổi đường kính tóc ảnh hưởng đến hơn 20% tóc ở vùng phụ thuộc androgen; giảm số lượng tóc; giảm số lượng tóc trên mỗi đơn vị nang tóc [4]. Trong những trường hợp nghi ngờ, có thể thực hiện sinh thiết da đầu (punch đục lỗ 5 mm). Việc phát hiện các nang tóc thu nhỏ là chẩn đoán, cùng với việc giảm số lượng tóc terminal, tóc anagen và sự gia tăng các loại tóc giống vellus, tóc telogen và các dải dạng sợi. Có thể thấy thâm nhiễm viêm tế bào lympho quanh nang tóc ở mức độ nhẹ đến trung bình dày đặc xung quanh phễu nang tóc [1].
2.1.3 Điều trị
Có nhiều phương pháp điều trị tại chỗ và toàn thân. Minoxidil vẫn có vai trò quan trọng như là “chất kích thích mọc tóc”, ngay cả khi cơ chế hoạt động chính xác của nó vẫn chưa được hiểu đầy đủ[5]. Liều dùng cho AGA ở nam giới là 1 mL Dung dịch 5% bôi 2 lần mỗi ngày trên những vùng da đầu phụ thuộc androgen; đối với AGA ở nữ 1 mL là dung dịch 2% 2 lần mỗi ngày hoặc dung dịch 5% một lần mỗi ngày. Việc điều trị phải liên tục và không nên bị tạm dừng để duy trì hiệu quả. Minoxidil đường uống đại diện cho một lĩnh vực nghiên cứu quan trọng [6–10]. Các chất tương tự prostaglandin (PGA), như latanoprost và bimatoprost, có thể được sử dụng tại chỗ trong rụng tóc androgen để kích thích mọc tóc, với đáp ứng lâm sàng tốt [11], nhưng hiệu quả kém hơn minoxidil. Trong các phương pháp điều trị toàn thân, cần phải kể đến thuốc ức chế alpha-reductase.
Đối với AGA ở nam, việc sử dụng finasteride 1 mg mỗi ngày dẫn đến sự gia tăng đáng kể về tổng số lượng tóc, và chỉ có thể kê đơn thuốc này nếu râu đã được thành hình hoàn toàn. Việc thực hiện cần được kéo dài theo thời gian. Finasteride 1 mg và minoxidil 5% bôi tại chỗ là liệu pháp kết hợp tốt nhất trong AGA ở nam giới và mang lại sự cải thiện đáng kể, tốt hơn so với đơn trị liệu.
Các tác dụng phụ thường gặp nhất là trong lĩnh vực tình dục: mất ham muốn tình dục, rối loạn cương dương và các vấn đề về xuất tinh [12, 13], nhưng chúng rất hiếm và biến mất khi ngừng thuốc.
Trong AGA ở phụ nữ, finasteride đường uống chỉ nên được kê đơn ở phụ nữ sau mãn kinh hoặc ở những phụ nữ sẵn sàng sử dụng thuốc tránh thai đường uống, với liều hiệu quả ước tính là 5 mg. Finasteride cũng có thể được sử dụng để bôi tại chỗ, như được thấy trong một số nghiên cứu [14–17] và nó đại diện cho một lĩnh vực rất thú vị trong nghiên cứu về tóc. Dutasteride là chất ức chế reductase mạnh hơn finasteride, vì nó ức chế cả 5-reductase loại I và II. Liều dùng là 0,5 mg mỗi ngày. Trong điều trị AGA ở nam giới, có bằng chứng rõ ràng về giá trị của nó [18] nhưng có nhiều tác dụng phụ hơn đối với chức năng tình dục.
Có dữ liệu hạn chế cho thấy các hormone, như cyproterone acetate (CPA) đường uống, có thể hữu ích ở những phụ nữ bị AGA và chứng tăng tiết androgen [19]. Chúng tôi đề nghị hợp tác chặt chẽ với bác sĩ nội tiết hoặc bác sĩ phụ khoa để quản lý các liệu pháp này.
CPA hoạt động bằng cách can thiệp vào sự gắn kết của 5-alpha DHT với thụ thể androgen và bằng cách ức chế sự bài tiết FSH và LH, do tác dụng tổng hợp progestin của nó. Việc sử dụng estrogen cùng thời điểm (ethynyl Estradiol hoặc thuốc tránh thai đường uống) là bắt buộc để tăng cường hoạt động kháng androgen. Spironolactone cũng có thể ngăn chặn diễn tiến rụng tóc với mức độ an toàn lâu dài thuận lợi [20–22]. Flutamide là một chất kháng androgen chọn lọc không steroid, ức chế sự liên kết của androgen với thụ thể của chúng và có thể là một lựa chọn điều trị ở những bệnh nhân có nồng độ androgen bình thường, ngay cả khi chưa thiết lập được liều lượng tiêu chuẩn [23, 24]. Nguy cơ nhiễm độc gan do thuốc này đã được biết rõ, nhưng nó phụ thuộc vào liều lượng hơn là đặc tính; do đó, với liều thấp, nguy cơ này hoàn toàn biến mất mà không làm thay đổi hoạt tính kháng androgen mạnh mẽ của nó [24]. Các lựa chọn điều trị khác là: huyết tương giàu tiểu cầu (PRP) [25, 26], liệu pháp laser (ánh sáng) cường độ thấp [27] và phẫu thuật [28, 29].
2.2 Rụng tóc telogen
Thuật ngữ rụng tóc telogen (telogen effluvium, TE), do Kligman đặt ra vào năm 1961 [30], định nghĩa tình trạng rụng tóc lan tỏa xảy ra khoảng 3 tháng sau một sự kiện kích hoạt, kéo dài khoảng 6 tháng. Ở TE, lượng tóc rụng thường ít hơn 50% lượng tóc trên da đầu [31], có thể ảnh hưởng đến cả hai giới, nhưng nó thường ảnh hưởng đến phụ nữ trưởng thành. Nó có thể là hậu quả của một trong năm tình huống khác nhau [32]
1. Sự gián đoạn của chu kỳ nang tóc với sự chuyển đổi đột ngột của nang tóc từ giai đoạn tăng trưởng (anagen) sang giai đoạn nghỉ ngơi (telogen). Đây là loại phổ biến nhất.
2. Đồng bộ hóa chu kỳ nang tóc do kéo dài giai đoạn anagen.
3. Đồng bộ hóa chu kỳ do rút ngắn giai đoạn anagen.
4. Tóc telogen rụng sớm.
5. Tăng thời gian của giai đoạn telogen.
2.2.1 Biểu hiện lâm sàng
Rụng tóc telogen được phân biệt thành cấp tính và mãn tính, với các nguyên nhân, khởi phát, triệu chứng và kết quả khác nhau. TE cấp tính là kết quả của các hiện tượng gây độc thúc đẩy một số lượng lớn nang tóc vào giai đoạn nghỉ ngơi (telogen). Các nguyên nhân có thể bao gồm các bệnh toàn thân, thuốc, sốt, căng thẳng, sụt cân, sinh nở, thiếu Sắt và rối loạn viêm da đầu. Mặc dù một số lượng lớn thuốc đôi khi được báo cáo là tạo ra TE, nhưng chỉ một số ít thuốc mới chứng minh được mối liên quan này [33] và mức độ nghiêm trọng của rụng tóc phụ thuộc vào thuốc, liều lượng và độ nhạy cảm của bệnh nhân. Rụng tóc có thể rất nghiêm trọng, mỗi ngày rụng từ 100 đến 200 sợi tóc (Hình 2.3).
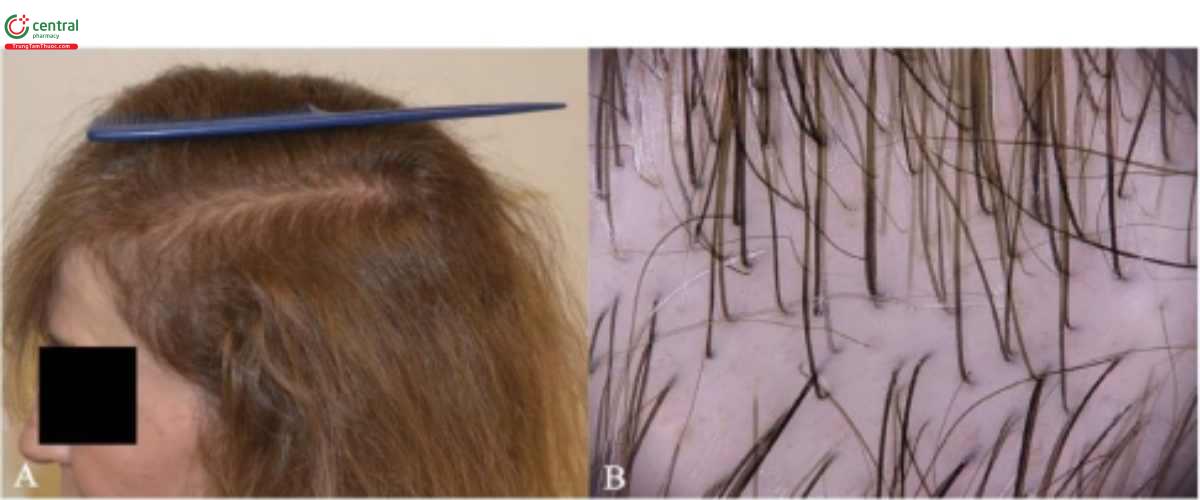
TE mãn tính được đặc trưng bởi tình trạng tăng rụng tóc nhưng nhẹ và kéo dài hơn 6 tháng. Tình trạng này chủ yếu ảnh hưởng đến phụ nữ trung niên và thường không rõ nguyên nhân vì bệnh nhân không nhớ được yếu tố nguyên nhân. Dị cảm da đầu (trichodynia) thường được báo cáo [34].
2.2.2 Khám
Khám thực thể có thể bình thường, nhưng trong nhiều trường hợp, bệnh sử lâm sàng chính xác cho phép xác định yếu tố kích hoạt cần được tìm kiếm trong khoảng 3 tháng trước khi bắt đầu biểu hiện lâm sàng. Chẩn đoán phân biệt quan trọng nhất là rụng tóc androgen.
Cần thực hiện đầy đủ các xét nghiệm, bao gồm công thức máu toàn bộ, phân tích nước tiểu, ferritin huyết thanh và T3, T4, hormone kích thích tuyến giáp (TSH) [35]. Thử nghiệm kéo tóc cho kết quả dương tính với hơn sáu chân tóc telogen được kéo ra trong cùng ngày gội đầu. Không có dấu hiệu trichoscopy cụ thể trong rụng tóc telogen. Tuy nhiên, sự hiện diện của các sợi tóc mọc lại thẳng đứng và sự chiếm ưu thế của các lỗ mở nang tóc với một thân tóc mới nhú có thể là dấu hiệu của rụng tóc telogen khi thiếu các đặc điểm đặc trưng cho các nguyên nhân gây rụng tóc khác. Theo Rudnicka và cộng sự[36], rụng tóc telogen có thể được định nghĩa là một chẩn đoán loại trừ.
Trong những trường hợp nghi ngờ, có thể thực hiện sinh thiết da đầu: số lượng và mật độ nang tóc thường bình thường, nhưng có sự tăng tỷ lệ nang tóc ở giai đoạn catagen hoặc telogen. Nếu 25% nang tóc ở giai đoạn telogen thì chẩn đoán rụng tóc telogen được xác nhận. Tỷ lệ tóc telogen thường không cao hơn 50% [37].
2.2.3 Điều trị
Khía cạnh quan trọng nhất trong việc quản lý TE là tư vấn cho bệnh nhân về bệnh sử tự nhiên và diễn biến lành tính của bệnh với khả năng tự khỏi. Các loại thuốc như thuốc chẹn beta, retinoid, thuốc chống đông máu hoặc thuốc kháng giáp cần được thay thế nếu có thể, đồng thời các rối loạn nội tiết như rối loạn chức năng tuyến giáp cần được điều trị. Sự thiếu hụt dinh dưỡng cũng cần được khắc phục.
Điều trị bao gồm dinh dưỡng đường uống có chứa sắt, vitamin và axit amin cần thiết cho hoạt động phát triển của nang tóc và bôi tại chỗ các loại mỹ phẩm có công thức đặc biệt để ngăn chặn tình trạng rụng tóc cấp tính và thúc đẩy sự phát triển của tóc [38], bao gồm cả yếu tố tăng trưởng giống Insulin 1 ( IGF-1), yếu tố tăng trưởng nguyên bào sợi (FGF) và yếu tố tăng trưởng nội mô mạch máu (VEGF).
Minoxidil bôi tại chỗ hoặc uống có lợi ích về mặt lý thuyết trong việc kéo dài giai đoạn anagen [39, 40] và có thể là một lựa chọn. Các phương thức điều trị bổ trợ và mới hơn bao gồm các liệu pháp vật lý như vi kim [41].
2.3 Rụng tóc anagen
Rụng tóc anagen (anagen effluvium) là hậu quả của cơ chế bệnh sinh gây tổn hại dẫn đến sự ngừng đột ngột hoạt động phân bào của các tế bào chất nền, với hậu quả là tổn thương tóc đang hình thành, khiến tóc bị gãy ngay phía trên vùng sừng hoá. Các nang tóc có hoạt động phân bào cao nhất sẽ chịu tổn thương mạnh nhất và sẽ dẫn đến rụng tóc anagen, trong khi các nang tóc có hoạt động phân bào ít mạnh hơn sẽ bị tổn thương nhẹ và phản ứng bằng cách bước vào giai đoạn nghỉ ngơi, với việc rụng tóc telogen vài tháng sau đó. Không có nguyên nhân gây tổn hại nào gây ra rụng tóc anagen “rõ ràng”, các nguyên nhân phổ biến là thuốc gây độc tế bào, ngộ độc tali, thủy ngân và asen, và rụng tóc từng vùng.
Ngày nay, rụng tóc anagen thường được ám chỉ rụng tóc do hóa trị liệu, được kích hoạt bởi các chất chống chuyển hóa, tác nhân kiềm hóa và chất ức chế phân bào.
2.3.1 Biểu hiện lâm sàng
Sự rụng tóc thường bắt đầu đột ngột, gây rụng tóc lan tỏa và nghiêm trọng.
2.3.2 Khám
Thử nghiệm kéo tóc cho thấy các sợi tóc anagen loạn dưỡng với các thân tóc có sắc tố. Trichoscopy cho thấy các chấm đen và tóc gãy, trong giai đoạn đầu, khi ở lúc kết thúc hóa trị, bên cạnh các đặc điểm được mô tả ở trên, nhiều sợi tóc mỏng đang mọc lại được phát hiện, cùng với tóc ở giai đoạn cuối hiếm gặp, các chấm đen rải rác và tóc hình tròn [42].
2.3.3 Điều trị
Không có phương pháp điều trị nào có vẻ hiệu quả trong việc ngăn ngừa hoặc ngăn chặn tình trạng rụng tóc trong rụng tóc lâu dài. Một phương pháp được đề xuất như là liệu pháp phòng ngừa rụng tóc là làm mát da đầu, có thể hoạt động với cùng cơ chế co mạch, làm giảm nồng độ hóa trị tại chỗ và sự hấp thu tế bào ở nang tóc và giảm sự hấp thu trao đổi chất [43, 44]. Theo đánh giá của Rossi và cộng sự[45], kết quả tốt nhất được mô tả đối với rụng tóc do Doxorubicin, epirubicin và Docetaxel gây ra, trong khi việc làm mát da đầu không được khuyến cáo trong các khối u ác tính về huyết học vì nguy cơ di căn da đầu. Sau hóa trị, mục tiêu là đẩy nhanh quá trình mọc lại tóc: tác nhân hứa hẹn nhất là minoxidil. Tóc mọc lại sau khi hóa trị thường có đặc trưng là sự thay đổi về màu sắc, kết cấu và hình dạng của tóc, tóc sẫm màu và xoăn hơn so với hình dạng ban đầu. Những thay đổi này có thể xảy ra ở hơn 60% bệnh nhân [46].
2.4 Rụng tóc từng vùng
Rụng tóc từng vùng (alopecia areata, AA) là tình trạng rụng tóc không để lại sẹo với cơ chế bệnh sinh tự miễn dịch. Tỷ lệ mắc AA được ước tính vào khoảng 0,2% dân số nói chung và khoảng 1,7–2,1% dân số trải qua một đợt AA trong suốt cuộc đời của họ[47]. Tỷ lệ mắc bệnh cao hơn là từ 10 đến 25 tuổi (60%) và hiếm khi xảy ra ở người lớn trên 60 tuổi [48].
Nguyên nhân của rụng tóc từng vùng vẫn chưa được biết rõ, nhưng được giả thuyết rằng có một yếu tố kích hoạt vẫn chưa được biết có thể gây ra quá trình tự miễn dịch ở những đối tượng dễ mắc bệnh có tính di truyền. Môi trường (nhiễm trùng, độc tố), miễn dịch (bệnh tuyến giáp, đái tháo đường týp 1, viêm khớp dạng thấp, bạch biến) và các yếu tố di truyền là nguyên nhân gây ra sự phát triển của bệnh [49, 50]. Ngoài ra, có giả thuyết rằng AA là do các kháng thể đang phát triển ảnh hưởng đến cấu trúc nang tóc của chính chúng trong giai đoạn anagen, cụ thể là các tế bào lympho T CD4+ và CD8+ xâm nhập vào củ nang tóc.
2.4.1 Biểu hiện lâm sàng
Bệnh bắt đầu cấp tính với sự xuất hiện của một hoặc nhiều mảng rụng tóc hình tròn. Các mảng rụng tóc có thể ảnh hưởng đến bất kỳ vùng cơ thể nào nhưng thường tập trung hơn ở da đầu và râu. Trên da đầu, vùng bị ảnh hưởng nhiều nhất là vùng đỉnh; khi mảng rụng tóc khu trú ở vùng thái dương-chẩm trên đường chân tóc được gọi là ophiasis. Trên lâm sàng, rụng tóc từng vùng có thể được chia thành: rụng tóc mảng đơn hoặc nhiều mảng, rụng tóc từng vùng ảnh hưởng toàn bộ da đầu (alopecia totalis) và rụng tóc từng vùng ảnh hưởng đến toàn bộ lông trên cơ thể (alopecia universalis). AA cũng có thể biểu hiện bằng tình trạng rụng tóc lan tỏa hoặc có thể chỉ ảnh hưởng đến lông mi và lông mày (Hình 2.4). Móng tay cũng có thể bị ảnh hưởng với các vết rỗ “hình học” [51].
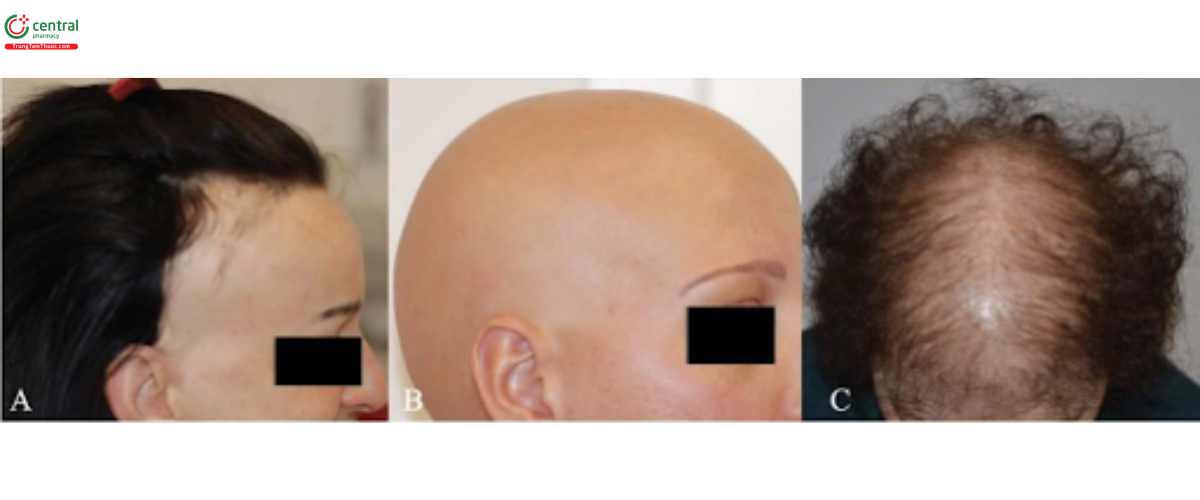
2.4.2 Khám
Mức độ nghiêm trọng của rụng tóc từng vùng có thể được đánh giá bằng công cụ Severity of Alopecia Tool (SALT) và được phân loại theo National Alopecia Areata Foundation [52] Các xét nghiệm luôn được chỉ định để xác định các tình trạng tự miễn liên quan.
Kiểm tra mô học hiếm khi được thực hiện, cho thấy các tế bào tập kết xung quanh củ tóc, là nguyên nhân gây ra quá trình viêm [53]
Rụng tóc từng vùng là một loại rụng tóc anagen, và với thử nghiệm kéo tóc và trichoscopy, có thể hiểu bệnh đang ở giai đoạn nào và theo dõi đáp ứng với điều trị. Ở rìa các mảng đang hoạt động có những sợi tóc hình dấu chấm than điển hình, là dấu hiệu đặc trưng của bệnh và có thể nhìn thấy bằng mắt thường. Dấu hiệu điển hình của AA còn là các chấm đen (giai đoạn cấp tính) và các chấm màu vàng, đặc biệt hiện diện ở AA mãn tính.
Rụng tóc từng vùng cũng có thể xuất hiện với tình trạng rụng tóc lan tỏa, không có các mảng điển hình, ở hai thể: rụng tóc từng vùng không rõ ràng (alopecia areata incognita, AAI) và rụng tóc từng vùng lan tỏa (diffuse alopecia areata, DAA), khác nhau ở một số đặc điểm. Đặc biệt, với trichoscopy, kiểu hình thường gặp nhất được đặc trưng bởi các chấm màu vàng, các chấm màu vàng có tơ và tóc nhỏ đang mọc lại, nhưng sự hiện diện của tóc đuôi lợn rất thường xuyên và hầu như không có trong AAI. Trong DAA, việc dấu hiệu tóc loạn dưỡng và chấm đen thường xuyên hơn, cho thấy tổn thương viêm cấp tính và sâu hiện diện trong bệnh này. Bệnh lý xác định chẩn đoán [54]
Diễn biến của rụng tóc từng vùng là không thể đoán trước. Nhiều trường hợp rụng tóc từng vùng, chủ yếu những trường hợp ảnh hưởng dưới 40% diện tích da đầu, tự khỏi nhưng diễn biến của bệnh thường tái phát và thường tái phát nặng hơn đợt đầu. Các yếu tố tiên lượng tiêu cực là khởi phát ở trẻ em và liên quan đên cơ địa dị ứng.
2.4.3 Điều trị
Việc lựa chọn phương pháp điều trị phụ thuộc vào mức độ tiến triển của bệnh và tuổi của bệnh nhân.
Hướng dẫn chẩn đoán và điều trị gần đây được cập nhật bằng cách đánh giá phương pháp đơn trị liệu trên cơ sở y học dựa trên bằng chứng [47].
Các tùy chọn có sẵn bao gồm:
• Corticosteroid tiêm trong tổn thương, dành cho trường hợp rụng tóc từng mảng phân biệt hoặc rụng ít hơn 25% tóc trên da đầu.
• Corticosteroid hiệu lực mạnh tại chỗ, liệu pháp đầu tiên ở trẻ em và người lớn từ chối tiêm trong tổn thương.
• Glucocorticoid toàn thân, dành cho giai đoạn cấp tính nặng.
• Liệu pháp miễn dịch tại chỗ, điều trị đầu tay cho bệnh nhân AA mạn tính lan rộng, sửdụng diphenylcyclopropenone (DPCP) hoặc squaric acid dibutyl ester (SADBE).
• Anthralin bôi tại chỗ, vì gây ra phản ứng kích ứng nhẹ và hữu dụng cho trẻ em.
• Thuốc ức chế miễn dịch toàn thân, như Methotrexate và Azathioprine, đặc biệt khi kết hợp với steroid toàn thân.
• Minoxidil bôi tại chỗ khi tóc bắt đầu mọc lại để tăng chiều dài và độ dày.
• Thuốc sinh học, như infliximab và etanercept, hoặc kháng thể đơn dòng như efalizumab và alefacept. Một nhóm tác nhân sinh học mới, chất ức chế janus kinase (JAK), biểu hiện có hiệu quả, đặc biệt là tofacitinib, dùng 5 đến 10 mg hai lần mỗi ngày và ruxolitinib đường uống với liều 20 mg. Các chế phẩm thuốc sinh học bôi tại chỗ (thuốc mỡ tofacitinib 2%, thuốc mỡ ruxolitinib 1%) cũng đang được nghiên cứu. Cần nhiều nghiên cứu hơn để chứng minh tính hiệu quả và an toàn của tất cả các loại thuốc này.
• liệu pháp tâm lý bổ trợ, hữu ích cho trẻ em hoặc người lớn bị rụng tóc từng vùng nghiêm trọng.
2.5 Tật nhổ tóc (Trichotillomania)
Tật nhổ tóc được đặc trưng bởi việc nhổ tóc của chính mình lặp đi lặp lại dẫn đến rụng tóc và suy giảm chức năng. Nó có tỷ lệ ước tính khoảng 0,5% đến 2,0% [55]. Đây là một trong những nguyên nhân gây rụng tóc tạm thời thường gặp nhất ở trẻ em, trong khi ở người lớn, đây thường là triệu chứng của bệnh tâm thần.
2.5.1 Biểu hiện lâm sàng
Tật nhổ tóc có thể ảnh hưởng đến bất kỳ vùng nào trên cơ thể, nhưng thường gặp hơn là da đầu, tiếp theo là lông mày và vùng xương mu. Về mặt lâm sàng, nó biểu hiện bằng các mảng rụng tóc có kích thước thay đôi và hình dạng kỳ quái. Các mảng không bị mất tóc hoàn toàn nhưng có biểu hiện các sợi tóc bị ngắn và gãy không đều.
Tóc xung quanh mảng rụng tóc thường bị tổn hại; lớp mài và vết thương nhỏ do gãi cũng có thể hiện diện. Trong những trường hợp cũ và nặng, trichotillomania có thể dẫn đến rụng tóc có sẹo.
Một số bệnh nhân ăn tóc được nhổ (“trichophagia"), có thể dẫn đến tắc nghẽn Đường tiêu hóa "trichobezoars", cần phải phẫu thuật trong những trường hợp nghiêm trọng [55]
2.5.2 Khám
Chẩn đoán bệnh trichotillomania thường không được bệnh nhân hoặc người thân của họ chấp nhận vì họ phủ nhận khả năng tự gây rụng tóc. Thử nghiệm kéo tóc thường âm tính.
Trichoscopy cho thấy những bất thường do sự kéo dài và gãy của các thân tóc. Các vết gây có thể xuất hiện ở các khoảng cách khác nhau, dẫn đến các chấm đen không đều, các sợi tóc cuộn hoặc hình móc, và các sợi tóc bị xơ hoặc chẻ ngọn, tóc hoa tulip, tóc ngọn lửa, tóc chữ V hoặc bột tóc (Hình 2.5) [56, 57]
Chẩn đoán phân biệt quan trọng nhất là với rụng tóc từng vùng, và trong những trường hợp nghi ngờ, cần sinh thiết da đầu vì cả hai bệnh có thể xuất hiện cùng một lúc.
2.5.3 Điều trị
Liệu pháp hành vi có thể cần thiết và nhìn chung sử dụng liệu pháp đảo ngược thói quen. Điều trị thuốc bao gồm thuốc điều chỉnh hệ thống glutamate, N-acetylcystein, được chứng minh là hữu ích trong việc kiểm soát hành vi cưỡng chế ở một số bệnh nhân. Clomipramine hoặc Olanzapine cũng có thể giúp kiểm soát các triệu chứng [58]
2.6 Hội chứng tóc anagen lỏng lẻo
Hội chứng tóc anagen lỏng lẻo (Loose anagen hair syndrome, LAHS) được đặc trưng bởi sự gắn kết của tóc vào nang tóc bị khiếm khuyết. Nó có thể mang tính chất gia đình hoặc ngẫu nhiên. Trong một số trường hợp, có báo cáo rằng có sự đột biến của các gen quy định chất keratin bám dính (K6HF, K6IRS) đặc hiệu cho lớp vỏ rễ trong [59]
2.6.1 Biểu hiện lâm sàng
Bệnh nhân chủ yếu là trẻ em tóc vàng, có tiền sử điển hình là tóc không mọc hoặc dễ rụng. Được đặc trưng bởi các sợi tóc anagen bị rụng không cảm giác đau khi thử nghiệm kéo tóc, lớp biểu bì ở đầu gần xù xì, thiếu vỏ rễ trong và chất nền cong.
2.6.2 Khám
Biểu hiện dưới kính hiển vi của tóc là chẩn đoán được vì rễ trong giai đoạn anagen không có vỏ, nhưng kết quả dương tính nếu có ít nhất 10 sợi tóc anagen lỏng lẻo. Trichogram với sự hiện diện của 70% tóc anagen lỏng lẻo là chẩn đoán.
2.6.3 Điều trị
Hội chứng tóc anagen lỏng lẻo xuất hiện ở độ tuổi 2–6 và có xu hướng cải thiện ở tuổi trưởng thành, khi tóc trở nên dài hơn và rậm hơn. Không có bằng chứng hiện tại về lợi ích từ việc bổ sung Biotin [60], nhưng đây là một lựa chọn tốt. Minoxidil bôi tại chỗ cho thấy sự cải thiện lâm sàng đáng kể mà không có tác dụng phụ [61]
3 Bệnh tóc có sẹo
Rụng tóc có sẹo (cicatricial alopecia) là một nhóm rối loạn trong đó rụng tóc vĩnh viễn là kết quả của việc thay thế các nang tóc bằng mô xơ hóa. Rụng tóc có thể xảy ra nguyên phát do tình trạng viêm tác động trực tiếp vào nang tóc, hoặc thứ phát do các yếu tố ngoại sinh hoặc bệnh da đầu khác như sacoidosis. Trong bài này, chúng tôi tập trung chủ yếu vào rụng tóc có sẹo.
Sự thâm nhiễm viêm thường ảnh hưởng đến phần cấu trúc vĩnh viễn của nang tóc, nơi có vùng phình chứa nguồn cung cấp tế bào gốc nang tóc. Chúng được chia theo sơ đồ phân loại dựa trên loại tế bào chiếm ưu thế hiện diện: tế bào lympho, bạch cầu trung tính hoặc hỗn hợp. Trichoscopy có thể được sử dụng để chẩn đoán phân biệt ban đầu và chọn vị trí tốt nhất để sinh thiết da đầu, là điều bắt buộc. Việc điều trị nhằm mục đích bảo tồn lượng tóc hiện có và ngăn ngừa sự tiến triển [62]
3.1 Liên quan tế bào lympho
3.1.1 Lichen phẳng nang tóc
Lichen phẳng nang tóc (Lichen planopilaris, LPP) là một chứng rụng tóc có sẹo nguyên phát liên quan tế bào lympho, được định nghĩa là một dạng nang tóc của lichen phẳng. Nguyên nhân chưa được biết rõ, nhưng cơ chế bệnh sinh tự miễn dịch được giả thiết.
Hiệp hội Nghiên cứu Tóc Bắc Mỹ [62] chia LPP thành ba biến thể lâm sàng, chủ yếu được phân biệt theo kiểu hình lâm sàng của rụng tóc: LPP cổ điển, rụng tóc xơ hóa vùng trán (FFA) và hội chứng Graham-Little-Piccardi-Lassueur [63]. Các loại ít phổ biến hơn bao gồm rụng tóc xơ hóa theo kiểu phân bố (fibrosing alopecia in pattern distribution, FAPD) và rụng tóc kiểu sẹo (cicatricial pattern hair loss, CPHL) [64]
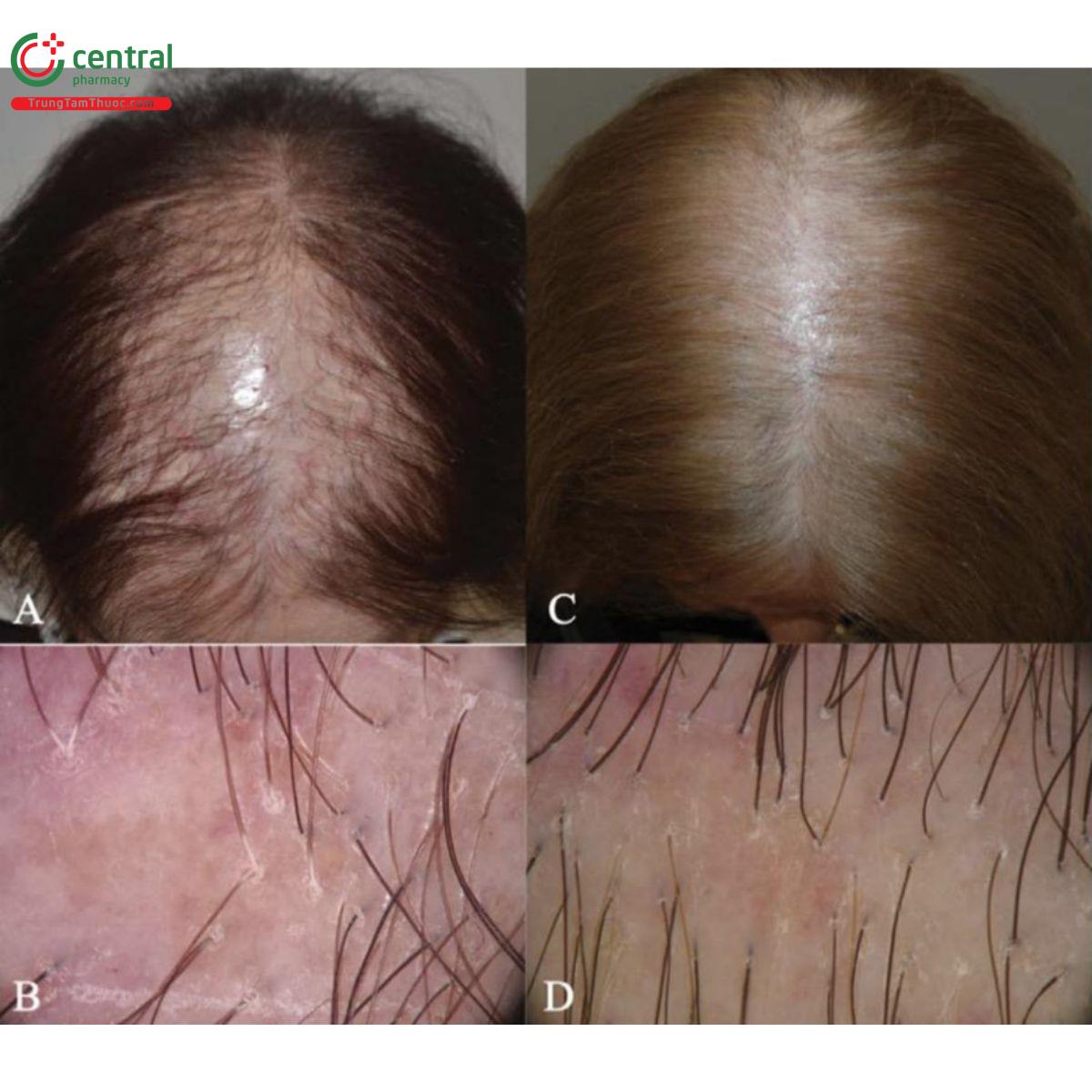
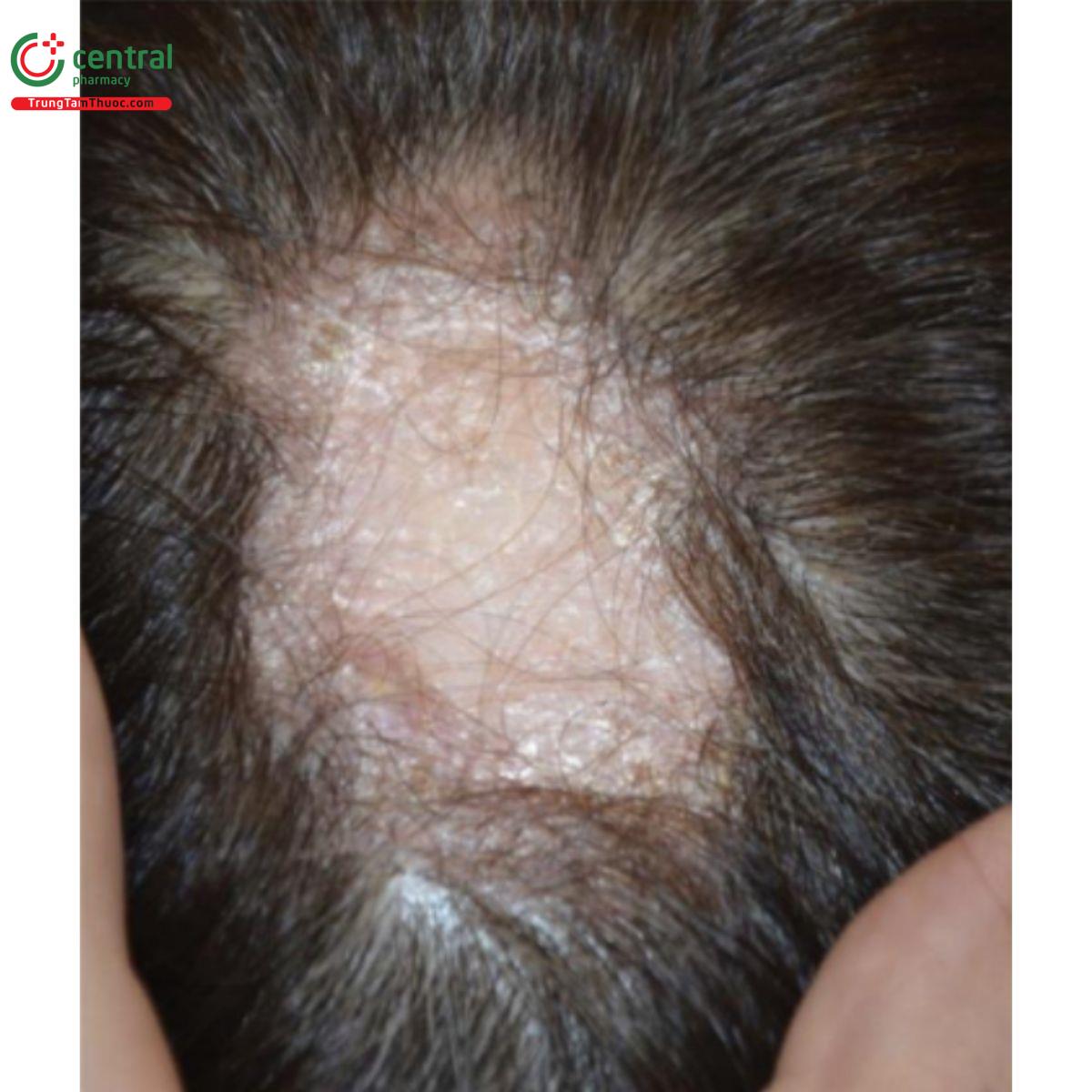
FAPD là rụng tóc có sẹo tiến triển về mặt mô bệnh học không thể phân biệt được với LPP nhưng giới hạn ở vùng nang tóc nhạy cảm với androgen, biểu hiện ban đỏ quanh nang tóc, sừng hóa nang tóc và mất các lỗ nang tóc ở da đầu vùng trung tâm. CPHL là một biến thể rụng tóc có sẹo liên quan tế bào lympho trong rụng tóc kiểu hình nữ mà không có dấu hiệu viêm rõ ràng trên lâm sàng, nhưng được đặc trưng bởi các vùng xoăn tóc khu trú nhỏ có kích thước bằng cục tẩy bút chì. Do đó, LPP có thể biểu hiện không chỉ như một bệnh khu trú với các mảng rụng tóc có sẹo xác định mà còn với sự ảnh hưởng lan tỏa ở da đầu (LPPDP) (Hình 2.6). Những dạng lan tỏa này thường bị chẩn đoán nhầm là viêm da tiết bã hoặc rụng tóc androgen, do đó chẩn đoán bị chậm trễ và tiến triển xơ hóa không hồi phục
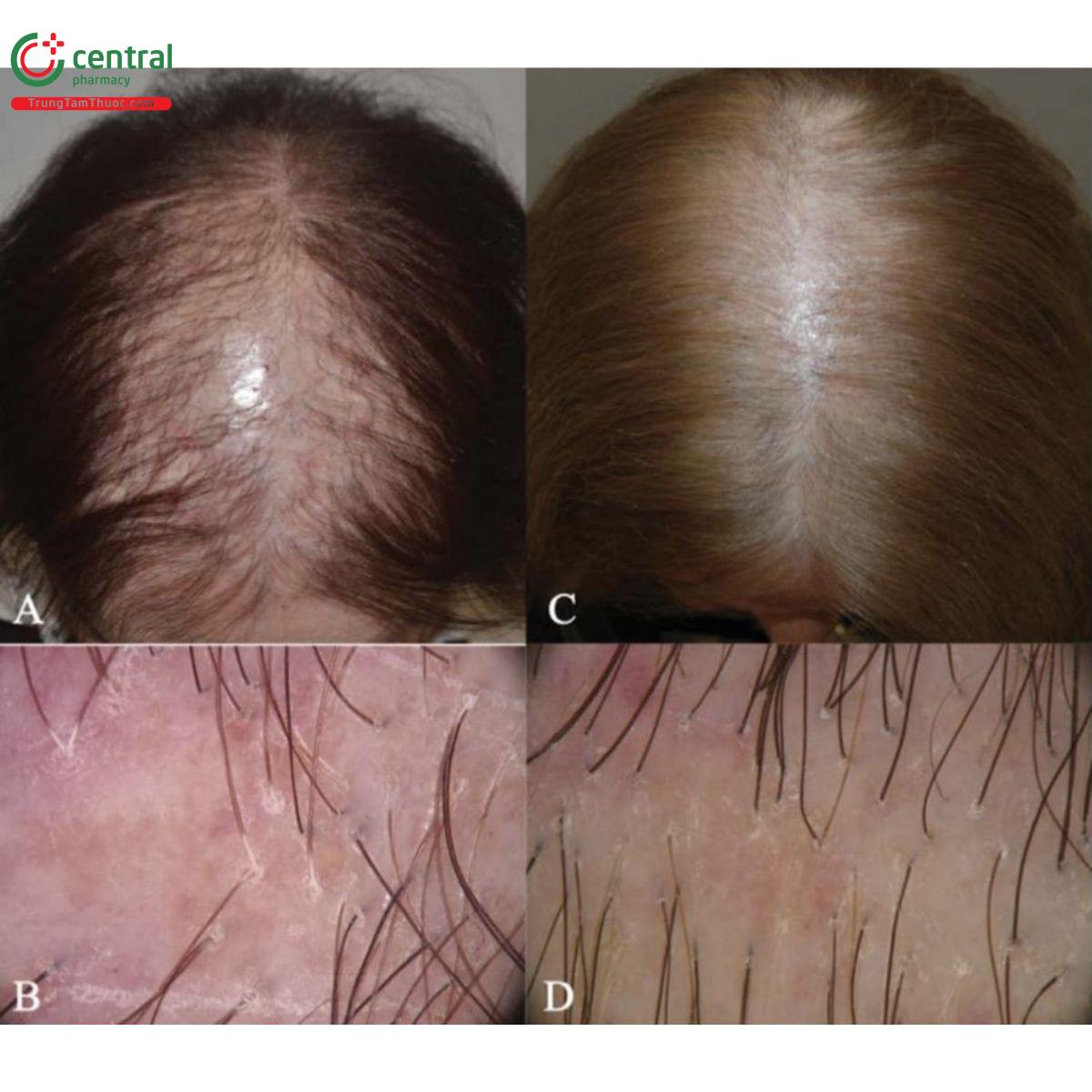
3.1.1.1 Biểu hiện lâm sàng
LPP điển hình được đặc trưng bởi một hoặc nhiều vùng rụng tóc có hình dạng và bờ không đều, thường khu trú ở vùng da đầu trung tâm với tình trạng ngứa da đầu dữ dội. Thông thường, bằng mắt thường có thể quan sát thấy các biểu hiện viêm cùng với teo da, dấu hiệu của rụng tóc có sẹo.
3.1.1.2 Khám
Khám thực thể niêm mạc miệng, da và móng có thể làm nổi bật các biểu hiện điển hình ở các khu vực khác. Thử nghiệm kéo tóc trong giai đoạn hoạt động là dương tính với anagen loạn dưỡng. Với trichoscopy, các sân hồng ban quanh nang tóc và gai nhọn tăng sừng quanh nang tóc được nhìn thấy cùng với sự vắng mặt của lỗ nang tóc. Các đặc điểm trichoscopy có thể tương tự như các bệnh tóc có sẹo khác; do đó, xét nghiệm mô học là bắt buộc: sinh thiết phải được lấy từ vùng ngoại vi của mảng rụng tóc, trong vùng hoạt động, không bao giờ lấy ở vết sẹo. LPP được đặc trưng bởi viêm da giao diện giống như dải lichenoid qua trung gian tế bào lympho ảnh hưởng đến nang tóc và lớp biểu bì giữa các nang tóc [65]
3.1.1.3 Điều trị
Lichen phẳng nang tóc rất kháng với điều trị và ở nhiều bệnh nhân, bệnh tiến triển thành rụng tóc có sẹo nghiêm trọng mặc dù được điều trị. Trong LPP nhẹ đến trung bình, nếu mức độ ảnh hưởng đến da đầu dưới 10%, tiêm trong tổn thương Triamcinolone acetonide có thể là một lựa chọn. Corticoid steroid toàn thân được dành riêng cho bệnh tiến triển nhanh, nặng và có các triệu chứng chủ quan nghiêm trọng. Ở những bệnh nhân có hơn 10% tổn thương da đầu và/hoặc ít đáp ứng với corticosteroid tại chỗ hoặc tiêm trong tổn thương, hydroxychloroquine đường uống (200 mg 2 lần / ngày) được khuyến cáo sau khi khám nhãn khoa. Cyclosporine được báo cáo là có hiệu quả với LPP không đáp ứng với hydroxychloroquine và corticosteroid [66]. Điều trị tại chỗ bằng corticosteroid hiệu lực mạnh có thể được sử dụng cùng với các phương pháp điều trị khác. Minoxidil bôi tại chỗ có thể được kê toa để tăng đường kính tóc trên da đầu, nhằm che phủ các vùng bị ảnh hưởng.
3.1.2 Rụng tóc xơ hóa vùng trán
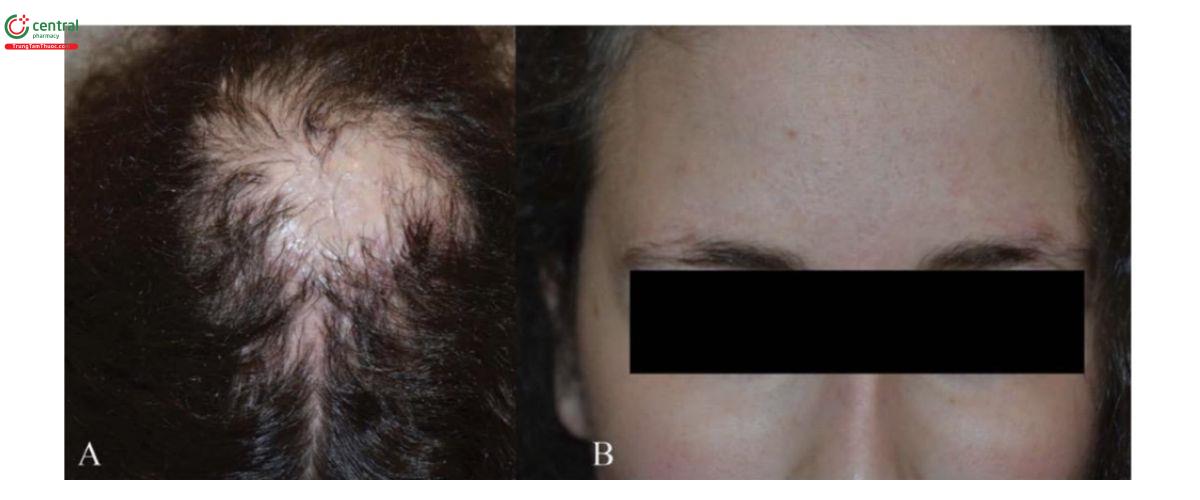
Rụng tóc xơ hóa vùng trán (Frontal fibrosing alopecia, FFA) hầu như chỉ ảnh hưởng đến phụ nữ mãn kinh, ngay cả khi biểu hiện ở nam giới cũng được mô tả [67, 68].
3.1.2.1 Biểu hiện lâm sàng
FFA được đặc trưng bởi sự thoái lui dần dần của đường chân tóc trán-thái dương và trong 50–75% trường hợp, mất một phần hoặc toàn bộ lông mày (Hình 2.7). Sự tiến triển của bệnh thường chậm và khả năng đáp ứng với điều trị kém. Các sẩn không viêm ở mặt cũng được phát hiện [69] và các triệu chứng như ngứa và dị cảm da đầu là điển hình.
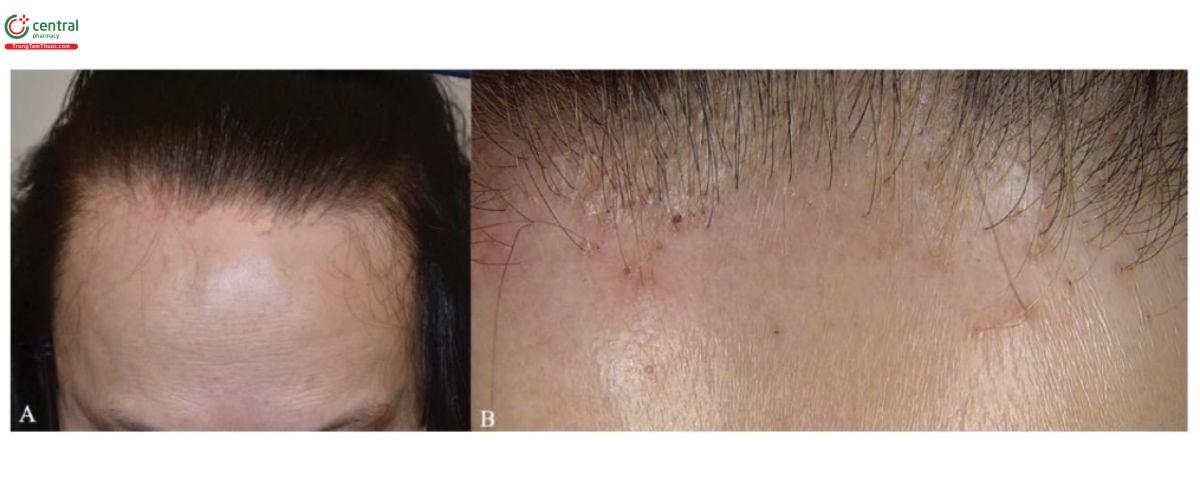
3.1.2.2 Khám
Thử nghiệm kéo tóc ở vị trí chân tóc mới khi dương tính thấy rễ tóc anagen có vỏ hoặc tóc telogen. Các dấu hiệu thường được thấy nhất với trichoscopy là nang tóc rỗng/chấm vàng, không có lỗ nang, tăng sừng nang nhẹ, ban đỏ quanh nang và biểu hiện “tóc cô đơn”.
Giải phẫu bệnh cho thấy thâm nhiễm tế bào lympho viêm ở mức eo và phễu của nang tóc trung gian và terminal, với biểu hiện lichenoid, xơ hóa quanh nang và dạng phiến với mất tuyến bã nhờn.
3.1.2.3 Điều trị
Theo kinh nghiệm của chúng tôi, steroid là phương pháp điều trị được lựa chọn trong FFA với các dấu hiệu chủ quan và trichoscopy của sự tiến triển, tức là ngứa, tăng sừng nang và ban đỏ, sau đó có thể được theo dõi bằng liệu pháp duy trì bằng 5 thuốc ức chế alpha-reductase hoặc hydroxychloroquine.
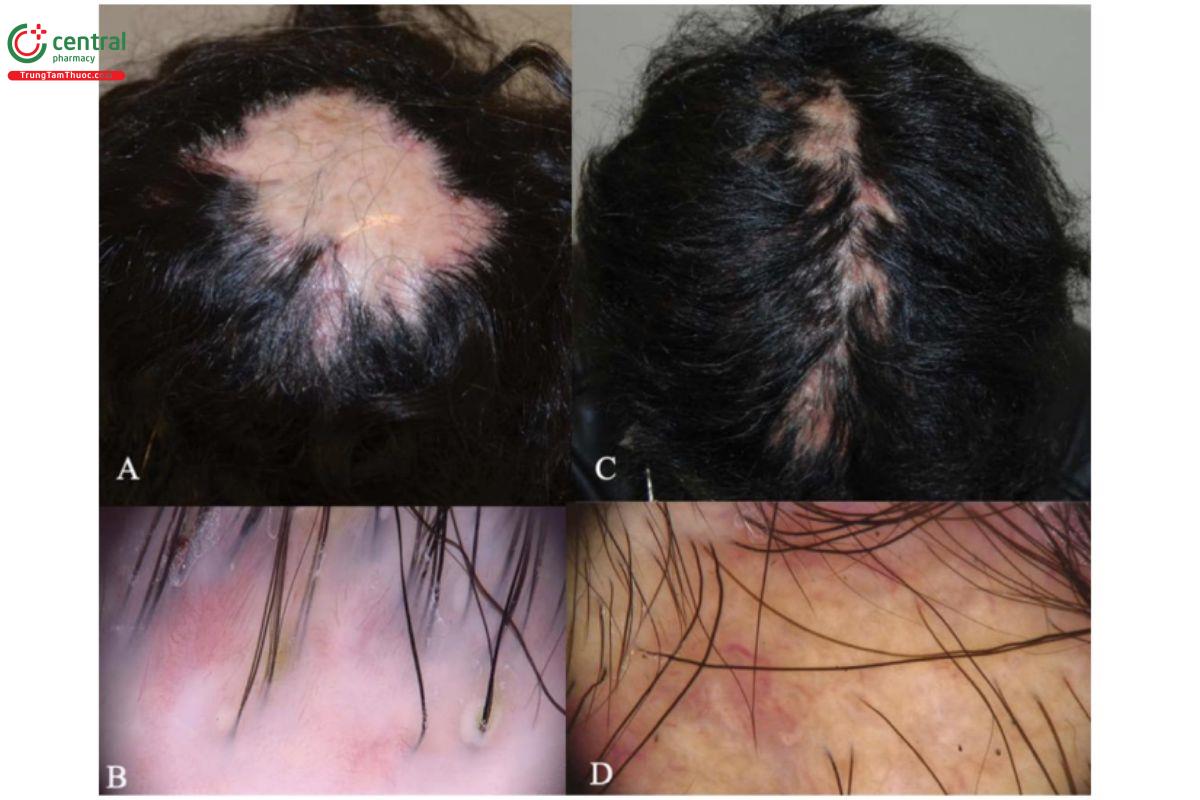
3.1.3 Lupus ban đỏ dạng đĩa
Lupus ban đỏ dạng đĩa (Discoid lupus erythematosus, DLE) là một bệnh da liễu mãn tính, có sẹo, nhạy cảm với ánh sáng. Sự ảnh hưởng đến da đầu thường là triệu chứng xuất hiện nhất. DLE có thể xảy ra ở mọi lứa tuổi, nhưng thường xảy ra nhất ở những người từ 20-40 tuổi [70]
3.1.3.1 Biểu hiện lâm sàng
Da đầu thường xuất hiện một hoặc vài mảng ban đỏ từ hồng đến đỏ tươi kèm theo teo da, mất lỗ nang tóc, nút tắc nang và vảy dính chặt (Hình 2.8).
3.1.3.2 Khám
Đặc điểm soi da phụ thuộc vào giai đoạn của tổn thương: tổn thương hoạt động bao gồm các chấm màu vàng nâu và chấm đỏ, trong khi các tổn thương không hoạt động lâu dài cho thấy không có lỗ nang tóc, các mảng màu đỏ hoặc trắng có sẹo, các vùng màu trắng và nâu không có cấu trúc, và mạch máu dày.
Chẩn đoán có thể được xác nhận bằng bệnh lý và miễn dịch huỳnh quang trực tiếp. Các đặc điểm mô bệnh học của DLE được đặc trưng bởi: viêm da mặt phân cách với không bào lớp đáy, tế bào sừng bị rối loạn sừng hoá hoặc chết theo chương trình, thể tế bào và không tự chủ sắc tố; teo biểu bì; tăng sừng hoá với các vùng á sừng và nút tắc nang; một thâm nhiễm viêm bao gồm chủ yếu là các tế bào lympho với các tế bào plasma trộn lẫn phân bố xung quanh cấu trúc mạch máu da nông và sâu hơn cũng như các cấu trúc phần phụ và nằm rải rác trong kẽ[65]. Kiểm tra miễn dịch huỳnh quang trực tiếp nếu dương tính cho thấy khả
năng phản ứng của globulin miễn dịch G, globulin miễn dịch M và C3 ở màng đáy trong kiểu hình dạng hạt liên tục.
3.1.3.3 Điều trị
Điều trị DLE ở da đầu bao gồm kem chống nắng, steroid tiêm trong tổn thương/tại chỗ/toàn thân tùy theo giai đoạn bệnh và thuốc chống sốt rét với liều hữu ích cho DLE ở da. Sự hiện diện của các chấm đỏ cho thấy khả năng mọc lại một phần hoặc toàn bộ[71].
3.1.4 Rụng tóc có sẹo trung tâm ly tâm
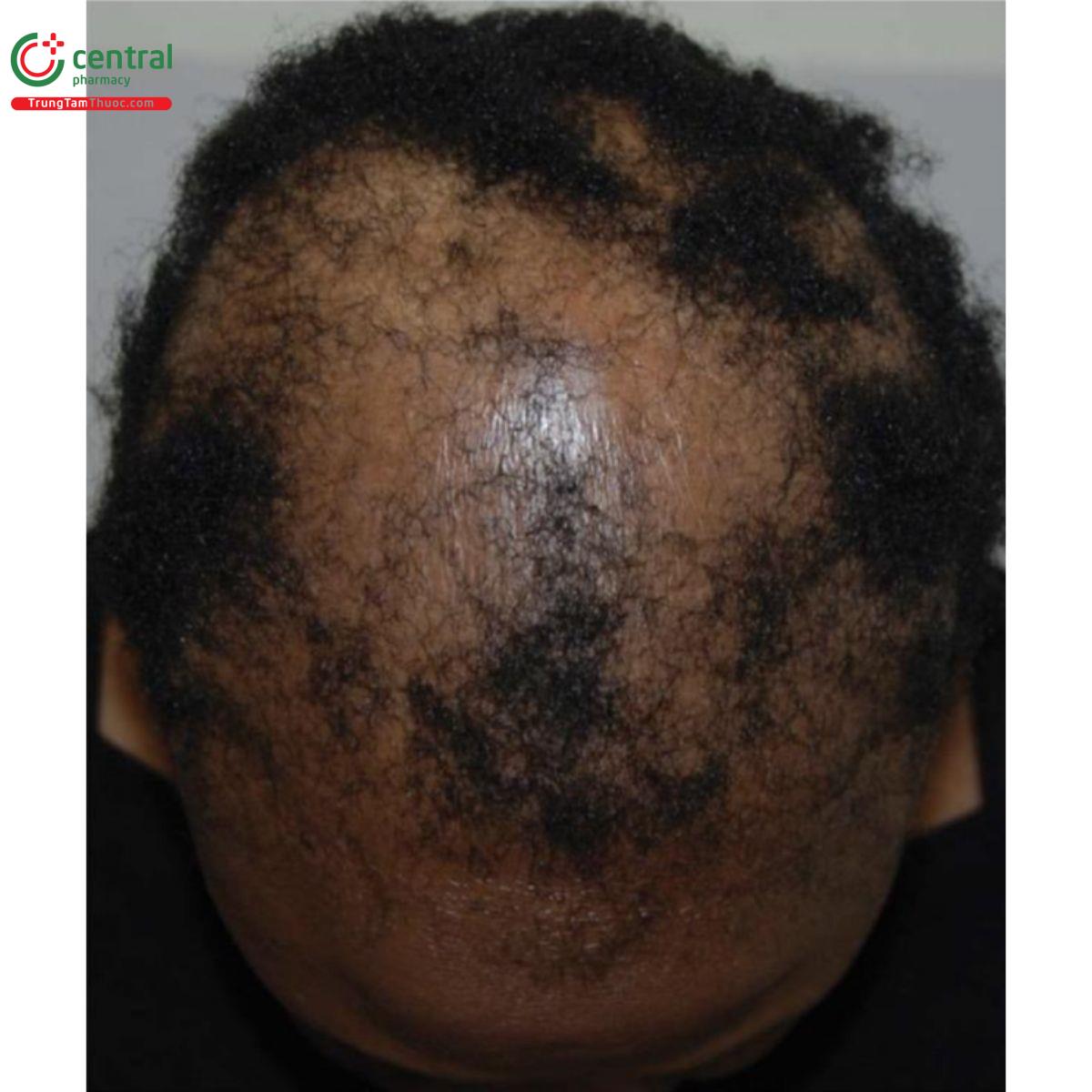
Rụng tóc có sẹo trung tâm ly tâm (Central centrifugal cicatricial alopecia, CCCA) là chứng rụng tóc có sẹo chủ yếu ảnh hưởng đến phụ nữ châu Phi [72], thường ở thập kỷ thứ hai hoặc thứ ba của cuộc đời. Bệnh nhân có thể phàn nàn về ngứa hoặc đau.
3.1.4.1 Biểu hiện lâm sàng
Bắt đầu ở vùng trung tâm của da đầu và có sự phát triển ly tâm tiến triển và đối xứng. Ở giai đoạn đầu, tình trạng tóc mỏng chiếm ưu thế ở vùng da đầu trung tâm; ở giai đoạn nặng, vùng bị ảnh hưởng biểu hiện bóng và nhẵn với tình trạng mất nang tóc rõ ràng (Hình 2.9).
3.1.4.2 Khám
Trichoscopy trong CCCA cho thấy quầng màu xám/trắng quanh nang tóc là một mạng lưới sắc tố dạng tổ ong đặc hiệu và nhạy cảm, các chấm trắng nhỏ (nhiều dát trắng vùng kẻ nang tóc phân bố không đều), các mảng trắng thay đổi ở thân tóc, ban đỏ quanh nang tóc, vảy trắng quanh nang tóc và vùng kẽ nang tóc màu trắng đồng tâm, tóc gãy, các dát màu nâu hình dấu hoa thị hoặc hình sao ở vùng kẻ nang tóc [72].
Các đặc điểm mô bệnh học liên quan với CCCA bao gồm sự bong tróc sớm của vỏ rễ trong (IRS), các cấu trúc nang tóc phức hợp với xơ hóa quanh nang tóc và các thân tóc trần trụi với phản ứng viêm dị vật trong các sợi xơ [73].
3.1.4.3 Điều trị
Điều trị đầu tiên bao gồm việc đề nghị tránh các quy trình tạo kiểu tóc ở những bệnh nhân này. Steroid thường là lựa chọn đầu tiên cùng với minoxidil bôi tại chỗ.
3.1.5 Keratosis follicularis spinulosa decalvans
Keratosis follicularis spinulosa decalvans (KFSD) là một rối loạn sừng hóa di truyền hiếm gặp, liên kết với nhiễm sắc thể X, đặc trưng bởi sự tăng sừng nang tóc lan tỏa, rụng tóc có sẹo tiến triển ở da đầu, lông mày và lông mi và có thể kèm theo chứng sợ ánh sáng, viêm giác mạc và kết mạc và loạn dưỡng, bất thường về răng, xerosis ichthyosiform, ban đỏ ở
mặt, viêm da cơ địa dị ứng, rối loạn tóc, và loạn dưỡng móng [74]. Gen này được lập bản đồ tới Xp21.2–p22.2 [75].
Tình trạng này chủ yếu ảnh hưởng đến nam giới, với nữ giới là người mang và có các triệu chứng nhẹ hơn.
3.1.5.1 Biểu hiện lâm sàng
Thông thường KFSD bắt đầu từ khi còn nhỏ với sự xuất hiện của các sẩn sừng nang lông trên mặt, thân mình và tay chân. Da đầu bị ảnh hưởng muộn hơn với các nốt đỏ nang tóc, viêm không mủ, rụng tóc có sẹo và/hoặc lõm teo da tương tự như sẹo rỗ có thể nhìn thấy ở vùng da đầu bị ảnh hưởng (Hình 2.10).
3.1.5.2 Khám
Sau khi kiểm tra toàn bộ cơ thể, sinh thiết da đầu là bắt buộc, cho thấy nút nang có biểu hiện tăng sừng và tăng hạt (khiếm khuyết khởi đầu); thâm nhiễm tế bào lympho quanh nang tóc liên quan đến phần trên nang tóc; xơ hóa dạng phiến đồng tâm, tóc u bán hạt và dải nang tóc có sẹo. Đặc điểm phân biệt là sự xốp hóa quanh và trong nang tóc và hình thành mụn mủ bạch cầu trung tính trong các tổn thương cấp tính [65].
3.1.5.3 Điều trị
Không có điều trị đặc hiệu cho rối loạn này. Tuy nhiên, các loại thuốc như isotretinoin và dapsone đã được thử; chất làm mềm, corticosteroid tại chỗ và chất tiêu sừng cũng có thể được sử dụng. Tư vấn di truyền là cần thiết trong một số trường hợp [76].
3.2 Liên quan bạch cầu trung tính
3.2.1 Viêm nang tóc decalvans
Viêm nang tóc decalvans (folliculitis decalvans, FD), với diễn biến mãn tính, được đặc trưng bởi các tổn thương mụn mủ nang tóc tái phát. Nó còn được gọi là viêm nang tóc dạng búi vì đặc điểm phổ biến là sự hiện diện của 10–15 sợi tóc nhô lên từ một lỗ mở nang tóc. Nó chủ yếu ảnh hưởng đến nam giới trẻ và trung niên. Nguyên nhân chưa được hiểu đầy đủ, ngay cả khi Staphylococcus aureus dường như đóng một vai trò quan trọng trong cơ chế bệnh sinh. Nam giới bị ảnh hưởng nhiều hơn nữ giới.
3.2.1.1 Biểu hiện lâm sàng
Viêm nang tóc decalvans ảnh hưởng vùng đỉnh và chẩm của da đầu, thường bắt đầu bằng một mảng rụng tóc trên đỉnh da đầu với các mụn mủ, vảy, và búi tóc, là biểu hiện đặc trưng của bệnh. Bệnh nhân có thể báo cáo chảy máu, đau hoặc cảm giác nóng rát [77]
3.2.1.2 Khám
Đặc điểm trichoscopy của FD thay đổi theo hoạt động viêm của bệnh, và chúng là các búi tóc, ban đỏ quanh nang tóc, xuất huyết quanh nang tóc, mụn mủ nang tóc, vảy hình ống màu vàng và lớp mài màu vàng 781. Trong hầu hết các trường hợp, chẩn đoán nhờ trichoscopy, nhưng trong những trường hợp nghi ngờ, có thể thực hiện sinh thiết tổn thương đang hoạt động.
Các dấu hiệu mô học đặc trưng là: nút tắc nang tóc và thâm nhiễm bạch cầu trung tính trong/quanh nang tóc ở phần trên và giữa của nang tóc; vỡ nang tóc với sự huy động các tế bào lympho, mô bảo và tế bào plasma xung quanh nang; áp xe bạch cầu trung tính; dải xơ. Các đặc điểm phân biệt chính của FD là sự hiện diện của các tế bào plasma ở giai đoạn tiến triển, sẹo nông hình nêm sớm với sự mất vết nhuộm sợi Elastin và nhuộm Gram dương tính với S. aureus [65]
3.2.1.3 Điều trị
Rifampin với liều 300 mg 2 lần / ngày trong 10–12 tuần được cho là thuốc chống tụ cầu tốt nhất, kết hợp với Clindamycin 300 mg 2 lần / ngày để tránh tình trạng kháng trị nhanh. Tái phát là phổ biến và có thể cần dùng kháng sinh liễu thấp. Liệu pháp đường uống có thể kết hợp với kháng sinh tại chỗ, như Mupirocin 2%, clindamycin 1% hoặc axit fusidic 1,5%. Corticosteroid tại chỗ, tiêm trọng tổn thương hoặc toàn thân có thể giúp giảm viêm và đau. Isotretinoin đường uống có thể là một lựa chọn khác (79). Điều trị thành công FD bằng liệu pháp sinh học sử dụng adalimumab cũng được mô tả [80]
3.2.2 Viêm mô tế bào đứt gãy
Viêm mô tế bào đứt gãy (dissecting cellulitis, DC) là một rối loạn mãn tính hiếm gặp ở da đầu, cùng với hidradenitis suppurativa (HS), mụn trứng cá cụm (acne conglobate, AC) và u nang lỗng, tạo thành tứ chứng tắc nang 811, thường xuất hiện ở nam giới tử 18–40 tuổi. Cơ chế bệnh sinh của viêm mô tế bào đứt gãy hiện chưa được xác định rõ ràng, mặc dù nó được coi là kết quả của sự tắc nghẽn của đơn vị lông tuyến bã, vỡ nang tóc và diễn tiến viêm.
3.2.2.1 Biểu hiện lâm sàng
Viêm mô tế bào đứt gãy biểu hiện bằng mụn mủ quanh nang tóc, nốt, áp xe và xoang dẫn đến rụng tóc có sẹo. Ở giai đoạn sớm, các tổn thương da đầu điển hình là các mụn mủ quanh nang tóc, nốt và áp xe chảy ra huyết thanh mủ. Những nốt này chứa đầy chất mủ, rất đau và có thể dao động, kết hợp lại với nhau trong những trường hợp nặng, cho thấy kiểu hình não với ban đỏ và phù nề nghiêm trọng. Sự hình thành lỗ rò rất thường xuyên cùng với sự hình thành sẹo phì đại hoặc sẹo lồi (Hình 2.11)
3.2.2.2 Khám
Các dấu hiệu trichoscopy trong DC không đặc hiệu và bao gồm các mụn mủ nang tóc đơn lẻ hoặc thành từng nhóm, màu vàng, vảy hình ống màu vàng, đóng mài và các mạch máu giãn điển hình giống ngọn lửa.
Trong giai đoạn sớm của bệnh, trichoscopy cho thấy đặc điểm rụng tóc không sẹo với các vùng không có cấu trúc màu vàng và các chấm vàng với cấu trúc “3D” trên thân tóc loạn dưỡng là chủ yếu. Các đường xoang và mạch máu “giống như đinh ghim” cũng có mặt [81].
Ở giai đoạn tiến triển, có thể nhìn thấy các vùng màu trắng ngà hợp nhất với sự vắng mặt các lỗ nang tóc và DC không thể phân biệt được với rụng tóc có sẹo có nguồn gốc khác [82].
Bệnh học cho thấy các tế bào lympho chứ không phải bạch cầu trung tính là những tế bào viêm chiếm ưu thế trong giai đoạn cấp tính, với các bạch cầu trung tính tập hợp hiện diện tập trung xung quanh biểu mô nang lông bị phá vỡ.
Rossi và cộng sự [82] tuyên bố rằng có thể phát hiện được sự căng phồng dạng mụn của phễu nang tóc, liên quan đến thâm nhiễm bạch cầu trung tính và tế bào lympho quanh nang tóc. Quá trình viêm ảnh hưởng phần dưới của lớp bì và lớp nối hạ bì bao gồm phần dưới của các nang tóc terminal. Những nang tóc này bước vào giai đoạn tóc và điều này có thể giải thích hiện tượng rụng tóc trong bệnh này.
Trong những trường hợp nặng với các nốt và lỗ rò, có thể thấy áp xe quanh nang tóc lớn và sâu ở lớp bì với bạch cầu trung tính và tế bảo plasma.
3.2.2.3 Điều trị
Điều trị viêm mô tế bào đứt gãy rất khó và chưa tiêu chuẩn hóa. Bệnh thường kháng trị và bệnh nhân cần được thông báo về điều này. Đơn trị liệu với isotretinoin đường uống ở liều 0,5–1 mg/kg/ngày trong 3 tháng đến một năm được báo cáo là liệu pháp đầu tiên. Phương pháp điều trị thứ hai bao gồm thuốc kháng sinh đường uống, như clindamycin và rifampin. Phương pháp điều trị thứ ba bao gồm: corticosteroid đường uống liều thấp, laser CO2, triệt lông bằng laser và triệt lông bằng bức xạ (bằng chứng cấp độ C) (30), bao gồm laser diode 800nm, Nd-YAG 1064-nm, 694-nm laser ruby xung dài. Adalimumab cũng đã được báo cáo là hữu ích cho bệnh DC [83–85]
3.3 Thâm nhiễm viêm hỗn hợp
3.3.1 Viêm da mụn mủ trọt ở da đầu
Viêm da mụn mù trợt ở da đầu (erosive pustular dermatitis of the scalp, EPDS) là một tình trạng viêm hiếm gặp đặc trưng bởi một hoặc nhiều vùng rụng tóc kèm theo các vết trợt, lớp mài dày màu nâu vàng, loét nông và mụn mủ, 86 EPDS xảy ra phổ biến nhất ở người cao tuổi khởi phát ở độ tuổi 60–70 với da đầu mất tóc và bị tổn thương do ánh nắng nặng và có tiền sử chấn thương da đầu [87]
Bệnh lý của EPDS chưa được hiểu đầy đủ: có thể liên quan đến một sự kiện chấn thương, nhưng cơ chế tự miễn dịch cũng được đề xuất dựa trên mối liên quan có thể có với các rối loạn tự miễn dịch [88,89]
3.3.1.1 Biểu hiện lâm sàng
Biểu hiện lâm sàng điển hình thường nằm ở đỉnh da đầu, với các mụn mủ vô trùng, các vết trợt nông và các tổn thương đóng mãi hình tròn hoặc hình bầu dục trên da bị teo.
Kiểm tra bằng trichoscopy cho thấy nút sừng nang lông, các vùng màu đỏ sữa, các mảng trắng, thân tóc uốn khúc, tóc thuôn nhọn và thiểu các lỗ mở nang tóc thường gặp ở rụng tóc có sẹo. Với trichoscopy, có thể phân loại hai giai đoạn khác nhau của EPDS: hoạt động và mãn tính. Đặc điểm đặc hiệu nhất của EPDS là có thể nhìn thấy được cả tóc anagen ở vùng da bị teo [90] (Hình 2.12). Một khía cạnh trichoscopy quan trọng khác là sự hiện diện của giãn mao mạch nổi bật, đặc biệt là sau khi gỡ lớp mài.
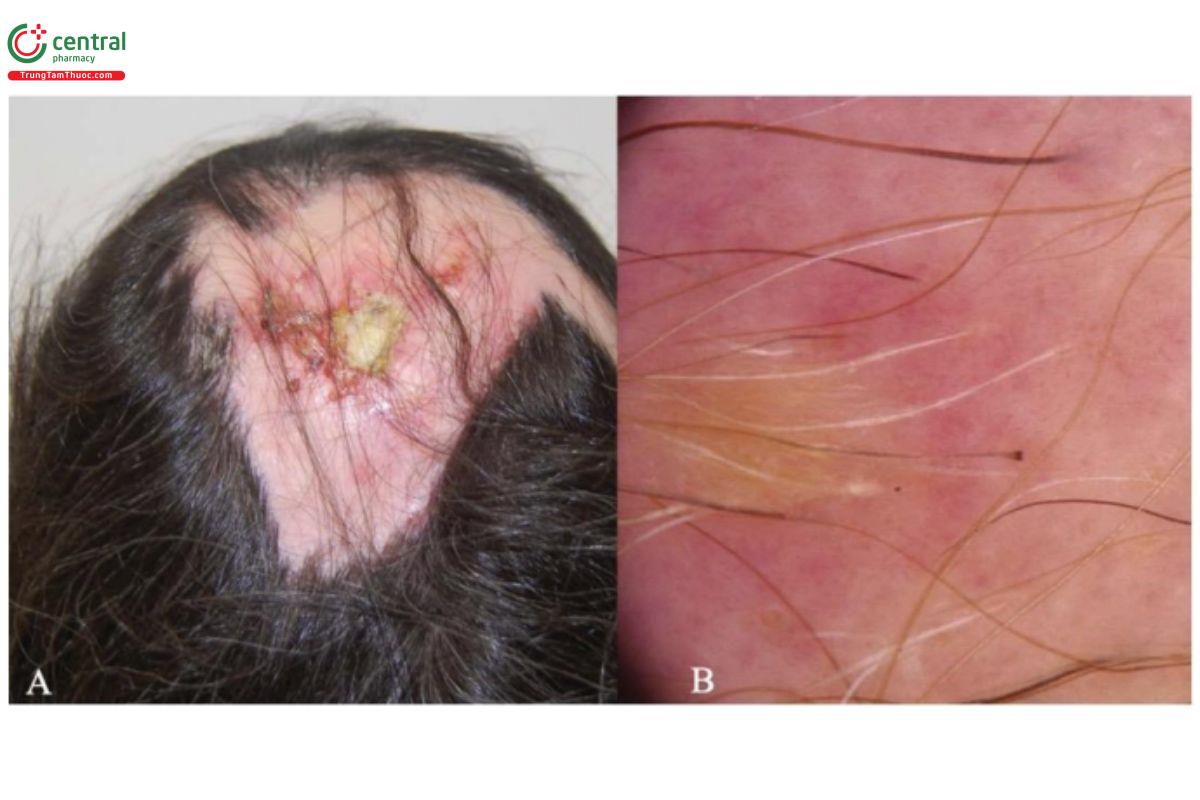
3.3.1.2 Điều trị
Không có khuyến nghị điều trị nào được xác lập, nhưng corticosteroid tại chỗ và toàn thân là lựa chọn được sử dụng đầu tiên và nhiều nhất để thúc đẩy quá trình tái lập biểu mô [87,91-93]
4 Tài liệu tham khảo
1. Piraccini BM, Alessandrini A. Androgenetic alopecia. G Ital Dermatol Venereol. 2014 Feb;149(1):15- 24.
2. Sinclair R. Male pattern androgenetic alopecia. BMJ. 1998;317:865-869.
3. Whiting DA. Male pattern hair loss: current understanding. Int J Dermatol. 1998;37:561-566.
4. Rakowska A, Slowinska M, Kowalska-Oledzka E, et al. Dermoscopy in female androgenic alopecia: method standardization and diagnostic criteria. Int J Trichology. 2009;1(2):123–130.
5. Barbareschi M. The use of minoxidil in the treatment of male and female androgenetic alopecia: a story of more than 30 years. G Ital Dermatol Venereol. 2018;153(1):102-106.
6. Beach RA. Case series of oral minoxidil for androgenetic and traction alopecia: Tolerability & the five C's of oral therapy. Dermatol Ther. 2018;31(6):e12707.
7. Sinclair RD. Female pattern hair loss: a pilot study investigating combination therapy with low-dose oral minoxidil and spironolactone. Int J Dermatol. 2018;57(1):104-109.
8. Pindado-Ortega C, Saceda-Corralo D, Vañó-Galván S. RF - Oral minoxidil for female pattern hair loss and other alopecias. FR - Minoxidil oral para el tratamiento de la alopecia androgénica femenina y otras alopecias. Actas Dermosifiliogr. 2019;110(10):861-862.
9. Rossi A, Cantisani C, Melis L, et al. Minoxidil use in dermatology, side effects and recent patents. Recent Pat Inflamm Allergy Drug Discov. 2012;6(2):130–136.
10. Ramos PM, Sinclair RD, Kasprzak M, Miot HA. Minoxidil 1 mg oral versus minoxidil 5% topical solution for the treatment of female-pattern hair loss: A randomized clinical trial. J Am Acad Dermatol. 2020;82(1):252-253.
11. Blume-Peytavi U, Lönnfors S, Hillmann K, Garcia Bartels N. A randomized double-blind placebo- controlled pilot study to assess the effcacy of a 24-week topical treatment by latanoprost 0.1% on hair growth and pigmentation in healthy volunteers with androgenetic alopecia. J Am Acad Dermatol. 2012;66(5):794-800.
12. Sorbellini E, Pinto D, Marzani B, Rinaldi F. Drug treatment for androgenetic alopecia: first Italian questionnaire survey on what dermatologists think about finasteride. Dermatol Ther (Heidelb). 2018;8(2):259–267.
13. Fertig RM, Gamret AC, Darwin E, Gaudi S. Sexual side effects of 5-a-reductase inhibitors finasteride and dutasteride: A comprehensive review. Dermatol Online J. 2017;23(11).
14. Mazzarella GF, Loconsole GF, Cammisa GA, et al. Topical finasteride in the treatment of andro- genic alopecia. Preliminary evaluations after a 16-month therapy course. J Dermatolog Treat. 2009;8(3):189-192.
15. Caserini M, Radicioni M, Leuratti C, et al. Effects of a novel finasteride 0.25% topical solution on scalp and serum dihydrotestosterone in healthy men with androgenetic alopecia. Int J Clin Pharmacol Ther. 2016;54(1):19-27.
16. Caserini M, Radicioni M, Leuratti C, et al. A novel finasteride 0.25% topical solution for androgenetic alopecia: pharmacokinetics and effects on plasma androgen levels in healthy male volunteers. Int J Clin Pharmacol Ther. 2014;52(10):842-849.
17. Hajheydari Z, Akbari J, Saeedi M, Shokoohi L. Comparing the therapeutic effects of finasteride gel and tablet in treatment of the androgenetic alopecia. Indian J Dermatol Venereol Leprol. 2009; 75(1):47- 51.
18. Eun HC, Kwon OS, Yeon JH, et al. Effcacy, safety, and tolerability of Dutasteride 0.5 mg once daily in male patients with male pattern hair loss: a randomized, double-blind, placebo-controlled, phase III study. J Am Acad Dermatol. 2010;63(2):252–258.
19. Vexiau P, Chaspoux C, Boudou P et al. Effects of minoxidil 2% vs. Cyproterone acetate treat- ment on female androgenetic alopecia: a controlled, 12-month randomized trial. Br J Dermatol. 2002;146:992- 999.
20. Adamopoulos DA, Karamertzanis M, Nicopoulou S, Gregoriou A. Beneficial effect of spironolactone on androgenic alopecia. Clin Endocrinol (Oxf). 1997;47(6):759-760.
21. Burke BM, Cunliffe WJ. Oral spironolactone therapy for female patients with acne, hirsutism or andro- genic alopecia. Br J Dermatol. 1985;112(1):124-125.
22. Sinclair R, Wewerinke M, Jolley D. Treatment of female pattern hair loss with oral antiandrogens. Br J Dermatol. 2005;152(3):466-473.
23. Carmina E, Lobo RA. Treatment of hyperandrogenic alopecia in women. Fertil Steril. 2003;79(1):91- 95.
24. Paradisi R, Porcu E, Fabbri R, et al. Prospective cohort study on the effects and tolerability of flutamide in patients with female pattern hair loss. Ann Pharmacother. 2011;45(4):469–475.
25. Alves R, Grimalt R. Platelet-Rich Plasma in Combination With 5% Minoxidil Topical Solution and I mg Oral Finasteride for the Treatment of Androgenetic Alopecia: A Randomized Placebo-Controlled, Double-Blind, Half-Head Study. Dermatol Surg. 2018;44(1):126-130.
26. Starace M, Alessandrini A, D'Acunto C, et al. Platelet-rich plasma on female androgenetic alopecia: Tested on 10 patients. J Cosmet Dermatol. 2019;18(1):59-64.
27. Kim H, Choi JW, Kim JY, et al. Low-level light therapy for androgenetic alopecia: a 24-week, randomized, double-blind, sham device-controlled multicenter trial. Dermatol Surg. 2013;39(8):1177-1183.
28. Avram MR, Finney R, Rogers N. Hair transplantation controversies. Dermatol Surg. 2017;43(Suppl 2): S158-S162.
29. Rose PT. Advances in hair restoration. Dermatol Clin. 2018;36(1):57-62.
30. Kligman AM. Pathologic dynamics of human hair loss. Telogen effluvium. Arch Dermatol. 1961;83:175.
31. Trueb RM. Diffuse hair loss. In: Blume-Peytavi U, Tosti A, Whiting DA, Trueb R (eds). Hair growth and disorders, 1st ed. Springer; 2008. pp. 259-272.
32. ReboraA. Telogeneffluvium: acomprehensive review.ClinCosmet InvestigDermatol.2019;12:583–590. 33. Piraccini BM, Starace M, Alessandrini A. Hair changes due to drugs. In: Miteva M. (ed). Alopecia, 1st ed. Elsevier; 2018; pp. 245-258.
34. Baldari M, Montinari M, Guarrera M, Rebora A. Trichodynia is a distinguishing symptom of telogen effluvium. J Eur Acad Dermatol Venereol. 2009;23(6):733–734.
35. Shrivastava SB. Diffuse hair loss in adult female: approach to diagnosis and management. Indian J Dermatol Venereol Leprol. 2009;75:20-31.
36. Rudnicka L, Olszewska M, Rakowska A, Slowinska M. Trichoscopy update 2011. J Dermatol Case Rep. 2011;5(4):82.
37. Hughes EC, Gossman WG. Telogen Effluvium. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2019.
38. Paus R. Frontiers in the (neuro-)endocrine controls of hair growth. J Investig Dermatol Symp Proc. 2007;12(2):20-22.
39. Buhl AE. Minoxidil's action in hair follicles. J Invest Dermatol. 1991;96:73S-745.
40. Perera E, Sinclair R. Treatment of chronic telogen effluvium with oral minoxidil: A retrospective study. F1000Res. 2017;6:1650.
41. Starace M, Alessandrini A, Brandi N, Piraccini BM. Preliminary results of the use of scalp microneedling in different types of alopecia. J Cosmet Dermatol. 2020;19(3):646–650.
42. Rossi A, Caterina Fortuna M, Caro G, et al. Monitoring chemotherapy-induced alopecia with trichoscopy. J Cosmet Dermatol. 2019;18(2):575-580.
43. Saleh D, Cook C. Anagen Effluvium. Stat Pearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019.
44. Hyoseung S, Seong JJ, Do HK, et al. Efficacy of interventions for prevention of chemotherapy-induced alopecia: a systematic review and meta-analysis. Int J Cancer. 2015;136: E442-E454.
45. Rossi A, Fortuna MC, Caro G, et al. Chemotherapy-induced alopecia management: Clinical experience and practical advice. J Cosmet Dermatol. 2017;16(4):537-541.
46. Yun SJ, Kim SJ. Hair loss pattern due to chemotherapy-induced anagen effluvium: a cross-sectional observation. Dermatology. 2007;215: 36-40.
47. Rossi A, Muscianese M, Piraccini BM, et al. Italian guidelines in diagnosis and treatment of alopecia areata. G Ital Dermatol Venereol. 2019;154(6):609–623.
48. Juárez-Rendón KJ, Rivera Sánchez G, Reyes-López MÁ, et al. Alopecia areata. Current situation and perspectives. Alopecia areata. Actualidad y perspectivas. Arch Argent Pediatr. 2017;115(6):6404-e411.
49. Kalkan G, Seçkin HY, Benli I, et al. Relationship between manganese superoxide dismutase (MnSODAla-9Val) and Glutathione Peroxidase (GPx1 Pro 197 Leu) gene polymorphisms and alopecia areata. Int J Clin Exp Med. 2015;8(11):21533-21540.
50. Bhanusali DG, Sachdev A, Olson MA, et al. PTPN22 profile indicates a novel risk group in Alopecia areata. Hum Immunol 2014;75(1):81-87.
51. Alessandrini A, Starace M, Piraccini BM. Dermoscopy in the evaluation of nail disorders. Skin Appendage Disord. 2017;3(2):70-82.
52. Olsen EA, Hordinsky MK, Price VH et al. Alopecia areata investigational assessment guidelines-Part II. National Alopecia Areata Foundation. J Am Acad Dermatol. 2004;51(3):440–447.
53. Hordinsky MK. Treatment of alopecia areata: "What is new on the horizon?" Dermatol Ther. 2011;24(3):364–368.
54. Alessandrini A, Starace M, Bruni F, et al. Alopecia areata incognita and diffuse alopecia areata: clini- cal, trichoscopic, histopathological, and therapeutic features of a 5-year study [published correction appears in Dermatol Pract Concept. 2019;10(1).
55. Grant JE, Chamberlain SR. Trichotillomania. Am J Psychiatry. 2016;173(9):868–874.
56. Rakowska A, Slowinska M, Olszewska M, Rudnicka L. New trichoscopy findings in trichotillomania: flame hairs, V-sign, hook hairs, hair powder, tulip hairs. Acta Derm Venereol. 2014;94(3):303–306. 57. Martin JM, Montesinos E, Cordero P, Gonzalez V, Ramon D. Trichoscopy features of trichotillomania. Pediatr Dermatol. 2019;36(2):265–267.
58. Rothbart R, Amos T, Siegfried N, Ipser JC, et al. Pharmacotherapy for trichotillomania. Cochrane Database Syst Rev. 2013;(11):CD007662.
59. DhuratRP, Deshpande DJ. Loose anagen hair syndrome. Int J Trichology 2010;2:96-100; Mirmirani P, Uno H, Price VH. Abnormal inner root sheath of hair follicle in the loose anagen hair syndrome: an ultrastructural study. J Am Acad Dermatol, 64: 129-34, 2011.
60. Rushton DH. Nutritional factors and hair loss. Clin Exp Dermatol. 2002;27:396–404.
61. Chandran NS, Oranje AP. Minoxidil 5% solution for topical treatment of loose anagen hair syndrome. Pediatr Dermatol. 2014;31(3):389–390.
62. Olsen EA, Bergfeld WF, Cotsarelis G, et al. Workshop on cicatricial alopecia. Summary of North American Hair Research Society (NAHRS)-sponsored workshop on cicatricial alopecia, Duke University Medical Centre, February 10-11, 2001. J Am Acad Dermatol. 2003;48:103-110.
63. Ross EK, Tan E, Shapiro J. Update on primary cicatricial alopecias. J Am Acad Dermatol. 2005;53:1- 37.
64. Starace M, Orlando G, Alessandrini A, Baraldi C, et al. Diffuse variants of scalp lichen planopilaris: Clinical, trichoscopic, and histopathologic features of 40 patients. J Am Acad Dermatol. 2019 Nov 9. 65. Somani N, Bergfeld WF. Cicatricial alopecia: classification and histopathology. Dermatol Ther. 2008;21(4):221-237.
66. Kang H, Alzolibani AA, Otberg N, Shapiro J. Lichen planopilaris. Dermatol Ther. 2008 Jul- Aug;21(4):249–256.
67. Starace M, Brandi N, Alessandrini A, Bruni F, et al. Frontal fibrosing alopecia: a case series of 65 patients seen in a single Italian centre. J Eur Acad Dermatol Venereol. 2019;33(2):433-438.
68. Brandi N, Starace M, Alessandrini A, Misciali C, et al. First Italian case of frontal fibrosing alopecia in a male. G Ital Dermatol Venereol. 2019 Feb 4.
69. Tengattini V, Alessandrini A, Misciali C, et al. Pseudoxanthoma elasticum-like papillary dermal elastolysis in frontal fibrosing alopecia. J Dtsch Dermatol Ges, 2018;16(9):1136-1138.
70. Hordinsky M. Cicatricial alopecia: discoid lupus erythematosus. Dermatol Ther. 2008;21(4):245–248. 71. Tosti A, Torres F, Misciali C, et al. Follicular red dots: a novel dermoscopic pattern observed in scalp discoid lupus erythematosus. Arch Dermatol. 2009;145(12): 1406-1409.
72. Herskovitz I, Miteva M. Central centrifugal cicatricial alopecia: challenges and solutions. Clin Cosmet Investig Dermatol. 2016;9:175-181.
73. Flamm A, Moshiri AS, Roche F, Onyekaba G, et al. Characterization of the inflammatory features of central centrifugal cicatricial alopecia. J Cutan Pathol. 2020 Feb 18.
74. Azakli HN, Agirgol S, Takmaz S, Dervis E. Keratosis follicularis spinulosa decalvans associated with leukonychia. West Indian Med J. 2014;63(5):552–553.
75. Oosterwijk JC, Nelen M, van Zandvoort PM, et al. Linkage analysis of keratosis follicularis spinulosa decalvans, and regional assignment to human chromosome Xp21.2-p22.2. Am J Hum Genet. 1992;50(4):801-807.
76. Chauhan RK, Sankhwar S, Tripathi R, Pandey SS. A rare presentation of keratosis follicularis spinulosa decalvans in female twins. Indian J Dermatol Venereol Leprol. 2018;84(5):645.
77. Otberg N, Kang H, Alzolibani AA, Shapiro J. Folliculitis decalvans. Dermatol Ther. 2008;21(4):238- 244.
78. Saceda-Corralo D, Moreno-Arrones OM, Rodrigues-Barata R, et al. Trichoscopy activity scale for fol- liculitis decalvans. J Eur Acad Dermatol Venereol. 2020;34(2):e55-e57.
79. Tietze JK, Heppt MV, von Preußen A, et al. Oral isotretinoin as the most effective treatment in follicu- litis decalvans: a retrospective comparison of different treatment regimens in 28 patients. J Eur Acad Dermatol Venereol. 2015;29(9):1816-1821.
80. Ismail FF, Sinclair R. Successful treatment of refractory folliculitis decalvans with Secukinumab. Australas J Dermatol. 2019 Oct 24.
81. Chicarilli ZN. Follicular occlusion triad: hidradenitis suppurativa, acne conglobata, and dissecting cel- lulitis of the scalp. Ann Plast Surg. 1987;18(3):230–237.
82. Melo DF, Slaibi EB, Siqueira TMFM, Tortelly Vd. Trichoscopy findings in dissecting cellulitis. An Bras Dermatol. 2019;94(5):608-611.
83. Rossi A, Garelli V, Muscianese M, et al. Clinical and trichoscopic correlation of primary neutrophilic scarring alopecia: folliculitis decalvans and dissecting cellulitis. G Ital Dermatol Venereol. 2018 Sep
84. Lee CN, Chen W, Hsu CK, et al. Dissecting folliculitis (dissecting cellulitis) of the scalp: a 66-patient case series and proposal of classification. J Dtsch Dermatol Ges. 2018;16(10):1219–1226.
85. Badaoui A, Reygagne P, Cavelier-Balloy B, et al. Dissecting cellulitis of the scalp: a retrospective study of 51 patients and review of literature. Br J Dermatol. 2016;174(2):421-423.
86. Scheinfeld N. Dissecting cellulitis (Perifolliculitis Capitis Abscedens et Suffodiens): a comprehensive review focusing on new treatments and findings of the last decade with commentary comparing the therapies and causes of dissecting cellulitis to hidradenitis suppurativa. Dermatol Online J. 2014;20(5):22692.
87. Starace M, Alessandrini A, Baraldi C, Piraccini BM. Erosive pustular dermatosis of the scalp: challenge and solutions. Clin Cosmet Investig Dermatol. 2019:12 691-698.
88. Starace M, Loi C, Bruni F, et al. Erosive pustular dermatosis of the scalp: clinical, trichoscopic, and histopathologic features of 20 cases. J Am Acad Dermatol. 2017;76(6):1109-1114.e2.
89. Aoshima M, Ito T, Tokura Y. Erosive pustular dermatos is of the scalp arising concomitantly with eleva- tion of serum matrix metalloproteinase-3 in a patient with rheumatoid arthritis. J Dermatol. 2015;42:540.
90. Starace M, Patrizi A, Piraccini BM. Visualization of hair bulbs through the scalp: a trichoscopic feature of erosive pustular dermatosis of the scalp. Int J Trichol. 2016;8:91.
91. Uva L, Aphale AN, Kehdy J, Benedetto AV. Erosive pustular dermatosis successfully treated with a novel silicone gel. Int J Dermatol. 2016;55(1):89-91.
92. Starace M, Iorizzo M, Trüeb RM, et al.. Erosive pustular dermatosis of the scalp: a multicentre study. J Eur Acad Dermatol Venereol. 2020 Jan 18.
93. Yeh R, Polcz M, Wong D. Erosive pustular dermatosis of the scalp: an Australian perspective: insights to aid clinical practice. Australasian J Dermatol. 2019;60(4):e272-e278.

