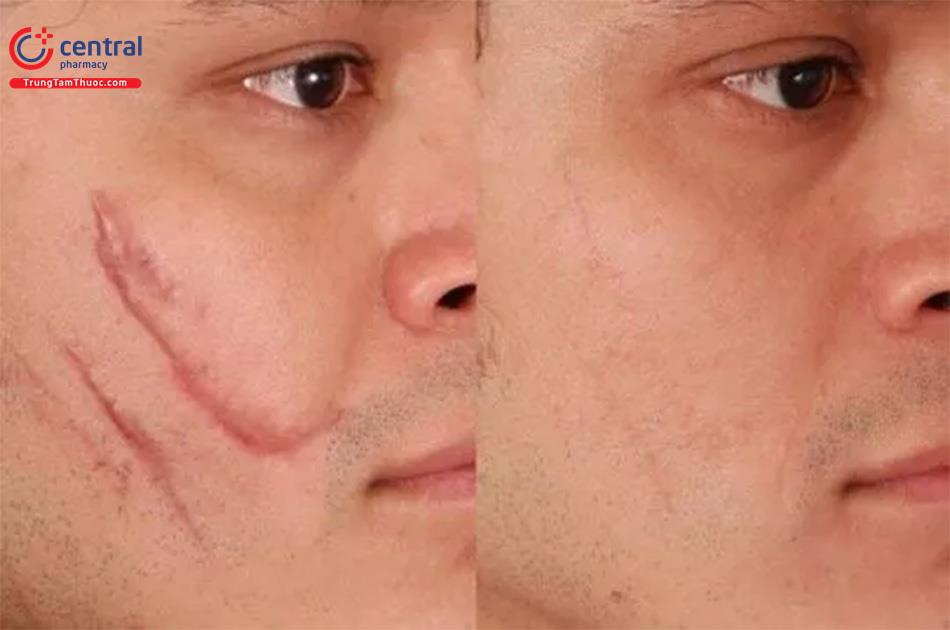
Tìm hiểu về phương pháp điều trị sẹo trong y khoa
Nguồn : Procedural Dermatosurgery
Bản dịch tiếng Việt: Sách Thủ thuật tiểu phẫu - Da liễu thẩm mỹ
Chủ biên:
Biju Vasudevan MD Frguhs
Manas Chatterjee MD
Shipa K MD Frguhs
Cùng các trợ lý biên tập: Divya Gorur, MaduraC, Harish Prasad, Savitha AS, Shekhar Neema, Sujala S.Aradhya.
1 Giới thiệu
Từ vết sẹo có nguồn gốc từ tiếng Hy Lạp eskhara, có nghĩa là cái vảy. Sẹo là một dấu hiệu muộn của tổn thương hoặc tổn thương trên da. Sẹo là một dấu hiệu không thể tránh khỏi sau khi lành vết thương. Bất kỳ vết thương nào xâm nhập sâu hơn lớp biểu bì, do chấn thương sinh học, hóa học hoặc vật lý gây ra, đều có thể chữa lành bằng cách hình thành sẹo.
1.1 Sẹo lý tưởng
Một vết sẹo lý tưởng là vết sẹo:
- Đồng đều với vùng da xung quanh,
- Mềm mại,
- Có màu sắc phù hợp,
- Hẹp
- Đường đóng bên trong hoặc song song với đường căng da khi nghỉ (RSTL).
Tứ vấn
- Nhiệm vụ quan trọng nhất là giải thích rằng không có vết sẹo nào có thể biến mất hoàn toàn.
- Sửa sẹo để làm cho nó trở nên thẩm mỹ hơn và khả thi hơn về mặt chức năng.
- Giải thích về mục tiêu cần đạt được .
- Thảo luận về tất cả các phương thức xâm lấn và không xâm lấn hiện có.
- Những bệnh nhân mắc bệnh tâm thần tiềm ẩn, những người đổ lỗi cho sự dị dạng của họ gây ra những khó khăn về tâm lý, những người sắp kết hôn, những người tham gia vào các vụ kiện tụng liên quan đến vết sẹo của họ, là những bệnh nhân cần cân nhắc phẫu thuật.
1.2 Định nghĩa phẫu thuật điều chỉnh sẹo
Phẫu thuật điều chỉnh sẹo đề cập đến các loại thủ thuật khác nhau được thực hiện để loại bỏ một phần mô sẹo hoặc để làm cho (các) vết sẹo ít được chú ý hơn. Việc lựa chọn thủ thuật được thực hiện phụ thuộc vào loại sẹo; nguyên nhân, vị trí và kích thước của nó; và các đặc điểm của da bệnh nhân.
Kỹ thuật sửa sẹo
Có nhiều kỹ thuật khác nhau để cải thiện sự xuất hiện của sẹo, bao gồm các kỹ thuật xâm lấn và không xâm lấn (Bảng 10.1). Chương này chỉ đề cập đến các kỹ thuật chỉnh sửa sẹo phẫu thuật / xâm lấn.
1.3 Các nguyên tắc chung của phẫu thuật sẹo
Thời gian điều chỉnh sẹo: Do quá trình tái tạo collagen liên tục, nên mất khoảng 12-18 tháng để vết sẹo trưởng thành và có độ bền đàn hồi bằng 70-80% vùng da không bị thương.
Sẹo chưa trưởng thành dễ bị phì đại và cho kết quả kém sau khi chỉnh sửa sẹo. Tuy nhiên, nếu cần can thiệp sớm, tốt hơn là chỉ nên thực hiện sau 8-12 tuần ở người lớn và 6 tháng ở trẻ nhỏ hơn 7 tuổi.
| Không xâm lấn | Xâm lấn |
|---|---|
|
|
Phân tích sẹo: Những vết sẹo thường được lấy đi để sửa lại là những vết sẹo:
- Chiều rộng (1-2mm)
- Chiều dài >2cm
- Vuông góc với RSTL
- Vượt qua một đơn vị thẩm mỹ của khuôn mặt
- Có màng
- Phì đại
- Liên quan, nhưng không nằm trong vị trí quan trọng
- Các vết sẹo làm ảnh hưởng đến chức năng
- Sẹo pin cushion
- Gây biến dạng các đặc điểm trên khuôn mặt
- Kém phù hợp với mô xung quanh (màu sắc, độ sâu).
Các vết sẹo nên được phân tích liên quan đến các khía cạnh sau:
- Vị trí giải phẫu của nó
- Vị trí gần các cấu trúc quan trọng
- Hướng đối với RSTL tại chỗ và các đơn vị thẩm mỹ
- Chiều dài, chiều rộng và hình dạng
- Đường viền (nhô cao, lõm xuống, teo, phì đại hoặc sẹo lồi.
- Màu sắc (giảm / tăng sắc tố)
- Tổng số sẹo.
Kiểm tra các mô xung quanh bao gồm
- Đánh dấu tại chỗ
- Căng da các mô xung quanh
- Hình dạng góc mắt, miệng, viền môi
- Kiểm tra các tổn thương chức năng như mọc răng, co kéo lòng bàn tay
- Kết cấu da, sắc tố da, sự lỏng lẻo, các thành phần phụ.
1.4 Những kỹ thuật chung để chỉnh sửa vết sẹo
Gây tê
Thực hiện dưới gây tê tại chỗ. Lignocaine với adrenaline được ưu tiên để cầm máu tốt hơn. Sử dụng gây tê tumescent làm giảm chảy máu trong phẫu thuật.
Vết mổ
Các vết rạch có thể ít bị phát hiện hơn bằng cách đặt chúng ở đường giao nhau của các tiểu đơn vị thẩm mỹ trên khuôn mặt. Những chỗ nối này là những đường có sự thay đổi đường nét trên khuôn mặt hoặc tại nơi da không có lông giao với vùng da có lông. Các bóng đổ từ những thay đổi trong đường viền có xu hướng che giấu vết sẹo tốt. Các đường rạch ẩn giúp ngụy trang thẩm mỹ tốt hơn như sau:
Ẩn vết mổ:
- Che dấu vết rạch trong các lỗ tự nhiên: Trong kết mạc, dưới hàm, trong mũi, v.v.
- Che vết rạch trên tóc: Cần lưu ý xu hướng hói trong tương lai khi lập kế hoạch rạch trên da đầu
- Ẩn sau các cấu trúc giải phẫu: Ví dụ sau tai, dưới cằm.
- Ẩn trong đường giao nhau của các tiểu đơn vị thẩm mỹ: Đường viền bóng mờ ngụy trang vết sẹo.
- Ẩn trong các đường căng da thư giãn (RSTLs).
Da được kéo căng và ổn định bằng ngón cái và ngón trỏ của bàn tay trái. Vết rạch vuông góc với bề mặt da. Ở những vùng có lông, vết rạch sẽ được thực hiện dọc theo hướng của nang lông để ngăn ngừa sự cắt ngang và rụng lông vĩnh viễn quanh sẹo. Một đường duy nhất của lưỡi dao là lý tưởng để ngăn chặn chồng
Shilpa K, Biju Vasudevan219e-bacsy.commép vết thương. Đường cong và góc được đánh dấu phải được tuân thủ nghiêm ngặt trong khi cắt để tránh tạo đường gấp khúc và các đường chéo nhau.
Xử lý mô
Các mô phải được xử lý nhẹ nhàng với các thao tác tối thiểu trong quá trình phẫu thuật. Kẹp có mấu và forcep chấn thương nên tránh. Kẹp có răng mảnh hoặc móc da được ưu tiên hơn. Giữ ẩm tốt cho rìa vết thương bằng cách sử dụng gạc ẩm trong quá trình phẫu thuật để thúc đẩy quá trình lành vết thương và ngăn ngừa sẹo phát triển quá mức.
Cắt bỏ
Sau khi hoàn thành vết rạch, mô hoặc đáy sẹo sẽ được cắt ở độ sâu mong muốn. Cần chú ý đế có độ dày đồng đều. Nếu có sự cắt bỏ mô thừa ở trung tâm, nó sẽ dẫn đến hình thành dog ear giả.
Phá hủy
Đây là một kỹ thuật tách lớp biểu bì và hạ bì khỏi lớp mỡ và cân dưới da bên dưới. Điều này giúp giảm lực căng ở mép vết thương. Phá khoảng 1,5-2cm chiều rộng sẽ là đủ.
Loại bỏ không gian chết
Cần tránh không gian chết để ngăn hình thành khối máu tụ. Điều này có thể đạt được bằng cách đóng nhiều lớp.
Đóng vết thương thành nhiều lớp
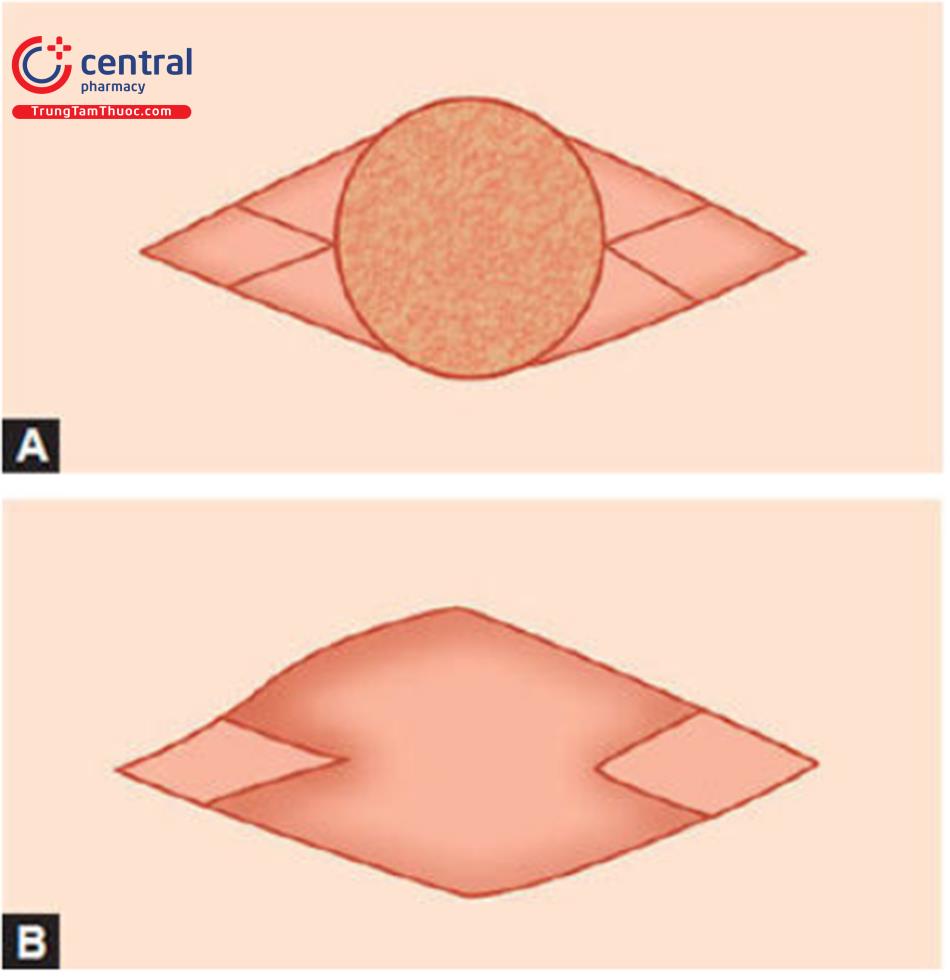
Việc khâu chặt lớp bì sâu bằng các nút thắt làm tăng độ bền của quá trình phục hồi vết thương. Theo truyền thống, khâu dưới da kết hợp một vết thương nhỏ của lớp hạ bì với một vòng chỉ tự tiêu, lặp đi lặp lại nhiều lần dọc theo mép vết thương. Một sửa đổi của kỹ thuật này là khâu dưới da từ 8 đến 10mm trở lại mỗi bên như trong Hình 10.1 A và B.
Ưu điểm của kỹ thuật cải tiến này là
- Đạt được mức độ lộn ra lớn hơn
- Không ảnh hưởng đến mép vết thương vì khâu từ mép
- Yêu cầu ít mũi khâu hơn vì mỗi mũi chỉ giữ được một khoảng lớn hơn
- Chữa lành vết thương tốt hơn
Loại khâu nhiều lớp này giải phóng sức căng từ các vết khâu bề mặt bị gián đoạn và cho phép cắt chỉ sớm
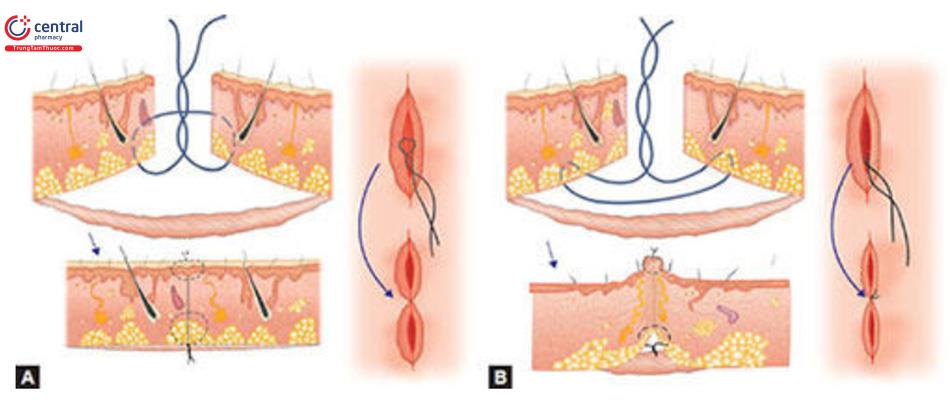
Giảm căng mép vết thương
Vết thương mau lành với ít sẹo hơn khi độ căng ở mức tối thiểu. Ngoài ra, có thể sử dụng chỉ khâu mịn hơn, dẫn đến chấn thương mép vết thương và hình thành sẹo ít hơn. Điều này đặc biệt nên khi vai trò duy nhất của nó là căn chỉnh chính xác các mép da khi các mép đã gần đúng. Việc rạch và khâu dưới da đúng cách làm giảm sức căng của mép vết thương.
Dụng cụ khâu
Khỉ khâu càng nhỏ hơn vết sẹo càng đẹp. Tốt nhất là sử dụng chỉ khâu nhỏ nhất có thể dựa trên vị trí, độ dày và độ căng của vết thương. Cỡ 5/0 hoặc 6/0 thích hợp cho mặt và cỡ 4/0 hoặc 3/0 cho thân mình hoặc tay chân. Để sửa chữa da bị tổn thương, kim tam giác được ưu tiên hơn (hoặc cắt, nếu không có sẵn).
Kỹ thuật khâu
Các kỹ thuật khâu khác nhau được sử dụng trong khâu đóng vết sẹo là các kiểu khâu mũi rời, khâu đệm dọc mũi khâu liên tục có khóa.
- Kỹ thuật khâu mũi rời đơn giản ít gây phù nề vết thương, giảm tưới máu3 và giúp duy trì khả năng tồn tại của mép da vì duy trì khoảng cách của mô bình thường giữa các vết khâu dọc theo mép vết thương. Kỹ thuật khâu này cũng có thể làm mờ mép vết thương.
- Kỹ thuật khâu liên tục có khóa giúp tiết kiệm thời gian vì nó cho phép bác sĩ phẫu thuật đóng vết thương có nhiều mép, chẳng hạn như khâu đóng đường đứt gãy phức tạp (GBLC) hoặc tạo hình vạt chữ W. Khâu chạy được ưu tiên hơn ở mí mắt.
- Không nên kẹp nhiều nút thắt đang chạy xuống dưới để duy trì nguồn cung cấp máu.
- Có thể đóng mép vết thương tốt với kỹ thuật khâu đệm dọc và nó chủ yếu được sử dụng trong các kỹ thuật khâu đóng vết mổ có ít góc cạnh như cắt bỏ fusiform đơn giản.
Nên thực hiện các vết cắt nhỏ trên bề mặt, chỉ bao gồm 25% đến 50% tổng độ dày của da, ngoại trừ trường hợp da rất mỏng. Các đường khâu phải vừa khít, nhưng không quá chặt, để tránh làm căng mô. Các mô phải được xử lý nhẹ nhàng và ít chạm vào nhất có thể để tránh chấn thương mô không cần thiết.
Xử lý mép vết thương
Việc căn chỉnh các mép da một cách thích hợp tạo điều kiện cho việc đóng da chính xác, tạo cơ hội tốt nhất cho một vết sẹo có thể chấp nhận được về mặt thẩm mỹ. Các mép có thể được loại bỏ bằng cách cắt một miếng lớn hơn ở lớp hạ bì sâu hơn trong khi đưa kim theo chiều dọc qua da.
Cầm máu tốt
Cầm máu tốt nhờ tác nhân gây tê tại chỗ với adrenaline, ép nhẹ, đốt điện đơn cực hoặc lưỡng cực.
Băng bó
Sau khi đóng vết thương xong, nên băng vết thương. Băng bó bán cố định được ưa chuộng hơn vì một số lý do. Đầu tiên, chúng duy trì môi trường với nhiệt độ vừa đủ và giữ cho bề mặt vết thương ẩm, do đó tránh được hiện tượng khô bề mặt và hình thành vảy. Chúng cung cấp một hàng rào vật lý chống lại sự phát triển của vi sinh vật đồng thời cho phép trao đổi khí cần thiết để chữa lành vết thương. Ngoài ra, chúng cũng làm giảm thâm nhiễm viêm trong quá trình chữa lành vết thương, rõ ràng là do giảm các yếu tố hoại tử kích thích viêm, do đó giảm thiểu sự tăng sinh nguyên bào sợi và hình thành xơ.
1.5 Các loại chỉnh sửa sẹo
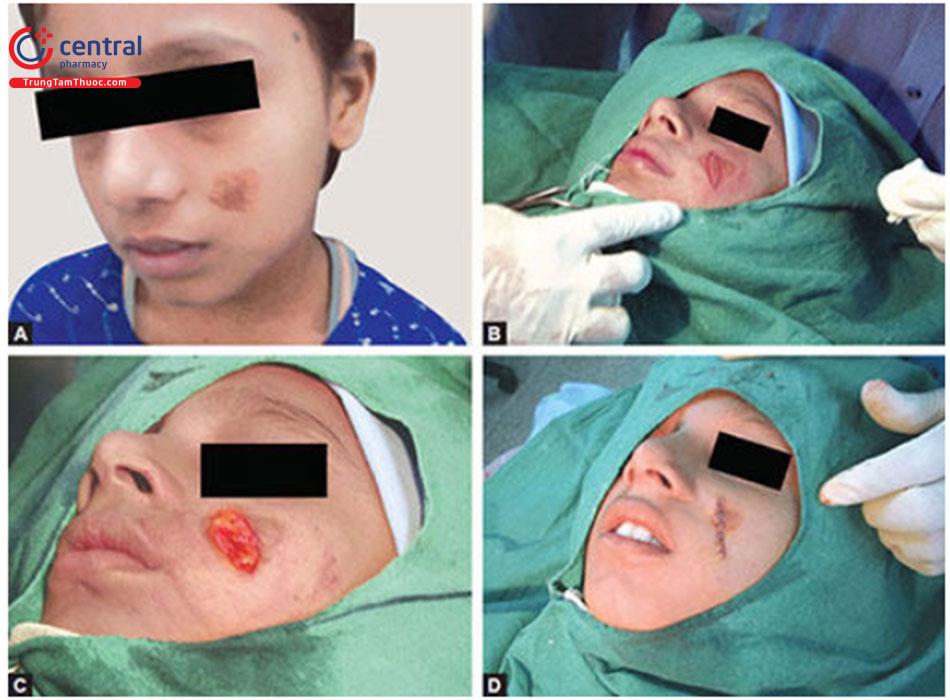
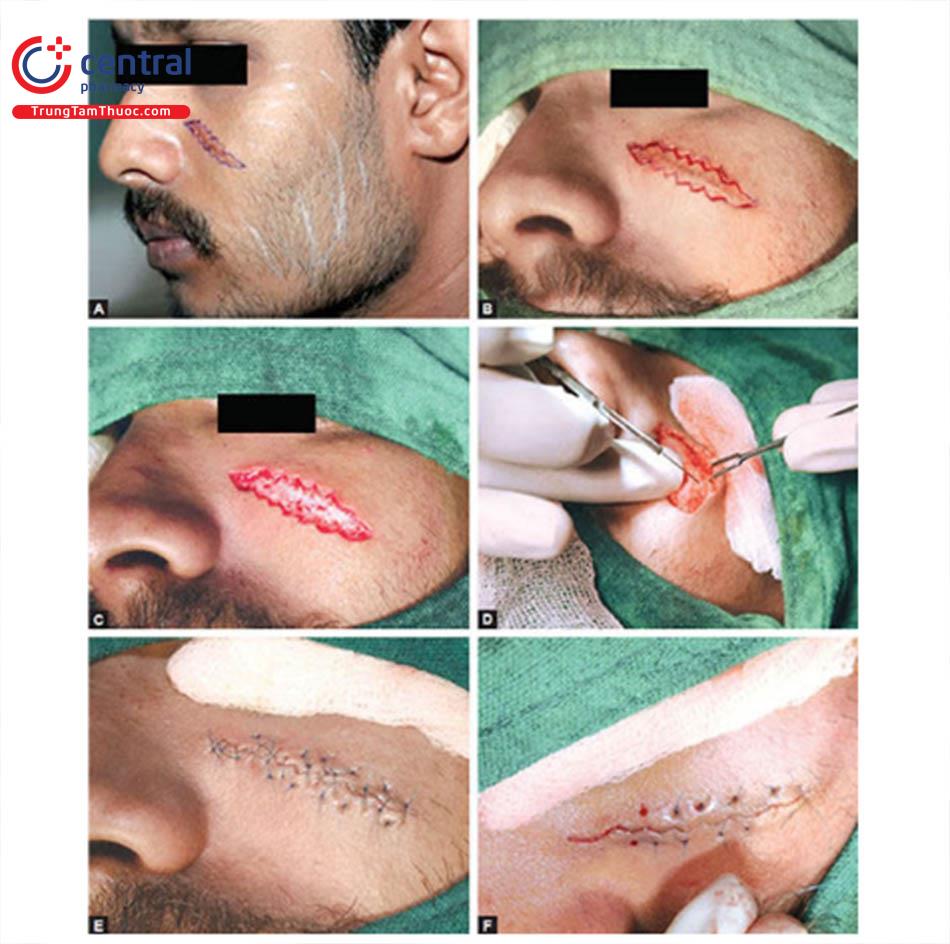
1.5.1 Cắt hình elip
Cắt bỏ đơn giản là kỹ thuật chỉnh sửa sẹo cơ bản nhất.
Chỉ định
Nó hữu ích cho các vết sẹo nhỏ, tròn, hình elip hoặc hình sao:
- Trong đường chân tóc
- Nơi giao nhau của hai vùng thẩm mỹ
- Kỹ thuật này song song với RSTL và tôn trọng các tiểu đơn vị trên khuôn mặt.
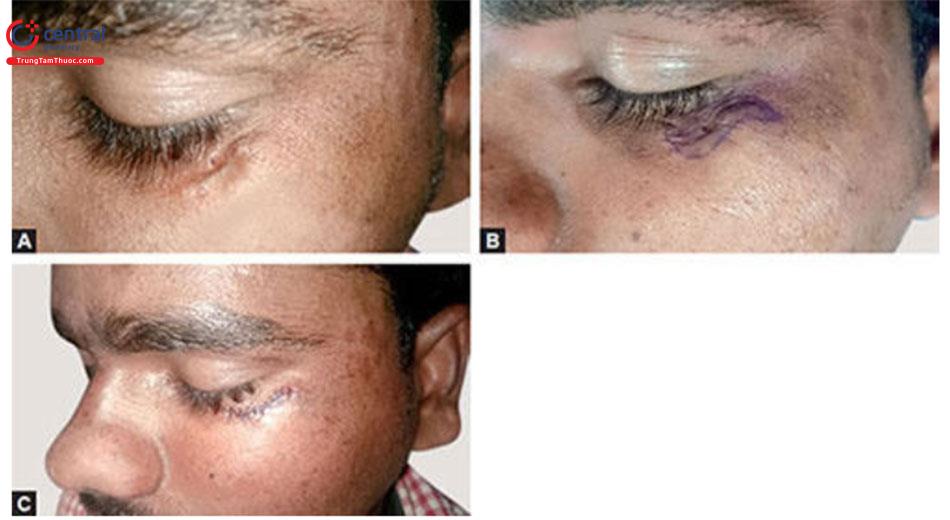
Nguyên tắc / Kỹ thuậtVết sẹo chỉ đơn giản được cắt theo hình thoi, và các mép vết thương không bị biến dạng và đóng lại. Đường cắt và đường đóng không cần phải hoàn toàn thẳng — chúng có thể cong khi cần thiết để phù hợp hơn với RSTL cục bộ (Hình 10.2 A và B)
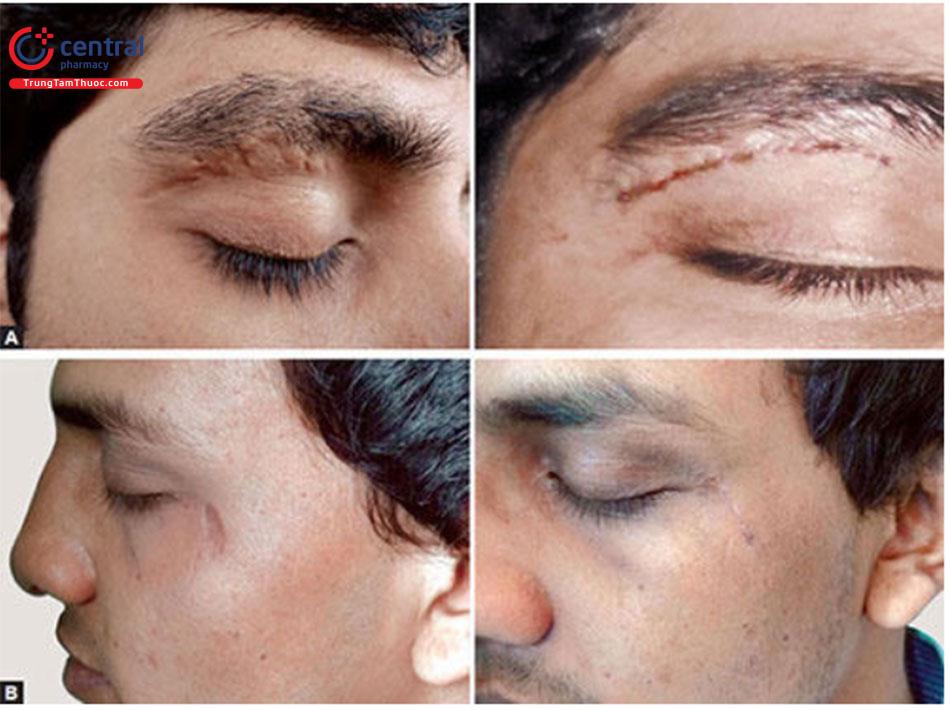
Lời khuyên
- Lý tưởng nhất là chiều dài của hình elip phải gấp ba lần chiều rộng (Hình 10.3).
- Góc của hình elip phải là 30° tại các đỉnh. Hình dạng này cho phép đóng da lại với độ dư thừa tối thiểu ở các chóp và ngăn chặn sự hình thành “dog ear” dẫn đến một vết sẹo thằng khác.
- Cắt bỏ sẹo ngoài rìa được thực hiện để lấy mô bình thường ở mép vết thương (không giống như cắt nối tiếp ở vùng rìa của nó.
- Tạo hình chữ M có thể được thực hiện ở các mép bên để ngăn sẹo kéo dài.Sự thay đổi hình chữ S của cắt bỏ hình elip được thể hiện trong Hình 10.4 A đến C.
1.5.2 Cắt bỏ nối tiếp
Kỹ thuật này được sử dụng khi kích thước, vị trí và độ đàn hồi của sẹo và vùng da xung quanh ngăn cản việc cắt bỏ hoàn toàn và khép kín hoặc khi việc đóng lại dẫn đến biến dạng các cấu trúc lân cận.
Chỉ định
Những vết sẹo lớn trong đó sự lỏng lẻo của mô xung quanh không đủ cho một lần cắt bỏ.
Nguyên tắc / Kỹ thuật
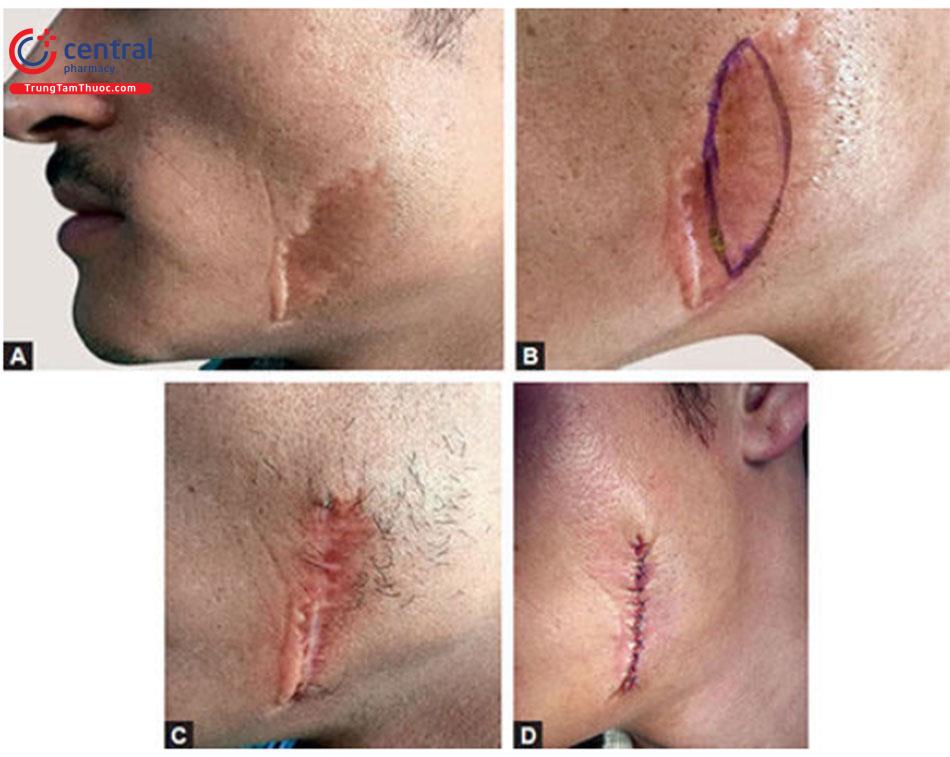
Bằng cách sử dụng các phương pháp cắt bỏ thông thường đơn giản nêu trên sẹo được cắt bỏ một phần (bên trong) và vùng da lân cận cùng với mô sẹo còn lại được nâng cao bằng cách phá hủy vừa đủ. Trong lần tiếp theo sẹo được cắt bỏ hoàn toàn (cắt bỏ thêm rìa) (Hình 10.5 và 10.6)
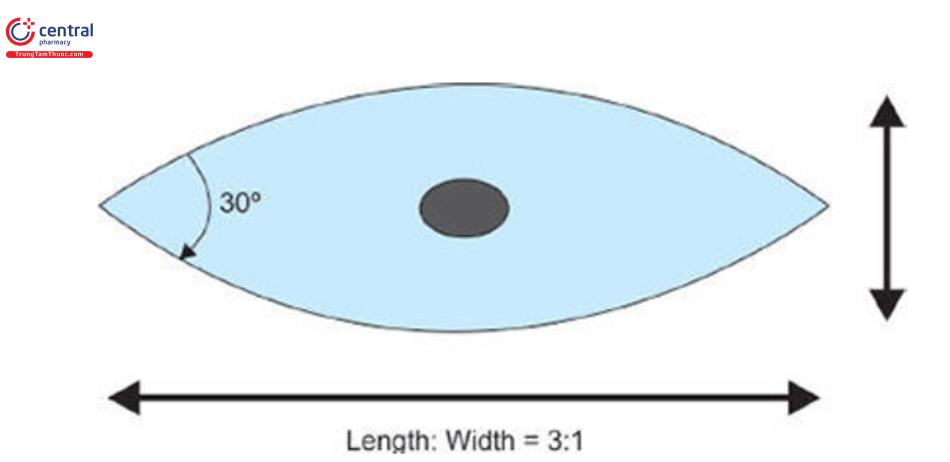
( chiều dài : chiều rộng =3:1)
Lời khuyên
- Có thể di chuyển sẹo đến vị trí giải phẫu tốt hơn
- Sẹo có thể di chuyển bằng cách cắt nối tiếp đến chân tóc
- Định hướng lại vết sẹo dọc theo RSTL
- Nếu vết sẹo rất rộng, cần nhiều hơn hai thủ thuật thì tốt hơn nên xem xét kỹ thuật mở rộng mô như một công cụ thay thế để giảm nhiều vết cắt.
1.5.3 Z-Plasty
Z-Plasty là một kỹ thuật chỉnh sửa sẹo quan trọng được sử dụng để cải thiện hình thức thẩm mỹ và chức năng của sẹo. Z- plasties có thể có chức năng khi nó được sử dụng để làm dài và giảm căng các vết sẹo như các sẹo co cứng nhiều do mụn trứng cá hoặc mỹ phẩm. Nó được sử dụng để thiết kế lại các vết sẹo, làm cho chúng ít bị chú ý hơn như các vết sẹo lâu năm RSTL. Chúng có thể đơn lẻ hoặc nhiều sẹo tùy thuộc vào độ dài của sẹo.
Chỉ định
- Sẹo vượt qua các đường căng da thư giãn
- Sẹo liền kề với các đơn vị thẩm mỹ, chẳng hạn như góc mắt trong hoặc góc miệng
- Vết sẹo co cứng nghiêm trọng, ví dụ: sẹo bỏng
- Sẹo thẳng, vượt qua ranh giới của đơn vị thẩm mỹ khuôn mặt liền kề (ví dụ: đường viền môi)
- Khi các vết sẹo đi qua một bề mặt lõm (ví dụ như vết sẹo ở góc mắt trong)
- Thay đổi chiều dài vết sẹo (ví dụ như sẹo gây co rút môi, mí mắt hoặc cổ)
- Khi cần thay đổi hướng sẹo (ví dụ: định vị lại vết sẹo trên nếp gấp mũi)
- Hữu ích để sửa các khuyết tật “trapdoor” hoặc “pin cushion” bằng cách định vị lại các mô bị hỏng
- Chỉnh sửa các vết sẹo có màng.
Nguyên tắc
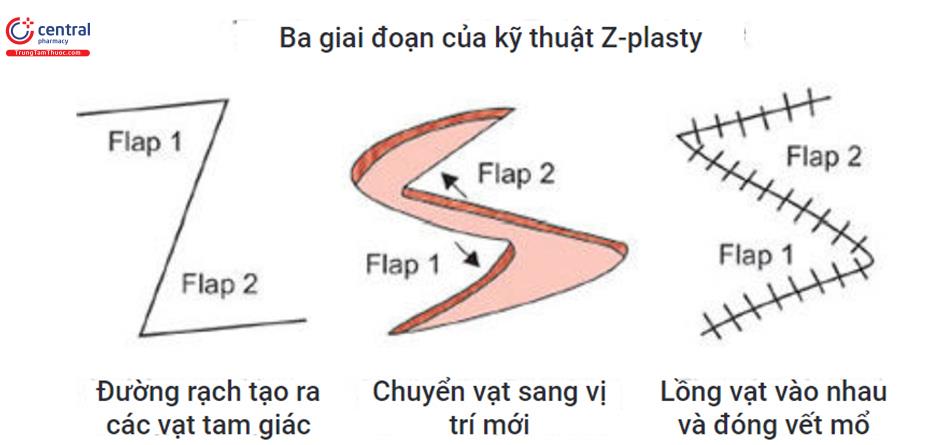
Kỹ thuật này phân tán sức căng bằng cách chuyển các vạt da hình tam giác, thay đổi hướng của một vết sẹo bất thường để nằm trong RSTLs.8 Phần giữa của vết rạch hình chữ Z được đặt dọc theo chỗ căng nhiều nhất, sau đó hai hoặc nhiều vạt da hình tam giác được tạo ra ở hai bên của hai đầu của phần trung tâm và sau đó chuyển vị (Hình 10.7).
Hai thành phần quyết định kết quả và sự mở rộng trong Z-Plasty là độ dài của đường trung tâm của ‘Z’, được gọi là đường chéo chung và góc của nó với hai nhánh ở các cạnh của nó (Hình 10.8 A và B). Trong sửa sẹo, vết sẹo ban đầu được sử dụng làm đường chéo chung và hai nhánh cùng chiều dài với đường trung tâm được mở rộng theo các hướng ngược nhau. Một góc 60° được tạo thành giữa các cánh tay và đường chéo chung. Góc xác định mức độ kéo dài của mô, góc càng lớn thì độ chiều dài càng tăng nhiều (Bảng 10.2).
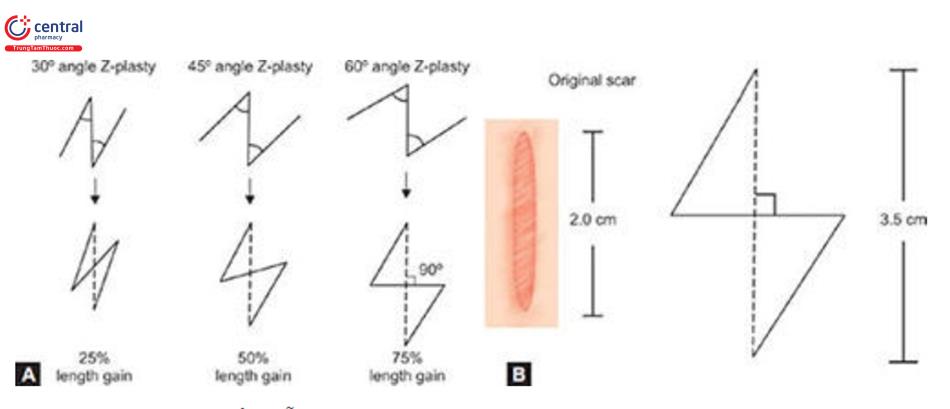
| Góc giữa đoạn trung tâm và hai vạt ở 2 đầu | Phần trăm mở rộng | Góc thay đổi của 2 vạt ở đầu |
|---|---|---|
| 30° | 25% | 45° |
| 45° | 50% | 60° |
| 60° | 75% | 90° |
| 75° | 100% | _ |
| 90° | 125% | _ |
Kỹ thuật
Khi thực hiện Z-Plasty, vết sẹo ban đầu là phần chi chung của chữ ‘Z’ được cắt bỏ và một vết rạch được tạo dọc theo hai nhánh có đường viền. Vết thương được phá hủy rộng rãi đến lớp mỡ dưới da để làm lành sẹo. Sau đó, hướng của đường chéo chung được thay đổi thành ‘đường chéo ngang’ (vết sẹo mới vuông góc với vết sẹo ban đầu) bằng cách đồng thời nâng các vạt hình tam giác có kích thước bằng nhau và chuyển vị trí chúng (Hình 10.9 A sang D).
Lời khuyên
- Chiều dài và góc của hai nhánh phải bằng nhau để tránh bị gập lại.
- Góc phải nằm trong khoảng từ 45° đến 60°. Góc quá nhỏ (>30°) có thể dẫn đến hoại tử và nếu góc lớn hơn, sẹo để lại sẽ kéo dài hơn.
- Cần duy trì độ dày thích hợp của vạt. Một vạt quá dày sẽ hạn chế mức độ xoay và quá mỏng có thể bị co lại và kết quả có thể không đạt yêu cầu. Một mặt phẳng lý tưởng là giữa đám rối mao mạch dưới da và mô mỡ dưới da.
- Các góc lớn hơn 60° có thể được chia thành nhiều nhánh
- Các vết sẹo dài có thể xảy ra với một loạt các vạt chữ Z (Hình 10.10 và 10.11).
Các hình thái khác của Z Plasty
- Z-plasties đối lập kép.
- Skew Z-Plasty.
- Một nửa Z-Plasty.
- Bốn vạt Z-Plasty (vạt Limberg ).
- Planimetric Z-Plasty.
- S-Plasty.
- Vạt da Jumping man.W Plasty .
Chỉ định
Đối với vết sẹo thẳng có kích thước lớn hơn 2cm nằm ở góc >35° so với RSTL.
Sẹo ngắn xuất hiện trên những vùng tương đối khó lành như trán và má.
Hữu ích trong các vết sẹo cong.
Đóng da vùng trước trán (sau khi nâng trán hoặc cung mày).
Đóng trên các bề mặt cong như viền dưới của hàm dưới.
Nguyên tắc
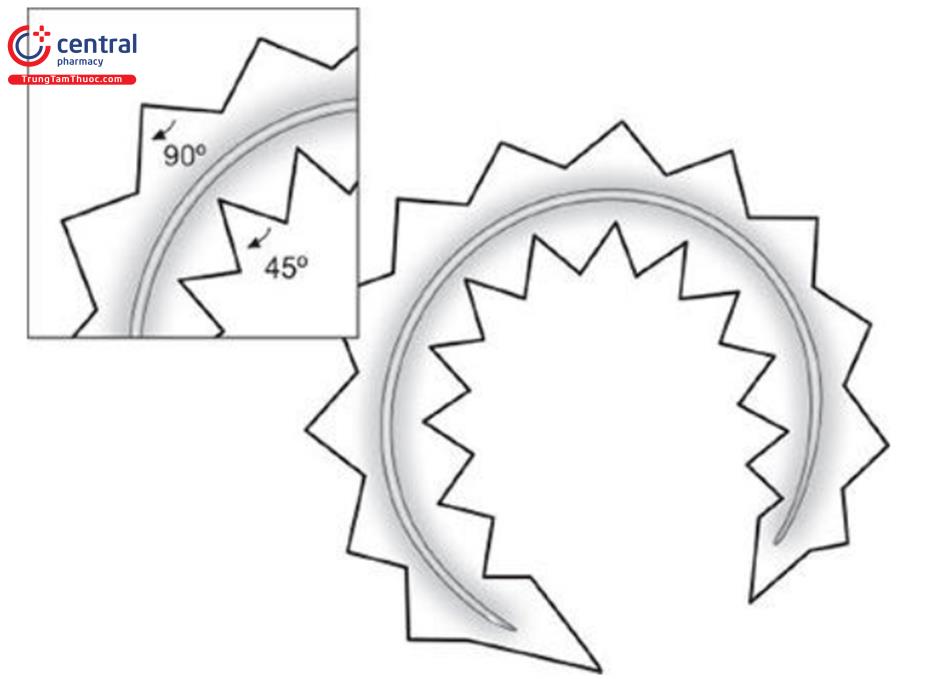
Mắt luôn luôn hướng về các đường thẳng. Các vết sẹo thẳng có nhiều khả năng gây co rút hơn. Nguyên tắc đằng sau W-Plasty là khả năng biểu hiện của một đường đứt quãng, không đều sẽ ít hơn do phản xạ ánh sáng không đáng kể và mắt khó phát hiện hơn so với một vết sẹo thẳng. một vết sẹo thẳng thành một mô hình đàn accordion, có độ đàn hồi cao hơn nhiều và cho phép da chuyển động nhiều hơn trong quá trình co lại, do đó góp phần vào biểu hiện trên khuôn mặt.
Trong W-Plasty, một loạt các hình tam giác liên tiếp được tạo ra ở một bên của vết sẹo với hình ảnh phản chiếu của nó ở phía bên kia. Sau khi cắt bỏ những vết sẹo dọc theo những đường này và phá vỡ nó, việc tính toán lại được thực hiện bằng cách xen kẽ các hình tam giác để tạo thành một đường ngoằn ngoèo (Hình 10.12 đến 10.14).
Lời khuyên
- Dùng lưỡi dao số 11.
- Cố gắng đặt các đoạn trong RSTLs.
- Các đỉnh của tam giác được đặt cách nhau 5-6mm và cách đường sẹo 3-7mm. Khoảng cách nhỏ hơn 3mm là quá nhỏ để sẹo không tạo thành một đường thẳng và khoảng cách lớn hơn 7mm sẽ tạo ra một vết sẹo có thể nhìn thấy rõ ràng.
- Có thể khâu mũi rời.
- Các nhánh của mỗi hình tam giác phải dài từ 3-5mm vì chiều dài <3mm sẽ không phá vỡ đủ sẹo và >5mm sẽ khiến nó dễ thấy hơn.
- Lý tưởng nhất là một nhánh của tam giác phải song song với các RSTL
- Góc của đỉnh tam giác thường là góc từ 60° đến 90° và phải được xác định theo góc tạo thành sẹo bằng RSTLs.
- Để tránh hình thành “dog ear” hoặc “biến dạng hình nón đứng”, góc ở các đầu của nếp gấp W phải <30°.
- Để ngăn mở rộng vết mổ, có thể tiến hành tạo hình chữ M ở cuối vết mổ.
- Đối với sẹo cong, khi cắt các vạt trên sẹo cong, làm cho các vạt ở bên ngoài đường cong rộng hơn và ít góc cạnh hơn để giữ cho số lượng vạt ở mỗi bên bằng nhau (Hình 10.15).
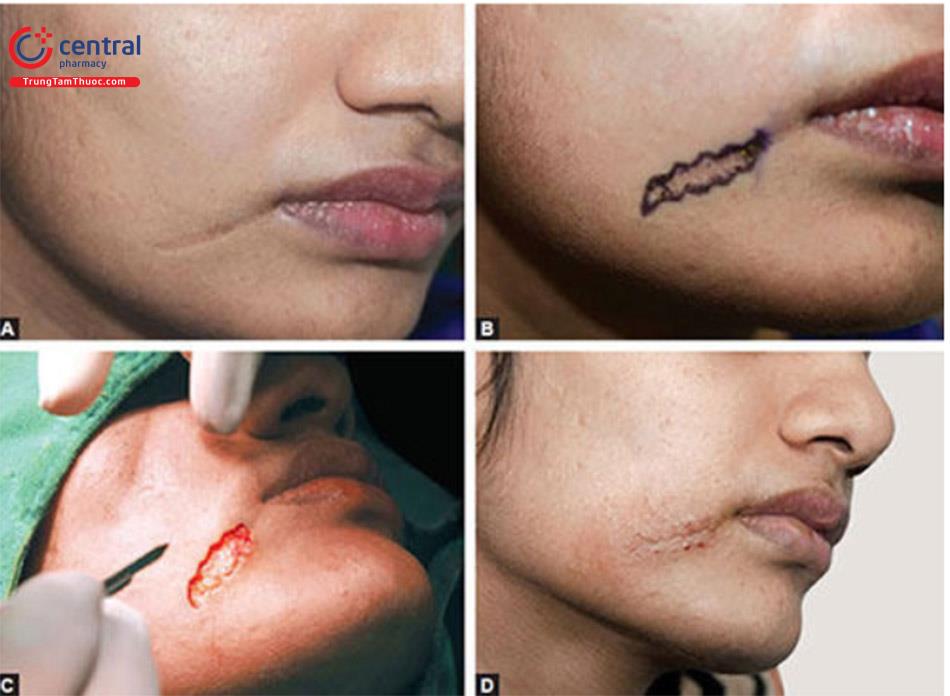
1.5.4 M- Plasty
Đây là một kỹ thuật hữu ích để bảo tồn mô khỏe mạnh, đặc biệt là gần các lỗ tự nhiên, do đó làm giảm nguy cơ biến dạng mô thứ cấp.
Nguyên tắc
Trong M-Plasty, có một sửa đổi của cắt bỏ hình thoi đơn giản, trong đó thay vì một, hai góc 30° riêng biệt được tạo ra ở các cạnh. Điều này bảo tồn các mô lành xung quanh khoảng 50% đồng thời giảm chiều dài đường khâu. Nó cũng ngăn ngừa sự hình thành tai “dog ear”, có thể do cố gắng bịt các khuyết tật tròn lại; bởi vì hành động này nén mô tại các điểm góc cạnh và ép nó lên trên và ra ngoài dẫn đến tạo thành hình nón đứng (Hình 10.16).
Kỹ thuật
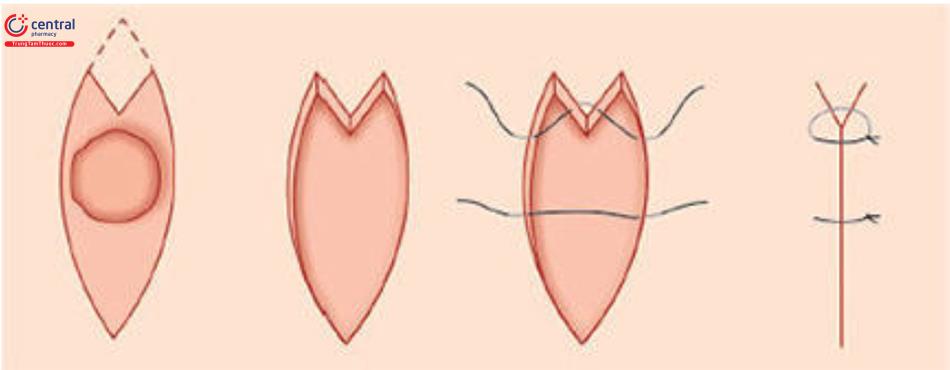
Để tạo hình chữ M, điểm giữa của đoạn thẳng nối với đầu của đoạn thẳng trung tâm và đỉnh bên được đánh dấu. Phần gần tạo thành một cạnh của tam giác. Cạnh thứ hai được vẽ từ điểm giữa này đến cạnh xa nhất của vết sẹo ở cả hai bên, do đó tạo ra hai hình tam giác mỗi hình 30° (Hình 10.17 A và B). Điểm xa nhất ở mép vết thương được tiến vào trung tâm của vết thương như trong một động tác tiến lên V-Y, do đó chiều dài tổng thể của vết thương được rút ngắn, (Hình 10.18 A và B).
Chỉ định
Khi góc tạo ở đoạn xa mép vết thương lớn hơn 30°.
Khi cần bảo tồn các mô khỏe mạnh xung quanh.
Để giảm sự hình thành “dog ear”.
Vết sẹo tồn tại lâu do kích thước lớn.
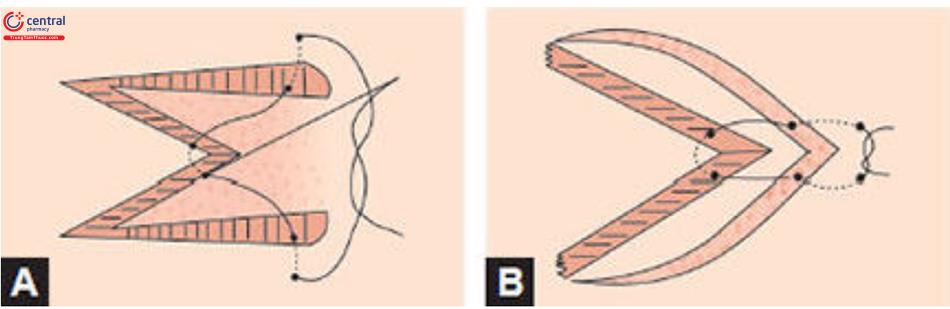
1.5.5 Đóng đường đứt gãy hình học (GBLC)
Trong khi W-Plasty là một kỹ thuật thường dùng để chỉnh sửa sẹo không đều, thì việc đóng đường đứt gãy hình học (GBLC) là một kỹ thuật giúp ngụy trang tối đa những vết sẹo dài hơn, nhiều hơn so với W-Plasty. Trong GBLC, các vạt hình tam giác của nếp gấp W được thay thế bằng một loạt các hình dạng hình học không đều được sắp xếp ngẫu nhiên. Một cấu hình không đều đặn không đều làm cho vết sẹo ít nhìn thấy hơn so với nếp gấp chữ W thông thường. Giống như W- Plasty, GBLC cũng không làm sẹo kéo dài.
Chỉ định
Vết sẹo tương đối dài >4cm nằm ở góc >45° so với RSTL.
Các vết sẹo có bề mặt lồi hoặc lõm.
Nguyên tắc
Hình dạng bất thường không đều của đường rạch GBLC khó dự đoán hơn so với đường rạch W-Plasty thường xuyên không đều do sự xoắn và quay ngẫu nhiên của nó khiến mắt khó nhận ra. Tuy nhiên, nó tốn nhiều thời gian và kỹ thuật khó hơn so với W-Plasty.
Kỹ thuật
Các đường viền của vết sẹo được đánh dấu bằng bút . Một đường chấm được vẽ ở khoảng cách 3-6mm từ rìa sẹo. Sau đó, trên một mặt của vết sẹo được cắt bỏ, phác thảo một loạt các thiết kế hình học ngẫu nhiên như hình bán nguyệt, hình vuông, hình chữ nhật và hình tam giác trong đường chấm. Hình ảnh phản chiếu của mô này được tạo ra ở mặt khác, tạo ra một chuỗi các cánh được lồng vào nhau (Hình 10.19). Sau khi cắt bỏ các vết sẹo dọc theo những đường này và phá hủy nó, các mép vết thương được làm gần đúng bằng cách xen kẽ các vạt có hình dạng hình học khác nhau ở mỗi bên để tạo thành một đường đóng không đều.
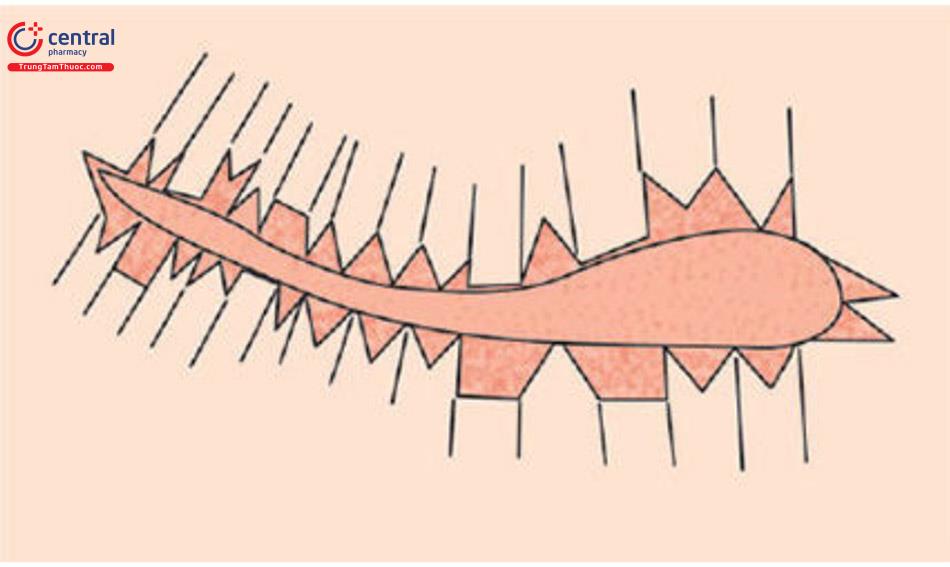
Lời khuyên
GBLC khó khăn hơn về mặt kỹ thuật. Nó cần được lên kế hoạch tỉ mỉ và thực hiện.
Các vết rạch được tạo vuông góc với bề mặt da bằng lưỡi dao mổ số 11 vì nó đảm bảo sự xen kẽ hình dạng hình học chính xác.
Như trong W-Plasty, chiều dài của đoạn bất kỳ phải là 3-6mm vì các vết sẹo dài hơn 6mm trở nên dễ bị chú ý và tất cả các góc kết hợp phải được duy trì ở 90° hoặc nhỏ hơn.
Tránh các vết rạch cong càng nhiều càng tốt để giảm sự hình thành các dị dạng trapdoor.
Một kỹ thuật dễ dàng để xây dựng mảng hình học này là đầu tiên tạo ra các đường vuông góc tương ứng trên mỗi bên của vết thương. Với những đường thẳng này, các hình dạng hình học khác nhau được tạo ra theo cách mà các hình tương ứng ở hai bên liên kết với nhau trong lần đóng cuối cùng.• Nếu sẹo là đường cong, kích thước của các mặt lõm nhỏ hơn so với mặt lồi. Ví dụ, hình tam giác bên ngoài ở mặt lồi phải lớn hơn cả chiều dài cạnh và góc so với đường cong bên trong của chúng ở mặt lõm.
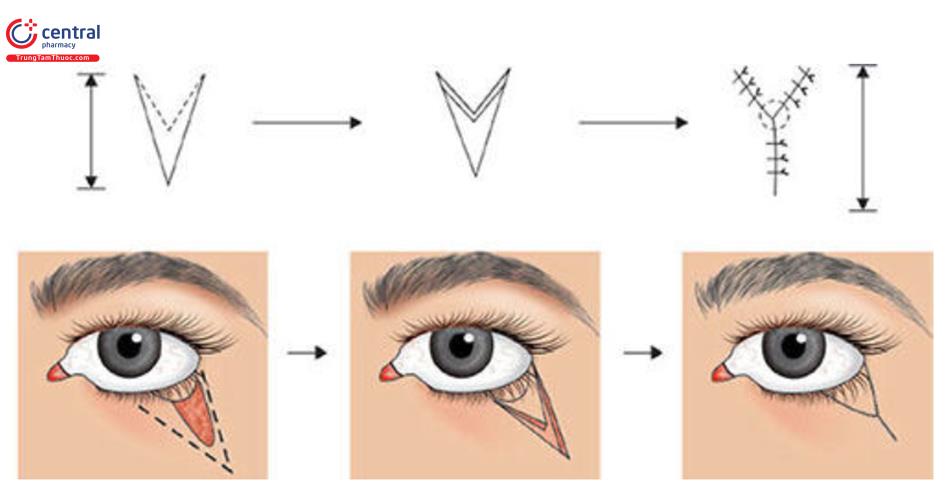
1.5.6 V-Y Plasty
Kỹ thuật này được sử dụng trên các khu vực xung quanh hoặc rìa tự do như mí mắt và để loại bỏ các vết khía nhỏ ở vùng quanh miệng hoặc mũi. Nó cung cấp bổ sung mô cho một khu vực bị thiếu hụt. Hiệu ứng kéo dài vết sẹo tương tự như của Z-Plasty, ngoại trừ da bổ sung được đưa lên thay vì chuyển vị. Do đó, có lợi cho việc điều chỉnh các vết thương đã co lại quanh mắt hoặc miệng (Hình 10.20).
Kỹ thuật
• Một vết rạch hình chữ “V” được thực hiện trên da xung quanh vết sẹo.
• Da ở hai bên của chữ “V” không bị phá hủy, nâng cao và đóng lại thành chữ “Y”.
• Vạt được đóng bằng chỉ khâu ba mũi để tránh hoại tử môi.
Lời khuyên
Độ dài của sẹo phụ thuộc vào kích thước của chữ V.
Y-V Plasty
Đường rạch Y-V được thực hiện theo hình chữ Y, đầu của vạt hình tam giác được nâng cao. Biến thể này của vạt V-Y được sử dụng để di chuyển răng cưa sang bên khi một số khiếm khuyết đã kéo răng cưa về phía đường giữa (Hình 10.21).

Phần kết luận
Các kỹ thuật điều chỉnh sẹo cải thiện chức năng của sẹo, nâng cao thẩm mỹ hoặc cả hai. Không có phương pháp duy nhất nào là lý tưởng cho mọi bệnh nhân hoặc mọi loại sẹo. Cần lựa chọn cẩn thận từng loại và chúng có thể được sử dụng kết hợp với nhau hoặc với các liệu pháp bổ trợ để có kết quả tối ưu. Một bác sĩ da liễu nên thông thạo rất nhiều lựa chọn có sẵn
2 Điều trị sẹo lồi và sẹo phì đại
Sẹo lồi là sẹo tăng sinh sợi xảy ra do sự mất cân bằng giữa sự suy thoái chất nền và tổng hợp collagen, dẫn đến tăng tích tụ collagen dọc theo mô vết thương hoặc mô sẹo.
Sẹo lồi khác với sẹo phì đại vì sẹo phì đại không vượt qua đường biên của tổn thương ban đầu và có thể thoái triển một cách tự nhiên.1 Sẹo lồi có bề ngoài khó coi và gây biến dạng chức năng dẫn đến tâm lý xấu cho người bệnh, ngoài ra còn có các triệu chứng ngứa và đau. Do đó, việc điều trị sẹo lồi trở nên rất cần thiết.
Sẹo lồi và sẹo phì đại đáp ứng với các phương thức điều trị giống nhau được thảo luận dưới đây, tuy nhiên, sẹo phì đại tương đối ít biến dạng hơn và dễ điều trị hơn.
Các vị trí xuất hiện sẹo lồi phổ biến hơn những nơi khác bao gồm ngực hoặc vùng mô tăng sinh, vai, mông, vú và loa tai.
Các nguyên tắc quản lý bệnh lý của bệnh nhân
Mặc dù việc điều trị sẹo lồi liên quan đến nhiều phương pháp, nhưng điều quan trọng là phải kết hợp nhiều hình thức điều trị vì không có hình thức điều trị duy nhất nào có thể có hiệu quả nổi trội. Sẹo lồi thường có tỷ lệ tái phát cao và khó để điều trị hoặc loại bỏ hoàn toàn. Tư vấn trước điều trị cho bệnh nhân rằng họ có thể không lấy lại ‘làn da hoàn toàn bình thường như không có sẹo’ là điều tối quan trọng. Bệnh nhân cũng phải hiểu về khả năng tái phát và giải thích điều này sẽ giảm bớt sự phức tạp về mặt y khoa. Tuy nhiên, ở hầu hết các bệnh nhân, đặc biệt là những người có sẹo lồi ở tai, có thể đạt được kết quả thẩm mỹ có thể chấp nhận được khi điều trị kết hợp phẫu thuật và các biện pháp hậu phẫu để ngăn ngừa tái phát.
Nguyên tắc phẫu thuật da liễu điều trị sẹo lồi.
- Tư vấn đầy đủ trước điều trị cho bệnh nhân và sử dụng các phương thức điều trị kết hợp nếu có thể áp dụng để đẩy nhanh phản ứng / ngăn ngừa tái phát
- Trong trường hợp có kế hoạch cắt bỏ sẹo lồi (ví dụ như sẹo lồi ở tai), việc cắt bỏ mô sẹo lồi phải càng hoàn chỉnh càng tốt
- Đóng da — giảm độ căng của vết thương
- Duy trì vô khuẩn và ngăn ngừa nhiễm trùng
- Chủ động sử dụng các biện pháp hậu phẫu để ngăn ngừa tái phát
- Các biện pháp phòng ngừa được thực hiện ở những bệnh nhân có xu hướng sẹo lồi trong khi lựa chọn các thủ thuật tự chọn.Với việc điều trị, nó thực sự có thể làm phẳng đáng kể sẹo lồi, bình thường hóa độ dày của da, cải thiện kết cấu cũng như loại bỏ các triệu chứng đau và ngứa.
Với việc điều trị, thực sự có thể làm phẳng đáng kể sẹo lồi, bình thường hóa độ dày của da, cải thiện kết cấu cũng như loại bỏ các triệu chứng đau và ngứa.
Điều quan trọng là, những bệnh nhân có xu hướng sẹo lồi nên được cảnh báo về bất kỳ lựa chọn điều trị nào trong tương lai và các biện pháp phòng ngừa nên được thực hiện.
2.1 Các phương pháp điều trị sẹo lồi
Các phương thức khác nhau đã được mô tả bao gồm các phương pháp xâm lấn và không xâm lấn và những phương pháp này đã được liệt kê trong Bảng 11.2.
Bảng 11 .2. Phương thức điều trị sẹo lồi.
| Không xâm lấn/ xâm lấn 1 phần | Xâm lấn |
|---|---|
|
|
Quý trình chi tiết quản lý và phát hiện bệnh nhân
Tiêm sẹo ‘. Đây là phương pháp điều trị sẹo lồi đầu tiên.Tiêm cố định Triamcinolone acetonide, 5-fluorouracil (5FU) / bleomycin là một thủ thuật đơn giản tại phòng khám, nhưng chắc chắn giúp cải thiện thẩm mỹ đáng kể nếu được thực hiện một cách có hệ thống với khoảng thời gian đều đặn và đầy đủ.
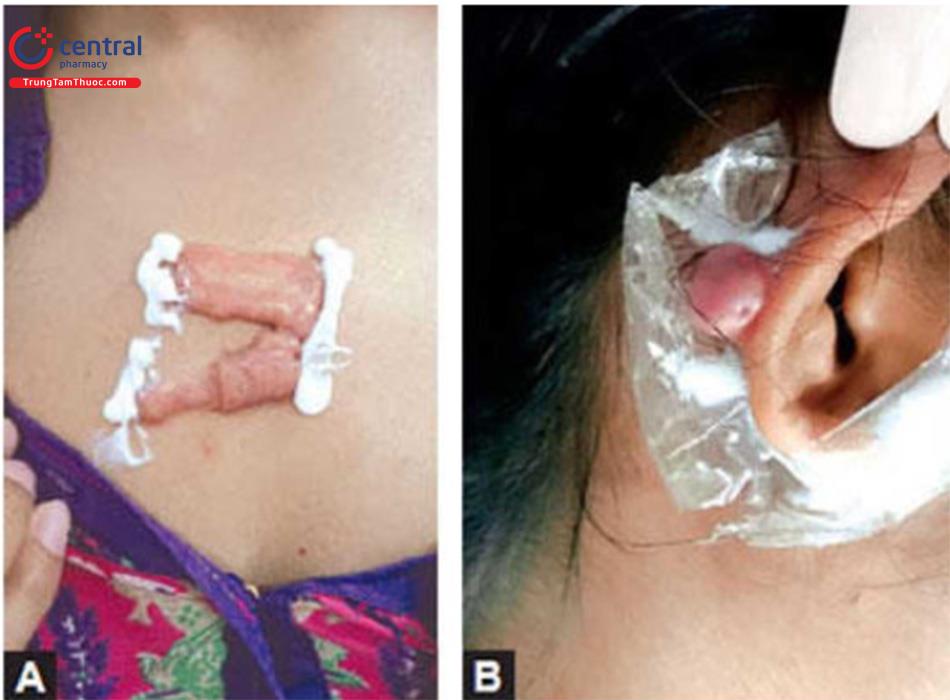
Tiêm cố định triamcinolone acetonide, 5-fluorouracil (5FU) / bleomycin là một thủ thuật đơn giản tại phòng khám, nhưng chắc chắn giúp cải thiện thẩm mỹ đáng kể nếu được thực hiện một cách có hệ thống với khoảng thời gian đều đặn và đầy đủ.
Các bước tiêm
Bước 1: Gây tê cục bộ
Dành nhiều thời gian hơn trong việc gây tê tại chỗ để giảm đáng kể yếu tố đau đớn và thời gian tiêm điều trị cũng giảm, do đó làm tăng mức độ thoải mái của bệnh nhân và bác sĩ lâm sàng. Điều này giúp tăng sự tuân thủ của bệnh nhân trong việc hoàn thành đợt điều trị kéo dài.
Nên gọi cho bệnh nhân trước 90 phút so với giờ làm thủ thuật đã định. Bôi kem EMLA (hỗn hợp gây tê tại chỗ) dưới chỗ ranh giới của tổn thương (Hình 20.1 A và B). Chờ trong 90 phút. Dùng túi chườm đá, máy rung cầm tay / mát xa, cầm tay bệnh nhân giúp giảm đau hơn nữa.
Bước 2: Gây tê thấm tại chỗ Dùng ống tiêm một lần chứa. Lignocaine 2% + Inj. Ropivacaine 0,2% + nước muối thường theo tỷ lệ 2: 1: 1 với một kim nhỏ cỡ 26G có kích thước 0,5 inch (Hình 11.2). Với Ropivacain, tác dụng gây tê kéo dài ít nhất từ 6 đến 8 giờ, do đó không có cảm giác đau sau khi tiêm.
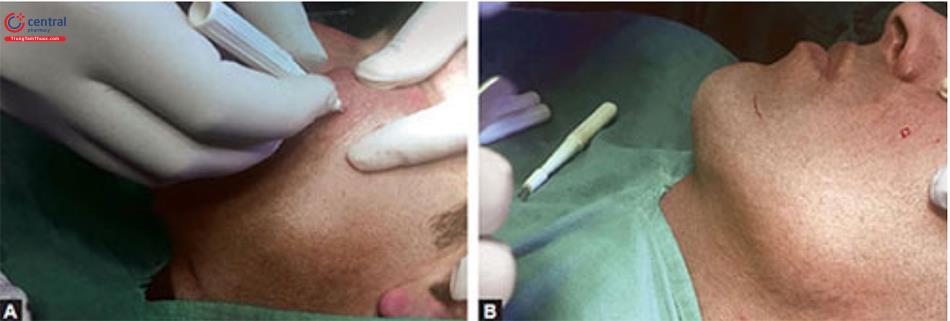
Tiêm xuất hiện một nốt sần . Thay kim và tiêm bằng cách sử dụng một kim dài (25 G * 1% ”) qua nốt sần từ từ (sau khi hút thử, để đảm bảo tránh tiêm vào tĩnh mạch). Toàn bộ khu vực được gây tê vùng (Hình 11.3A đến C). Phong bế thần kinh / tê vùng nên được sử dụng trong khi điều trị các vùng nhạy cảm như trán và tai (Hình 11.4A và B).
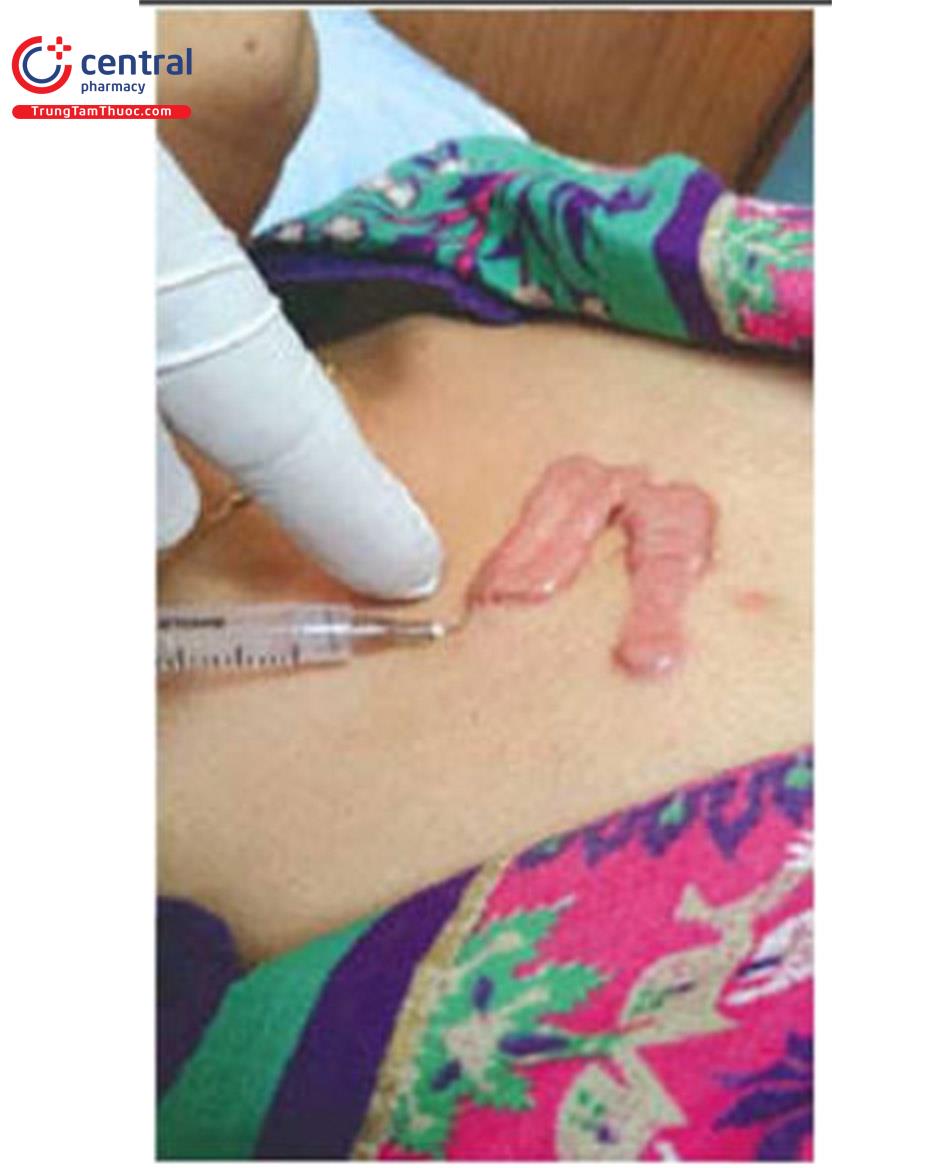
A đến C. Các bước tiêm thuốc tê tại chỗ
.jpg)
A và B. Phong bế thần kinh ở tai.
Bước 3: Đối với sẹo lồi cứng
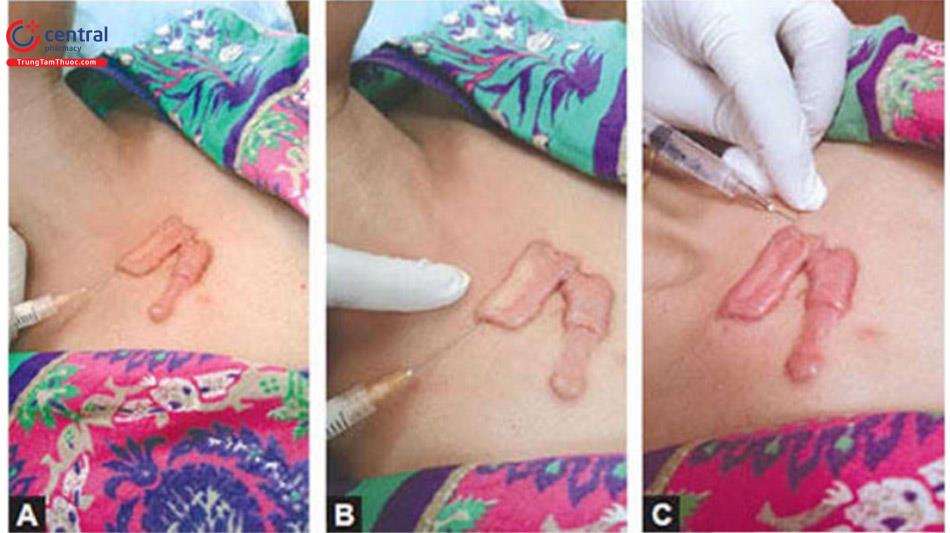
Tiêm Triamcinolone acetonide 40 mg / mL hoặc 10 mg / mL (tùy thuộc vào kích thước và độ dày của sẹo lồi) + Inj. 5 Fluorouracil 50 mg / mL (Tối đa 2 lọ 40 mg hoặc 4 lọ 10 mg với 1 mL 5 FU). Đối với sẹo lồi nhỏ hơn, sử dụng ống tiêm Insulin và 10 mg / mL triamcinolone acetonide. Sử dụng một ống tiêm có khóa luer với một kim dài có lỗ rộng (23 G x VA inch). Ống tiêm có khóa Luer ngăn ngừa tràn / văng trong khi tiêm chống lại sức đề kháng của mô sẹo lồi dày.
Đi vào da bình thường, sau đó đi vào sẹo lồi. Bóp sẹo lồi bằng ngón cái và ngón trỏ của bàn tay bên kia để hạn chế lượng thuốc tiêm vào sẹo lồi. Nếu không, thuốc tiêm sẽ lan sang vùng da bình thường xung quanh, có thể xâm nhập vào hệ bạch huyết. Nó có thể gây teo da, giảm sắc tố hoặc mất sắc tố da, giãn da và nhiễm trùng huyết.
Luôn luôn hút thử trước khi tiêm. Tiêm không được quá nông cũng như không được quá sâu.
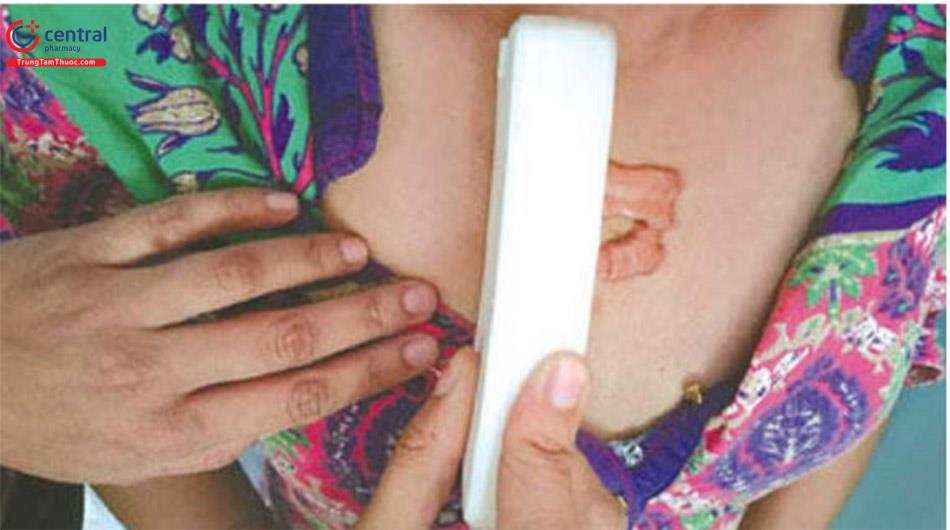
Bước 4: Áp nhẹ bằng gạc vô trùngLặp lại quy trình này sau mỗi 4 - 6 tuần cho đến khi sẹo lồi phẳng hoàn toàn và hòa nhập với vùng da bình thường xung quanh.
Tác dụng phụ:
Nếu tiêm 5-FU (FFU) quá nông, nó có thể dẫn đến loét và hoại tử da. Việc tiêm tràn ra vùng da xung quanh có thể gây teo và giảm sắc tố dọc theo hệ bạch huyết.Sau khi sẹo lồi được làm phẳng hoàn toàn, nên dùng băng keo Silicon ép trong vòng 3 đến 6 tháng để ngăn ngừa tái phát. Kẹp cũng là mong muốn cho sẹo lồi (Hình 11.5).
Miếng dán / miếng gel silicon: Theo đánh giá của Cochrane năm 2006, bằng chứng tác dụng của miếng dán silicone gel trong điều trị sẹo lồi và sẹo phì đại còn hạn chế. Tuy nhiên, nhiều thử nghiệm ngẫu nhiên có đối chứng (RCT) đã cho thấy ảnh hưởng tích cực của tấm gel silicone trong điều trị sẹo phì đại và sẹo lồi. Chúng không chỉ ngăn chặn sự tái phát mà còn thúc đẩy quá trình xâm nhập nhanh hơn. Tấm gel silicon phải được dùng ít nhất từ 2 đến 12 tháng sau khi phẫu thuật / điều trị dứt điểm trong khoảng 12 đến 24 giờ mỗi ngày.
Xạ trị: X-quang bề mặt, liệu pháp chùm tia điện tử và liệu pháp tia cực tím là các phương thức bức xạ khác nhau được sử dụng trong điều trị sẹo lồi, với liệu pháp tia xạ là hiệu quả nhất.3’4 Xạ trị được thực hiện tốt nhất sau khi phẫu thuật cắt bỏ sẹo lồi để ngăn ngừa tái phát và nói rõ trong phần sẹo lồi dưới tai.
Laser nhuộm xung: Với hemoglobin là chất mang màu đích, điều trị bằng laser nhuộm xung giúp phá hủy các mạch bên trong sẹo lồi và những mạch cung cấp cho nó.Hình 11.5. Đánh giá thường xuyên về hiệu quả điều trị.

Kết quả là có tình trạng thiếu oxy mô sau đó là sự kích thích cytokine và sự phân giải collagenolysis. Điều này cuối cùng dẫn đến việc giảm thể tích sẹo lồi.3 Có hoặc không kết hợp steroid trong da, điều trị bằng laser nhuộm xung là một phương thức hữu ích để cải thiện sẹo lồi vừa phải với tác dụng phụ ít và sự tuân thủ tốt của bệnh nhân.5 Laser nhuộm xung hoặc laser QsNdYAG có thể cũng được sử dụng để giảm độ cứng và độ phồng của sẹo lồi.
Phương pháp điều trị bằng áp lực: Phương pháp này phù hợp nhất với sẹo lồi ở tai, nơi có thể áp dụng áp lực từ phía trước và tác động ngược lại từ phía sau để tạo nên một trụ. Điều này có thể được thực hiện dưới dạng kẹp áp lực tùy chỉnh bằng gel silicon, bông tai áp lực kiểu nhấn hoặc đơn giản (Hình 11.6). Áp lực áp dụng nên từ 20 đến 30 mm Hg và nên được áp dụng ở mức độ thoải mái để tránh hoại tử da.7 Đây là một hình thức điều trị bổ trợ với rủi ro tối thiểu, bắt đầu tốt nhất khoảng 2 tuần sau phẫu thuật sau khi cắt bỏ vết khâu để ngăn ngừa tái phát và duy trì đường viền của vành tai. Đối với sẹo lồi lớn hơn trên tay chân hoặc thân mình, có thể sử dụng quần áo bang áp lực.
Phẫu thuật cắt bỏ sẹo lồi
Cắt bỏ sẹo lồi có tỷ lệ tái phát cao và không được thực hiện thường quy trong phẫu thuật da liễu. Froelich và cộng sự. báo cáo rằng tỷ lệ tái phát của sẹo lồi nằm trong khoảng từ 45% đến 100% khi điều trị bằng phẫu thuật cắt bỏ mà không có các biện pháp bổ trợ.8Sẹo lồi ở tai điều trị tốt nhất bằng phương pháp phẫu thuật cắt bỏ kết hợp với các liệu pháp bổ trợ để ngăn ngừa bệnh tái phát. Các chi tiết tương tự được thảo luận trong phần về sẹo lồi ở tai. Tuy nhiên, sẹo lồi liên quan đến chấn thương rộng rãi, chấn thương do hóa chất hoặc chấn thương và sẹo lồi dẫn đến co cứng và hạn chế vận động khớp thường được bác sĩ thẩm mỹ phẫu thuật cùng với ghép da và các biện pháp bổ trợ để ngăn ngừa tái phát. Các chi tiết về điều này nằm ngoài phạm vi của chương này.
Điều này bao gồm phương pháp áp lạnh dạng xịt và phương pháp phẫu thuật lạnh trong sẹo bằng kim cryoprobe. Sẹo lồi ở mũi được cho là đáp ứng nhanh hơn với điều trị bằng phương pháp áp lạnh.8 Phương pháp áp lạnh giúp làm mềm sẹo lồi do đó làm cho tiêm dễ dàng hơn. Đồng thời, nó có thể để lại tình trạng giảm sắc tố hoặc bạch biến tại vị trí được điều trị. Phương pháp áp lạnh là một lựa chọn khác để khắc phục tác dụng không mông muốn này.
Phương pháp áp lạnh dạng xịt. Điều này thường được kết hợp với tiêm steroid trong sẹo.
- Phương pháp áp lạnh dạng xịt phải được thực hiện trước vì nó gây ra tình trạng viêm nhẹ và phù nề ở sẹo lồi.
- Nên đợi từ 15 đến 30 phút sau khi áp lạnh dạng xịt trước khi tiêm thuốc.
- Điều này tạo điều kiện thuận lợi cho việc đưa kim và tiêm steroid sau đó vào sẹo lồi phù nề, đồng thời giảm đau cho bệnh nhân.
Cryosurrgery trong sẹo sử dụng kim cryoprope. Điều này đã được mô tả bởi Har-Shai và các đồng nghiệp.
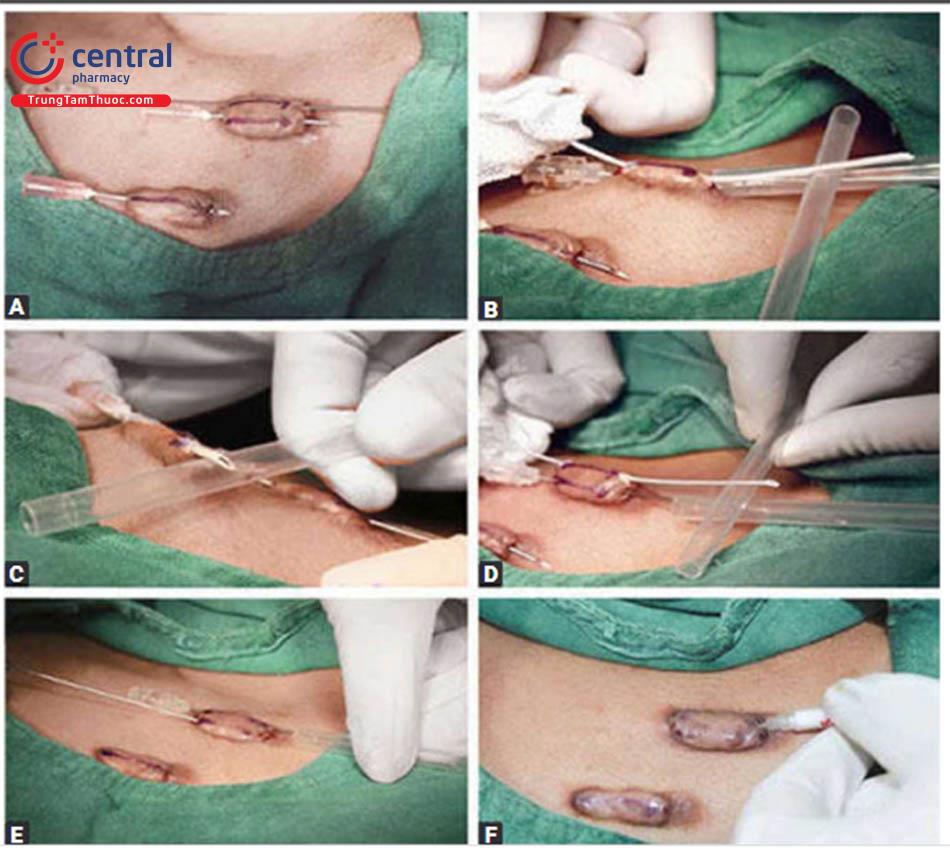
- Kim tiêm dưới da 18G được đưa vào sẹo lồi, song song với bề mặt da. Có thể dùng kim chọc dò tủy sống. Các điểm vào và ra có thể được đánh dấu trước khi đưa kim vào như trong (Hình 11.7A.) Có thể đưa vào nhiều hơn một kim đồng thời ở các vết sẹo lồi lớn hơn và khoảng cách giữa các vết này phải là 1 cm.
- Đầu nhọn của kim có thể được cố định bằng các ống Nhựa nhỏ, giúp tránh gây thương tích cho bác sĩ da liễu cũng như bệnh nhân (Hình 11.7B).
- Sau đó, trung tâm kim được gắn vào vòi phun của cryogun và được nạp bằng cryogen (Hình 11.7C). Dòng cryogen chảy qua kim, ngay lập tức làm lạnh các mô sẹo lồi xung quanh. Dòng chảy của cryogen bị dừng lại khi sẹo lồi đông lại và có màu trắng và có sự hình thành của cryoball màu trắng tại các điểm mà kim đi vào và thoát ra khỏi sẹo lồi (Hình 11.7D).
- Để mô rã đông trong 2 đến 3 phút và sau đó rút kim ra cẩn thận (Hình 11.7E).
- Sau đó có thể tiêm steroid trong sẹo (Hình 11.7F)
.
Ưu điểm
- Điều trị tương đối đơn giản và ít đau đớn
- Tiết kiệm
- Có thể áp dụng riêng liệu pháp áp lạnh dạng xịt ở trẻ em thường mắc chứng sợ kim tiêm
- Phương pháp áp lạnh trong sẹo không gây tổn thương biểu mô bề mặt, do đó ít có khả năng giảm sắc tố hơn.
Har-shai và cộng sự. báo cáo hiệu quả rõ rệt với việc giảm thể tích sẹo lồi kéo dài với một lần điều trị và không có bằng chứng về giảm sắc tố vĩnh viễn, tái phát, chảy máu tích cực hoặc nhiễm trùng ở những bệnh nhân đã được tiêm thuốc áp lạnh sử dụng cryoprobe.
Nhược điểm và tác dụng phụ
- Phương pháp áp lạnh dạng xịt có thể gây giảm sắc tố hoặc mất sắc tố da vùng sẹo lồi. Do đó, nó có thể không phù hợp với sẹo lồi trên đầu và cổ và các vùng da hở khác. Sự giảm sắc tố hoặc bạch biến có thể là vĩnh viễn hoặc thoáng qua với sự tái tạo sắc tố xảy ra trong vài tháng.
- Chứng bong da hình thành mụn nước với cảm giác nóng rát quá mức và bệnh nhân cảm thấy đau.
- Các vấn đề thực tế liên quan đến việc mua sắm và lưu trữ cryogen đã hạn chế tính sẵn có của phương pháp áp lạnh đối với ít trung tâm hoặc tổ chức hơn.
Điều trị cải tiến
Laser CO2 phân đoạn có thể được sử dụng an toàn trong điều trị sẹo lồi và nó chủ yếu cải thiện độ dẻo và mềm của sẹo lồi và sẹo phì đại.10 Sử dụng laser CO2 phân đoạn sau khi bôi kem corticosteroid tại chỗ là một giải pháp thay thế hữu ích, đặc biệt ở những bệnh nhân không muốn dùng steroid trong sẹo. Điều trị bằng CO2 phân đoạn tạo thành các kênh thay thế cho corticosteroid cho phép thâm nhập và hiệu quả tốt hơn ở cấp độ da sâu hơn và ít tác dụng phụ lên biểu bì hơn. Cơ chế được đề xuất mà CO2 phân đoạn hoạt động có thể với sự tham gia của chất nền metalloprotease 9 (MMP9) và bằng cách kích thích tái tạo collagen với sự hình thành các bó collagen mỏng hơn và có tổ chức rõ ràng ít nhất 3 tháng sau điều trị.10 Laser CO2 phân đoạn hoặc Erbium YAG cũng có thể được sử dụng để phân phối thuốc qua da.
Sẹo lồi sau bỏng ‘. Theo kinh nghiệm của tác giả và các đồng nghiệp của mình, việc lăn kim vi điểm với dermaroller lên vùng sẹo lồi có thể có hoặc không thoa huyết tương giàu tiểu cầu tại chỗ sau đó là một liệu pháp đầy hứa hẹn để điều trị sẹo lồi sau da để đạt được một số mức độ làm phẳng và mềm của sẹo lồi. Tuy nhiên, hiện tại, không có nghiên cứu nào được công bố về điều tương tự. Microneedling có thể hoạt động theo cách tương tự như laser CO2 phân đoạn trong việc cải thiện độ mềm dẻo của sẹo lồi và cho phép tăng cường hấp thu kem corticosteroid bôi tại chỗ.
Laser Nd: YAG xung dài: Mysore và cộng sự. báo cáo cải thiện sẹo phì đại và sẹo lồi khoảng 30% trong điểm số sẹo Vancouver (VSS) với 3 buổi điều trị bằng laser Nd: Yag xung dài được thực hiện cách nhau ba tuần.
2.2 Kết luận
Điều trị sẹo lồi là một nhiệm vụ của Hercule! Điều này gây khó chịu và thách thức cho bệnh nhân cũng như bác sĩ điều trị. Các phương thức điều trị khác nhau cho kết quả tạm thời và khả năng tái phát đã được biết trước.
Đáp ứng với điều trị thay đổi tùy theo độ nhất quán của sẹo lồi, sự phân bố giải phẫu và phương pháp điều trị được sử dụng. Tư vấn đóng vai trò quan trọng trong quá trình điều trị sẹo lồi. Ngay từ đầu, cần phải giải thích rằng cần nhiều lần điều trị để làm phẳng hoàn toàn sẹo lồi, có thể mất từ 2 đến 3 năm. Cũng cần nhấn mạnh rằng sẹo lồi có thể phẳng hoàn toàn, nhưng một số khác biệt có thể nhìn thấy giữa da bình thường và da sẹo lồi sẽ vẫn còn mặc dù đã điều trị. Phương pháp áp lạnh, tiêm trong da và băng gel silicon đóng vai trò chính trong điều trị sẹo lồi và sẹo phì đại. Mỗi phương pháp đều có ưu và nhược điểm riêng.
Tỷ lệ tái phát là 100% sau khi cắt bỏ sẹo lồi trên hầu hết các vị trí giải phẫu. Đốt điện / RF / laser xâm lấn dẫn đến sự tái phát của sẹo lồi với sự gia tăng đáng kể về kích thước trước khi điều trị. Nên tránh tuyệt đối việc sử dụng các phương thức này trong khi điều trị sẹo lồi
3 Điều trị sẹo mụn
Mụn trứng cá là một trong những rối loạn da phổ biến nhất gặp ở 85% thanh thiếu niên và 3% những người ở độ tuổi 35–44. Các nghiên cứu đã báo cáo những con số rất khác nhau về tần suất sẹo thứ phát sau mụn trứng cá. Điều này là do sự khác biệt trong phương pháp đánh giá, việc sàng lọc, định nghĩa vết sẹo và đặc biệt là có hay không sắc tố và đỏ da được đưa vào đánh giá sẹo. Sẹo sau mụn trứng cá là một tình trạng phổ biến và đáng buồn với tác động tiêu cực đáng kể đến chất lượng cuộc sống.
Điều trị sẹo mụn là một thách thức thực sự. Hầu hết các loại thuốc bôi đều ít có hiệu quả và chúng có liên quan đến các tác dụng phụ gây phiền toái.Nhiều phương pháp điều trị được sử dụng để điều trị sẹo mụn và việc lựa chọn thủ thuật phụ thuộc vào sự sẵn có của lựa chọn điều trị, đào tạo và chuyên môn phẫu thuật của bác sĩ điều trị cũng như hình thái và mức độ nghiêm trọng của sẹo hiện tại. Các thủ thuật được sử dụng để điều trị sẹo mụn bao gồm các thủ thuật tại phòng khám đơn giản như peel da và mài da vi điểm cho đến các thủ thuật tích cực như tái tạo bề mặt bằng laser và các lựa chọn điều trị phẫu thuật. Trong nhiều trường hợp, cần phải kết hợp nhiều phương thức điều trị để có được đáp ứng điều trị tốt.
Các loại sẹo
Sẹo mụn được phân loại thành các dạng hình thái sau (Bảng 8.1 và Hình 8.1).
Đánh giá điểm
Về đánh giá sẹo, hai thang điểm thường được sử dụng nhất là thang điểm Good-man và Baron (Bảng 8.2) và thang điểm ECCA (échelle d’évaluation clinique des cicatrices d’acné) (Bảng 8.3).
3.1 Nguyên tắc điều trị sẹo mụn
Điều trị sẹo mụn rất phức tạp và khó khăn. Điều này chủ yếu là do hai sự thật về sẹo mụn: độ sâu của chúng (do nằm sâu trong lớp hạ bì) và sự hiện diện của xơ hóa bên dưới.
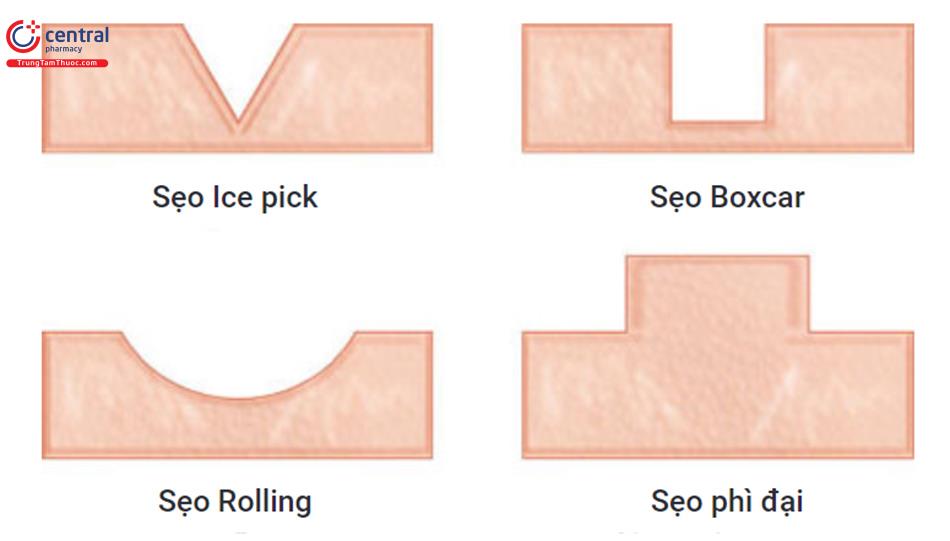
| Sẹo lõm | Nó phổ biến hơn so với sẹo phì đại và có thể được phân loại rộng rãi thành ba loại |
| Sẹo Ice pick | Sẹo rỗ sâu có vết mở hẹp với độ mở rộng từ 0.5mm trở lên vào lớp hạ bì, giống như một lỗ nhỏ |
| Sẹo Boxcar | Hầu hết các loại sẹo hình hộp, lõm, phổ biến nhất có đường kính từ 3 đến 4mm hoặc nhỏ hơn |
| Sẹo Rolling | Sẹo mềm, khó nhìn, lõm, có nền bề mặt nhăn nheo, có thể nhỏ <1cm hoặc lớn> 1cm. Các vết sẹo nông có thể nhỏ trở nên rõ ràng khi chiếu sáng và khi bệnh nhân cử động đầu |
| Sẹo phì đại | Đây là những tổn thương màu hồng nổi lên với mô hyalin hóa dày và chắc chắn bên trong ranh giới của tổn thương mô |
| Phân loại sẹo sau mụn | Mức độ | Đặc điểm lâm sàng |
|---|---|---|
| 1 | Dát | Những vết sẹo này có thể là các vết ban đỏ, các vết phẳng tăng sắc tố hoặc giảm sắc tố. |
| 2 | Nhẹ | Các vết sẹo teo hoặc phì đại nhẹ có thể không rõ ràng khi nhìn ở khoảng cách từ 50cm trở lên và có thể được che phủ tốt bởi lớp trang điểm hoặc bóng bình thường của râu cạo ở nam giới hoặc lông bình thường trên cơ thể, nếu ở ngoài. |
| 3 | Trung bình | Sẹo teo hoặc phì đại vừa phải có thể nhìn thấy rõ ở khoảng cách từ 50cm trở lên và không dễ dàng che phủ bởi lớp trang điểm hoặc bóng bình thường của râu cạo ở nam giới hoặc lông trên cơ thể, nếu ở ngoài rìa, nhưng vẫn có thể được làm phẳng bởi căng da bằng tay (nếu bị teo). |
| 4 | Nghiêm trọng | Sẹo phì đại và teo nghiêm trọng có thể nhìn thấy rõ ở khoảng cách lớn hơn 50cm và không dễ dàng che phủ bởi lớp trang điểm hoặc bóng bình thường của râu cạo ở nam giới hoặc lông trên cơ thể, nếu ở ngoài rìa và không thể làm phẳng bằng cách kéo căng da bằng tay. |
|
Quá trình xơ hóa thực sự khó điều trị ở bất kỳ vị trí nào và vì quá trình xơ hóa diễn ra sâu trong lớp hạ bì nên việc quản lý nó càng khó khăn hơn đối với sẹo mụn.
Nguyên tắc cơ bản trong quản lý sẹo mụn là giảm độ sâu của sẹo để giảm thiểu hiệu ứng bóng đổ. Ngoài ra, bất kỳ sự rối loạn sắc tố hoặc không đều của bề mặt sẹo phải được xử lý để tạo ra tác động đáng kể đến hình dạng tổng thể của vết sẹo.
Điều rất quan trọng là phải thấy rằng sẹo không bao giờ được xóa bỏ và không bao giờ có thể biến đổi thành da bình thường. Thay vào đó, mục đích của việc điều trị sẹo mụn là làm cho chúng ít bị nhìn thấy hơn ở những khoảng cách quan trọng về mặt thẩm mỹ. Điều này giúp cải thiện chất lượng cuộc sống của người bị ảnh hưởng.
Đa số bệnh nhân bị sẹo mụn cần kết hợp nhiều liệu trình khác nhau để đạt được đáp ứng điều trị. Sự kết hợp cụ thể phụ thuộc vào loại hình thái của sẹo, độ sâu của sẹo và bất kỳ thay đổi sắc tố nào liên quan.
Các vết sẹo khác nhau có thể được xử lý tốt nhất bằng cách:
- Rolling scar: Tái tạo bề mặt bằng laser phân đoạn, lăn kim vi điểm
- Deep rolling hoặc sẹo boxcar: Cần các thủ thuật phẫu thuật bổ sung như cắt đáy sẹo, bấm sẹo hoặc cắt bỏ. Ghép da hoặc thậm chí chất làm đầy có thể được sử dụng kết hợp với tái tạo bề mặt bằng laser phân đoạn để đạt được kết quả tốt trong điều trị.
- Sẹo Ice pick: Phản ứng tốt nhất với axit trichloroacetic– kỹ thuật tái tạo da bằng hóa chất (TCA CROSS). Kỹ thuật này cũng có thể được kết hợp với tái tạo bề mặt bằng laser phân đoạn để cải thiện đáp ứng điều trị hơn nữa.
3.2 Quy trình điều trị sẹo mụn
Microneedling
Tái tạo bề mặt bằng laser.
Quy trình điều chỉnh sẹo.
Cắt đáy sẹo.
Kỹ thuật bấm sẹo.
TCA CROSS.
Ghép da.
Làm đầy mô mềm bằng mỡ và fillers.
3.3 Lăn kim vi điểm
Microneedling, còn được gọi là lăn kim vi điểm, liệu pháp cảm ứng collagen hoặc cảm ứng collagen qua da, nói lên quá trình lăn vi kim hoặc “chọc thủng da”. Đây là một kỹ thuật đơn giản, xâm lấn tối thiểu được sử dụng phổ biến trong điều trị sẹo mụn trứng cá và bằng cách tạo ra nhiều vết thủng trên da với sự trợ giúp của các mũi kim nhỏ. Cây lăn kim cầm tay cũng là công cụ rẻ tiền, an toàn và hiệu quả trong việc phân phối thuốc qua da.
Microneedling được thực hiện bằng cách sử dụng một dermaroller là một thiết bị cầm tay bao gồm 192 kim có đường kính 0.1mm trong tám hàng với chiều dài của kim thay đổi từ 0.5mm đến 2mm. Các phiên bản nhỏ hơn của dermaroller có sẵn cho các thủ thuật vùng dưới mắt.Cũng có thể sử dụng dạng tem hoặc dạng bút có động cơ, bao gồm các ống kim được gắn vào thiết bị và độ sâu của kim có thể được điều chỉnh theo độ sâu của vết sẹo được điều trị.
Nguyên tắc
Microneedling, gây ra nhiều lỗ nhỏ hoặc các vi kênh trong lớp biểu bì và hạ bì trên vùng da được điều trị và điều này dẫn đến kích thích quá trình chữa lành với kết quả là sản xuất collagen và tái tạo bề mặt da. Do đó, quy trình này còn được gọi là liệu pháp cảm ứng collagen qua da.
Chỉ định
- Sẹo mụn cấp độ 2 đến độ 3.
- Trẻ hóa bằng dermaroller 0.5mm.
- Rạn da
- Mesotherapy: Làm sáng da, trị nám, rụng tóc nội tiết tố, rụng tóc từng mảng
- Được đề xuất cho các vết sẹo rolling và boxcar.
Chống chỉ định
- Herpes hoạt động.
- Mụn trứng cá hoạt động.
- Xu hướng sẹo lồi.
- Dày sừng do ánh nắng
- Nhiễm trùng thứ phát hoặc viêm nang lông.
- Rối loạn đông máu.
- Thai kì
- Bệnh mạch máu collagen/rối loạn tự miễn dịch
- Tiền sử của các phương phápđiều trị trước đây, chẳng hạn như phẫu thuật mí mắt-có thể gây ra lật mi
Nguyên lí của lăn kim vi điểm
Theo Nguyên tắc cơ bản của microneedling là kích hoạt quá trình tân tạo và tân mạch bằng cách tạo ra nhiều vi tổn thương ở lớp trên trung bì bằng cách sử dụng các microneedles có kích thước và độ dài khác nhau.
Quá trình microneedling tạo ra các lỗ ở lớp trên trung bì, duy trì lớp biểu bì nguyên vẹn. 15 lần lăn với deramroller da tiêu chuẩn (192 kim, chiều dài 200 chiều và đường kính 70 chiều) sẽ tạo ra khoảng 250 lỗ/cm2. Những vi tổn thương này ở lớp trung bì trên kích thích quá trình viêm và kích hoạt quá trình chữa lành bình thường. Việc chữa lành vết thương cổ điển xảy ra trong ba giai đoạn. Bao gồm :
- Giai đoạn viêm: Sau tổn thương, các tiểu cầu đầu tiên phản ứng giải phóng nhiều chemokine bao gồm các yếu tố tăng trưởng biểu bì, fibronectin, fibrin-ogen, histamine, PDGF và serotonin. Có sự xâm nhập của bạch cầu trung tính hoạt động như chất thu dọn và khử độc vết thương. Các đại thực bào tiết ra nhiều enzym và cytokine bao gồm collagenase làm mất tác dụng của vết thương, interleukin và các yếu tố gây hoại tử khối u, kích thích các nguyên bào sợi sản xuất collagen và thúc đẩy quá trình hình thành mạch và chuyển đổi yếu tố tăng trưởng kích thích tế bào sừng.
- Giai đoạn tăng sinh: Trong giai đoạn này, bạch cầu trung tính được thay thế bằng bạch cầu đơn nhân. Quá trình biểu mô hóa diễn ra do sự di chuyển của các tế bào sừng từ da và các thành phần nguyên vẹn xung quanh. Sự hình thành mạch xảy ra với sự di chuyển của tế bào nội mô đến vị trí vết thương. Mô hạt xuất hiện vào ngày thứ hai bao gồm các nguyên bào sợi. Nguyên bào sợi biệt hóa để tạo ra collagen 3, elastin, proteoglycans và glycosaminoglycans. Bạch cầu đơn nhân tiết ra yếu tố tăng trưởng nguyên bào sợi, TGF-alpha, TGF-beta, và yếu tố tăng trưởng có nguồn gốc từ tiểu cầu.
- Giai đoạn trưởng thành: Đây là giai đoạn tái cấu trúc collagen. Sau gần 5 ngày sau khi bị thương, nền fibronectin được đặt dọc theo trục trong đó các nguyên bào sợi được căn chỉnh. Có sự tái định hướng của collagen theo một cách song song và sự lắng đọng collagen ở lớp trung bì trên ngay dưới lớp đáy của biểu bì. Trong giai đoạn đầu, chủ yếu lắng đọng collagen 3. Khi các vết thương trưởng thành, collagen 3 được thay thế bằng collagen 1 do sự điều hòa TGFB3.
Một giả thuyết khác được đề xuất dựa trên lý thuyết ‘Dòng phân giới’ kích hoạt các yếu tố tăng trưởng từ đó kích thích giai đoạn chữa lành. Sự khác biệt tiềm ẩn tại vị trí tổn thương gây ra sự di chuyển của các nguyên bào sợi, sự tăng sinh và tổng hợp collagen của chúng.
Microneedling mở rộng lỗ thông nang lông ở một mức độ đáng kể, giúp tăng cường sự thẩm thấu qua da của thuốc. Ngoài ra, trong chứng rụng tóc nội tiết tố nam, microneedling kích hoạt tế bào gốc ở vùng chân tóc trong điều kiện chữa lành vết thương cùng với sự biểu hiện quá mức của các gen liên quan đến tăng trưởng tóc, yếu tố tăng trưởng nội mô mạch máu, B catenin, v.v.
Trong sẹo phì đại, chất nền metalloproteinase đóng một vai trò quan trọng trong quá trình tăng sinh tế bào sau khi liền sẹo. TGF-ßß kiểm soát sự tích hợp sợi collagen vào chất nền của da trong khi các chất ức chế MMPs làm suy giảm mô sợi quá mức cho đến khi sự suy thoái của mô thừa hoàn toàn. Hơn nữa, các mao mạch và nguyên bào sợi di chuyển vào mô sẹo “trước đây” và tổng hợp các sợi collagen 3 tích hợp vào chất nền da.
Mô học
Kiểm tra mô học cho thấy độ dày khoảng 40% của spinosum. Có sự gia tăng đáng kể lắng đọng collagen và nhiều Elastin hơn . Các bó collagen được đặt theo mô hình mạng lưới bình thường hơn là các bó song song trong mô sẹo.
Dụng cụ
Dermarollcr:
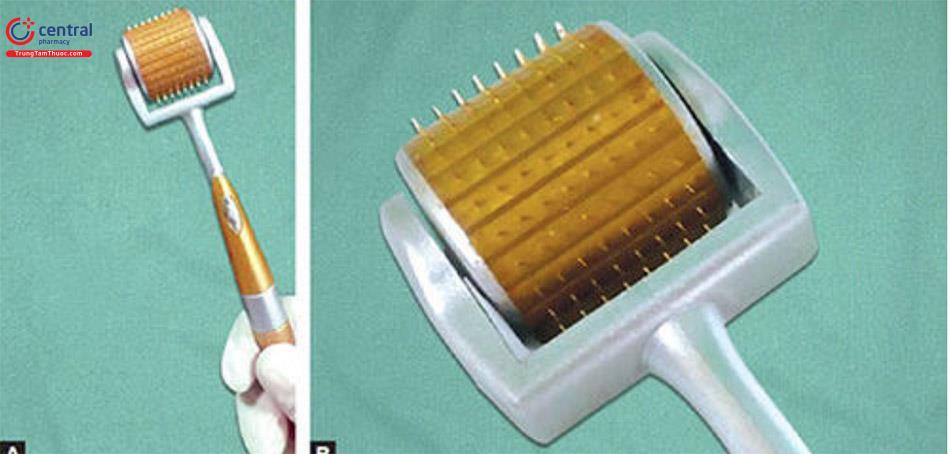
Dermaroller là một con lăn cầm tay hình trống đơn giản.
Nó bao gồm một tay cầm được gắn vào một hình trụ có gắn 192 micronee-dles nhỏ thành 8 hàng.
Các kim có chiều dài từ 0,5 đến 3mm với đường kính 0,1mm.
Các microneedles được tổng hợp bằng kỹ thuật mạ ion phản ứng trên sili-con hoặc thép y tế không gỉ .
Tỷ lệ chiều dài đầu kim cao so với đường kính 13:1 là một đặc tính quan trọng của kim tốt.
Kích thước ưa thích về mặt da liễu là 1,5mm (vùng quanh hốc mắt 0,5mm, sẹo sâu: 2-3mm).
Các kim được bố trí nghiêng 15° so với tâm con lăn, để đảm bảo độ sâu thâm nhập đồng đều.
Mỗi mũi kim xuyên qua một góc và sau đó đi sâu hơn khi con lăn quay. Kim đi theo một góc đối nghịch để các đường lăn được chuyển hướng và đi vào lớp hạ bì từ 1,5 đến 2mm. Độ sâu cũng phụ thuộc vào chiều dài của kim và áp lực được khi lăn kim.
Lý tưởng nhất là Dermaroller được xử lý trước bằng chiếu xạ gamma. Tránh khử trùng trong nồi hấp hoặc siêu âm vì kim mất độ sắc bén. Con lăn được giữ trong cồn isopropyl để khử trùng. Kim titan được sử dụng thay vì thép không gỉ đặc biệt cho da đầu.
Thiết bị cải biến:
|
Lăn da ít nhất một tháng trước khi thực hiện bất kỳ quy trình nào là rất cần thiết để ngăn ngừa tăng sắc tố sau viêm và các tác dụng phụ khác.
Pradyumna Vaidya, Shilpa K145e-bacsy.comcollagen bình thường ở da.
|
(D) chảy máu sau lăn
Quy trình cụ thể
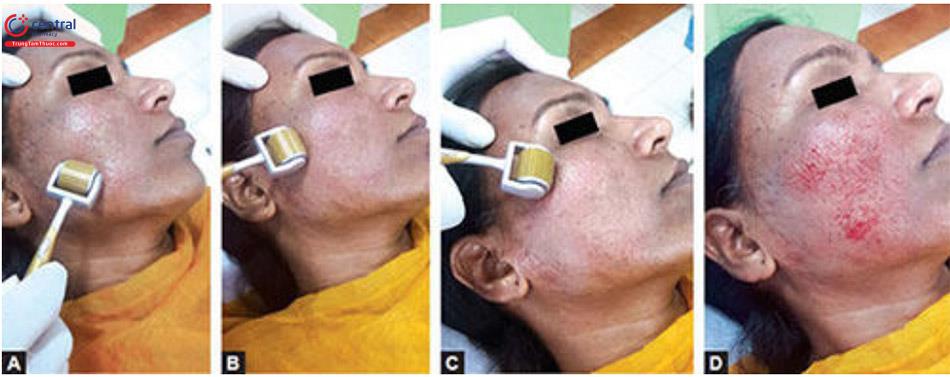
Bôi thuốc tê tại chỗ (hỗn hợp eutectic của prilocaine/tetracaine và lignocaine) và đợi trong 45 phút đến 1 giờ. Làm sạch vùng bị ảnh hưởng của mặt hoặc cổ bằng hetadine và sau đó là Ethanol 70%.
Lăn dụng cụ (dermaroller) trên các khu vực bị ảnh hưởng bởi sẹo mụn bằng tay phải của bạn trong khi kéo căng da trên vết sẹo bằng ngón trỏ và ngón cái của bàn tay trái. Máy lăn da nên được cầm bằng tay phải và phải được lăn trên khu vực này theo các hướng khác nhau theo chiều ngang, dọc và chéo từ phải sang trái từ 4 đến 5 lần cho đến khi hình ảnh rõ vết chảy máu ở điểm kim. Sự xuất hiện của các điểm chảy máu được coi là điểm kết thúc của quy trình đối với sẹo mụn (Hình 8.2).
Thông thường, máu chảy ra là tự giới hạn và không cần thiết phải dùng bất cứ thứ gì để kiểm soát máu chảy. Sau một vài phút, khu vực điều trị được làm sạch bằng nước và lau khô.

Một loại kem đơn giản không gây dị ứng được bôi lên vùng điều trị sau khi làm thủ thuật. Bệnh nhân được khuyến khích sử dụng kem chống nắng phổ rộng không gây dị ứng trong giai đoạn hậu phẫu.
Quy trình này được lặp lại trong khoảng thời gian 4-8 tuần và trong các trường hợp thông thường, tổng cộng 3-4 buổi được thực hiện. Ý tưởng của việc thực hiện nhiều đợt là để thêm vào phản ứng chữa lành với mỗi đợt (Hình 8.3 A đến D).
Những điều cần nhớ:
|
Ưu điểm của Microneedling
- Ưu điểm chính của thủ tục microneedling là nó có thể được thực hiện tại phòng khám và hoàn toàn không cần thời gian hồi phục.
- Kỹ thuật đơn giản, dễ thành thạo,
- Nguy cơ PIH thấp
- Thực hiện ở bất kì màu da nào
- Bệnh nhân có thể trở lại công việc của mình trong vòng một giờ sau khi làm thủ thuật. Một lợi thế quan trọng khác là profile an toàn của thủ thuật. Không có tác dụng phụ đáng kể nào được thấy với quy trình và tác dụng ngoại ý muốn duy nhất được ghi nhận trong một số trường hợp là tăng sắc tố sau viêm. Các tác dụng phụ khác được báo cáo là kích hoạt herpes simplex, nhiễm trùng và đau đáng kể liên quan đến thủ thuật.
- Microneedling có thể được kết hợp với huyết tương giàu tiểu cầu (PRP) hoặc huyết thanh vitamin C tại chỗ để nâng cao lợi ích điều trị.
Nhược điểm
- Đây là một thủ thuật xâm lấn tối thiểu, cần thực hiện nhiều lần
- Kết quả mong đợi có thể không khả quan như các thủ thuật laser, là phương pháp xâm lấn nhiều hơn
- Quy trình này gây đau và cần gây tê tại chỗ
- Các phương pháp điều trị tích cực có thể làm xấu đi sẹo hoặc tạo ra các dấu ấn của kim.
- Các biện pháp phòng ngừa vô khuẩn thích hợp là bắt buộc để ngăn ngừa nhiễm trùng thứ cấp.
- Không phải tất cả các loại sẹo đều đáp ứng tốt.
- Sẹo xơ cũ cho thấy đáp ứng kém.
Biến chứng:
- Đau
- Tái kích hoạt nhiễm trùng herpes simplex
- Nhiễm khuẩn bề ngoài như chốc lở
- Viêm da tiếp xúc dị ứng với kim tiêm
- Phản ứng u hạt dị ứng
- Tăng sắc tố sau viêm
- Chảy máu và đóng vảy
- Đau nhẹ và khó chịu
- Đỏ da dai dẳng
- Hiệu ứng tram-track - sẹo dạng sẩn tuyến tính trên những chỗ gồ lên của xương do lăn kim nhiều
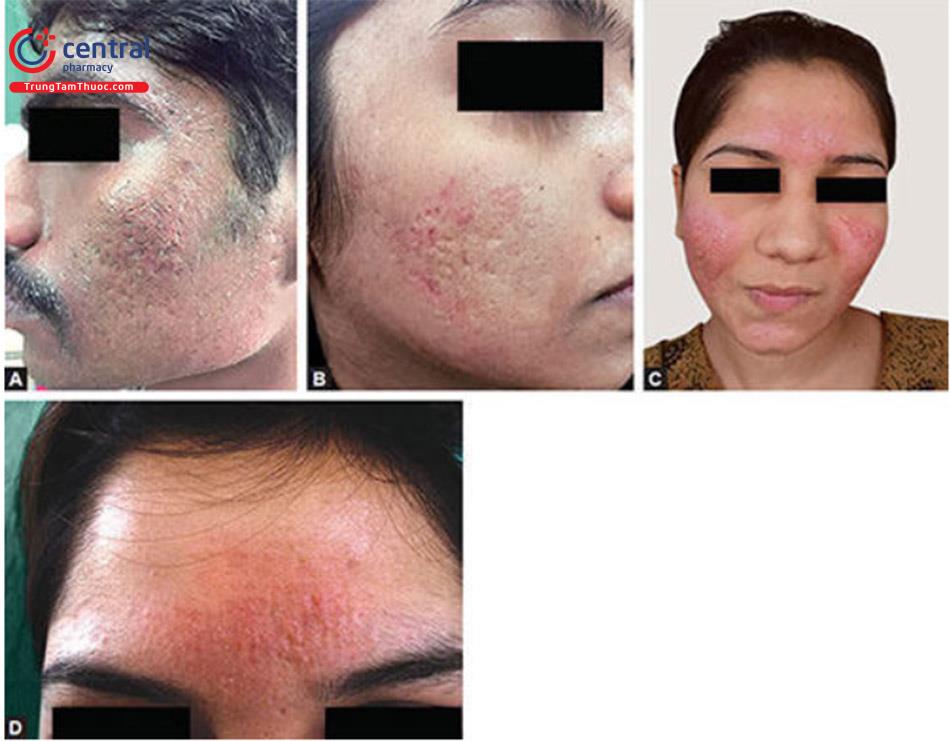
Hình 6.4 A đến D. (A) tăng sắc tố sau viêm sau lăn kim vi điểm. (B) Đỏ da dai dẳng sau khi lăn kim. (C) Mụn bùng phát và đỏ da sau lăn kim. (D) Dấu kim để lại sau lăn kim. (Courtesy: Dr Shivkumar Patil, Consultant Dermatologist, Belgaum, Karnataka, India)
Chăm sóc sau thủ thuật
Bệnh nhân có thể bị đỏ da và phù nề nếu sử dụng kim tiêm có kích thước lớn hơn 1.5mm. Có thể có tiết dịch huyết thanh trong một số trường hợp. Bệnh nhân cần được tư vấn về cách chăm sóc sau thủ thuật và nên bôi kem kháng sinh cùng với chống nắng.
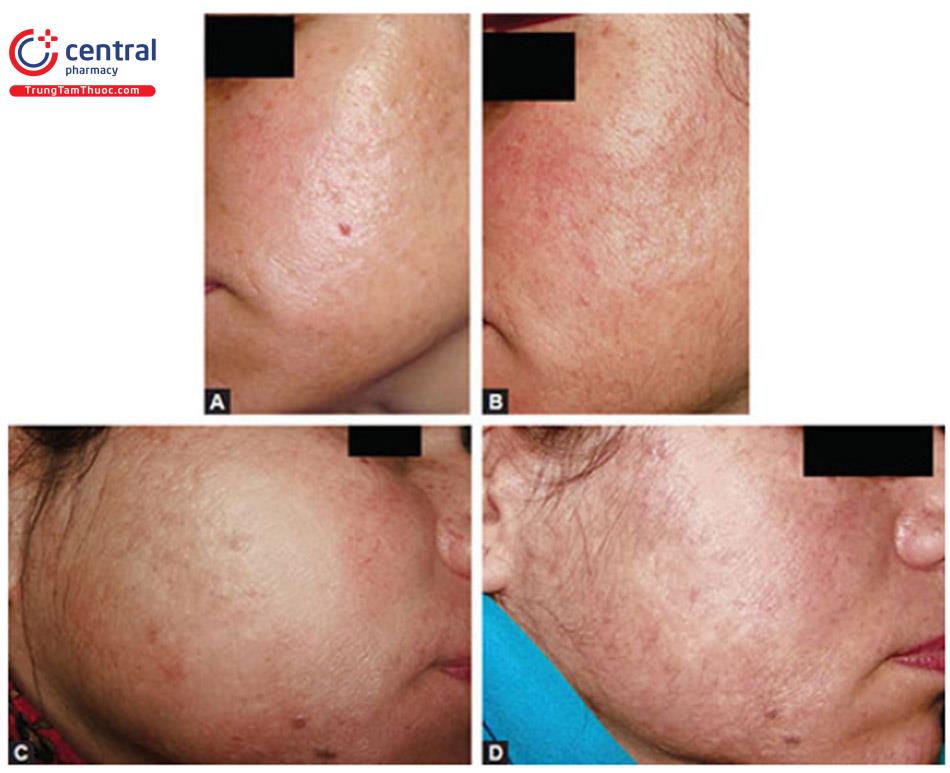
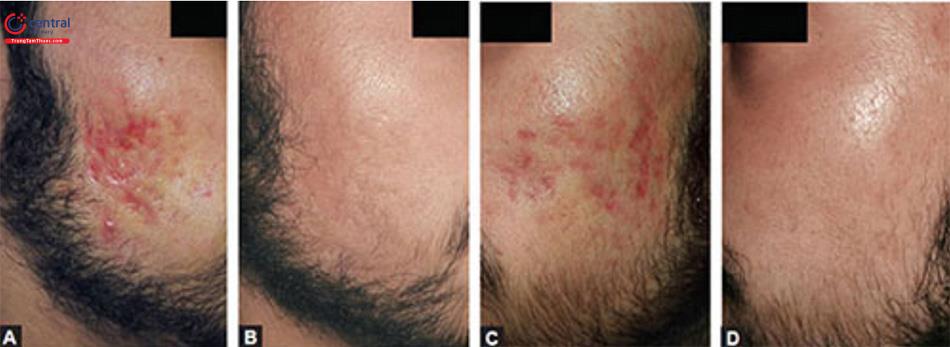
Hiệu quả điều trị đạt được với microneedling có thể không rõ ràng ngay lập tức. Nó đòi hỏi ba đến bốn buổi điều trị tùy thuộc vào loại sẹo và độ sâu của sẹo để thấy bất kỳ sự khác biệt nào có thể nhìn thấy được. Cần nhớ rằng việc cải thiện sẹo mụn tiếp tục diễn ra trong ít nhất 6 tháng sau khi kết thúc liệu trình điều trị. Do đó, việc đánh giá kết quả cuối cùng phải được thực hiện sau 6 tháng của lần cuối cùng (Hình 8.4 A đến D).
Kết luận
Các phiên bản khác nhau của dermaroller hiện đang được sử dụng rộng rãi, bên cạnh vai trò của nó trong việc phân phối thuốc qua da. Mặc dù dermaroller có một số hạn chế riêng, phương pháp microneedling giúp tăng cường tân tạo lớp da mà không ảnh hưởng đến lớp biểu bì. Điều này làm cho nó trở thành một giải pháp an toàn, ít xâm lấn cũng như tiết kiệm chi phí ở những bệnh nhân có sẹo nông

3.4 Laser tá tạo bề mặt điều trị sẹo mụn
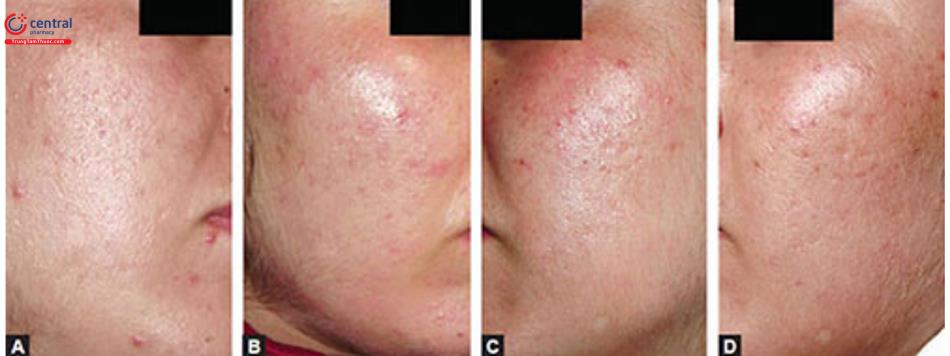
Laser tái tạo bề mặt là một trong những thiết bị phổ biến nhất được sử dụng để điều trị sẹo mụn hiện nay. Tái tạo bề mặt bằng laser Fractional với laser phân đoạn hoặc không phân đoạn gần như đã thay thế hoàn toàn việc tái tạo bề mặt bằng laser truyền thống cho sẹo mụn. Điều này là do laser phân đoạn không liên quan đến bất kỳ tác dụng phụ gây phiền hà lâu dài nào trong các trường hợp thông thường trong khi lợi ích điều trị gần như tương tự như tái tạo bề mặt truyền thống. Hơn nữa, thời gian hồi phục với laser phân đoạn ít hơn so với laser không phân đoạn.
Tái tạo bề mặt bằng laser phân đoạn cho sẹo mụn có thể được thực hiện bằng cách sử dụng laser triệt tiêu như Er: YAG hoặc laser CO2 (Hình 8.5 A và B) hoặc laser không phân đoạn như Erbium glass và laser Nd: YAG.
Nguyên tắc tái tạo bề mặt bằng Laser Fractional trong sẹo mụn
Laser Fractional phát ra ánh sáng theo kiểu pixel tới da tạo ra các cột cực nhỏ của vùng nhiệt được gọi là vùng điều trị vi mô (MTZ). Quá trình loại bỏ qua lớp biểu bì của các mảnh vụn biểu bì da xảy ra xuyên qua các cột này và mảnh vụn này được gọi là mảnh vụn hoại tử biểu bì vi mô (MENDs). Sau đó là kích thích tái biểu mô hóa và kích thích cột liền kề của mô nguyên vẹn để tái tạo vùng được điều trị (Hình 8.6 A đến D).
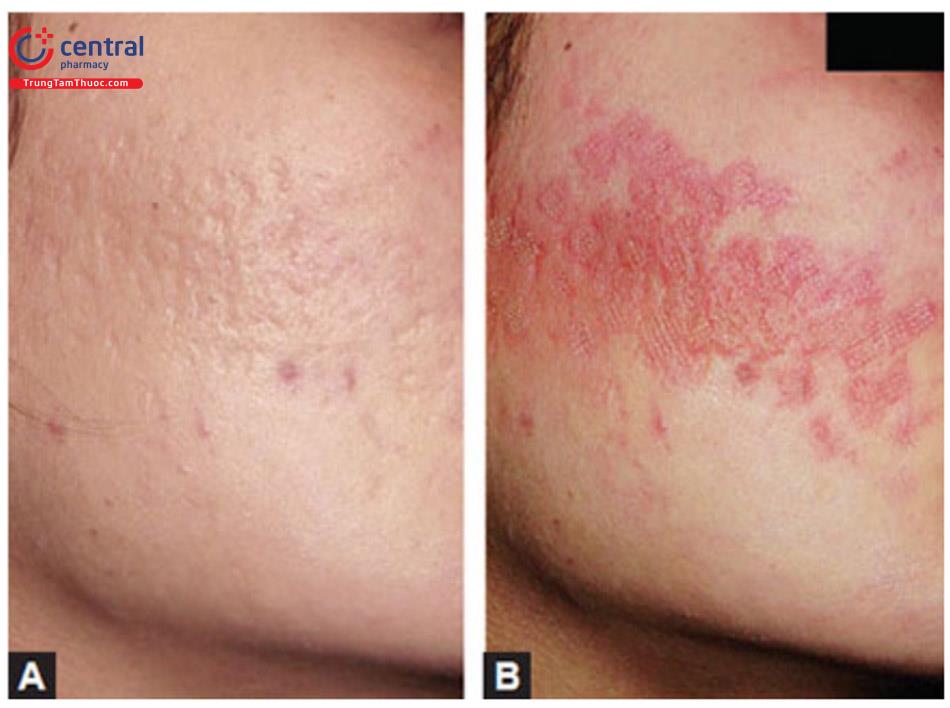
Chăm sóc trước phẫu thuật
Tiền sử herpes môi trước đây nên được dùng thuốc kháng vi-rút đường uống dự phòng bắt đầu từ một ngày trước khi tái tạo bề mặt phân đoạn và trong 5 ngày sau phẫu thuật.
Tiền sử nhiễm vi khuẩn nên được điều trị bằng kháng sinh thích hợp.
Bệnh nhân có xu hướng tăng sắc tố sau viêm, nên test patch và nên thực hiện lớp lót bằng retinoids tại chỗ cùng với các chất làm giảm sắc tố và chống nắng nghiêm ngặt
Bệnh nhân có xu hướng sẹo lồi hoặc sẹo phì đại nên được tư vấn về nguy cơ liên quan. Nên thực hiện test patch và áp dụng tốc độ thấp trong suốt quá trình.
Các bước thủ thuật
Bôi thuốc tê tại chỗ (hỗn hợp eutectic của Prilocaine / tetracaine và ligno-caine) và giữ nó trong 45 phút đến 1 giờ. Làm sạch vùng bị ảnh hưởng của mặt hoặc cổ bằng betadine và sau đó bằng nước muối sinh lý bình thường.
Phải đeo kính do liên quan đến bước sóng cho bác sĩ phẫu thuật, trợ lý và tấm che mắt cho bệnh nhân trước khi bắt đầu thủ thuật.
Một thiết bị hút khói nên có sẵn trong phòng thủ thuật và phải được sử dụng trong suốt quá trình làm thủ thuật vì nó loại bỏ các hạt vi rút cùng với khói.
Tùy thuộc vào loại, kích thước của sẹo và loại da: độ mịn, chế độ, độ rộng xung, tần số và hình dạng của chùm tia được chọn.
Cần tiến hành làm liền sẹo để có kết quả tốt hơn. Tuy nhiên, trong trường hợp phải sử dụng nhiều lần, hãy làm sạch vùng điều trị bằng gạc để loại bỏ các mô bị mài mòn trước khi thực hiện lần tiếp theo
Thường đi laser một lần trên da.
Chống chỉ định
- Tiền sử ức chế miễn dịch hoặc bệnh đang hoạt động sẽ cản trở quá trình chữa lành vết thương
- Nhiễm trùng toàn thân
- Rối loạn mô liên kết
- Cho con bú
- Rối loạn nhạy cảm ánh sáng
- Bệnh vẩy nến hoặc bệnh bạch biến đang hoạt động
- Hội chứng rối loạn khiếm khuyết cơ thể.
- Kỳ vọng không thực tế
- Bệnh nhân đang sử dụng isotretinoin đường uống: Tái tạo bề mặt bằng laser phân đoạn thường được chống chỉ định ở những bệnh nhân đang sử dụng isotretinoin và thời gian chờ đợi 6 tháng thường được khuyến cáo, đặc biệt là trong trường hợp tái tạo bề mặt tích cực. Tuy nhiên, khuyến cáo này đã bị thách thức trong nhiều nghiên cứu gần đây và các nghiên cứu không cho thấy sự gia tăng đáng kể các tác dụng ngoài ý muốn ở bệnh nhân điều trị isotreti-noin liều thấp. Hơn nữa, trong trường hợp có dát và nốt sần ở bệnh nhân dùng isotretinoin, việc tái tạo bề mặt bằng laser phân đoạn có thể được thực hiện một cách an toàn.
Các tip và thủ thuật
Năng lượng cao hơn có thể được sử dụng ở mật độ điều trị ít hơn để tiếp cận sâu hơn vào lớp hạ bì mà không gây ra tác dụng phụ đáng kể
Chườm đá ngay trước, trong và sau thủ thuật giúp giảm thiểu đáng kể đỏ da và phù nề do tái tạo bề mặt bằng laser phân đoạn.
Luôn khuyên bệnh nhân tránh nhặt các lớp vảy hình thành sau thủ thuật vì nó có thể dẫn đến rối loạn sắc tố sau viêm và sẹo.
Trị sẹo thâm và phương pháp chườm đá cần có phương pháp kết hợp với các thủ thuật khác, chẳng hạn như peel da bằng hóa chất, cắt đáy sẹo và kỹ thuật tái tạo da bằng axit trichloroacetic bằng hóa chất tái tạo da (CROSS).
Nên đi trên da hai lần và làm phẳng các vết sẹo trong trường hợp sẹo lõm sâu.
3.5 Cắt đáy sẹo
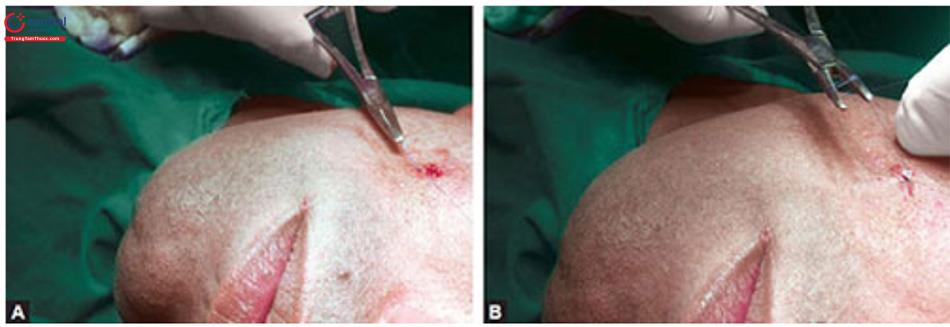
Cắt đáy sẹo là một kỹ thuật phẫu thuật đơn giản dùng để cắt các dải xơ bên dưới sẹo lõm. Mục đích là để giảm thiểu sự bám dính của bề mặt sẹo vào mô bên dưới. Thuật ngữ này lần đầu tiên được Orentreich và Orentreich sử dụng để mô tả một quy trình mới của phẫu thuật không rạch dưới da. Các quy trình tương tự đã được Spangler thực hiện bằng cách sử dụng kim iris để cắt các sợi xơ bên dưới sẹo lõm (Hình 8.7 A và B).
Nguyên tắc
Cơ chế hoạt động được cho là:
- Việc giải phóng dải sợi xơ trong phẫu thuật dẫn đến độ cao của sẹo
- Tổn thương được kiểm soát thúc đẩy sự hình thành mô liên kết mới dưới chỗ khuyết, làm đáy sẹo cao hơn.
Chỉ định
Nó được chỉ định cho sẹo rolling scar
Những vết sẹo đáp ứng tốt nhất với kỹ thuật này là những vết sẹo được cải thiện sau khi da được kéo căng.
Chống chỉ định
Xu hướng sẹo lồi (tương đối)
Nhiễm trùng thứ phát hoặc viêm nang lông
Rối loạn đông máu.
Các bước của thủ thuật
Các bước của thủ thuật như sau:
- Bôi kem gây tê tại chỗ dưới chỗ điều trị như mô tả trong phần micronee-dling. Gây tê tại chỗ ủ trong hai giờ để thích hợp cho những vết sẹo sâu hơn.
- Làm sạch vùng bị ảnh hưởng sau khi đã tê tốt.
- Đánh dấu ranh giới của từng vết sẹo cần cắt đáy.
- Có thể sử dụng kim 16G đến 23G, kim tốt nhất để thực hiện tiểu phẫu là 18G. Ngoài kim đơn giản, kim Nokor và dao Iris cũng được sử dụng cho thủ thuật này. Đường đi vào của kim là qua rìa của sẹo và góc xiên của kim phải hướng lên trên và theo hướng nằm ngang ngay dưới mặt phẳng tiếp giáp da-dưới da.
- Kim phải được di chuyển nhẹ nhàng qua lại theo cách quét và nghe thấy tiếng tách khi các dải xơ bị đứt. Kim phải được giữ chắc chắn giữa ngón trỏ và ngón cái của bàn tay phải và da phải được kéo căng bằng tay trái.
- Cố định bằng gạc vô trùng sau thủ thuật từ 5 đến 6 phút để cầm máu.
- Một đợt khác có thể được lặp lại sau 2 đến 3 tuần tùy thuộc vào sự cải thiện.
Các cải tiến
Thân kim có thể được uốn theo góc vuông vì cần ít lực hơn để chuyển động qua lại của kim.
Dao iris đã cho thấy kết quả đầy hứa hẹn trong việc cắt đáy sẹo.
Kỹ thuật bấm sẹo
Kỹ thuật bấm sẹo được sử dụng cho các ca phẫu thuật chỉnh sửa sẹo mụn tùy thuộc vào loại sẹo mụn, kích thước, màu sắc và sự bất thường về kết cấu. Có nhiều loại phẫu thuật chỉnh sửa sẹo mụn khác nhau bằng cách sử dụng các kho-an, bao gồm bấm cắt bỏ, punch floatation và ghép thay thế vết bấm.
|
Bấm cắt bỏ
Chỉ định: Sẹo ice pick và sẹo boxcar, có đường kính hơn 3,5mm.
Quy trình
Tùy thuộc vào kích thước của vết sẹo, có thể sử dụng nhiều loại khoan lỗ khác nhau, từ 1.5mm đến 3mm. Một lực kéo hướng ra ngoài thích hợp là cần thiết cho khoan trong quá trình cắt bỏ, để một hình elip được hình thành và nó chạy song song với các đường RSTL. Mô sẹo được loại bỏ và các mép được khâu bằng prolene hoặc nylon 6-0 và nếu hơn 2.5mm thì vicryl 6-0 có thể được sử dụng để khâu dưới da (Hình 8.8 A và B).
Punch Floatation
Chỉ định
Đối với vết sẹo boxcar nhỏ hơn 3mm không có kết cấu hoặc màu sắc không phù hợp.
Quy trình
Khoan phải được chọn sao cho đường kính bên trong của vết sẹo phải nằm dọc theo khoan. Khoan phải được xoay theo chiều kim đồng hồ hoặc ngược chiều kim đồng hồ theo một hướng duy nhất để giải phóng mô sẹo liên kết và không được xuyên qua lớp hạ bì.
Sẹo nên được nâng cao bằng cách sử dụng kẹp không mấu và có thể được giữ ở vị trí cao hơn một chút so với da bình thường, có thể được hàn gắn bằng cách sử dụng chất kết dính mô cyanoacrylate và có thể được đóng lại bằng Steri Strips.
Ghép thay thế sau bấm cắt sẹo
Chỉ định
Nó được sử dụng cho các vết sẹo sâu, không đều và sẹo boxcar với kết cấu da bị thay đổi.
Quy trình
Trong kỹ thuật này, sẹo được lấy ra bằng cách sử dụng khoan tùy thuộc vào kích thước của vết sẹo và được thay thế bằng một mảnh ghép lấy từ vùng sau tai hoặc từ mặt trong của cánh tay. Nếu vết sẹo có kích thước lớn hơn 1.5mm thì mảnh ghép của người hiến phải lớn hơn vết sẹo của người nhận 0.5mm và nếu vết sẹo có kích thước nhỏ hơn 1.5mm, mảnh ghép từ vùng nhận có thể bằng vết sẹo của người hiến tặng. Keo cyanoacrylate có thể được sử dụng làm chất kết dính để giữ chặt các mảnh ghép (Hình 8.9 A và B).
Chống chỉ định
Xu hướng sẹo lồi.
Màu sắc không tương đồng giữa khu vực cho và nhận mảnh ghép.
Rối loạn đông máu.
Đang có nhiễm trùng da.Chăm sóc sau thủ thuậtBệnh nhân nên hạn chế cử động vì nhai hoặc cử động mạnh có thể dẫn đến việc dung nạp mảnh ghép kém và dẫn đến thải mảnh ghép. Cùng với việc thay thế hoặc giải phóng đáy sẹo, nó có thể được kết hợp với laser phân đoạn, peel da bằng hóa chất hoặc PRP để có kết quả tốt hơn.
|
3.6 TCA Cross
Lee và các đồng nghiệp đã báo cáo việc sử dụng TCA nồng độ cao (65% & 100%) trong các vết sẹo lõm và gọi nó là Cross ( Sự tái tạo hóa học của sẹo). Nó là một chất tự trung hòa và tùy thuộc vào nồng độ, có thể được sử dụng làm chất peel da từ trung bình đến sâu.
Chỉ định
Nó được chỉ định cho các sẹo ice pick.
Nguyên tắc
TCA gây hoại tử đông tụ các tế bào ở lớp biểu bì và hoại tử collagen ở lớp hạ bì dạng nhú và dạng lưới, do đó dẫn đến tăng sản xuất collagen gây ra sự tái cấu trúc của nó cùng với sự lắng đọng glycosaminoglycans và elastin. Việc sửa chữa có thể tiếp tục trong 4 đến 6 tháng và dẫn đến kết quả tốt hơn.
|
Các biến chứng: Tăng sắc tố sau viêm và giảm sắc tố.
Lời khuyên
|
3.7 Dermal Grafting
Ghép da đã được sử dụng trong điều trị sẹo lõm dưới dạng ghép tự thân. Trước khi ghép da nên cắt sẹo và tùy theo kích thước sẹo mà có thể lấy mô ghép cho phù hợp. Những mảnh ghép này phải không có lớp biểu bì và lớp mỡ dưới da. Những ưu điểm của thủ thuật này như sau:
- Tỷ lệ sống của mảnh ghép da tốt hơn so với mỡ và chất làm đầy không tự nhiên
- Ít khả năng bị viêm da dị ứng do tiếp xúc
- Ít bị nhiễm trùng
- Rẻ hơn
- Có thể được điều chỉnh theo nhu cầu của bệnh nhân.
Quý trình
Hai loại kỹ thuật được sử dụng:
- Kỹ thuật thông thường.
- Phân tách bằng enzym.
Kỹ thuật thông thường
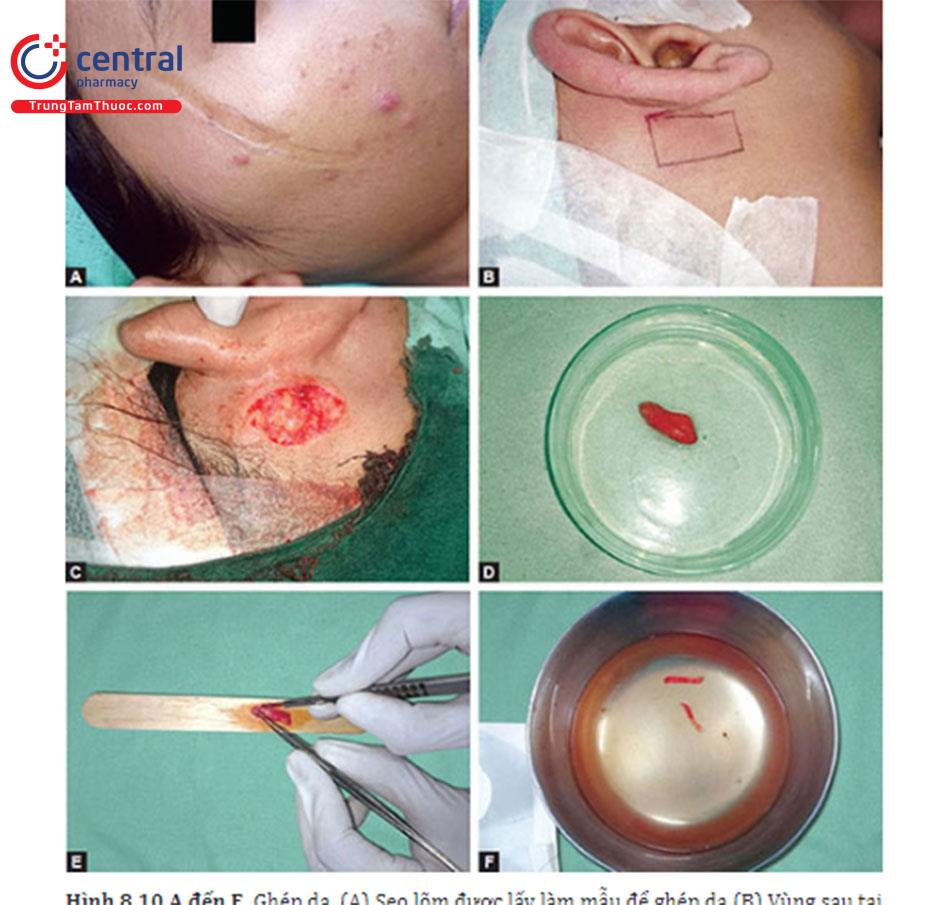
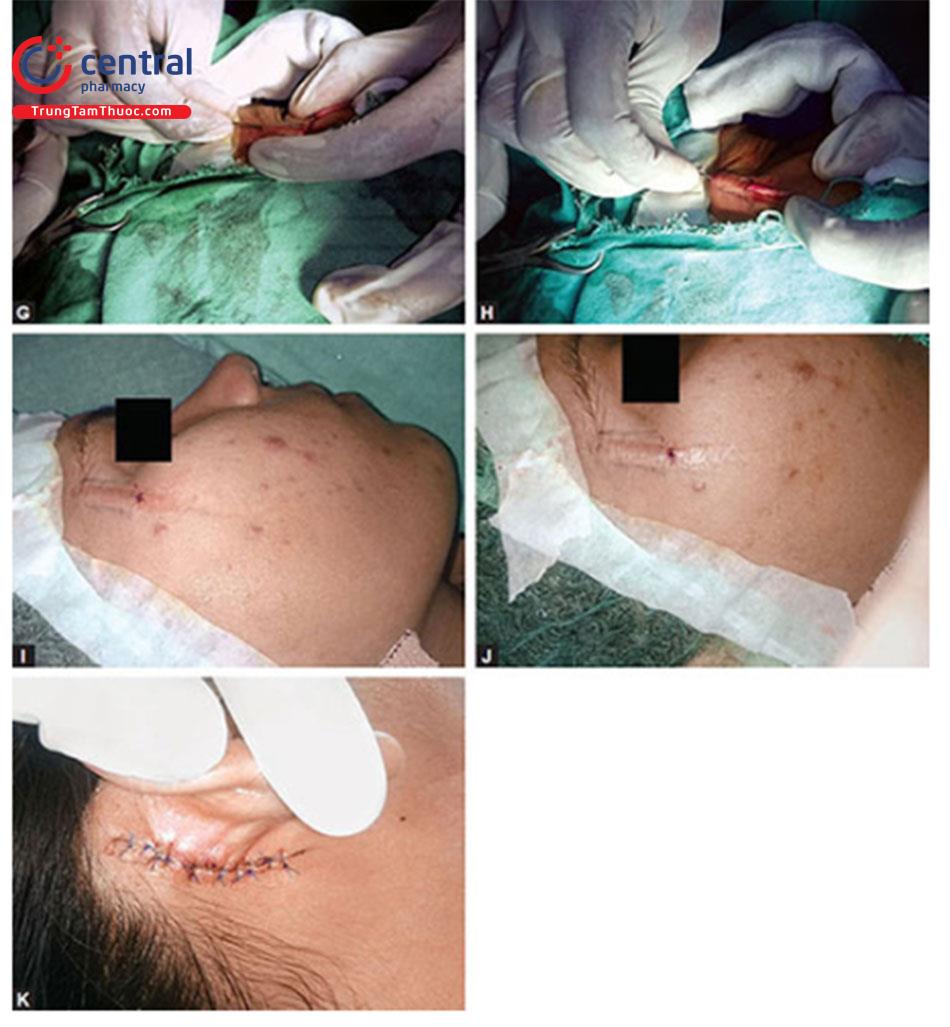
Mô của người hiến tặng được thu hoạch bằng cách sử dụng dụng cụ sinh thiết hoặc sử dụng da từ vùng sau tai hoặc mặt trong của cánh tay. Mảnh ghép phải không có biểu bì và trong trường hợp khuyết da lớn hơn, có thể lấy mỡ cùng với hạ bì. Vết sẹo được cắt dưới da bằng cách sử dụng kim cỡ 18 và một túi được tạo ra bên dưới vết sẹo (Kỹ thuật pocket). Thông qua đường vào, một mảnh ghép nhỏ được tạo ra, qua đó mảnh ghép được đặt vào bên trong túi bên dưới vết sẹo với sự trợ giúp của forcep giảm chấn tốt. Sau khi hoàn tất việc sửa lại đường vào có thể khâu bằng prolene 6-0. (Ghép da cho sẹo lõm được xem như một quy trình và quy trình này vẫn giữ nguyên đối với sẹo mụn — Hình 8.10 A đến K).
Kỹ thuật Enzym Kỹ thuật giống như kỹ thuật thông thường ngoại trừ một bước, ủ mảnh ghép da với 0.25% trypsin trong 45 phút sau khi thu hoạch để làm cho mảnh ghép mềm và dẻo dai để nó dễ dàng trượt qua túi. Mô da có màu trắng và mềm có thể được sử dụng để lấp đầy khuyết da.
|
Các phương thức điều trị sẹo mụn khác có thể kết hợp với thủ thuật phẫu thuật là:
Peel da hóa học
Mài da vi điểm
Làm đầy mô mềm
Microneedling RF
Botox cho các vết sẹo nặng thêm do tác động của cơ. Tóm tắt về cách điều trị sẹo mụn được đưa ra trong Bảng 8.4.
3.8 Tổng kết
Điều trị sẹo mụn là một thách thức đối với bác sĩ da liễu và cần đánh giá lâm sàng thích hợp và yêu cầu nhiều lần điều trị và tiếp cận đa phương thức. Bệnh nhân nên được tư vấn đầy đủ về kết quả của phẫu thuật.
| Loại sẹo | Phương pháp điều trị |
|---|---|
| Sẹo Ice Pick | TCA CROSS (<1.5mm)Bấm sẹo sau đó khâu da (> 1.5mm) |
| Sẹo Boxcar | Round scars-punch techniquesIrregular scars- fractional laser, scar revisions |
| Sẹo Rolling scars | Subcision with dermaroller, fractional laser |
| Các lọa sẹo lõm khác | Fillers, dermal graft, fat injections, dermaroller |
| Sẹo lồ | Intralesional steroids, cryorollers |
| Papular acne scars | Radiofrequency ablation |

