Tìm hiểu các loại u lành tính của da và cách điều trị
Nguồn: Hình ảnh lâm sàng, chẩn đoán và điều trị trong chuyên ngành da liễu tập 2
Chủ biên: PGS.TS.Nguyên Văn Thường
1 Đại cương các khối u da lành tính (Common Benign Skin Tumors)
1.1 Đại cương
Các khối u da lành tính là những tổn thương rất thường gặp trên lâm sàng. Hầu hết chẩn đoán dựa trên khám lâm sàng và tiền sử, cần chẩn đoán đúng và phân biệt với các khối u ác tính. Nếu tổn thương không điến hình hoặc khối u phát triển nhanh chóng cần tiến hành sinh thiết để chẩn đoán xác định.
Các tổn thương lành tính thường không có triệu chứng, có thể ảnh hưởng đến thẩm mỹ. Có thể dùng các phương pháp điều trị như: cắt bỏ, áp lạnh, nạo bằng dao điện hoặc nạo không dùng dao điện.... phù hợp với từng loại và vị trí tổn thương.
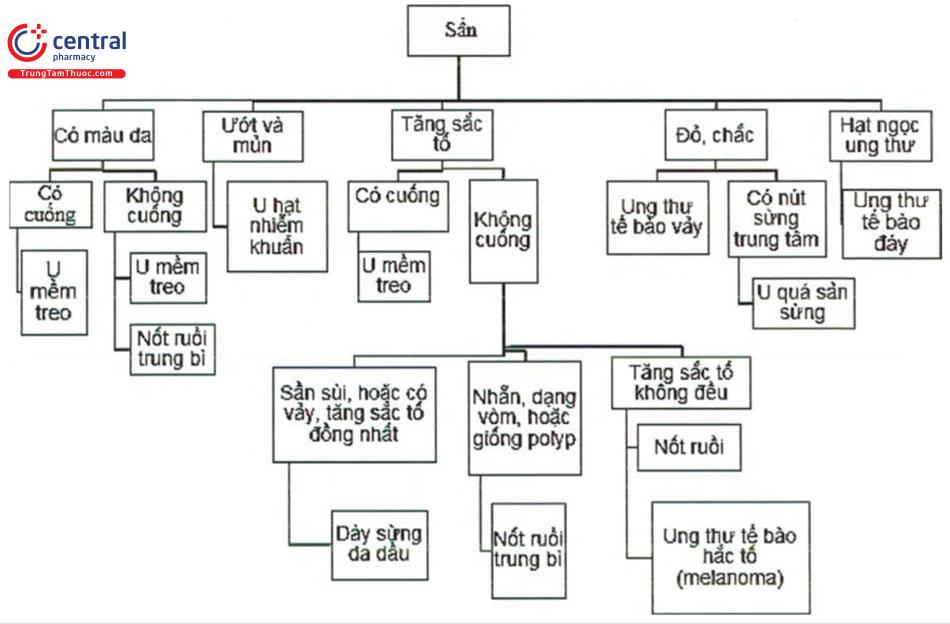
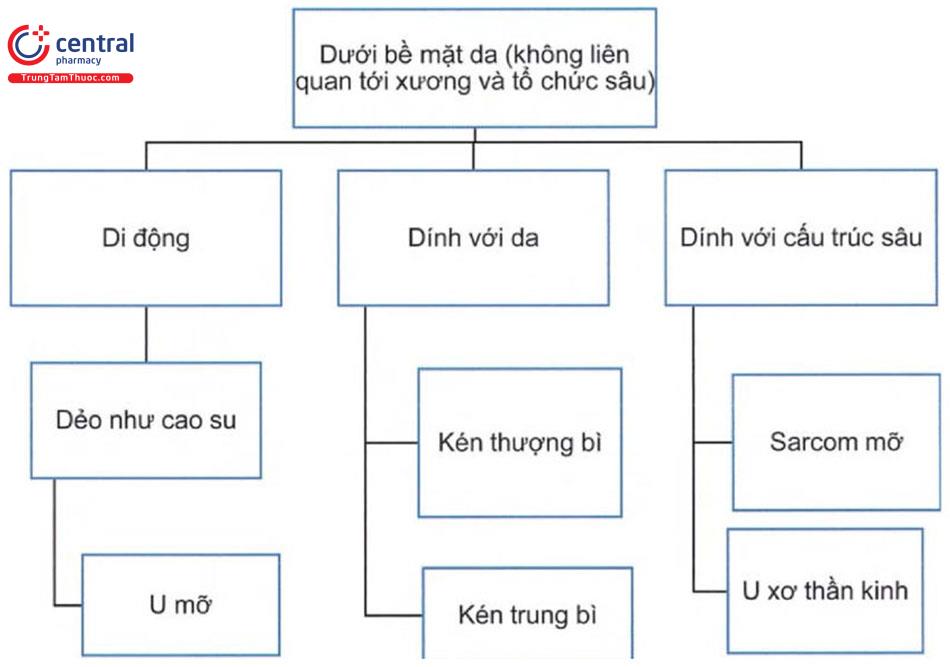
1.2 Tiếp cận chẩn đoán
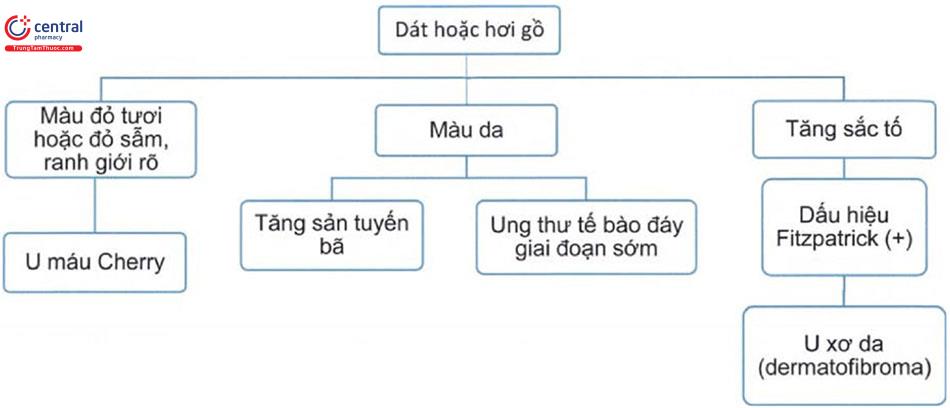
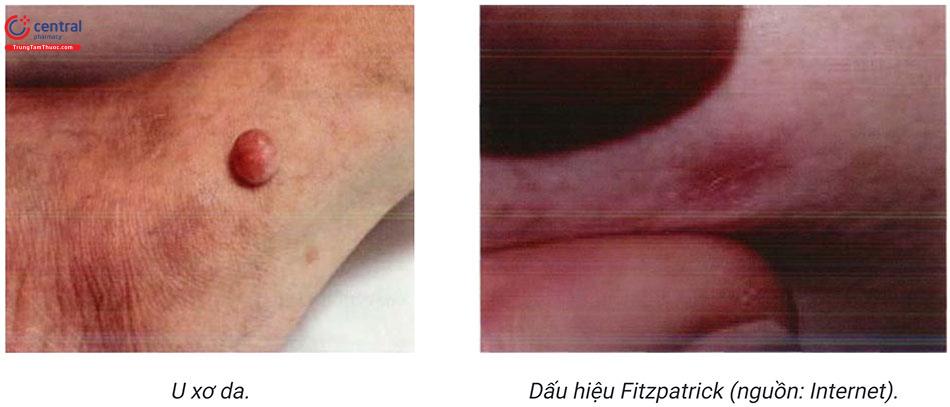
Dấu hiệu Fitzpatrick (+): lõm lại của tổn thương dưới da khi ép hai bên.
1.3 Một số u da lành tín thường gặp
1.3.1 Tăng sản tuyến bã (Sebaceous hyperplasia) hay tăng sản Senile (Senile hyperplasia)
Thường gặp ở tuổi trung niên và người già, có thể gặp ở tuổi dậy thì (tăng sản tuyến bã gia đình).
Lâm sàng: dạng sẩn mềm, màu da hoặc vàng, hình vòm, một số lõm trung tâm, kích thước từ 2mm - 5cm, thường ở trán, má, mũi, có thể xuất hiện ở âm hộ.
Cần chẩn đoán phân biệt với ung thư biểu mô tế bào đáy (BCC) (trong BCC bề mặt sẩn thường không đồng nhất).
Mô bệnh học: hình ảnh các tiểu thùy mở rộng của tuyến bã trưởng thành, ở trung tâm có 1 ống dẫn bị giãn.
Điều trị: khi ảnh hưởng đến thẩm mỹ. Một số phương pháp gồm: đốt điện, la-ser, TCA. Trường hợp tổn thương lan tỏa, có thể sử dụng isotretinoin uống. Nếu nghi ngờ với BCC có thể chỉ định sinh thiết.
1.3.2 U mỡ (Lipoma)
U mỡ mặc dù không phải khối u của da nhưng thực hành lâm sàng hay gặp, đây là khối u phần mềm dưới da phổ biến nhất với tỉ lệ mắc 1/1000. Nguyên nhân chưa rõ, nhưng có thể xuất hiện sau chấn thương.
Lâm sàng biểu hiện là các nodule dưới da chắc, đàn hồi như Cao Su, hình tròn, hình bầu dục hoặc đa hình thái, không đau (đôi khi đau do chèn ép vào dây thần kinh), phát triển chậm. Có tới 80% khối u có kích thước < 5cm, nhưng cũng có thể gặp những khối u > 20cm nặng vài kg.
Vị trí hay gặp ở thân mình, vai, mặt sau cổ, nách, chi trên.
Điều trị: khi ảnh hưởng đến thẩm mỹ, chèn ép tố chức xung quanh, hoặc còn nghi ngờ về chẩn đoán. Một số phương pháp như: phẫu thuật loại bỏ tổn thương, rạch và ép u mỡ bằng tay (ở vùng có lớp trung bì mỏng như mặt, tứ chi), phẫu thuật cắt kết hợp hút mỡ (đối với những u mỡ lớn)...

1.3.3 Dày sừng da dầu (Seborrheic Keratosis - SK)
Là tổn thương dày sừng của thượng bì, thường gặp sau 50 tuổi. - Lâm sàng: dạng sẩn hoặc mảng màu rám nắng, nâu hoặc đen; ranh giới rõ, bề mặt sần sùi, đường kính 2mm đến 3cm, tăng kích thước theo thời gian, tiến triển thành mảng tăng sắc tố. Vị trí: có thể ở mọi vị trí trên da trừ lòng bàn tay, lòng bàn chân, vùng niêm mạc, hay gặp nhất là lưng, chi, mặt, đầu. Thường không có triệu chứng cơ năng, có thể bị kích ứng và viêm do tự phát hoặc cọ xát quần áo.
Cần chẩn đoán phân biệt với u tế bào hắc tố (melanoma) dựa vào màu sắc: SK có màu đồng nhất, melanoma màu đa dạng. - Điều trị chủ yếu vì lí do thẩm mỹ, giảm kích ứng, hoặc để loại trừ các khối u ác tính. Một số phương pháp: liệu pháp lạnh, nạo và cắt bỏ, laser CO2. Sử dụng corticosteroid tại chỗ khi tổn thương bị kích ứng để giảm triệu chứng.
1.3.4 U xơ da (Dermatofibroma)
Là tổn thương bắt nguồn từ tế bào có nguồn gốc trung mô. Cơ chế bệnh sinh không thể phân biệt rõ ràng là khối u tân sản hay do phản ứng tế bào sau chấn thương hoặc côn trùng cắn, nhiễm virus, viêm nang lông.
Lâm sàng: tổn thương cơ bản là sẩn chắc, nổi cao, mảng hoặc nodule kích thước khoảng 3 - 10mm, màu từ nâu, đến tím, đỏ, vàng và hồng. Dấu hiệu Fitz-patrick (+): tổn thương lõm lại khi ép hai bên. Có thể gặp ở mọi vị trí, hay gặp nhẩt là mặt trước của cẳng chân.
Điều trị vì lý do thẩm mỹ hoặc để chẩn đoán mô bệnh học khi mà lâm sàng còn nghi ngờ. Phương pháp: phẫu thuật loại bỏ tổn thương.
1.3.5 U mềm treo (Skin Tag- Acro-chodon)
Thường gặp ở 50% người trưởng thành. Béo phì là một yếu tố ảnh hưởng.
Vị trí hay gặp ở vùng nách, cổ, bẹn. u mềm treo gắn vào da bằng 1 cuống mỏng nhưng cũng có thể không có cuống, kích thước khoảng từ dưới 1mm đến 1cm đường kính, có màu như màu da hoặc nâu. Tổn thương hay tái phát.
Chẩn đoán phân biệt: u xơ thần kinh, bớt trung bì có cuống.
Điều trị vì lý do thẩm mỹ hoặc khi tổn thương bị kích thích. Phương pháp: cắt bỏ, áp lạnh, laser...
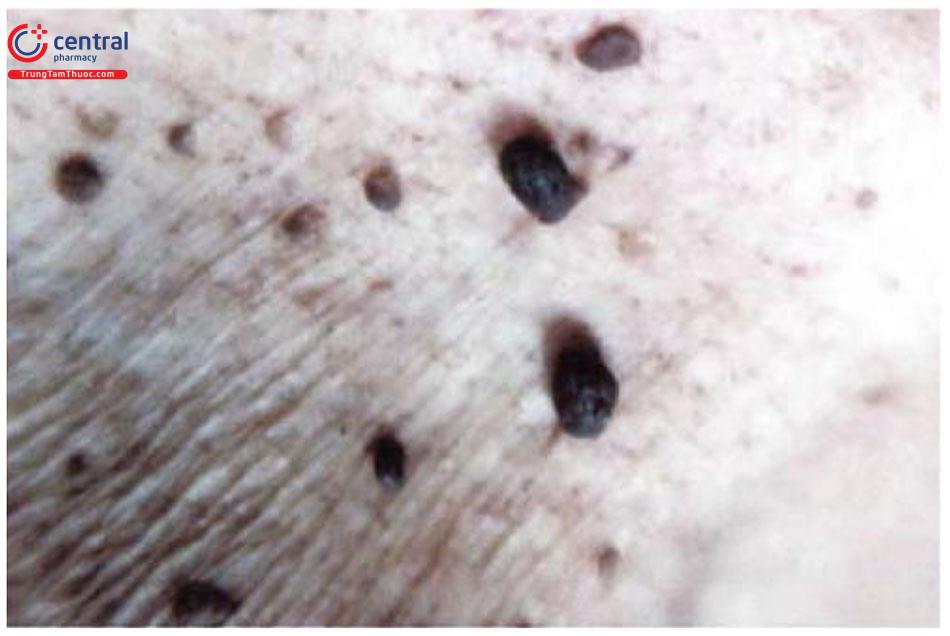
1.3.6 U quá sản sừng (Keratoacan-thoma)
Đây được xem là tổn thương tiền ung thư, thường xuất hiện ở vùng tiếp xúc ánh nắng ở người già như mặt, các chi.
Lâm sàng: tổn thương ban đầu dạng sẩn nhỏ, sau đó tăng kích thước, thường lõm ở giữa, lõi chứa chất sừng, sau 4-6 tháng, tổn thương mất lõi, để lại sẹo giảm sắc tố.
Điều trị: cắt bỏ toàn bộ, phẫu thuật Mohs.
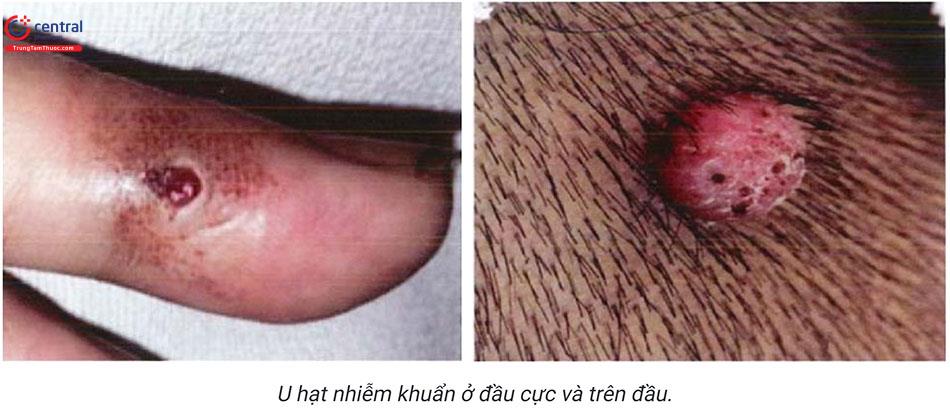
1.3.7 U hạt nhiễm khuẩn (Pyogenic Granuloma)
Là tổn thương mạch máu, đa số xuất hiện trong những năm đầu tiên của cuộc đời, tỷ lệ bệnh giảm theo tuổi.
Lâm sàng: sẩn kích thước nhỏ (dưới 1cm), đơn độc, đỏ hoặc vàng, phát triển nhanh thành cụm, hoặc có viền vảy da ở chân tổn thương. Vị trí thường ở đầu, cổ, tứ chi, đặc biệt là ngón tay, niêm mạc. Bệnh xuất hiện ở môi, niêm mạc miệng của phụ nữ mang thai và thoái triển sau khi sinh, u hạt nhiễm khuẩn rất dễ vỡ. Một số trường hợp sinh mủ tự phát trong vòng 6 tháng, hầu hết bệnh nhân phải điều trị vì chảy máu. Phương pháp điều trị gồm: cắt bỏ hoặc nạo, laser, thuốc bôi...
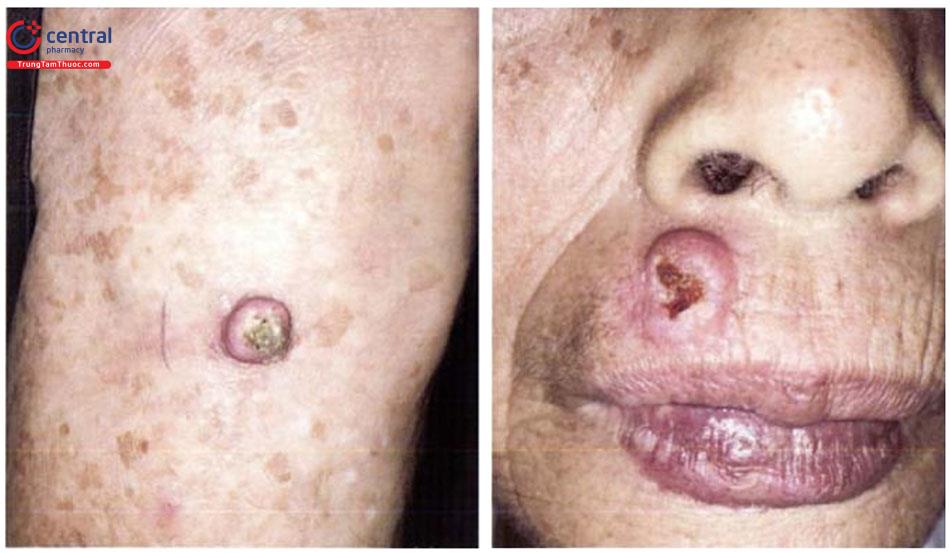
1.3.8 Kén thượng bì (Epidermoid Cyst)
Lâm sàng: xù xì và di động, kích cỡ vài mm, đến vài cm. Vị trí thường xảy ra ở lưng, mặt, ngực, dính với da thông qua một nút nhỏ, hình tròn, chứa đầy chất bã màu trắng nhão như bã đậu. Khi thành nang vỡ vào lớp hạ bì, sẽ gây phản ứng viêm.
Điều trị: các chỉ định cắt bỏ bao gồm: thẩm mỹ, đau, nhiễm trùng tái phát. Những nang viêm cấp nên được rạch và dẫn lưu.
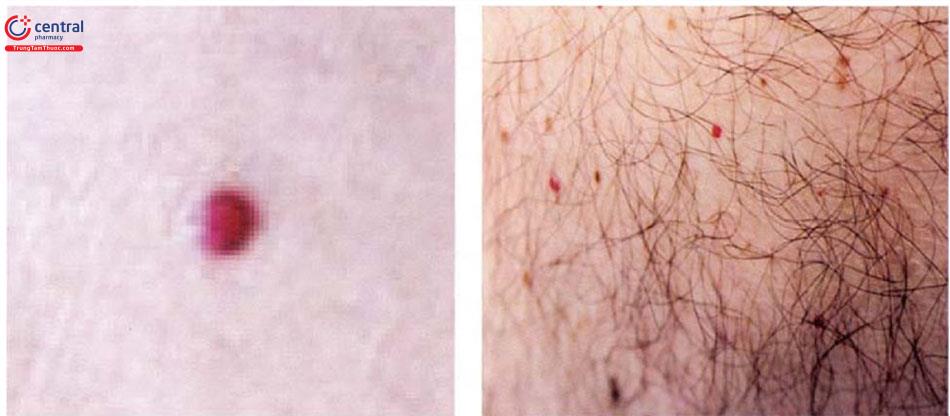
1.3.9 U máu anh đào (Campbell de Mor-gan’s spot hay cherry angioma)
Gặp ở 50% người lớn, do tình trạng giãn mao mạch và tĩnh mạch sau mao mạch.
Lâm sàng: thường xuất hiện ở thân mình và các chi, đường kính có thể chỉ vài mm, hình tròn, màu đỏ sáng đến đỏ sẫm, dạng sẩn không giãn, u máu anh đào bắt đầu xuất hiện ở giai đoạn trưởng thành sớm (18-25 tuổi), tăng số lượng theo tuổi, không có triệu chứng cơ năng.
Điều trị vì lý do thẩm mỹ. Một số lựa chọn điều trị gồm: laser, phẫu thuật loại bỏ tổn thương.
2 Bớt thượng bì (Epidermal nevus)
Bớt thượng bì được cho là một u mô thừa giới hạn của da lành tính, thường xuất hiện từ khi mới sinh hoặc từ thời kỳ thơ ấu. Chúng có thể bao gồm rất nhiều loại tế bào thuộc các cấu trúc của da và thành phần phụ thuộc của da như tế bào sừng, tuyến bã, nang lông, tuyến apo-crine, tuyến eccrine và tế bào cơ trơn.
Bớt thượng bì được phân loại thành hai nhóm chính phụ thuộc vào thành phần chiếm đa số trong tổn thương:
- Tổn thương có thành phần chính là các tế bào sừng biệt hóa thì được xếp vào nhóm “nonorganoid nevi”. Trong đó, bớt thượng bì thành dải (linear epidermal nevus) hay bớt sùi thượng bì thành dải (verrucous linear epi-dermal nevus) là hay gặp nhất.
- Tổn thương có thành phần chính là các cấu trúc phụ thuộc của da như tuyến bã, nang lông, tuyến apocrine hay tuyến eccrine thì được xếp vào nhóm “organoid nevi”. Trong đó, bớt tuyến bã là thường gặp nhất. Ngoài ra có thể gặp bớt nang lông - tuyến bã, bớt tuyến eccrine, bớt tuyến apo-crine.
3 Bớt sùi thượng bì (Verrucous epidermal nevus)
3.1 Đại cương
Bớt sùi thượng bì thuộc nhóm bớt thượng bì và được coi là một u mô thừa giới hạn của da. Bớt sùi thượng bì cũng thường xuất hiện từ ngay sau khi sinh hoặc năm đầu tiên của cuộc đời.
Căn nguyên gây bệnh đến nay chưa được rõ ràng, có thể liên quan tới đột biến gen và virus gây u nhú ở người HPV (human papilloma virus).
Tỷ lệ gặp bớt thượng bì khoảng 1/1000 trẻ sơ sinh.
3.2 Lâm sàng
Hình ảnh lâm sàng là những tổn thương dạng dát hoặc mảng, ranh giới rõ, màu da hoặc màu nâu, bề mặt có thể phẳng hoặc sần sùi, theo thời gian tổn thương thường trở nên dày hơn và sẫm màu hơn.
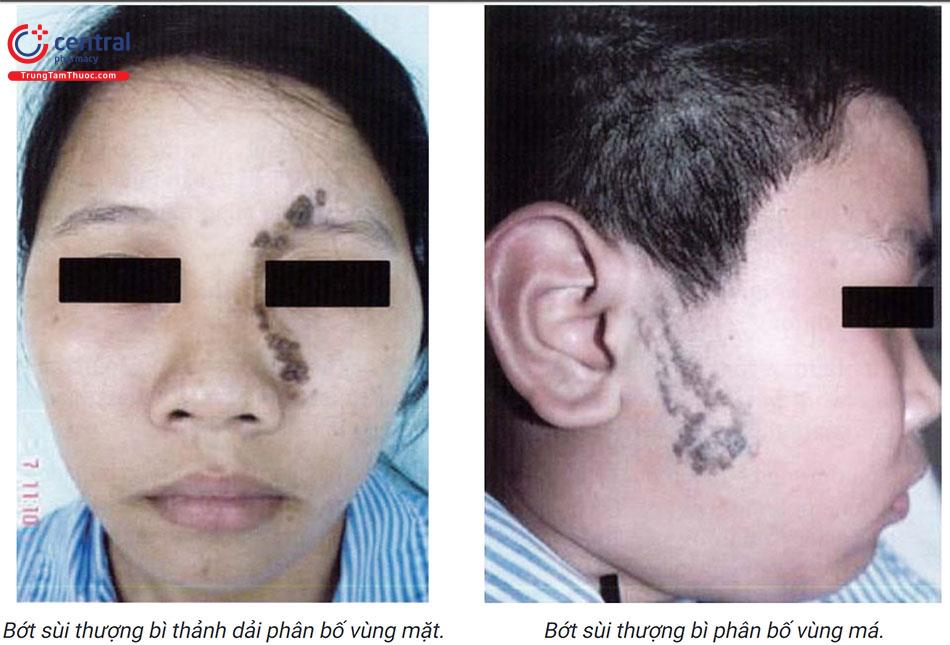
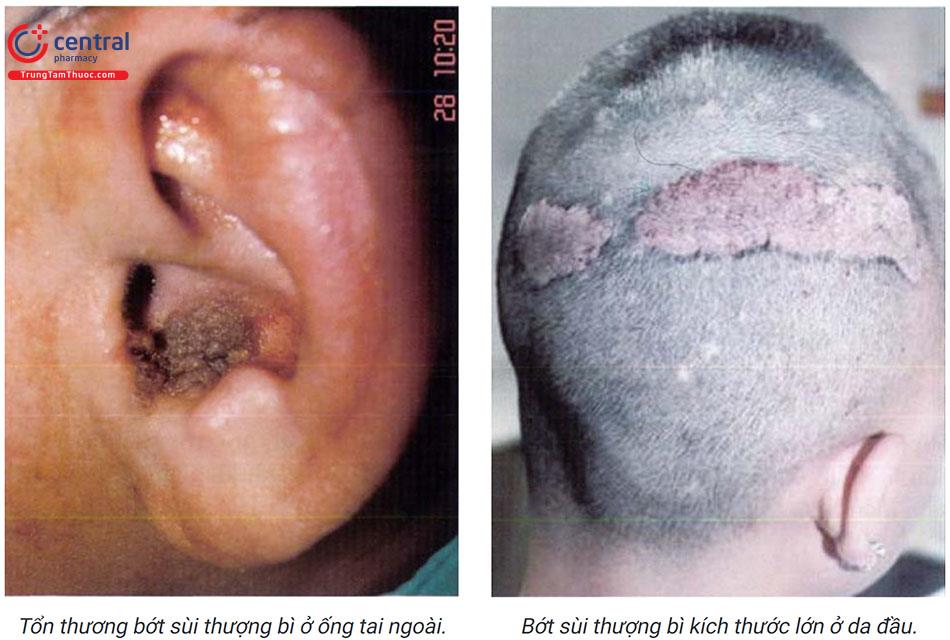
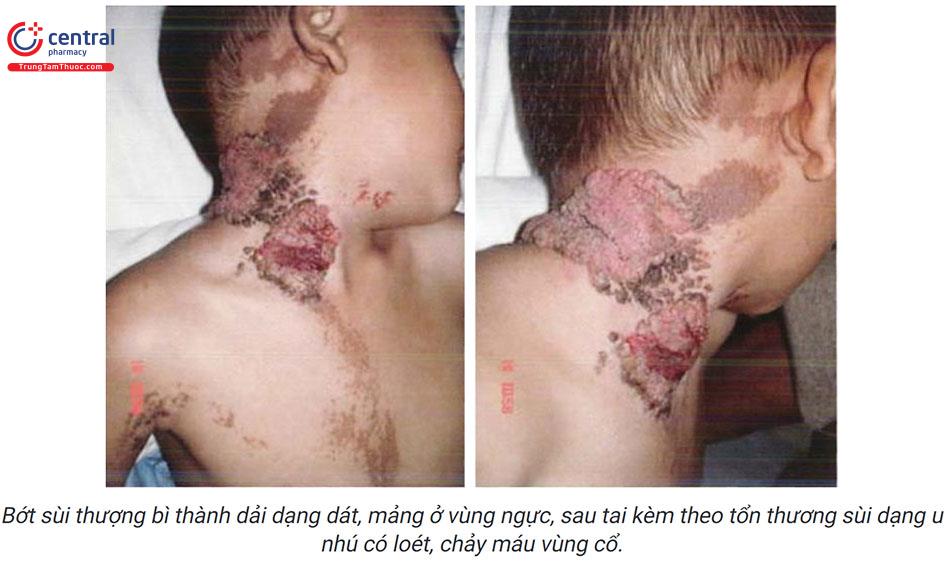
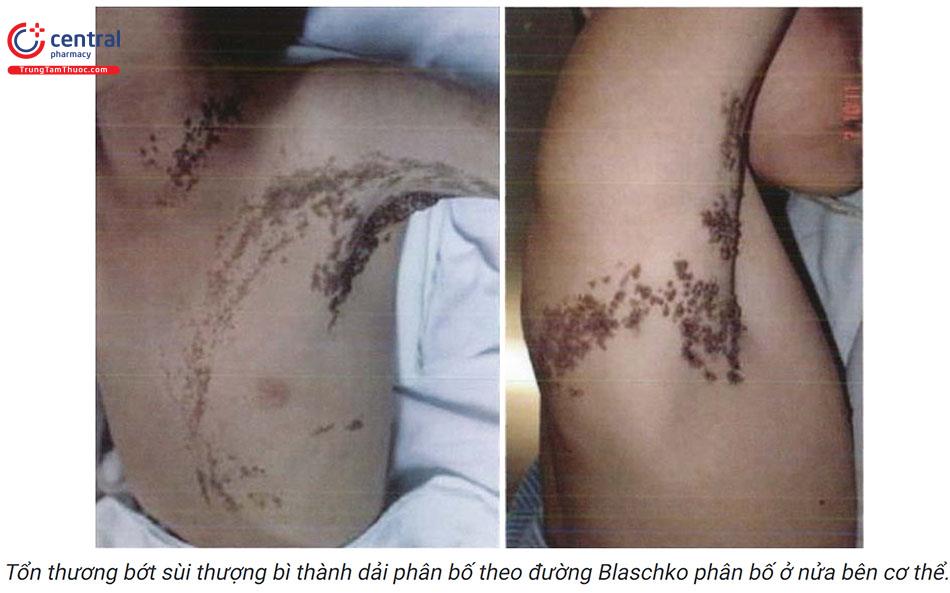
Tổn thương của bớt sùi tượng bì có thể phát triển thành các tổn thương dạng u nhú, có thể có biểu hiện viêm loét, mùi hôi thối do sự phát triển của vi khuẩn tại chỗ. -
Tổn thương thường xuất hiện ở vùng thân mình, các chi và ít khi gặp ở mặt hay da đầu. Tổn thương có thể xuất hiện ở một bên cơ thể, đối xứng hai bên hoặc lan tỏa toàn thân. Tổn thương thường phân bố theo đường Blaschko có dạng dải, do đó nhiều trường hợp bớt sùi thượng bì được gọi là bớt sùi thượng bì thành dải (linear verrucous epidermal nevus).
Trong nhiêu trường hợp bớt sùi thượng bì có tổn thương bằng phẳng với mặt da chỉ có thay đổi về màu sắc và phân bố theo đường Blaschko (bớt thượng bì thành dải).
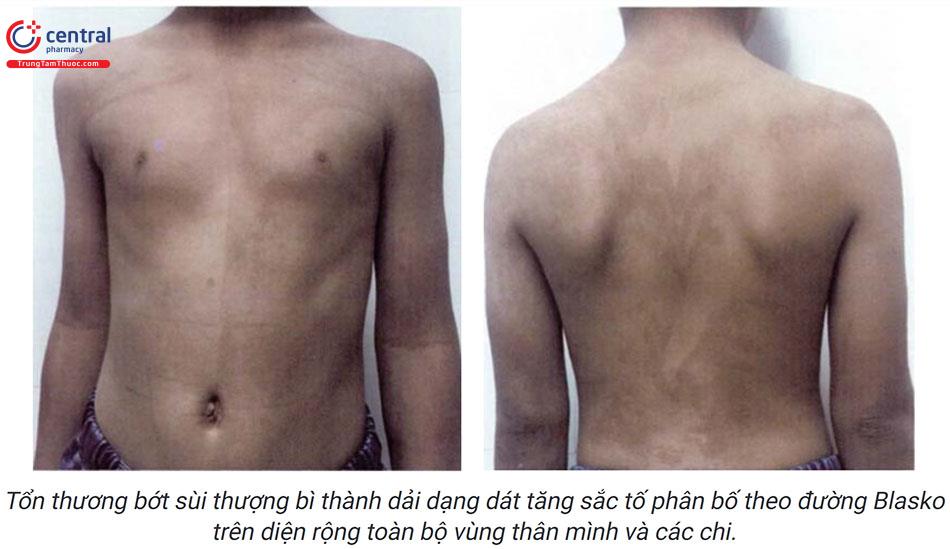
Đa số các trường hợp bớt sùi thượng bì không có triệu chứng cơ năng, có thể có ngứa trong trường hợp bớt sùi thượng bì thành dải có viêm (inflammatory lin-ear verrucous epidermal nevus ILVEN).
Bớt thượng bì trong đa số trường hợp lành tính, không ảnh hưởng tới chức năng các cơ quan, chủ yếu gây mất thẩm mỹ, đòi hỏi được điều trị. Tuy nhiên, cũng có một số trường hợp rất hiếm gặp bớt thượng bì là một biểu hiện nằm trong hội chứng bớt thượng bì (epidermal nevus syndrome) gây ảnh hưởng tới rất nhiều cơ quan quan trọng trong đó có hệ tim mạch, thần kinh và mắt.
3.3 Chẩn đoán phân biệt
Lichen phẳng thành dải
Vảy nến thành dải
Porokeratosis thành dải
Bệnh Darier thành dải
Sắc tố dầm dề
3.4 Điều trị
Loại bỏ tổn thương càng sớm càng tốt.
Phẫu thuật là điều trị chủ yếu trong các trường hợp.
Các phương pháp khác có thể sử dụng: liệu pháp quang động học tại chỗ (topi-cal photodynamic therapy), laser CO2 và bào mòn da.
4 Bớt tuyến bã (Nevus sebaceous)
4.1 Đại cương
Bớt tuyến bã được coi là một u mô thừa giới hạn (harmatoma) ở da với đặc trưng là sự quá sản lành tính của thượng bì, tuyến bã, nang lông và tuyến apocrine chưa trưởng thành trên mô bệnh học.
Bệnh gặp ở khoảng 0,3% trong số trẻ sơ sinh được sinh ra, không có sự khác biệt về giới cũng như là chủng tộc. Căn nguyên và sinh bệnh học của bớt tuyến bã cho đến nay chưa được làm sáng tỏ.
5 Lâm sàng
Bớt tuyến bã thường xuất hiện từ khi mới sinh ra song tới tuổi dậy thì mới biểu hiện rõ ràng.
Tổn thương cơ bản là tổn thương dạng mảng hoặc mảng sẩn, ranh giới rõ, thường có màu vàng cam hoặc vàng nâu, không có tóc trên bề mặt tổn thương. Tổn thương có thể có hình tròn, bầu dục hoặc dạng dải phân bố theo đường Blaschko.
Đa số chỉ có 1 tổn thương duy nhất, hiếm gặp trường hợp có nhiều tổn thương. Bớt tuyến bã có thể xuất hiện kèm các bất thường về thần kinh, mạch máu trong hội chứng bớt tuyến bã (se-baceous nevus syndrome hay schimmel-penning syndrome).
Phần lớn các tổn thương xuất hiện ở vùng đầu mặt cổ nhưng có thể xuất hiện ở bất cứ vị trí nào.
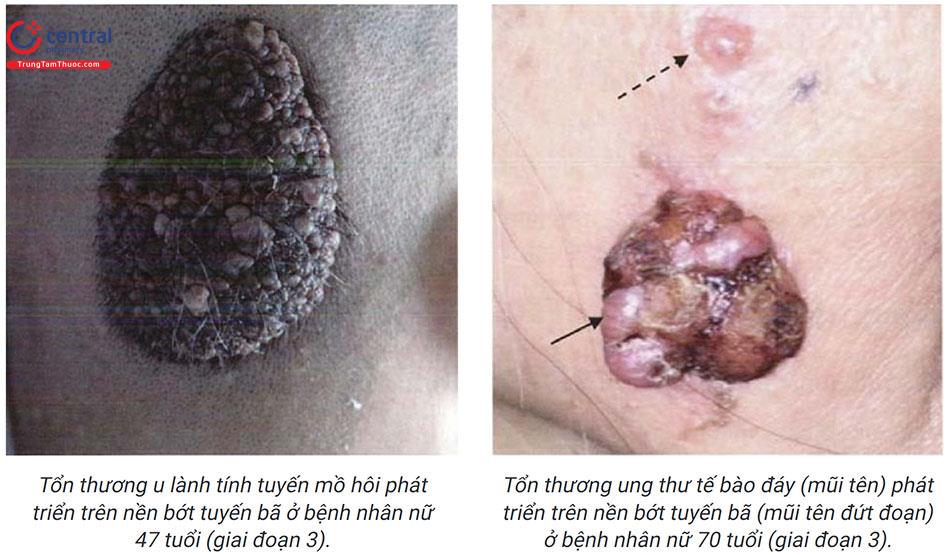
Bệnh thường không gây nguy hiểm tới tính mạng mà chỉ ảnh hưởng tới chức năng thẩm mỹ. Tuy nhiên có một tỷ lệ nhất định bớt tuyến bã biến đối thành các khối u lành tính và ác tính trong đó thường gặp nhất phải kể đến là u nguyên bào nang tóc, u bao nang tóc, ung thư tế bào đáy.
Theo Mehregan lâm sàng bớt tuyến bã thường tiến triển trải qua ba giai đoạn:
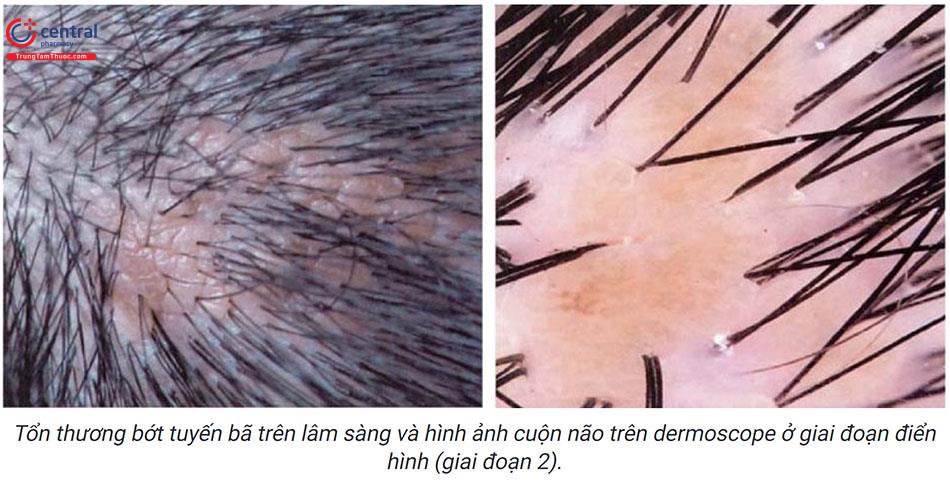
- Giai đoạn 1: bắt đầu từ khi mới sinh cho tới tuổi dậy thì, tổn thương thường phẳng, không có tóc trên bề mặt tổn thương.
- Giai đoạn 2: khi trẻ đến tuổi dậy thì, tổn thương không những tăng kích thước theo sự phát triển của cơ thể mà còn dày lên và có xu hướng bề mặt trở nên xù xì, giống như dạng tổn thương u nhú.
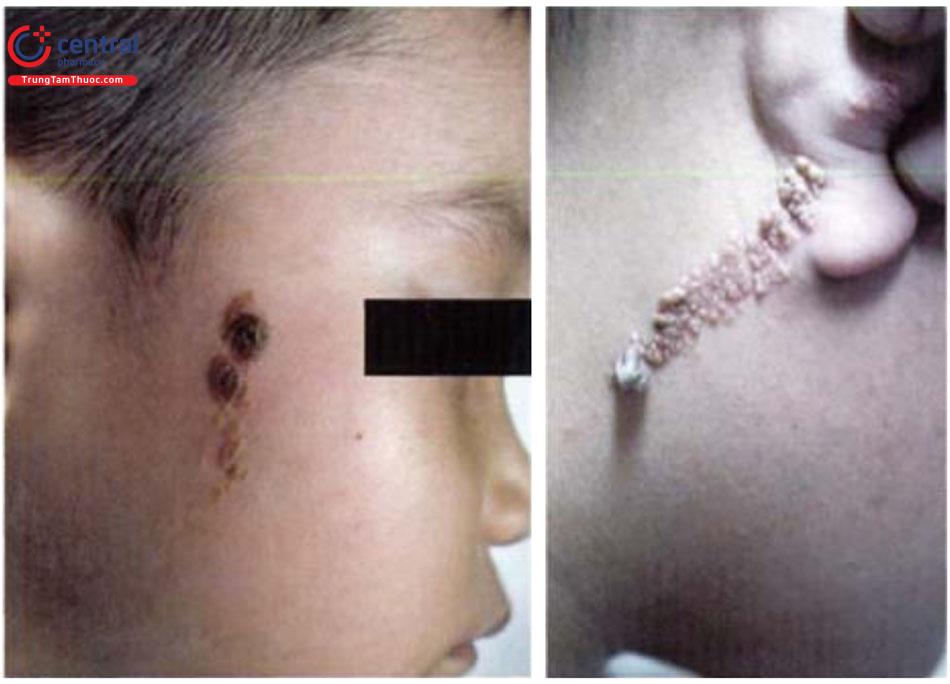
- Giai đoạn 3: nếu bớt tuyến bã chưa được điều trị, tổn thương u lành hoặc ác tính có thể phát triển tại tổn thương bớt trước đó. u lành tính thường gặp là u nang tuyến mồ hôi và u nguyên bào nang tóc, ngoài ra có thể gặp leiomyoma, sy-ringoma, spiradenoma, u tuyến mồ hôi và keratoacanthoma. Bên cạnh đó cũng đã ghi nhận nhiều trường hợp tiến triển từ bớt tuyến bã thành tổn thương ung thư ác tính như ung thư tế bào đáy, ung thư tế bào gai, apocrine carcinoma và malignant eccrine poroma. Mặc dù phần lớn những trường hợp bớt tuyến bã tiến triển thành u lành hoặc ác tính xảy ra ở người trường thành, tuy nhiên cũng đã có báo cáo xảy ra ở trẻ em.
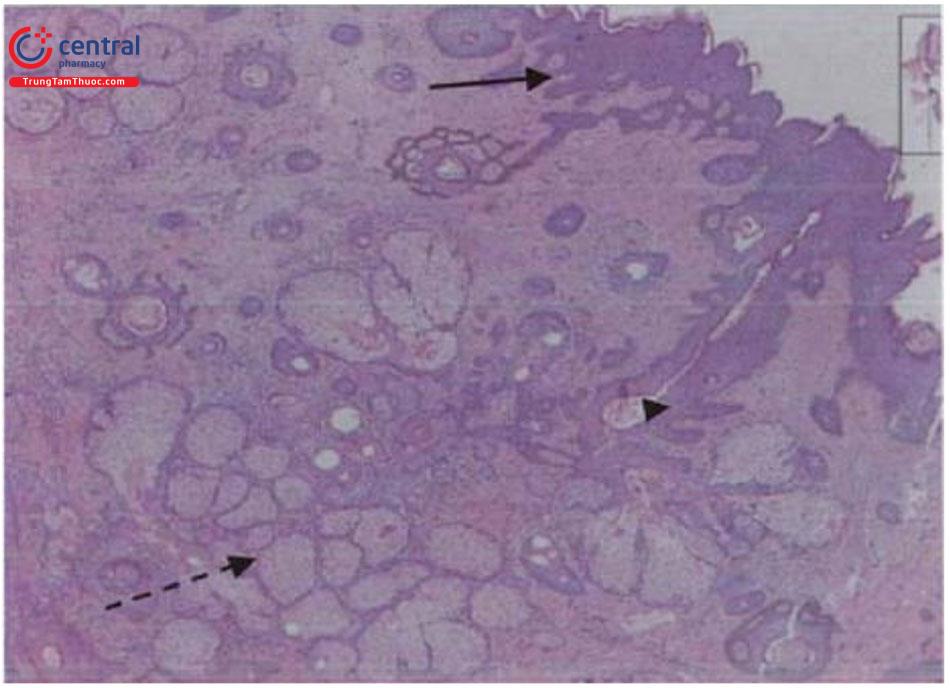
5.1 Mô bệnh học
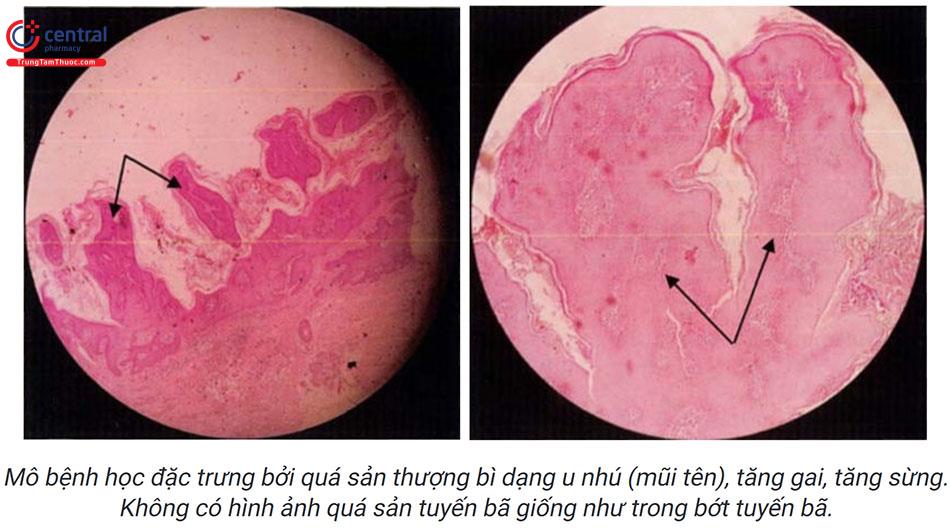
Mô bệnh học đặc trưng bởi:
- Quá sản thượng bì dạng u nhú (mũi tên)
- Quá sản tuyến bã (mũi tên đứt đoạn)
- Tuyến bã dính sát với thượng bì (đầu mũi tên)
5.2 Dermoscope
5.3 Chẩn đoán phân biệt
Bớt sùi thượng bì
Thiểu sản da bẩm sinh
U hạt vàng tuổi thiếu niên
U nang tuyến mồ hôi
U tế bào mast đơn độc
5.4 Điều trị
Loại bỏ tổn thương càng sớm càng tốt trước khi tiến triển sang giai đoạn 3.
Phẫu thuật là điều trị chủ yếu trong các trường hợp.
Các phương pháp khác có thể sử dụng: liệu pháp quang động học tại chỗ (topi-cal photodynamic therapy), laser CO2 và bào mòn da.
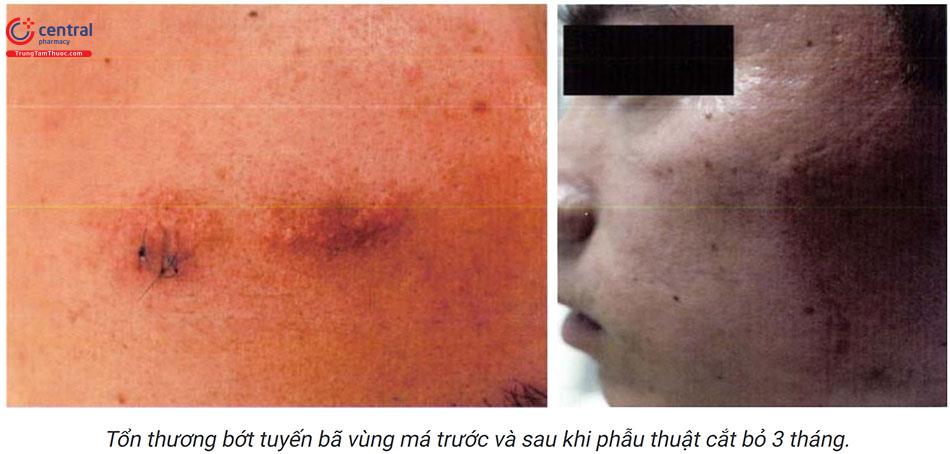
Trong trường hợp bớt tuyến bã phối hợp với tổn thương cơ quan khác cần phối hợp nhiều chuyên khoa như tim mạch, thần kinh, tâm thần, cơ xương khớp,... để điều trị.
6 Kén thượng bì
6.1 Đại cương (Epidermoid cyst)
Kén thượng bì hay kén tuyến bã là tổn thương kén thường gặp nhất ở da. Cơ chế bệnh sinh còn chưa rõ ràng. Nguyên nhân là do lạc chỗ thành phần của thượng bì xuống trung bì hình thành vỏ kén và sự tắc nghẽn của đơn vị nang lông tuyến bã.
6.2 Lâm sàng
Tổn thương dạng sẩn chắc dưới da, da trên bề mặt tổn thương bình thường, đôi khi trung tâm tổn thương có điểm sẫm màu hoặc lỗ nang lông giãn rộng. Kích thước tổn thương có thể từ vài mm đến vài cm. Không có triệu chứng cơ năng, khi có nhiễm trùng có thể sưng nóng đỏ đau.
Khi vỡ, tổn thương giải phóng ra chất chứa có màu trắng nhão như bã đậu và thường có mùi hôi, mủ có thể có trong trường hợp tổn thương bội nhiễm.
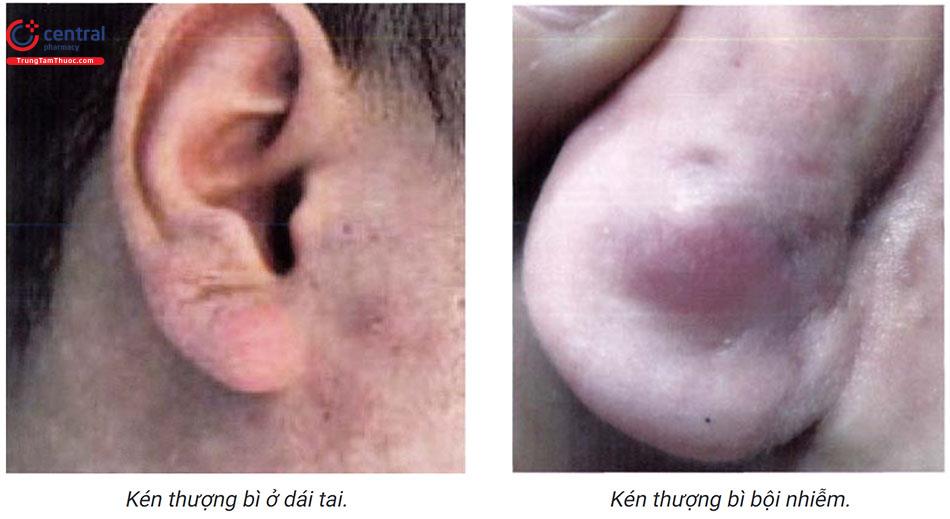
Tổn thương có thể xuất hiện ở bất kỳ vị trí nào (đặc biệt vùng phân bố nhiều tuyến bã): mặt, cổ, ít gặp ở các chi, sinh dục, có thể gặp ở cả niêm mạc.
6.3 Chẩn đoán phân biệt
Lắng đọng Canxi ở da
Đau tuyến bã
U mỡ
Milia
6.4 Điều trị
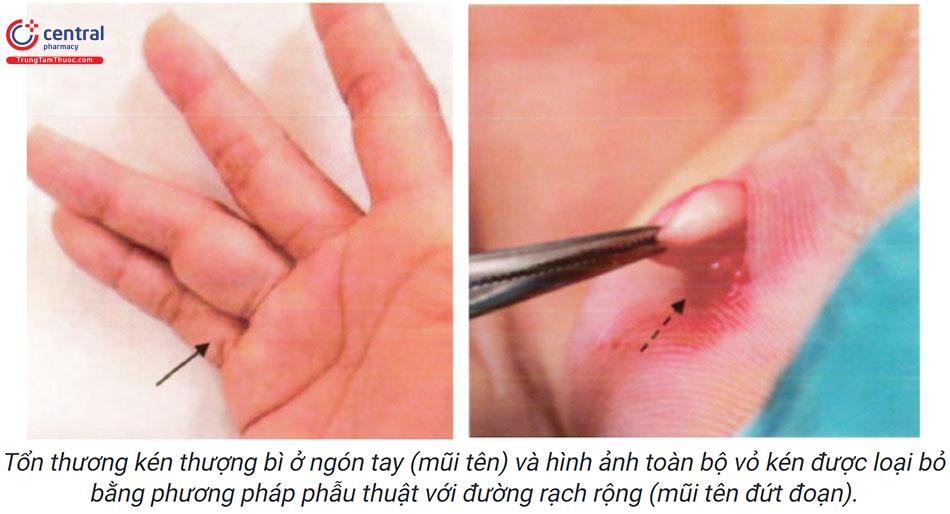
Chích rạch tổn thương không loại bỏ hoàn toàn kén thượng bì.
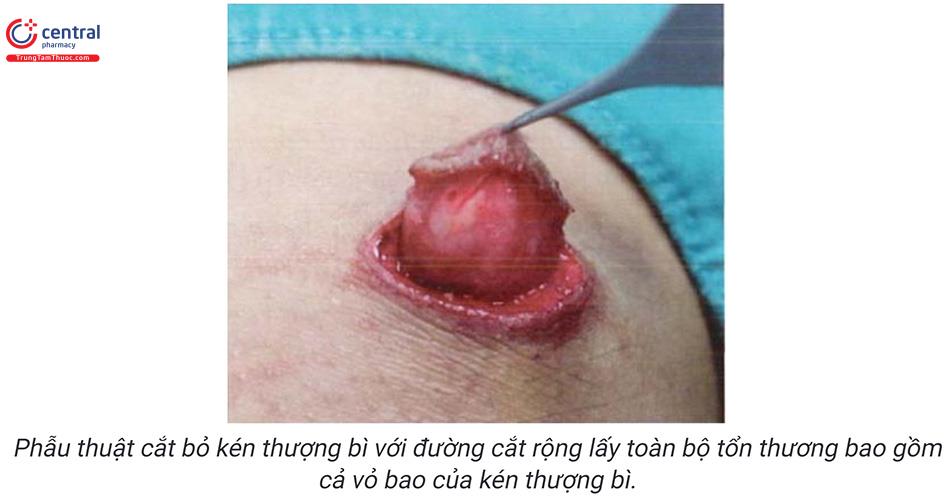
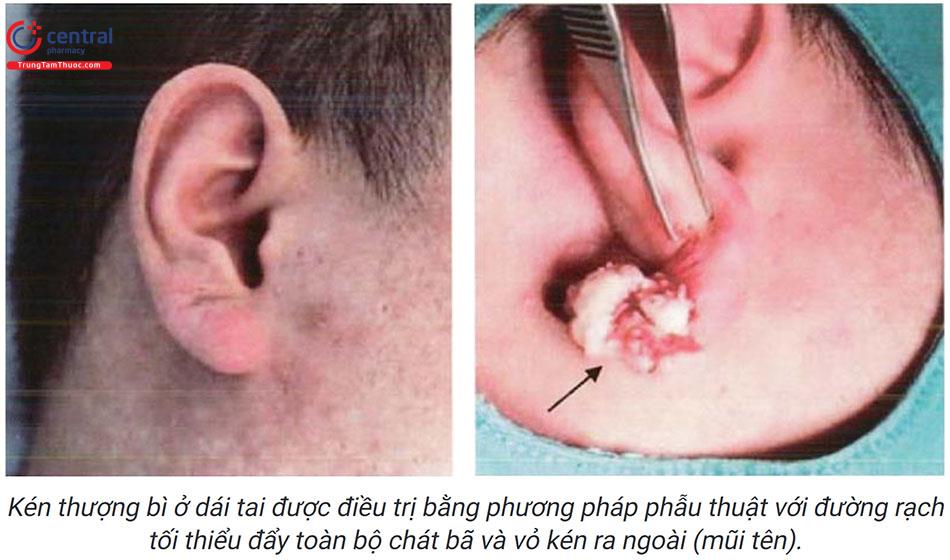
Điều trị phẫu thuật cắt bỏ toàn bộ kén bao gồm cả vỏ kén là bắt buộc để tránh tái phát. Có hai phương pháp phẫu thuật chính là phẫu thuật với đường cắt rộng và đường cắt tối thiểu.
7 U ống tuyến mồ hôi (Syringoma)
7.1 Đại cương
U ống tuyến mồ hôi là một u lành tính, thuộc phần phụ của da, nguyên nhân do sự phát triển quá mức của các tế bào ổng tuyến mồ hôi. Bệnh thường gặp, người da trắng có tỉ lệ mắc bệnh cao hơn, nữ nhiều hơn nam. Bệnh thường xuất hiện ở tuổi từ 30 đến 40, đôi khi gặp ở thanh thiếu niên.
Nguyên nhân của bệnh còn chưa rõ ràng, tuy nhiên có liên quan đến yếu tố gia đình. Một số yếu tố thuận lợi: mùa hè, môi trường làm việc có nhiệt độ cao, stress, hormon sinh dục đặc biệt là pro-gesteron.
7.2 Lâm sàng
Thương tổn cơ bản: các sẩn nhỏ, chắc, bề mặt phẳng nhẵn, kích thước từ 1 đến 5mm, cùng màu với da, một số ít có màu vàng, nâu nhạt, hoặc sáng màu hơn. Một số tổn thương lớn tạo thành mảng.
Bệnh có bốn thể lâm sàng:
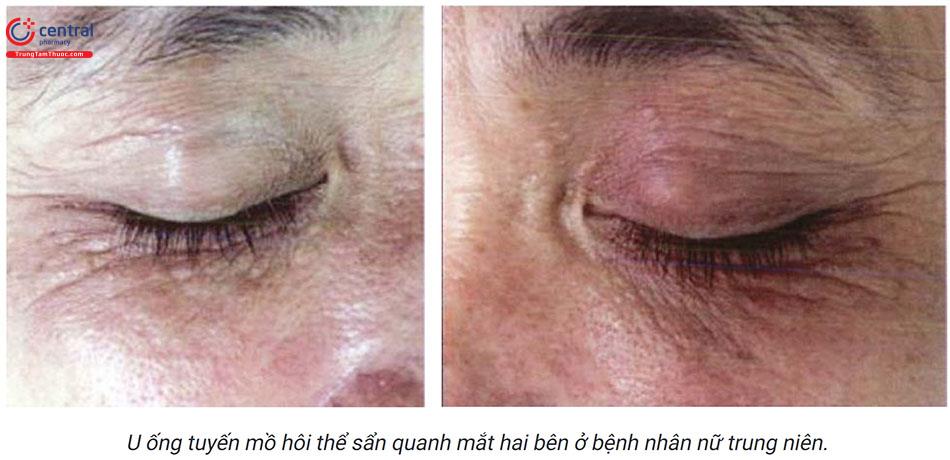
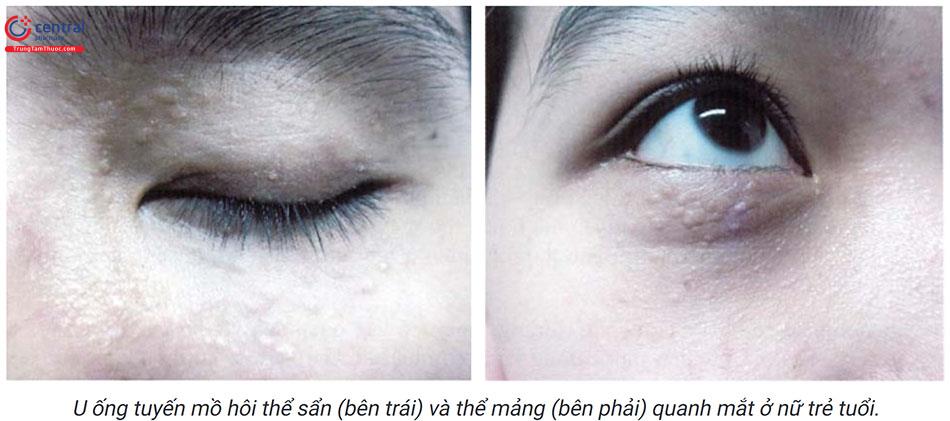
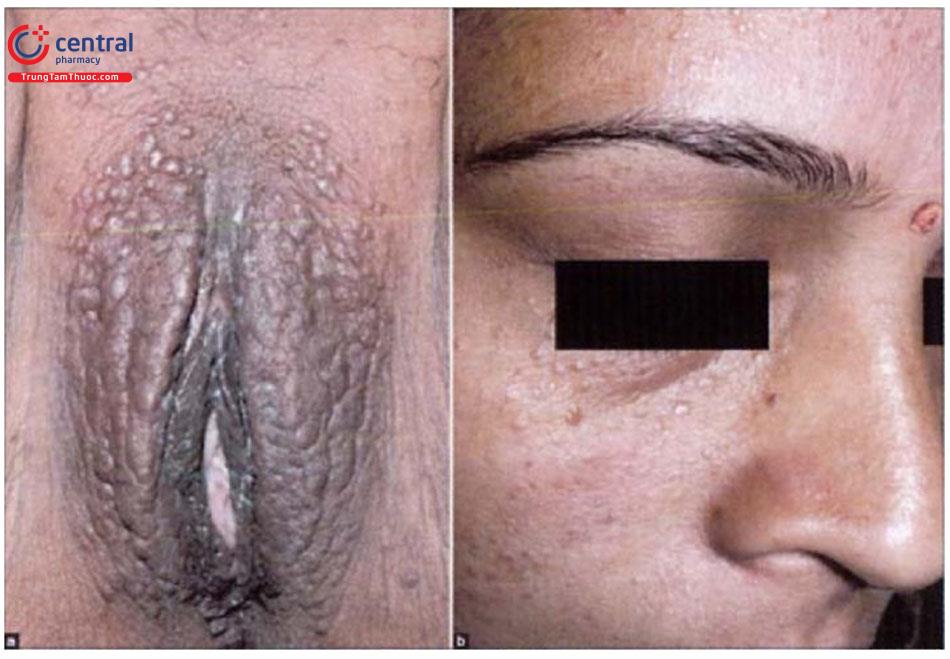
- Thể khu trú (khu trú ở 1 vị trí) là hay gặp nhất chiếm 88,7%, trong đó quanh mắt gặp 81%, sinh dục nữ là 17%, mặt là 2%. Thể này có hai biểu hiện lâm sàng là sẩn (gặp chủ yếu 94,2%), và mảng (5,8%). Thể mảng khó điều trị hơn thể sẩn.
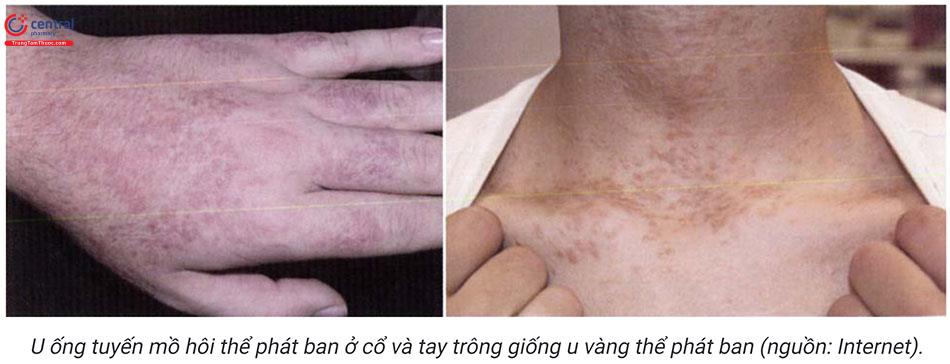
- Thể lan tỏa ít gặp hơn được chia thành hai thể: gặp ở > 2 vị trí (multiple sy-ringoma) và thể phát ban (eruptive syringoma) hay gặp ở thân mình, cổ, chi (92,6%).
- Thể di truyền.
- Thể kèm theo hội chứng Down.
Bệnh không có triệu chứng cơ năng. Một vài trường hợp có thể ngứa khi tăng tiết mồ hôi.
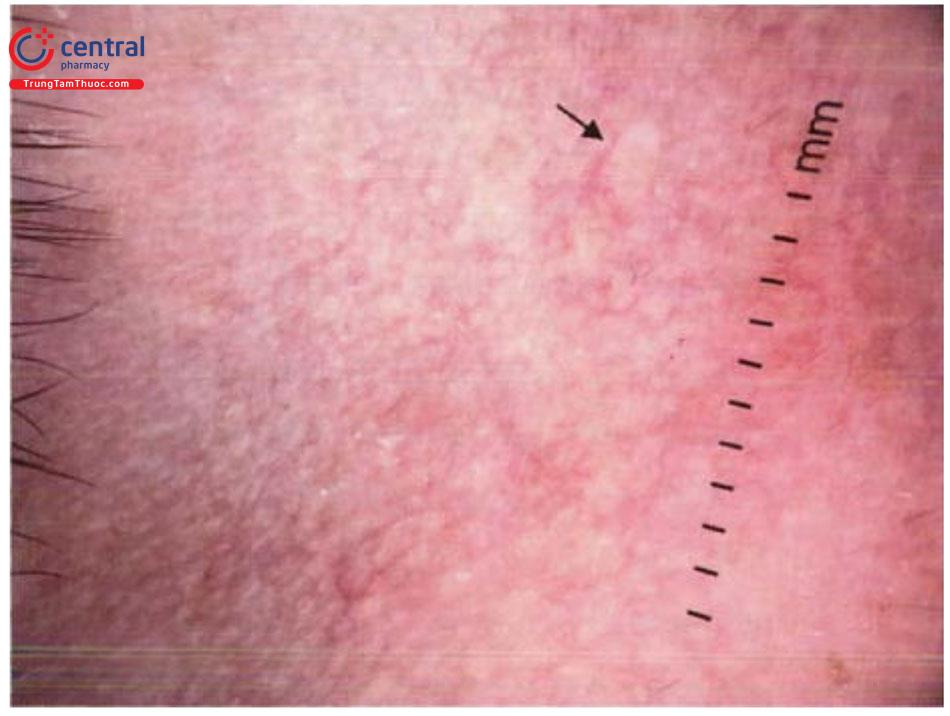
7.3 Dermoscopy
U ống tuyến mo hôi dưới dermosco-py đặc trưng bởi các cấu trúc màu vàng (mũi tên), không có tăng sinh mạch máu (khác với quá sản tuyến bã có tăng sinh mạch máu hình vương miện).
7.4 Chẩn đoán phân biệt
Hạt cơm phẳng
U tuyến bã
Quá sản tuyến bã
Bệnh sarcoidosis
U vàng
Trichoepithelioma
7.5 Điều trị
Nguyên tắc điều trị là loại bỏ thương tổn
7.5.1 Điều trị ngoại khoa:
Thường được sử dụng
Laser là chỉ định ưu tiên:
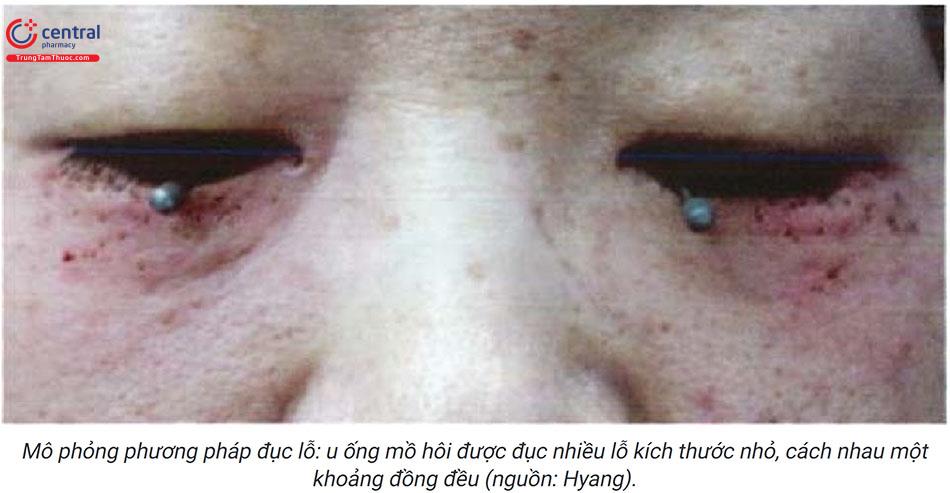
- Laser CO2: hiện tại hay sử dụng laser CO2 siêu xung, đục nhiều lỗ với tổn thương lớn. Trong nghiên cứu của Hyang và cộng sự sử dụng phương pháp trên với công suất 0,5 1W. Với tổn thương nhỏ chỉ cần 1 lỗ, với tổn thương lớn dùng nhiều lỗ cách nhau khoảng đều đặn. Khoảng cách mồi lần điều trị 4 - 6 tuần, thường chỉ cần 1 - 3 lần điều trị là đạt đáp ứng. Không ghi nhận tác dụng phụ như đỏ da kéo dài hay thay đổi sắc tố.
- Laser CO2 kết hợp với TCA: có thể kết hợp laser CO2 sinh ra hiệu ứng quang động, sau đó phối hợp với TCA 50%. Ở đây tác giả dùng chế độ siêu xung, thời gian phát xung 0,1 giây, công suất 0,7 - 2W, đường kính chùm la-ser 0,1 mm, 2 pass. TCA 50% sử dụng sau laser. Kết quả 17/20 bệnh nhân đạt hiệu quả tốt trở lên. Không có tác dụng phụ như nhiễm khuẩn, sẹo sau điều trị.
- Laser CO2 siêu xung, đục lỗ phối hợp với Botox A: Hyun-Min Seo điều trị 48 bệnh nhân u ống tuyến mồ hôi chia thành hai nhóm laser đơn thuần và kết hợp botox A bôi (100 đơn vị pha loãng với 2,5ml nước muối sinh lý tạo dung dịch 4 đơn vị/0,lml, bôi 5 - 10 đơn vị mỗi bên ngay sau laser). Kết quả tỉ lệ thành công cao hon, cần ít lần điều trị để đạt hiệu quả hơn.
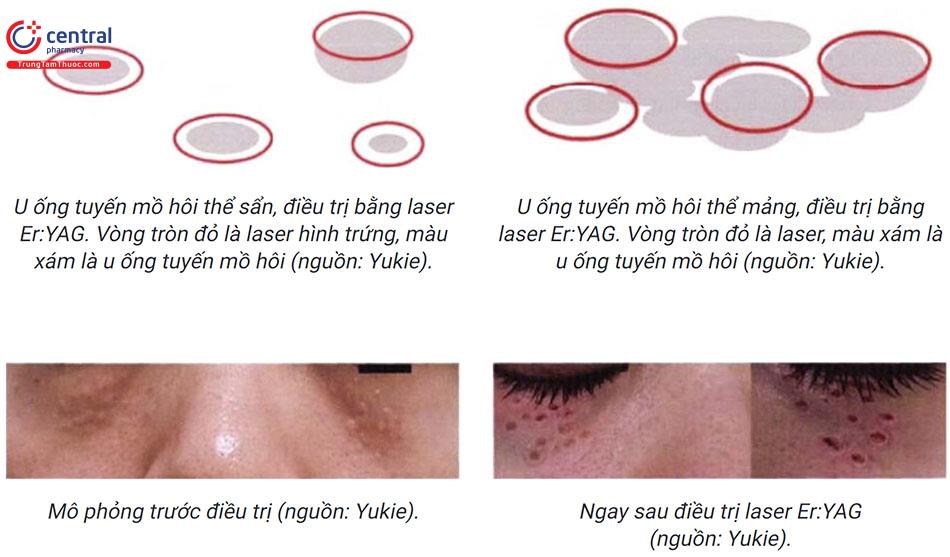
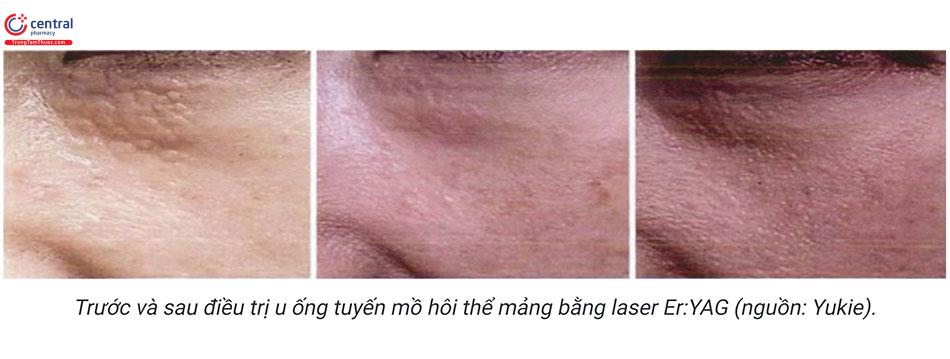
- Laser Er:YAG: trong nghiên cứu của Yukie điều trị 49 bệnh nhân u ống tuyến mồ hôi trong đó chủ yếu là thể mảng (khó điều trị). Thông số điều trị: mật độ năng lượng 9 J/cm² , độ rộng xung 250 giây, đường kính điều trị hình trứng với 2 - 4mm, điều trị dừng lại khi nhìn thấy trung bì. Với thể sẩn điều trị 1 lỗ, thể mảng dùng nhiều lỗ cách nhau 2mm. Điều trị lặp lại sau mồi 2 tháng, sau trung bình 3,77 lần điều trị gần 88% đạt hiệu quả rất tốt (> 75% khối u bị loại bỏ) trong đó thể sẩn cần ít thời gian điều trị hơn thể mảng: 2,64 lần so với 4,23 lần. Phương pháp dung nạp tốt, ít tác dụng phụ, chú ý khi điều trị cần kiểm soát độ sâu của laser để tránh tác dụng phụ đỏ da kéo dài, giảm sắc tố sau laser.
Các phương pháp khác: phẫu thuật cắt bỏ, laser CO2 bốc bay... ít dùng vì để lại sẹo.
7.5.2 Điều trị nội khoa:
Ít tác dụng
Tranilast (anthranilic acid).
Dung dịch atropin.
Bôi Tretinoin chỉ được báo cáo trên 1 bệnh nhân u ống tuyến mồ hôi lan tỏa, có tác dụng làm phẳng tổn thương hơn. Isotretion uống được báo cáo trên 2 ca lâm sàng u ống tuyến mồ hôi thể phát ban, có hiệu quả trên 1 bệnh nhân. Ac-itretin dùng cho 1 trường hợp thể lan tỏa cũng không có tác dụng.
8 Hạt fordyce (Fordyce spot)
8.1 Đại cương
Fordyce spot là các hạt đốm bã nhờn màu trắng hoặc vàng xuất hiện lốm đốm trên môi hay bộ phận sinh dục của nam và nữ. Nó là kết quả của việc hoạt động quá mức của tuyến bã tại các vùng da đó. Bệnh lành tính, không gây ảnh hưởng đến sức khỏe, không di truyền, chỉ ảnh hưởng tới vấn đề thẩm mỹ.
Lâm sàng
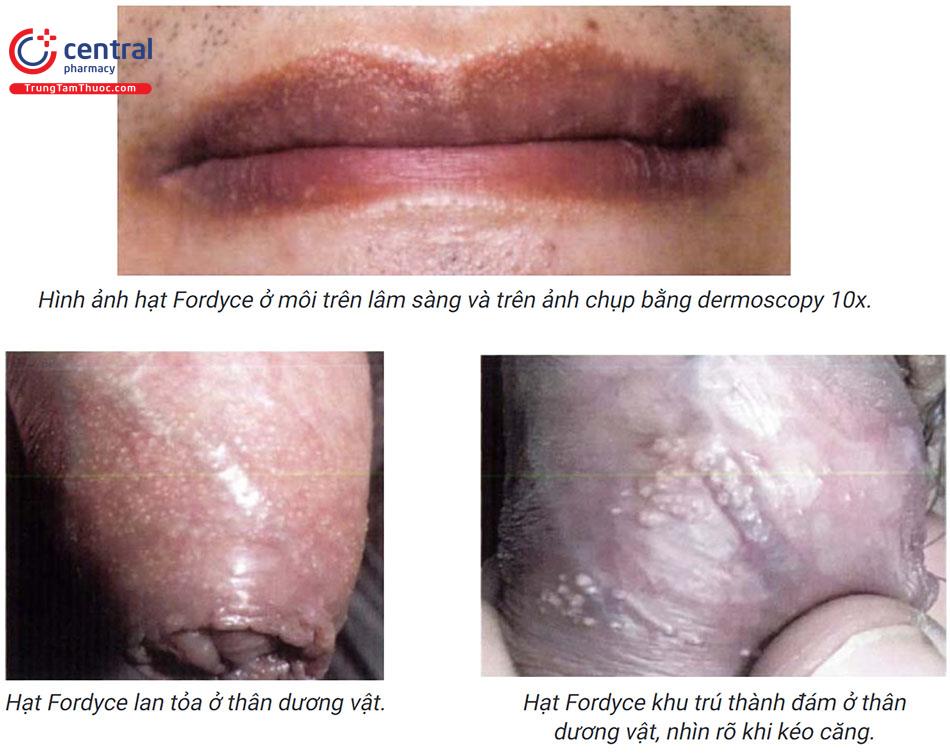
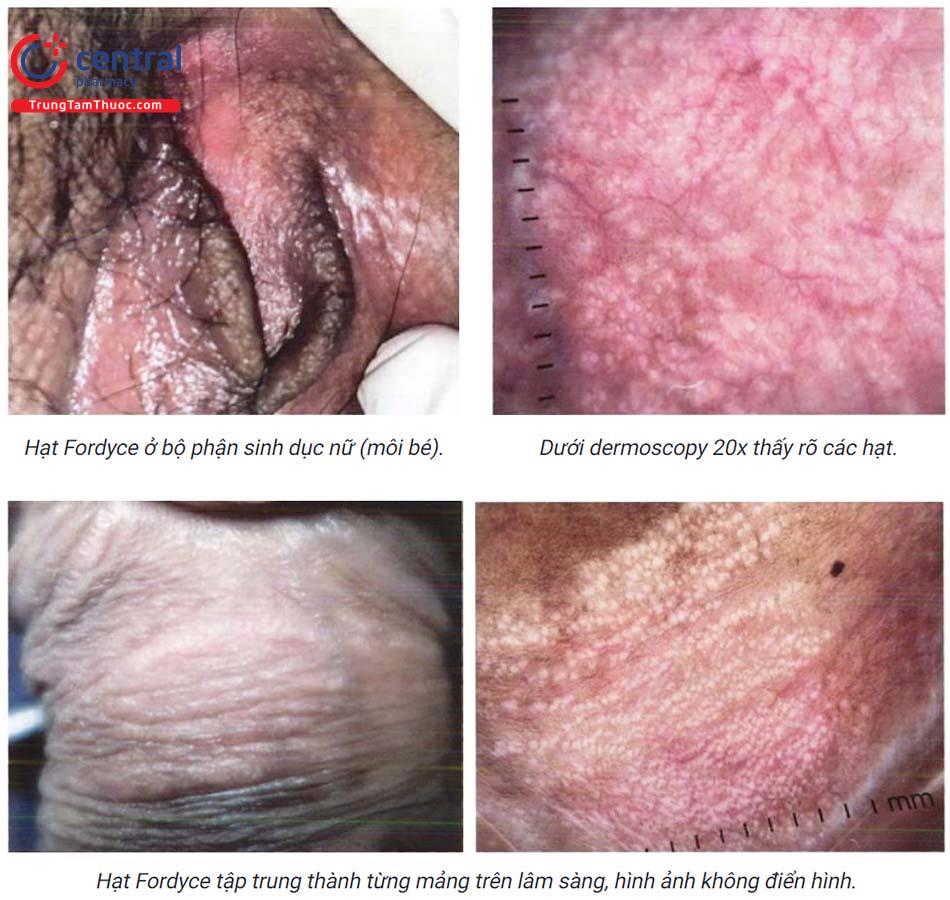
Hạt Fordyce xuất hiện dưới dạng các sẩn nhỏ màu trắng hoặc vàng, kích thước khoảng 13mm. Vị trí thường gặp là miệng và bộ phận sinh dục nam và nữ. Tại vùng miệng, vị trí phổ biến nhất là ở khoảng giữa đường viền môi trên và niêm mạc miệng. Chúng cũng có thể thấy ở niêm mạc má, thường đều nhau ở cả hai bên. Niêm mạc xung quanh không có sự thay đổi. Trên thân dương vật, các hạt Fordyce có thể nhìn thấy rõ hơn khi kéo căng da hoặc khi dương vật bị cương cứng. Chúng cũng có thể xuất hiện trên da bìu.
Các hạt Fordyce thường xuất hiện đơn lẻ hoặc có thể kết hợp thành từng cụm như súp lơ. Chúng được quan sát dễ dàng hơn khi da bị kéo căng.
Thường không có triệu chứng cơ năng. Trong một số trường hợp, chúng có thể bị tổn thương và chảy máu trong hoặc sau khi giao hợp đối với Fordyce ở sinh dục.

8.2 Chẩn đoán phân biệt
Miliaria
Milia
Sùi mào gà
Quá sản tuyến bã
8.3 Điều trị
Hạt Fordyce là tổn thương lành tính, không gây ảnh hưởng đến sức khỏe của người bệnh, do vậy không cân thiết phải điêu trị. Trường hợp các hạt Fordyce gây mất thẩm mỹ, có thể sử dụng các phương pháp điều trị sau:
- Phẫu thuật micro-punch, cryothera-py.
- Laser CO2 siêu xung (CO2 super-pulsed laser): hiện có 2 ca lâm sàng sử dụng 1 lần duy nhất với công suất 2 - 4W, spot size 2mm, 2 - 3 pass, sau 2 tuần tổn thương hết hẳn.
- Thuốc bôi acid bichloacetic (BCA 100%): chỉ có 1 ca lầm sàng báo cáo sử dụng BCA 2 lần cách nhau 4 tuân; sau điêu trị 4 tuân, tổn thương giảm > 90% và không để lại sẹo đáng kể.
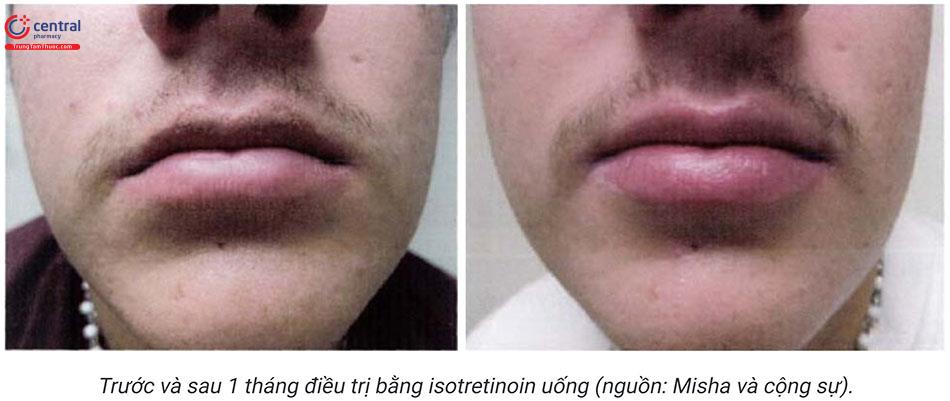
- Isotretinoin đường uống giống liều trứng cá. Triệu chứng giảm sau 1 tháng sử dụng, tuy nhiên lại tái phát nhanh. Trong 2 ca lâm sàng của Mi-sha và cộng sự thấy răng 1 bệnh nhân tái phát sau 1 tháng dừng thuốc, bệnh nhân còn lại 12 tháng sau dừng thuốc không tái phát.
9 Bệnh Fox-fordyce
9.1 Đại cương
Bệnh Fox-fordyce được mô tả lần đầu tiên năm 1902 bởi hai tác giả người Mỹ George Henry Fox và John Addison Fordyce. Fox-fordyce là tình trạng bệnh lý mạn tính, hiếm gặp ảnh hưởng đến tuyến mồ hôi (apocrine); nguyên nhân do tắc nghẽn ống dẫn tuyến apocrine và apoeccrine. Bệnh có thể gặp ở da vùng sinh dục - hậu môn và/hoặc ngoài sinh dục (nách, quầng vú,..Điều trị khó khăn, kém đáp ứng và tỷ lệ tái phát cao sau điều trị nhưng chỉ định điều trị thường cần thiết bởi vì bệnh gây ngứa nhiều và ảnh hưởng đến thẩm mỹ.
Bệnh thường gặp ở phụ nữ trẻ tuổi, thường từ 13 - 35 tuổi. Tỷ lệ nữ/nam tương ứng khoảng 9/1. Một số trường hợp được báo cáo ở trẻ em trước tuổi dậy thì và phụ nữ sau mãn kinh. Không có sự khác biệt về chủng tộc. 2. CƠ CHẾ BỆNH SINH -
9.2 Cơ chế bệnh sinh
Có ba loại tuyến mồ hôi là tuyến apo-crine, apoeccrine, và eccrine. Apocrine là tuyến mồ hôi lớn nhất, gặp chủ yếu ở vùng nách, mi mắt, quầng vú, núm vú, da quanh mắt, da vùng hậu môn sinh dục. ông dẫn tuyến apocrine đổ vào cổ nang lông. Tuyến apoeccrine có kích thước trung bình, chủ yếu ở vùng nách, có ống dẫn đố trực tiếp trên bề mặt da. Tuyến eccrine là tuyến mồ hôi nhỏ nhất, phân bố rộng rãi, không có vai trò trong fox-fordyce.
Cơ chế bệnh sinh chưa rõ ràng, nhưng nhiều giả thuyết cho rằng có liên quan đến tắc nghẽn ống dẫn tuyến apocrine do tích tụ chất sừng trong cổ nang lông dẫn đến tình trạng viêm mạn tính kèm theo phì đại, giãn rộng nang tuyến, phá vỡ cấu trúc tuyến. Sự tăng sinh, phì đại nang tuyến có thể là nguyên nhân dẫn đến ngứa ở bệnh nhân fox-fordyce. Giả thuyết này được ủng hộ bởi vì trên giải phẫu bệnh phát hiện thấy nút sừng ở cổ nang lông. Sự tắc nghẽn ống dẫn tuyến apoeccrine cũng góp phần trong cơ chế bệnh sinh của bệnh.
Ngoài ra còn một số yếu tố khác như yếu tố môi trường, nội tiết, chấn thương do tẩy lông (như bằng laser hay IPL - in-tense pulsed light, wax, nhổ lông...) có liên quan đến bệnh fox-fordyce, mặc dù vai trò của các yếu tố này vẫn chưa rõ ràng. Môi trường ẩm ướt, mặc quần áo chật, căng thẳng, hoặc hoạt động tình dục có liên quan đến mức độ trầm trọng của bệnh. Tỷ lệ bệnh nhân nữ trong tuổi sinh sản chiếm ưu thế cho thấy vai trò của hormon sinh dục. Bệnh có thể trầm trọng hơn trước và trong chu kỳ kinh nguyệt và thoái lui dần sau mãn kinh.
9.3 Lâm sàng
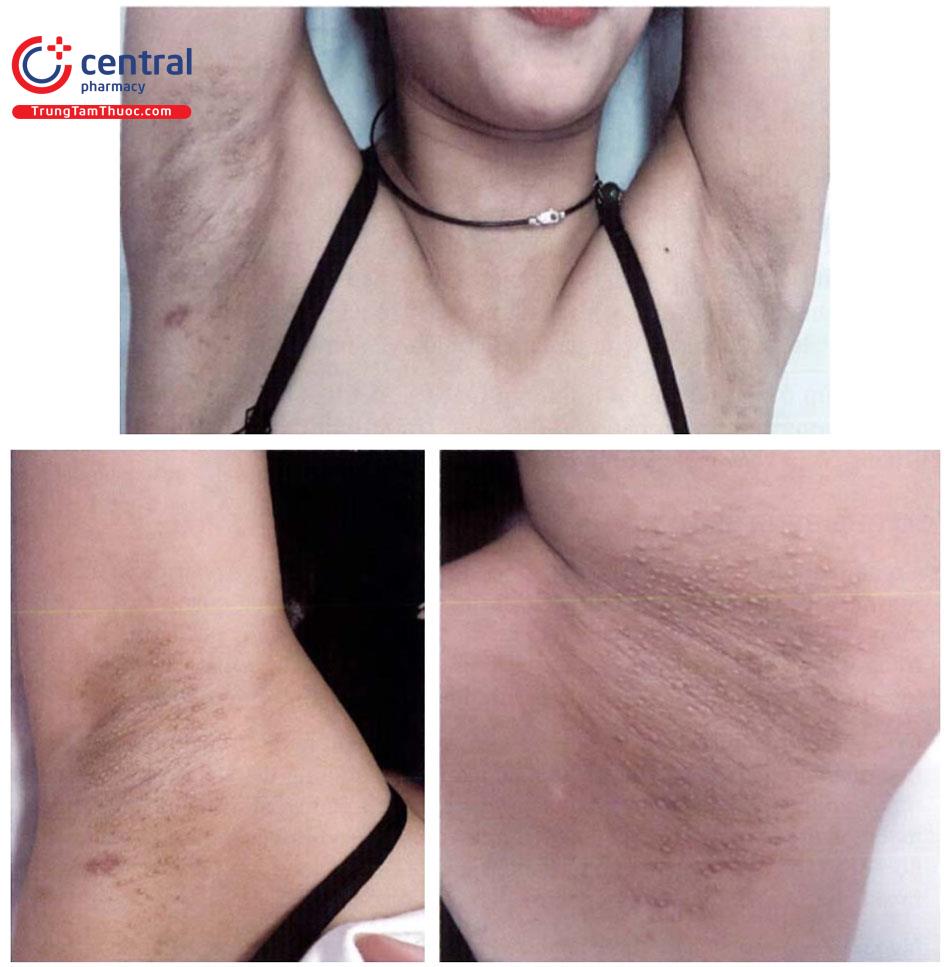
Bệnh gặp chủ yếu ở những vùng cơ thể có tuyến apocrine như nách, mu, vùng da hậu môn sinh dục tuy nhiên một số trường hợp gặp ở mi mắt, ngực, bụng, quầng vú, chân cũng đã được mô tả; trong đó nách là vị trí thường gặp nhất. Tổn thương thường đối xứng hai bên.
Tổn thương cơ bản là những sẩn hình vòm, kích thước từ 2 - 3mm, bề mặt đồng nhất, chắc, ở vị trí nang lông và xung quanh nang lông, có thể có màu da, vàng, hơi đỏ hoặc nâu kèm theo ngứa mức độ trung bình hoặc nặng, đôi khi bệnh nhân không ngứa. Tổn thương mạn tính có thể khô da, dày da, lichen hóa, tăng sắc tố. Lông tóc ở vị trí tổn thương có thể khô, thưa, gãy rụng đôi khi không có. Các tổn thương tiến triển mạn tính, kéo dài hàng tuần đến hàng năm. Không có tổn thương dạng mụn nước, mụn mủ, áp xe.
9.4 Cận lâm sàng
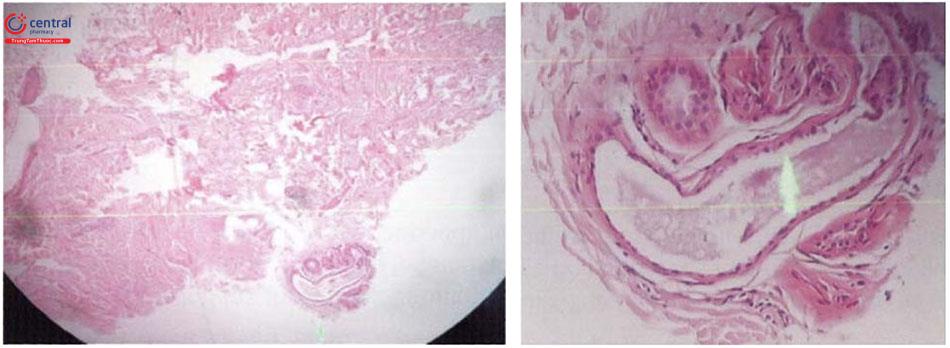
Mô bệnh học thấy tình trạng dày sừng quanh nang lông, xốp bào, giãn rộng tuyến apocrine kèm theo lắng đọng chất tiết nhầy, xâm nhập viêm mạn tính của tế bào lympho quanh tuyến apocrine.
9.5 Chẩn đoán
Dựa vào biểu hiện lâm sàng và mô bệnh học.
Chẩn đoán phân biệt
Hội chứng Graham-Little-Piccardi-Las-seur, trichostasis spinulosa, bệnh dị sừng Darier, u ống tuyến mồ hôi, lichen nitidus, lichen amyloid, viêm nang lông, giả viêm nang lông, bệnh rôm sẩy, bệnh milia, bệnh gai đen và scleromyxedema...
Viêm nang lông: sẩn đỏ ở nang lông, có thể có mụn mủ.
Giả viêm nang lông: sẩn đỏ ở nang lông do lông mọc ngược thường gặp ở những người da đen, do thói quen cạo lông. Bệnh biểu hiện là những sẩn đỏ tươi, xung quanh nang lông, sợi lông mọc ngược trong tổn thương.
Rôm sẩy (miliaria): bệnh lý do bít tắc tuyến mồ hôi eccrine, biểu hiện là những sẩn kích thước từ 2 - 4mm, mụn nước màu đỏ hoặc hoặc màu da ở vị trí phân bố tuyến ecrrine.
Milia: bệnh lý do bít tắc chất sừng ở thượng bì, biểu hiện là những sẩn kích thước từ 1 - 2mm màu vàng hoặc màu trắng thường gặp ở mặt, có thể gặp ở các vị trí khác.
Granular parakeratosis: bệnh lý do rối loạn tổng hợp fllaggrin, một protein ở thượng bì liên kết các sợi keratin. Biểu hiện lâm sàng là những sẩn dày sừng màu nâu đỏ tập trung thành mảng gặp chủ yếu vùng nếp gấp, đặc biệt là vùng nách.
U ống tuyến mồ hôi: các sẩn màu da, màu nâu thường gặp vùng da xung quanh mắt.
Bệnh gai đen: biểu hiện là các sẩn, mảng da dày tăng sắc tố thường gặp vị trí nếp gấp như gáy, nách. Bệnh có liên quan đến gen, yếu tố nội tiết, bệnh béo phì hoặc do một số thuốc.
9.6 Điều trị
Bệnh thường kém đáp ứng với điều trị, tổn thương thường tồn tại dai dẳng và hay tái phát. Dữ liệu để đưa ra quyết định lựa chọn phương pháp điều trị dựa trên các báo cáo ca lâm sàng và loạt các ca bệnh nhỏ lẻ.
Nguyên tắc điều trị: giảm viêm, giảm sự tắc nghẽn tuyến apocrine, giảm tiết mồ hôi, giảm phá hủy tuyến mồ hôi.
Lựa chọn ưu tiên thứ nhất:
- Corticoid tại chỗ, clindamycin tại chỗ và/hoặc thuốc ức chế calcineurin tại chỗ dựa trên các tiêu chí như sự sẵn có của thuốc, dễ quản lý, ít tác dụng không mong muốn nghiêm trọng.
- Corticoid tại chỗ: vì tác phụ không mong muốn phổ biến của corticoid là làm mỏng da, bít tắc lỗ chân lông, teo da, giãn mạch... nên khuyến cáo lựa chọn corticoid loại nhẹ (nhóm 5 - 7) bôi ngày 2 lần sáng tối khi đạt đáp ứng giảm dần liều xuống 1 lần/ngày, sau đó 2 - 3 lần/tuần duy trì lâu dài để tránh tái phát.
- Clindamycin tại chỗ: một số trường hợp báo cáo cải thiện tổn thương bằng dung dịch clindamycin 2 lần/ngày. Cơ chế của clindamycin trong điều trị chưa rõ ràng.
- Thuốc ức chế calcineurin tại chỗ: dựa theo cơ chế chống viêm giống như corticoid. Một báo cáo sử dụng kem pimecrolimus 1% 2 lần/ngày trong 8 tuần, thấy tổn thương cải thiện đáng kể. Phương pháp này có thể sử dụng kéo dài vì không gây tác dụng phụ teo da, giãn mạch như corticoid.
Lựa chọn ưu tiên thứ hai:
- Retinoid tại chỗ: sử dụng ngày 1 lần, tác dụng không mong muốn chủ yếu là gây kích ứng da. Một nghiên cứu cáo cáo hiệu quả giảm ngứa và giảm kích thước sẩn của tretinoin 0,1% sau 4 tuần điều trị.
- Kết hợp tretinoin 0,05% và hydro-cortison 1% ngày 1 lần buổi tối cho thấy tình trạng cải thiện đáng kể sau 6 tuần điều trị trong một báo cáo.
- Corticoid tiêm nội tổn thương: tri-amcinolone acetonid liều thấp 2,5 mg/ml, không sử dụng liều cao trên 10 mg/ml, không nên tiêm nhắc lại trong khoảng thời gian dưới mồi 8 tuần và tổng liều thuốc trong 1 lần tiêm không quá 40 mg/ml.
Trong trường hợp bệnh không đáp ứng với điều trị tại chỗ, cân nhắc các phương pháp điều trị toàn thân, hay các phương pháp can thiệp sau:
- Thuốc tránh thai đường uống: giả thuyết cho rằng hormon đóng một vai trò đáng kể trong cơ chế bệnh sinh. Liệu pháp hormon có thể cân nhắc ở bệnh nhân nữ bị fox-fordyce và có nhu cầu tránh thai.
- Botulinum toxin - A: một ca lâm sàng báo cáo về tình trạng ngứa rất nhiều kém đáp ứng với corticoid và thuốc ức chế calcineurin điều trị tại chỗ, bệnh nhân được tiêm botulinum toxin - A vào vùng thương tổn, triệu chứng ngứa cải thiện 15 ngày sau đó, kích thước các sẩn cải thiện rõ rệt, sự đáp ứng kéo dài ít nhất 8 tháng sau điều trị.
- Isotretinoin đường uống: một bệnh nhân nam, điều trị bằng isotreitinoin đường uống liều 30 mg/ngày trong 8 tuần sau đó giảm xuống 15 mg/ngày. Cải thiện gần như hoàn toàn triệu chứng ngứa và các sẩn ở vùng nách, tuy nhiên bệnh tái phát sau khi ngừng thuốc khoảng 3 tháng. Hơn nữa isotretinoin có thể gây quái thai là một trong những tác dụng không mong muốn làm hạn chế lựa chọn, đặc biệt là phụ nữ ở lứa tuổi sinh sản.
- Điều trị bằng laser: phương pháp này gây nhiều tranh cãi bởi vì nhiều giả thuyết đặt ra chính laser triệt lông lại là căn nguyên gây phát triển bệnh này. Laser bào mòn vi điếm (CO2 frac-tional): báo cáo ca lâm sàng một bệnh nhân kháng trị với corticoid, kháng sinh, retinoid tại chỗ được điều trị 3 liệu trình laser CO2 cách nhau 6-8 tuần, tổn thương giảm ngứa và giảm kích thước sẩn; tổn thương duy trì được ít nhất 3 tháng. Laser màu xung (pulsed dye laser) cũng được báo cáo hiệu quả trong một số trường hợp.
- Công nghệ vi sóng (microwave): một công nghệ được phát triển trong điều trị giảm tiết mồ hôi. Công nghệ này có thể tiêu diệt trúng đích tuyến mồ hôi, gây phá hủy thông qua tác dụng nhiệt. Hiện tại Bệnh viện Da liễu Trung ương đã áp dụng phương pháp này để điều trị tăng tiết mồ hôi nách (máy Miradry). Một số báo cáo về hiệu quả của công nghệ vi sóng trong điều trị fox-fordyce, giảm ngứa, giảm mồ hôi và triệt lông phối hợp. Theo dõi ít nhất 4 tháng chưa thấy tái phát.
- Một số phương pháp khác được đề xuất như quang trị liệu, bào mòn da tuy nhiên dữ liệu báo cáo còn hạn chế.
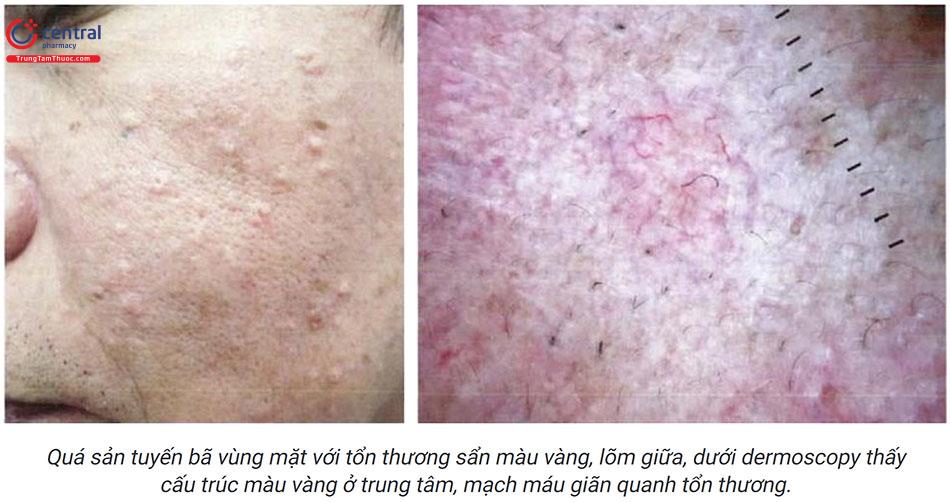
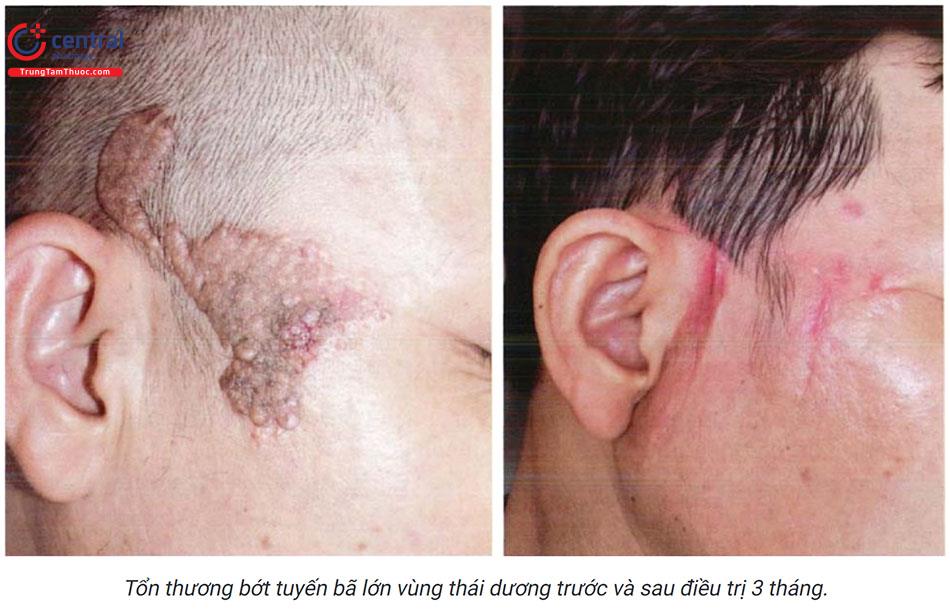
10 Qúa sản tuyển bã vùng mặt (Facial sebaceous hyperplasia)
10.1 Đại cương
Quá sản tuyến bã vùng mặt là tình trạng tăng sinh tuyến bã lành tính thường gặp ở người trung niên hoặc người già. Ngoài ra, quá sản tuyến bã cũng là tình trạng thường gặp ở trẻ sơ sinh nhưng với biểu hiện lâm sàng khác với người lớn tuổi.
Tổn thương quá sản tuyến bã cũng có thể gặp ở ngực, quầng vú, miệng, da bìu, da quy đầu, thân dương vật và âm hộ. Ở mỗi vị trí khác nhau, tuyến bã có tên gọi khác nhau do đó quá sản ở mỗi vị trí có thể có tên gọi khác nhau:
- Fordyce spot: môi và niêm mạc má
- Tuyến Tyson: quy đầu và âm vật
- Tuyến Montgomery: quầng vú
- Tuyến Meibomian: mi mắt
Quá sản tuyến bã vùng mặt thường liên quan tới tình trạng giảm nồng độ hor-mon giới tính nam (androgen) lưu hành trong máu ở người lớn tuổi. Ánh sáng mặt trời được xem là một trong những yếu tố tham gia vào cơ chế bệnh sinh, tuy nhiên tổn thương có thể gặp ở bất kỳ vị trí nào kể cả vùng không tiếp xúc với ánh sáng. Việc sử dụng các thuốc ức chế miễn dịch (như cyclosporin) trong thời gian dài cũng làm tăng tỷ lệ xuất hiện các tổn thương quá sản tuyến bã. Sự hình thành quá sản tuyến bã ở trẻ sơ sinh là do sự tác động của hormon ở mẹ do đó giảm nhanh sau 6 tháng tuổi.
Quá sản tuyến bã đa số lành tính, chỉ ảnh hưởng thẩm mỹ, hiếm khi tiến triển thành ung thư.
10.2 Triệu chứng lâm sàng
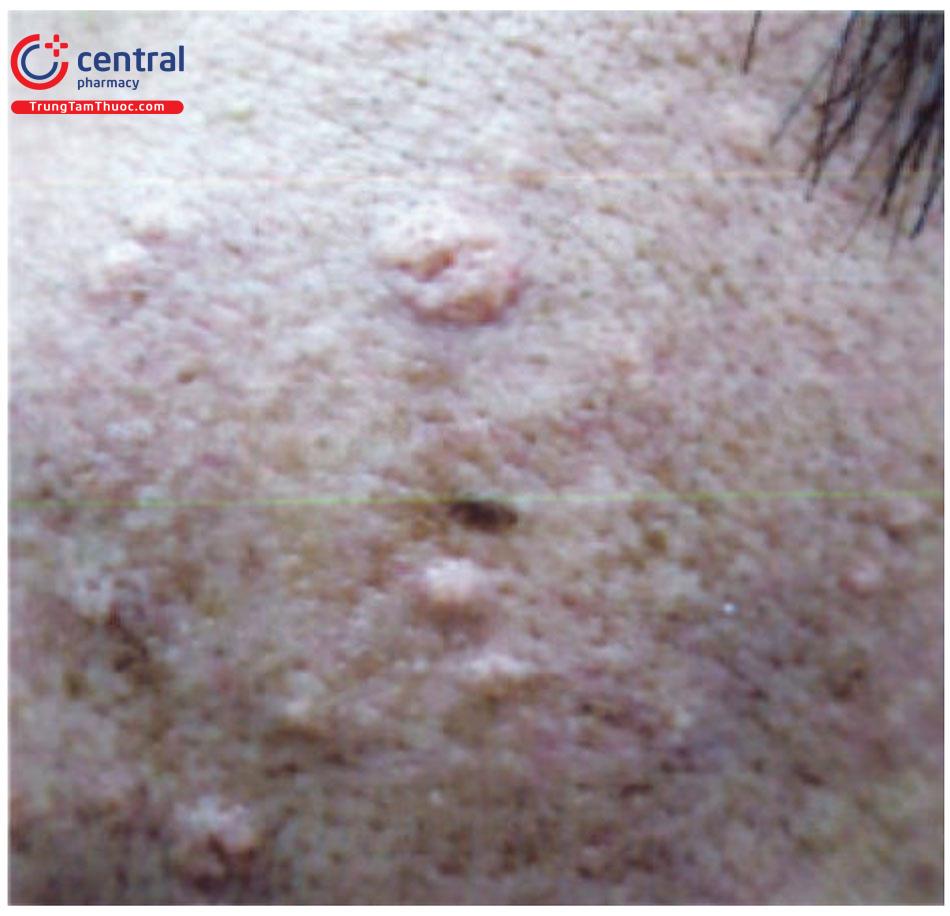
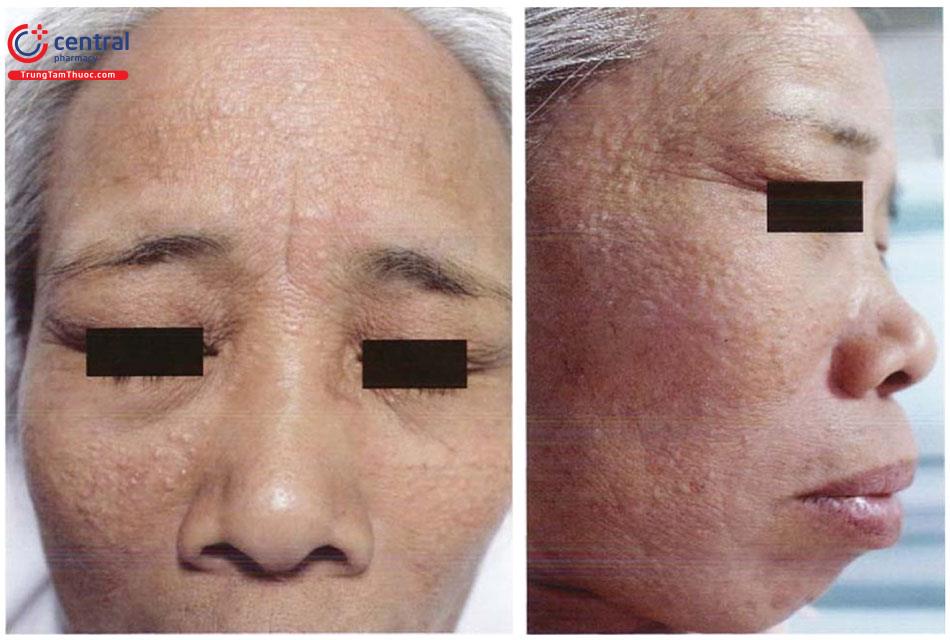
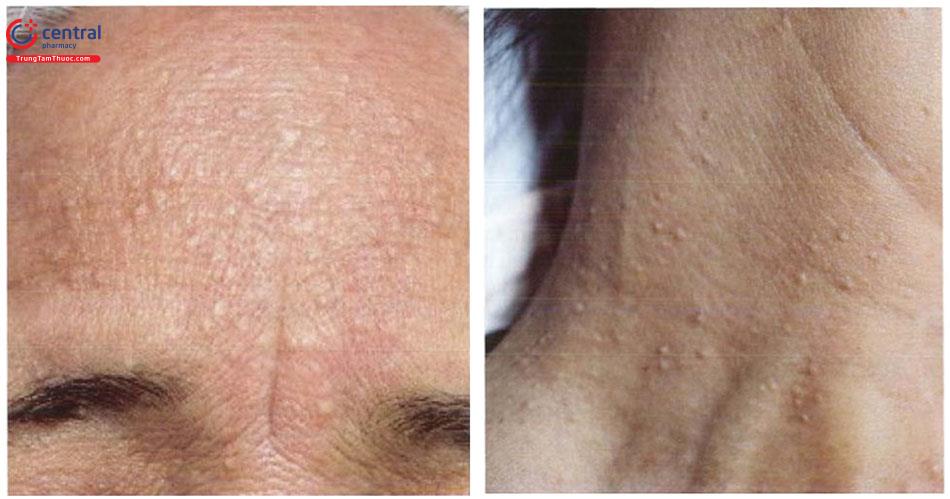
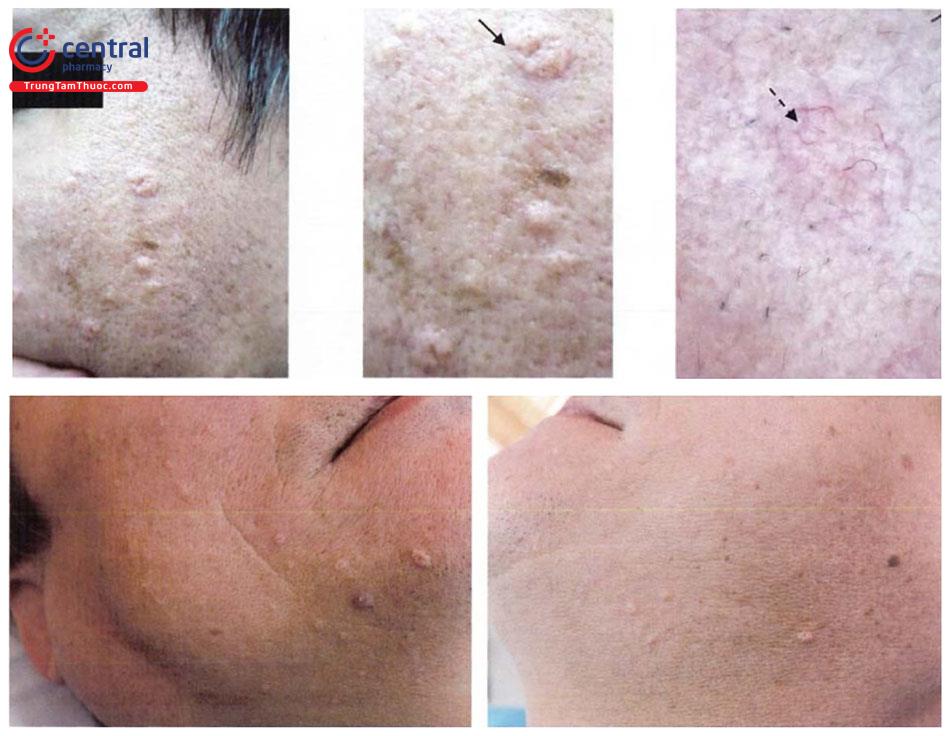
Tổn thương cơ bản là dạng sẩn màu da hoặc màu vàng, lõm giữa, sờ mềm, kích thước từ 2 - 9mm. Bề mặt tổn thương có thể nhẵn bóng hoặc có thể hơi sần sùi nhẹ.
Tổn thương trên lâm sàng có thể gợi ý hình ảnh của các thùy tuyến bã. Một số trường hợp, tổn thương có thể có một số đặc điểm giống với ung thư tế bào đáy như giãn mạch.
Tổn thương có thể đứng riêng rẽ, rải rác hoặc tập hợp thành đám, dải. Đa số các trường hợp không có triệu chứng cơ năng, đôi khi có ngứa ít, chảy máu do cào gãi, cạo râu hoặc sang chấn nhẹ.
10.3 Dermoscopy
10.4 Mô bệnh học
Đa số các trường hợp, quá sản tuyến bã chỉ cần chẩn đoán xác định dựa vào lâm sàng. Trong một số trường hợp tổn thương xuất hiện đơn độc, có giãn mạch nhiều, có thể cần phải làm mô bệnh học để phân biệt tổn thương của quá sản tuyến bã và ung thư tế bào đáy.
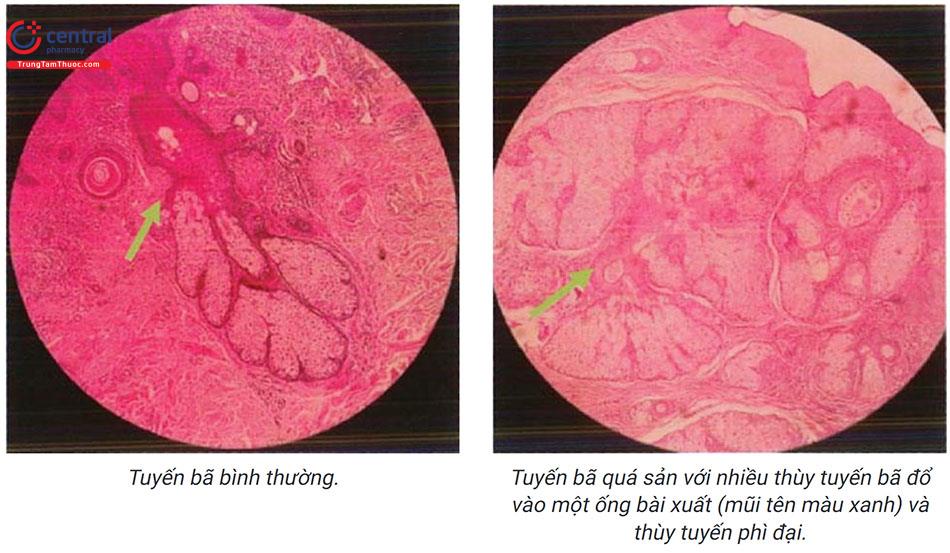
Tổn thương bao gồm nhiều tuyến phình to, đứng riêng rẽ. Mỗi tuyến bao gồm các thùy tuyến bã trưởng thành và nối với ống bài tiết ở trung tâm giãn rộng. Các thùy tuyến được lót bởi một hoặc nhiều hàng tế bào đáy ở ngoại vi, trung tâm là các tế bào bã (sebocyt) biệt hóa kém có chứa nhân lớn và chứa ít chất bã ở bào tương, khác với tế bào bã bình thường chứa đầy chất bã.
10.5 Chẩn đoán phân biệt
Calci hóa dưới da
Lichen dạng chấm (lichen nitidus)
Milia
U mềm lây
U ống tuyến mồ hôi
U vàng
Bớt thượng bì
Trichoepithelioma
Ung thư tế bào đáy
Ung thư tuyến bã
10.6 Điều trị
Có thể không cần điều trị nếu không có triệu chứng cơ năng hoặc không ảnh hưởng tới thẩm mỹ.
Các biện pháp có thể được sử dụng:
- Đốt điện sử dụng kim nhỏ cắm vào từng thùy của tổn thương, đốt trong thời gian nhỏ hơn 1 giây. Robert (2000) báo cáo kết quả tốt, không có tái phát trong thời gian theo dõi 7 tháng.
- Laser CO2 hoặc pulsed dye laser 585nm. Pulse dye laser được sử dụng với mật độ năng lượng 7 - 7,5 J/cm² , spot size 5mm. Tổn thương có thể đáp ứng từ ngay lần đầu tiên điều trị và khoảng 30% tái phát sau đó nhưng đa số chỉ tái phát ở mức độ nhẹ hơn.
- Liệu pháp lạnh sử dụng tăm bông chấm nitơ lỏng vào các tổn thương. Ronald báo cáo một trường hợp điều trị các tổn thương quá sản tuyến bã bằng nitơ lỏng cho kết quả thẩm mỹ rất ấn tượng, các tổn thương sạch sau điều trị, không để lại sẹo hay thay đổi sắc tố. Tác dụng phụ gồm có cảm giác châm chích nhẹ hoặc cảm giác nóng tại chỗ, bệnh nhân không đau trong quá trình điều trị. Atas và cộng sự năm 2017 báo cáo về hiệu quả điều trị bằng nitơ lỏng đối với quá sản tuyến bã ở mặt cho thấy tỷ lệ đáp ứng rất tốt chiếm 71,4% bệnh nhân nam giới, 61,8% bệnh nhân nữ giới, không thấy có trường hợp nào tái phát trong thời gian theo dõi 4 tháng.
- Liệu pháp quang động học: bôi chất gây tăng nhạy cảm ánh sáng là ALA lên tổn thương, ủ, sau đó chiếu ánh sáng xanh, đỏ, IPL hoặc laser màu xung cho kết quả điều trị tốt. Trong một nghiên cứu 10 bệnh nhân tiến hành bởi Alster, các bệnh nhân được bôi ALA lên tổn thương, ủ trong 4 giờ, sau đó dùng laser màu xung 595nm cho thấy 7/10 bệnh nhân sạch tổn thương sau một lần điều trị, 3 bệnh nhân sau 2 lần điều trị. Tác dụng phụ nhẹ gồm ban đỏ thoáng qua, phù nề, đóng vảy.
- Bichloroacetic chấm tại chỗ bằng tăm nhọn được Rochelle báo cáo năm 1991 cho kết quả thẩm mỹ tốt, không có tổn thương nào tái phát trong thời gian 1 năm theo dõi. Tác dụng phụ bao gồm đóng vảy, đỏ da tạm thời, một vài tổn thương có bề mặt lõm nhẹ, có thể là sẹo teo.
- Cắt bỏ bằng phẫu thuật cũng có thể được lựa chọn để điều trị, đặc biệt là đối với các tổn thương không đáp ứng với các điều trị khác.
- Isotretinoin đường uống: Sandra dùng isotretinoin liều 1 mg/kg/ngày trong 2 tháng cho 20 bệnh nhân. Kết quả 100% có đáp ứng, số tổn thương trung bình giảm từ 24 xuống 2. Sau 2 năm theo dõi tổn thương tái phát trở lại từ trung bình 2 tổn thương lên 4, số lượng tổn thương vẫn giảm hơn nhiều so với trước điều trị. Tác giả đề xuất dùng liều thấp hơn trong thời gian dài hơn để tăng tính dung nạp thuốc cho bệnh nhân.
11 Dày sừng da đầu (Seborrheic keratosis)
11.1 Đại cương
Dày sừng da dầu là tổn thương lành tính. Bệnh được xem như là hệ quả của đột biến tăng sinh tế bào sừng ở thượng bì cũng như tăng yếu tố phát triển biểu bì và thụ thể của nó tại tổn thương, tăng sinh tế bào hắc tố gây nên tăng sắc tố mức độ khác nhau trong dày sừng da dầu. Bệnh gặp ở cả hai giới, người lớn tuổi, hay gặp ở người da trắng hơn người da màu.
11.2 Lâm sàng
Tổn thương da: dát, sẩn đỉnh phẳng, hoặc sẩn có dày sừng bề mặt, màu từ nâu sáng đến nâu đen, đôi lúc có vảy dính vàng, hình tròn hoặc bầu dục, ranh giới rõ, kích thước thường bé hơn 1cm, có lúc kích thước lớn vài centimet, đơn độc hoặc nhiều tổn thương phân bố ở thân mình, đầu mặt, cổ, tay chân, không có tổn thương niêm mạc, lòng bàn tay, bàn chân.
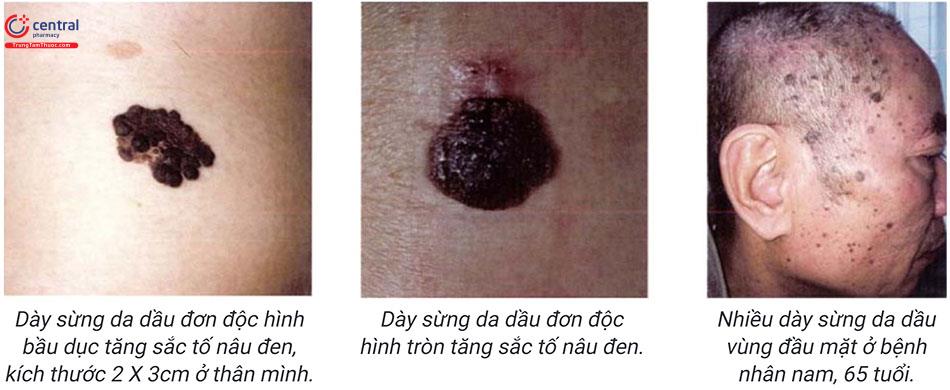
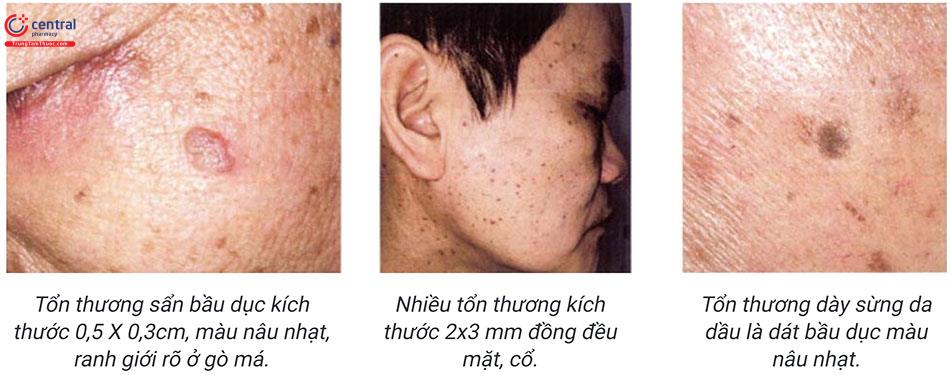
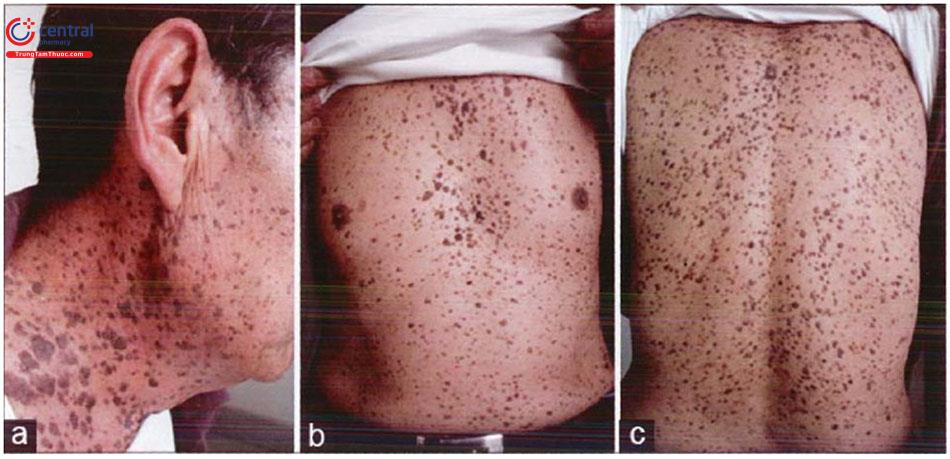
Hội chứng Leser-Trélat được xem như một triệu chứng cận u, xuất hiện đồng thời hàng loạt tổn thương dày sừng da dầu, liên quan đến các khối u nội tạng đặc biệt ung thư dạ dày ruột, u lymhpho, ung thư phổi, tiết niệu, buồng trứng...
Một số trường hợp dày sừng da dầu trở nên kích ứng, viêm đỏ, chảy máu do chà xát, cào gãi.
11.3 Cận lâm sàng
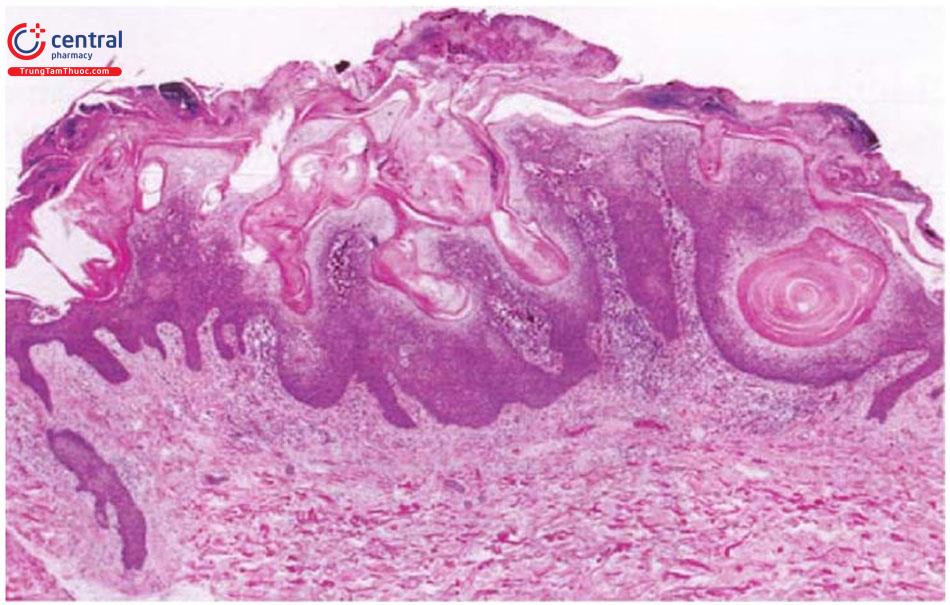
Mô bệnh học: tăng sinh lớp tế bào gai, các tế bào dạng đáy, tăng sắc tố lớp đáy, giả nang sừng bên trong chứa nhiều chất keratin, dày sừng.
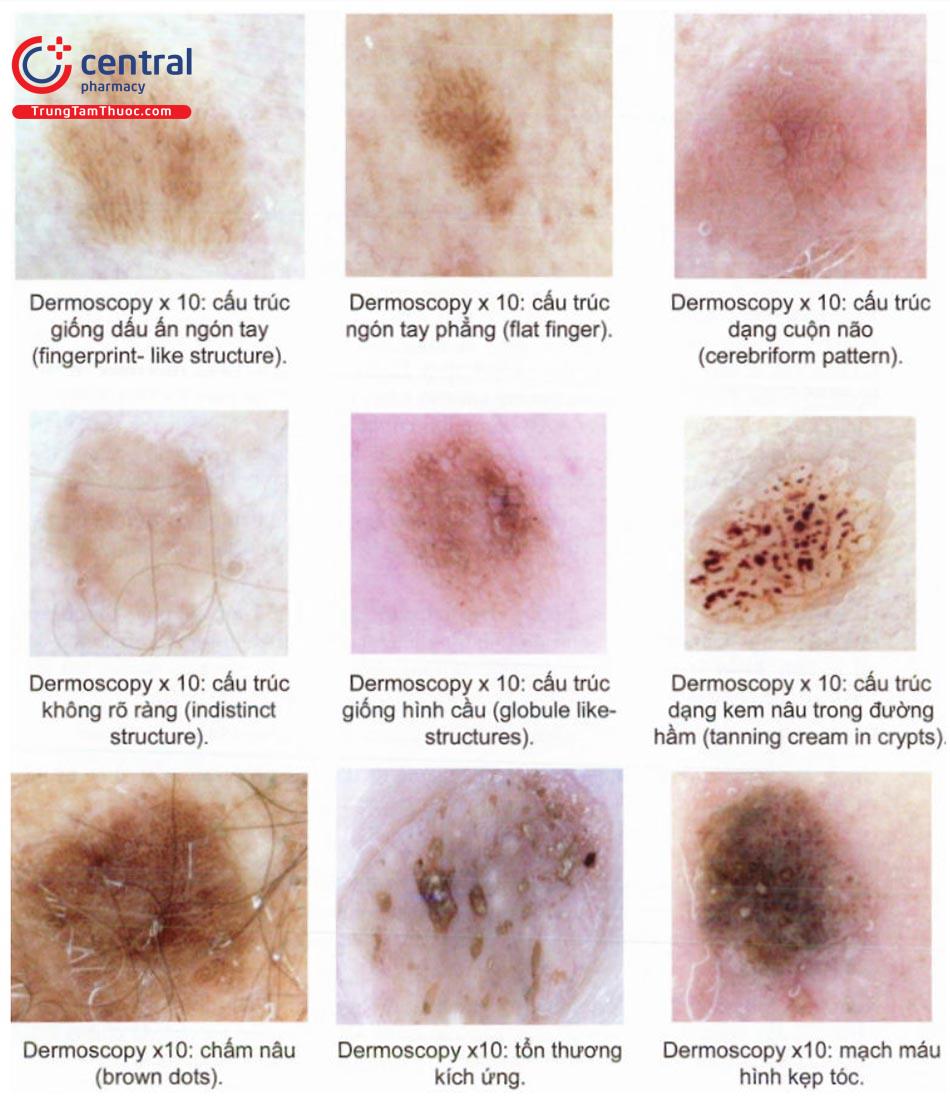
11.4 Chẩn đoán
Dựa vào
Lâm sàng.
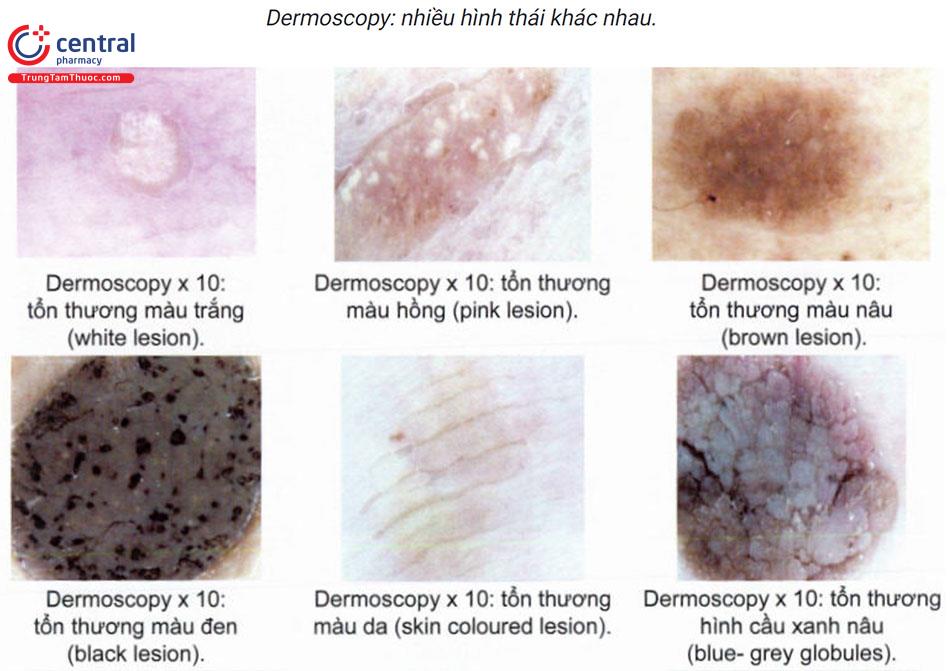
Cận lâm sàng: mô bệnh học, hình ảnh trên dermoscopy phù hợp đặc biệt có ý nghĩa để phân biệt với các chẩn đoán khác, tổn thương ác tính.
11.5 Chẩn đoán phân biệt
Hạt cơm thường
Bớt sắc tố
Dày sừng ánh nắng
Ung thư hắc tố
Ung thư tế bào đáy thể tăng sắc tố
11.6 Điều trị
Chỉ định điều trị: khi tổn thương gây kích ứng, ngứa, đau, nghi ngờ ác tính hoặc ảnh hưởng đến thẩm mỹ.
Điều trị xâm lấn:
- Liệu pháp lạnh: hiện tại chưa có nghiên cứu hoặc hướng dẫn điều trị tốt nhất trong tổn thương dày sừng da dầu. Hầu hết thường sử dụng chất làm lạnh là nitơ lỏng, không cần tê tại chỗ, các tế bào dày sừng da dầu chết ở nhiệt độ từ -20°C đến -30°C, mất nước, hoại tử, bong khỏi da. Tổn thương mỏng thường chỉ cần 1 lần điều trị, thời gian 5-10 giây/lần liệu trình, trong khi tổn thương dày, kích thước lớn có thể cần nhiều chu kỳ và nhiều lần điều trị hơn. Bệnh nhân sau 3 ngày thủ thuật tổn thương đóng vảy và bong vảy sau khoảng 5-7 ngày. Chống chỉ định các tổn thương gần mắt, đang viêm nhiễm hoặc nghi ngờ ác tính.
- Nạo bằng curette: có thể thực hiện mà không cần gây tê tuy nhiên nhiều trường hợp gây đau, chảy máu cần 5-7 ngày để hồi phục. Có thể kết hợp nạo bằng curette và liệu pháp lạnh khi các tổn thương sâu.
- Bào (shave) hoặc cắt bỏ tổn thương: bào (shave) lấy toàn bộ tổn thương, thường tổn thương mỏng, gọn được xem như một phương pháp sinh thiết kiểm tra mô bệnh học, loại trừ ác tính. Phẫu thuật cắt bỏ với một tổn thương chẩn đoán dày sừng da dầu rõ là không cần thiết, còn phụ thuộc nhiều yếu tố: vị trí, kích thước, số lượng thương tổn.
- Đốt điện, laser như: laser CO2, erbi-um-YAG hay laser alexandrite 755nm và 532nm.
- Ngoài ra gần đây có nghiên cứu điều trị dày sừng da dầu bằng IPL sau 2 lần điều trị thấy có hiệu quả.
Điều trị không xâm lấn:
- Năm 2017, FDA đã chấp thuận thuốc hydrogen peroxid (40%) điều trị tổn thương dày sừng da dầu thể gồ cao (raised seborrheic keratosis) với 4 lần bôi thuốc, mỗi lần kéo dài 1 phút. Trong nghiên cứu điều trị tổn thương vùng mặt, hiệu quả của thuốc là 65,3% trong khi giả dược hiệu quả 10,5%.
- Kem Kali dobesilat 5% có tác dụng ức chế hoạt động của da FGFR3 để ngăn chặn phát triển của dày sừng da dầu. Trong một báo cáo dùng kali dobesi-lat tại chỗ đã chứng minh hiệu quả đối với dày sừng da dầu ở mặt trong 6 tháng, ổn định sau 1 năm theo dõi.
- Thuốc Diclofenac thuộc nhóm chống viêm không steroid, thuốc dạng gel với nồng độ 3% có kết quả hứa hẹn trong một báo cáo bệnh nhân nam, 73 tuổi có tổn thương dày sừng da dầu ở mũi khi bôi 2 lần/ngày, hiệu quả sạch tổn thương sau 30 ngày. Mặc dù gel diclofenac được FDA phê duyệt điều trị dày sừng ánh sáng tuy nhiên hiện tại đang được nghiên cứu “off-label” cho tổn thương dày sừng da dầu.
- Ngoài ra, BL-5010: kết hợp của acid trichloroacetic và acid formic với dạng sử dụng bút chấm điểm tổn thương dày sừng da dầu. Trong thử nghiệm với 60 bệnh nhân, phương pháp này đã loại bỏ 96,7% các tổn thương trong 2 tuần.
- Trong một nghiên cứu trên 15 bệnh nhân bị dày sừng da dầu, kem taza-roten 0,1% bôi hai lần mỗi ngày loại bỏ tổn thương trong vòng 16 tuần. Thuốc mỡ calcipotrien 0,005% và kem Imiquimod 5%, không mang lại bất kỳ cải thiện lâm sàng nào.
- Trong một nghiên cứu với 116 trường hợp sử dụng Vitamin D tại chỗ có 30,2% bệnh nhân đã loại bỏ trên 80% các tổn thương dày sừng da dầu, tuy nhiên bệnh nhanh chóng tái phát.
- Hiện nay nghiên cứu thuốc ức chế Akt kinase trong dày sừng da dầu đang mang lại nhiều hứa hẹn.
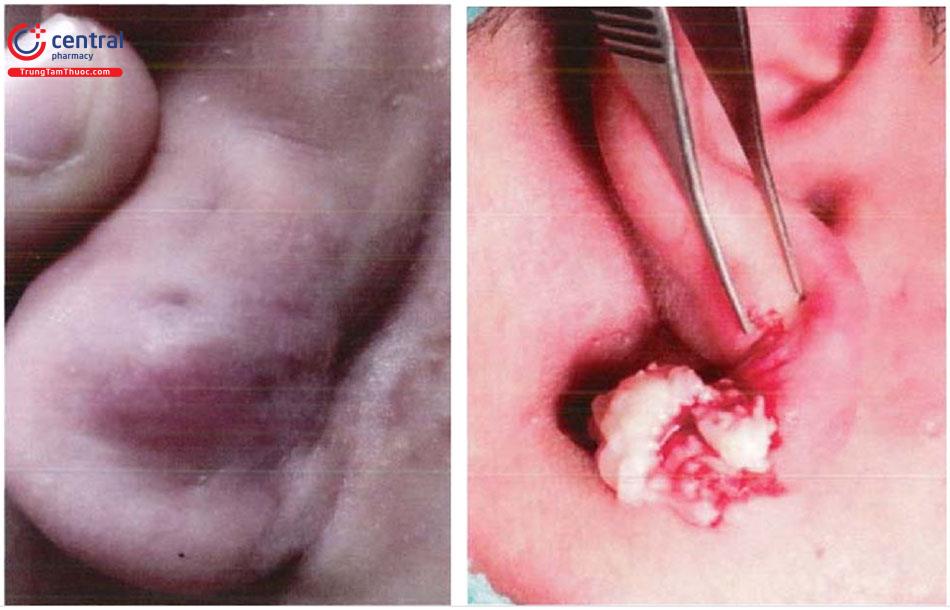
12 Nang nhầy (Mucous cyst)
12.1 Đại cương
Nang nhầy là tổn thương dạng nang lành tính chứa dịch nhầy, thường không có vỏ bọc và chủ yếu phân bố trong khoang miệng hoặc đầu ngón tay, chân. Tổn thương nang nhầy ở khoang miệng thường gặp ở trẻ em và người trẻ tuổi (thường <30 tuổi), trong khi đó, tổn thương nang nhầy ở đầu ngón đa số gặp ở người trung niên, người già 50 - 70 tuổi.
Nguyên nhân và cơ chế bệnh sinh của bệnh còn chưa rõ ràng, có thể liên quan tới các sang chấn tại chỗ trong thời gian dài. Các yếu tố nguy cơ là cắn môi, răng mọc bất thường, dị vật khoang miệng (khuyên miệng) vì thế tổn thương thường gặp ở môi dưới. Nếu tổn thương ở đầu ngón thường liên quan tới đi giày chật nên tổn thương thường gặp ở ngón 4, ngón 5 bàn chân. Đối với nang nhầy khoang miệng, tổn thương có thể liên quan tới việc tắc nghẽn các tuyến nước bọt phụ do các ống dẫn nước bọt bị phá vỡ.
12.2 Lâm sàng
12.2.1 Tổn thương nang nhầy ờ miệng
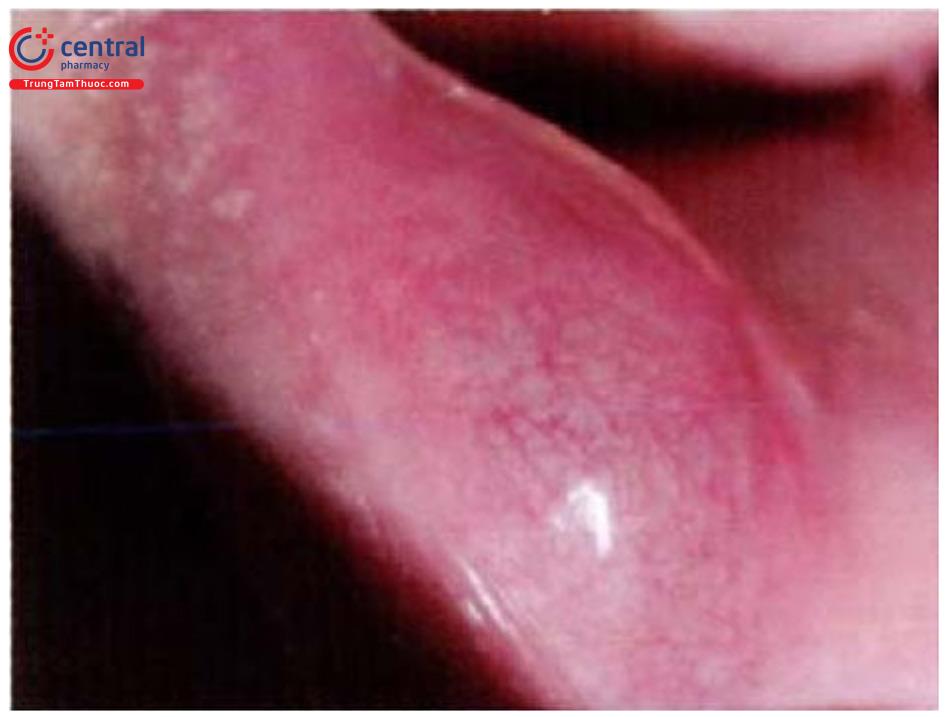
Ở khoang miệng, nang nhầy là tổn thương dạng nang hình tròn, màu giống với niêm mạc miệng bình thường, mềm, kích thước từ 5 - 8mm, chứa dịch nhầy.
Vị trí thường gặp gần lỗ đổ của tuyến nước bọt, có thể gặp ở sàn miệng, niêm mạc môi, má.
Thường không có triệu chứng cơ năng, trừ phi tổn thương quá lớn có thể khó chịu và khó khăn khi nói.
12.2.2 Tổn thương nang nhầy đầu ngón
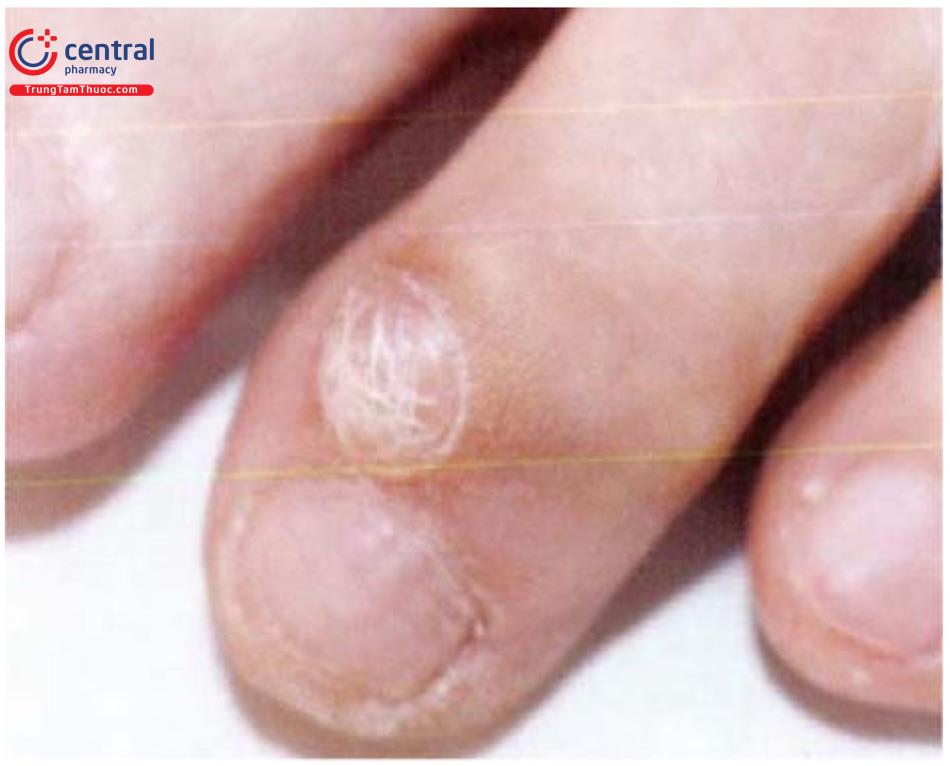
Ở đầu ngón, nang nhầy là tổn thương dạng nang hình tròn hoặc bầu dục, chắc, màu da, bề mặt có thể dày sừng, kích thước từ 1 - 10mm, bên trong chứa dịch nhầy như gelatin.
Thường gặp ở tay hơn chân, vị trí thường gặp nhất là giữa khớp gian ngón xa và nếp móng gần, có thể gặp ở dưới bản móng.
Thường không có triệu chứng cơ năng.
Có thể phối hợp với viêm khớp.
12.3 Mô bệnh học
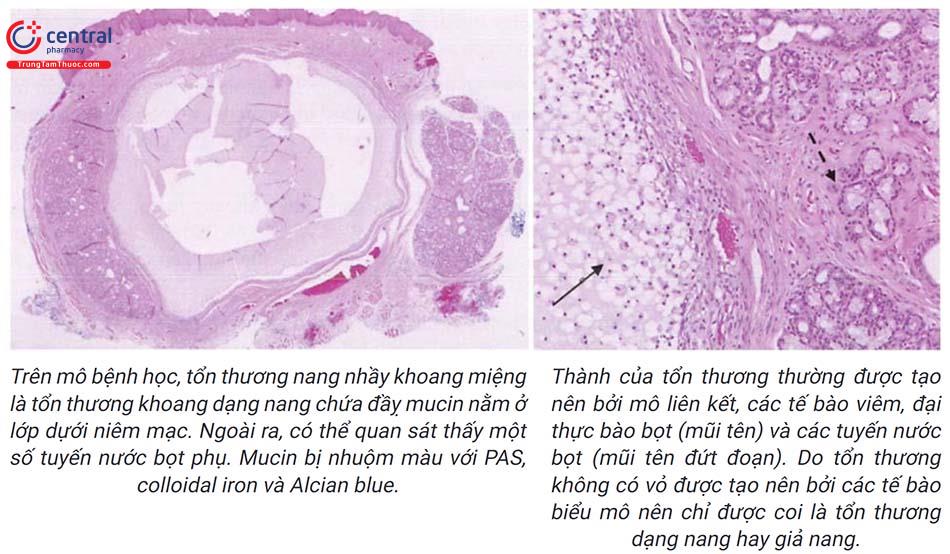
12.3.1 Nang nhầy khoang miệng

12.4 Chẩn đoán phân biệt
12.4.1 Nang nhầy khoang miệng
U máu
U xơ thần kinh
U xơ
U mỡ
12.4.2 Nang nhầy đầu ngón
Kén thượng bì
Xanthoma
Hạt Heberden
Hạt dạng thấp
U bao gân tế bào lớn
U xơ mỡ biến thể dạng nhầy
12.5 Điều trị
12.5.1 Nang nhầy khoang miệng
Bệnh có thể tự khỏi nhưng có thể tái phát nhiều lần nếu không được loại bỏ tuyến nước bọt bị tổn thương. Các phương pháp điều trị gồm có phẫu thuật, đốt điện, laser CO2, liệu pháp lạnh.
Liệu pháp lạnh có thể sử dụng là khí nitơ lạnh hoặc áp lạnh. Sau khoảng 4 ngày tới 1 tuần bề mặt tổn thương xuất hiện hoại tử và sau khoảng 1 - 2 tuần sẽ hình thành lớp biểu mô niêm mạc mới. Phương pháp này đơn giản, dễ làm, ít tác dụng phụ (như nhiễm trùng, chảy máu) nhưng có nguy cơ tái phát cao.
Laser argon cũng có thể được sử dụng trong điều trị nang nhầy khoang miệng với độ rộng xung 0,3 giây, spot size 1,5-2mm, mức độ năng lượng 2-3W. Sau 8-12 ngày xuất hiện hoại tử tại tổn thương và sau khoảng 2 tuần, tổn thương sẽ liền hẳn. Phương pháp này hiệu quả, ít tác dụng phụ nhưng đắt tiền.
Laser CO2 có thể được sử dụng phối hợp sau khi cắt bỏ hoàn toàn tổn thương giúp hạn chế chảy máu, co nhỏ tổn thương và sẹo, giảm thời gian phẫu thuật. Phương pháp này tốn ít thời gian nên phù hợp với những bệnh nhân không thể trải qua phẫu thuật kéo dài, nhất là trẻ em.
12.5.2 Nang nhầy đầu ngón
Có thể điều trị bảo tồn bằng cách tiêm corticoid nội tổn thương và chích dịch nhầy tổn thương. Bệnh nhân có thể tự chích dịch nhầy tổn thương nhiều lần tại nhà sau khi được hướng dẫn. Phương pháp này có hiệu quả cao, ít tái phát.
Trong trường hợp tái phát nhiều lần tổn thương có thể cần phải được loại bỏ bằng phẫu thuật cắt bỏ tổn thương. Tuy nhiên phương pháp này thường để lại ổ khuyết đòi hỏi phải được che phủ lại bằng vạt phức tạp.
Trong những năm gần đây, một số phương pháp được đưa vào trong điều trị như làm tắc lỗ thông giữa bao dịch khớp với nang để nang không tái phát trở lại, mở thông nang bằng cách cắt bỏ toàn bộ nếp móng gần.
Nang nhầy đầu ngón có thể được điều trị bằng phương pháp gây tắc đem lại hiệu quả tốt và rút ngắn thời gian điều trị. Trong đó, các chất thường được sử dụng là polidocanol, sodium tetradecyl, ethanolamine,..
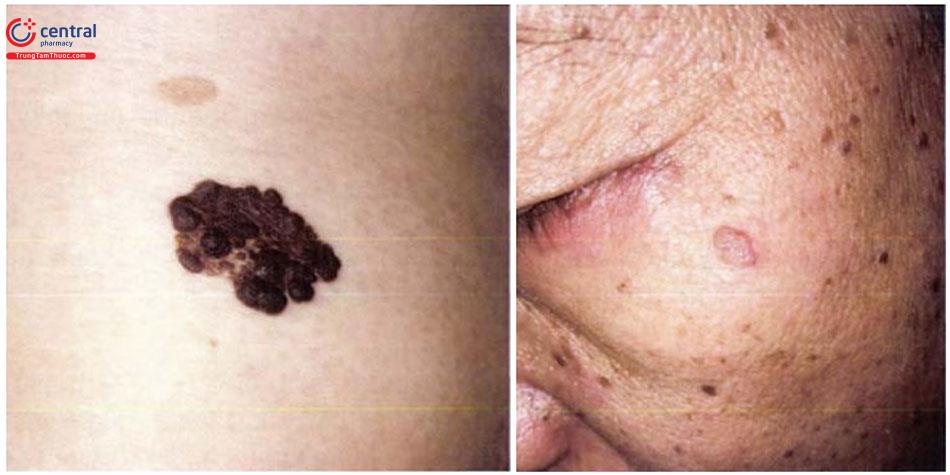
13 U xơ da (Dermatofibroma)
13.1 Đại cương
U xơ da là một khối u lành tính thường gặp của da và mô liên kết. Tỷ lệ gặp ở 3% các mẫu bệnh phẩm tại phòng thí nghiệm, bệnh thường xuất hiện ở độ tuổi 20 - 40, nữ nhiều hơn nam. U xơ da phát triển tự phát, tuy nhiên 1/5 các trường hợp có tiền sử chấn thương tại chỗ trước đó. Tổn thương thường đơn độc, tiến triển chậm, không có triệu chứng cơ năng, nhưng thường không tự thoái triển.
13.2 Nguyên nhân và cơ chế bệnh sinh
Chưa được biết rõ. Có hai giả thuyết: phản ứng quá mức của mô và tăng sinh đơn dòng các tế bào.
Trong u xơ da, kháng thể kháng yếu tố XIIIa (đặc trưng cho tế bào tua gai) thường dương tính, trong khi đó kháng thể với MAC 387 (đặc trưng cho các mô bào) không hằng định. Ngoài ra, HSP 47 dương tính gợi ý thành phần chính của u xơ da là nguyên bào sợi.
13.3 Lâm sàng
Tổn thương điển hình có dạng nốt, đơn độc, kích thước khoảng 0,5 - 1cm. Một số bệnh nhân có thể có nhiều tổn thương. Da phía trên có thể có màu như màu da, hoặc thay đổi từ xám, vàng, cam, hồng, đỏ, tím, xanh hoặc thậm chí hỗn hợp các màu. Tổn thương có mật độ cứng, di động, không đau. Tổn thương có thể gặp ở vị trí bất kì trên cơ thể nhưng thường ở các chi, đặc biệt ở cẳng chân.
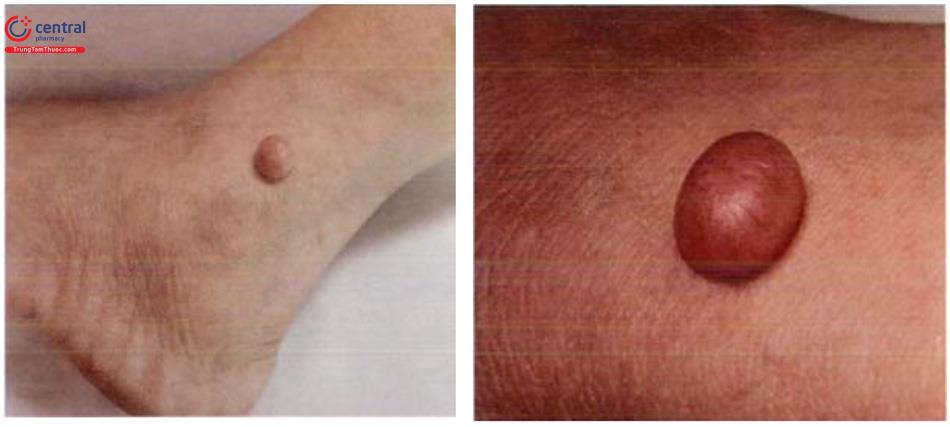
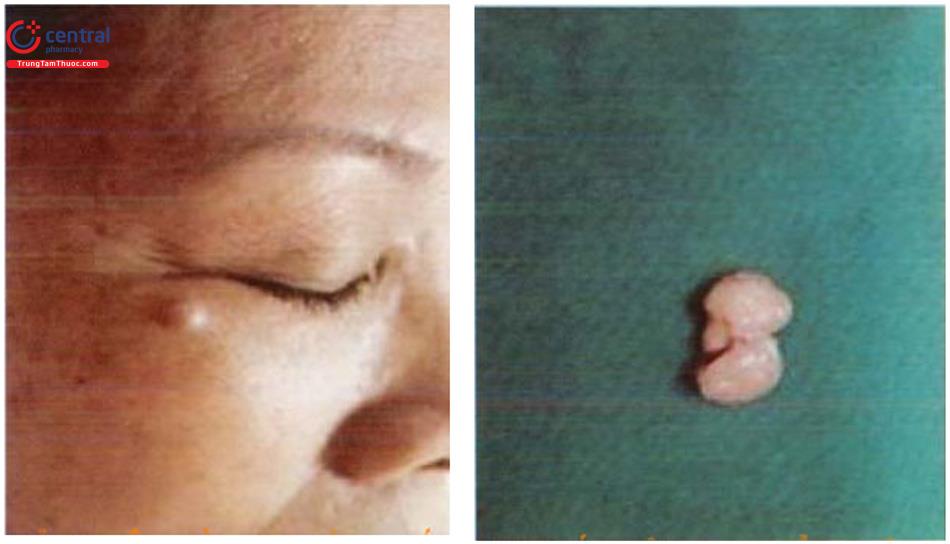
13.4 Chẩn đoán
Chủ yếu dựa vào lâm sàng.
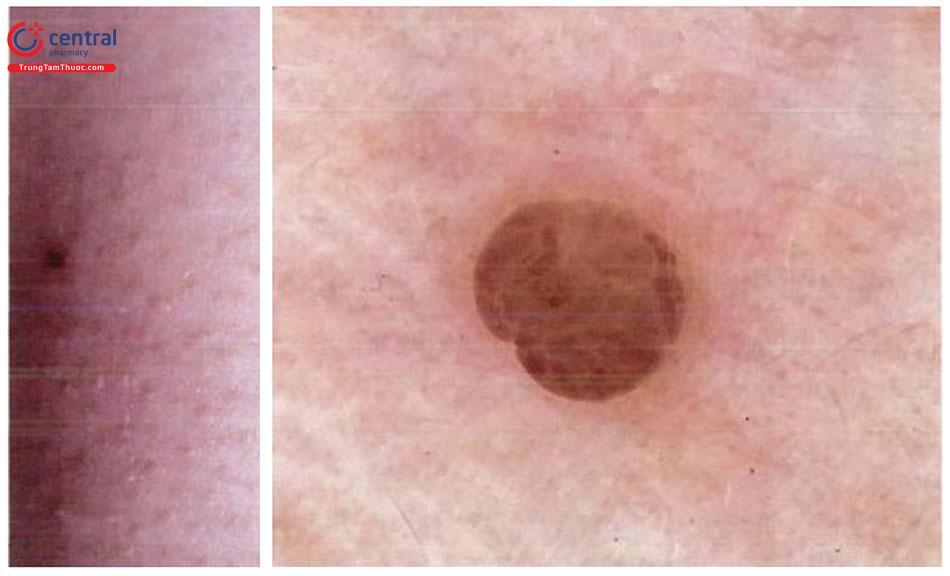
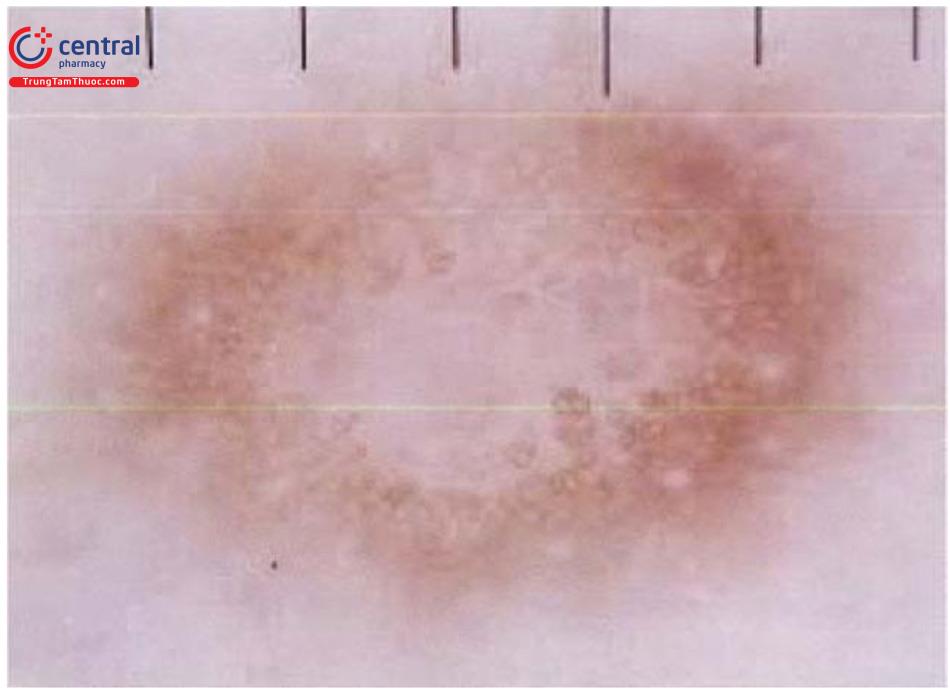
Hình ảnh dermoscopy có tính gợi ý chẩn đoán: trung tâm màu trắng bao xung quanh là mạng lưới sắc tố mờ nhạt.
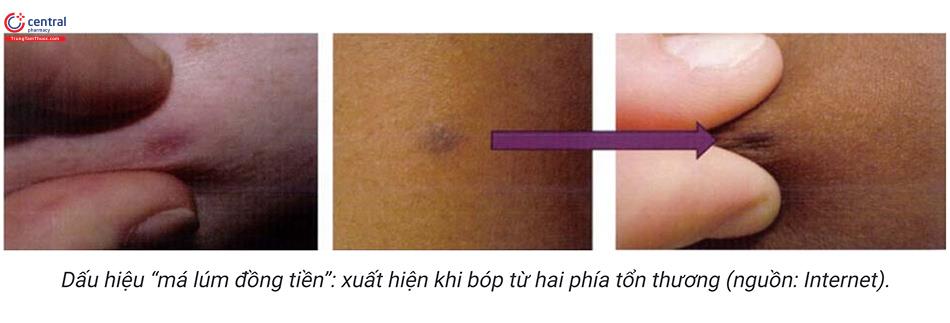
Test “pinch”: bóp từ hai bên tổn thương sẽ thấy dấu hiệu “má lúm đồng tiền”.
Phẫu thuật sinh thiết được đặt ra khi lâm sàng không điển hình.
Hình ảnh giải phẫu bệnh cho thấy sự tăng sinh quá mức của tế bào và lắng đọng Collagen ở lớp trung bì.
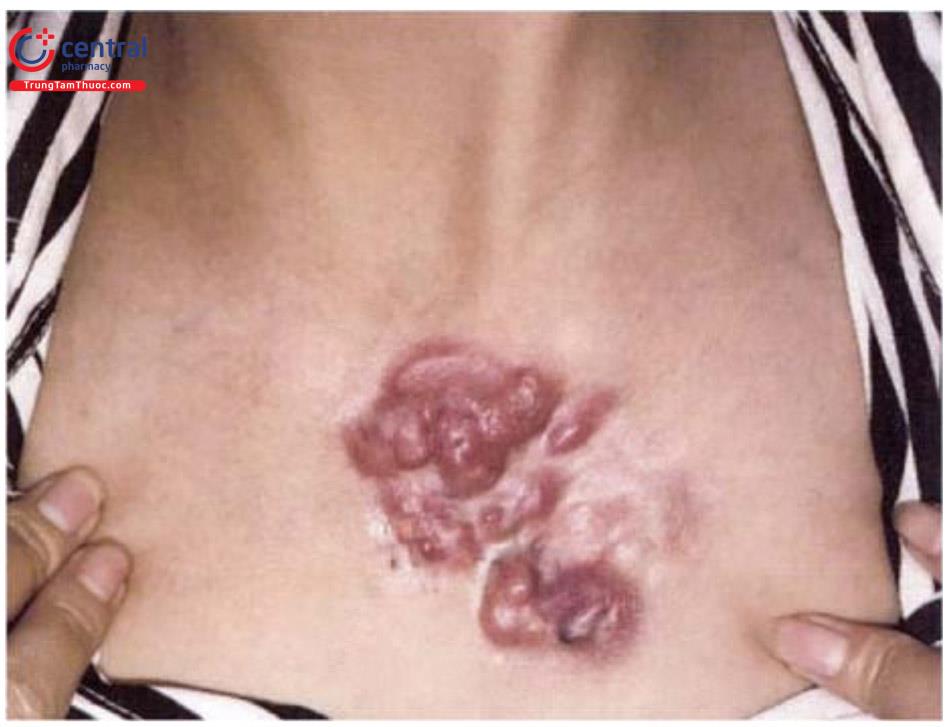
13.5 Chẩn đoán phân biệt
U hạt vàng tuổi trẻ
U vàng xơ
Ung thư biểu mô tế bào đáy
Sarcome xơ da
U lympho T
13.6 Điều trị
U xơ da có thể không cần điều trị. Chỉ định điều trị khi ảnh hưởng đến thẩm mỹ, có triệu chứng cơ năng (ngứa, đau) hoặc khi có quá nhiều tổn thương.
Hiện không có phương pháp nào được coi là lựa chọn hàng đầu trong điều trị u xơ da. Trên lâm sàng hay sử dụng một số phương pháp sau đây:
- Phẫu thuật: thường được áp dụng trong các trường hợp có chỉ định, hoặc khi chẩn đoán lâm sàng chưa rõ ràng, cắt bỏ hoàn toàn tổn thương làm giải phẫu bệnh, cắt rộng 3mm so với bờ tổn thương.
- Laser CO2: mật độ năng lượng cao (10 - 20 J/cm²), điều trị 3 - 4 lần, khoảng cách giữa hai lần cách nhau 4-5 tuần.
- Tiêm corticoid nội tổn thương: dùng trong trường hợp nhiều tổn thương, thường kết hợp với laser.

