Thuốc điều trị HIV/AIDS
Trungtamthuoc.com-HIV là căn bệnh thế kỷ gây suy giảm hệ thống miễn dịch ở người. Hiện nay chưa có thuốc đặc trị căn bệnh này nên người bị nhiễm HIV sẽ phải sống chung với bệnh cả đời, khiến họ cảm thấy rất mặc cảm, tự ti với những người xung quanh. HIV nếu không được dùng thuốc kháng virus kịp thời, hệ miễn dịch sẽ dần suy yếu, cơ thể dễ bị ốm, mắc bệnh, sức khỏe suy giảm. Vậy có những loại thuốc nào được sử dụng trong điều trị HIV? Hãy cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu kỹ hơn về các loại thuốc chống HIV qua bài viết dưới đây.
1 Vài nét về HIV
1.1 HIV là gì? Cấu tạo của virus HIV
HIV (Human Immunodeficiency Virus) là một loại virus gây suy giảm hệ miễn dịch, tấn công trực tiếp vào tế bào khỏe mạnh khiến cơ thể dễ bị nhiễm trùng và mắc bệnh hơn. Hiện nay chưa có phương pháp đặc hiệu để điều trị HIV nên khi đã bị nhiễm thì bệnh sẽ theo bạn suốt cả đời.
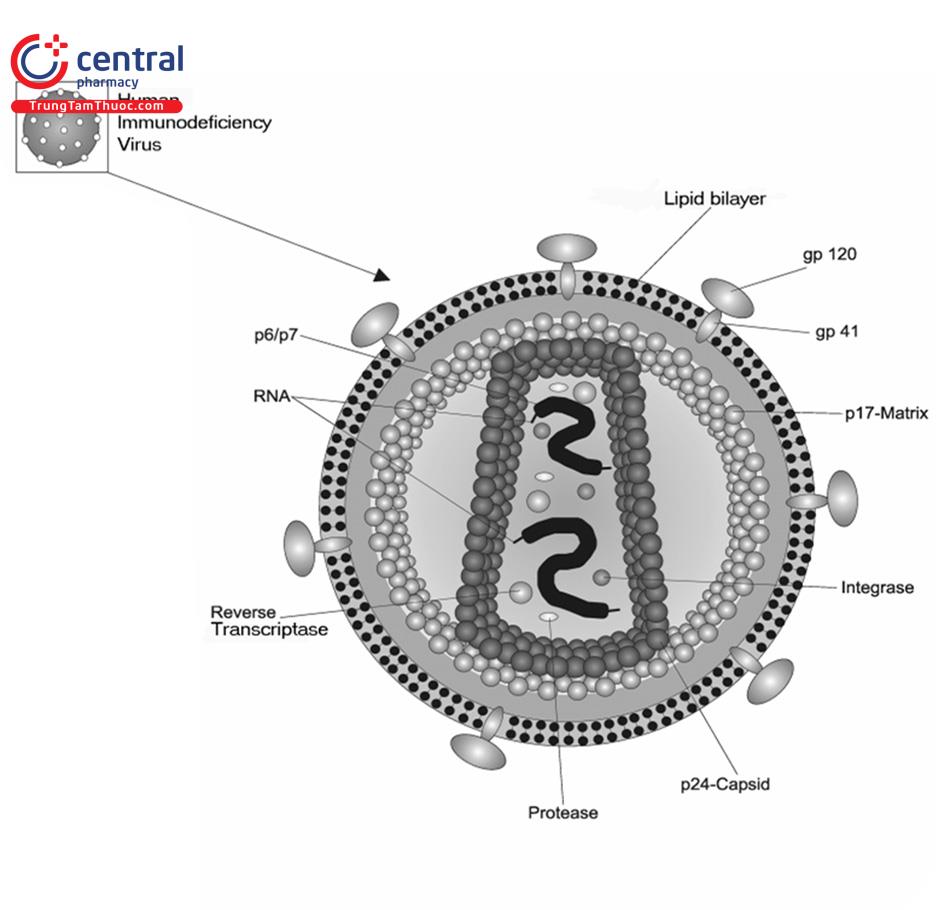
HIV là một loại virus có màng bao. Màng bao của virus có nguồn gốc từ màng tế bào của vật chủ (cụ thể là người) với các glycoprotein virus như gp120 và gp41 gắn vào màng khi virus rời khỏi tế bào. Phần lõi phía trong của virus HIV bao gồm protein capsid p24 và protein nền p17 giúp duy trì cấu trúc của virus. Trong lõi của virus có chứa hai bản sao giống hệt nhau của phân tử RNA. Mỗi chuỗi đơn chứa một bộ gen virus và 3 enzym gồm enzym phiên mã ngược (RT), enzym protease (PR) và intergrase (IN).
Con đường lây nhiễm HIV gồm:
- Lây truyền qua đường máu:
- Lây truyền qua đường tình dục
- Lây truyền từ mẹ sang con
1.2 Quá trình lây nhiễm của virus HIV
Để thiết lập lây nhiễm, đầu tiên virus HIV sẽ đi đến để gắn với tế bào của vật chủ. Quá trình gắn kết xảy ra do tương tác giữa gp120 của virus với thụ thể kháng nguyên CD4 trên tế bào vật chủ. Để gắn được vào vật chủ, bên cạnh thụ thể CD4 cần phải có thêm một đồng thụ thể. Với mỗi loại tế bào lại có một đồng thụ thể khác nhau. Ở tế bào lympho T, đồng thụ thể là CXCR4 còn ở trên đại thực bào, đồng thụ thể là CCR5.
Sau khi gắn kết với nhau, lớp vỏ bao virus và màng tế bào vật chủ hòa vào nhau, giúp cho virus tiến sâu vào được bên trong tế bào vật chủ. Khi RNA được phóng vào tế bào chất của tế bào vật chủ, enzym phiên mã ngược RT sẽ tạo ra bản sao DNA của RNA chứa bộ gen của virus. Khi DNA được hình thành enzym phiên mã ngược RT sẽ phân hủy chuỗi RNA. Tiếp đó chuỗi DNA bổ sung được thêm vào bởi enzym phiên mã ngược RT và các đầu tận cùng của chuỗi kép DNA sẽ được nối lại với nhau bằng các liên kết không phải cộng hóa trị. DNA vòng khi được tạo ra từ quá trình phiên mã ngược sẽ di chuyển vào nhân tế bào vật chủ và gắn vào nhiễm sắc thể của tế bào vật chủ nhờ enzym integrase của virus (IN). DNA virus tích hợp vào được gọi là DNA provirus.
Sau khi tích hợp DNA provirus có thể không hoạt động hoặc thông qua hoạt hóa tế bào vật chủ, RNA có thể được tổng hợp từ DNA để tạo ra RNA thông tin và RNA chứa bộ gen virus. RNA thông tin được dịch mã tạo ra enzym virus và protein cấu trúc. Một số protein chức năng được hình thành do cắt ngắn các chuỗi polyprotein dài bởi enzym protease. Gp41 và gp120 được gắn vào màng tế bào vật chủ và protein cấu trúc bao quanh RNA virus để tạo thành lõi. Sau đó, chúng sẽ đâm chồi và phóng thích ra ngoài khỏi tế bào vật chủ và tiếp tục thực hiện các quá trình xâm chiếm tế bào vật chủ theo trình tự như trên.
2 Giới thiệu về thuốc điều trị HIV
2.1 Thuốc điều trị HIV là gì?

Thuốc trị HIV là nhóm thuốc kháng virus có tác dụng ức chế sự nhân lên của virus HIV trong cơ thể, ngăn ngừa virus lan rộng, gây tổn thương cho nhiều cơ quan, ngăn ngừa nhiễm trùng, từ đó giúp nâng cao chất lượng sống của người bệnh. Ngoài ra, các thuốc chống HIV còn giúp giảm thiểu nguy cơ lây bệnh cho người khác khi sử dụng đúng theo hướng dẫn, chỉ định của bác sĩ.
2.1.1 Mục tiêu điều trị của các thuốc kháng virus HIV
- Kiểm soát sự phát triển, nhân lên của virus.
- Cải thiện, tăng cường hoạt động của hệ thống miễn dịch.
- Làm giảm, phnòng ngừa các triệu chứng của bệnh HIV.
- Phòng ngừa lây nhiễm HIV cho những người xung quanh.
Các thuốc kháng virus HIV (ARV) chỉ giúp kiểm soát sự nhân lên của virus, ngăn ngừa bệnh tiến triển nặng hơn chứ không có tác dụng điều trị đặc hiệu, chữa khỏi hoàn toàn bệnh HIV. Chính vì thế, trong khi chờ đợi tương lai sẽ có thuốc chữa HIV thì người bệnh sau khi được chẩn đoán nhiễm HIV nên bắt đầu sử dụng ARV càng sớm càng tốt để phòng ngừa nhiễm trùng và các biến chứng nguy hiểm đến sức khỏe do virus HIV phát triển mạnh gây ra. Việc trì hoãn dùng thuốc khiến virus tiếp tục nhân lên, phá hủy hệ thống miễn dịch, làm tăng nguy cơ dẫn đến AIDS-hội chứng suy giảm miễn dịch mắc phải gây mất khả năng bảo vệ tự nhiên của cơ thể trước các yếu tố gây bệnh.
2.2 Các loại thuốc điều trị HIV

Hiện nay có rất nhiều nhóm thuốc kháng virus HIV (ARV) được sử dụng trong liệu pháp kháng virus (ART) để điều trị HIV. Trong đó có 2 nhóm thuốc có tác dụng ức chế quá trình xâm nhập của virus HIV vào cơ thể, 3 nhóm ức chế quá trình sao chép ngược của virus và các nhóm còn lại có công dụng ức chế các enzym mà virus HIV cần để nhân lên bên trong tế bào người. Cụ thể các nhóm thuốc điều trị HIV tốt nhất hiện nay gồm:
2.2.1 Nhóm ức chế men sao chép ngược Nucleosid (NRTIs)
NRTI là các thuốc có cấu trúc tương tự như các nucleosid, là nhóm thuốc kháng virus đầu tiên được sử dụng để chống lại virus HIV. Các thuốc NRTIs được hấp thu vào bên trong tế bào bằng cách khuếch tán qua chất vận chuyển qua trung gian chất mang nucleoside. Với các NRTI dễ tan, được khuếch tán thụ động qua màng tế bào bằng cách khuếch tán không thuận lợi do có đặc điểm kỵ nước.(n( Tác giả Ashley D. Holec, Subhra Mandal, Pavan Kumar Prathipati, Christopher J. Destache (Ngày đăng ngày 13 tháng 5 năm 2020). Nucleotide Reverse Transcriptase Inhibitors: A Thorough Review, Present Status and Future Perspective as HIV Therapeutics, PMC. Truy cập ngày 7 tháng 10 năm 2022 )n)
Cơ chế của các thuốc ức chế men sao chép ngược Nucleosid: các Nucleosid được sử dụng dưới dạng thuốc hoặc tiền chất. Khi được hấp thu vào bên trong tế bào sẽ được chuyển hóa thành dạng thuốc tương ứng của nó. Tiếp đó được phosphoryl hóa thành dạng có hoạt động (diphosphat hoặc triphosphat). Dạng hoạt động của thuốc hoạt động tương tự như nucleosid chức năng, làm ngăn chặn chức năng phiên mã của enzym sao chép ngược RT. Từ đó khiến virus mất khả năng nhân lên, tạo ra các bản sao của chính nó, giữ cho tải lượng virus duy trì ở mức thấp nhất trong máu. Một số thuốc trị HIV dứt điểm ức chế men sao chép ngược có thể kể đến là: Lamivudine hay 3TC (Epivir), Abacavir hay ABC (Ziagen), Tenofovir disoproxil fumarate hay TDF (Viread), Emtricitabine hay FTC (Emtriva), Didanosine hay ddl (Videx), Tenofovir alafenamide hay TAF (Vemlidy).
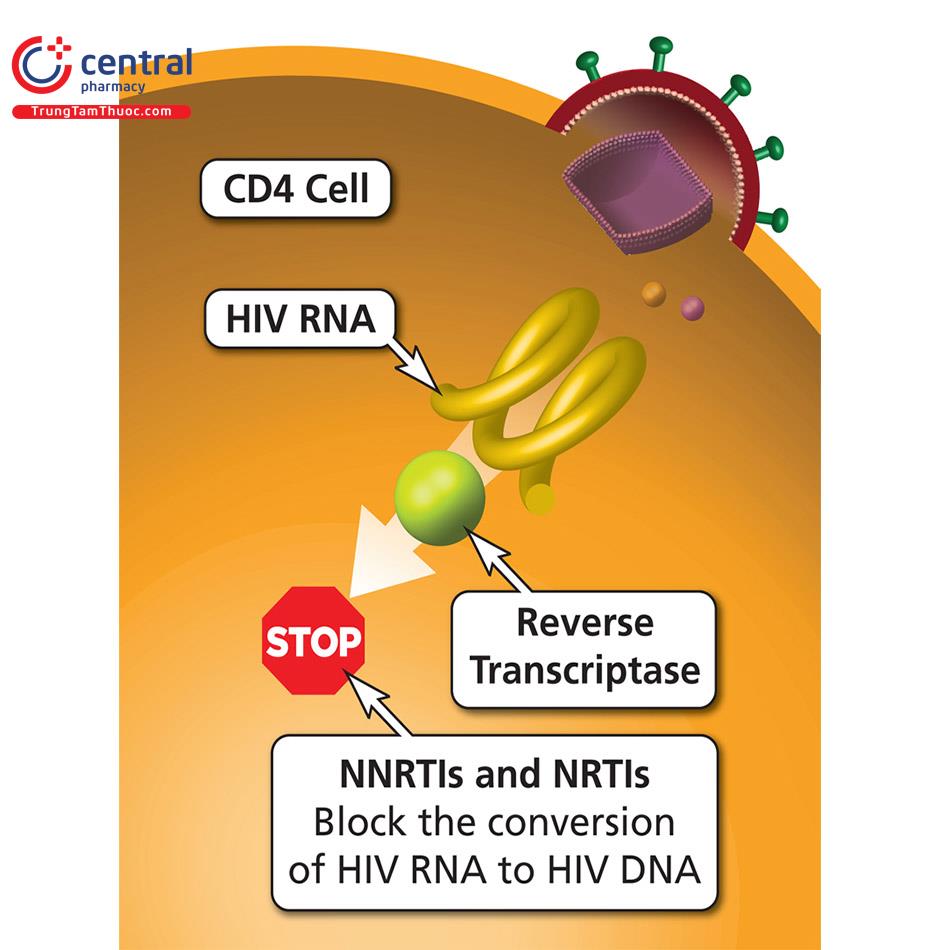
2.2.2 Nhóm ức chế men sao chép ngược không Nucleoside (NNRTI)
Nhóm thuốc ức chế men sao chép ngược không Nucleoside có tác dụng ức chế sự nhân lên của virus HIV bằng cách liên kết, gắn trực tiếp vào vị trí hoạt động của men sao chép ngược RT, làm thay đổi cấu trúc của men sao chép ngược, khiến quá trình phiên mã DNA bị ức chế.
Các thuốc ngừa HIV ức chế men sao chép ngược không Nucleoside có thể kể đến là: Etravirine hay ETR (Intelence), Cabotegravir/rilpivirine (Cabenuva), Nevirapine hay NVP (Viramune), Efavirenz hay EFV (Sustiva), Rilpivirine hay RPV (Edurant), Drotaverine hay DOR (Pifeltro), Delavirdine hay DLV (Rescriptor). Trong đó có 3 thuốc được chỉ định phổ biến trong lâm sàng để điều trị HIV là efavirenz (EFV), delavirdine (DLV) và nevirapine (NVP). Trong điều trị HIV, các thuốc NNRTI thường được chỉ định sử dụng kết hợp với các thuốc kháng virus khác để tăng hiệu quả ngừa virus, phòng ngừa AIDS. Tuy nhiên cần hết sức lưu ý khi chỉ định phối hợp thuốc trong điều trị để tránh gặp phải phản ứng tương tác thuốc.
Thuốc NNRTI được chỉ định điều trị HIV cho trẻ em, người trưởng thành bị nhiễm HIV-1 và dự phòng lây truyền HIV từ mẹ sang con.(n( Tác giả của Essential Human Virology (Ngày đăng năm 2016). Non-Nucleoside Reverse Transcriptase Inhibitors, Science Direct. Truy cập ngày 7 tháng 10 năm 2022 )n)
Nhóm thuốc NNRTI có xảy ra tương tác với một só nhóm thuốc ARV khác như nhóm ức chế protease, nhóm đối kháng CCR5 và một số nhóm thuốc khác như thuốc giảm đau, thuốc chống nấm, thuốc chống trầm cảm, Thuốc chống đông máu, thuốc chống loạn nhịp. Do đó, không nên kết hợp các nhóm này với nhóm kháng virus NNRTI để tránh gặp phải phản ứng tương tác có hại đến sức khỏe.
Trong thời gian sử dụng các thuốc kháng virus nhóm ức chế men sao chép ngược không Nucleosid, người dùng có thể gặp phải một số tác dụng phụ như:
| Tên thuốc | Tác dụng phụ |
| Etravirine | Nổi ban đỏ, viêm gan, rối loạn lipid máu. |
| Efavirenz | Nổi ban đỏ, độc tính trên hệ thần kinh trung ương. |
| Delavirdine | Nổi ban đỏ, bạch cầu đa nhân trung tính giảm. |
| Rilpivirine | Nổi ban đỏ, rối loạn trầm cảm. |
| Nevirapine | Nổi ban đỏ, viêm gan. |
2.2.3 Nhóm ức chế protease (PI)
Nhóm ức chế protease được xếp vào nhóm thuốc kháng retrovirus với tác dụng ngăn chặn sự xâm nhập của virus HIV vào bên trong các tế bào, từ đó giúp làm giảm tải lượng virus xuống mức thấp nhất có thể, xét nghiệm không thể phát hiện được.
Trong cơ thể, enzym protease có vai trò vô cùng quan trọng trong sự nhân lên của virus. Đây là enzym rất cần thiết cho sự trưởng thành của virus. Enzym protease giữ nhiệm vụ cắt các tiền chất polyprotein thành các phân tử protein lõi ngắn. Đây là bước vô cùng quan trọng quyết định đến khả năng sinh sản của virus. Thuốc ức chế protease tác động làm ức chế hoạt động của enzym protease khiến virus không có đủ điều kiện thuận lợi để nhân lên, từ đó giúp tải lượng virus trong cơ thể luôn duy trì ở mức thấp.
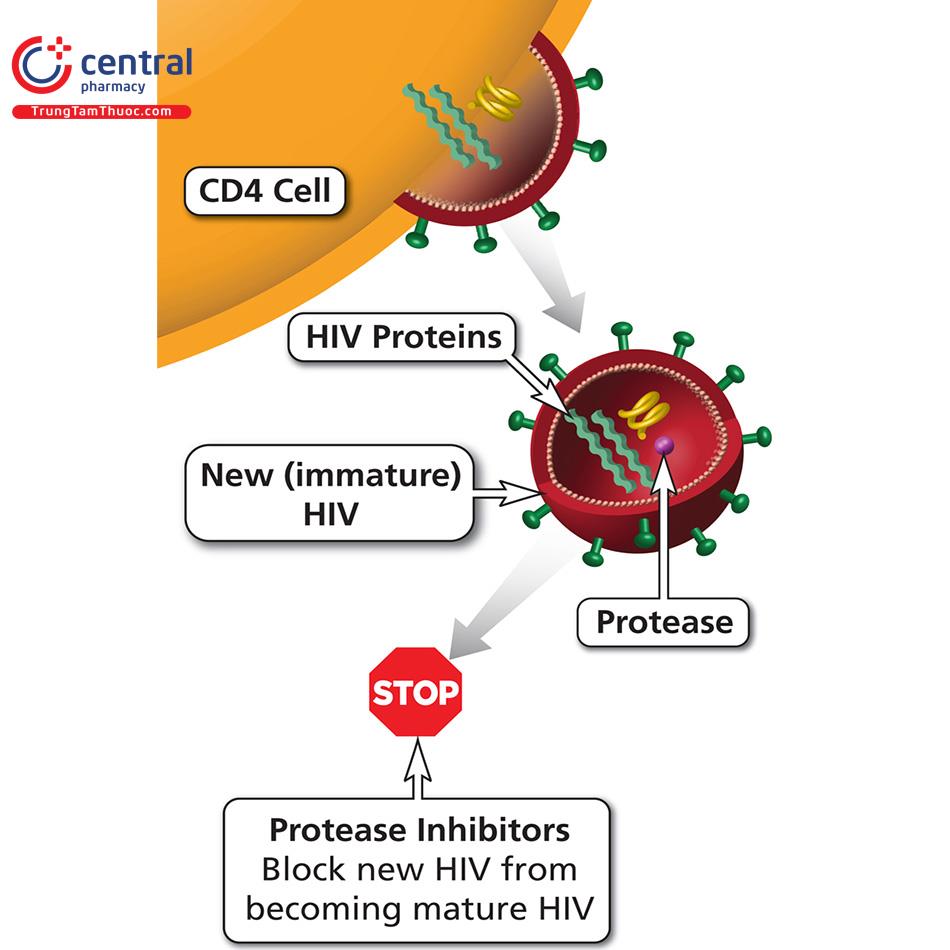
Các thuốc ức chế HIV protease được sử dụng trong điều trị HIV bao gồm: Fosamprenavir (FPV, Lexiva), Nelfinavir (NFV, Viracept), Atazanavir (ATV, Reyataz), Ritonavir (RTV, Norvir), Darunavir (DRV, Prezista), Lopinavir/ritonavir (LPV/r, Kaletra), Indinavir (IDV, Crixivan), Saquinavir (Invirase), tipranavir (Aptivus).
Hầu hết các thuốc ức chế protease khi dùng lâu dài trong điều trị HIV đều gặp phải các tác dụng phụ đi kèm như các hội chứng chuyển hóa: kháng insullin, rối loạn lipid máu, rối loạn phân bố mỡ, các bệnh lý tim mạch, máu não. Tác dụng phụ gây ra do các thuốc PI đơn trị liệu không có sự khác biệt nhiều với việc chỉ định kết hợp PI và thuốc ức chế tích hợp và nhóm nhóm ức chế men sao chép ngược Nucleoside.(n( Tác giả Zhengtong Lv, Yuan Chu, Yong Wang (Ngày đăng ngày 8 tháng 4 năm 2016). HIV protease inhibitors: a review of molecular selectivity and toxicity, PMC. Truy cập ngày 7 tháng 10 năm 2022 )n)
.jpg)
2.2.4 Nhóm ức chế tích hợp
Nhóm ức chế tích hợp là những chất ức chế Intergrase có tác dụng kháng virus bằng cách ức chế enzym intergrase của virus. Enzym intergrase tham gia gắn DNA vòng tạo ra từ quá trình phiên mã ngược gắn vào nhiễm sắc thể của tế bào vật chủ. Khi tích hợp với DNA của tế bào T, HIV sẽ nắm quyền kiểm soát tế bào, khiến cho hệ thống miễn dịch không nhận được tín hiệu từ tế bào T, từ đó cơ thể dễ bị nhiễm trùng, mắc bệnh. Thuốc ức chế tích hợp ngăn chặn HIV không tạo ra enzym tích hợp, khiến quá trình tích hợp không thể xảy ra, là virus không thể sao chép được các bản sao của chính nó.
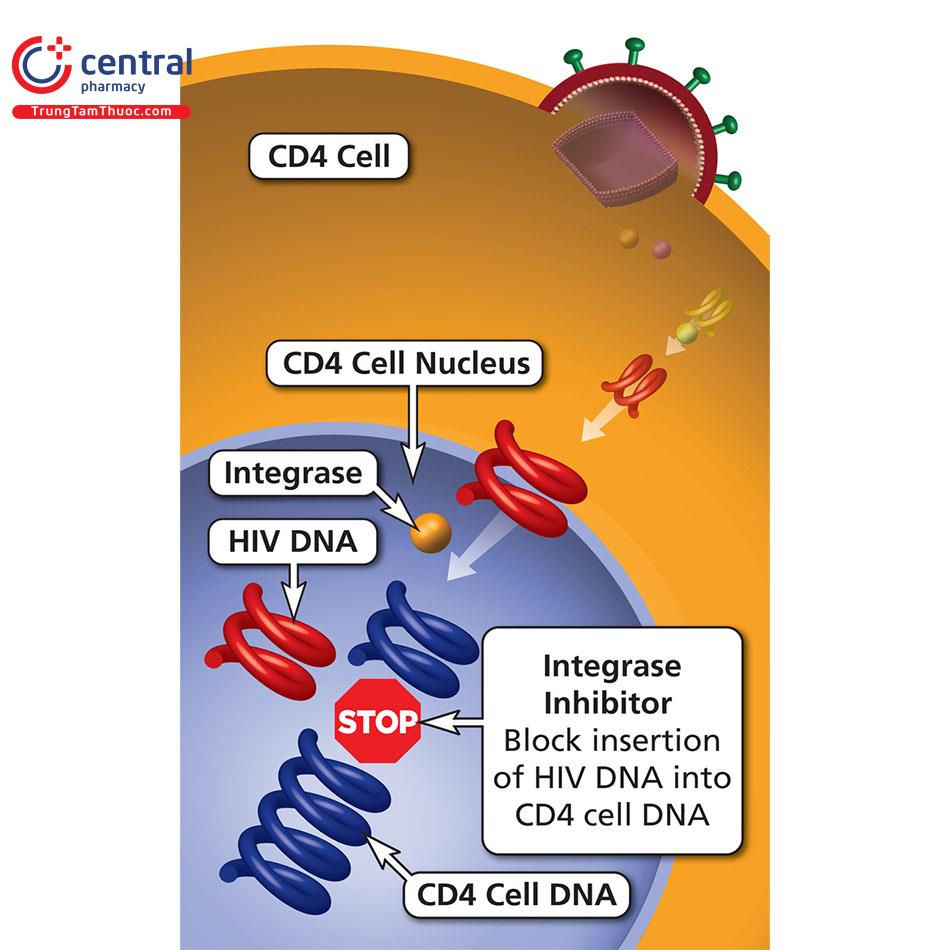
Năm 2007, Các chất ức chế tích hợp được Cục Quản lý Thực Phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt gồm có: Các chất điều trị đơn độc Dolutegravir hay DTG (Tivicay), Raltegravir hay RAL (Isentress) hoặc các chất không dùng riêng lẻ cần kết hợp với các thuốc khác như Bictegravir hay BIC, Elvitegravir hay EVG (Vitekta). Trong nhóm thuốc này có thuốc Cabotegravir (Vocabria) là thuốc chữa HIV mới nhất năm 2021 được FDA phê duyệt sử dụng.
Các thuốc ức chế tích hợp trong thời gian sử dụng có thể gặp phải một số tác dụng phụ như: Tiêu chảy, mệt mỏi, buồn nôn, mất ngủ, chóng mặt,... Tuy nhiên do thuốc tác động chính lên virus, không tác dụng lên tế bào bị nhiễm HIV nên tác dụng phụ găp phải thường nhẹ và ít hơn so với các nhóm thuốc khác.
2.2.5 Nhóm ức chế kết hợp
Nhóm ức chế kết hợp là các thuốc kháng virus HIV bằng cách ngăn chặn sự kết hợp của virus với tế bào miễn dịch của vật chủ. Để virus HIV xâm nhập được vào bên trong tế bào, protein ở bề mặt vỏ của virus phải gắn được với thụ thể kháng nguyên CD4 trên tế bào vật chủ. Để gắn được vào vật chủ, bên cạnh thụ thể CD4 cần phải có thêm một đồng thụ thể. Với mỗi loại tế bào lại có một đồng thụ thể khác nhau. Ở tế bào lympho T, đồng thụ thể là CXCR4 còn ở trên đại thực bào, đồng thụ thể là CCR5. Sau đó, tế bào virus sẽ được hợp nhất vào bên trong tế bào vật chủ để thực hiện các quá trình phiên mã, dịch mã, sao chép thành các bản sao để đi xâm chiếm các tế bào xung quanh.
Các thuốc ức chế kết hợp hoạt động bằng cách liên kết với protein trên bề mặt của virus và ngăn chặn các quá trình biến đổi cấu trúc của virus để virus không thể kết hợp được với tế bào CD4 trên bề mặt vật chủ để hợp nhất, xâm chiếm, nhân lên bên trong tế bào.
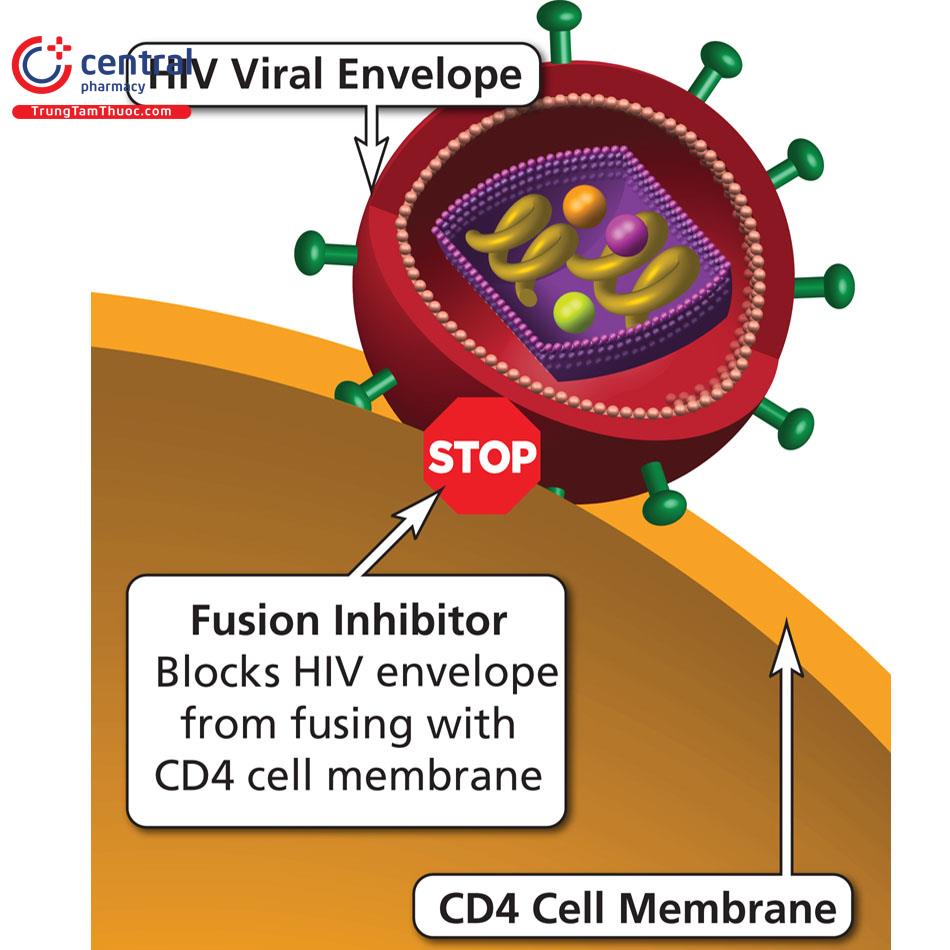
Thuốc đặc trị HIV điển hình của nhóm này là Enfuvirtide hay T-20 (Fuzeon). Enfuvirtide là một peptide chứa 36 axit amin dùng đường tiêm dưới da 90mg, tiêm 2 lần mỗi ngày. Trong thời gian điều trị, người bệnh có thể gặp phải một số tác dụng phụ ở vị tri tiêm như nổi sần, đau, ban đỏ, viêm, ngứa,... gặp ở khoảng 98% người bệnh dùng thuốc.
2.2.6 Nhóm đối kháng CCR5
Nhóm thuốc ức chế CCR5 là nhóm thuốc kháng virus HIV theo cơ chế ngăn chặn đồng thụ thể CCR5 khiến cho virus không thể liên kết được với tế bào T CD4 để hòa màng vào bên trong tế bào người, khiến cho virus không thể xâm nhập vào bên trong, gây bệnh, nhân lên bên trong tế bào.(n( Tác giả Padmasri Kutikuppala Surya Rao (Ngày đăng tháng 1-tháng 6 năm 2009). CCR5 inhibitors: Emerging promising HIV therapeutic strategy, PMC. Truy cập ngày 7 tháng 10 năm 2022 )n)
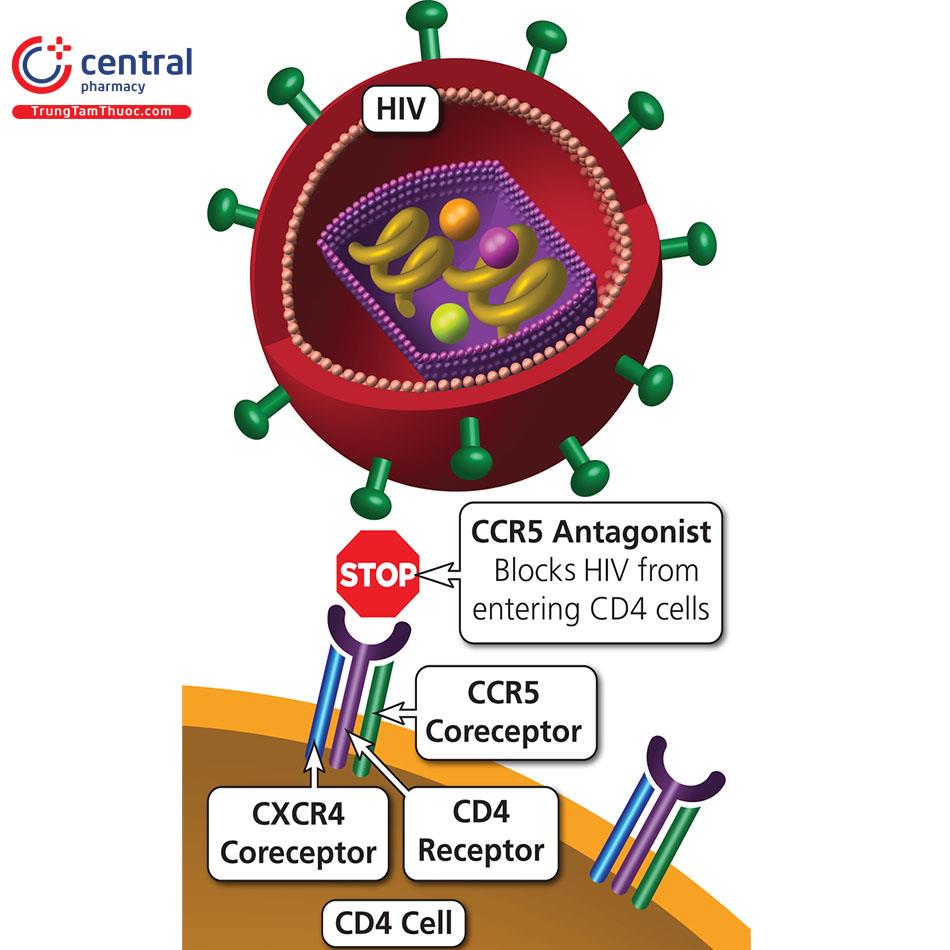
Thuốc đối kháng CCR5 Maraviroc hay MVC (Selzentry) là thuốc đại diện của nhóm này. Maraviroc là một amit của axit monocacboxylic được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt để điều trị HIV cho người lớn và trẻ em trên 2kg, có mang chủng HIV sử dụng CCR5coreceptor. Maraviroc thường được chỉ định kết hợp với các thuốc ARV khác trong điều tri HIV và dùng lâu có thể gặp phải một số tác dụng phụ như: Tổn thương gan cấp, tăng nồng độ aminotransferase máu.(n( Chuyên gia của Pubchem. Maraviroc, Pubchem. Truy cập ngày 7 tháng 10 năm 2022 )n)
2.2.7 Nhóm ức chế tệp đính kèm
Các thuốc ức chế tệp đính kèm có tác dụng kháng virus HIV ngay từ bước virus mới bắt đầu tiếp xúc với tế bào. Cụ thể, thuốc sẽ liên kết, tương tác với protein gp120 trên bề mặt của virus HIV, khiến cho gp120 không thể gắn với thụ thể CD4 trên tế bào vật chủ để thực hiện quá trình hòa màng, xâm nhập vào bên trong tế bào. Do đó, virus không thể gây bệnh, nhân lên thành nhiều bản sao để gây hại cho nhiều tế bào, giúp mầm bệnh đươc kiểm soát tốt nhất.(n( Chuyên gia của Clinicalinfo. Attachment Inhibitor, Clinicalinfo. Truy cập ngày 8 tháng 10 năm 2022 )n)
Thuốc kháng virus tiêu biểu nhất thuộc nhóm này là Fostemsavir (Rukobia). Fostemsavir là một tiền chất của temsavir, nó có khả năng liên kết và ức chế sự hoạt động của protein gp120 ở vỏ ngoài của virus HIV, khiến cho gp120 không thể gắn với thụ thể CD4 trên tế bào vật chủ, ngăn chặn không cho virus xâm nhập được vào tế bào. Fostemsavir được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt sử dụng trong điều trị HIV cho nngười lớn và luôn được chỉ định kết hợp với các thuốc kháng virus khác trong điều trị HIV.(n( Chuyên gia của Pubchem. Fostemsavir, Pubchem. Truy cập ngày 8 tháng 10 năm 2022 )n)
2.2.8 Nhóm ức chế sau đính kèm
Nhóm thuốc kháng virus HIV ức chế sau đính kèm là các thuốc có khả năng liên kết với thụ thể CD4 của tế bào miễn dịch của vật chủ, ngăn không cho glycoprotein virus gắn được vào đồng thụ thể CXCR4 và CCR5 trên tế bào vật chủ. Từ đó virus không thể xâm nhập vào bên trong, hòa màng với tế bào vật chủ, khiến chúng không thể tiến hành các quá trình phiên mã, dịch mã để nhân lên thành nhiều bản sao gây bệnh cho tế bào vật chủ.(n( Chuyên gia của Clinicalinfo. Post-Attachment Inhibitor, Clinicalinfo. Truy cập ngày 7 tháng 10 năm 2022 )n)
Ibalizumab-uiyk (Trogarzo) là thuốc đại biểu cho nhóm ức chế sau đính kèm này với tác dụng ngăn không cho các virus HIV xâm nhập vào bên trong, gây bệnh cho tế bào vật chủ. Ibalizumab-uiyk là thuốc điều trị HIV được Cơ quan Quản ý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt điều trị HIV cho người lớn không đáp ứng với các thuốc điều trị HIV khác. Ibalizumab-uiyk được chỉ định kết hợp với các thuốc điều trị HIV khác giúp nguòi bệnh sống lâu hơn, giảm nguy cơ lây bệnh cho người khác.(n( Chuyên gia của Clinicalinfo. Ibalizumab-uiyk, Clinicalinfo. Truy cập ngày 7 tháng 10 năm 2022 )n)
Trong thời gian điều trị HIV bằng Ibalizumab-uiyk, người bệnh có thể gặp phải một số tác dụng phụ như: Phá ban, tiêu chảy, thay đổi hệ thống miễn dịch,...
.jpg)
2.2.9 Nhóm tăng cường dược động học
Thuốc tăng cường dược động học là những thuốc khi sử dụng cùng với một thuốc khác, các thuốc tăng cường dược động học sẽ can thiệp vào sự phân hủy của các thuốc dùng cùng để giúp các thuốc này tồn tại lâu hơn trong cơ thể với nồng độ cao hơn.(n( Chuyên gia của Clinicalinfo. Pharmacokinetic Enhancers, Clinicalinfo. Truy cập ngày 8 tháng 10 năm 2022 )n)
Cobicistat (Tybost) là một trong những thuốc có tác dụng tăng cường dược động học được sử dụng phổ biến nhất trong điều trị HIV. Tybost được chỉ định trong điều trị HIV cho cả người lớn và trẻ em với liều: Sử dụng 1 lần mỗi ngày kết hợp với các thuốc kháng virus Atazanavir hoặc darunavir thuộc nhóm ức chế protease (PI) để tăng nồng độ của các thuốc này trong máu. Tybost kết hợp với Atazanavir chỉ nên dùng cho người lớn và trẻ trên 35kg còn Tybost + Darunavir có thể dùng cho người lớn và trr từ 40kg trở lên.
Việc kết hợp Tybost với các thuốc kháng virus khác có thể làm gia tăng mắc các vấn đề về thận nên cần kiểm tra thận trước khi sử dụng. Việc kết hợp Tybost và Atazanavir có thể gây vàng da, phát ban nên cần hỏi ý kiến của bác sĩ trước khi dùng thuốc.
2.2.10 Kết hợp thuốc trong điều trị HIV
Các thuốc kháng HIV kết hợp là các thuốc chứa 2-3 loại thuốc kháng virus kết hợp với nhau trong điều trị, có thể là kết hợp cùng nhóm hoặc khác nhóm. Việc kết hợp thuốc giúp tăng cường hiệu quả kháng virus, giúp ức chế sự nhân lên của chúng bên trong cơ thể.
Các cách kết hợp thuốc phổ biến nhất hiện nay là:
- Dolutegravir + Abacavir + Lamivudine hay DTG/ABC/3TC (Triumeq) (Triumeq hiện đang là thuốc điều trị HIV mới nhất hiện nay được FDA cấp phép sử dụng từ tháng 3 năm 2022)(n( Chuyên gia của Hivinfo (Ngày cập nhật ngày 27 tháng 4 năm 2022). FDA-Approved HIV Medicines, Hivinfo. Truy cập ngày 8 tháng 10 năm 2022 )n)
- Dolutegravir + Lamivudine hay DTG/3TC (Dovato).
- Bictegravir + Tenofovir alafenamide + Emtricitabine hay BIC/TAF/FTC (Biktarvy).
- Elvitegravir + Cobicistat + Tenofovir alafenamide + Emtricitabine hay EVG/c/TAF/FTC (Genvoya).
- Dolutegravir + rilpivirine hay DTG/RPV (Juluca).
- Darunavir + cobicistat + Tenofovir alafenamide + Emtricitabine hay DRV/c/TAF/FTC (Symtuza).
- Efavirenz + Tenofovir disoproxil fumarate + Emtricitabine hay EFV/TDF/FTC (Atripla).
- Doravirine + Tenofovir disoproxil fumarate + Lamivudine hay DOR/TDF/3TC (Delstrigo).
- Atazanavir + cobicistat hay ATV/c (Evotaz).
- Rilpivirine + Tenofovir alafenamide + Emtricitabine hay RPV/TAF/FTC (Odefsey).
- Abacavir + Lamivudine + Zidovudine hay ABC/ 3TC/ZDV (Trizivir).
- Rilpivirine + Tenofovir disoproxil fumarate + Emtricitabine hay RPV/TDF/FTC (Complera).
- Zidovudine + Lamivudine hay ZDV/3TC (Combivir).
- Abacavir + Lamivudine hay ABC/3TC (Epzicom).
- Tenofovir disoproxil fumarat + Emtricitabine hay TDF/FTC (Truvada).
- Tenofovir alafenamide + Emtricitabine hay TAF/FTC (Descovy).
- Tenofovir disoproxil fumarat + Lamivudine hay TDF/3TC (Cimduo).
2.3 Phác đồ điều trị HIV
Dưới đây là phác đồ điều trị HIV của Bộ Y tế theo Nghị định 5968/QĐ-BYT: (n( Cục Phòng Chống HIV - Bộ Y Tế, (Ngày công bố: 31 tháng 12 năm 2021, Ngày hiệu lực: 31 tháng 12 năm 2021). Quyết định 5968/QĐ-BYT của Bộ trưởng Bộ Y tế Về việc ban hành Hướng dẫn Điều trị và chăm sóc HIV/AIDS, Truy cập ngày 7 tháng 10 năm 2022 )n)
2.3.1 Phác đồ điều trị HIV-ARV bậc 1
Phác đồ điều trị ARV bậc 1 dành riêng cho những đối tượng chưa từng điều trị bằng ARV hoặc người nhiễm bệnh đã được điều trị bằng các thuốc kháng virus ARV mà không có bằng chứng cụ thể về việc thất bại trong điều trị. Thứ tự ưu tiên sử dụng phác đồ ARV bậc 1 như sau:
- Phác đồ điều trị ưu tiên.
- Các đối tượng không có hoặc thuộc trường hợp chống chỉ định sử dụng phác đồ điều trị ưu tiên: Chuyển sang điều trị bằng phác đồ thay thế.
- Các đối tượng không có hoặc trường hợp không thể sử dụng cả phác đồ điều trị ưu tiên lẫn phác đồ thay thế thì chuyển sang điều trị bằng phác đồ đặc biệt.
Dưới đây là bảng các phác đồ điều trị ARV bậc 1:
| Đối tượng | Phác đồ điều trị ưu tiên | Phác đồ điều trị thay thế | Phác đồ điều trị đặc biệt |
| Trẻ sơ sinh <4 tuần tuổi | AZT/ABC + RAL(1) + ABC | AZT + NVP + 3TC | AZT + 3TC + LPV/r(2) |
| Trẻ <10 tuổi | ABC + 3TC + DTG(3) | TAF(4) + 3TC/FTC + DTG(3) ABC+3TC+ LPV/r | AZT + 3TC + EFV(5)/NVP ABC + 3TC + EFV(5)/NVP AZT + 3TC + RAL hoặc LPV/r ABC + 3TC + RAL |
| Ngưởi >10 tuổi, bao gồm cả phụ nữ mang thai, bà bầu cho con bú | TDF + FTC/3TC + DTG(6) | TDF + EFV + 3TC | TDF + FTC/3TC + Pl/r TDF + FTC/3TC + RAL TDF(7) + FTC/3TC + DTG(6) DTG(6) + 3TC + ABC |
Trong đó:
(1): Đối tượng là trẻ sơ sinh (sau 4 tuần tuổi, nặng hơn 3kg) sau khi bắt đầu điều trị bằng các thuốc kháng virus với phacs đồ có chứa RAL cần đổi sang DTG càng sớm càng tốt.
(2): Các dạng hạt hoặc siro LPV/r chỉ dùng cho những trẻ lớn hơn 2 tuần tuổi.
(3): Chỉ được dùng DTG với trẻ >4 tuần tuổi và cân nặng >3kg.
(4): Thuốc TAF chỉ dùng cho các đối tượng với liều đã được phê duyệt.
(5): Chỉ dùng EFV cho trẻ >3 tuổi.
(6): Khi sử dụng DTG cho các đối tượng là phụ nữ, nữ giới đang trong độ tuổi sinh sản cần tư vấn các thông tin về hiệu quả, nguy cơ dị tật ống thần kinh và chỉ kê đơn khi được người bệnh đồng ý.
(7) Thuốc TAF có thể xem xét để chỉ định cho những người bị loãng xương hoặc suy thận.
2.3.2 Tối ưu hóa phác đồ điều trị HIV
Tối ưu hóa phác đồ điều trị HIV ở những người đang điều trị bằng các thuốc kháng virus ARV là việc thay đổi từ phác đồ ARV người bệnh đang sử dụng để chuyển sang phác đồ điều trị được cho là tối ưu hơn có chứa DTG.
2.3.2.1 Tối ưu hóa phác đồ điều trị cho người >10 tuổi
| Trường hợp | Chuyển đồi phác đồ mới | Khuyến cáo |
| Phác đồ đang điều trị TDF/3TC/EFV (NVP) | ||
| Thất bại trên điều trị hoặc không giúp làm giảm tải lượng virus (>1000 bản sao/ml) | AZT + 3TC + DTG | Có thể cân nhắc đến việc chuyển sang phác đồ TDF + 3TC + DTG (TLD) |
| Các phác đồ điều trị ARV bậc 1 | ||
| Tải lượng virus ≤1000 bản sao/ml. | Thay bằng phác đồ TLD | |
| Điều trị đạt kết quả ổn định, không xác định được tải lượng virus | Nên xét nghiệm kiểm tra tải lượng virus hoặc làm xét nghiệm để đưa ra quyết định chuyển sang phác đồ TLD | Dù không xét nghiệm được chính xác tải lượng virus vẫn có thể đổi sang phác đồ TLD |
2.3.2.2 Tối ưu hóa phác đồ điều trị cho trẻ <10 tuổi
| Phác đồ đang sử dụng | Cân nặng | Phác đồ tối ưu |
ABC + 3TC + EFV AZT + 3TC + NVP AZT + 3TC + LPV/r AZT + 3TC + EFV ABC + 3TC + NVP ABC + 3TC + LPV/r | >30 kg | TLD |
| < 30kg | ABC + 3TC + DTG |
Khi thuốc DTG dành riêng cho trẻ thì có thể cân nhắc đến việc chuyển sang phác đồ chứa DTG cho những trẻ đủ điều kiện ≥4 tuần tuổi và ≥3kg theo thứ tự ưu tiên:
- Đang điều trị bằng phác đồ chứa chất ức chế men sao chép ngược (NNRTI).
- Trẻ đang bắt đầu tiến hành điều trị bệnh lao phổi.
- Trẻ đang điều trị bằng viên nén LPV/r.
2.4 Lợi ích của việc dùng thuốc điều trị HIV
2.4.1 Giảm lượng virus HIV trong máu
Uống thuốc HIV ngay sau khi phát hiện sẽ giúp lượng virus trong cơ thể duy trì ở mức thấp nhất.
Giúp số lượng virus giảm xuống thấp nhất, chỉ ở mức dưới 200 bản sao/ml máu, xét nghiệm máu có thể không tìm thấy sự có mặt của virus gây bệnh.
Sau khi dùng thuốc điều trị HIV nếu tải lượng virus bắt đầu giảm đi thì thuốc đang đáp ứng rất tốt và cần duy trì theo đúng chỉ định điều trị.
Điều trị sớm bằng thuốc kháng virus HIV giúp ngăn ngừa virus nhân lên gây suy giảm hệ miễn dịch, giảm khả năng tự bảo vệ khiến cơ thể dễ mắc bệnh.
2.4.2 Ngăn ngừa lây bệnh cho người xung quanh
Khi nồng độ virus quá thấp trong máu, xét nghiệm không phát hiện được thì virus sẽ không có khả năng lây cho người khác qua đường tính dục.
Phụ nữ mang thai nhiễm HIV nếu duy trì uống thuốc kháng virus trong suốt giai đoạn mang thai đến khoảng 4-6 tuần sau sinh thì khả năng lây nhiễm HIV cho trẻ giảm xuống chỉ còn 1% hoặc thấp hơn.
Giảm thiểu đáng kể nguy cơ lây nhiễm HIV cho trẻ trong giai đoạn đang bú sữa mẹ.
2.4.3 Phòng ngừa kháng thuốc
Khi bị HIV mà không dùng thuốc thì virus có thể đột biến dẫn đến kháng nhiều loại thuốc điều trị HIV, từ đó làm hạn chế sự lựa chọn thuốc điều trị sau này.
Việc kháng thuốc giảm hiệu quả điều trị.
Các loại virus HIV kháng thuốc có thể làm gia tăng nguy cơ lây nhiễm cho những người xung quanh.(n( Tác giả Division of HIV Prevention, National Center for HIV, Viral Hepatitis, STD, and TB Prevention, Centers for Disease Control and Prevention (Ngày đăng ngày 14 tháng 7 năm 2022). HIV, CDC. Truy cập ngày 12 tháng 9 năm 2022 )n)
2.5 Thời gian phát huy tác dụng của các thuốc điều trị HIV
Tải lượng virus là khái niệm để chỉ nồng độ HIV trong máu. Mục tiêu điều trị của các thuốc chống HIV là giảm tải lượng virus xuống mức thấp nhất, không thể phát hiện được bằng xét nghiệm. Thời gian để tải lượng virus chạm mức không thể phát hiện được đường mất khoảng 3-6 tháng dùng thuốc liên tục. Việc một thuốc có khả năng duy trì tải lượng virus ở mức không phát hiện được chứng tỏ thuốc đang đạt hiệu quả rất tốt, dù không giúp người bệnh loại trừ được hoàn toàn virus HIV trong cơ thể nhưng giúp ngăn ngừa virus gây suy giảm miễn dịch, giúp cơ thể khỏe mạnh, kéo dài tuổi thọ và phòng ngừa nguy cơ lây nhiễm HIV cho bạn tình khi quan hệ.(n( Tác giả Stephanie Watson (Ngày đăng ngày 16 tháng 8 năm 2021). What to Start: Choosing an HIV Treatment Regimen, hivinfo.nih.gov. Truy cập ngày 12 tháng 9 năm 2022 )n)
2.6 Tác dụng phụ của các thuốc phơi nhiễm HIV

Trong quá trình sử dụng các thuốc đặc trị HIV mới nhất, người bệnh có thể gặp phải một số tác dụng phụ:
Các tác dụng phụ phổ biến, kéo dài từ vài ngày đến vài tuần như:
- Buồn nôn, nôn.
- Đau đầu, chóng mặt.
- Mệt mỏi, khó ngủ.
- Tiêu chảy.
- Phát ban.
- Miệng khô.
Các tác dụng phụ hiếm gặp, tiềm ẩn nguy cơ ảnh hưởng lâu dài đến sức khỏe(n( Tác giả Stephanie Watson (Ngày đăng ngày 6 tháng 6 năm 2022). Antiretroviral HIV Drugs: Side Effects and Adherence, CDC. Truy cập ngày 12 tháng 9 năm 2022 )n) như:
- Tăng cholesterol làm gia tăng nguy cơ mắc các bệnh lý về tim mạch.
- Loạn dưỡng mỡ gây tăng hoặc mất mỡ ở một số vị trí trên cơ thể, khiến người bệnh cảm thấy rất mặc cảm về ngoại hình của bản thân.
- Tổn thương gan, thận, tuyến tụy.
- Mất xương.
- Gây tăng lượng đường trong máu, làm tăng nguy cơ mắc bệnh tiểu đường.
- Tăng nồng độ axit lactic trong máu.
Khi gặp phải bất kỳ triệu chứng bất thường nào trong quá trình dùng thuốc, người bệnh nên thông báo với bác sĩ điều trị để được tư vấn, khắc phục kịp thời. Bên cạnh đó, người bệnh nên thường xuyên đi thăm khám trong quá trình dùng thuốc để kịp thời phát hiện những ảnh hưởng về sức khỏe do thuốc gây ra để kịp thời điều chỉnh, thay thuốc khác an toàn hơn.
2.7 Mối liên quan giữa HIV và các bệnh lý lây truyền qua đường tình dục (STD)
Các bệnh lây truyền qua đường tình dục như giang mai đang có xu hướng ngày càng gia tăng. Ở Hoa Kỳ, các quan chức y tế đã công bố số ca mắc giang mai mới so với năm 2021 tăng lên 26%. Trong khi năm ngoái đã là năm có tỷ lệ mắc bệnh đạt mức cao nhất từ năm 1991 đồng thời là năm có tổng số trường hợp mắc cao nhất tính từ năm 1948. Bệnh giang mai ở Mỹ bắt đầu được kiểm soát tốt từ năm 1940 do việc điều trị bằng kháng sinh được sử dụng rộng rãi và đạt mức thấp nhất vào năm 1988, cả nước Mỹ chỉ thống kê được có khoảng 7000 trường hợp mới. Tuy nhiên đến năm 2002, tỷ lệ mắc giang mai lại bắt đầu tăng trở lại, chủ yếu gặp ở nam giới đồng tính, lưỡg tính. Năm 2013, do nguồn kinh phí hạn chế, số ca mắc tăng nhanh nên CDC đã kết thúc chiến dịch loại bỏ giang mai của mình do không thể kiểm soat được sự bùng phát mạnh của nó.
Đến năm 2020, so ca mắc mới đã tăn glên đến 41700 ca và lên đến 52000 ca vào năm 2021. Các trường hợp mắc bệnh có tỷ lệ cao nhất ở nam quan hệ đồng giới và ở phụ nữ có số ca mắc thấp hơn. Nhữn con số này cũng liên quan trục tiếp đến sự gia tăng số ca mắc giang mai bẩm sinh, lây từ mẹ cho con, dẫn đến gia tăng nguy cơ điếc, mù lòa, tử vong khi trẻ sinh ra. Trước kia, số ca mắc giang ma bẩm sinh chỉ khoảng 300 ca/ 1 thập kỷ thì chỉ tính riêng năm ngoái, các ca mắc giang mai bẩm sinh đã tăng đến 2700 ca, dẫn đến 21 trường hợp trẻ từ vong, thai chết lưu.
Bên cạnh đó, tỷ lệ mắc HIV năm nay mà Mỹ thống kê được cũng tăng lên 16% so với năm ngoái.
Đợt bùng phát dịch đậu mùa khỉ lây lan chủ yếu giữa những người đàn ông đồng giới, quan hệ cùng giới gần đây chính là một tín hiệu cảnh báo về tốc độ lây lan của các bệnh lây truyền đường tình dục. CDC cho biết, nguồn lực kinh phí cho HIV và các bệnh lý lây truyền qua đường tình dục có thể sử dụng để chống lại bệnh đậu mùa khỉ. Tuy nhiên nhiều chuyên gia cho rằng cần cung cấp thêm kinh phí để kiểm soát bệnh lây qua đường tình dục chứ không chỉ chuyển hướng nó.
Vậy có mối liên quan nào giữa việc nhiễm HIV và bệnh lý lây truyền qua đường tình dục (STD) khộng? Và có cách nào để kiểm sát tốt sự lây lan của cả virus HIV và các bệnh lây qua đường tình dục không?
Theo Trung tâm kiểm soát và phòng ngừa dịch bệnh Hoa Kỳ (CDC) cho rằng, việc mắc các bệnh lây truyền qua đường tình dục có thể làm tăng nguy cơ mắc HIV. Lý do là bởi hành vi quan hệ khiến ai đó mắc phải bệnh lý nhiễm trùng (do khôgn dùng bao, quan hệ tập thể, bạn tình ẩn danh) sẽ làm tăng nguy cơ mắc các bệnh lý nhiễm trùng khác. Điều này nghĩa là thời điểm mà bị lây nhiễm các bệnh lý lây truyền qua đường tình dục cũng là thời điểm thuân lợi để virus HIV từ người bệnh xâm nhâp, lây truyền cho bạn tình.
Một người bị nhiễm các bệnh lý lây qua đường tình dục như lậu, giang mai,... một phần cũng có thể khẳng định được họ đã quan hệ mà không dùng bao cao su, nên việc lây HIV cho bạn tình là việc hoàn toàn có thể. Ở Hoa Kỳ, theo thống kê, việc mắc cả giang mai và HIV đa phần tập trung ở những người song tính, đồng tính nam, các trường hợp quan hệ tình dục đồng giới. Ở Florida, thống kê năm 2010 cho thấy, có đến 42% mắc HIV trong tổng số ca mắc giang mai thống kê được. Một phân tích tổng hợp cũng chỉ ra rằng, những người bị nhiễm virus sinh dục Herpes simple 2 cũng có nguy cơ mắc HIV cao gấp 3 lần so với người bình thường.(n( Chuyên gia của CDC. HIV/AIDS & STDs, CDC. Truy cập ngày 8 tháng 10 năm 2022 )n)
Chính vì thế, để làm giảm nguy cư mắc HIV và các bệnh lý lây qua đường tình dục, các cặp đôi nên dùng bao cao su khi quan hệ, chọn hành vi quan hệ an toàn, chỉ quan hệ khi đủ tỉnh táo và hạn chế quan hệ với những người mắc bệnh lý lây truyền qua đường tình dục, nhiễm HIV để tránh bị lây bệnh.
2.8 Thuốc điều trị HIV có tốn kém không? Chi phí điều trị HIV là bao nhiêu?
Thuốc điều trị HIV bao nhiêu tiền? Thuốc điều trị HIV có miễn phí không? Điều trị HIV là cả một quá trình kéo dài cả đời. Ở Mỹ, giá điều trị HIV dao động khác nhau với mỗi loại thuốc. Với các thuốc đắt như Truvada có giá bán buôn trung bình khoảng 1700 đô la Mỹ cho 30 viên nén, thuốc Epivir thì có gía khoảng 400 đô la. Nếu dùng thuốc, Viread, người bệnh phải trả khoảng 1400 đô la mỗi tháng. Trường hợp HIV kháng lại thuốc, nguòi bệnh cần sử dụng thuốc đắt tiền hơn như Trogarzo thì chi phí cho 1 tháng có thể lên đến 9000 đô la. Chưa kể, chi phí phát sinh do hệ thống miễn dịch yếu, cơ thể dễ mắc bệnh. Chẳng rhạn, 1/3 số người mắc HIV bị viêm gan C nên cần phải dùng thêm thuốc điều trị viêm gan C. Do đó, chi phí rất tốn kém.
Với một người có thu nhập bình thường, nếu không tham gia bảo hiểm y tế thì việc tự chi trả chi phí điều trị HIV vô cùng khó khăn. Theo ước tính, người nhiễm HIV nếu tham gia bảo hiểm y tế thì quỹ bảo hiểm sẽ phải chi trả khoảng hơn chục triệu đồng/năm bao gồm cả tiền thuốc ARV, chi phí xét nghiệm và các thuốc phòng ngừa nhiễm trùng cơ hội khác. Trong đó, còn chưa kể đến người bị bệnh có hệ miễn dịch suy giảm nên rất dễ bị ốm, mắc bệnh tật khác nên chi phí khám chữa bệnh hàng năm rất tốn kém.
Chính vì thế, người bệnh nên tham gia bảo hiểm y tế càng sớm càng tốt để hỗ trợ một phần khó khăn trong quá trình điều trị bệnh.
3 Đã tìm ra thuốc điều trị HIV - Niềm hi vọng cho hàng triệu người
Một kết quả nghiên cứu đầy hứa hẹn của các nhà khoa học Ý đối với HIV đã được đăng tải trên tạp chí Frontiers in Immunology. Kết quả cho thấy sự suy giảm mạnh mẽ các ổ chứa virus ở các bệnh nhân được điều trị.
Tat - một loại protein độc lực chủ yếu của HIV, nó đóng vai trò thiết yếu trong vòng đời của virus. Đây chính là cơ sở để các nhà nghiên cứu có mục tiêu phát triển một loại vắc-xin trị liệu nhằm mục đích tăng cường cART.
Cơ chế hoạt động của thuốc kháng virus cART cổ điển dựa trên sự kết hợp nhiều thuốc kháng virus khác nhau, tối thiểu 3 loại. Việc kết hợp nhiều thuốc kháng virus giúp mở rộng phổ tác dụng, nếu virus miễn nhiễm với 1 loại thuốc kháng virus thì các thuốc còn lại vẫn phát huy hiệu quả tốt. Liệu pháp này giúp duy trì tải lượng virus ở mức không phát hiện được, dưới 200 bản sao/ml máu.
Mặc dù cART đã thay đổi hoàn toàn chất lượng cuộc sống cũng như tuổi thọ của những người nhiễm HIV, nhưng nó không thể khôi phục hoàn toàn hệ thống miễn dịch và không hiệu quả trên các ổ chứa virus tiềm ẩn. Hơn nữa, ngay cả khi liệu pháp cART thành công hoàn toàn, các sản phẩm gen virus vẫn được sản xuất. Do đó tình trạng viêm mạn tính và rối loạn miễn dịch vẫn tồn tại, dẫn đến nguy cơ mắc bệnh và tử vong cao hơn so với dân số nói chung, đặc biệt với những bệnh nhân bắt đầu điều trị bằng cART với số lượng tế bào TCD4 rất thấp hoặc kém tuân thủ điều trị. Hơn nữa sự tích lũy các độc tính của thuốc không được giảm thiểu qua các giai đoạn, ngay cả khi ngừng thuốc. Trên thực tế, sự phục hồi của virus lại xảy ra trong vòng vài tuần sau khi ngừng điều trị do sự tồn tại của các ổ virus trong thời gian điều trị với cART.
Do đó rất cần có các phương pháp điều trị HIV mới để bù đặp thiếu hụt ART và tăng cường hiệu quả điều trị. Và thuốc ức chế Tat là một triển vọng cho nhân loại trên hành trình chữa HIV. Nó đang được phát triển bởi Trung tâm nghiên cứu AIDS của Viện y tế quốc gia Ý (ISS) và được thực hiện tại 8 trung tâm lâm sàng ở Ý.

Một nghiên cứu quan sát được mở ra để theo dõi các bệnh nhân tham gia thử nghiệm lâm sàng. Cuộc thử nghiệm được tiến hành trên 92 tình nguyện viên. Thử nghiệm thuốc đợt 1 kết thúc, họ bước vào giai đoạn dùng thuốc đợt 2, kéo dài suốt 8 năm. Kết quả khả quan khi sử dụng thuốc ức chế Tat kết hợp liệu pháp cART đã làm giảm đáng kể tải lượng virus tiềm ẩn so với chỉ sử dụng cART đơn thuần.
Barbara Obloli - Giám đốc ISS, cho biết: "Tính an toàn của thuốc ức chế Tat đã được chứng minh trên lâm sàng, nó tạo ra phản ứng miễn dịch mong muốn và có thể nhắm mục tiêu vào các ổ virus, đây là một đáp ứng chưa từng quan sát thấy trước đây."
Thuốc ức chế Tat nhắm mục tiêu đến protein HIV-1 Tat, nó tăng cường phản ứng của hệ thống miễn dịch với protein này, “khóa” chúng lại, ngăn cản quá trình sao chép của virus.
Liệu pháp kết hợp giữa thuốc ức chế Tat với thuốc kháng virus cART được mong chờ sẽ mang lại hiệu quả mạnh hơn so với chỉ dùng cART. Kết quả lâm sàng mới nhất cho thấy liệu pháp kết hợp đã ghi nhận sự giảm mạnh nồng độ virus trong máu. Khi xét nghiệm nồng độ máu của các tình nguyện viên, tải lượng virus giảm hơn 80%, chỉ còn dưới 50 bản sao/ml máu. Có một điều đáng chú ý, tốc độ giảm nhanh gấp 4 - 7 lần so với chỉ dùng cART.
Bà Barbara - Giám đốc ISS lạc quan chia sẻ: “Kết quả này sẽ mở ra một liệu pháp mới, liệu pháp này có thể kiểm soát virus thậm chí ngay cả sau khi ngừng sử dụng thuốc kháng virus cART". Bà phát biểu rằng nghiên cứu này sẽ tiếp tục được đầu tư và phát triển mạnh mẽ. Cho đến nay, toàn bộ chi phí này do Bộ Y tế và Bộ Ngoại giao Ý chi trả, con số lên tới 26 triệu euro, tương đương với 29,3 triệu đô la Mỹ.

