TEST MÁU trước khi tiêm chất làm đầy - Bài tập về sự vô ích và thực hành không an toàn
Dịch từ sách: HABOS Academy
Biên dịch: Bs Nguyễn Đức Chánh – HABOS Academy
Xem và tải PDF, Tại đây
1 TÓM TẮT
1.1 Bối cảnh
Các bác sĩ thẩm mỹ dựa vào một số niềm tin mù quáng trước giờ về việc tiêm chất làm đầy an toàn. Những niềm tin này trong đó có việc cảm thấy an toàn hơn nhờ động tác test máu (-) trước khi thực hiện những mũi tiêm bolus.
1.2 Mục tiêu
Các tác giả đã tìm cách xem xét, tóm tắt các tài liệu đã xuất bản về việc vô tình tiêm Hyaluronic Acid vào lòng mạch để điều tra xem kỹ thuật test máu có mang lại bất kỳ sự an toàn nào cho bác sĩ và bệnh nhân hay không.
1.3 Phương pháp
Các tài liệu có liên quan đã được phân tích và công bố những hiểu biết hiện tại về sự an toàn của việc test máu (-) và (+).
1.4 Kết quả
Các nghiên cứu hiện có chứng minh rằng không thể dựa vào việc test máu và không nên sử dụng nó như một biện pháp an toàn. Nên áp dụng những kỹ thuật tiêm an toàn khác để tránh tiêm nội mạch Filler thay vì sử dụng 1 công cụ không đáng tin cậy để thực hiện các mũi tiêm nguy hiểm.
1.5 Kết luận
Để ngăn ngừa khả năng tiêm filler nội mạch, việc hiểu "giải phẫu tiêm chích", mặt phẳng tiêm cũng như các kỹ thuật như tiêm chậm với áp suất thấp là các biện pháp an toàn quan trọng. Việc cảm thấy an toàn để thực hiện các mũi tiêm bolus sau động tác test máu (-) dường như không được ủng hộ với các tài liệu hiện có. Nếu có bất kỳ nghi ngờ nào về độ nhạy hoặc độ tin cậy của việc test máu (-), thì không có vai trò nào cho việc sử dụng nó. Việc thực hiện test máu (+) chỉ chuyển rủi ro sang vị trí tiêm tiếp theo, nơi sau đó bạn cũng sẽ thực hiện các mũi tiêm bolus khi test máu (-).
Vào thời của Nicolaus Copernicus, có một niềm tin phổ biến nhưng không chính xác về mặt khoa học rằng trái đất nằm ở trung tâm của vũ trụ. Sự phổ biến của 1 niềm tin không có nghĩa là nó đúng. Điều này hiện nay vẫn đúng, cũng như cách đây 500 năm. Có 1 hệ thống niềm tin tương tự dường như tồn tại trong giới thực hành lâm sàng vào giá trị của việc test máu trước khi tiêm Filler, mặc dù hoàn toàn không có bằng chứng ủng hộ, nhưng dường như chúng ta đã quen với việc liên tục truyền tai và giảng dạy cho nhau về nó. Tuy nhiên, một khi nó trở thành tiêu chuẩn an toàn để thực hiện các quyết định quan trọng sau đó (tiêm bolus filler), chúng ta cần phải xem xét lại phương pháp này một cách kỹ lưỡng.
Test máu từ lâu đã được coi là một biện pháp an toàn và được đề cập trong nhiều tài liệu đồng thuận. Nhiều chuyên gia vẫn giữ quan niệm, tiếp tục dạy điều này cho các bác sĩ thẩm mỹ như một yêu cầu an toàn trước khi tiêm. Niềm tin vào tầm quan trọng của động tác test máu dựa trên các khái niệm cấu trúc sau:
• Cannula hoặc kim được đặt ở vị trí mục tiêu để tiêm và không được di chuyển khỏi điểm này sau đó; (Hình 1)
• Khi đã vào đúng vị trí, thực hiện động tác test máu và kết quả của test ((+) hoặc (-)) sẽ quyết định có nên tiến hành tiêm hay không;
• Nếu test máu (-), thì được coi là an toàn để tiến hành tiêm, nhưng không được phép di chuyển đầu kim khỏi vị trí ban đầu;
• Nếu test máu (+), thì cần định vị lại kim hoặc cannula.

Tất cả những điều trên nghe có vẻ hợp lý, nhưng tài liệu và kinh nghiệm thực tế cho thấy nó có những sai sót về bản chất. Do đó, bài đánh giá tài liệu tích hợp này nhằm mục đích tìm hiểu xem kỹ thuật test máu có mang lại sự an toàn nào cho bác sĩ và bệnh nhân trước biến chứng vô tình tiêm nội mạch hyaluronic acid (HA) hay không.
2 PHƯƠNG PHÁP
2.1 Thiết kế nghiên cứu
Do tính không đồng nhất cao của các tài liệu đã công bố báo cáo về kỹ thuật test máu liên quan đến tiêm chất làm đầy HA, chúng tôi đã chọn đánh giá tài liệu tích hợp. Quy trình phân tích tích hợp cho phép đánh giá các phương pháp khác nhau (tức là nghiên cứu thực nghiệm và không thực nghiệm) và có vai trò lớn hơn trong thực hành dựa trên bằng chứng.[1]
2.2 Chiến lược tìm kiếm
Nghiên cứu tài liệu có liên quan (tập trung vào hiệu quả và khả năng an toàn của việc tets máu trước tiêm) được thực hiện bằng nhiều công cụ tìm kiếm, bao gồm PubMed [Thư viện Y khoa Quốc gia Hoa Kỳ (NLM), Bethesda, MD], Cochrane (Wiley, Hoboken, NJ), Centre for Reviews and Dissemination (Đại học York, York, Vương quốc Anh) và Google Scholar (Google, Mountain View, CA) sử dụng các từ khóa sau (“hyaluronic acid” và “aspiration”), (“hyaluronic acid” và “blood aspiration”) và (“hyaluronic acid” hoặc “cosmetic” và “blood aspiration”), không giới hạn năm xuất bản. Các nghiên cứu được công bố bằng tiếng Anh, cả các nghiên cứu lâm sàng và thử nghiệm đều được đưa vào. Việc tìm kiếm chủ yếu được thực hiện bởi 1 trong các tác giả (G.G.) với sự đóng góp của nhiều cộng sự. Việc đưa vào và loại trừ các bài báo đã được thống nhất thông qua thảo luận nhóm thường xuyên. Các cuộc tìm kiếm được thực hiện trong khoảng thời gian từ tháng 5 đến tháng 9 năm 2020.
2.3 Đánh giá dữ liệu
Do các nguồn chính thay đổi, các báo cáo được mã hóa theo 2 tiêu chuẩn áp dụng cho bài đánh giá này: tính nghiêm ngặt về phương pháp hoặc lý thuyết và tính liên quan của dữ liệu 2 điểm (cao hoặc thấp). Dựa trên hệ thống đánh giá dữ liệu này, không có nghiên cứu nào bị loại trừ; tuy nhiên, điểm số được sử dụng như một thành phần phân tích dữ liệu. Nhìn chung, các bài báo có tính nghiêm ngặt thấp và tính hợp lệ thấp ít đóng góp hơn vào quá trình phân tích.[1]
3 KẾT QUẢ
Vì dữ liệu được khái niệm hóa ở mức trừu tượng cao, nên mọi nguồn chính đều được phân tích để đảm bảo rằng khái niệm hóa mới tương ứng với các nguồn chính. Một bản tổng hợp theo chủ đề đã được phát triển để chứng minh kỹ lưỡng quá trình tích hợp. Các khái niệm cơ bản về test máu như một cơ chế an toàn được liệt kê bên dưới, với dữ liệu và bằng chứng tương ứng từ các nguồn được phân tích và tích hợp để xác định tính hợp lệ của các khái niệm (Bảng 1).
| Bảng 1. Niềm tin và kết quả thực tế | |
| Niềm tin hay quan điểm | Kết quả thực tế hay phát hiện |
| Thực hiện kéo pittong nhanh đủ để chắc chắn an toàn | Đã được chứng minh là không đáng tin cậy trong hầu hết các trường hợp; khó hút ngược filler vào xi lanh |
| Thực hiện kéo pittong chậm từ 5-10s đủ để chắc chắn an toàn | Không đáng tin cậy trong 1/3 trường hợp; khó hút ngược filler vào xi lanh |
| Bạn đủ vững tay để giữ nguyên vị trí đầu kim trong hay sau khi test máu | Không chắc chắn. Hầu hết các nghiên cứu đều cho thấy vị trí đầu kim sẽ thay đổi trong/sau khi test máu |
| Hiểu biết về giải phẫu là đủ để tiêm bolus an toàn | Giải phẫu luôn biến đổi, đặc biệt là vị trí trong cùng phân lớp, thậm chí là giữa các lớp khác nhau. An toàn chỉ là tương đối |
| Tiêm vuông góc chạm xương và test máu (-) là chắc chắn an toàn | Kim sẽ có khuynh hướng đặt filler ở nhiều lớp khác nhau, đặc biệt là ở những vùng mô mỏng |
| Khi đã test máu (-) thì không được di chuyển đầu kim | Niềm tin mù quáng này sẽ khiến cho bạn thực hiện test máu ở mọi điểm tiêm. Điều này rất phi thực tế (ví dụ như môi) |
| Tất cả mạch máu đều cần phải test máu | Những mạch máu nhỏ sẽ xẹp nếu thực hiện test máu |
| Phải thực hiện tiêm bolus sau khi thực hiện test máu | Mức độ nguy hiểm sẽ cao hơn vì nếu tiêm vào lòng mạch thì lượng filler gây tắc sẽ nhiều hơn |
| Không nên đuổi khí trước khi test, điều này giúp tránh tỉ lệ (-) giảm | Cần thay đầu kim mới sau mỗi mũi tiêm bolus, nên sẽ phi thực tế. Kim không đuổi khí cũng không thay đổi các vấn đề liên quan đến chuyển động tay trong/sau động tác test máu |
| Cannula an toàn hơn so với kim | Cannula có kích thước nhỏ (từ 27G) hoạt động tương tự kim nên phải tuân thủ các nguyên tắc an toàn tương tự |
3.1 Cannula hoặc kim phải được đặt ở vị trí mục tiêu để tiêm và không được di chuyển khỏi vị trí này.
Giả định mà khái niệm này đặt ra là sau khi test máu (-), việc tiêm filler an toàn được đảm bảo nếu dụng cụ được giữ nguyên chính xác tại chỗ.
Một số khía cạnh khác xuất phát từ khái niệm này:
a. Người ta không được di chuyển chút nào khỏi vị trí này nếu không sẽ có nguy cơ đưa dụng cụ vào lòng mạch.
Do đó, bác sĩ phải quyết định giữa các kỹ thuật tiêm mâu thuẫn sau: di chuyển hoặc test máu. Chúng ta không thể giữ cả 2 vị trí.[2] Việc dựa vào test máu đòi hỏi phải không được di chuyển, nhưng nhiều nhóm đồng thuận ủng hộ việc di chuyển, xem nó như một quy trình an toàn quan trọng.[3-5] Việc di chuyển dụng cụ vào và ra khỏi mạch máu được cho là làm giảm khả năng vô tình tiêm một lượng chất làm đầy gây tắc mạch trong một mạch máu duy nhất. Với chuyển động liên tục, bất kỳ chất làm đầy nào được tiêm trong mạch máu sẽ đủ nhỏ để phân tán vô hại trong tuần hoàn.
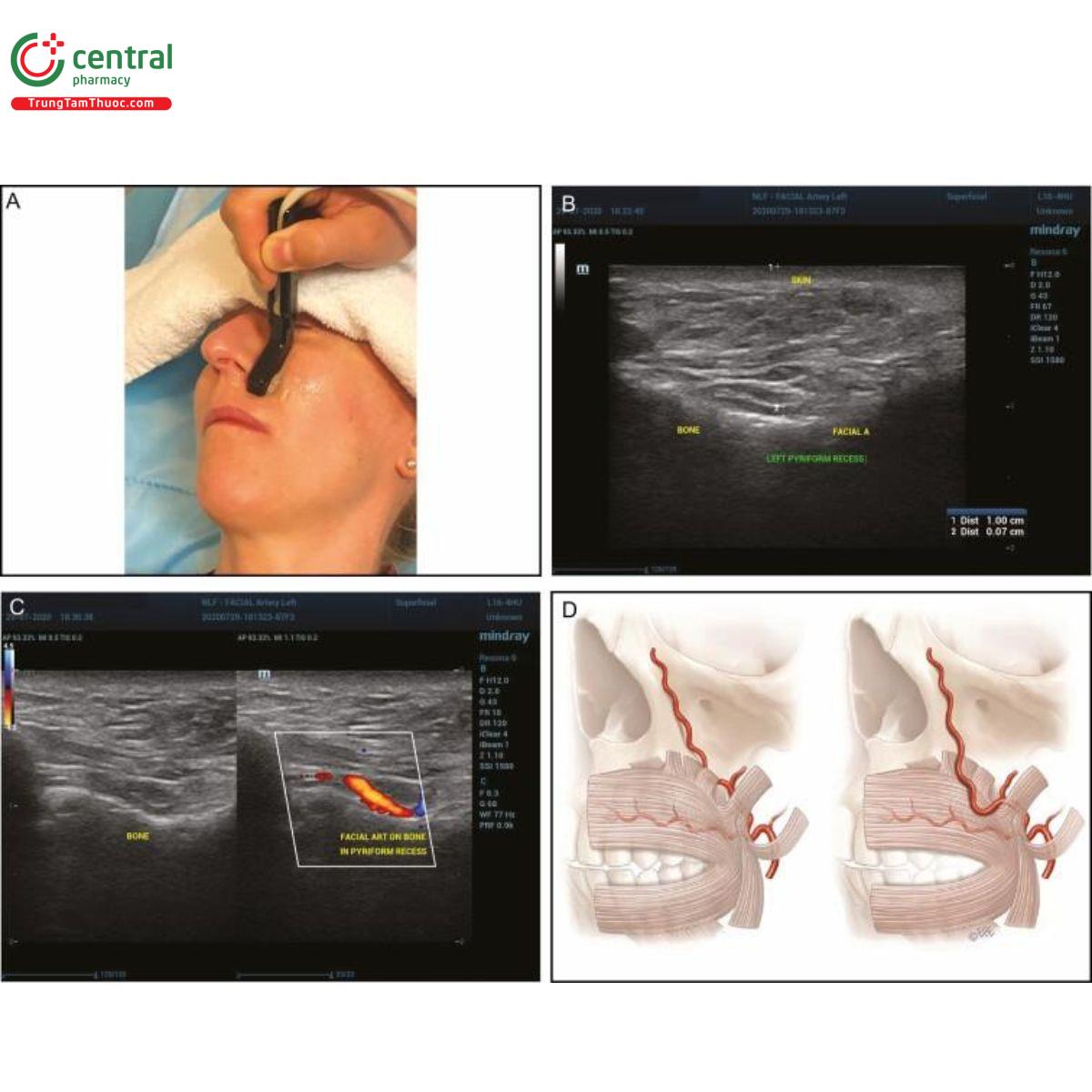
Giải phẫu vùng mặt trên lý thuyết đi kèm với việc test máu (-) không đưa ra bất kỳ sự đảm bảo nào cho mũi tiêm bolus cũng như khả năng bảo vệ bạn tránh khỏi nguy cơ tiêm nội mạch filler. Có nhiều biến thể về hình thái, quỹ đạo của mạch máu trên vùng mặt, xét trên 1 phân lớp và giữa các phân lớp khác nhau (Hình 2A-D).[6-8] Việc hiểu các mô hình giải phẫu mạch máu ở độ sâu mũi tiêm sẽ giúp ích đáng kể, nhưng có thể sai sót khi bạn hoàn toàn phụ thuộc vào độ sâu [9], điều này sẽ được thảo luận thêm trong bài đánh giá này.
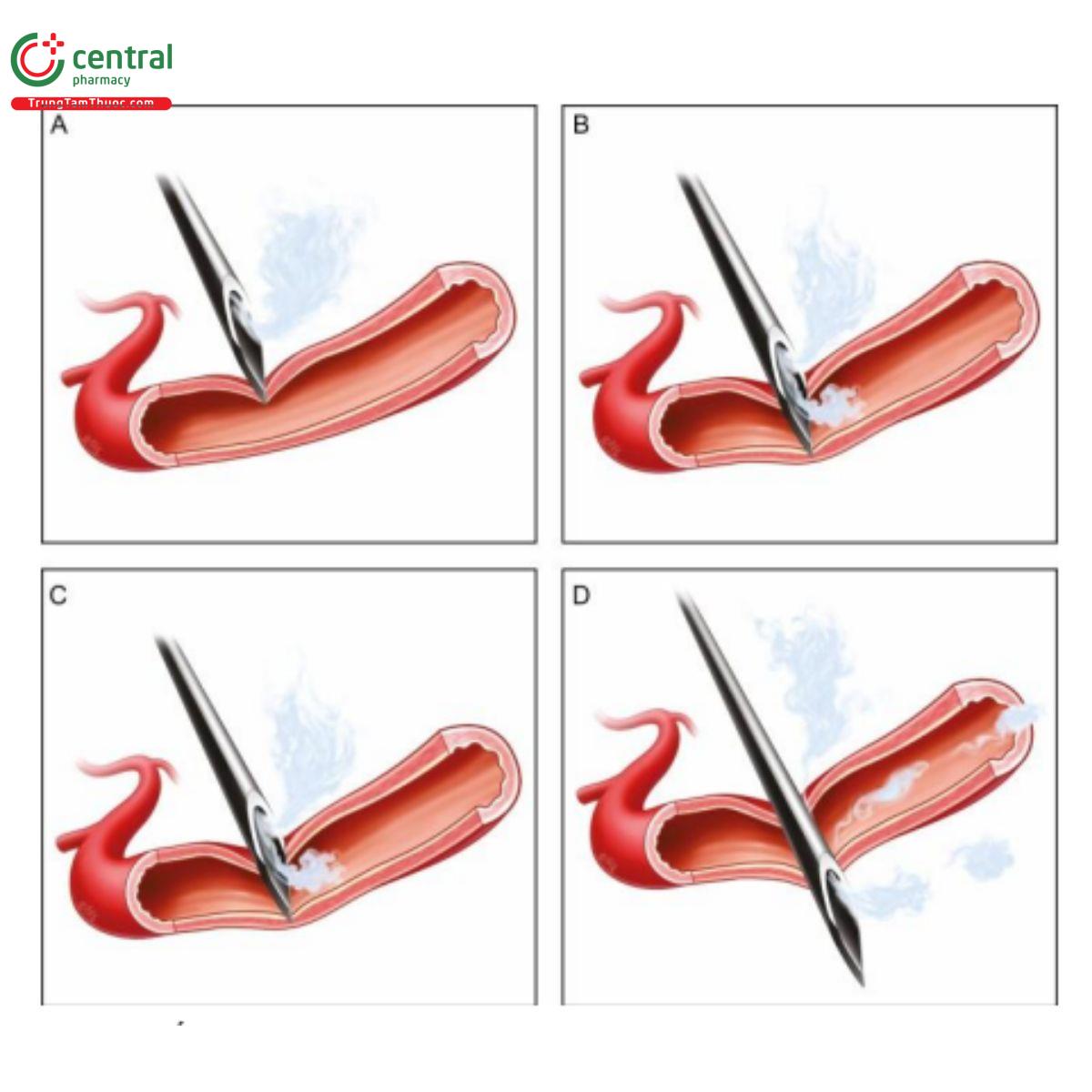
Khái niệm về việc xem động tác “di chuyển dụng cụ” như một thao tác an toàn dựa trên thực tế không thể phủ nhận rằng chúng ta luôn có thể làm tổn thương các mạch máu, bằng chứng là tình trạng bầm tím là một vấn đề thường gặp khi tiêm chất làm đầy. “Di chuyển” thường được sử dụng trong filler ở các kỹ thuật retrograde và anterograde, lá dương xỉ, rẻ quạt và rải dạng dường. Đường kính của hầu hết các mạch máu quan trọng trên mặt chỉ trong khoảng từ 1 - 2 mm,[10] và khi bạn di chuyển dụng cụ có nghĩa là bạn chỉ hiện diện thoáng qua trong lòng mạch (trừ khi bạn đang luồng dụng cụ trong lòng mạch) (Hình 3A-D).
Vẫn có thể tiêm một lượng thuốc vào một vùng mà không cần thực hiện 1 mũi bolus tĩnh, thay bằng cách sử dụng các chuyển động biên độ nhỏ (dao động vài milimét trong mặt phẳng mục tiêu). Khi tiêm vào xương, có thể tăng cường độ an toàn bằng cách tiêm ở góc không thẳng đứng (ở góc nhọn nhỏ nhất có thể với mặt vát hướng xuống mặt phẳng xương) để giảm bề dày mô mà mặt vát kim tiếp xúc và cho phép bác sĩ di chuyển kim nếu họ muốn trong quá trình tiêm. Chuyển động này sẽ làm giảm khả năng vô tình tiêm lượng thuốc lớn vào lòng mạch, do đó hạn chế các hậu quả có thể, đặc biệt là mất thị lực.[2,3]
b. Phải tiêm bolus ở chính xác vị trí đó.
Nếu phải tiêm bolus ở vị trí duy nhất và duy trì nó, chúng ta đang dựa vào giá trị dự đoán của việc test máu (-). Hiện tại, theo hiểu biết của chúng tôi, không có nghiên cứu nào chỉ ra rằng đây là một kỹ thuật đáng tin cậy.[5] Hậu quả thảm khốc tiềm tàng của việc test máu (-) giả là tiêm một lượng lớn filler vào mạch máu, có thể gây ra hậu quả hoại tử da,[11] các cấu trúc sâu hơn trên khuôn mặt,[12] mắt,[13] phổi,[14,15] hoặc não.[16] Nếu chúng ta tiêm nhanh ở áp suất cao với kỹ thuật này, thì khối lượng filler này thực sự trở nên rất nguy hiểm vì nó có thể di chuyển ngược chiều dòng chảy trở lại các mạch máu võng mạc và hệ mạch cảnh trong.
c. Nếu ai đó xem test máu là một niềm tin, thì người đó phải thực hiện nó ở bất kỳ điểm tiêm nào.
Đầu tiên, cần cân nhắc đến tính không thực tế của cách tiếp cận này. Những bác sĩ lâm sàng dù lên tiếng ủng hộ giá trị động tác test máu nhưng lại hiếm khi tuân theo khái niệm này ở các vùng khác như môi. Ở những vùng di động như môi, sẽ hoàn toàn không thực tế nếu không muốn nói là không thể test máu và giữ nguyên vị trí ở mọi điểm tiêm. Tương tự như vậy, với việc sử dụng cannula, khái niệm này không thực tế và không được sử dụng vì cannula thường phải di chuyển nhiều vị trí thay vì giữ nguyên khi đã tiếp cận khu vực mục tiêu.
Thứ hai, người ta thường nói rằng người ta nên tiếp cận màng xương, ổn định vị trí tại đây, rồi mới thực hiện test máu. Tất nhiên, cách này chỉ hiệu quả khi có màng xương tại điểm tiêm. Cách này không thể thực hiện được ở hầu hết những vùng quanh miệng và không phù hợp tại vị trí có các lỗ trên màng xương.
Các nghiên cứu trên xác cho thấy rằng việc đặt kim vào màng xương vẫn có thể không đưa filler vào mặt phẳng chính xác như đã giả định.[17,18]
Các nghiên cứu trên xác này cũng chỉ ra rằng việc tiêm vuông góc vào màng xương có thể làm filler vào lòng mạch thông qua nhiều cơ chế. Dù vậy hiện nay, kỹ thuật tiêm được dạy phổ biến nhất vẫn là đặt kim vào màng xương theo chiều dọc (tiêm vuông góc) trước khi tiêm khi muốn tiêm sâu.
Cả kim và cannula đều có khả năng đâm thủng mạch máu và gây thuyên tắc.[19-21] Khi điều này xảy ra, các tình huống tiêm nội mạch sau đây vẫn có thể xảy ra mặc dù màng xương được cho là "an toàn":
- Mạch máu có thể bị kim kéo vào xương. Kim, một khi đã ở trên xương, cuối cùng có thể đâm thủng mạch máu (đã bị dịch chuyển) và lấp đầy nó bằng HA. Trong trường hợp này, có khả năng test máu (+) (Hình 4A-D).[19]
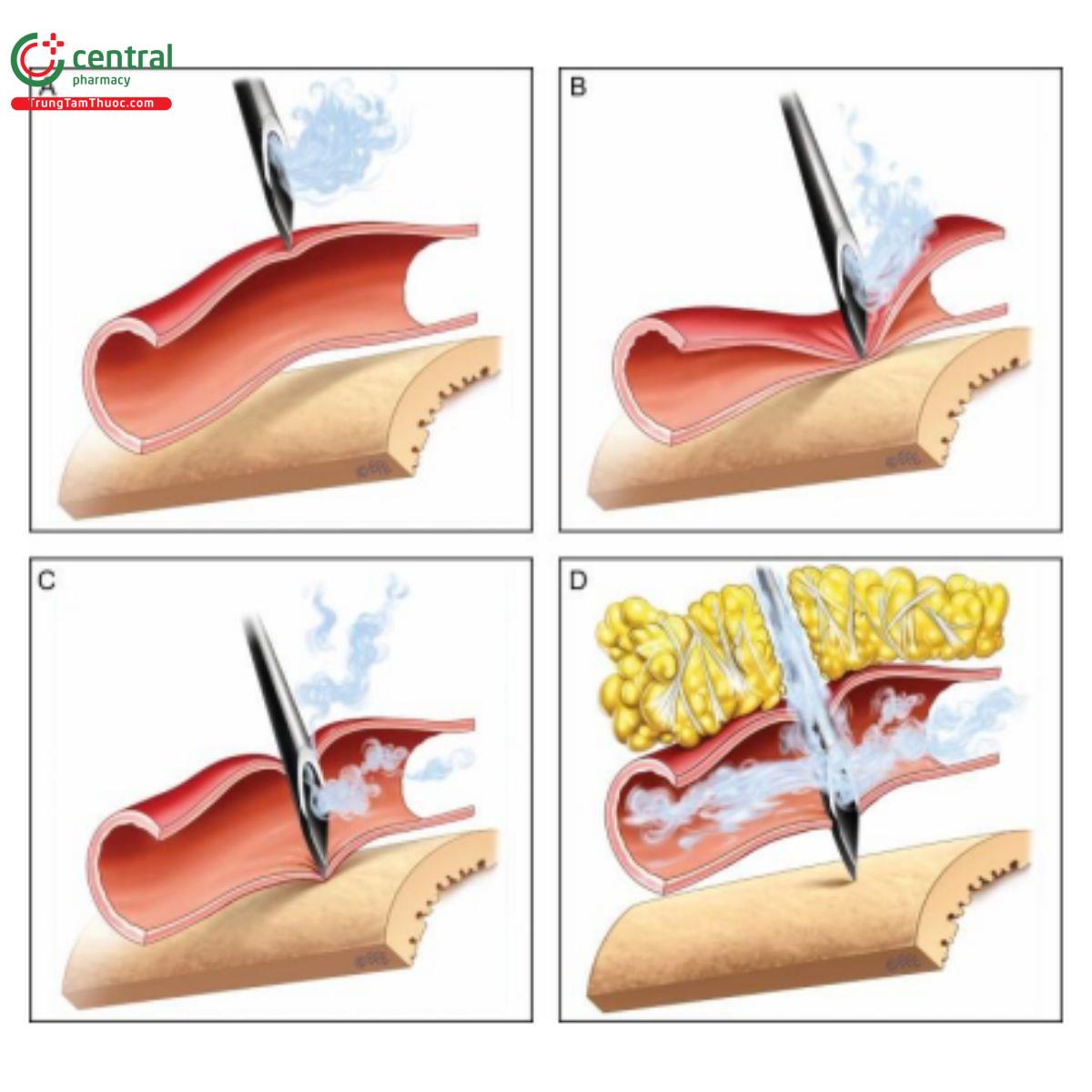
- Một khả năng thứ 2 là kim có thể xiên và đi qua mạch máu, để lại một đường hầm có kháng lực thấp dọc theo kim, kéo dài xuống xương. Điều này có thể cho phép filler lan dọc ngược theo đường hầm có kháng lực thấp trở lại mạch máu bị tổn thương trước đó. Test máu trong trường hợp này là (-).[17,22]
- Khả năng thứ 3 là chiều dài của vát kim có thể đưa filler vào nội mạch một cách bất ngờ ngay cả khi đầu kim đã được định vị ở màng xương. Trong các nghiên cứu trên xác, việc đặt kim theo chiều dọc đã được chứng minh là sẽ lắng đọng filler ở nhiều lớp,[17] gồm cả trong lớp cơ nguy hiểm.[23] Điều này có thể là do chiều dài mặt vát, có thể đạt tới 2 mm đối với kim 25G (xuống còn 1 mm đối với kim 30G). Điều này làm cho filler được lắng đọng không chỉ ở đầu kim mà còn dọc theo toàn bộ chiều dài mặt vát, hoặc theo cách ngược dòng lên đường hầm khi kim đi qua. Một lượng filler có thể được đặt đúng mặt phẳng, nhưng các phần nông hơn của mặt vát vẫn có thể nằm trong lòng mạch. Trong tình huống này, test máu có thể (+) hoặc (-).
- Khả năng thứ 4 là kim hoặc cannula bị bịt lại, do thành mạch bị hút vào lỗ mặt vát hoặc mạch bị xẹp trong quá trình test máu; mặc dù ở trong mạch, nhưng test máu vẫn sẽ (-) (Hình 5A-C).
.jpg)
d. Khi đã vào đúng vị trí, tiến hành test máu và có thể dựa vào kết quả để tiến hành tiêm hoặc không.
Một loạt bài báo đã đặt ra câu hỏi về giá trị của việc test máu (-) như một biện pháp đảm bảo an toàn. Về lý thuyết, việc test máu (-) (nếu đáng tin cậy) sẽ đảm bảo cho người tiêm rằng họ đang không ở trong lòng mạch và đảm bảo mũi tiêm được an toàn. Tuy nhiên, nhiều lo ngại đã được nêu trong một số bài báo gần đây. [19,24,25,26,27]
Những luận điểm của các bài báo này được tóm tắt bên dưới (Bảng 1):
- Động tác lùi pittong và thả nhanh (1 giây) không đủ thời gian để loại bỏ vật liệu trong lòng kim so với động tác lùi và thả lâu hơn (5 giây). Động tác nhanh có thể dẫn đến kết quả (-) giả trong phòng thí nghiệm và có thể là cả trong cơ thể sống với nhiều loại filler hiện đang được sử dụng.[24]
- Việc hút mực từ cốc thủy tinh chỉ (+) với 53% loại filler nếu sử dụng kim tiêm được cung cấp kèm theo nhưng sẽ (+) nhiều hơn khi sử dụng kim có kích thước lớn hơn.[25] Tuy nhiên, hầu hết các bác sĩ đều sử dụng kim do nhà sản xuất cung cấp thay vì thay thế bằng kim lớn hơn.
- Trong một nghiên cứu toàn diện hơn,[26 24] filler đã được nghiên cứu với 11 kích cỡ kim khác nhau. 2 túi được nén đến áp suất 150 mmHg để mô phỏng huyết áp động mạch (cao hơn so với các tình huống trong cơ thể sống) đặc biệt là đối với các mạch máu nhỏ ở vùng mặt. Một túi chứa Dung dịch Ringer có thuốc nhuộm xanh và túi còn lại chứa máu không đông. Trong tổng số 340 lần test máu, chỉ có 112 lần cho kết quả (+) (33%) khi thực hiện trong 1 giây và 212 lần (63%) khi thực hiện trong 10 giây. Khi sử dụng kim do nhà sản xuất cung cấp, kết quả test (+) ở 37% số lần trong 1 giây và 74% số lần thực hiện trong 10 giây.
- Một nghiên cứu nhỏ trong phòng thí nghiệm [27] về 10 loại filler thường dùng để nghiên cứu thời gian hút ngược bằng cách sử dụng máu không đông trong ống chân không. Hút ngược với 2 lượng thể tích (0,2 mL so với 0,5 mL), thực hiện tổng cộng 20 lần test máu. Kết quả rất khác nhau khi không có loại filler nào xuất hiện với thời gian test dưới 2 giây, một số cần hơn 10 giây trước khi xuất hiện, một số cần 20 giây và 1 loại không cho thấy biểu hiện nào cả.
Các vấn đề xung quanh việc xem test máu (-) như một thao tác an toàn có thể được tóm tắt như sau:
a. Áp suất âm không đủ có thể dẫn đến (-) giả, đặc biệt là ở các mạch nhỏ. Độ đặc và G prime của filler cũng có thể ngăn cản động tác hút ngược chính xác.[26-28] Vì vùng mặt có rất nhiều mạch máu nhỏ, áp suất thấp, nên có nhiều khả năng kim sẽ nhiều lần làm tổn thương chúng, điều này có thể dẫn đến 3 vấn đề tiềm ẩn.
- Việc hút kéo ngược quá nhanh sẽ không đủ áp suất để filler trở lại ống tiêm khi hút;
- Mạch máu nhỏ có thể bị xẹp dưới áp lực của một lần hút và mở lại khi áp lực được giải phóng, và mũi tiêm được thực hiện sau đó có thể gây thuyên tắc nội mạch;
- Sau khi test máu (-) an toàn, mũi tiêm bolus tiếp theo có thể lấp đầy ngược chiều các động mạch thượng nguồn đến các mạch máu lớn hơn. Khi đến các mạch máu quan trọng, dòng chảy hạ lưu có thể bị tắc ở các nhánh phức tạp gây ra tình trạng thiếu máu cục bộ ở mô. Trong một số trường hợp hiếm gặp, với áp lực lớn lên píttông và kỹ thuật tiêm bolus, dòng chảy ngược dòng có thể tiến vào hệ động mạch mắt. Khi nhả píttông, cột chất làm đầy này có thể đảo ngược hướng để khôi phục dòng chảy bình thường, do đó ảnh hưởng đến tất cả các nhánh của động mạch mắt gồm cả động mạch võng mạc trung tâm và các động mạch mi (Hình 6). Cần duy trì vị trí tay chính xác sau khi test máu (-) vì ngay cả những thay đổi nhỏ cũng có thể dịch chuyển vị trí kim vào lòng mạch.[18] Điều này đặc biệt có liên quan khi hút trong thời gian dài và áp lực âm đáng kể được tạo ra để tăng khả năng (+).[28] Động tác hút (0,5 mL so với 0,2 mL kéo về), được thực hiện với 1 hoặc 2 tay, chắc chắn đầu kim sẽ bị dịch chuyển, làm cho vị trí đầu kim ở cuối động tác sẽ không giống như lúc bắt đầu. Hơn nữa, các nghiên cứu được tiến hành trong phòng thí nghiệm không tính đến chuyển động của bệnh nhân. Ngay cả những hành động phản ứng hoặc biểu cảm nhỏ như quay đầu, nhăn mặt, giật mình hoặc trò chuyện, cũng sẽ làm dịch chuyển các mặt phẳng mô so với đầu kim. Cuối cùng, điều quan trọng là phải thừa nhận rằng một ống tiêm đầy 1 mL chỉ cho phép bạn thực hiện động tác kéo về với một mức độ hạn chế.
.jpg)
b. Hiện nay, các mũi tiêm sâu chạm xương được coi là thực hành an toàn ở vùng mặt giữa, hố lê và thái dương vì tiêm sâu tránh được mặt phẳng cơ và các mạch máu chính.[23] Tuy nhiên, một số lỗ trên màng xương cũng có mặt ở vùng mặt giữa. Các nghiên cứu trên xác đã nhấn mạnh sự liên quan của những vấn đề này.[17,18]
c. Đâm kim theo chiều dọc có thể làm filler được đặt ở nhiều lớp, tác động đến các mạch máu nằm nông hơn. Tiêm bolus sau khi test máu (-) vẫn có thể gây tắc mạch mô hoặc lấp đầy các mạch máu rất nhỏ như động mạch trên ròng rọc. Trong một nghiên cứu trên xác, thậm chí với lượng thể tích thấp như 0,04 mL (trung bình 0,085 mL) là đủ để lấp đầy động mạch trên ròng rọc (Hình 7).[28]
d. Mặc dù kim có lỗ lớn hơn được coi là có lợi để giảm khả năng (-) giả cho động tác test máu, nhưng chiều dài mặt vát cũng sẽ dài hơn tạo ra các nguy cơ khác do tăng diện tích filler sẽ được lắng đọng.[17,18] Điều này đặc biệt đúng đối với các mô mỏng như mũi và trán, cũng như các mạch máu nằm sâu nhưng mong manh của thái dương.
e. Việc có đuổi khí hay không trước khi test máu cũng được thảo luận trong tài liệu.[29] Có vẻ như đuổi khí trước sẽ giúp người tiêm kiểm soát được áp lực một cách trực tiếp hơn, nhưng không đuổi khí sẽ giúp tăng khả năng test máu (+). Việc chừa lại 1 khoảng trống không áp lực trong lòng kim sẽ giúp máu dễ dàng lấp đầy và quan sát được khi thực hiện thao tác hút ngược. Tuy nhiên, nếu phụ thuộc vào điều này, người tiêm phải thay đầu kim sau mỗi mũi tiêm thuốc. Ngoài tính không thực tế của việc dựa vào việc không đuổi khí, nếu một người cam kết với kỹ thuật này, nó sẽ khiến cho người thực hành lâm sàng ưu tiên kỹ thuật tiêm bolus với thể tích lớn. Do đó, sự phụ thuộc vào việc không đuổi khí và thay đầu kim có thể làm tăng khả năng test máu (+) nhưng không thay đổi tính thực tiễn và hợp lý của động tác test máu.[2]
4 THẢO LUẬN
Với sự phát triển nhanh chóng của thủ thuật Filler, có thể lên tới hàng triệu mũi tiêm mỗi năm, nhiều bác sĩ thẩm mỹ đã gặp phải các biến chứng hiếm gặp nhưng nghiêm trọng. Giới y khoa có trách nhiệm phải có các chuyên gia có trình độ và hiểu biết sâu rộng có thể hướng dẫn những người tiêm ít kinh nghiệm hơn về các biện pháp thực hành an toàn nhất hiện có.
Có nhiều chiến lược tiêm sẽ giúp giảm thiểu nguy cơ xảy ra biến cố mạch máu. Tại một cuộc họp đồng thuận vào tháng 9 năm 2018, 9 khái niệm để tối ưu hóa sự an toàn, tránh các biến cố mạch máu và mất thị lực đã được làm sáng tỏ và đi đến thống nhất (Bảng 2).[3]
| Bảng 2. Khuyến nghị để giảm thiểu khả năng xảy ra nguy cơ tắc mạch (Sau bài báo đồng thuận số 9 năm 2020) |
| Khuyến nghị |
1. Hiểu được độ sâu tiêm an toàn ở tất cả khu vực tiếp cận 2. Tiêm RẤT chậm và với áp suất thấp 3. Nhiều người xem cannula là giải pháp thay thế an toàn hơn cho kim ở một số vùng nhất định, bao gồm lông mày, má trước và má ngoài. Chúng không được coi là an toàn hơn khi tiêm ở mũi. Cannula cỡ nhỏ (<25 G) có thể hoạt động giống như kim về khả năng đâm xuyên mạch máu. 4. Cân nhắc sử dụng thuốc gây tê tại chỗ với adrenaline tại các điểm mồi cho cannula và trong khu vực tiêm để co mạch. Khi sử dụng thuốc gây tê tại chỗ với adrenaline, có thể cần quan sát bệnh nhân sau khi tiêm để đảm bảo tác dụng co mạch được cải thiện để tránh nhầm lẫn với việc tiêm chất làm đầy vào mạch máu. 5. Cân nhắc việc hướng kim/cannula vuông góc với các mạch trục chính trong vùng giải phẫu để giảm khả năng luồng dụng cụ vào lòng mạch 6. Nên rải lượng nhỏ (<0,1 mL) ở mỗi điểm bolus 7. Luôn di chuyển kim trong mặt phẳng đã chọn khi rải nhỏ giọt, thậm chí với những chuyển động nhỏ cũng được. 8. Cố gắng đảm bảo hướng tiêm tránh xa mắt ở những vùng có nguy cơ cao như mũi, gian mày và rãnh mũi má 9. Hiện tại không có bằng chứng nào ủng hộ việc test máu như một biện pháp an toàn |
Sự hiểu biết về giải phẫu học đóng vai trò quan trọng nhất. Việc tự học của bác sĩ không chỉ mở rộng đến việc sử dụng và tiêm sản phẩm mà còn phải mở rộng đến kiến thức toàn diện về giải phẫu khuôn mặt, cụ thể là "giải phẫu tiêm chích". Điều này đặc biệt đòi hỏi kiến thức đầy đủ về giải phẫu mạch máu.[30-32] Tuy nhiên, quỹ đạo của mạch máu rất thay đổi, có rất nhiều biến thể về việc thông nối và hình thái di chuyển.[6] Một hằng số tương đối (dù rằng không bất biến) là độ sâu của mạch máu, nhưng nó cũng không phải cái bạn có thể đặt niềm tin hoàn toàn được (Hình 2A-C). Các vùng nguy hiểm như gian mày (glabella), trán và mũi có nguy cơ đặc biệt đối với các biến chứng tắc mạch (đặc biệt là biến chứng mắt) do đặc điểm mô mỏng và mối quan hệ mật thiết với hệ thống động mạch mắt. Những vùng này có nguy cơ tai biến nội mạch cao hơn khi tiêm kim vì mặt vát có thể đặt filler ở nhiều lớp. Thậm chí khả năng tiêm nội mạch có thể xảy ra do filler di chuyển ngược dòng lên đường hầm mà nó di chuyển, nếu như đường đi của kim/cannula trước đó đã vô tính xuyên thủng động mạch.[33]
Mặc dù nhiều bài báo đã lưu ý đến những hạn chế của việc phụ thuộc vào động tác test máu,[2-4,34] lời khuyên dành cho các bác sĩ vẫn sử dụng kỹ thuật này là nên hiểu những hạn chế của nó. Tuy nhiên, nhóm đồng thuận này[3] đã đi xa hơn và đưa ra lời khuyên rằng việc test máu không nên được coi là một biện pháp an toàn. Lý do cho điều này đã được giải thích trong bài viết này và trong Bảng 1. Để tóm tắt các lập luận này, test máu (-) giả có thể xảy ra do mạch máu bị xẹp, di chuyển từ vị trí ban đầu vào mạch máu sau khi đã test máu hoặc khó hút ngược filler ra khỏi lòng kim. Điều này sẽ ngăn không cho máu dội ngược vào xilanh, thậm chí biểu hiện (+) của test còn bị ảnh hưởng bởi độ lưu biến của sản phẩm, kích thước kim, thời gian và áp lực hút lại.
Thật không may, test máu (-) có thể củng cố ý tưởng rằng bác sĩ an toàn, mặc dù trên thực tế họ có thể đang ở trong hoặc di chuyển vào mạch máu mà không nhận ra điều đó. Sau đó, họ sẽ cố gắng không di chuyển kim và tiếp tục tiêm một lượng chất làm đầy với 1 lượng không nhỏ vào mạch máu. Nhóm cảm thấy rằng việc test máu không chỉ không đáng tin cậy mà còn cản trở các chiến lược khác được coi là đáng tin cậy hơn. Người ta cảm thấy rằng việc liên tục di chuyển dụng cụ và giới hạn lượng filler ở mỗi lần bolus nhỏ hơn 0,1 mL là rất quan trọng. Chuyển động đặc biệt quan trọng, ngay cả ở mặt phẳng màng xương, kết hợp với việc tiêm chậm và áp suất tiêm thấp được coi là cần thiết để tránh tiêm vào mạch một lượng lớn chất làm đầy (Hình 3).
Thực tế là đôi khi điều bạn cho là đúng, thực hiện và cho rằng nó không ảnh hưởng đến ai, nhưng giả định sai lầm này thật sự có những rắc rối của nó. Những lập luận rằng "Tôi test máu vì nó không thể gây hại và dù gì nó cung cấp cho tôi một số thông tin" cũng không đứng vững trước sự giám sát chặt chẽ vì những lý do được thảo luận trong bài viết này. Tuy nhiên, một số người sẽ tiếp tục làm như vậy, họ trích dẫn 1 số bằng chứng thông qua các lần test máu (+) cho thấy phương pháp này là hợp lý. Karl Popper, một trong những nhà triết học và nhà tư tưởng khái niệm vĩ đại của thế kỷ trước, xứng đáng được trích dẫn trong bối cảnh này: “Khoa học phải bắt đầu bằng những huyền thoại và bằng sự chỉ trích những huyền thoại” [35] và “Nếu chúng ta không phê phán, chúng ta sẽ chỉ thấy những gì chúng ta muốn: chúng ta sẽ tìm kiếm sự xác nhận, chúng ta sẽ tránh xa và không nhìn thấy bất cứ điều gì có thể gây nguy hiểm cho các lý thuyết mà chúng ta yêu thích”. [36]
Trong lý thuyết về khả năng kiểm chứng và xác minh của mình, Popper cho rằng chỉ 1 lần test máu (-) giả duy nhất sẽ làm sai lệch lý thuyết cho rằng test máu có hiệu quả, bất chấp tất cả các lần test máu (+) khác có thể xảy ra hoặc được báo cáo.
Quyết định về việc sử dụng kim hay cannula là rất khó khăn. Có vẻ như kim an toàn hơn ở một số vị trí nhất định và cannula lại ở những vị trí khác. Cannula được báo cáo nổi trội hơn trong các trường hợp xảy ra biến chứng mắt,[20,37] và thậm chí cả cannula kích thước lớn cũng là thủ phạm trong các ca biến chứng nội mạch.[27,37] Nhìn chung, khuyến cáo nên sử dụng kim có kích thước nhỏ hơn và cannula có kích thước lớn hơn,[21] mặc dù cannula vẫn không được cho là an toàn khi tiêm ở mũi.[19]
5 KẾT LUẬN
Tóm lại, người tiêm nên cân nhắc tất cả các cơ chế để tránh biến chứng nội mạch máu. Việc lựa chọn dụng cụ tiêm - kim hoặc cannula - có vẻ không đảm bảo an toàn. Điều quan trọng nữa là phải nhận ra rằng việc test máu có thể dẫn đến kết quả (-) giả. Bản chất của việc test máu không cho phép 2 biện pháp an toàn quan trọng khác: đó là di chuyển và tránh tiêm bolus với lượng nhiều.
Các tài liệu gần đây cho rằng thay vì dựa vào test máu, các cơ chế khác như di chuyển liên tục khi tiêm, tốc độ tiêm chậm, áp lực tiêm thấp và thể tích nhỏ, kết hợp với hiểu biết sâu sắc về các mặt phẳng tiêm an toàn hơn liên quan đến giải phẫu mạch máu, có thể làm giảm các biến cố filler nội mạch.
6 TÀI LIỆU THAM KHẢO
- Whittemore R, Knafl K. The integrative review: updated methodology. J Adv Nurs. 2005;52(5):546-553.
- Goodman GJ, Magnusson MR, Callan P, et al. Neither positive nor negative aspiration before filler injection should be relied upon as a safety maneuver. Aesthet Surg J. 2021;41(4):NP134-NP136.
- Goodman GJ, Magnusson MR, Callan P, et al. A consensus on minimizing the risk of hyaluronic acid embolic visual loss and suggestions for immediate bedside management. Aesthet Surg J.2020;40(9):1009-1021.
- Beleznay K, Carruthers JDA, Humphrey S, Carruthers A, Jones D. Update on avoiding and treating blindness from fillers: a recent review of the world literature. Aesthet Surg J. 2019;39(6):662-674.
- Signorini M, Liew S, Sundaram H, et al. Global Aesthetics Consensus Group. Global aesthetics consensus: avoid-ance and management of complications from hyaluronic acid fillers-evidence- and opinion-based review and consensus recommendations. Plast Reconstr Surg. 2016;137(6):961e-971e.
- Cotofana S, Lachman N. Arteries of the face and their relevance for minimally invasive facial proced-ures: an anatomical review. Plast Reconstr Surg. 2019;143(4):1282-1283.
- Pilsl U, Anderhuber F, Neugebauer S. The facial artery-the main blood vessel for the anterior face? Dermatol Surg. 2016;42(2):203-208.
- Yang HM, Lee JG, Hu KS, et al. New anatomical insights on the course and branching patterns of the facial artery: clinical implications of injectable treatments to the nasolabial fold and nasojugal groove. Plast Reconstr Surg. 2014;133(5):1077-1082.
- Cotofana S, Alfertshofer M, Schenck TL, et al. Anatomy of the superior and inferior labial arteries revised: an ultrasound investigation and implication for lip volumization. Aesthet Surg J. 2020;40(12):1327-1335.
- Tucunduva MJ, Tucunduva-Neto R, Saieg M, Costa AL, de Freitas C. Vascular mapping of the face: B-mode and doppler ultrasonography study. Med Oral Patol Oral Cir Bucal. 2016;21(2):e135-e141.
- Kim DW, Yoon ES, Ji YH, Park SH, Lee BI, Dhong ES. Vascular complications of hyaluronic acid fillers and the role of Hyaluronidase in management. J Plast Reconstr Aesthet Surg. 2011;64(12):1590-1595.
- Fang M, Rahman E, Kapoor KM. Managing complications of submental artery involvement after hyaluronic acid filler injection in chin region. Plast Reconstr Surg Glob Open. 2018;6(5):e1789.
- DeLorenzi C. Complications of injectable fillers, part 2: vascular complications. Aesthet Surg J. 2014;34(4):584-600.
- Jang JG, Hong KS, Choi EY. A case of nonthrombotic pulmonary embolism after facial injection of hyaluronic acid in an illegal cosmetic procedure. Tuberc Respir Dis (Seoul). 2014;77(2):90-93.
- Han SW, Park MJ, Lee SH. Hyaluronic acid-induced diffuse alveolar hemorrhage: unknown complication induced by a well-known injectable agent. Ann Transl Med. 2019;7(1):13.
- Hong JH, Ahn SJ, Woo SJ, et al. Central Retinal artery occlusion with concomitant ipsilateral cerebral infarction after cosmetic facial injections. J Neurol Sci. 2014;346(1- 2):310-314.
- van Loghem JA, Humzah D, Kerscher M. Cannula versus sharp needle for placement of soft tissue fillers: an observational cadaver study. Aesthet Surg J. 2017;38(1):73-88.
- Pavicic T, Frank K, Erlbacher K, et al. Precision in dermal filling: a comparison between needle and cannula when using soft tissue fillers. J Drugs Dermatol. 2017;16(9):866-872.
- Beleznay K, Carruthers JD, Humphrey S, Jones D. Avoiding and treating blindness from fillers: a review of the world literature. Dermatol Surg. 2015;41(10):1097-1117.
- Tansatit T, Apinuntrum P, Phetudom T. A dark side of the cannula injections: how arterial wall perforations and emboli occur. Aesthetic Plast Surg. 2017;41(1):221-227.
- Yeh LC, Fabi SG, Welsh K. Arterial penetration with blunttipped cannulas using injectables: a false sense of safety?Dermatol Surg. 2017;43(3):464-467.
- DeLorenzi C. New high dose pulsed hyaluronidase protocol for hyaluronic acid filler vascular adverse events. Aesthet Surg J. 2017;37(7):814-825.
- Goodman GJ, Al-Niaimi F, McDonald C, Ciconte A, Porter C. Why we should be avoiding periorificial mimetic muscles when injecting tissue fillers. J Cosmet Dermatol. 2020;19(8):1846-1850.
- Carey W, Weinkle S. Retraction of the plunger on a syringe of hyaluronic acid before injection: are we safe? Dermatol Surg. 2015;41(Suppl 1):S340-S346.
- Casabona G. Blood aspiration test for cosmetic fillers to prevent accidental intravascular injection in the face. Dermatol Surg. 2015;41(7):841-847.
- Van Loghem JA, Fouché JJ, Thuis J. Sensitivity of aspiration as a safety test before injection of soft tissue fillers. J Cosmet Dermatol. 2018;17(1):39-46.
- Torbeck RL, Schwarcz R, Hazan E, Wang JV, Farberg AS, Khorasani H. In vitro evaluation of preinjection aspiration for hyaluronic fillers as a safety checkpoint. Dermatol Surg. 2019;45(7):954-958.
- Khan TT, Colon-Acevedo B, Mettu P, Delorenzi C, Woodward JA. An anatomical analysis of the supratrochlear artery: considerations in facial filler injections and preventing visual loss. Aesthet Surg J 2017;37(2):203-208.
- Tseng FW, Bommareddy K, Frank K, et al. Descriptive analysis of 213 positive blood aspiration cases when injecting facial soft tissue fillers. Aesthet Surg J. 2021;41(5):616- 624.
- Kumar N, Rahman E, Adds PJ. An effective and novel method for teaching applied facial anatomy and related procedural skills to esthetic physicians. Adv Med Educ Pract. 2018;9:905-913.
- Kumar N, Swift A, Rahman E. Development of “core syllabus” for facial anatomy teaching to aesthetic physicians: a Delphi consensus. Plast Reconstr Surg Glob Open. 2018;6(3):e1687.
- Kumar N, Rahman E. Effectiveness of teaching facial anatomy through cadaver dissection on aesthetic physicians’ knowledge. Adv Med Educ Pract. 2017;8:475-480.
- Sufan W, Lei P, Hua W, Hangyan S, Ye Z, Yu J, Haifeng Z. Anatomic study of ophthalmic artery embolism following cosmetic injection. J Craniofac Surg. 2017;28(6):1578-1581.
- Heydenrych I, Kapoor KM, De Boulle K, et al. A 10-point plan for avoiding hyaluronic acid dermal filler-related complica-tions during facial aesthetic procedures and algorithms for management. Clin Cosmet Investig Dermatol. 2018;11:603-611.
- Popper K. Conjectures and refutations. Edited: London: Routledge and Keagan Paul, 1963, pp. 33-39.
- Birner J. Karl Popper’s the poverty of historicism after 60 years. Metascience. 2018;27(2):183-193.
- Chatrath V, Banerjee PS, Goodman GJ, Rahman E. Soft-tissue filler-associated blindness: a systematic review of case reports and case series. Plast Reconstr Surg Glob Open. 2019;7(4):e2173.
- Surek C, Beut J, Stephens R, Lamb J, Jelks G. Volumizing viaducts of the midface: defining the Beut techniques. Aesthet Surg J. 2015;35(2):121-134.
- Pavicic T, Webb KL, Frank K, Gotkin RH, Tamura B, Cotofana S. Arterial wall penetration forces in needles versus cannulas. Plast Reconstr Surg. 2019;143(3):504e-512e.
- Thanasarnaksorn W, Cotofana S, Rudolph C, Kraisak P, Chanasumon N, Suwanchinda A. Severe vision loss caused by cosmetic filler augmentation: case series with review of cause and therapy. J Cosmet Dermatol. 2018;17(5):712-718.
- Jiang X, Liu DL, Chen B. Middle temporal vein: a fatal hazard in injection cosmetic surgery for temple augmentation. JAMA Facial Plast Surg. 2014;16(3):227-229.

