Bệnh suy tủy xương: nguyên nhân, chẩn đoán và điều trị
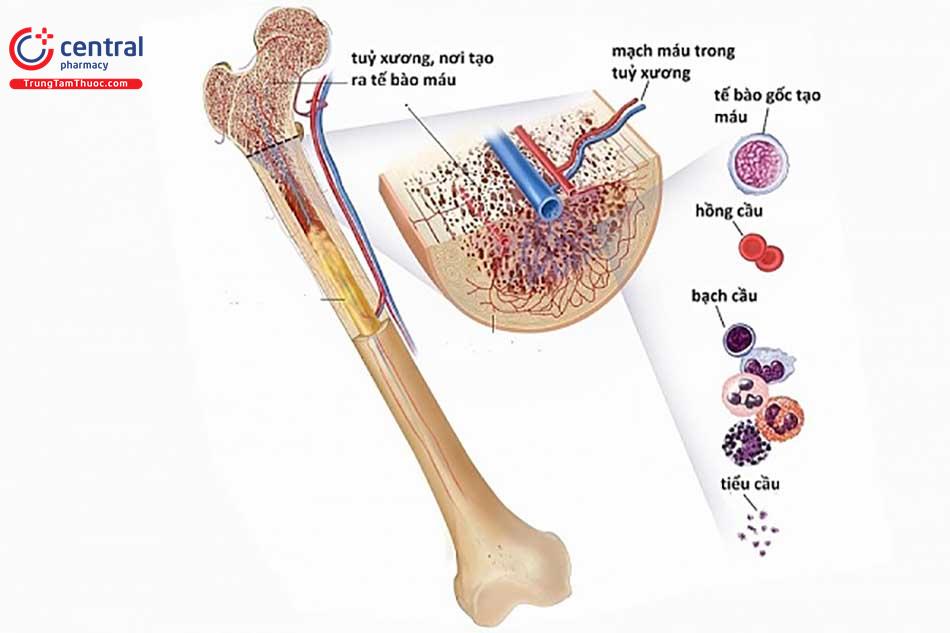
Trungtamthuoc.com - Trong suy tủy xương các tế bào gốc tạo máu bị suy giảm, thay vào đó là tăng các tế bào sinh mô mỡ. Việc suy giảm các tế bào tạo máu gây nên tình trạng thiếu máu. Vậy bệnh suy tủy xương có dấu hiệu như thế nào? Cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu trong bài viết dưới đây nhé!
1 Suy tủy xương là gì?
Tủy xương là nơi diễn ra quá trình tạo máu, bao gồm hai loại đó là tủy đỏ và tủy vàng. Sự tạo máu này là việc sản sinh ra các loại tế bào máu bao gồm bạch cầu, hồng cầu và tiểu cầu. Trong đó, hồng cầu giúp vận chuyển oxy tới các mô, tiểu cầu có vai trò giúp cho quá trình cầm máu tự nhiên, bạch cầu giúp cơ thể chống lại các tác nhân lạ xâm nhập. Suy tủy xương là một hội chứng trong đó có sự suy giảm số lượng các tế bào này.
Trong suy tủy xương các tế bào gốc tạo máu bị suy giảm, thay vào đó là tăng các tế bào sinh mô mỡ. Việc suy giảm các tế bào tạo máu gây nên tình trạng thiếu máu ở người bị suy tủy.
Về dịch tễ học, suy tủy xương là căn bệnh có tỷ lệ mắc thay đổi tùy từng vùng trên thế giới. Ở nước ta, bệnh suy tủy xương là căn bệnh đứng thứ 3 trong các bệnh lý huyết học (đứng sau ung thư máu và bệnh xuất huyết suy giảm tiểu cầu). Những người ở độ tuổi từ 15 - 25 tuổi có tỷ lệ mắc bệnh cao nhất.
2 Nguyên nhân gây suy tủy xương
Suy tủy xương làm giảm sinh máu, là bệnh lý tế bào gốc, các nguyên nhân thường gặp gồm:
Nguyên nhân do di truyền: bệnh có thể do nguyên nhân di truyền gây nên.
Nguyên nhân khác:
Hóa chất: các hóa chất độc hại có thể gây nên suy tủy xương nhưu benzen, phosphate hữu cơ,...
- Virus.
- Tia xạ: nhiễm độc tia xạ trong từ nhà máy hạt nhân, hoặc ở những người làm việc có tiếp xúc với yếu tố tia xạ.
- Do thuốc: đặc biệt là Cloramphenicol.
- Thai nghén.
- Do một số bệnh tự miễn: bệnh viêm khớp dạng thấp, lupus ban đỏ.
- Không rõ căn nguyên: chiếm khoảng trên 90% các trường hợp suy tủy xương.[1]
3 Chẩn đoán suy tủy xương
3.1 Lâm sàng
Bao gồm 3 hội chứng sau:
- Hội chứng thiếu máu.
- Hội chứng xuất huyết.
- Hội chứng nhiễm trùng.
3.2 Cận lâm sàng
Tế bào máu ngoại vi: Biểu hiện giảm 3 dòng ngoại vi:
- Giảm số lượng hồng cầu, hematocrit và huyết sắc tố. Hemoglobin < 100G/L.
- Giảm số lượng bạch cầu, chủ yếu giảm bạch cầu hạt trung tính. Bạch cầu trung tình < 1,5G/L.
- Giảm số lượng tiểu cầu. Tiểu cầu < 50G/L.
- Giảm số lượng hồng cầu lưới.
Xét nghiệm tủy xương:
- Số lượng tế bào tủy giảm.
- Tế bào dòng hồng cầu, bạch cầu và mẫu tiểu cầu giảm.
- Tăng tỉ lệ tế bào lympho.
- Rất nghèo tế bào sinh máu, các tế bào sinh máu bị mỡ hóa hoặc có thể xơ hóa.
- Mật độ tế bào tủy trên sinh thiết còn dưới 25%.
3.3 Chẩn đoán mức độ bệnh
Suy tủy xương thể nặng:
- Mật độ tế bào tủy còn < 25% trên sinh thiết tủy xương.
- Bạch cầu trung tính < 0,5G/L, tiểu cầu < 20G/L, hồng cầu lưới < 20G/L.
Suy tủy xương thể rất nặng: bạch cầu trung tính < 0,2G/L, các tiêu chuẩn như ở người bị suy tủy xương thể nặng.
3.4 Chẩn đoán phân biệt
Cần chẩn đoán phân biệt với các bệnh sau:
- Rối loạn sinh tủy.
- Lơ xê mi cấp: xét nghiệm máu có thể gặp tế bào blast ác tính.
- Đái huyết sắc tố kịch phát ban đêm.
4 Điều trị suy tủy xương
4.1 Điều trị đặc hiệu
4.1.1 Ghép tế bào gốc tạo máu
Ghép tế bào gốc tạo máu hay còn được gọi là ghép tủy, đây là phương pháp điều trị hiệu quả nhất hiện tại. Ghép tế bào gốc tạo máu phù hợp từ anh chị em ruột của người bệnh. Ngoài ra, máu cuống rốn của trẻ khi mới sinh ra có thể dùng để chữa bệnh suy tủy xương. Hiện nay có nhiều bệnh viện đã thực hiện chương trình nuôi trữ máu cuống rốn. Nếu có điều kiện, bạn có thể thực hiện nuôi trữ máu cuống rốn của trẻ khi mới sinh ra, sẽ giúp ích trong tương lai nếu không may một thành viên trong gia đình mắc bệnh liên quan đến tế bào gốc. [2]
Chỉ định: thực hiện ghép tủy khi người bệnh bị suy tủy xương mức độ nặng hoặc rất nặng, cần tìm được người cho tế bào gốc phù hợp. Bên cạnh đó, độ tuổi thực hiện cho hiệu quả cao khi ghép đó là dưới 40 tuổi.
4.1.2 Thuốc ức chế miễn dịch
Tùy thuộc vào khả năng cung cấp thuốc tại những cơ sở điều trị cũng như điều kiện của người bệnh:
- Corticoid làm giảm khả năng gây phản ứng huyết thanh. (chú ý dùng liều thấp, theo chỉ định của bác sĩ điều trị).
- Cyclosporin A kết hợp corticoid
- ATG (anti thymocyte globulin) kết hợp cyclosporin A và corticoid.
4.2 Điều trị hỗ trợ
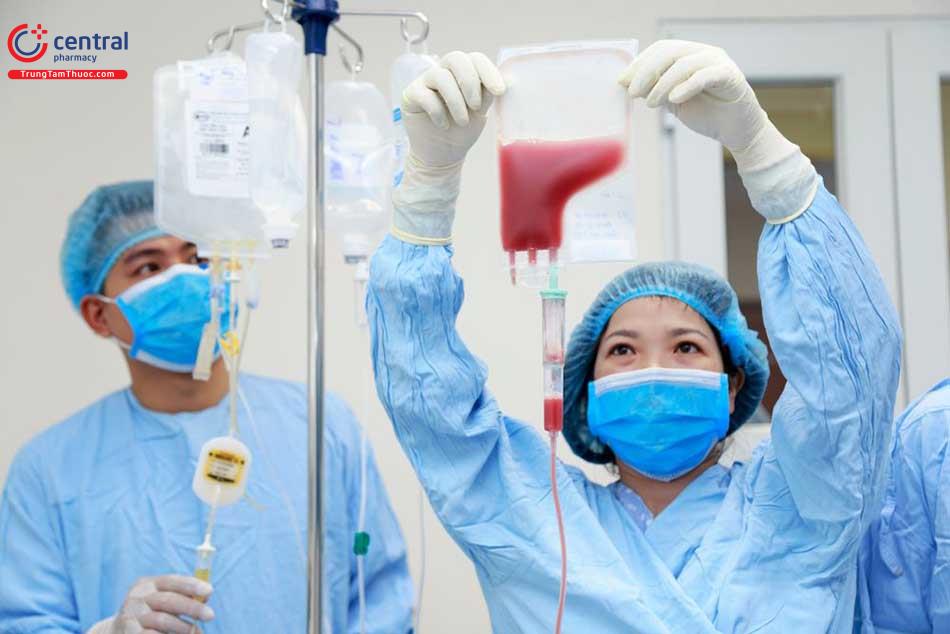
Truyền máu: do bệnh nhân bị thiếu máu:
- Truyền khối hồng cầu khi huyết sắc tố dưới 80G/L, duy trí ở mức 90-100G/L.
- Truyền khối tiểu cầu khi tiểu cầu < 10G/L hoặc có xuất huyết trên lâm sàng.
- Nếu truyền máu cần lưu ý đến vấn đề thải Sắt.
Kiểm soát nhiễm trùng:
- Người bệnh nằm phòng sạch, cách ly với những người bệnh nhiễm trùng khác. Nên đeo khẩu trang và rửa tay thường xuyên.
- Người bệnh cần được sử dụng kháng sinh phổ rộng sớm trước khi có kết quả của kháng sinh đồ nếu bệnh nhân có triệu chứng sốt.
- Ăn chín, uống sôi, không nên cho bệnh nhân ăn rau quả sống.
Điều trị xuất huyết: duy trì nồng độ tiểu cầu, chỉ truyền tiểu cầu khi bệnh nhân bị chảy máu.
Tài liệu tham khảo
- ^ Tác giả: Srikanth Nagalla, MD (Ngày đăng: ngày 11 tháng 12 năm 2019). Bone Marrow Failure, Medscape. Truy cập ngày 20 tháng 11 năm 2021.
- ^ Tác giả: Srikanth Nagalla, MD (Ngày đăng: ngày 13 tháng 7 năm 2021). Bone Marrow Failure, NCBI. Truy cập ngày 20 tháng 11 năm 2021.

