Dược lý các nhóm thuốc điều trị rối loạn nhịp tim
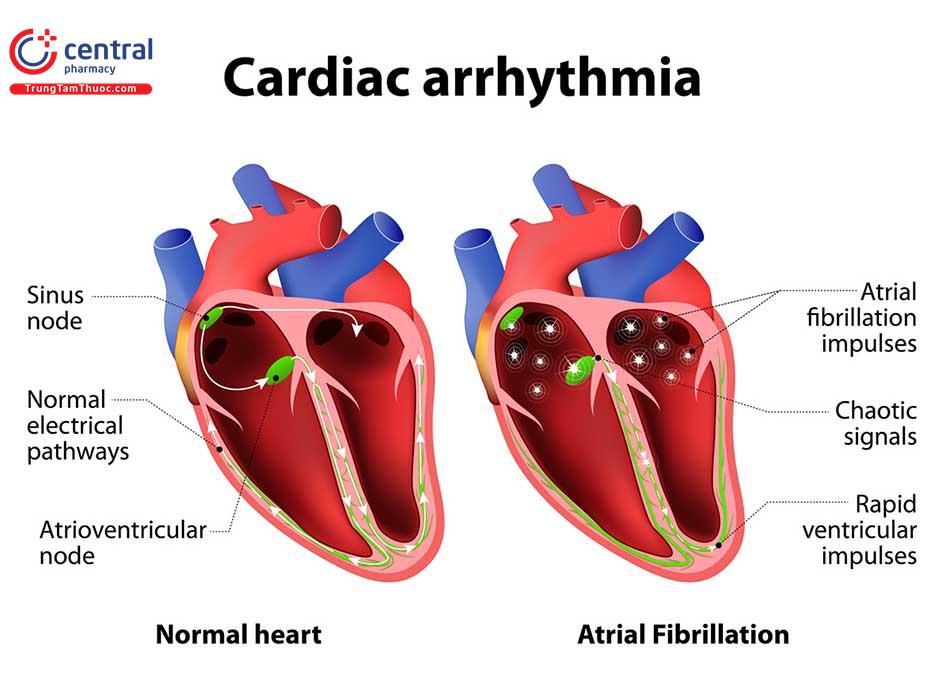
Hầu hết các loại thuốc chống loạn nhịp tim được chia thành 4 nhóm chính (theo phân loại của Vaughan Williams) dựa trên cơ chế tác động chính lên điện sinh lý học tế bào cơ tim. Các thuốc này có khă năng làm giảm tính tự động của tim, hoặc tăng tính tự động (giảm độ dốc của pha 4), rút ngắn thời gian trơ hoặc làm giảm tính dẫn truyền (chống lại hiện tượng tái nhập, ức chế trực tiếp trên cơ tim). Trong bài viết này, Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) xin gửi đến bạn đọc những thông tin chi tiết về nhóm thuốc điều trị loạn nhịp tim
1 Thông tin về chứng rối loạn nhịp tim
Rối loạn nhịp tim là tình trạng tim đập quá nhanh, quá chậm hoặc không đều. Rối loạn nhịp tim có thể dẫn đến các biến chứng như đánh trống ngực, ngất xỉu, đột quỵ và tử vong. Các tình trạng rối loạn nhịp tim phổ biến là ngoại tâm thu nhĩ và rung tâm nhĩ.
Thống kê cho thấy, rung tâm nhĩ ảnh hưởng đến khoảng 1/50 người Mỹ dưới 65 tuổi và khoảng 1/10 người Mỹ trên 65 tuổi. Ở người lớn tuổi, rối loạn nhịp thất xảy ra ở 2-3 người trong số 100 người không có bất kỳ yếu tố nguy cơ nào và ở 15-16 người trên 100 người mắc bệnh động mạch vành (CAD).[1]
Các nhóm thuốc điều trị rối loạn nhịp tim là những thuốc có tác dụng điều hoà nhịp tim khi nhịp tim bị rối loạn (chệch khỏi nhịp tim bình thường). Hầu hết các loại thuốc chống loạn nhịp tim được chia thành 4 nhóm chính (theo phân loại của Vaughan Williams) dựa trên cơ chế tác động chính lên điện sinh lý học tế bào cơ tim. Các thuốc này có khă năng làm giảm tính tự động của tim, hoặc tăng tính tự động (giảm độ dốc của pha 4), rút ngắn thời gian trơ hoặc làm giảm tính dẫn truyền (chống lại hiện tượng tái nhập, ức chế trực tiếp trên cơ tim).
2 Thuốc điều trị rối loạn nhịp tim nhóm I
Các thuốc thuộc nhóm I là thuốc phong tỏa kênh natri (thuốc ổn định màng tế bào) có tác dụng chặn các kênh Natri nhanh, làm chậm dẫn truyền các mô có kênh Natri nhanh (mô cơ nhĩ, mô cơ thất và hệ His-Purkinje). Nhóm I thường được chỉ định để điều trị tình trạng ngoại tâm thu, nhịp nhanh trên thất, nhịp nhanh thất, rung nhĩ, cuồng nhĩ và rung thất. Thuốc nhóm I được chia thành các phân nhóm nhỏ IA, IB, IC, do có sự khác biệt nhỏ nhưng quan trọng về tác dụng của chúng đối với điện thế hoạt động. [2]
2.1 Các thuốc nhóm IA
Công dụng: ức chế ngoại tâm thu nhĩ (APB) và ngoại tâm thu thất (VPB), ức chế nhịp nhanh trên thất (SVT) và nhịp nhanh thất (VT), rung tâm nhĩ (AF) hoặc cuồng nhĩ và ức chế rung tâm thất (VF).
Các thuốc nhóm Ia có tính chất động học trung bình giữa nhóm IB (động học nhanh) và nhóm Ic (động học chậm). Do đó, tác dụng làm chậm kênh Natri nhanh có thể biểu hiện hoặc không biểu hiện trên ECG ghi ở thời điểm bệnh nhân có nhịp bình thường và tần số tim bình thường. Nhóm IA cũng có tác dụng ngăn chặn tái cực các kênh Kali, do đó làm kéo dài thời kỳ trơ của các mô có kênh Kali nhanh. Trên điện tâm đồ, tác dụng này được biểu hiện bằng khoảng QT kéo dài, ngay cả khi tần số tim bình thường.
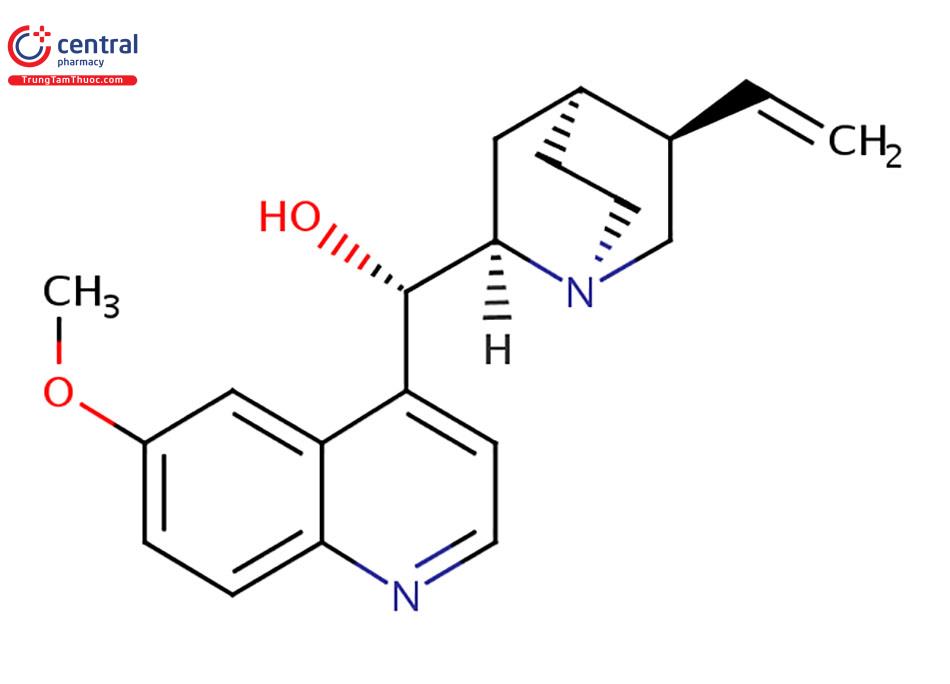
2.1.1 Quinidin
Cấu trúc hóa học của hợp chất Quinidin: là đồng phân của quinin, chiết từ vỏ cây Canh kina - họ Rubiaceae.
2.1.1.1 Dược động học của Quinidin
- Hấp thu tốt qua đưòng uống (> 90%), sinh khả dụng theo đường uống khoảng 80%; 30 phút sau uống xuất hiện tác dụng. Nồng độ tối đa trong huyết tương sau 1 -3 giờ. Gắn vào protein huyết tương khoảng 80%.
- Thuốc tập trung nhiều ở gan, thận, thượng thận, tim và cơ vân. Chuyển hoá ở gan thành 2 - hydroxy Quinidin. Thời gian bán thải từ 4 - 10 giờ và kéo dài ở những người suy tim, gan, thận.
- Thải trừ qua nước tiểu dưới dạng đã chuyển hoá (khoảng 95%). Kiềm hoá nưóc tiểu làm giảm thải trừ thuốc nên kéo dài tác dụng.
2.1.1.2 Tác dụng và cơ chế của Quinidin
Cơ chế: thuốc ức chế kênh Na+ làm giảm lượng Na+ đi vào trong tế bào ở pha 0 và ngăn cản K+ đi ra ở pha 3 của hiệu thế hoạt động ở tế bào cơ tim. Mặt khác, thuốc tích điện dương nên đẩy các ion cùng dấu không cho vượt qua màng. Như vậy Quinidin có tác dụng làm vững bền màng tế bào. Liều cao, ức chế nhập Ca++ vào cơ tim nên làm giảm co bóp của tim. Tác dụng của Quinidin có liên quan đến nồng độ K+ máu, khi K+ máu giảm sẽ ức chế tác dụng của Quinidin, K+ máu tăng, hiệp đồng tác dụng vối thuốc và có thể làm tăng độc tính của thuốc.
Tác dụng tại tim: tác dụng trực tiếp, mạnh trên tế bào cơ tim.
- Tăng thời gian tái cực, giảm tính kích thích, tăng thời gian trơ.
- Giảm tốc độ dẫn truyền.
- Làm giảm tính tự động do chủ yếu làm chậm kênh Na+.
- Liều cao làm giảm co bóp nên giảm cung lượng tim, giãn mạch ngoại biên và hạ huyết áp.
- Đối với loạn nhịp do “tái nhập”: thuốc làm tăng tính trơ, giảm dẫn truyền nên biến nghẽn một nhánh thành nghẽn hai nhánh và như vậy làm mất hiện tượng “tái nhập”.
Các tác dụng khác:
- Trên tiêu hoá: kích thích tiêu hoá, tăng nhu động ruột.
- Trên thần kinh thực vật: kháng muscarinic nên làm tăng nhịp xoang, tăng dẫn truyền nhĩ - thất do đó nhịp tim nhanh nhưng hạ huyết áp do kháng alpha - adrenergic gây giãn mạch.
- Diệt ký sinh trùng sốt rét.
- Hạ sốt, giảm đau.
- Co thắt cơ trơn tử cung.
- Gây tê tại chỗ nhẹ.
2.1.1.3 Chỉ định của Quinidin
- Tốt nhất trong rung nhĩ, cuồng động nhĩ.
- Nhịp nhĩ nhanh.
- Rối loạn nhịp khi xuất hiện 0 tạo nhịp tự phát.
2.1.1.4 Liều dùng của Quinidin
Uống: 200–400 mg cứ sau 4–6 giờ
2.1.1.5 Tác dụng không mong muốn của Quinidin
Trên tim: liều cao có thể gây:
- Trụy mạch.
- Huyết khối do máu cục ra khỏi thành nhĩ đi vào tuần hoàn.
- Xuất hiện rối loạn nhịp tim mới: phân ly nhĩ thất, nghẽn nhánh, ngoại tâm thu, nhịp xoang nhanh, ngừng tim, ngất xỉu.
Ngoài tim:
- Rối loạn tiêu hoá: buồn nôn, nôn, tiêu chảy.
- Liều cao gây ù tai, giảm thính giác, rối loạn thị giác, nhức đầu, lẫn, mê sảng, rôí loạn tâm thần.
- Dị ứng (ít gặp): sốt, giảm tiểu cầu, viêm gan.
Chống chỉ định
- Mẫn cảm với thuốc.
- Nhĩ thất phân ly hoàn toàn.
- Loạn nhịp thất mà trên điện tâm đồ có khoảng QT kéo dài rõ rệt, trường hợp xoắn đỉnh.
2.1.1.6 Thận trọng khi sử dụng Quinidin
Nên giảm tốc độ truyền hoặc liều lượng hoặc ngừng thuốc nếu khoảng QRS mở rộng (>50% nếu ban đầu <120 mili giây hoặc >25% nếu ban đầu >120 mili giây) hoặc nếu khoảng QTc kéo dài >550 mili giây. [3]
2.1.1.7 Biệt dược của Quinidin
Hiện nay, trên thị trường, các biệt dược chứa hoạt chất Quinidin bao gồm: Quinidine sulfate, Quinine sulphate, Quinidine Gluconate, Quinidine-Quinine,...
2.1.2 Procainamid

2.1.2.1 Dược động học của Procainamid
Hấp thu nhanh qua đường uống và tiêm. Thòi gian bán thải khoảng 3 -4 giờ. Chất chuyển hoá là N - acetyl Procainamid còn hoạt tính và đều thải qua thận. Những người suy tim sung huyết, suy thận thường có thời gian bán thải của chất chuyển hoá dài hơn so với Procainamid.
2.1.2.2 Tác dụng và cơ chế của Procainamid
Trên tim: tương tự như Quinidin.
Khác biệt ỏ chỗ: Procainamid ít kháng muscarinic nên ít gây tăng nhịp xoang và ít tăng dẫn truyền nhĩ - thất. Giảm sức co bóp cơ tim mạnh hơn Quinidin do làm liệt hạch. Giảm sức cản ngoại biên và giảm huyết áp ít hơn Quinidin do kháng alpha - adrenergic ít hơn.
2.1.2.3 Chỉ định của Procainamid
Tương tự Quinidin: chỉ định tốt trong ngoại tâm thu, rung thất (dùng sau sốc điện để củng cố và ngăn ngừa cơn tiếp theo).
2.1.2.4 Liều dùng của Procainamid
- Tiêm tĩnh mạch: Liều nạp 10–15 mg/kg với tốc độ 25–50 mg/phút, sau đó truyền tĩnh mạch liên tục 1–4 mg/phút
- Uống: 250–625 mg (hiếm khi, lên đến 1g) cứ sau 3 hoặc 4 giờ
- Dạng uống giải phóng có kiểm soát: Đối với bệnh nhân <55 kg, 500 mg; đối với bệnh nhân 55–91 kg, 750 mg; hoặc đối với bệnh nhân >91 kg, 1000 mg mỗi 6 giờ
2.1.2.5 Tác dụng không mong muốn của Procainamid
Trên tim: tương tự như Quinidin.
Ngoài tim:
- Rối loạn tiêu hoá: ít gặp hơn Quinidin.
- Dị ứng (hay gặp hơn): sốt, giảm bạch cầu hạt; hội chứng tương tự như lupus ban đỏ (mệt mỏi, đau cơ, đau khớp, sốt, viêm màng ngoài tim).
- Viêm gan.
- Rối loạn tâm thần, ảo giác.
2.1.2.6 Chống chỉ định của Procainamid
- Dị ứng với thuốc.
- Nhược cơ.
- Block nhĩ thất độ 2- 3, trên điện tâm đồ có QT kéo dài.
- Loạn nhịp tim có kèm phù phổi cấp và suy tim nặng.
- Thận trọng với những người có tiền sử với bệnh lupus.
- Theo dõi nồng độ huyết tương của Procainamid và chất chuyển hoá vì thuốc tích luỹ ở những người suy thận nên dễ làm tăng độc tính của thuốc.
2.1.2.7 Thận trọng khi sử dụng của Procainamid
Nếu sử dụng các chế phẩm giải phóng kéo dài thì không cần dùng thuốc thường xuyên.
Nên giảm tốc độ truyền hoặc liều lượng hoặc ngừng thuốc nếu khoảng QRS mở rộng ( >50% nếu ban đầu <120 mili giây hoặc >25% nếu ban đầu >120 mili giây) hoặc nếu khoảng QTc kéo dài >550 mili giây.
2.1.2.8 Biệt dược của Procainamid
Hiện nay, trên thị trường, các biệt dược chứa hoạt chất Procainamid bao gồm: Procainamide hydrochloride, Procainamide HCL,...
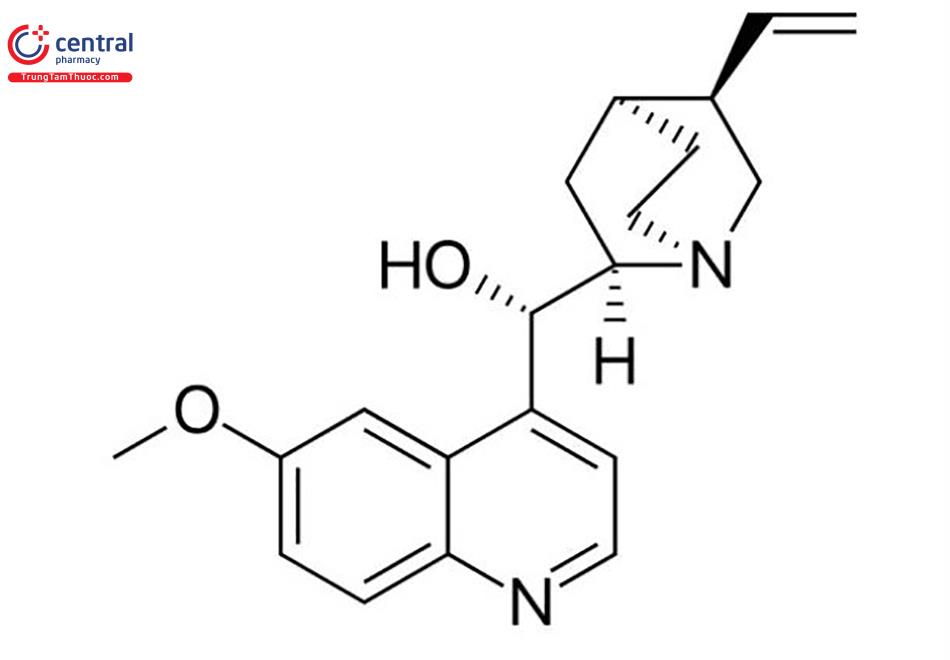
2.1.3 Disopyramid
2.1.3.1 Dược động học của Disopyramid
Dễ hấp thu qua đường uống, dễ dung nạp. Sinh khả dụng theo đường uống khoảng 50%; Gắn nhiều vào protein huyết tương. Thời gian bán thải khoảng 6 -8 giờ. Thải trừ qua thận.
2.1.3.2 Tác dụng của Disopyramid
Tương tự Quinidin.
Tác dụng kháng muscarinic rõ hơn Quinidin nên làm tăng dẫn truyền nhĩ thất, vì vậy có thể dùng chung với các thuốc làm chậm dẫn truyền nhĩ - thất như: verapamil, Digoxin. Thuốc ít gây hạ huyết áp do kháng alpha - adrenergic ít hơn.
2.1.3.3 Chỉ định của Disopyramid
Thay thế cho Quinidin và Procainamid trong rối loạn nhịp thất khi hai thuốc trên không hiệu quả hoặc không dung nạp thuốc.
2.1.3.4 Liều dùng của Disopyramid
- Đường tiêm: Ban đầu, tiêm 1,5 mg/kg trong hơn 5 phút, sau đó truyền 0,4 mg/kg/giờ
- Đường uống: Đối với dạng phóng thích tức thời: 100 hoặc 150 mg cứ sau 6 giờ. Đối với dạng phóng thích có kiểm soát qua đường uống: 200 hoặc 300 mg mỗi 12 giờ
2.1.3.5 Tác dụng không mong muốn của Disopyramid
- Trên tim: cũng tương tự như Quinidin. Disopyramid gây các tác dụng không mong muốn về huyết động rõ hơn và gây rối loạn chức năng tâm thất nhiều hơn các thuốc chống rối loạn nhịp tim khác.
- Ngoài tim: tác dụng giống atropin, như khô miệng, táo bón, bí tiểu tiện ở người phì đại tiền liệt tuyến, rối loạn thị giác, làm nặng thêm tăng nhãn áp có trước.
2.1.3.6 Thận trọng khi sử dụng Disopyramid
Trong quá trình sử dụng thuốc Disopyramid, cần chú ý những điểm sau:
- Thuốc nên được sử dụng thận trọng ở những bệnh nhân bị suy giảm chức năng tâm thất trái (LV).
- Nên giảm liều ở bệnh nhân suy thận.
- Tác dụng phụ có thể khiến bệnh nhân bỏ thuốc làm giảm tuân thủ.
- Nên giảm tốc độ truyền hoặc liều lượng hoặc ngừng thuốc nếu khoảng QRS mở rộng ( >50% nếu ban đầu <120 mili giây hoặc >25% nếu ban đầu >120 mili giây) hoặc nếu khoảng QTc kéo dài >550 mili giây.
2.1.3.7 Chống chỉ định của Disopyramid
Không sử dụng Disopyramid cho những bệnh nhân bị suy gan, thận, nhược cơ hoặc rối loạn tiểu tiện.
2.1.3.8 Biệt dược của Disopyramid
Hiện nay, trên thị trường, các biệt dược chứa hoạt chất Disopyramid bao gồm: Disopyramide photphate, Disopyramide 100mg,...
2.2 Các thuốc nhóm IB
Do thuốc nhóm IB có động học nhanh nên nó sẽ chỉ biểu hiện tác động điện sinh lý học của nó ở tần số tim nhanh. Vì vậy, ghi điện tâm đồ khi nhịp bình thường và tần số tim trong giới hạn bình thường sẽ không thấy được dấu hiệu làm chậm dẫn truyền của các kênh Natri nhanh của thuốc. Thuốc nhóm IB ít có tác dụng chống loạn nhịp trên mô nhĩ. Thuốc nhóm Ib không chặn trực tiếp kênh Kali.
Công dụng: Ức chế loạn nhịp thất (VPB, VT, VF)
2.2.1 Lidocain
2.2.1.1 Dược động học của Lidocain
Đường uống hấp thu tốt, nhưng phần lớn bị chuyển hoá qua gan lần đầu, vì vậy thường phải tiêm. Gắn vào protein huyết tương khoảng 70%. Thời gian bán thải khoảng 0,5-4 giờ. Trong suy tim sung huyết, thể tích phân bố của thuốc và độ thanh lọc của thận giảm. Trong bệnh gan, thể tích phân bố tăng, nhưng độ thanh lọc giảm.
2.2.1.2 Tác dụng và cơ chế của Lidocain
- Lidocain có tác dụng gây tê, thường dùng làm thuốc tê. Từ năm 1950 được áp dụng để điều trị và dự phòng rối loạn nhịp tim do thuốc có tác dụng: “ổn định màng”, ức chế kênh Na+ ở điện thế hoạt động của tế bào cơ tim.
- Thuốc tác dụng trên những mô bị thiếu máu rất rõ, ít tác dụng trên những mô bình thường, ít tác dụng trên rối loạn nhịp nhĩ.
- Làm giảm tính tự động, kéo dài thời gian khử cực tự phát ở kỳ tâm trương, rút ngắn thời gian trơ và thời gian tái cực của các tế bào cơ tim, cho nên tạo điều kiện cho cơ tim hồi phục.
- Không tác dụng đến hệ nội tại của tim.
- Ít làm thay đổi huyết động và điện tâm đồ; gây giãn mạch, hạ huyết áp, nhất là khi tiêm tĩnh mạch nhanh.
2.2.1.3 Chỉ định của Lidocain
Thuốc được dùng trong các trường hợp:
- Rối loạn nhịp tim do nhiễm độc các glycosid trợ tim loại digitalis là chỉ định tốt nhất.
- Rối loạn nhịp tâm thất (do gây mê, huyết khối cơ tim), ngoại tâm thu thất.
- Gây tê tại chỗ.
2.2.1.4 Liều dùng của Lidocain
Đường tiêm: 100 mg trong 2 phút, sau đó truyền liên tục 4 mg/phút (2 mg/phút ở bệnh nhân > 65 tuổi) và 5 phút sau liều đầu tiên, tiêm liều thứ 2 là 50 mg.
2.2.1.5 Tác dụng không mong muốn của Lidocain
- Rối loạn thần kinh trung ương: bồn chồn, run, lú lẫn, co giật, ù tai.
- Rối loạn thị giác.
- Dị ứng: ban đỏ, có thế gây sốc.
- Suy tim mạch, có thể tụt huyết áp do ức chế co bóp cơ tim ở bệnh nhân suy tim.
2.2.1.6 Thận trọng khi sử dụng Lidocain
Để giảm nguy cơ độc tính, bác sĩ lâm sàng nên giảm liều lượng hoặc tốc độ truyền xuống 2 mg/phút sau 24 giờ.
Thuốc có quá trình chuyển hóa qua gan lần đầu diễn ra mạnh mẽ, nên cần thận trọng khi sử dụng cùng với các thuốc làm thay đổi men gan.
2.2.1.7 Chống chỉ định của Lidocain
- Dị ứng thuốc tê loại có cấu trúc amid.
- Rối loạn chức năng gan.
- Suy tim độ 2, 3.
- Người cao tuổi (trên 70 tuổi).
- Động kinh do Lidocain.
2.2.1.8 Biệt dược của Lidocain
Hiện nay, trên thị trường, các biệt dược chứa hoạt chất Lidocain dùng trong điều trị loạn nhịp tim bao gồm: Lidocain Kabi 2%, Lidocain 2%,...
2.2.2 Phenytoin
Trước kia Phenytoin được sử dụng là thuốc điều trị động kinh, tới năm 1950 bắt đầu dùng trong điều trị rối loạn nhịp tim.
2.2.2.1 Tác dụng và cơ chế của Phenytoin
Tương tự Lidocain.
2.2.2.2 Chỉ định của Phenytoin
Tốt nhất cho rối loạn nhịp tim do glycosid trợ tim loại digitalis. Các rối loạn nhịp tim khác, như rối loạn nhịp thất, ngoại tâm thu thất... sẽ có hiệu quả kém hơn.
2.2.2.3 Biệt dược của Phenytoin
Hiện nay, trên thị trường, các biệt dược chứa hoạt chất Phenytoin dùng trong điều trị loạn nhịp tim bao gồm: Phenytoin 100mg, Phentinil 100mg,...
2.2.3 Tocainid (Tonocard) và Mexiletin (Mexitin)
Tác dụng và độc tính tương tự Lidocain. Tocainid gây giảm bạch cầu hạt và xơ phổi nên ít dùng.
2.3 Các thuốc nhóm IC
Nhóm IC có dược động học chậm. Do vậy, chúng biểu hiện tác dụng điện sinh lý học ở tất cả các tần số tim. Điện tâm đồ ghi ở thời điểm nhịp tim bệnh nhân bình thường và tần số tim bình thường sẽ có các dấu hiệu của tác dụng làm chậm dẫn truyền qua các kênh Natri nhanh. Các thuốc nhóm Ic có nhiều tác dụng chống loạn nhịp hơn là nhóm IA và nhóm IB. Các thuốc nhóm IC không chặn trực tiếp các kênh Kali.
Các thuốc nhóm IC có thể làm chậm tần số rối loạn nhịp nhĩ xuống tới mức cho phép để chấp nhận được dẫn truyền nhĩ thất 1:1 ở những trường hợp rối loạn nhịp nhĩ có đáp ứng thất rất nhanh.
Các thuốc nhóm IC được sử dụng để điều trị hầu hết các dạng rối loạn nhịp tim.
Các thuốc nhóm IC bao gồm: Flecainid, Propafenon, Moricizin.
2.3.1 Tác dụng và cơ chế
- Đây là các thuốc mới, ức chế kênh Na+ mạnh nên ức chế pha 0 ở hiệu điện thế hoạt động của tế bào tim mạnh và làm giảm dẫn truyền mạnh nhất trong nhóm I, ít ảnh hưởng tới sự tái cực của tế bào. Thuốc không kháng muscarinic.
- Các thuốc trong nhóm IC có hiệu quả vối rối loạn nhịp nhĩ và thất, song chỉ dùng trong rối loạn nhịp thất nặng, vì trên những bệnh nhân rối loạn nhịp thất nhanh đã sẵn có từ trước dễ có khuynh hướng trở thành cuồng động thất không đoán trước được nên có thể gây đột tử.
2.3.2 Tác dụng không mong muốn
- Rối loạn thần kinh trung ương: chóng mặt, nhức đầu, mệt mỏi, hồi hộp.
- Rối loạn tiêu hoá: buồn nôn, nôn, miệng có vị kim loại, táo bón (propafenon).
- Sự tăng K+ máu làm tăng độc tính của thuốc đối với tim.
2.3.3 Chỉ định
Thuốc nhóm IC là lựa chọn cuối cùng trong trường hợp rối loạn nhịp tim khó điều trị.
Dùng thuốc nhóm này phải thận trọng, theo dõi điện tâm đồ vì thuốc có thể làm rối loạn nhịp tim nặng thêm do tạo các rối loạn nhịp mới, nhất là trên những người bị suy tim sung huyết, bệnh mạch vành với tâm thất trái suy, bất thường về dẫn truyền.
3 Thuốc điều trị rối loạn nhịp tim nhóm II
Thuốc nhóm II là các thuốc chẹn beta, tác động chủ yếu đến các mô có kênh ion chậm (nút xoang, nút nhĩ thất) để làm giảm hoạt động giao cảm, làm chậm tốc độ dẫn truyền và kéo dài thời kỳ trơ.
Thuốc chẹn beta ảnh hưởng chủ yếu đến các mô kênh chậm (nút xoang nhĩ và nút nhĩ thất), nơi chúng làm giảm tốc độ tự động, vận tốc dẫn truyền chậm và kéo dài độ khúc xạ. Nhờ cơ chế tác động này, khoảng PR sẽ dài ra, và nếu có rối loạn nhịp nhĩ rất nhanh thì nút nhĩ thất sẽ giảm tần số xung động truyền xuống thất.
Thuốc điều trị loạn nhịp tim nhóm II được sử dụng chủ yếu để điều trị nhịp nhanh trên thất, bao gồm nhịp nhanh xoang và làm chậm nhịp đáp ứng của tâm thất đối với rung nhĩ hoặc cuồng động nhĩ. Nhóm thuốc này cũng được sử dụng để điều trị nhịp nhanh thất, tăng ngưỡng khởi phát của rung thất và giảm sự kích thích thụ thể giao cảm beta nhờ đó giảm nguy cơ xuất hiện rối loạn nhịp thất.[4]
Thuốc điều trị loạn nhịp tim nhóm II bao gồm các thuốc chẹn P- adrenergic gồm: Propranolol, esmolol, Metoprolol, oxprenolol...
3.1 Dược động học
- Các thuốc đều được hấp thu qua đường uống gần hoàn toàn, trừ nadolol, Atenolol, tertatolol. Nồng độ tối đa trong huyết tương nói chung đạt sau 1 -2 giờ. Liên kết vói protein huyết tương thay đổi tùy từng thuốc. Các thuốc đều qua được rau thai và sữa mẹ.
- Các thuốc tan trong lipid: propranolol, penbutolol, metoprolol, alprenolol, oxprenolol chuyển hoá qua gan lần đầu nhiều hơn nên sinh khả dụng thấp. Thuốc qua được hàng rào máu- não, có thể gây các tác dụng không mong muốn trên thần kinh trung ương. Thời gian bán thải ngắn. Thải trừ nhiều qua mật, độ thanh thải của thuốc giảm khi có suy gan.
- Các thuốc tan trong nước: atenolol, sotalol, nadolol chuyển hoá ở gan kém hơn, sinh khả dụng cao hơn, có thời gian bán thải dài hơn. Thải trừ gần hoàn toàn qua thận, dễ có ứ đọng khi bị suy thận.
- Pindolol, Timolol được thải trừ qua mật và thận.
3.2 Tác dụng và cơ chế chống loạn nhịp
- Các thuốc trong nhóm có tác dụng chống rốỉ loạn nhịp tim là do ức chế beta- adrenergic và “ổn định màng tế bào”.
- Do ức chế beta- adrenergic nên làm giảm tính tự động, giảm tính chịu kích thích của các nút dẫn nhịp dẫn đến cắt được các xung động phụ; giảm tốc độ dẫn truyền, cắt được hiện tượng tái nhập và giảm lực co bóp cơ tim.
- Các thuốc còn tác dụng trực tiếp ức chế co bóp cơ tim do ngăn cản lưới nội bào tích luỹ Ca++ cần cho co cơ và đối kháng tác dụng ATPase của sợi cơ.
- Một số thuốc: propranolol, alprenolol, oxprenolol còn làm “ổn định màng tế bào” giống Quinidin nên làm giảm tính tự động, giảm dẫn truyền, tăng thời gian trơ của tế bào cơ tim.
- Một số thuốc khác: Acebutolol, practolol ức chế chọn lọc beta1- adrenergic của tim, không có tác dụng trên beta2- adrenergic nên không gây co thắt khí quản, không gây co mạch.
3.3 Chỉ định
Loạn nhịp tim do cường giao cảm.
- Chỉ định tốt nhất trong nhịp xoang nhanh.
- Nhiễm độc cơ tim do cường giáp.
- Rung nhĩ, cuồng động nhĩ nếu thuốc khác không điều trị được.
- Rối loạn nhịp tim sau nhồi máu cơ tim, thưòng dùng propranolol, metoprolol, Timolol.
- Loạn nhịp trên thất: Esmolol.
3.4 Chống chỉ định
- Suy tim: do thuốc làm giảm co bóp cơ tim, giảm nhịp tim, giảm cung lượng tim. Tuy nhiên, hiện nay một số thuốc chẹn beta- adrenergic đã được sử dụng với liều thấp điều trị suy tim mạn đã cải thiện được tình trạng suy tim.
- Nhịp chậm dưới 60 lần/phút. Huyết áp tối đa dưới 90 mmHg. Blôc nhĩ thất độ 2, 3.
- Hen phế quản.
- Ngoài ra: chống chỉ định trong loét dạ dày, tá tràng; nhiễm acid chuyển hoá; hạ Glucose máu, hội chứng Raynaud; người mang thai, thời kỳ cho con bú.
3.5 Tương tác thuốc
- Phối hợp thuốc nhóm IA, III, IV tăng tác dụng làm giảm sức co bóp cơ tim và giảm tính dẫn truyền.
- Phối hợp vối các thuốc gây mê như ête, fluothan dễ gây co thắt phế quản.
- Phối hợp với các antacid làm giảm hấp thu thuốc qua đường tiêu hóa.
- Phối hợp với cimetidin làm tăng nồng độ của thuốc trong huyết tương.
4 Các thuốc điều trị loạn nhịp tim nhóm III
Thuốc chống loạn nhịp tim nhóm III chủ yếu là thuốc chẹn kênh kali có tác dụng ổn định màng. Chúng có khả năng kéo dài thời gian điện thế hoạt động và kéo dài thời kỳ trơ của các kênh ion chậm và nhanh. Vì vậy, nó làm giảm khả năng phát xung động ở tần số cao nhưng không có ảnh hưởng nhiều đến các mô dẫn truyền xung động. Do thời gian điện thế hoạt động bị kéo dài, tính tự động của mô cơ tim sẽ giảm. Dấu hiệu chủ yếu trên ECG là kéo dài khoảng QT.
Nhóm thuốc chống loạn nhịp nhóm III thường được sử dụng để điều trị loạn nhịp nhanh trên thất và loạn nhịp nhanh thất. Lưu ý, nhóm thuốc này có nguy cơ gây tiền loạn nhịp thất, đặc biệt là nhịp nhanh thất xoắn đỉnh và không được sử dụng ở những bệnh nhân bị nhịp nhanh thất xoắn đỉnh.
Các thuốc chống loạn nhịp nhóm III bao gồm Amiodaron, Sotalol, Bretylium, Ibutilid.
4.1 Amiodaron
Đây là dẫn xuất iod của benzofuranic, dùng làm thuốc chống cơn đau thắt ngực từ năm 1968, nay được sử dụng trong điều trị rối loạn nhịp tim.
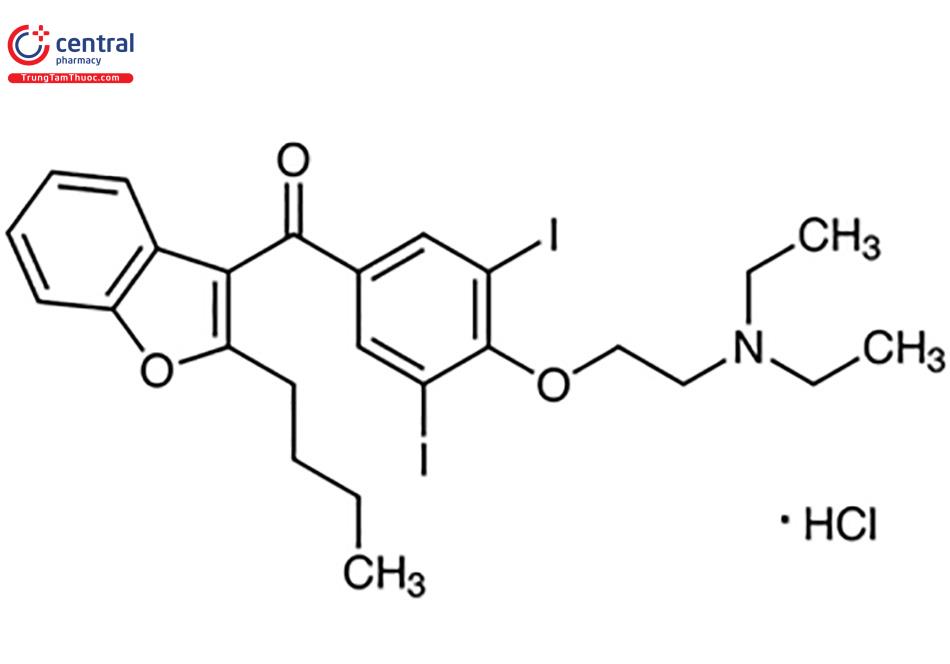
4.1.1 Dược động học của Amiodaron
- Thuốc được hấp thu chậm qua đường tiêu hóa. Đạt nồng độ đỉnh trong huyết tương sau 4 - 7 giờ. Sinh khả dụng qua đường uống khoảng 35 - 65%. Liên kết nhiều với protein huyết tương (> 90%). Xuất hiện tác dụng chậm sau 2 -3 ngày. Sau khi ngừng thuốc, tác dụng còn kéo dài tới một tháng.
- Tiêm tĩnh mạch, thuốc xuất hiện tác dụng nhanh hơn (khoảng 30 phút sau tiêm) và kéo dài 1 - 3 giờ.
- Là thuốc ưa lipid nên tập trung nhiều trong các mô, nhất là mỡ, gan, phổi, tim, da, mắt... và tác dụng kéo dài.
- Chuyển hóa chủ yếu ở gan, một trong các chất chuyển hóa là N - desethyl- amiodaron còn hoạt tính chống loạn nhịp tim.
- Thuốc thải trừ chậm, chủ yếu qua thận và một phần qua phân, thời gian bán thải khoảng 13-52 ngày (nếu uống kéo dài).
4.1.2 Tác dụng của Amiodaron
Thuốc có hiệu quả ức chế kênh K+ rất tốt, kéo dài điện thế hoạt động và thời gian trơ của các tế bào tim nhất là các sợi Purkinje và sợi cơ tim (ức chế các sợi cơ tâm nhĩ tốt hơn tâm thất).
Làm chậm dẫn truyền trong nhĩ và nút nhĩ thất do ức chế kênh K+ ở nút nhĩ - thất và ức chế beta - adrenergic.
Làm chậm nhịp tim và giãn mạch vành, tăng cung lượng mạch vành. Giảm vừa nhu cầu oxy cơ tim, giảm nhẹ sức cản ngoại vi, huyết áp và công năng tim.
Trên thần kinh thực vật:
- Không ảnh hưỏng đến phản xạ dây X hoặc hệ muscarinic của tim.
- Đối kháng không tranh chấp trên alpha và beta - adrenergic.
- Làm giảm hoạt động tuyến giáp vì thuốc giải phóng nguyên tử iođ trong cơ thể.
4.1.3 Chỉ định của Amiodaron
Là thuốc chống loạn nhịp tim mạnh rất có hiệu quả để:
- Điều trị rối loạn nhịp nhĩ nhanh, rung nhĩ, cuồng động nhĩ.
- Ngoại tâm thu thất, rối loạn nhịp thất trong nhồi máu cơ tim.
- Suy mạch vành, cơn đau thắt ngực.
4.1.4 Tác dụng không mong muốn của Amiodaron
Trên tim: gây nhịp tim chậm hoặc ức chế tim, nhất là ở người bị rối loạn nút xoang, nghẽn nhĩ thất có thể dẫn đến suy tim đặc biệt ở những trường hợp nhạy cảm vối thuốc.
Ngoài tim:
- Thuốc lắng đọng và lưu lâu trên nhiều mô, cơ quan, như gan, phổi, mắt, giáp trạng, mõ, da... nên gây nhiều độc hại.
- Lắng đọng trên giác mạc những sắc tố mỡ (1-4 tháng sau dùng), ảnh hưởng tối thị lực, nhất là về đêm (cần giảm liều, dùng ngắt quãng, khám mắt trong quá trình điều trị bằng amiodaron).
- Lắng đọng thuốc trên da: gây viêm da do ánh sáng, da màu xám xanh. + Hoại tử tế bào gan, viêm phổi.
- Rối loạn chức năng tuyến giáp: cưòng hoặc suy giáp.
- Đị ứng, run, nhức đầu, mất điều hoà.
- Táo bón.
4.1.5 Chống chỉ đinh của Amiodaron
- Nhịp tim chậm dưới 50 lần/phút, blôc nhĩ - thất.
- Không kết hợp với Quinidin, các thuốc chẹn beta - adrenergic, các glycosid trợ tim loại digitalis, thuốc lợi niệu giảm K+ máu để tránh làm nặng thêm sự ức chế tính tự động và dẫn truyền của tim.
- Không kết hợp với thuốc kháng vitamin K vì làm tăng tác dụng chống đông, đe dọa chảy máu.
- Không dùng cho người mẫn cảm với Iod, xơ phổi, huyết áp hạ, rối loạn tuyến giáp, người mang thai và thời kỳ con bú.
4.2 Sotalol, Bretylium, Ibutilid
4.2.1 Tác dụng
- Các thuốc thuộc nhóm này đều có tác dụng làm tăng thời gian trơ và kéo dài hiệu thế hoạt động của các tế bào tim tương tự amiodaron, tuy mức độ tác dụng và một vài tác dụng dược lý có khác nhau.
- Sotalol: kháng beta- adrenergic không chọn lọc.
- Bretylium: lúc đầu giải phóng nor - adrenalin (NA), sau làm cạn kiệt NA gây liệt giao cảm. Thuốc kéo dài thời gian trơ có hiệu lực ở tâm thất mà không có tác dụng trên tâm nhĩ. Ngoài ra còn ức chế kênh K+ ở các mô thiếu máu.
- Ibutilid: ức chế kênh K+ mới được hình thành chủ yếu ỏ tâm nhĩ.
4.2.2 Chỉ định
- Sotalol: điều trị rối loạn nhịp nhanh tâm thất và rối loạn nhịp nhanh trên thất.
- Bretylium: điều trị rối loạn nhịp sau nhồi máu cơ tim khó chữa (rung thất tái phát), do có thể gây rối loạn nhịp tim mới và hạ huyết áp rõ rệt, vì thế ít dùng.
- Ibutilid: điểu trị cuồng động nhĩ, rung nhĩ.
4.2.3 Tác dụng không mong muốn
- Các thuốc thuộc nhóm cũng có tác dụng không mong muốn trên tim tương tự như amiodaron.
- Bretylium: lúc đầu giải phóng nor - adrenalin nên làm tăng co bóp cơ tim, sau giảm tiết nor- adrenalin làm hạ huyết áp.
4.2.4 Chống chỉ định
- Nhịp tim chậm, block nhĩ - thất.
- Bretylium: không dùng cho rối loạn nhịp tim do nhiễm độc glycosid trợ tim loại digitalis, giảm co bóp cơ tim, hạ huyết áp (nhất là khi đứng).
5 Các thuốc điều trị loạn nhịp tim nhóm IV
Thuốc nhóm chống loạn nhịp IV là các thuốc chẹn kênh Canxi loại nondihydropyridine (Non-DHP). Các thuốc nhóm này có khả năng ức chế các pha điện thế hoạt động phụ thuộc canxi ở các kênh canxi chậm và do đó làm giảm tính tự động, giảm tốc độ dẫn truyền và kéo dài thời kỳ trơ. Kết quả là tần số tim chậm lại, khoảng PR kéo dài và làm giảm dẫn truyền qua nút nhĩ thất để giảm đáp ứng thất ở những bệnh nhân rối loạn nhịp nhĩ nhanh.
Những loại thuốc này được sử dụng chủ yếu để điều trị nhịp tim nhanh trên thất. Thuốc cũng có thể được sử dụng để làm chậm tốc độ đáp ứng của tâm thất đối với rung nhĩ hoặc cuồng động nhĩ. Verapamil có thể có tác dụng cắt cơn nhịp nhanh thất do vòng vào lại trong các phân nhánh của bó His (đây là một dạng nhịp nhanh thất khởi phát ở vùng vách bên trái hay còn gọi là nhịp nhanh thất Belhassen).
Là các thuốc chống loạn nhịp tim nhóm IV bao gồm verapamil, diltiazem.
4.2.5 Tác dụng
- Làm chậm sóng xung động của nút dẫn nhịp (nút xoang) do làm giảm tính tự động của nút (diltiazem tác dụng tốt hơn verapamil).
- Làm giảm dẫn truyền nhĩ - thất và tăng tính trơ ở nút nhĩ - thất (diltiazem tác dụng kém hơn verapamil).
- Làm giảm sức co bóp của cơ tim và chậm nhịp tim do hai nút dẫn truyền này kênh Ca++ chiếm ưu thế.
- Ít ảnh hưởng đến thần kinh thực vật.
4.2.6 Chỉ định
- Điều trị rối loạn nhịp tâm nhĩ.
- Phòng rối loạn nhịp nhanh nhĩ kịch phát. Tác dụng không mong muốn
- Hạ huyết áp.
- Ngừng nhịp xoang ở những bệnh nhân bị bệnh nút xoang.
- Mệt mỏi, suy nhược thần kinh, phù ngoại biên.
- Táo bón.
4.2.7 Chống chỉ định
- Suy tim, giai đoạn cấp của nhồi máu cơ tim, blôc nhĩ - thất.
- Không phối hợp với thuốc IMAO.
4.2.8 Lưu ý khi sử dụng
- Diltiazem dạng tiêm được sử dụng phổ biến nhất để làm chậm tốc độ đáp ứng của tâm thất đối với AF hoặc cuồng nhĩ.
- Verapamil dạng tiêm được sử dụng để chấm dứt nhịp tim nhanh phức hợp hẹp liên quan đến nút AV (tỷ lệ thành công, gần như 100% với 5–10 mg IV trong 10 phút).
6 Các thuốc điều trị loạn nhịp tim khác
6.1 Atropin
Atropin có khả năng ức chế dây X ở nút xoang làm tăng dẫn truyền nhĩ - thất và tăng nhịp tim. Được chỉ định trong chậm nhịp xoang do cường dây X.
Liều dùng: 0,4 - 1 mg/ngày. Dùng đường tiêm tĩnh mạch. Tiêm tối đa 2mg/ngày.
6.2 Adenosin
6.2.1 Tác dụng của Adenosin
- Liều cao làm tăng dẫn truyền nhĩ - thất, giảm được hiện tượng “tái nhập” nhĩ - thất. Hồi phục được nhịp xoang ở người bị rối loạn nhịp nhanh trên thất kịch phát.
- Thời gian bán thải rất ngắn, tiêm tĩnh mạch nhanh mới kịp tác dụng và tác dụng không mong muốn ít xảy ra, nên được coi là thuốc điều trị hiệu quả rối loạn nhịp nút nhĩ - thất, rối loạn nhịp trên thất cấp.
6.2.2 Liều dùng của Adenosin
6 mg tiêm tĩnh mạch nhanh, lặp lại 2 lần với liều 12 mg nếu cần.
6.2.3 Tác dụng không mong muốn của Adenosin
Giảm huyết áp, đỏ bừng mặt, hồi hộp, toát mồ hôi, tức ngực, khó thỏ, nhức đầu, buồn nôn, miệng có vị kim loại.
6.2.4 Chống chỉ định của Adenosin
- Block nhĩ - thất độ 2, 3.
- Hen suyễn.
6.2.5 Thận trọng khi sử dụng Adenosin
Trong quá trình sử dụng Adenosin cần lưu ý những điều sau:
- Thuốc làm chậm hoặc chặn dẫn truyền nút AV.
- Thời gian tác dụng cực ngắn.
- Tương tác Dipyridamole làm tăng tác dụng.
6.3 Các glycosid trợ tim loại digitalis
6.3.1 Tác dụng
Cường phó giao cảm ở tim rõ rệt; ức chế Ca++ ở nút nhĩ - thất và hoạt hoá dòng K+ thông qua acetylcholin ở tâm nhĩ, gây hiện tượng ưu phân cực, rút ngắn điện thế hoạt động tâm nhĩ, tăng tính trơ nút nhĩ - thất dẫn đến làm chậm nhịp tim và có tác dụng “ổn định màng tế bào” nên một số tác giả xếp các glycosid trợ tim loại digitalis là thuốc chống rối loạn nhịp tim thuộc nhóm V.
6.3.2 Chỉ định
- Điều trị rối loạn nhịp tim do hiện tượng “tái nhập” ở nút nhĩ - thất.
- Tâm thất suy khi bị rung nhĩ, cuồng động nhĩ. [5]
Mặc dù cách phân loại theo Vaughan-Williams được sử dụng khá phổ biến, nhưng nó cũng có một số hạn chế nghiêm trọng. Thời kỳ đầu có rất ít thuốc chống loạn nhịp và sự hiểu biết của chúng ta về cơ chế của chúng còn rất sơ khai. Tuy nhiên, hiện nay, với nhiều loại thuốc chống loạn nhịp hơn và với sự hiểu biết nhiều hơn nhưng vẫn chưa đầy đủ về cơ chế thuốc, hệ thống phân loại này bị rối loạn đặc biệt đối với thuốc loại I và III. Nhiều loại thuốc trong số này có cơ chế hoạt động giống với các loại thuốc được tìm thấy trong nhiều nhóm. Ví dụ, Amiodarone, thuốc chống loạn nhịp nhóm III, cũng có tác dụng ngăn chặn kênh natri và canxi. Nhiều hợp chất loại I cũng ảnh hưởng đến các kênh kali. [6]
Tài liệu tham khảo
- ^ Tác giả Cal State J Med (đăng ngày 19 tháng 12 năm 1921), THE USE OF QUINIDIN IN CARDIAC ARRHYTHMIAS, PubMed Central. Truy cập ngày 27 tháng 11 năm 2023.
- ^ Tác giả Drugs.com (đăng ngày 14 tháng 11 năm 2023), Procainamide Prescribing Information, Drugs.com. Ngày truy cập: Ngày 24 tháng 05 năm 2023
- ^ Tác giả Cerner Multum (đăng ngày 12 tháng 4 năm 2023), Disopyramide, Drug.com. Ngày truy cập: Ngày 24 tháng 05 năm 2023
- ^ Tác giả Drugs.com (đăng ngày 19 tháng 11 năm 2023), Lidocaine Prescribing Information, Drug.com. Ngày truy cập: Ngày 24 tháng 05 năm 2023
- ^ Tác giả: Mai Tất Tố, Giáo trình Dược lý học, tập 2, Nhà xuất bản Y học, 2012, trang 23 - 41.
- ^ Tác giả Cerner Multum (đăng ngày 9 tháng 8 năm 2023), Adenosine, Drug.com. Ngày truy cập: Ngày 24 tháng 05 năm 2023

