Siêu âm POCUS huyết khối tĩnh mạch sâu chi dưới: Hướng dẫn từng bước

Jessica Ahn, Vi Dinh et al
Ths.Bs Phạm Hoàng Thiên
Tải bản PDF TẠI ĐÂY
Huyết khối tĩnh mạch sâu (DVT) chi dưới không được phát hiện hoặc không được điều trị là mối lo ngại lớn vì cục máu đông có thể bong ra và dẫn đến thuyên tắc phổi và gây mất ổn định huyết động.
Siêu âm POCUS là phương pháp nhanh chóng và không xâm lấn để đánh giá DVT với độ nhạy và độ đặc hiệu rất cao, giúp bạn có thể xác định liệu có cần điều trị chống đông máu hay không (Burnside 2008).
Trong bài viết này, chúng tôi sẽ chỉ cho bạn cách sử dụng Siêu âm POCUS để:
- Cách thực hiện siêu âm đánh giá huyết khối tĩnh mạch sâu chi dưới theo từng bước.
- Cách nhận diện DVT bằng kỹ thuật nén tĩnh mạch, quan sát huyết khối trực tiếp và sử dụng Doppler màu.
- Nhận diện các trường hợp dương tính giả.
Sau khi tìm hiểu những nguyên tắc này, bạn sẽ có thể sử dụng Siêu âm đè ép có trọng điểm để đánh giá DVT ở chi dưới một cách dễ dàng!
.jpg)
1 Chỉ định và chống chỉ định
1.1 Chỉ định
- Triệu chứng một bên chi dưới: đau chân, phù nề, đỏ da.
- Dấu Homans dương tính (đau ở bắp chân khi bị đè ép trong khi thăm khám).
- Bất cứ trường hợp nào nghi ngờ có DVT (hoặc thuyên tắc phổi).
1.2 Chống chỉ định
Về lý thuyết thì có nguy cơ sẽ làm bong cục huyết khối dẫn đến thuyên tắc phổi khi nhấn đầu dò siêu âm tìm DVT. Đây là một biến chứng rất hiếm gặp, tuy vậy, bạn vẫn cần phải cảnh giác (Lockhart, Sheldon & Robbin).
2 Chuẩn bị
2.1 Chuẩn bị bệnh nhân
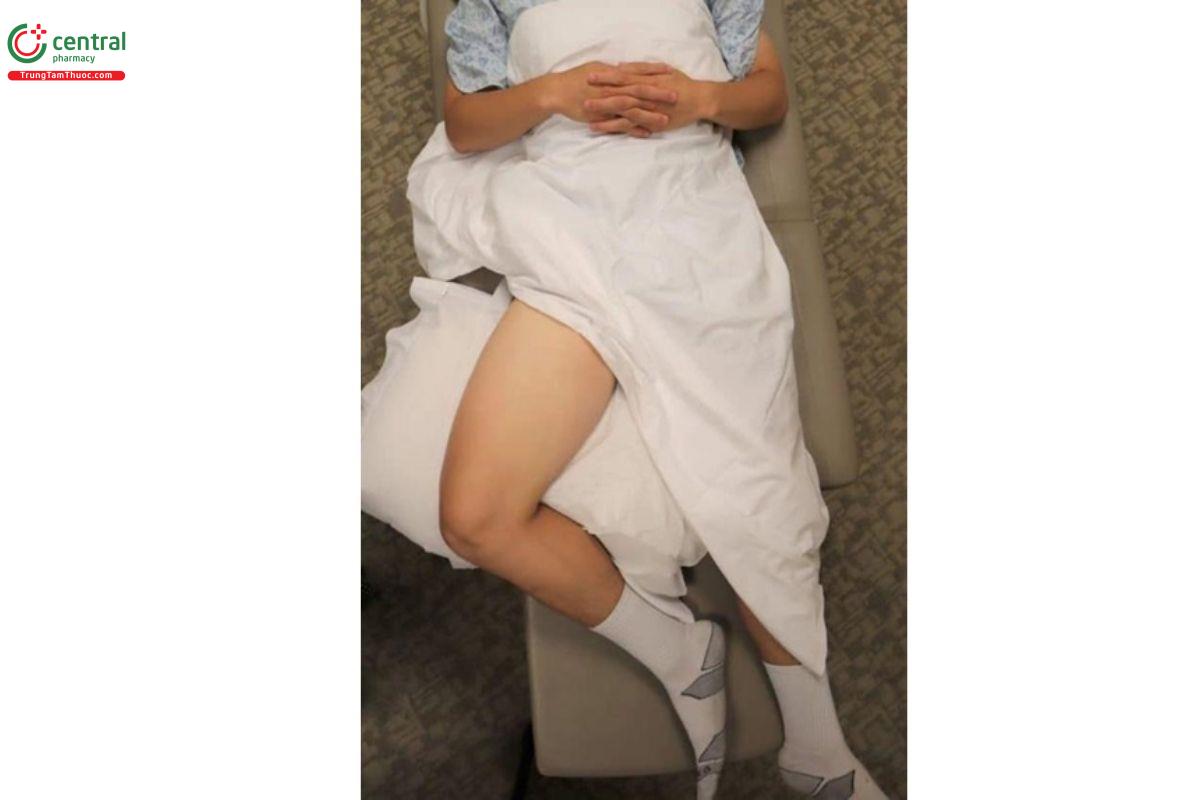
- Yêu cầu bệnh nhân nằm ngửa. Có thể nâng đầu giường lên 30 độ để giúp máu lưu thông trong các tĩnh mạch chi dưới, giúp quan sát rõ tĩnh mạch hơn.
- Xoay chân bệnh nhân ra ngoài, gập gối thành tư thế chân ếch. Đây là tư thế phổ biến nhất vì nó làm giãn tĩnh mạch và đưa tĩnh mạch đến gần trường nhìn hơn để quan sát trên siêu âm. Ngoài ra, tư thế chân ếch còn giúp khảo sát tĩnh mạch đùi chung đến tĩnh mạch khoeo mà không cần phải thay đổi tư thế bệnh nhân (Readm Holdgate & Watkins).
- Đặt 1 chiếc gối bên dưới đầu gối của bệnh nhân để tăng sự thoải mái.
2.2 Chuẩn bị máy siêu âm
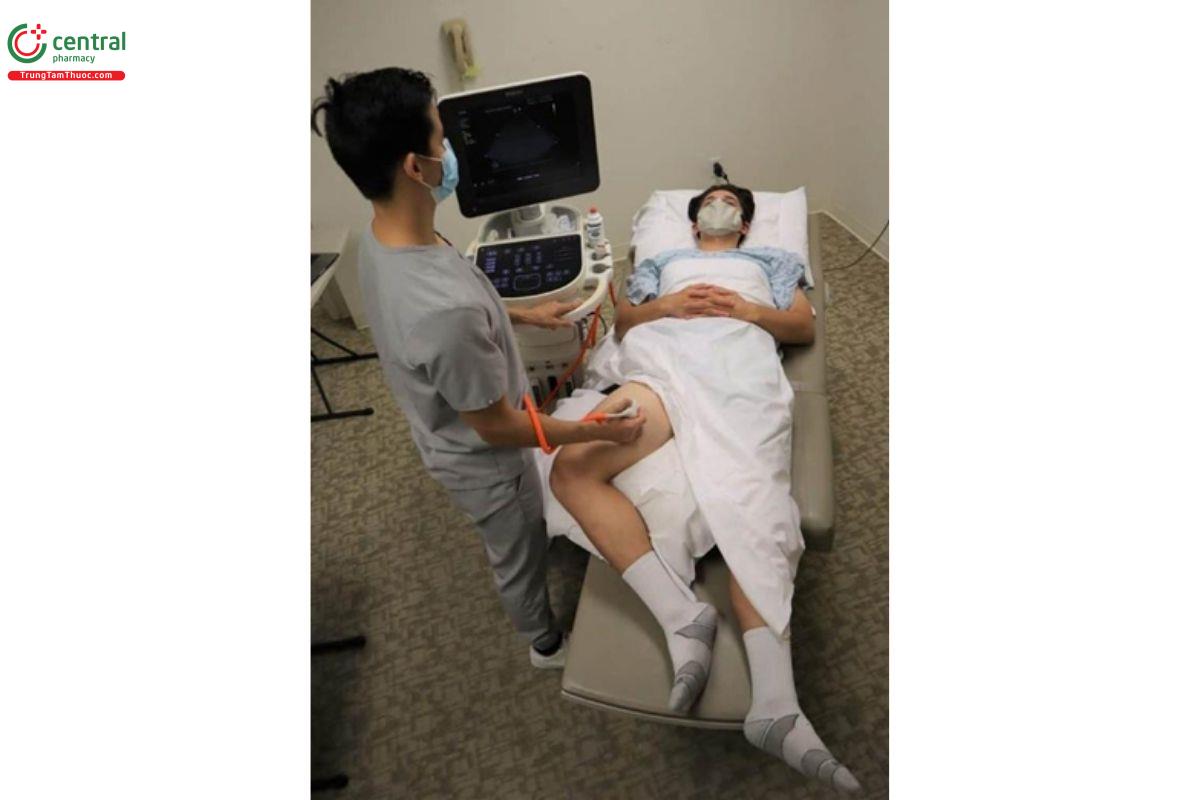
- Đầu dò: Linear.
- Preset: Venous (tĩnh mạch).
- Vị trí đặt máy siêu âm: ở phía bên phải bệnh nhân, để bạn có thể cầm đầu dò bằng tay phải và điều khiển máy siêu âm bằng tay trái.
3 Giải phẫu tĩnh mạch sâu chi dưới
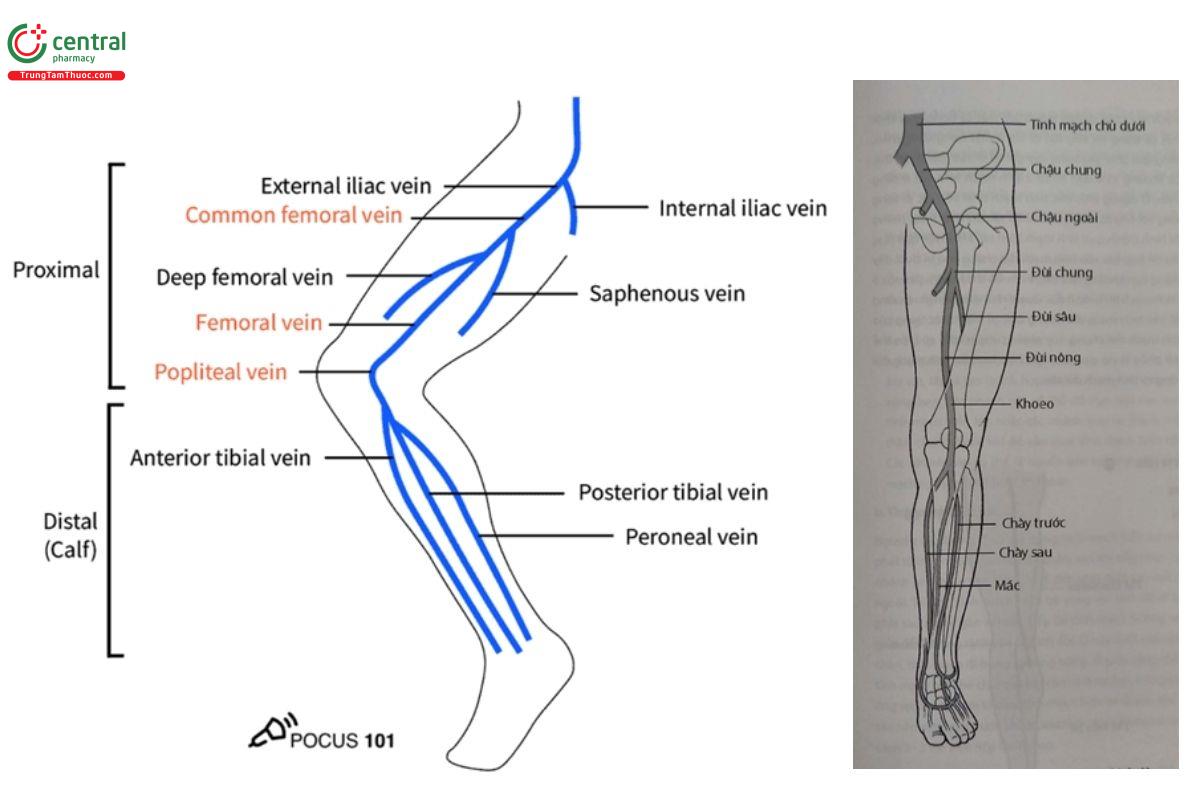
Giải phẫu tĩnh mạch sâu chi dưới khá đơn giản. Dưới đây là những tĩnh mạch quan trọng nhất cần khảo sát, đi từ vùng gần đến vùng xa chi dưới:
- Tĩnh mạch đùi chung (Common Femoral Vein - CFV).
- Tĩnh mạch hiển lớn (Great Saphenous Vein - GSV).
- Đoạn chia đôi của tĩnh mạch đùi chung thành tĩnh mạch đùi (Femoral Vein) và tĩnh mạch đùi sâu (Deep Femoral Vein).
- Tĩnh mạch khoeo (Popliteal Vein).
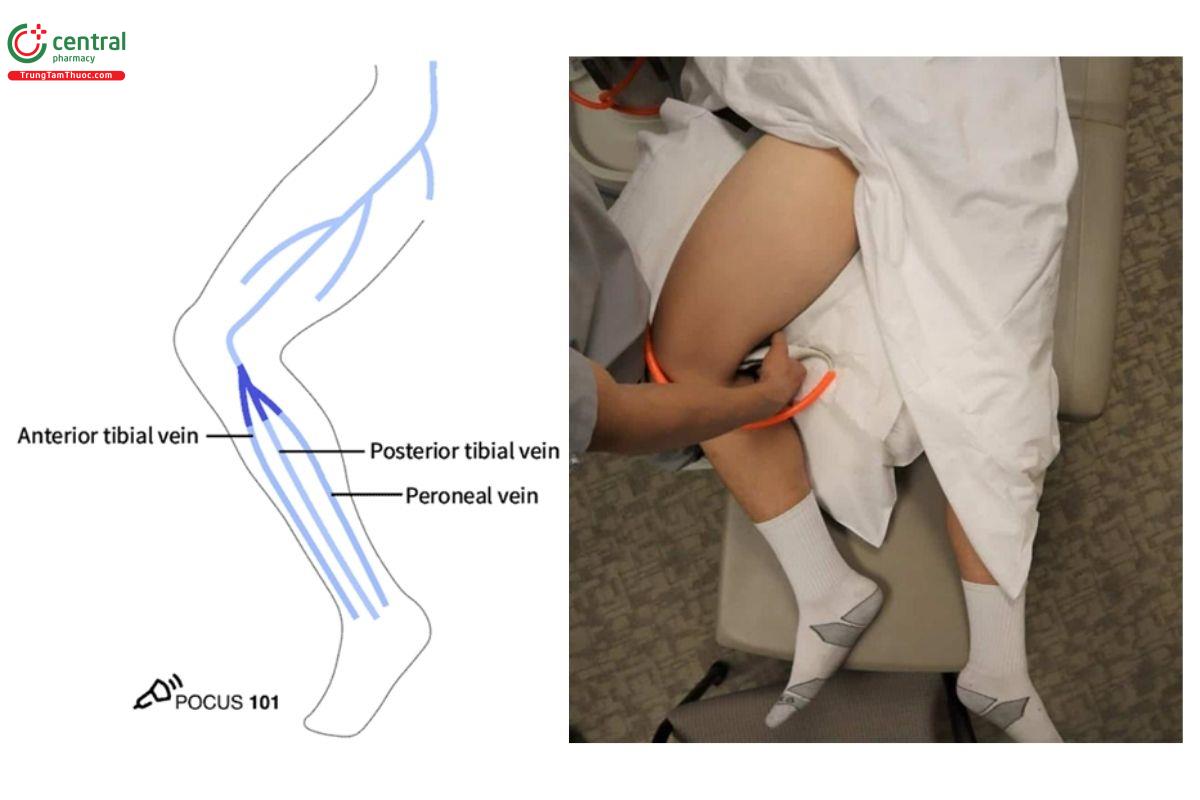
- Đoạn chia ba của tĩnh mạch khoeo:
- Tĩnh mạch chày trước (Anterior Tibial Vein).
- Tĩnh mạch chày sau (Posterior Tibial Vein).
- Tĩnh mạch mác (Peroneal Vein).
Mạch máu nằm gần gốc chi nhất là tĩnh mạch đùi chung, nhận máu từ tĩnh mạch nông quan trọng là tĩnh mạch hiển lớn. Tĩnh mạch đùi chung tiếp tục chia nhánh thành tĩnh mạch đùi sâu và tĩnh mạch đùi.
💡 Chú ý của biên tập viên: Tĩnh mạch đùi (Femoral Vein) trước đây được gọi là tĩnh mạch đùi nông (Superficial Femoral Vein). Đừng để tên gọi đánh lừa – tĩnh mạch đùi (nông - superficial) thực chất là một tĩnh mạch thuộc hệ thống tĩnh mạch sâu. Một nghiên cứu vào năm 2011 cho thấy 75% các bác sĩ mới vào nghề tin rằng tĩnh mạch này thuộc hệ thống tĩnh mạch nông (Thiagarajah, Venkatanarasimha & Freeman). Huyết khối tĩnh mạch đùi (nông) là huyết khối tĩnh mạch sâu và cần phải điều trị với liệu pháp kháng đông để dự phòng thuyên tắc phổi.
Tĩnh mạch đùi tiếp tục đi xuống dưới và vào trong, đi vào ống cơ khép và đi qua phía sau đầu gối để trở thành tĩnh mạch khoeo. Tại bắp chân, tĩnh mạch khoeo chia thành ba nhánh: tĩnh mạch chày trước, tĩnh mạch chày sau và tĩnh mạch mác (Zitek, Baydoun & Baird).
4 Protocol siêu âm DVT theo từng bước
4.1 Protocol siêu âm DVT 3 vị trí
Trong phần này, chúng ta sẽ tìm hiểu phương pháp siêu âm từng bước để đánh giá huyết khối tĩnh mạch sâu chi dưới (DVT) bằng cách quan sát các tĩnh mạch và sử dụng kỹ thuật nén ép tĩnh mạch bằng protocol siêu âm DVT tiêu chuẩn.
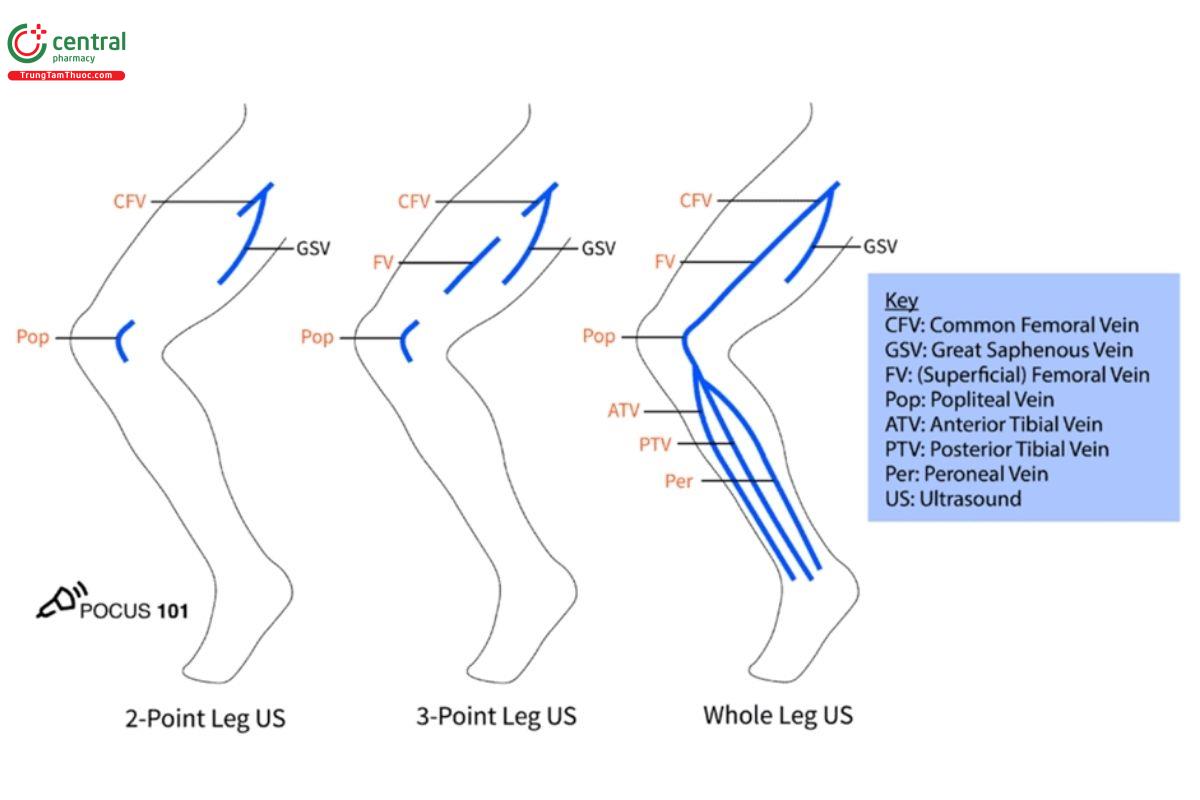
Điều quan trọng cần lưu ý là có một số protocol đã công bố sử dụng ở bất kỳ nơi nào, từ quy trình siêu âm DVT 2 vị trí (2-point), cho đến siêu âm toàn bộ chi dưới. Chúng tôi nhận thấy rằng, quy trình 3 vị trí (3-point protocol) là quy trình khả thi nhất, vẫn giữ được độ nhạy và độ đặc hiệu tương đương với quy trình siêu âm toàn bộ chi dưới (Lee, Lee & Yun). Do đó, trong bài viết này, chúng ta sẽ tập trung vào protocol siêu âm 3 vị trí, dưới đây là sự khác biệt giữa các protocol mà bạn có thể gặp:
Protocol siêu âm DVT 2 vị trí (2-point): siêu âm sử dụng kỹ thuật nén ép tại tĩnh mạch đùi cách chỗ nối tĩnh mạch hiểu lớn 1-2 cm, và tĩnh mạch khoeo cho đến nơi hợp lưu của các tĩnh mạch vùng cẳng chân.
Protocol siêu âm DVT 3 vị trí (3-point): siêu âm sử dụng kỹ thuật nén ép tại tĩnh mạch đùi cách chỗ nối tĩnh mạch hiểu lớn 1-2 cm, cách chỗ chia đôi của tĩnh mạch đùi chung thành tĩnh mạch đùi sâu và tĩnh mạch đùi (nông) 1-2 cm, và cuối cùng là siêu âm tĩnh mạch khoeo cho đến đoạn chia ba thành tĩnh mạch chày trước, tĩnh mạch chày sau và tĩnh mạch mác (Garcia 2018).
Protocol siêu âm DVT toàn bộ chi dưới (Whole Leg): siêu âm sử dụng kỹ thuật nén ép, Doppler màu và Doppler xung từ tĩnh mạch đùi chung đến tận mắt cá chân trong khi vẫn đánh giá tĩnh mạch vùng bắp chân.
5 Kỹ thuật nén tĩnh mạch chuẩn (Vein Compression Technique)
Một trong những vấn đề lớn nhất trong siêu âm huyết khối tĩnh mạch sâu chi dưới là phải biết đè ép bao nhiêu áp lực khi nén tĩnh mạch. Nếu người siêu âm không "nhấn" đầu dò đủ lực hoặc nếu đầu dò không nằm vuông góc với mạch máu, có thể dẫn đến kết quả dương tính giả DVT.
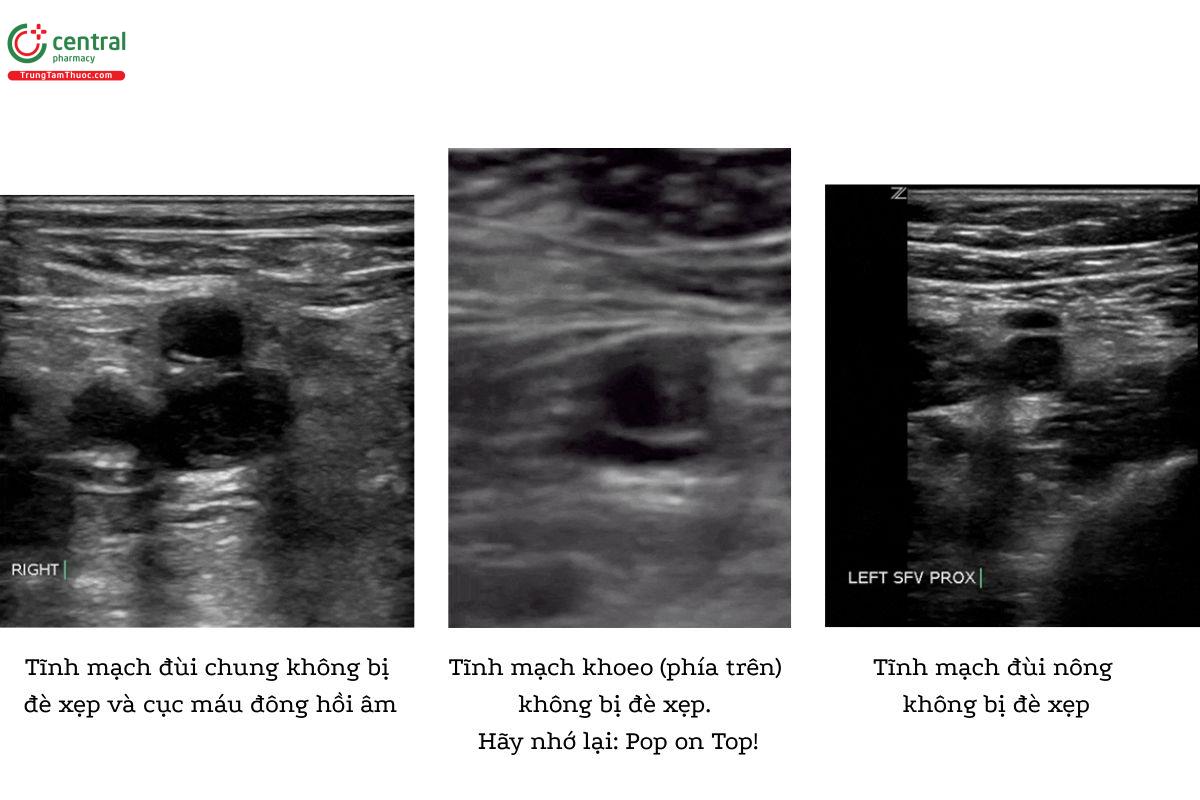
Bạn cần ấn đầu dò cho đến khi động mạch đập nằm cạnh bị đè xẹp nhẹ. Nếu tĩnh mạch nằm liền kề bị nén xẹp hoàn toàn, thì không có DVT. Nếu tĩnh mạch không bị đè xẹp hoàn toàn, thì có khả năng có huyết khối tại vị trí đang khảo sát.
Lưu ý của biên tập viên: Về mặt lý thuyết, việc đè ép tĩnh mạch có nguy cơ làm bong cục huyết khối dẫn đến thuyên tắc phổi. Đây là một biến chứng rất hiếm gặp, nhưng bạn vẫn cần phải biết (Lockhart, Sheldon & Robbin).
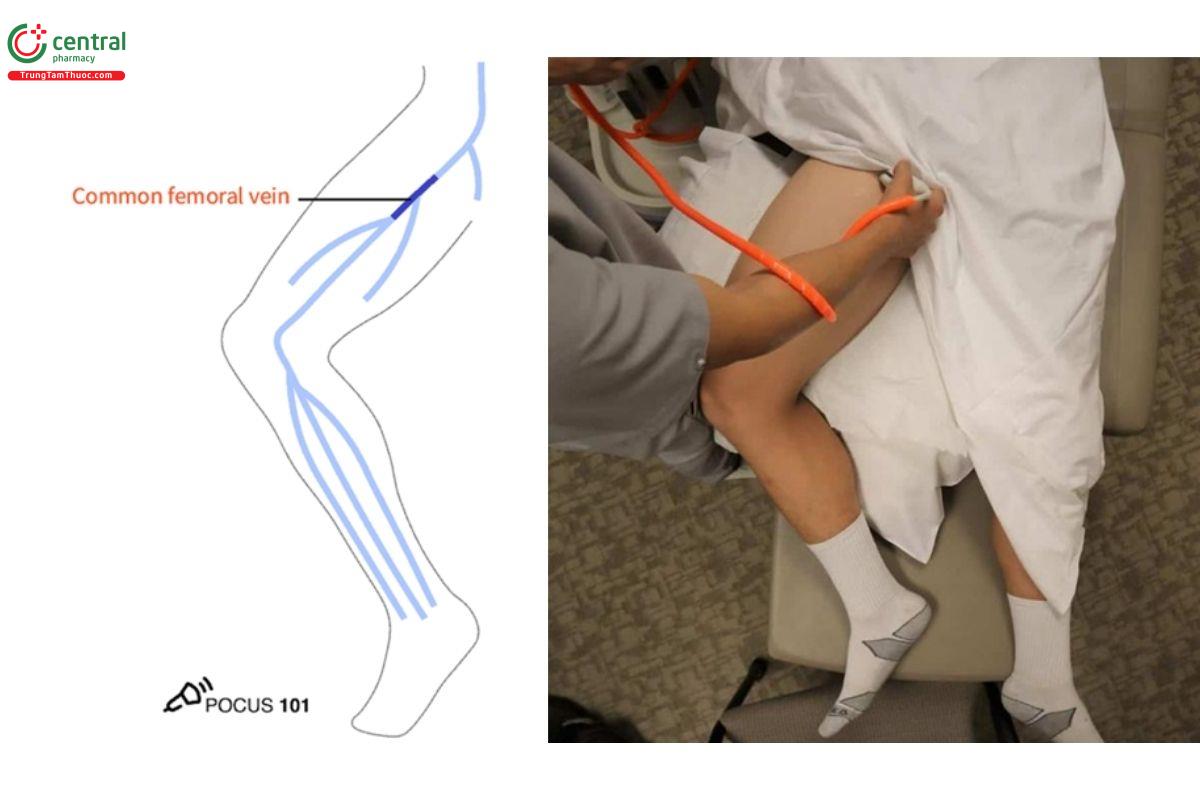
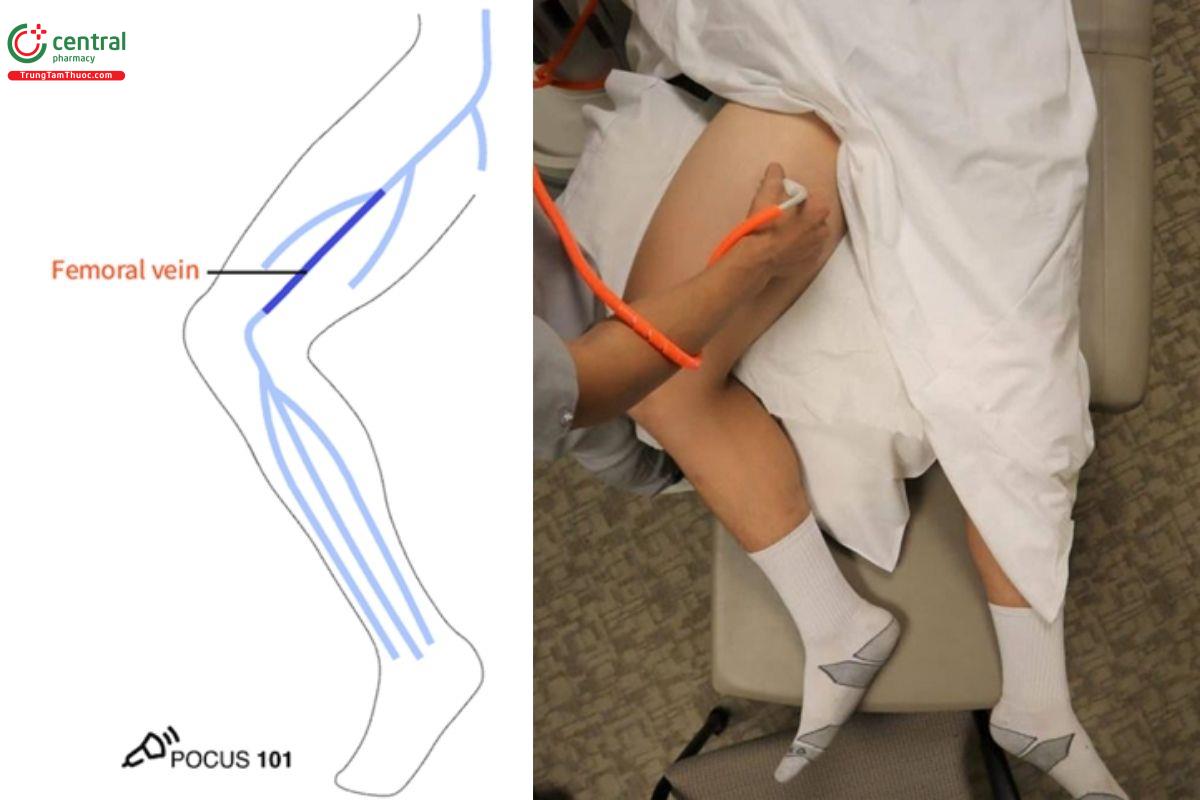
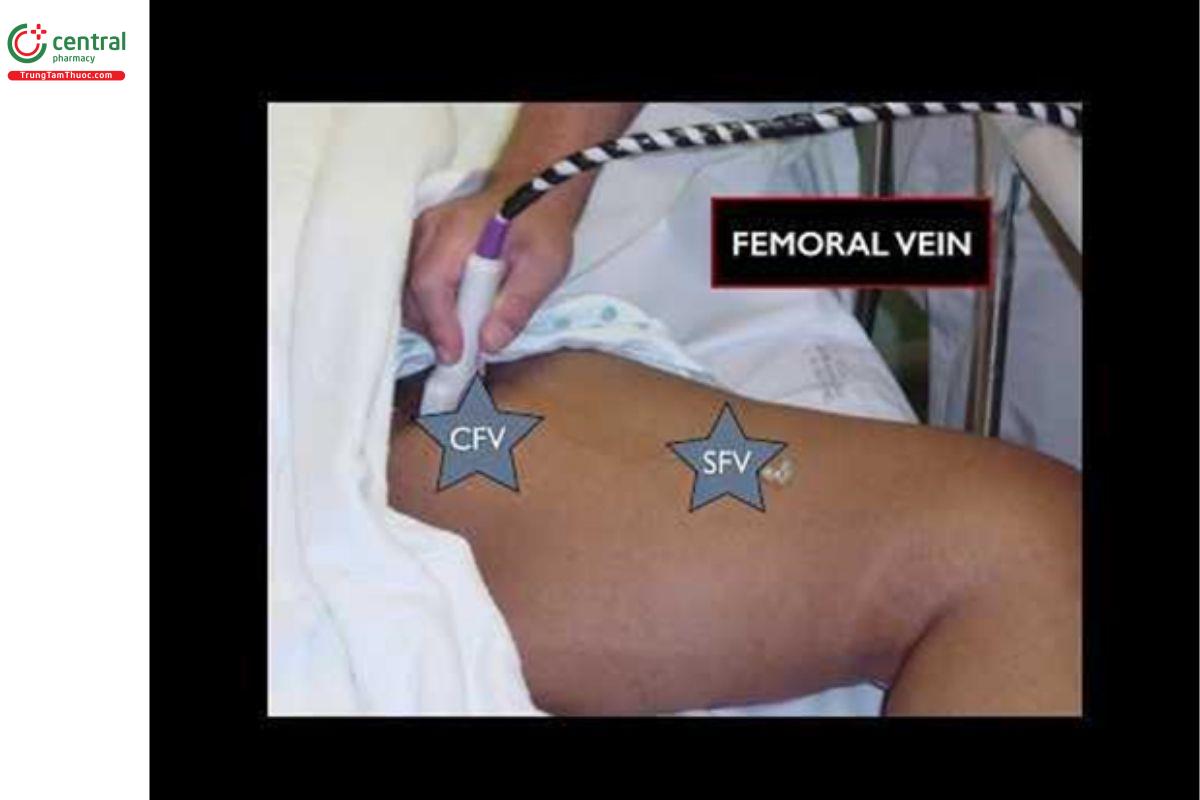
5.1 Bước 1: Siêu âm tĩnh mạch đùi chung
- Bôi gel lên đầu dò và đặt đầu dò dọc theo nếp lằn bẹn, vị trí giữa khớp mu và gai chậu trước trên.
- Đầu dò đặt vuông góc với da với gờ đánh dấu hướng về bên phải bệnh nhân để thu được hình ảnh tĩnh mạch theo mặt cắt ngang.
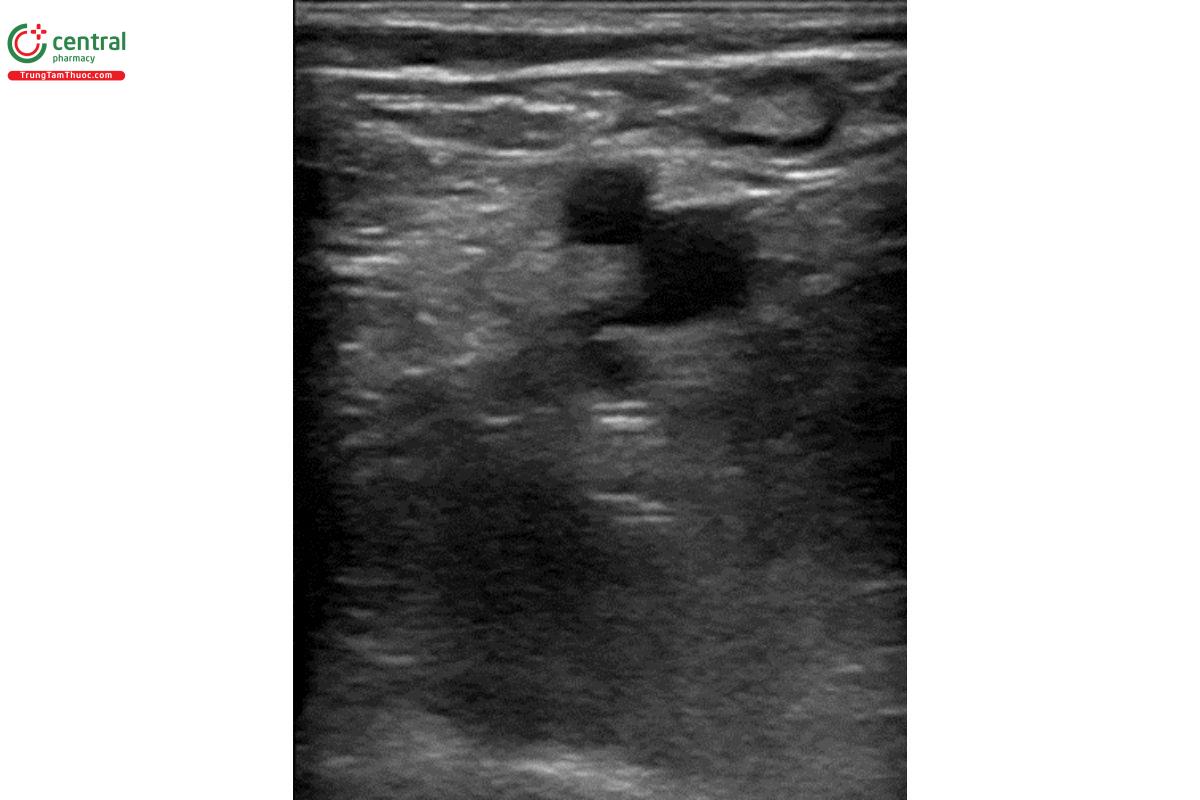
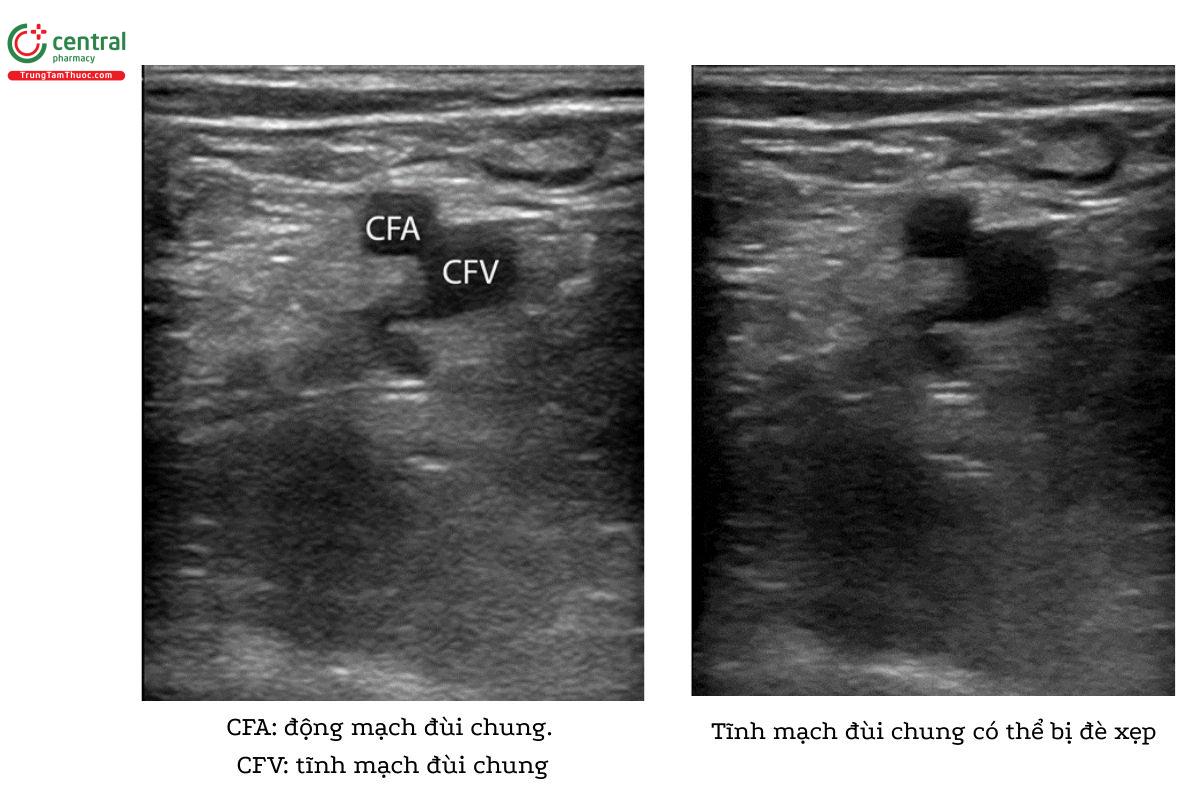
- Xác định vị trí động mạch và tĩnh mạch đùi chung, lưu ý tĩnh mạch nằm phía bên trong động mạch.
- Dùng tay ấn đầu dò với một áp lực thích hợp cho đến khi động mạch bị đè xẹp nhẹ. Bình thường, tĩnh mạch sẽ bị đè xẹp hoàn toàn.
5.2 Bước 2: Siêu âm tĩnh mạch hiển lớn
- Trượt đầu đò xuống 1-2 cm, tìm tĩnh mạch hiển lớn tách ra từ tĩnh mạch đùi chung.
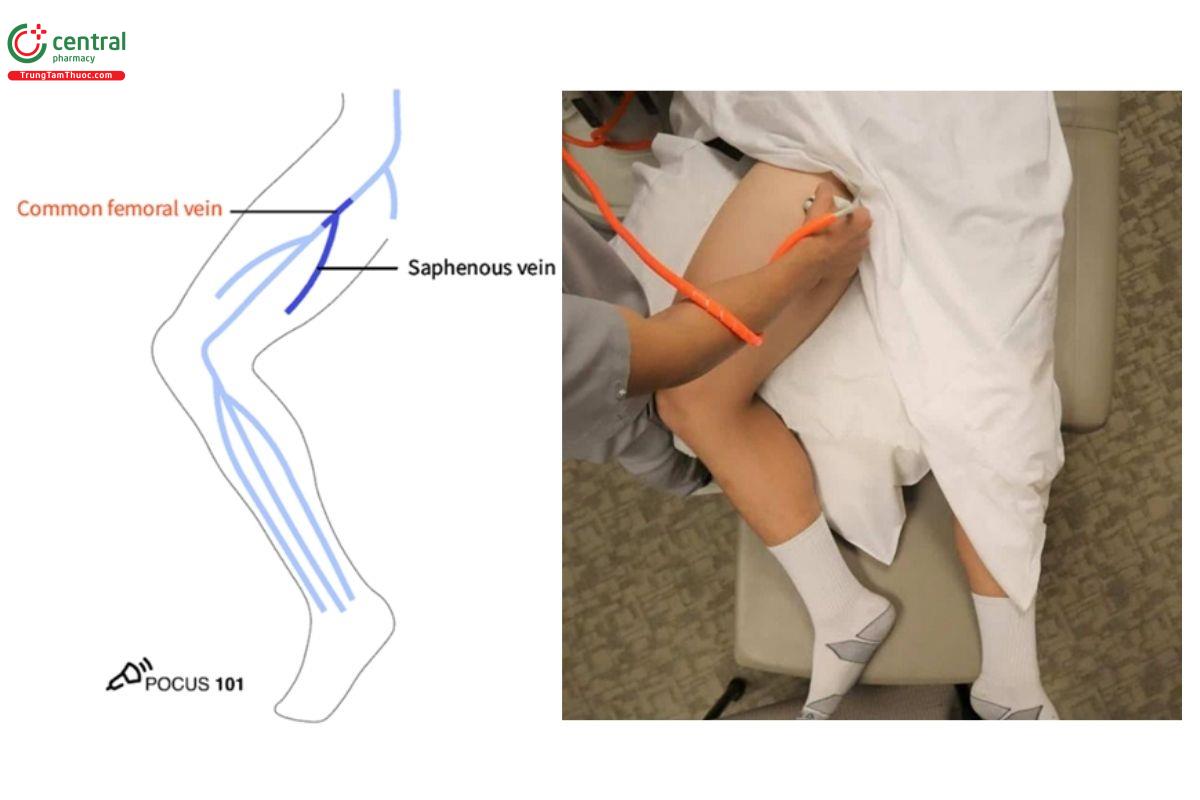
- Giữ hình ảnh các tĩnh mạch ở giữa màn hình siêu âm. Khi trượt đầu dò xuống dưới, động mạch thường chia nhánh trước, sau đó mới đến tĩnh mạch.
- Đè ép tĩnh mạch đùi chung tại vị trí giao nhau với tĩnh mạch hiển lớn.
- Lưu ý: Tùy thuộc vào kích thước và vị trí của cục máu đông trong tĩnh mạch hiển lớn với tĩnh mạch đùi chung, có bằng chứng cho thấy những cục máu đông này cũng nên được điều trị như huyết khối tĩnh mạch sâu.
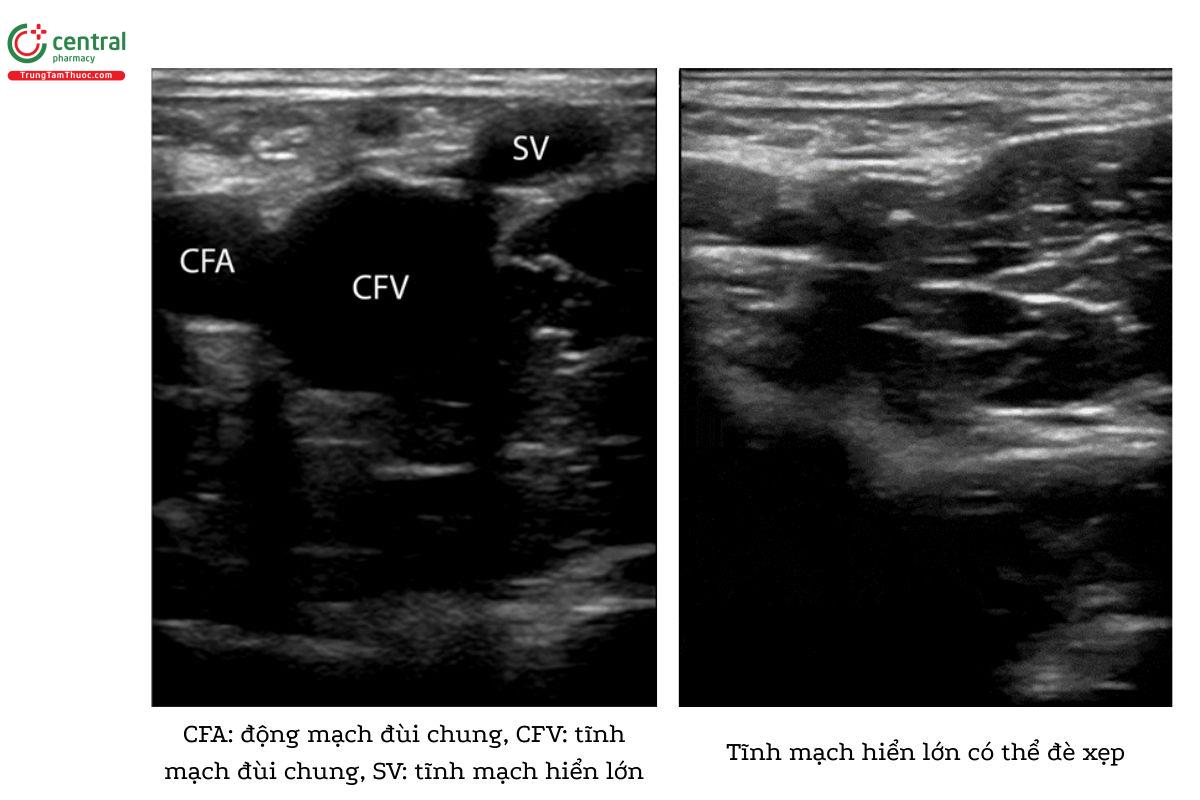
5.3 Bước 3: Siêu âm tĩnh mạch đùi (nông)
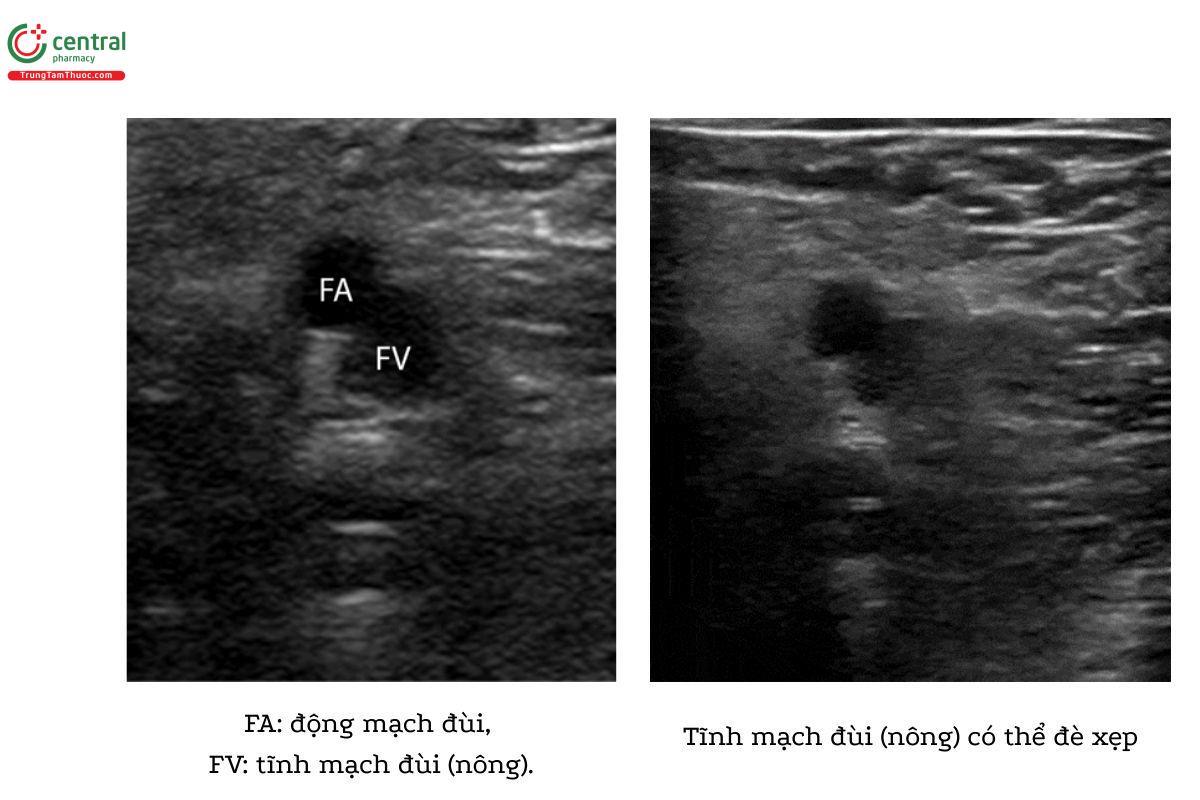
- Trượt đầu dò xuống dưới 1-2 cm để thấy tĩnh mạch đùi chung chia nhánh thành tĩnh mạch đùi sâu và tĩnh mạch đùi (nông).
- Tại vị trí này, tĩnh mạch đùi sâu sẽ lặn sâu vào vùng cơ đùi. Tuy nhiên tĩnh mạch đùi (nông) sẽ tiếp tục đi dọc theo động mạch đùi.
- Nén ép tĩnh mạch đùi (nông) tại vị trí này.
Chú ý: mặc dù protocol siêu âm 3 vị trí chỉ đòi hỏi bạn đè ép tĩnh mạch tại vị trí này, nhưng bạn cũng có thể kiểm tra huyết khối ở phần còn lại của tĩnh mạch đùi (nông) bằng cách đè ép khi bạn từ từ tiếp tục di chuyển đầu dò xuống dưới và vào trong cho đến hố khoeo, nơi tĩnh mạch đùi (nông) đi vào ống cơ khép.
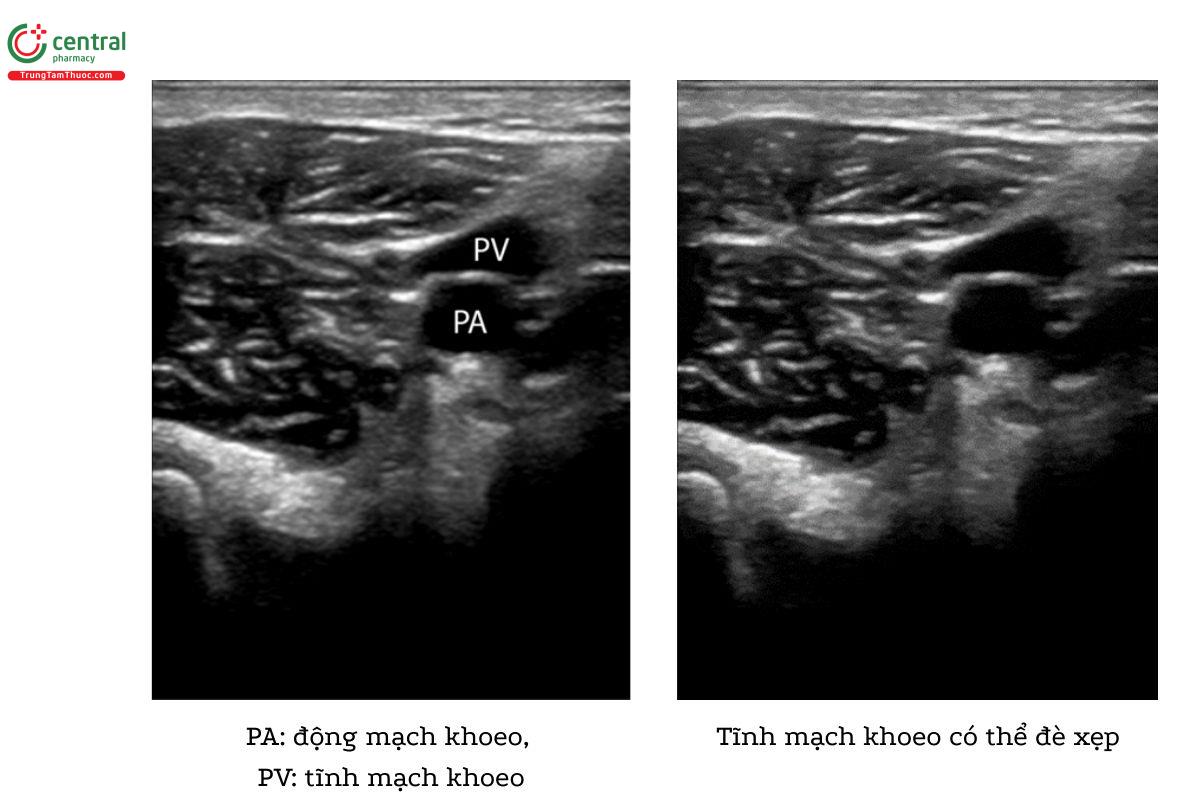
5.4 Bước 4: Siêu âm tĩnh mạch khoeo
- Đặt đầu dò vào nếp gấp sau của đầu gối, di chuyển lên xuống khoảng 2cm để tìm tĩnh mạch khoeo.
- Mẹo POCUS 101: Đôi khi rất khó để xác định vị trí tĩnh mạch khoeo khi bạn mới bắt đầu quét. Một cách dễ dàng để xác định vị trí là đặt đầu dò trực tiếp vào giữa hai gân kheo sau đầu gối.
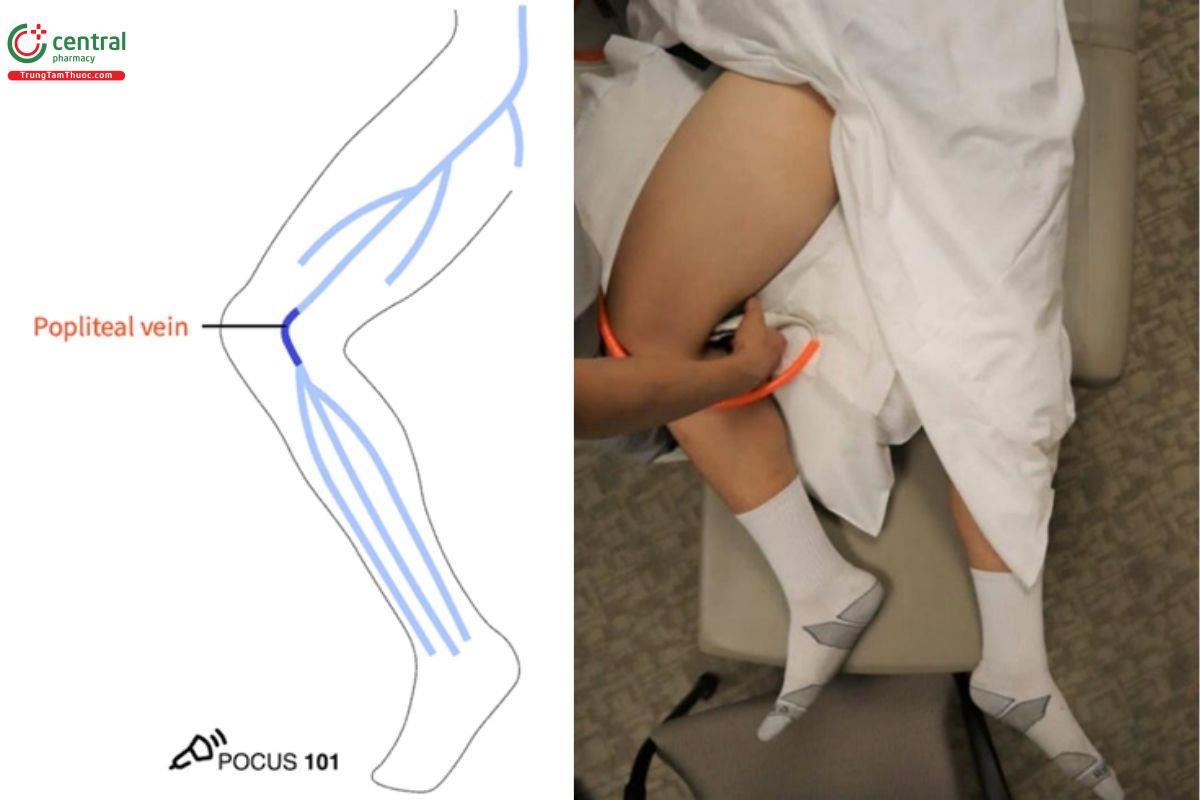
- Sử dụng kỹ thuật nén tĩnh mạch tại vị trí này để xem có cục máu đông không.
- Chú ý: ở mặt cắt này, tĩnh mạch khoeo nằm trên, động mạch khoeo nằm dưới. Hãy nhớ: Pop on Top!
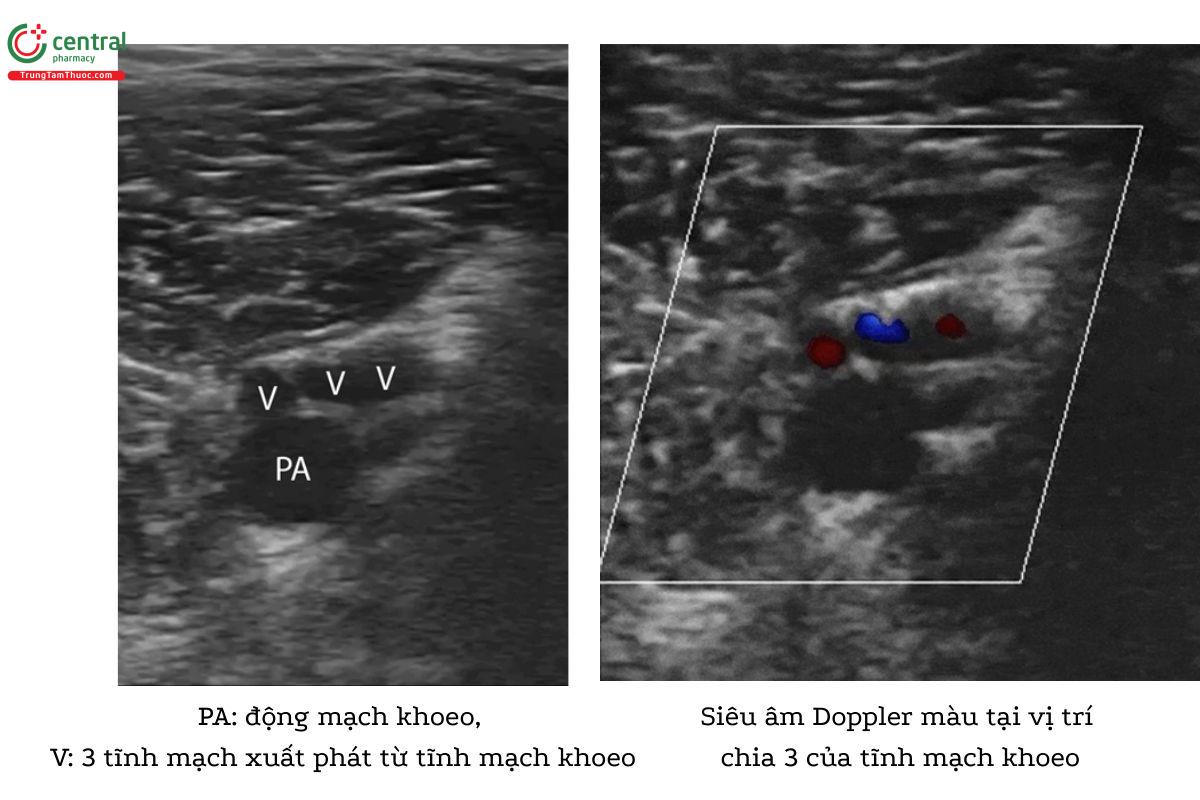
5.5 Bước 5: Siêu âm vị trí chia ba của tĩnh mạch khoeo
- Tiếp tục trượt đầu dò đi xuống dưới cho đến vị trí chia ba của tĩnh mạch khoeo.
- Sử dụng kỹ thuật đè ép tĩnh mạch khoeo cho đến khi tìm thấy nơi tĩnh mạch khoeo chia ba thành tĩnh mạch chày trước, tĩnh mạch chày sau và tĩnh mạch mác. Vị trí này đánh dấu sự kết thúc của protocol siêu âm DVT 3 vị trí.
6 Tổng quan về bệnh lý DVT trên siêu âm
Huyết khối tĩnh mạch sâu chi dưới có thể được phát hiện trên siêu âm bằng ba cách: trực tiếp quan sát thấy huyết khối, tĩnh mạch không bị đè xẹp và tăng cường bằng Doppler màu.
Thấy hình ảnh trực tiếp cục huyết khối trong lòng mạch là một cách để chẩn đoán xác định DVT. Còn lại, trong các phương pháp chẩn đoán DVT gián tiếp, kỹ thuật nén tĩnh mạch là phương pháp có độ nhạy và độ đặc hiệu cao nhất. Một nghiên cứu trên 220 bệnh nhân có triệu chứng, được siêu âm tìm huyết khối tĩnh mạch sâu chi dưới với kỹ thuật nén tĩnh mạch cho độ nhạy 100% và độ đặc hiệu 99% (Lensing và cộng sự, 1989). Khi so sánh với phương pháp tăng cường dòng chảy trên Doppler màu, thì sử dụng Doppler không giúp cải thiện thêm độ chính xác và đòi hỏi bóp chân bệnh nhân, điều này có thể làm bong bất kỳ cục huyết khối nào hiện có và gây ra thuyên tắc phổi (Lockhart, Sheldon & Robbin; Blaivas và cộng sự).
Khuyến cáo của chúng tôi là trước hết hãy sử dụng kỹ thuật quan sát trực tiếp xem có hình ảnh huyết khối hồi âm hay không, nếu không thấy rõ ràng, tiếp tục sử dụng kỹ thuật nén tĩnh mạch. Chỉ sử dụng Doppler màu tăng cường khi thật sự cần thiết.
6.1 Quan sát huyết khối trực tiếp
Phụ thuộc vào thời gian tồn tại của cục huyết khối mà bạn có thể thấy khối tăng âm bên trong mạch máu trên siêu âm nếu đầu dò của bạn ở ngay vị trí cục máu đông. Bạn có thể sẽ không nhìn thấy huyết khối cấp tính, vì chúng thường trống âm hoặc giảm âm và có xu hướng ở gần phần rìa của lòng mạch. Theo thời gian, huyết khối dần già đi, nó trở nên tăng âm hơn và tách dần ra khỏi thành mạch, giúp phát hiện dễ dàng hơn trên siêu âm. Do đó, khi siêu âm DVT, đừng chỉ dựa vào hình ảnh trực tiếp mà luôn luôn thực hiện kỹ thuật nén tĩnh mạch để tránh bỏ sót bất cứ DVT cấp tính nào.
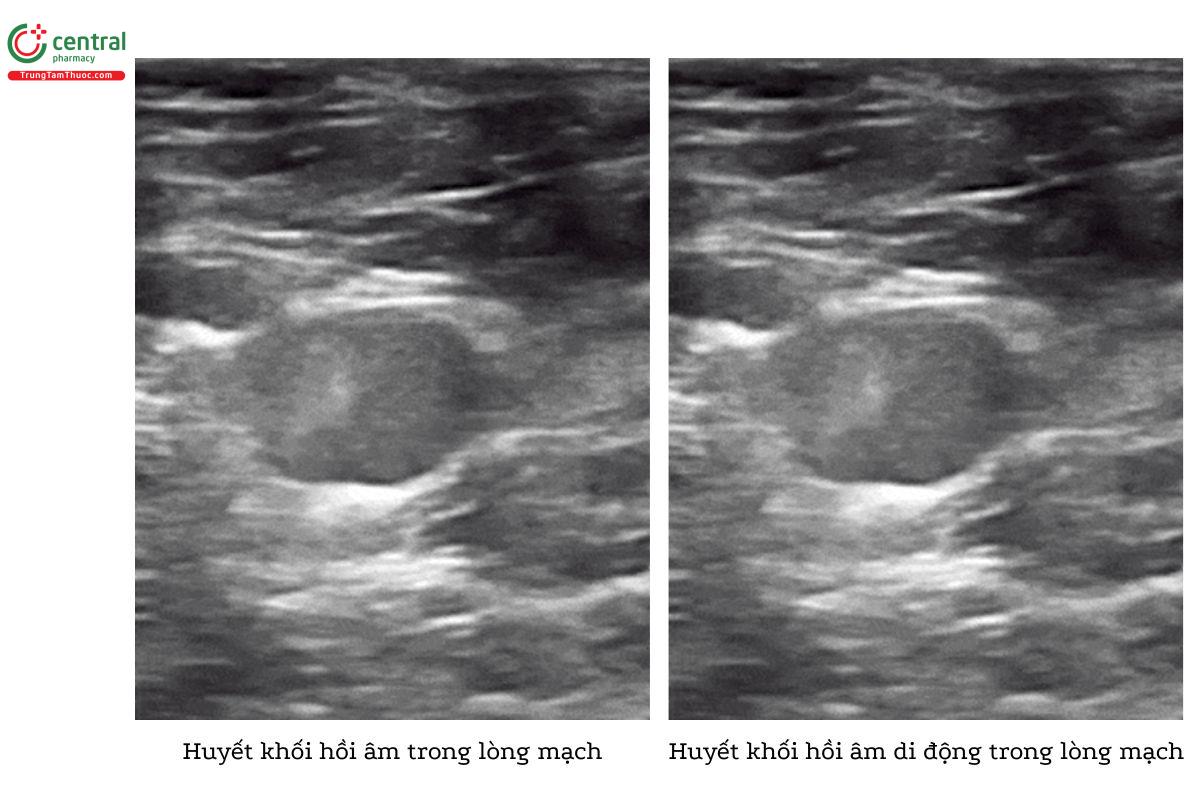
6.2 Tĩnh mạch không bị đè xẹp
Bạn cũng có thể phát hiện DVT bằng kỹ thuật nén tĩnh mạch. Nhấn đầu dò bằng một lực vừa đủ cho đến khi động mạch xẹp nhẹ, nếu tĩnh mạch đi kèm xẹp hoàn toàn, thì khả năng không có DVT tại vị trí đó. Ngược lại, nếu tĩnh mạch không bị đè xẹp hoàn toàn thì đây được coi là tĩnh mạch “không đè xẹp được” (non-compressible), khả năng có huyết khối tại vị trí này.
6.3 Tăng cường dòng chảy với Doppler màu
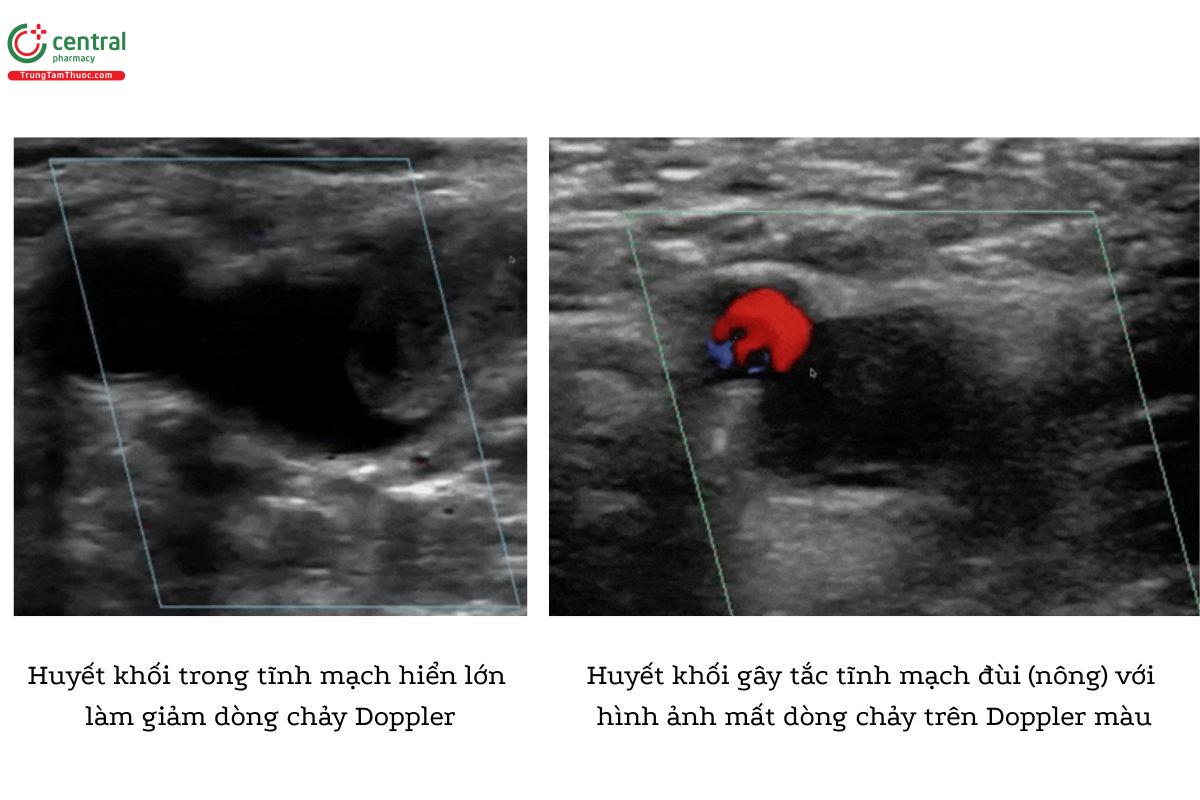
Bạn có thể tăng cường dòng chảy tĩnh mạch bằng cách bóp mạnh phần xa chi dưới để dồn máu về phía vùng đang khảo sát. Nếu Doppler màu cho thấy dòng chảy tĩnh mạch tăng đồng đều, điều này gợi ý không có huyết khối tắc nghẽn giữa vùng khảo sát và vùng đang bóp. Tuy nhiên, nếu không có sự gia tăng dòng chảy Doppler màu, gợi ý khả năng có DVT.
Ý kiến tác giả: Hãy thận trọng khi sử dụng phương pháp này vì có nguy cơ gây bong tróc cục huyết khối dẫn đến thuyên tắc phổi.
6.4 Video tóm tắt siêu âm DVT
Dưới đây là video chúng tôi thực hiện tóm tắt cách lấy hình ảnh siêu âm DVT cũng như cách đánh giá bệnh lý DVT:
7 Điều trị huyết khối tĩnh mạch sâu
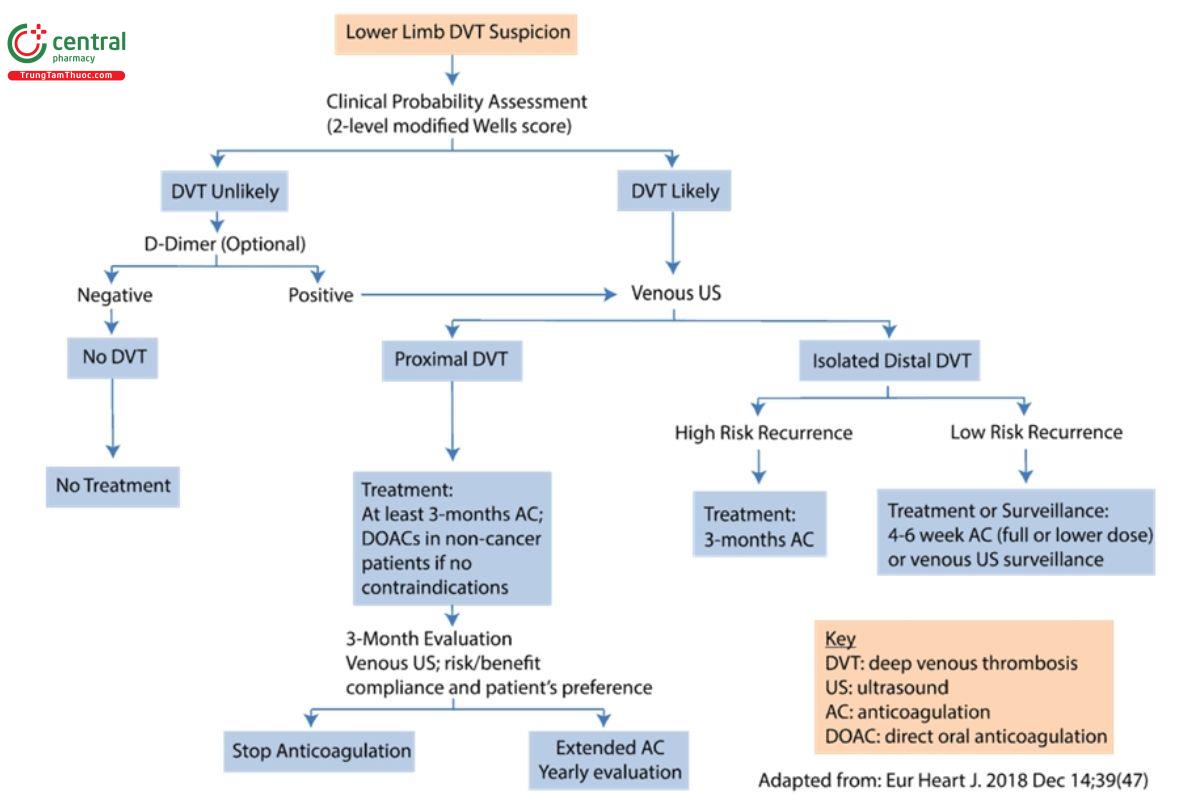
Điều quan trọng là phải điều trị DVT vì cứ ba bệnh nhân mắc DVT không được điều trị sẽ bị thuyên tắc phổi có ý nghĩa về mặt lâm sàng và tỷ lệ tử vong ngắn hạn do PE không được điều trị có thể vượt quá 20% (Burnside và cộng sự).
Việc giải thích tất cả các phương pháp điều trị của DVT nằm ngoài phạm vi của bài đăng này, nhưng dưới đây là thuật toán được đề xuất đựa theo Mazzolai 2017:
8 Hình ảnh DVT dương tính giả
Một số cấu trúc có thể bị nhầm lẫn với huyết khối tĩnh mạch sâu chi dưới do trông tương tự như một mạch máu không bị đè xẹp, bao gồm viêm tắc huyết khối tĩnh mạch nông, nang Baker, hạch bạch huyết, giả phình mạch, và khối máu tụ vùng bẹn.
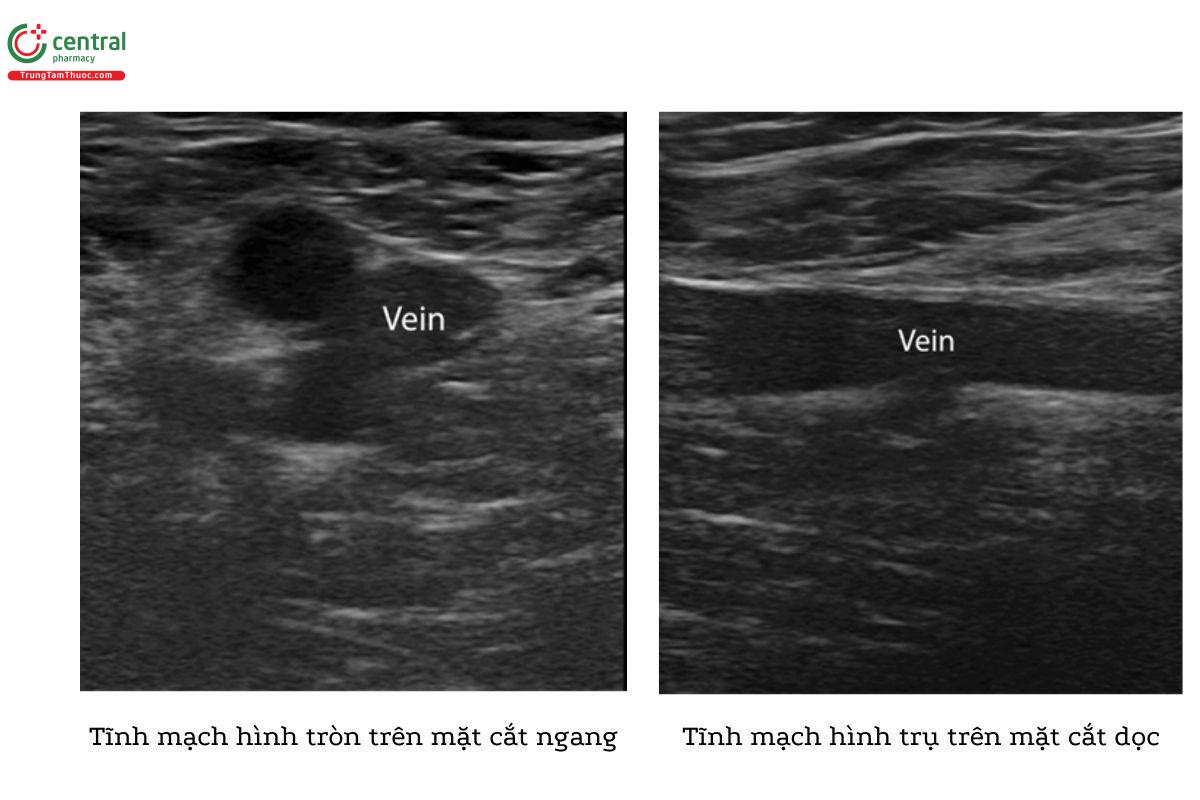
Để tránh những kết quả dương tính giả này, hãy đảm bảo luôn xác định tĩnh mạch đi kèm với động mạch. Ngoài ra, nên quan sát tĩnh mạch theo cả mặt cắt ngang và mặt cắt dọc, tĩnh mạch có dạng hình tròn trên mặt cắt ngang ngắn và dạng hình trụ trên mặt cắt dọc.
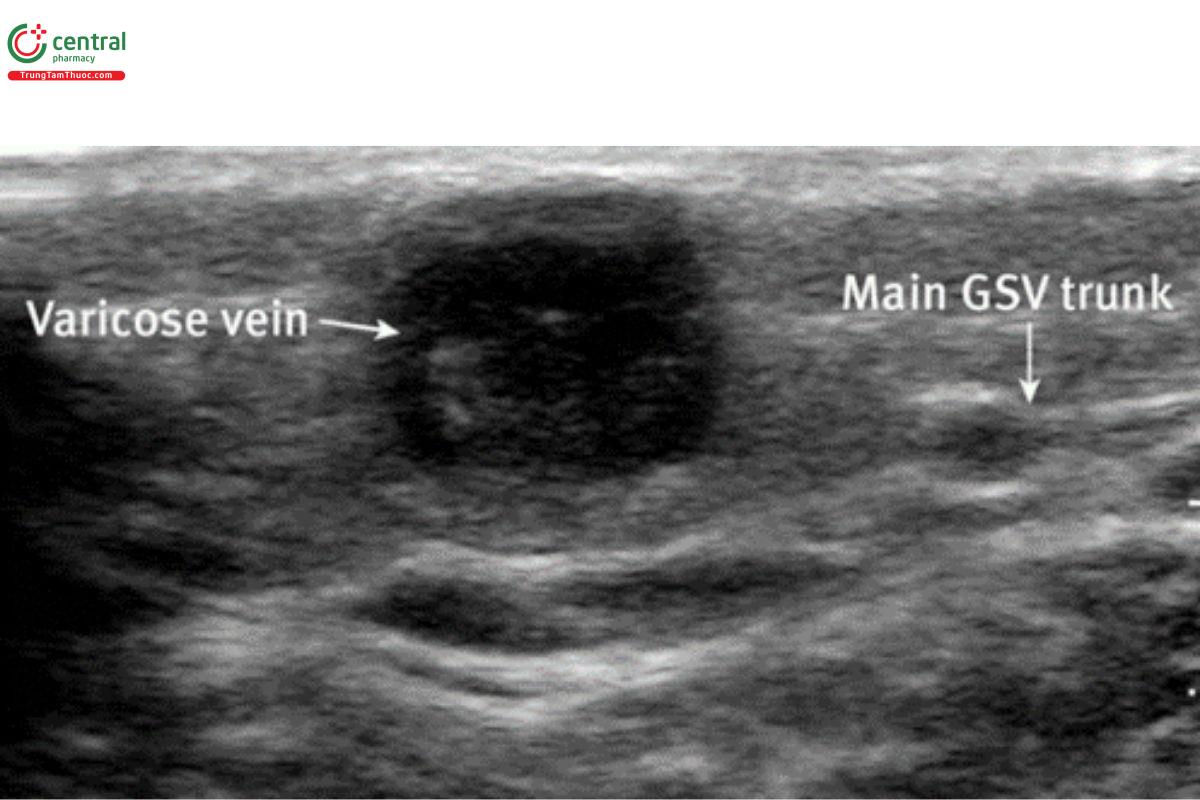
8.1 Viêm tắc huyết khối tĩnh mạch nông (Superficial Thrombophlebitis)
Viêm tắc huyết khối tĩnh mạch nông là tình trạng hình thành huyết khối ở hệ tĩnh mạch nông, như tĩnh mạch hiển lớn, tĩnh mạch hiển bé và các búi giãn tĩnh mạch.
Huyết khối trên hệ tĩnh mạch nông sẽ có các dấu hiệu trên siêu âm tương tự như huyết khối tĩnh mạch sâu, bạn có thể thấy khối hồi âm trực tiếp, không đè xẹp được và dòng chảy doppler máu giảm/mất. Sự khác biệt lớn nhất là tĩnh mạch nông KHÔNG đi kèm với động mạch trong khi tĩnh mạch sâu thì có (Naringrekar và cộng sự).
Sai lầm này thường gặp ở bệnh nhân béo phì có các tĩnh mạch nông thường bị giãn và dễ nhầm là tĩnh mạch sâu.
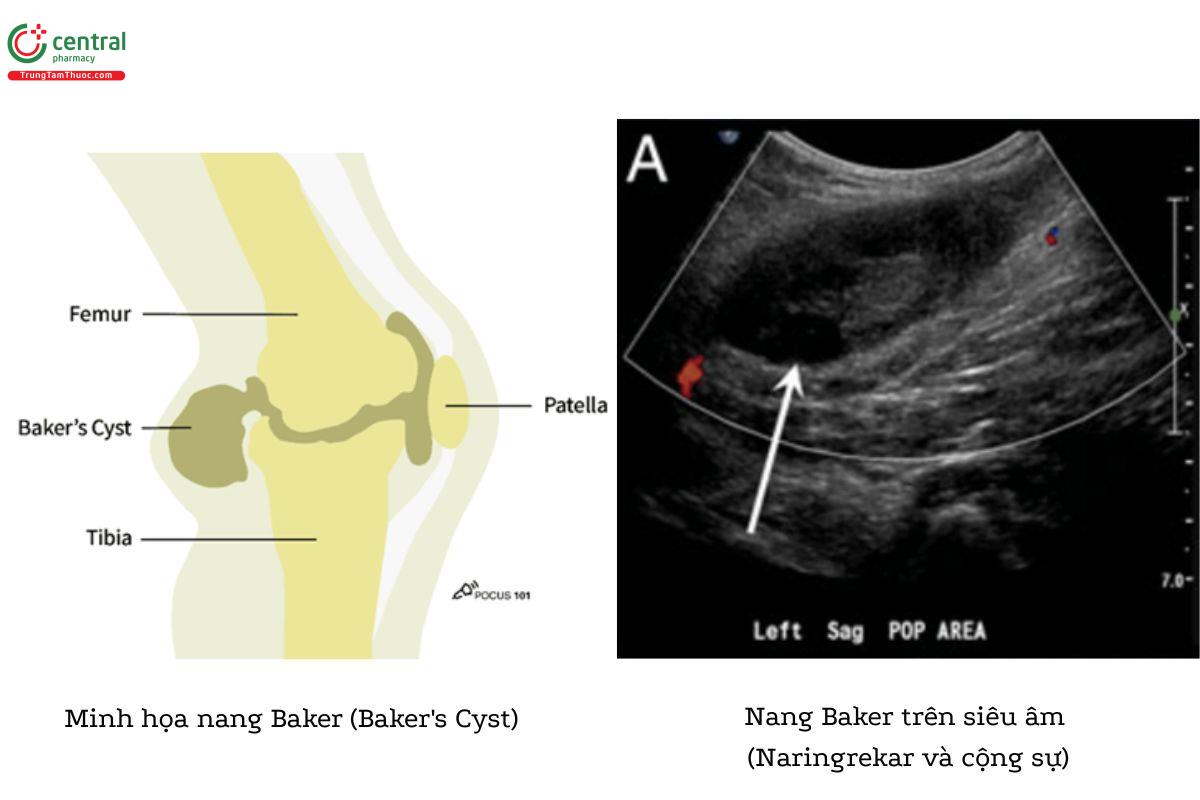
8.2 Nang Baker (Baker's Cyst)
Nang Baker là một nang chứa đầy dịch nằm trong túi hoạt dịch vùng hố khoeo ở mặt sau gối. Tình trạng này có thể là kết quả của tình trạng viêm khớp gối hoặc chấn thương gối, như rách sụn gân.
Nang Baker có thể biểu hiện các triệu chứng tương tự huyết khối tĩnh mạch sâu như đau vùng gối, sưng bắp chân và thỉnh thoảng gây đỏ da.
Trên siêu âm, nang Baker là một khối trống âm hình tròn có bờ giới hạn rõ về cả mặt cắt ngang lẫn mặt cắt dọc (Zitek, Baydoun & Baird). Trên Doppler màu, không có dòng chảy Doppler.
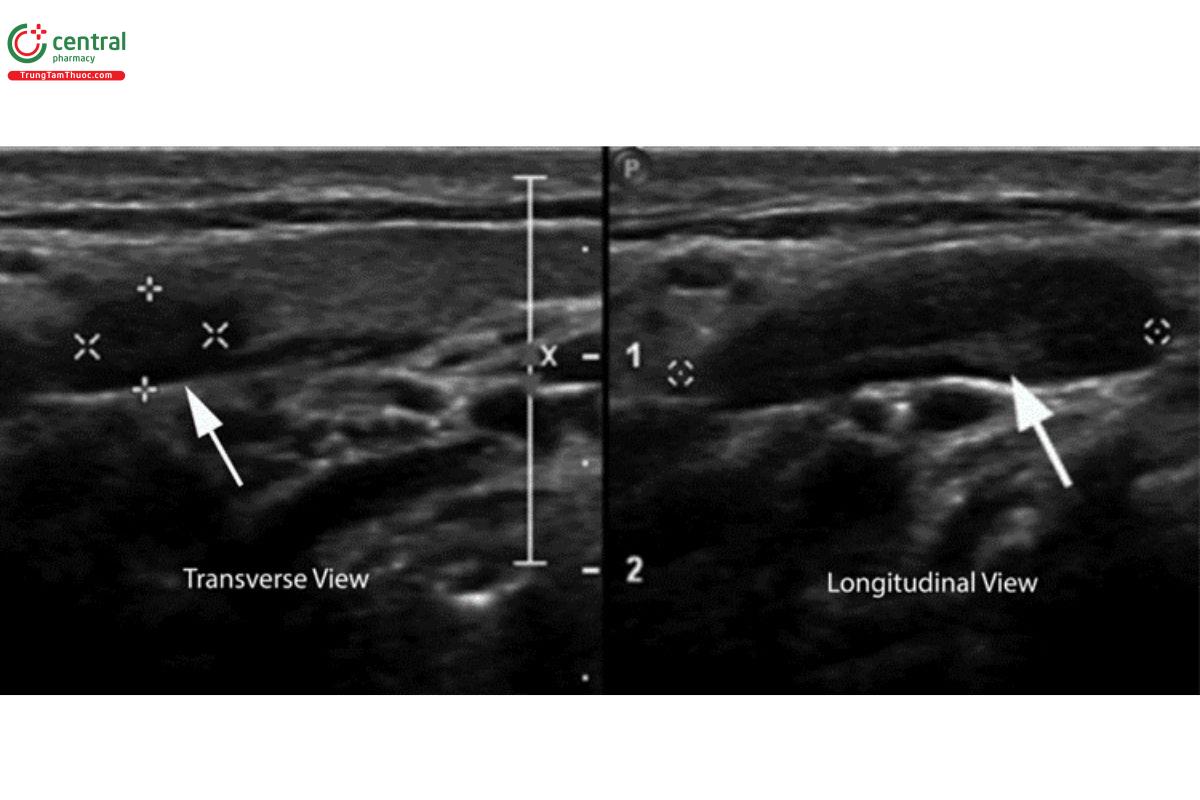
8.3 Hạch bạch huyết
Hạch bạch huyết là một phần của hệ miễn dịch thích ứng (adaptive immune system) và có thể bị viêm khi cơ thể chống lại nhiễm trùng.
Trên siêu âm, hạch bạch huyết trông tương tự như huyết khối ví nó là cấu trúc hình bầu dục giảm âm với tăng âm vùng trung tâm. Tuy nhiên, nếu bạn xoay đầu dò để có mặt cắt trục dài, hạch bạch huyết hiện rõ là cấu trúc có giới hạn bờ rõ và không có dạng hình trụ như tĩnh mạch (Zitek, Baydoun & Baird). Cuối cùng, hạch bạch huyết sẽ nhanh chóng biến mất khi bạn trượt đầu dò lên xuống theo nó, khác với động mạch và tĩnh mạch sẽ là cấu trúc liên tục.
8.4 Giả phình mạch (Pseudoaneurysm)
Giả phình mạch xảy ra khi thành mạch máu bị rách một phần, khiến cho máu rò rỉ ra bên ngoài và tích tụ lại xung quanh động mạch. Tình trạng này thường gặp nhất trong chấn thương động mạch do thủ thuật y khoa, đạn bắn hoặc vết thương xuyên thấu (Montorfano và cộng sự). Những vùng này có thể bị nhiễm trùng và gây thuyên tắc.
Trên siêu âm, giả phình mạch là hình ảnh trống âm hoặc giảm âm, đôi khi có hồi âm di động. Với Doppler màu, ta có thể thấy " dấu hiệu Âm - Dương" (Yin-Yang Sign) do sự chuyển động tròn của dòng máu bên trong khoang giả phình mạch. Trong thì tâm thu, máu dồn vào khoang giả phình mạch (dòng chảy màu đỏ) và ngược lại trong thì tâm trương, máu quay trở lại lòng động mạch (dòng chảy màu xanh).
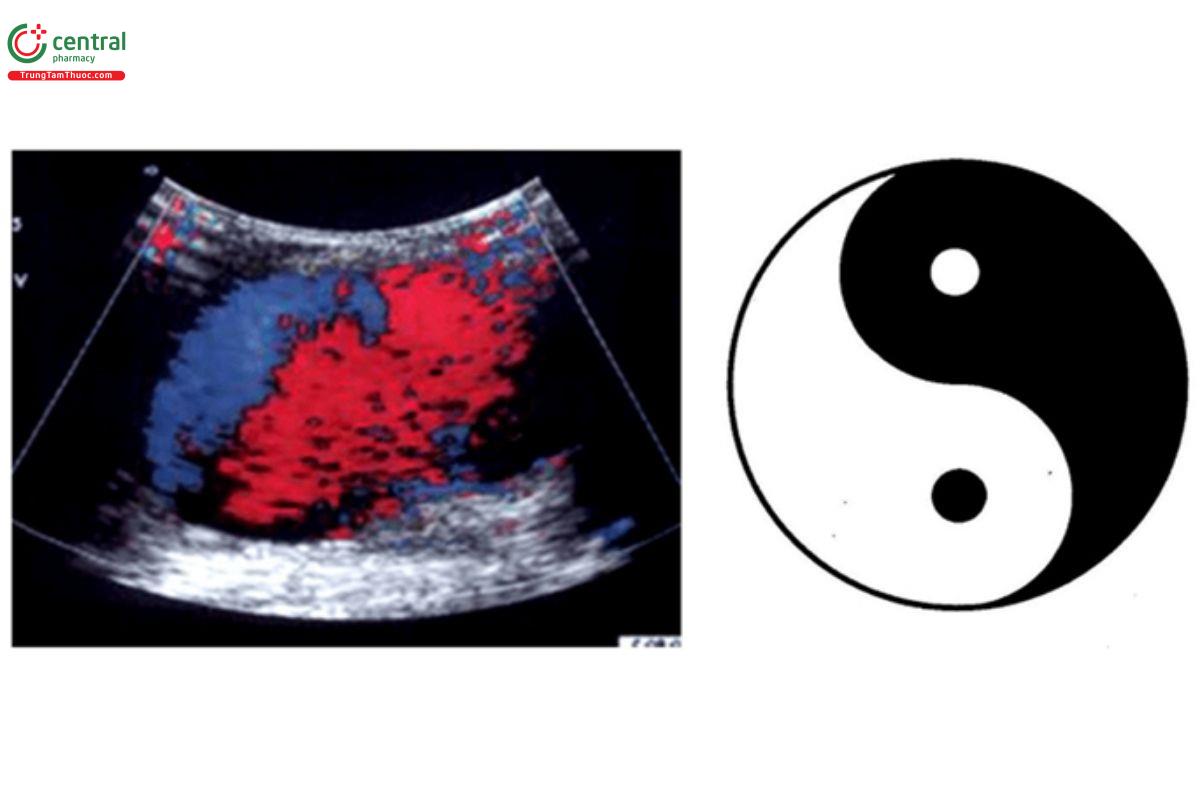
8.5 Khối máu tụ vùng bẹn (Groin Hematoma)
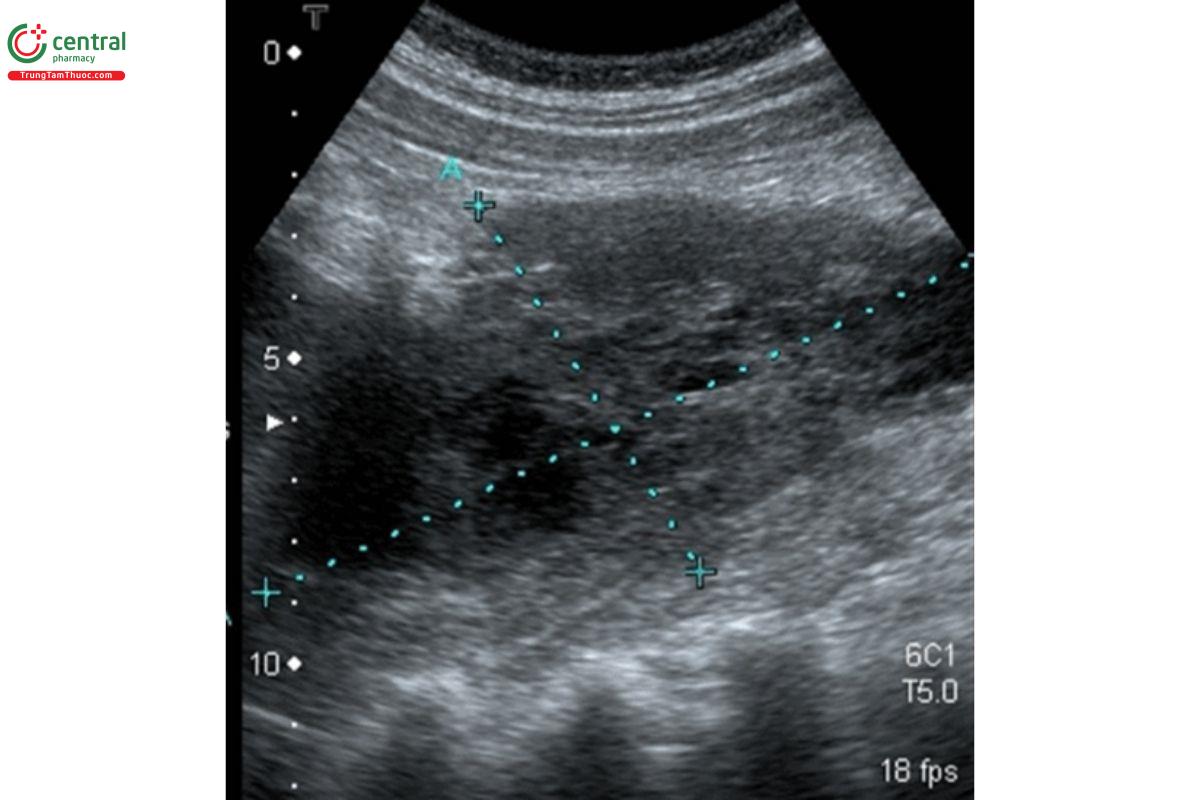
Tụ máu vùng bẹn xảy ra khi máu bị rò rỉ từ động mạch, thường là động mạch đùi, gây sưng nề khu trú. Một số yếu tố nguy cơ như thực hiện thủ thuật gần đây ở vùng đó, béo phì, dùng thuốc kháng đông và bệnh mạch máu ngoại biên (Kosmidou & Karmpaliotis).
Trên siêu âm, khối máu tụ vùng bẹn có hình ảnh giảm âm xen kẽ với vùng trống âm. Nếu siêu âm theo mặt cắt dọc, bạn sẽ thấy rõ ràng khối máu tụ là một cấu trúc có giới hạn chứ không có dạng hình trụ như động mạch hay tĩnh mạch.
9 Tài liệu tham khảo
- Blaivas, M., Lambert, M., Harwood, R., Wood, J., Konicki, J. (2000). Lower-extremity Doppler for Deep Venous Thrombosis—Can Emergency Physicians Be Accurate and Fast? Academic Emergency Medicine 7(2), 120-126. https://dx.doi.org/10.1111/j.1553-2712.2000.tb00512.x
- Burnside, P., Brown, M., Kline, J. (2008). Systematic review of emergency physician-performed ultrasonography for lower-extremity deep vein thrombosis. Academic emergency medicine : official journal of the Society for Academic Emergency Medicine 15(6), 493-8. https://dx.doi.org/10.1111/j.1553-2712.2008.00101.x
- Chong, V. (1996). Calf pain and swelling: Baker’s cyst mimicking deep vein thrombosis. Singapore medical journal 37(2), 175-80.
- García, J., Alonso, J., García, P., Rodríguez, F., López, M., Muñoz-Villanueva, M. (2018). Comparison of the Accuracy of Emergency Department-Performed Point-of-Care-Ultrasound (POCUS) in the Diagnosis of Lower-Extremity Deep Vein ThrombosisThe Journal of Emergency Medicine 54(5), 656-664.
- Kosmidou, I., Karmpaliotis, D. (2010). Cardiac Intensive Care Section III: Coronary Artery Disease: Complications of Percutaneous Interventional Procedures https://dx.doi.org/10.1016/b978-1-4160-3773-6.10023-0
- Lee, J., Lee, S., Yun, S. (2019). Comparison of 2-point and 3-point point-of-care ultrasound techniques for deep vein thrombosis at the emergency department: A meta-analysis Medicine 98(22), e15791.
- Lockhart, M., Sheldon, H., Robbin, M. (2005). Augmentation in Lower Extremity Sonography for the Detection of Deep Venous Thrombosis American Journal of Roentgenology 184(2), 419-422.
- Mayo Clinic. https://www.mayoclinic.org/diseases-conditions/bakers-cyst/symptoms-causes/syc-20369950
- Mazzolai, L., Aboyans, V., Ageno, W., Agnelli, G., Alatri, A., Bauersachs, R., Brekelmans, M., Büller, H., Elias, A., Farge, D., Konstantinides, S., Palareti, G., Prandoni, P., Righini, M., Torbicki, A., Vlachopoulos, C., Brodmann, M. (2017). Diagnosis and management of acute deep vein thrombosis: a joint consensus document from the European Society of Cardiology working groups of aorta and peripheral vascular diseases and pulmonary circulation and right ventricular function European Heart Journal 39(47), 4208-4218.
- Montorfano, M., Pla, F., Vera, L., Cardillo, O., Nigra, S., Montorfano, L. (2017). Point-of-care ultrasound and Doppler ultrasound evaluation of vascular injuries in penetrating and blunt trauma Critical Ultrasound Journal 9(1), 5. https://dx.doi.org/10.1186/s13089-017-0060-5
- Naringrekar, H., Sun, J., Ko, C., Rodgers, S. (2019). It’s Not All Deep Vein Thrombosis: Sonography of the Painful Lower Extremity With Multimodality Correlation Journal of Ultrasound in Medicine 38(4), 1075-1089. https://dx.doi.org/10.1002/jum.14776
- Nasr, H., Scriven, J. (2015). Superficial thrombophlebitis (superficial venous thrombosis) BMJ 350(jun22 6), h2039-h2039. https://dx.doi.org/10.1136/bmj.h2039
- Ony, L., Rafaralahivoavy, T., Ahmad, A., Rakoto, A. (2013). Hematoma – Abscess of the Psoas and Hemophilia: About an Adult Case Cureus 5(2), e91. https://dx.doi.org/10.7759/cureus.91
- Prativadi, R., Dahiya, N., Kamaya, A., Bhatt, S. (2017). Chapter 5 Ultrasound Characteristics of Benign vs Malignant Cervical Lymph Nodes Seminars in Ultrasound, CT and MRI 38(5), 506-515.
- Read, H., Holdgate, A., Watkins, S. (2012). Simple external rotation of the leg increases the size and accessibility of the femoral vein Emergency Medicine Australasia 24(4), 408-413. https://dx.doi.org/10.1111/j.1742-6723.2012.01568.x
- Thiagarajah, R., Venkatanarasimha, N., Freeman, S. (2011). Use of the term “superficial femoral vein” in ultrasound Journal of Clinical Ultrasound 39(1), 32-34. https://dx.doi.org/10.1002/jcu.20747
- Zitek, J., Baydoun, J., Baird, J. (2013). Tools for the Clinician: The Essentials of Bedside (ED or ICU) Ultrasound for Deep Vein Thrombosis Current Emergency and Hospital Medicine Reports 1(2), 65-70. https://dx.doi.org/10.1007/s40138-013-0016-4
- Lensing, A., Doris, C., McGrath, F., Cogo, A., Sabine, M., Ginsberg, J., Prandoni, P., Turpie, A., Hirsh, J. (1997). A Comparison of Compression Ultrasound With Color Doppler Ultrasound for the Diagnosis of Symptomless Postoperative Deep Vein Thrombosis. Archives of Internal Medicine 157(7), 765.

