Phòng ngừa viêm phổi liên quan đến máy thở thông qua các gói chăm sóc: Đánh giá hệ thống và phân tích tổng hợp

Trungtamthuoc.com - Viêm phổi liên quan đến máy thở (VAP) là bệnh nhiễm trùng phổ biến ở bệnh nhân thở máy. Bài viết giới thiệu tóm tắt các gói chăm sóc máy thở để ngăn ngừa VAP.
Bản dịch của Bác sĩ Đặng Thanh Tuấn – Bệnh viện Nhi Đồng 1
Tải PDF bản dịch TẠI ĐÂY
1 Tóm tắt
1.1 Bối cảnh
Viêm phổi liên quan đến máy thở (Ventilator- associated pneumonia - VAP) là một bệnh nhiễm trùng phổ biến mắc phải tại bệnh viện ở những bệnh nhân thở máy. Chúng tôi đã tóm tắt bằng chứng liên quan đến các gói chăm sóc máy thở để ngăn ngừa VAP.
1.2 Phương pháp
Một đánh giá hệ thống và phân tích tổng hợp đã được thực hiện. Các thử nghiệm ngẫu nhiên có đối chứng và nghiên cứu quan sát có đối chứng ở người trưởng thành được thở máy (mechanical ventilation - MV) trong ít nhất 48 giờ đã được xem xét đưa vào. Kết quả quan tâm là số đợt VAP, thời gian MV, thời gian nằm viện và phòng chăm sóc đặc biệt (intensive care unit - ICU) và tỷ lệ tử vong. Một tìm kiếm có hệ thống đã được thực hiện trong MEDLINE, Thư viện Cochrane và Web of Science từ năm 1985 đến năm 2022. Kết quả được báo cáo dưới dạng tỷ lệ chênh lệch (odds ratio - OR) hoặc chênh lệch trung bình (mean difference - MD) với khoảng tin cậy (CI) 95%. Số đăng ký PROSPERO là CRD42022341780.
1.3 Kết quả
Ba mươi sáu nghiên cứu bao gồm 116.873 người tham gia MV đáp ứng các tiêu chí thu nhận. Tổng cộng có 84.031 người tham gia đã trải qua các gói chăm sóc phòng ngừa VAP. Thành phần được báo cáo nhiều nhất của gói máy thở là nâng cao đầu giường (n = 83.146), tiếp theo là chăm sóc răng miệng (n = 80.787). Đã quan sát thấy số đợt VAP giảm ở những người nhận gói chăm sóc máy thở, so với nhóm gói không chăm sóc (OR=O,42, 95% CI: 0,33, O,54). Ngoài ra, việc triển khai các gói chăm sóc đã làm giảm thời gian điều trị MV (MD=-O,59, CI 95%: -1,03, -0,15) và thời gian nằm viện (MD=-1,24, CI 95%: -2,30, -0,18) ở nghiên cứu trong đó các hoạt động giáo dục là một phần của gói. Dữ liệu về tỷ lệ tử vong là không thuyết phục.
1.4 Kết luận
Việc triển khai các gói chăm sóc máy thở đã làm giảm số đợt VAP và thời gian MV ở ICU dành cho người lớn. Ứng dụng của họ kết hợp với các hoạt động giáo dục dường như đã cải thiện kết quả lâm sàng.
2 Giới thiệu
Viêm phổi liên quan đến máy thở (VAP) đại diện cho một trong những bệnh nhiễm trùng phổ biến nhất mắc phải tại phòng chăm sóc đặc biệt (ICU) ở những bệnh nhân cần thở máy (MV) trong ít nhất 48 giờ. [1, 2] Nhiễm trùng đường hô hấp ở bệnh nhân được đặt nội khí quản có liên quan đến MV kéo dài và thời gian nằm ICU kéo dài, tạo cơ sở lý luận cho việc bắt đầu điều trị bằng kháng sinh. [1, 3-5] Ngoài ra, tác động to lớn của VAP đối với tỷ lệ mắc bệnh và tử vong [1] đặt ra một gánh nặng kinh tế quan trọng, làm tăng thêm chi phí ước tính 40.000 đô la Mỹ cho một lần nhập viện thông thường. [4] Sự khác biệt về nguy cơ mắc bệnh có liên quan đến các yếu tố của bệnh nhân (bao gồm tuổi tác, bệnh đi kèm và mức độ nghiêm trọng), thời gian nằm viện và các yếu tố tổ chức. Chất lượng chăm sóc, bằng cách tuân thủ gói chăm sóc, có thể ảnh hưởng đến nguy cơ mắc VAP và hậu quả của nó. Gói chăm sóc máy thở là một tập hợp các biện pháp can thiệp được áp dụng chung để giảm nguy cơ xảy ra các biến cố liên quan đến máy thở, bao gồm cả VAP. Việc sử dụng chúng tạo thành một chiến lược được khuyến khích cao để giảm tỷ lệ mắc VAP. [5] Mặc dù các gói chăm sóc có thể khác nhau về thành phần giữa các tổ chức, nhưng một nhóm cốt lõi của các biện pháp thực hành được chứng thực đã được thiết lập và hỗ trợ bởi các mức độ bằng chứng khác nhau. [4, 6]
Trong những năm qua, một số hướng dẫn thực hành lâm sàng [2, 4, 7, 8] đã thảo luận về các biện pháp can thiệp cải thiện chất lượng và hiệu quả nhất để ngăn ngừa VAP, bởi vì, với việc thúc đẩy và thực hiện các hướng dẫn này, tỷ lệ mắc VAP dường như đã giảm. [2] Tuy nhiên, mặc dù các gói chăm sóc thường được coi là có lợi trong việc cải thiện kết quả liên quan đến bệnh nhân, nhưng các khuyến nghị trong các hướng dẫn lại không nhất quán.
Đánh giá hệ thống và phân tích tổng hợp này nhằm mục đích tóm tắt các bằng chứng liên quan đến vai trò của gói chăm sóc máy thở trong việc ngăn ngừa VAP ở ICU dành cho người lớn. Mục tiêu thứ yếu là ghi lại kết quả lâm sàng của những bệnh nhân cần MV đã và không nhận được gói chăm sóc.
3 Phương pháp
3.1 Đăng ký và giao thức
Hướng dẫn Các mục báo cáo ưu tiên dành cho đánh giá hệ thống và phân tích tổng hợp (PRISMA) [9, 10] đã được sử dụng để thực hiện nghiên cứu này. Chi tiết về danh sách kiểm tra PRISMA có thể được tìm thấy trong Bảng bổ sung S1. Đánh giá hệ thống và phân tích tổng hợp này trước đây đã được đăng ký trong PROSPERO (CRD42022341780).
3.2 Chiến lược tìm kiếm
Chúng tôi đã thực hiện tìm kiếm có hệ thống các nghiên cứu được xuất bản từ năm 1985 đến tháng 7 năm 2022 trên cơ sở dữ liệu MEDLINE, Thư viện Cochrane và Web of Science. Không có hạn chế về ngôn ngữ. Để nắm bắt bất kỳ nghiên cứu mới nào được công bố sau lần tìm kiếm đầu tiên, các cảnh báo đã được tạo trong mỗi cơ sở dữ liệu. Chiến lược tìm kiếm đã được trình bày chi tiết trong Bảng bổ trợ S2. Lần tìm kiếm cuối cùng trên cơ sở dữ liệu được thực hiện vào tháng 6 năm 2022.
3.3 Đủ tiêu chuẩn
Chúng tôi đã xem xét các tiêu chí thu nhận sau: (1) các thử nghiệm ngẫu nhiên có đối chứng (RCT) và nghiên cứu quan sát có đối chứng; (2) bệnh nhân người lớn (>18 tuổi) ICU trải qua MV trong ít nhất 48 giờ; (3) sử dụng gói chăm sóc phòng ngừa VAP (nhóm can thiệp); và (4) nhóm so sánh không nhận được gói chăm sóc máy thở. Các biện pháp can thiệp cải thiện chất lượng riêng biệt được thực hiện như một phần của chăm sóc tiêu chuẩn có thể được thực hiện trong nhóm so sánh. Kết quả chính là tỷ lệ mắc VAP. Thời gian MV, thời gian nằm viện, thời gian nằm ICU, tỷ lệ tử vong tại bệnh viện, tỷ lệ tử vong tại ICU và nhiễm trùng đường hô hấp liên quan đến máy thở (VARI) được báo cáo là kết quả thứ cấp.
Các nghiên cứu bị loại trừ trong các trường hợp sau: (1) các nghiên cứu không phải là nghiên cứu ban đầu (thư, bài xã luận, trả lời, bình luận và tóm tắt hội nghị); (2) các nghiên cứu chưa được công bố hoặc tác giả không thể tiếp cận được; (3) bao gồm ≤ 10 người tham gia; (4) không có báo cáo về kết quả quan tâm; và (5) sử dụng bất kỳ gói chăm sóc máy thở nào trong nhóm đối chứng.
3.4 Các định nghĩa
Định nghĩa VAP được trích xuất từ mỗi nghiên cứu và được cung cấp trong Bảng bổ sung S3. Hơn nữa, các định nghĩa về kết quả được coi là đã được báo cáo trong các nghiên cứu để ngăn chặn những biến đổi có thể xảy ra theo thời gian và giữa các ấn phẩm.
Một gói chăm sóc được định nghĩa theo tuyên bố của Viện Cải thiện Sức khỏe (Institute of Health Improvement - IHI) [11] là “một tập hợp nhỏ, đơn giản các thực hành dựa trên bằng chứng (thường là ba hoặc nhiều hơn), khi được thực hiện chung và đáng tin cậy, đã được chứng minh là cải thiện tập hợp kết quả của bệnh nhân về thực hành chăm sóc” (xem Bảng bổ sung S4 về các khuyến nghị về gói chăm sóc theo từng hướng dẫn thực hành lâm sàng).
Các biện pháp cơ bản được coi là các biện pháp can thiệp cải thiện chất lượng không đáp ứng được số lượng tối thiểu ba biện pháp can thiệp, không được áp dụng chung hoặc không được hỗ trợ bởi bằng chứng khoa học.
Các hoạt động giáo dục được xác định khi các chuyên gia chăm sóc sức khỏe nhận được bất kỳ hình thức đào tạo nào về ứng dụng và tầm quan trọng của gói chăm sóc máy thở; bao gồm các cuộc họp giáo dục, hội thảo, hội thảo và các buổi giảng dạy.
3.5 Thu thập dữ liệu
Hai tác giả độc lập (RMR và ST) đã sàng lọc các tài liệu tham khảo dựa trên tiêu đề và bản tóm tắt bằng phần mềm tham chiếu Rayyan. Mỗi bài viết trùng lặp đã được xác định và xóa. Các bài viết được chọn đã trải qua quá trình đánh giá toàn văn. Những bất đồng đã được giải quyết bởi tác giả thứ ba (SRE). Trong suốt quá trình thu nhận, một bảng tính Excel được thiết kế trước đã được sử dụng để thu thập dữ liệu về tiêu chí loại trừ, thiết kế nghiên cứu, người tham gia, biện pháp can thiệp, công cụ so sánh, đánh giá chất lượng và kết quả.
Khi kết quả không được báo cáo, chúng tôi đã cố gắng liên hệ với các tác giả của nghiên cứu để lấy dữ liệu còn thiếu có liên quan. Số lượng người tham gia và mẫu số được trích ra để có kết quả phân đôi; trong khi cỡ mẫu, độ lệch chuẩn trung bình (SD) và trung vị [phạm vi liên vùng (IQR)] được trích xuất cho các kết quả liên tục.
3.6 Đánh giá chất lượng
Chất lượng phương pháp luận của các nghiên cứu được đưa vào được đánh giá riêng biệt bởi hai tác giả (ARS và DE). Những bất đồng đã được giải quyết bởi tác giả thứ ba (TV). Danh sách kiểm tra Downs và Black đã sửa đổi [12] đã được sử dụng để đánh giá từng nghiên cứu. Thang đo này được sử dụng để đánh giá cả nghiên cứu ngẫu nhiên và không ngẫu nhiên, cung cấp điểm tổng thể về chất lượng nghiên cứu và hồ sơ điểm số về chất lượng báo cáo, giá trị nội tại, giá trị bên ngoài và sức mạnh. Bảng câu hỏi Downs và Black đã sửa đổi [12] bao gồm 27 mục được phân loại là “Có”, “Không” và “Không thể xác định” theo thông tin có sẵn. Nó bao gồm năm phần, đó là chất lượng nghiên cứu (10 mục), giá trị bên ngoài (ba mục), xu hướng nghiên cứu (bảy mục), sai lệch lựa chọn và gây nhiễu (sáu mục) và sức mạnh (một mục). Mỗi câu hỏi sẽ được điểm 1 nếu trả lời “có”, ngoại trừ câu hỏi thứ năm, có thể nhận được điểm 2 nếu trả lời “có”. Phiên bản sửa đổi đơn giản hóa câu hỏi về sức mạnh, trao 1 điểm (thay vì 5 điểm trong bài viết gốc của Downs and Black) [12] nếu một nghiên cứu có đủ sức mạnh để nhận ra tác dụng có ý nghĩa lâm sàng. Sửa đổi này đã được sử dụng trong một số bài viết. [13-15] Do đó, tổng số điểm được tính theo thang điểm có thể là 28. Theo cách này, mỗi bài viết được xếp loại “xuất sắc” (24-28 điểm), “tốt” (19 -23 điểm), “khá” (14-18 điểm) và “kém” (<14 điểm).
3.7 Phân tích thống kê
Nếu kết quả không được báo cáo ở định dạng phù hợp cho phân tích tổng hợp thì các phương pháp được mô tả bởi Luo và cộng sự [16] và Wan và cộng sự [17] đã được sử dụng. Các phương pháp này sử dụng các công thức để chuyển đổi số trung vị thành giá trị trung bình ước tính ± SD. Các tác giả nghiên cứu đã được liên hệ để yêu cầu dữ liệu chưa được công bố. Những kết quả không đưa ra đủ kết quả bằng số sẽ không được phân tích trong phân tích tổng hợp.
Phân tích tổng hợp được thực hiện bằng RevMan phiên bản 5.3 (Trung tâm Cochrane Bắc Âu, Copenhagen: Hợp tác Cochrane, 2014). Đối với các kết quả phân đôi, tỷ lệ chênh lệch (OR) được sử dụng để phân tích các tác động gộp, trong khi chênh lệch trung bình được sử dụng cho dữ liệu liên tục. Tất cả các biện pháp thống kê đã được tính toán với khoảng tin cậy (CI) 95%. Phương pháp Mantel-Haenszel được sử dụng cho mô hình tác động ngẫu nhiên để tạo ra hiệu quả điều trị gộp trong các nghiên cứu. Kết quả phân tích tổng hợp được trình bày dưới dạng lô rừng.
Tính không đồng nhất về mặt thống kê được đánh giá bằng giá trị Higgins I2. [10] Tính không đồng nhất được coi là thấp (I2 <30%), vừa phải (I2 =30-<60%), đáng kể (I2 =60-<75%) và nhiều (I2 ≥75%). Khi có hơn 10 bài viết được đưa vào phân tích tổng hợp, các biểu đồ hình phễu cùng với thử nghiệm Egger [18] được sử dụng để đánh giá nguy cơ sai lệch xuất bản, nếu có. Phân tích độ nhạy được thực hiện để thăm dò yếu tố ảnh hưởng (số lượng nghiên cứu được đưa vào ≥ 10). Khi dữ liệu đầy đủ được báo cáo, các phân tích phân nhóm được thực hiện trên (1) các chuyên gia y tế nhận được các can thiệp giáo dục, (2) các biện pháp cơ bản được sử dụng làm tiêu chuẩn chăm sóc, (3) việc tuân thủ gói tổng thể vượt quá 70% hoặc không, (4) chất lượng nghiên cứu, (5) thiết kế nghiên cứu, (6) khu vực địa lý và (7) tiêu chuẩn chẩn đoán VAP.
4 Kết quả
4.1 Lựa chọn nghiên cứu
Việc tìm kiếm đã xác định được 3597 nghiên cứu có khả năng liên quan. Trong số này, 35 [19-53] các nghiên cứu đáp ứng tiêu chí thu nhận và 1 ấn phẩm bổ sung [54] đã được tìm thấy trong số các tài liệu tham khảo từ các nghiên cứu trước đó. Tổng cộng có 29 nghiên cứu [20-23, 26-28, 30, 31, 33-39, 41- 50, 52-54] phù hợp cho phân tích tổng hợp định lượng. Sơ đồ luồng PRISMA được hiển thị trong Hình 1.
Hình 1 Sơ đồ dòng PRISMA của việc lựa chọn nghiên cứu. PRISMA: Các mục báo cáo ưu tiên dành cho đánh giá hệ thống và phân tích tổng hợp (xin xem bản gốc).
4.2 Đặc điểm nghiên cứu và người tham gia
Hai mươi hai nghiên cứu đoàn hệ tiến cứu [19, 20, 23, 25, 30-35, 37-39, 41, 43-46, 48, 51, 52, 54], sáu nghiên cứu đoàn hệ hồi cứu [26-28, 36, 42, 50], bốn nghiên cứu gần thực nghiệm [29, 40, 49, 53], hai thử nghiệm lâm sàng [21, 22], một nghiên cứu cắt ngang [47], và một nghiên cứu đoàn hệ tiến cứu và hồi cứu [24] đáp ứng các tiêu chí đủ điều kiện (xem chi tiết trong Bảng 1). Tất cả các nghiên cứu được thực hiện ở người trưởng thành (>18 tuổi). Tổng cộng có 123.829 người tham gia được nhận vào ICU và 39.275 người (31,72%) là phụ nữ. Đánh giá hệ thống hiện tại bao gồm 116.873 người tham gia yêu cầu MV. Các đặc điểm chính của các nghiên cứu được đưa vào được trình bày chi tiết trong Bảng 1.
Tổng cộng có 84.031 người tham gia đã nhận được các gói chăm sóc để phòng ngừa VAP, với thời gian theo dõi trung bình là 21,7 tháng (SD = 24,8 tháng). Thành phần được báo cáo phổ biến nhất của gói chăm sóc máy thở là nâng cao đầu giường (n = 83.146), tiếp theo là chăm sóc răng miệng (n = 80,787) và đánh giá hàng ngày về mức độ sẵn sàng rút ống (n = 71,408). Các chương trình giáo dục được cung cấp cho các chuyên gia chăm sóc sức khỏe để cải thiện việc triển khai các gói chăm sóc máy thở đã được ghi nhận trong 26 nghiên cứu. 21 nghiên cứu báo cáo sự tuân thủ tổng thể và 14 nghiên cứu trong số này có mức độ tuân thủ cao (>70%). Xem xét tất cả các nghiên cứu, 28.998 người tham gia đã không nhận được gói chăm sóc máy thở trong thời gian nằm viện, với thời gian theo dõi trung bình là 12,2 tháng (SD = 8,9 tháng). Mười bảy nghiên cứu đã báo cáo các biện pháp cơ bản là tiêu chuẩn chăm sóc. Các đặc điểm chính của gói chăm sóc máy thở được áp dụng được trình bày chi tiết trong (Bảng 2).
Bảng 1 Các đặc điểm chính của 36 nghiên cứu bao gồm, được tổ chức từ ít đến nhiều biện pháp được IHI khuyến nghị có trong gói chăm sóc của họ.
| Tài liệu tham khảo | Quốc gia | Kiểu nghiên cứu | Tuổi | Đối tượng thở máy | Nữ giới | |
| Gói không chăm sóc | Gói chăm sóc | |||||
| Arabnejad và cộng sự.[21] | Iran | Thử nghiệm lâm sàng có kiểm soát | 38,1 ± 15,6 | 35,5 ± 16,1 | 117 | 17 (14,5) |
| Atashi và cộng sự. [22] | Iran | Thử nghiệm lâm sàng ngẫu nhiên | 52,4 ± 14,9 | 45,6 ± 17,1 | 76 | 24 (31) |
| Baxter và cộng sự. [23] | Canada | Đoàn hệ tiền cứu | - | - | 4212 | - |
| Omrane và cộng sự. [41] | Canada | Đoàn hệ tiền cứu | 57,4 ± 19,8 | 61,2 ± 18,6 | 709 | 286 (40,3) |
| Pérez-Granda và cộng sự. [44] | Tây ban nha | Đoàn hệ tiền cứu | 66,5 ± 12,0 | 67,4 ± 30,6 | 1935 | 401 (20,7) |
| Rello và cộng sự. [45] | Tây ban nha | Đoàn hệ tiền cứu | 59±18 | 66±18 | 1034 | 356 (34,4) |
| Sachetti và cộng sự. [47] | Brazil | Cắt ngang | - | - | 433 | - |
| Tao và cộng sự. [52] | Trung Quốc | Đoàn hệ tiền cứu | - | - | 3744 | - |
| Lansford và cộng sự. [35] | Hoa Kỳ | Đoàn hệ tiền cứu | - | - | 350 | - |
| Lưu và cộng sự. [37] | Trung Quốc | Đoàn hệ tiền cứu | - | - | 200 | - |
| Ongstad và cộng sự. [42] | Hoa Kỳ | Đoàn hệ hồi cứu | 42,6 ± 20,1 | 49,2 ± 21,0 | 183 | - |
| Triamvisit và cộng sự. [53] | Thái Lan | Bán thực nghiệm | 53,8 ± 21,1 | 53,9 ± 19,7 | 134 | 47 (35,1) |
| Álvarez-Lerma và cộng sự. [20] | Tây ban nha | Đoàn hệ tiền cứu | - | - | 3725 | - |
| Bukhari và cộng sự. [25] | Ả Rập Saudi | Đoàn hệ tiền cứu | - | - | 2747 | - |
| Burja và cộng sự. [26] | Slovenia | Đoàn hệ hồi cứu | 67,8 ± 14,5 | 64,8 ± 13,7 | 129 | 53 (41,1) |
| Eom và cộng sự. [29] | Hàn Quốc | Bán thực nghiệm | - | - | - | - |
| Hawe và cộng sự. [31] | Vương quốc Anh | Đoàn hệ tiền cứu | - | - | 589 | 249 (42,3) |
| Kao và cộng sự. [32] | Đài Loan | Đoàn hệ tiền cứu | - | - | - | - |
| Landelle và cộng sự. [34] | Thụy sĩ | Đoàn hệ tiền cứu | 61,9 (48,6– 73,4) | 60,5(49,4– 71,2) | 647 | 189 (28) |
| Lưu và cộng sự. [38] | Trung Quốc | Đoàn hệ tiền cứu | - | - | 4716 | 2233 (47,3) |
| Morris và cộng sự. [39] | Vương quốc Anh | Đoàn hệ tiền cứu | 60(47–72) | 59 (48–70) | 1961 | 776 (39,5) |
| Rosenthal và cộng sự. [46] | 14 nước đang phát triển* | Đoàn hệ tiền cứu | 57,2 ± 19,5 | 57,6 ± 19,9 | 55.507 | 22.313 (40,2) |
| Santana và cộng sự. [49] | Brazil | Bán thực nghiệm | - | - | 64 | 24 (37,5) |
| Cacheco và Dobkin [54] | Hoa Kỳ | Đoàn hệ tiền cứu | 54,40±1,80 | 55,51±2,21 | 954 | - |
| Al-Tawfiq và Abed [19] | Ả Rập Saudi | Đoàn hệ tiền cứu | - | - | - | - |
| Bird và cộng sự. [24] | Hoa Kỳ | Đoàn hệ tiền cứu/hồi cứu | - | - | - | - |
| Dinh và cộng sự. [28] | Hoa Kỳ | Đoàn hệ hồi cứu | 66 (51–78) | 63 (46–76) | 350 | 186 (53,1) |
| Ferreira và cộng sự. [30] | Brazil | Đoàn hệ tiền cứu | - | - | 188 | 78 (41,5) |
| Khan và cộng sự. [33] | Ả Rập Saudi | Đoàn hệ tiền cứu | 53,2 ± 21,0 | 56,4 ± 21,0 | 3665 | 689 (18) |
| DeLuca và cộng sự. [27] | Hoa Kỳ | Đoàn hệ hồi cứu | 35 (23–55) | 47 (24–63) | 387 | 123 (31,8) |
| Lim và cộng sự. [36] | Đài Loan | Đoàn hệ hồi cứu | 63,2 (50,6– 74,3) | 62,8 (51,7– 74,5) | 27.125 | 10.896 (40,2) |
| Okgun và cộng sự. [40] | Thổ Nhĩ Kỳ | Bán thực nghiệm | Tổng điểm: 58,3 (20,7) | 128 | 55 (43) | |
| Parisi và cộng sự. [43] | Hy Lạp | Đoàn hệ tiền cứu | 59 (41–73) | 58 (42–72) | 362 | 115 (31,8) |
| Samra và cộng sự. [48] | Ai Cập | Đoàn hệ tiền cứu | - | - | 380 | 122 (32,1) |
| Sen và cộng sự. [50] | Hoa Kỳ | Đoàn hệ hồi cứu | 50,8 ± 18,6 | 46,8 ± 19,2 | 131 | 39 (29,8) |
| Talbot và cộng sự. [51] | Vương quốc Anh | Đoàn hệ tiền cứu | - | - | - | - |
Dữ liệu được biểu thị dưới dạng trung bình±độ lệch chuẩn, trung vị (phạm vi liên vùng) hoặc n (%). IHI: Viện Cải thiện Sức khoẻ; -: Không có sẵn.
* Argentina, Brazil, Trung Quốc, Colombia, Costa Rica, Cuba, Ấn Độ, Lebanon, Macedonia, Mexico, Maroc, Panama, Peru và Thổ Nhĩ Kỳ.
4.3 Đánh giá chất lượng
Chất lượng phương pháp luận của các nghiên cứu được đưa vào được đánh giá là tốt trong 28 nghiên cứu [19-21, 23, 25-28, 30, 31, 33-36, 38 - 44, 46, 48-54] và xuất sắc trong 3 nghiên cứu. [22, 37, 45]
Bốn nghiên cứu [24, 29, 32, 47] được coi là có chất lượng phương pháp luận kém, chủ yếu là do các vấn đề về giá trị nội tại (sai lệch gây nhiễu) với việc không thể trả lời các câu hỏi 22, 23, 24 và 26 của bảng câu hỏi. Thông tin chi tiết được cung cấp trong Bảng bổ sung S5.
Bảng 2 Các đặc điểm chính của các biện pháp can thiệp chăm sóc tiêu chuẩn (gói không chăm sóc) và gói chăm sóc, được tổ chức từ ít đến nhiều biện pháp IHI khuyến nghị có trong gói chăm sóc của họ.
| Tài liệu tham khảo | Giáo dục* | Gói không chăm sóc | Gói chăm sóc | Tỷ lệ y tá-Bn | Tuân thủ (%) | |||||
| Chiều dài † | N | Biện pháp cơ bản | Chiều dài † | N | Hướng dẫn của IHI CB ‡ | Các yếu tố khác | ||||
| Arabnejad và cộng sự. [21] | Có | - | 71 | Có | - | 46 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, áp suất bóng chèn ETT, SSD, tránh thay bộ dây máy thở, khử trùng | - | - |
| Atashi và cộng sự. [22] | Có | - | 38 | Có | - | 38 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn ETT, SOD | - | - |
| Baxter và cộng sự. [23] | Có | 6 | 705 | - | 36 | 3507 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, cho ăn đường ruột qua môn vị, kháng sinh | - | - |
| Omrane và cộng sự. [41] | Có | 7 | 349 | Có | 7 | 360 | Kê cao đầu giường, phòng ngừa loét do stress | HH, dinh dưỡng, thay bộ dây máy thở | - | - |
Pérez- | Có | 9 | 401 | - | 35 | 1534 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | SSD | - | 42 |
| Rello và cộng sự. [45] | - | 3 | 149 | - | 16 | 885 | Quản lý an thần, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH; Áp suất bóng chèn ETT; tránh thay đổi bộ dây máy thở | - | 20 |
| Sachetti và cộng sự. [47] | Có | 2 | 198 | - | 2 | 235 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn OTT, vệ sinh bộ dây máy thở, vật lý trị liệu | - | 66,7 |
| Tao và cộng sự. [52] | Có | 12 | 1999 | Có | 7 | 1745 | Kê cao đầu giường, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH | - | - |
| Lansford và cộng sự. [35] | - | 12 | 218 | Có | 12 | 132 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Ống thông mũi dạ dày | - | - |
| Liu và cộng sự. [37] | Có | - | 100 | - | - | 100 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, SSD, Ống thông mũi dạ dày | - | - |
| Ongstad và cộng sự. [42] | - | 24 | 87 | - | 12 | 96 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, chăm sóc răng miệng hàng ngày bằng chlorhexidine | SSD, tránh thay đổi bộ dây máy thở, ép ngực tần số cao | - | >90 |
| Triamvisit và cộng sự. [53] | Có | 12 | 66 | Có | 14 | 68 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp lực bóng chèn HH, ETT, tránh tình trạng dạ dày căng quá mức | - | - |
Álvarez- | Có | 3 | - | - | 21 | - | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, áp suất bóng chèn ETT, tránh thay đổi bộ dây máy thở § SOD, SSD, kháng sinh | - | - |
| Bukhari và cộng sự. [25] | Có | 12 | - | Có | 12 | 2747 | Kê cao đầu giường, ngưng an thần hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu | Không | - | 78,9 |
| Burja và cộng sự. [26] | Có | 4 | 55 | Có | 4 | 74 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, dự phòng bệnh loét dạ dày tá tràng, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp lực bóng chèn ETT, SSD, hút khí quản | - | - |
| Eom và cộng sự. [29] | Có | 8 | - | Có | 3 | - | Kê cao đầu giường, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | § SSD | - | 71,8 |
| Hawe và cộng sự. [31] | Có | 17 | 374 | - | 10 | 215 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, SSD, làm sạch bộ dây máy thở | - | 54 |
| Kao và cộng sự. [32] | Có | 7 | - | - | 15 | - | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn ETT, bộ dây máy thở sạch | - | 92,8 |
| Landelle và cộng sự. [34] | Có | 8 | 291 | Có | 11 | 356 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, áp suất bóng chèn ETT, SSD, SOD, vận động bệnh nhân | 1:2 Trợ lý điều dưỡng- bệnh nhân 1:4 | 83,3 |
| Liu và cộng sự. [38] | - | 12 | 2029 | Có | 12 | 2687 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, áp suất bóng chèn ETT, SSD, khử ’ trùng | - | 89,8 |
| Morris và cộng sự. [39] | Có | - | 1460 | - | - | 501 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Không | - | 70 |
| Rosenthal và cộng sự. [46] | Có | 3 | 3889 | Có | 139 | 51.618 | Kê cao đầu giường, đánh giá hàng ngày mức độ sẵn sàng rút ống, dự phòng bệnh loét dạ dày tá tràng, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp lực bóng chèn HH, ETT, tránh căng dạ dày quá mức, tránh thay đổi bộ dây máy thở; vệ sinh bộ dây máy thở, khử trùng, sử dụng OTT | - | - |
| Santana và cộng sự. [49] | - | 19 | 30 | - | 19 | 34 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn ETT | - | 55 |
| Cacheco và Dobkin [54] | Có | 24 | 299 | Có | 36 | 655 | Kê cao đầu giường, kiểm soát thuốc an thần, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Dự phòng xuất huyết tiêu hóa | - | 91 |
| Al-Tawfiq và Abed [19] | Có | 12 | - | - | 24 | - | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu | Không | - | 82 |
| Bird và cộng sự. [24] | - | - | - | - | - | - | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu | Không | - | SICU 81 TICU 91 |
| Dinh và cộng sự. [28] | - | 36 | 213 | Có | 36 | 137 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu | Không | - | 97 |
| Ferreira và cộng sự. [30] | - | 12 | 115 | - | 16 | 73 | Kê cao đầu giường, quản lý thuốc an thần, dự phòng loét do căng thẳng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Dinh dưỡng, giảm đau, kiểm soát đường huyết | - | - |
| Khan và cộng sự. [33] | - | 24 | 2212 | - | 24 | 1453 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn ETT, SSD | 1:1 RTbệnh nhân: 1:5 | 94,2 |
| DeLuca và cộng sự. [27] | Có | 6 | 195 | Có | 6 | 192 | Kê cao đầu giường, quản lý thuốc an thần, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống hàng ngày, Dự phòng loét do căng thẳng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | SSD | - | - |
| Lim và cộng sự. [36] | Có | 46 | 12.913 | Có | 41 | 14.212 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | HH, áp suất bóng chèn ETT, khử trùng | - | - |
| Okgun và cộng sự. [40] | Có | 3 | - | Có | 3 | - | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Áp suất bóng chèn HH, ETT | - | 89,8 |
| Parisi và cộng sự. [43] | Có | 14 | 226 | - | 8,5 | 136 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Không | 1:3 ngày 1:4 đêm | 28 |
| Samra và cộng sự. [48] | Có | 12 | 250 | Có | 24 | 130 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày tá tràng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Không | 1:1 | 94– 100 |
| Sen và cộng sự. [50] | - | 33 | 66 | - | 24 | 65 | Kê cao đầu giường, ngưng dùng thuốc an thần hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng loét do căng thẳng, DVTP, chăm sóc răng miệng hàng ngày bằng chlorhexidine | Không | - | - |
| Talbot và cộng sự. [51] | - | 31 | - | - | 30 | - | Kê cao đầu giường, quản lý thuốc an thần, đánh giá hàng ngày mức độ sẵn sàng rút ống, dự phòng loét do căng thẳng, dự phòng huyết khối tĩnh mạch sâu, chăm sóc răng miệng hàng ngày bằng chlorhexidine | SSD (từ năm 2009) | - | 83 |
CB: Gói chăm sóc; DVTP: Dự phòng huyết khối tĩnh mạch sâu; ETT: Ống nội khí quản; HH: Vệ sinh tay; IHI: Viện Cải thiện Sức khoẻ; OTT: Ống miệng-khí quản; RT: Chuyên gia trị liệu hô hấp; SOD: Khử nhiễm vùng hầu họng có chọn lọc; SSD: Dẫn lưu dịch tiết dưới thanh môn; -: Không có sẵn.
* Hoạt động giáo dục: các cuộc họp giáo dục, các buổi bán kết, hội thảo và các buổi giảng dạy.
† Tháng.
‡ Gói được xác định theo Hướng dẫn của Viện Cải thiện Y tế. Các thành phần chính của Gói máy thở IHI là nâng cao đầu giường, “nghỉ an thần” hàng ngày, đánh giá mức độ sẵn sàng rút ống nội khí quản hàng ngày, dự phòng bệnh loét dạ dày, dự phòng huyết khối tĩnh mạch sâu và chăm sóc răng miệng hàng ngày bằng chlorhexidine.
§ Các biện pháp được khuyến nghị nhưng không bắt buộc.
5 Kết quả
5.1 Tỷ lệ mắc VAP
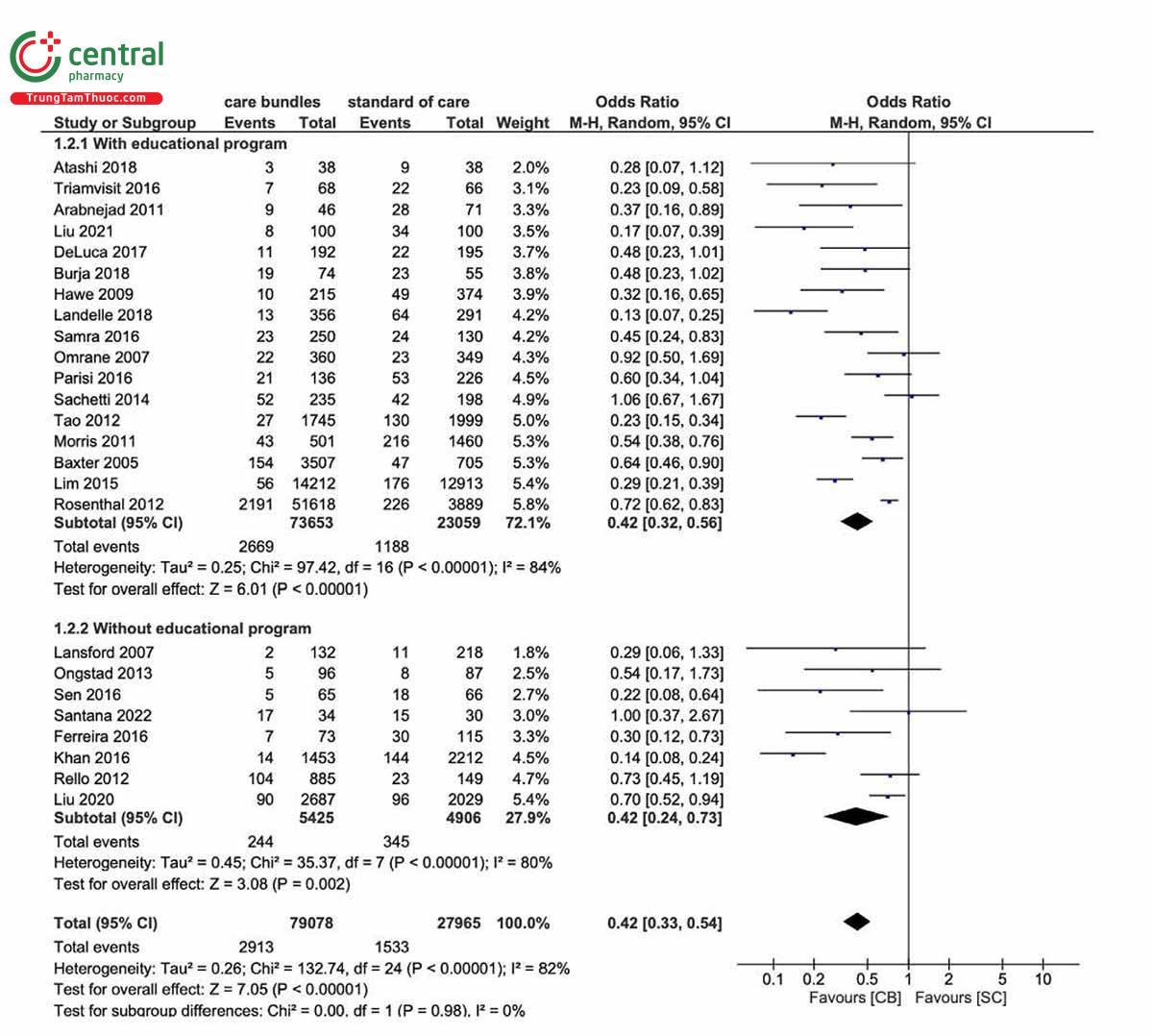
Hai mươi lăm nghiên cứu [21-23, 26, 27, 30, 31, 33-39, 41-43, 45-50, 52, 53] đã báo cáo tỷ lệ mắc VAP. Số đợt VAP thấp hơn đáng kể (OR=0,42, 95% CI: 0,33, 0,54; Hình 2) ở nhóm nhận gói chăm sóc máy thở hơn nhóm không chăm sóc. Đã tìm thấy sự không đồng nhất đáng kể (I2 = 82%). Tất cả các nhóm nhỏ đều giảm đáng kể số đợt VAP, bao gồm các chuyên gia y tế nhận các chương trình can thiệp giáo dục, các biện pháp cơ bản được sử dụng làm tiêu chuẩn chăm sóc, mức độ tuân thủ gói tổng thể vượt quá 70% hoặc không, khu vực địa lý và tiêu chí chẩn đoán VAP (Hình bổ sung S1). Loại trừ ba nghiên cứu bằng chứng chất lượng thấp [47, 49, 53], OR của số đợt VAP là 0,40 (CI 95%: 0,31, 0,51), nhưng tính không đồng nhất vẫn đáng kể (I2 = 82%).
5.2 Thời lượng của MV
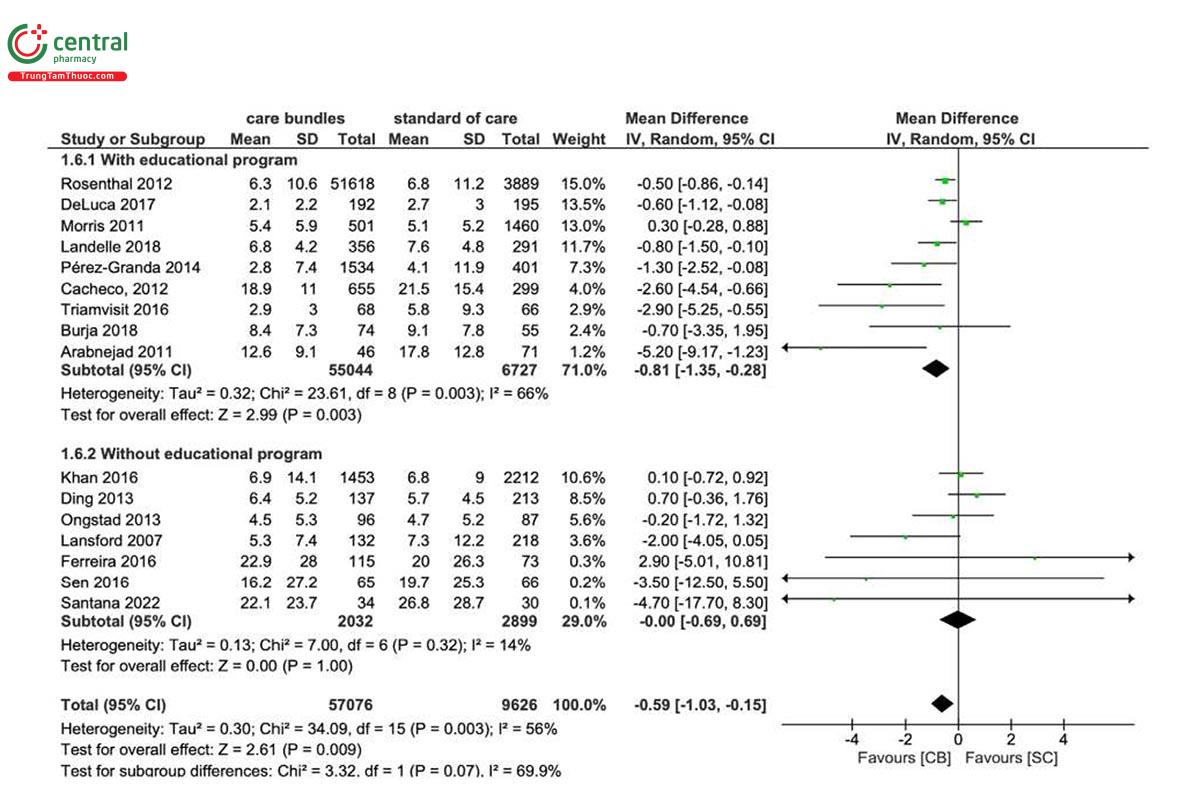
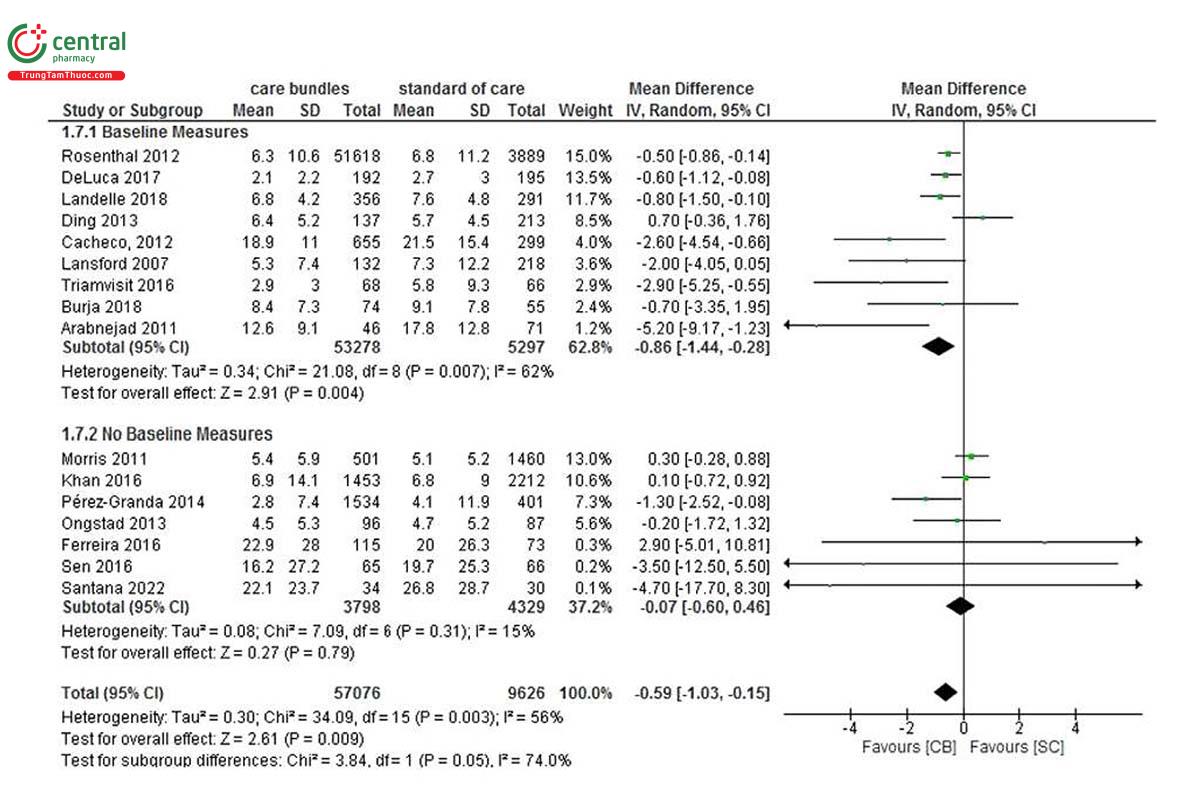
Hai mươi hai nghiên cứu [21, 26-28, 30, 31, 33-36, 38, 39, 41, 42, 44-46, 49, 50, 52-54] báo cáo thời lượng của MV, với trung bình ước tính là 7 ngày (IQR: 5-15). Mười sáu [21, 26-28, 30, 33-35, 39, 42, 44, 46, 49, 50, 53, 54] trong số 22 nghiên cứu này đã được đưa vào phân tích tổng hợp. Việc triển khai các gói chăm sóc máy thở giúp giảm đáng kể số ngày MV (MD=-0,59, 95% CI: -1,03, -0,15; I 2 = 56%), so với tiêu chuẩn chăm sóc, đặc biệt là ở các trung tâm tiến hành các hoạt động giáo dục (MD=- 0,81, CI 95%: -1,35, -0,28; Hình 3) và ở những người áp dụng các biện pháp cơ bản làm tiêu chuẩn chăm sóc (MD=-0,86, CI 95%: -1,44, -0,28; Hình 4). Trong cả hai trường hợp, sự không đồng nhất đáng kể đã được quan sát thấy (I2 = 62- 66%). Không có sự khác biệt đáng kể nào được báo cáo trong các phân tích phân nhóm khác (Hình bổ sung S2). Trong chín nghiên cứu [21, 31, 35, 36, 45, 49, 50, 53, 54], thời gian MV giảm ≥ 2 ngày. Chi tiết được báo cáo trong Bảng 3.
5.3 Thời gian lưu trú
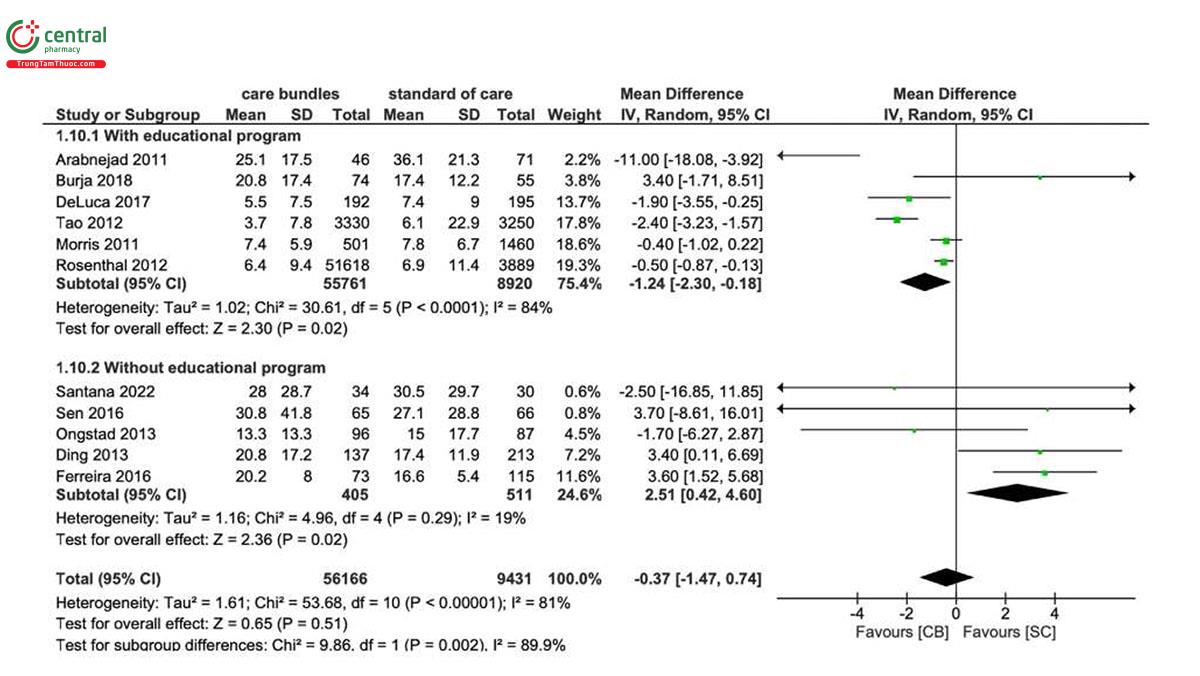
Thời gian nằm viện được ghi nhận trong 12 nghiên cứu [21, 26-28, 30, 31, 39, 42, 46, 49, 50, 52] với thời gian trung bình ước tính là 16 ngày (IQR: 7- 22 ngày). Một trong những nghiên cứu này [31] đã không báo cáo dữ liệu ở định dạng phù hợp cho phân tích tổng hợp. Không có sự khác biệt giữa cả hai nhóm (MD=-0,37, CI 95%: -1,47, 0,74) với sự không đồng nhất đáng kể (I2 = 81%). Trong phân tích phân nhóm, thời gian nằm viện giảm đáng kể trong các nghiên cứu có tính giáo dục. các hoạt động như một phần của gói (MD=-1,24, CI 95%: -2,30, -0,18; Hình 5) và đối với nhóm con RCT (MD=-11, CI 95%: -18,08, -3,92; Hình bổ sung S3). Hơn nữa, một điểm nổi bật trong phát hiện của chúng tôi là chẩn đoán VAP theo tiêu chí lâm sàng và vi sinh cũng như tiêu chí Điểm nhiễm trùng phổi lâm sàng (CPIS) làm giảm đáng kể thời gian nằm viện (Hình bổ sung S3). Không có sự khác biệt đáng kể nào được báo cáo trong các phân tích phân nhóm khác (Hình bổ sung S3). Không có sự khác biệt về thời gian lưu trú tại ICU (xem Hình bổ sung S4).
5.4 Tỷ lệ tử vong tại bệnh viện
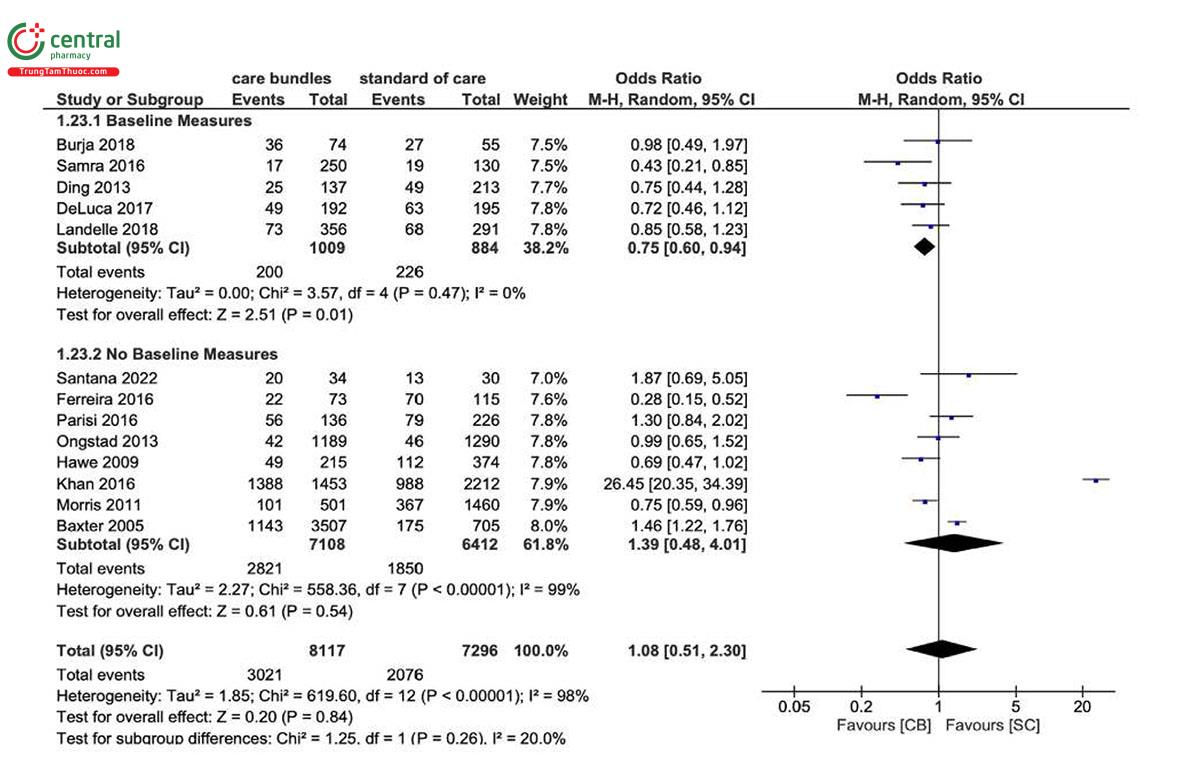
Tỷ lệ tử vong tại bệnh viện đã được báo cáo trong 14 nghiên cứu. [23, 26-28, 30, 31, 33, 34, 39, 42, 43, 48, 49, 54] Kết quả gộp không cho thấy sự khác biệt về tỷ lệ tử vong tại bệnh viện (OR=1,08, 95 % CI: 0,51, 2,30; I2 = 98%) giữa bệnh nhân được điều trị bằng gói chăm sóc máy thở và chăm sóc tiêu chuẩn. Trong phân tích dưới nhóm, khi các biện pháp cơ bản được sử dụng làm tiêu chuẩn chăm sóc, tỷ lệ tử vong tại bệnh viện thấp hơn ở nhóm sử dụng gói máy thở (OR=0,75, 95% CI: 0,60, 0,94; Hình 6). Không có sự khác biệt đáng kể nào được báo cáo trong các phân tích phân nhóm khác (Hình bổ sung S5).
Bảng 3 Sự khác biệt giữa các nghiên cứu đạt được mức giảmMV > 2 ngày và những nghiên cứu không đạt được.
| Giảm MV (∆) | ≥2 ngày | <2 ngày | Giá trị P |
| Số lượng nghiên cứu | 9 nghiên cứu | 13 nghiên cứu | - |
| Số bệnh nhân MV | 28.949 | 74.121 | - |
| Đặc điểm bệnh nhân | |||
| Tuổi | 53,0 ± 9,4 | 59,0 ± 8,3 | - |
| Thời lượng MV (ngày) | 14,9 ± 13,6 | 6,4 ± 4,9 | P <0,05 |
| Loại nhập ICU * | |||
| Chấn thương | 1584 (5.3) | 269 (9.1) | P <0,05 |
| Phẫu thuật | 27.474 (92,3) | 198 (6,7) | P <0,05 |
| Nội khoa | 536 (1.8) | 333 (11.3) | P <0,05 |
| Thần kinh | 134 (0,5) | 131 (4.4) | P <0,05 |
| Tim mạch | - | 2025 (68,5) | P <0,05 |
| Thành phần gói | |||
| Độ cao HOB | 8 (88,9) | 13 (100) | - |
| Chăm sóc răng miệng | 9 (100) | 11 (84,6) | - |
| Quản lý thuốc an thần | 6 (66,7) | 7 (53,8) | - |
| Vệ sinh tay | 5 (55,6) | 5 (38,5) | - |
| Áp suất bóng chèn ETT | 5 (55,6) | 5 (38,5) | - |
| Đánh giá rút ống nội khí quản | 7 (77,8) | 7 (53,8) | - |
| SSD | 2 (22.2) | 7 (53,8) | - |
| PUP/SUP | 2 (22.2) | 7 (53,8) | - |
| DVTP | 2 (22.2) | 4 (30,8) | - |
| Bộ dây MV không thay đổi | 2 (22.2) | 2 (15,4) | - |
| Làm sạch bộ dây MV | 1 (22.2) | 1 (7.7) | - |
| Dạ dày căng quá mức | 1 (12,5) | 1 (7.7) | - |
| SOD | - | 1 (7.7) | - |
| Vận động bệnh nhân | - | 1 (7.7) | - |
| Ống miệng-khí quản | - | 1 (7.7) | - |
| Bộ dây MV thay đổi | - | 1 (7.7) | - |
Dữ liệu được biểu thị dưới dạng trung bình±độ lệch chuẩn, trung vị (phạm vi liên vùng) hoặc n (%).
DVTP: Dự phòng huyết khối tĩnh mạch sâu; ETT: Ống nội khí quản; HOB: Đầu giường; ICU: Đơn vị chăm sóc đặc biệt; MV: Thông khí cơ học; PUP/SUP: Dự phòng loét dạ dày tá tràng/Dự phòng loét do căng thẳng; SOD: Khử nhiễm vùng hầu họng có chọn lọc; SSD: Tiết dịch dưới thanh môn; -: Không có sẵn.
* Chỉ bao gồm các đối tượng được điều trị trong ICU cụ thể (nhóm ≥2 ngày n =29.768; <2 ngày nhóm n =2956.).
Với việc loại trừ nghiên cứu của Khan và cộng sự [33] tỷ lệ tử vong tại bệnh viện có xu hướng giảm (OR=0,83, 95% CI: 0,63, 1,08) với giá trị không đồng nhất thấp hơn nhưng vẫn đáng kể (I2 = 79%). Kết quả cũng tương tự khi nghiên cứu của Khan và cộng sự [33] đã bị loại khỏi phân tích phân nhóm của các nghiên cứu có độ tuân thủ > 70%. Tỷ lệ tử vong tại bệnh viện có xu hướng giảm (OR=0,78, CI 95%: 0,59, 1,04) với giá trị không đồng nhất thấp hơn (dao động từ 99% đến 30%).
Tỷ lệ tử vong ở ICU đã được báo cáo trong năm nghiên cứu. [23, 26, 33, 34, 54] Không tìm thấy sự khác biệt giữa cả hai nhóm (OR=1,08, CI 95%: 0,83, 1,40, I2 = 73%). Thông tin chi tiết có sẵn trong Hình bổ sung S6.
6 Thảo luận
Nghiên cứu đánh giá hệ thống và phân tích tổng hợp của chúng tôi đã tóm tắt thông tin từ 36 nghiên cứu kiểm tra tác động của các gói chăm sóc máy thở đối với tỷ lệ mắc VAP, thời gian MV, thời gian nằm viện và tỷ lệ tử vong. Mặc dù chăm sóc kết hợp dường như cải thiện kết quả lâm sàng nhưng chất lượng bằng chứng còn thấp và là lĩnh vực cần nghiên cứu thêm.
Phân tích tổng hợp cho thấy sự giảm đáng kể về cả tỷ lệ mắc VAP và thời gian MV khi triển khai gói chăm sóc. Các nghiên cứu bao gồm nhu cầu MV > 15 ngày [21, 54] cho thấy số ngày không thở máy giảm rõ rệt hơn. Không có sự khác biệt đáng kể về thời gian nằm viện và tỷ lệ tử vong tại bệnh viện. Phát hiện này có thể là do có nhiều yếu tố khác ảnh hưởng đến những kết quả này, một số yếu tố trong đó có thể không thể sửa đổi được.
Thành phần được báo cáo phổ biến nhất của gói chăm sóc máy thở là nâng cao đầu giường, tiếp theo là chăm sóc răng miệng và đánh giá hàng ngày về mức độ sẵn sàng rút ống. Tuy nhiên, nghiên cứu này không thể xác định được tác dụng của từng thành phần riêng lẻ. Ngoài ra, trong số các hướng dẫn thực hành lâm sàng VAP [4, 7, 8], các chiến lược về tư thế, chẳng hạn như tư thế nửa nằm nửa ngồi và kê cao đầu giường đã được đồng thuận (Bảng bổ trợ S4).
Cải thiện kết quả và giảm mức độ tiếp xúc với MV phải là ưu tiên và mục tiêu của việc thực hiện các gói phòng ngừa. Chiến lược an thần phải là yếu tố cốt lõi của gói chăm sóc thông khí. Nhắm mục tiêu mức độ an thần nhẹ và sử dụng chiến lược an thần bao gồm thuốc giảm đau an thần tác dụng ngắn được ưu tiên hơn, do đó giúp cai máy thở sớm và giảm tỷ lệ viêm phổi và tử vong ở bệnh nhân thở máy trong ICU. [55-59]
Các gói bao gồm các hoạt động giáo dục đã chứng minh sự giảm thời gian MV và thời gian nằm viện, trong khi các gói không có thành phần giáo dục không làm thay đổi những kết quả này. Các nghiên cứu trước đây cho thấy kiến thức và sự tuân thủ các gói chăm sóc của y tá chăm sóc tích cực còn thấp [60, 61] trong khi các chiến lược thực hiện tích cực (bao gồm các buổi giáo dục lặp đi lặp lại có và không có minh họa thực hành, hướng dẫn, nhắc nhở, phản hồi trực tiếp, hỗ trợ trực quan, tờ thông tin và áp phích) đã cải thiện mức độ kiến thức, sự tuân thủ và kết quả lâm sàng. [62]
Mức độ tuân thủ cao là yếu tố quan trọng đảm bảo hiệu quả lâm sàng của dịch vụ chăm sóc theo gói. Tuy nhiên, việc tuân thủ chăm sóc theo gói rất khác nhau (20%-100%), có thể là do thiếu kiến thức, vai trò không rõ ràng và không đủ nguồn lực. [60, 61] Trong tiền cứu, việc theo dõi thời gian thực nên được thực hiện kết hợp với giám sát VAP để cung cấp phản hồi trực tiếp cho các nhà cung cấp dịch vụ chăm sóc sức khỏe. [5] Ngoài ra, cần xem xét ảnh hưởng của việc tuân thủ gói đối với rủi ro VAP. [63]
Những phát hiện của chúng tôi phù hợp với những phát hiện của nghiên cứu phân tích tổng hợp và đánh giá hệ thống trước đây của Pileggi và cộng sự [1], đánh giá tác động của các gói chăm sóc đối với tỷ lệ tử vong. Tuy nhiên, việc tìm kiếm chỉ giới hạn ở các bài báo được xuất bản trước tháng 6 năm 2017. Điều này cho phép chúng tôi bổ sung thêm bằng chứng mới từ 5 năm qua. [20, 26, 34, 37, 38] Hơn nữa, Pileggi và cộng sự [1] loại trừ các bài báo không báo cáo dữ liệu về tỷ lệ tử vong. Trong trường hợp của chúng tôi, các bài viết ghi lại bất kỳ kết quả nào được thiết kế trước đều được đưa vào, cho phép chúng tôi đưa vào số lượng bài viết lớn hơn. Pileggi và cộng sự [1] bao gồm 13 bài viết (11.664 người tham gia) trong tổng quan hệ thống và phân tích tổng hợp của họ. Khoảng 7 trong số 13 bài báo đã được đánh giá trong nghiên cứu của chúng tôi; 6 bài viết còn lại bị loại do đặc điểm dân số hoặc sự hiện diện của các gói chăm sóc trong nhóm đối chứng. Sự khác biệt giữa các bài viết trong các đánh giá hệ thống trước đây và nghiên cứu của chúng tôi cũng như lý do loại trừ được trình bày chi tiết trong Bảng bổ sung S6. Nghiên cứu của chúng tôi bao gồm 29 bài báo trong phân tích định lượng (n = 116.873), bổ sung thêm 16 bài báo, do đó cung cấp góc nhìn rộng hơn về chủ đề này. Các thành phần của gói chăm sóc phải tuân theo những hiểu biết khoa học ngày càng tiến bộ. Đối với những vấn đề liên quan đến chăm sóc răng miệng, các gói chăm sóc thường khuyến nghị sử dụng nước súc miệng có chứa chlorhexidine. Tuy nhiên, thực hành này đã trở thành một chủ đề gây tranh cãi. Trong một nghiên cứu đoàn hệ một trung tâm (n = 5537) nhằm đánh giá giá trị của các thành phần trong gói chăm sóc cá nhân đối với tỷ lệ xảy ra các biến cố liên quan đến máy thở, Klompas và cộng sự [64] nhận thấy chăm sóc răng miệng bằng Chlorhexidine có liên quan đáng kể đến tỷ lệ tử vong ở bệnh nhân thở máy trong ít nhất 3 ngày (tỷ lệ rủi ro [HR] = 1,63, CI 95%: 1,15, 2,31), mặc dù xu hướng giảm VAP (HR) không đáng kể = 0,27, 1,14). Những dữ liệu này đã được thêm vào đánh giá hệ thống và phân tích tổng hợp các RCT cho thấy nguy cơ tử vong tăng lên liên quan đến chăm sóc răng miệng bằng chlorhexidine (OR=1,25, 95% CI: 1,05, 1,50). [65] Ngoài ra, các nghiên cứu đoàn hệ dịch tễ học quy mô lớn đã chứng minh chăm sóc răng miệng bằng chlorhexidine có liên quan đến việc tăng nguy cơ tử vong ở các nhóm dân số ICU (OR=1,25, 95% CI: 1,16, 1,34) [65] như ở các nhóm dân số nhập viện nói chung (OR =2,61, CI 95%: 2,32, 2,92). [66] Cơ chế gây bệnh được cho là sự rối loạn cân bằng nội môi oxit nitric gây ra bằng cách tiêu diệt vi khuẩn đường miệng thiết yếu bằng nước súc miệng sát trùng. [67] Điều này dẫn đến tình trạng thiếu hụt Sinh khả dụng oxit nitric, khiến bệnh nhân có nguy cơ mắc các bệnh về tim do thiếu máu cục bộ và nhiễm trùng huyết. Mặc dù giả thuyết này vẫn chưa được chứng minh, nhưng cuộc tranh cãi đã dẫn đến các chiến lược loại bỏ chlorhexidine, như báo cáo của Dale và cộng sự [68] Các nhà điều tra này đã tiến hành RCT đa trung tâm, từng bước, cụm trong sáu ICU để đánh giá hiệu quả của việc loại bỏ nước súc miệng chlorhexidine khỏi thói quen chăm sóc răng miệng của họ. Thay vào đó, người ta nhấn mạnh vào việc đánh răng và làm sạch chăm sóc răng miệng không sát trùng. Việc ngừng sử dụng dịch vụ chăm sóc răng miệng bằng chlorhexidine không làm thay đổi các biến chứng hoặc tỷ lệ tử vong liên quan đến máy thở liên quan đến nhiễm trùng. Quan trọng hơn, việc ngừng sử dụng dịch vụ chăm sóc răng miệng bằng chlorhexidine có liên quan đến việc cải thiện điểm số về sức khỏe răng miệng. Nguy cơ tử vong được cho là liên quan đến chăm sóc răng miệng bằng chlorhexidine và việc áp dụng phương pháp này một cách an toàn đã dẫn đến lời kêu gọi từ bỏ nước súc miệng sát trùng và hạn chế thực hành này trong một số trường hợp được chọn. [69]
7 Hạn chế
Đánh giá hệ thống và phân tích tổng hợp này có những hạn chế nhất định cần được xem xét khi diễn giải kết quả. Đầu tiên, người ta thấy có sự không đồng nhất cao giữa các nghiên cứu, điều này có thể là do sự khác biệt lớn trong thiết kế nghiên cứu, các gói chăm sóc ứng dụng, chăm sóc tiêu chuẩn và số lượng bệnh nhân. Trong các nghiên cứu trong tiền cứu, việc xem xét các biện pháp can thiệp đã được chứng minh là có hiệu quả trong phòng ngừa VAP để đưa vào gói máy thở có thể rất quan trọng. Thứ hai, cỡ mẫu tương đối nhỏ và nghiên cứu không đủ sức mạnh để thực hiện một số phân tích dưới nhóm (theo loại ICU, tỷ lệ y tá-bệnh nhân, các biện pháp can thiệp cải thiện chất lượng riêng biệt và các biện pháp khác). Tuy nhiên, những sai lệch khác, chẳng hạn như sai lệch lựa chọn và chất lượng phương pháp luận kém, cũng có thể giải thích hạn chế này. Thứ ba, mặc dù một lượng lớn thông tin đã được ghi lại nhưng dữ liệu trên nhiều điểm cuối vẫn chưa đầy đủ vì chúng được báo cáo ở định dạng không thể trích xuất và đánh giá. Chất lượng phương pháp nói chung là tốt, mặc dù chỉ có 2 trong số 35 nghiên cứu được đưa vào là RCT. Thứ tư, chúng tôi chưa xem xét ảnh hưởng của nguyên nhân dẫn đến MV đến hiệu quả của gói phòng ngừa VAP. Việc phân tích ảnh hưởng của bệnh vi-rút Corona 2019 (Covid-19) nằm ngoài phạm vi của nghiên cứu này. Đây là một điểm mạnh vì dữ liệu được trình bày trong các nhóm thuần tập này không bị ảnh hưởng bởi các đợt tăng khác nhau của COVID-19.
8 Kết luận
Nghiên cứu của chúng tôi cho thấy rằng việc áp dụng gói chăm sóc máy thở làm giảm tỷ lệ mắc VAP và thời gian MV. Tuy nhiên, chất lượng của bằng chứng còn thấp. Việc đưa các hoạt động giáo dục vào gói dường như đã cải thiện kết quả lâm sàng.
Các gói máy thở đang trong quá trình chuyển đổi: Từ ngăn ngừa viêm phổi liên quan đến máy thở đến ngăn ngừa các sự kiện liên quan đến máy thở, xem thêm TẠI ĐÂY
9 Viêm phổi thở máu ở bệnh nhân đột quỵ nặng: Điều trị và chiến lược dự phòng
9.1 Khái niệm
❑ PISCES: SAP (Stroke-Associated Pneumonia) là thuật ngữ được khuyến nghị để chỉ phổ các dạng viêm phổi xảy ra trong 7 ngày đầu sau khởi phát đột quỵ ở bệnh nhân không thở máy
❑Sau 7 ngày kể từ khi khởi phát đột quỵ, áp dụng các tiêu chuẩn chẩn đoán hiện có của viêm phổi bệnh viện (HAP).
❑ Đối với bệnh nhân đột quỵ đang được thở máy, nên áp dụng các tiêu chuẩn chẩn đoán của viêm phổi liên quan thở máy (VAP).
❑Viêm phổi bệnh viện (Hospital-acquired pneumonia – HAP) (nosocomial pneumonia): là tình trạng viêm phổi xảy ra sau 48 giờ hoặc lâu hơn kể từ khi nhập viện, và không có dấu hiệu nhiễm trùng ủ bệnh tại thời điểm nhập viện.
❑ Viêm phổi thở máy (Ventilator-associated pneumonia – VAP), xảy ra ở bệnh nhân được đặt nội khí quản và thở máy trên 48 giờ. VAP cũng bao gồm những trường hợp HAP xuất hiện trong vòng 48 giờ sau khi rút ống nội khí quản (extubation).
9.2 Tần suất, gánh nặng VAP
❑1/3 trường hợp HAP mắc phải trong ICU, trong đó VAP chiếm 90%
❑ NICU có tỷ lệ VAP cao hơn 1,3–1,5 / VAP tại ICU lần do giảm phản xạ ho, nuốt, và rối loạn ý thức.
❑VAP xảy ra ở 9–40% bệnh nhân được đặt nội khí quản và là nhiễm khuẩn mắc phải trong ICU phổ biến nhất
❑ VAP dao động từ 2 - 16 /1000 ngày thở máy
❑VAP đạt đỉnh trong khoảng ngày thứ 5 đến ngày thứ 9
❑ VAP : Tỷ lệ tử vong trực tiếp từ 3%-17%
❑ VAP: tăng gấp đôi nguy cơ tử vong trong ICU
9.3 Ảnh hưởng VAP đến HPTK sau đột quỵ
Chậm hồi phục thần kinh, kéo dài ICU-LOS và thời gian thở máy.
▪ Nhóm có VAP có tỷ lệ phục hồi kém (mRS ≥ 4) cao hơn rõ rệt.
▪ Ảnh hưởng chủ yếu gián tiếp thông qua biến chứng toàn thân và kéo dài hồi sức.
9.4 Cơ chế bệnh sinh VAP
❑Quá trình hình thành VAP :
▪ Aspiration: VK từ hầu họng/dạ dày xâm nhập khí quản qua ống NKQ
▪ Colonization: VK bám vào niêm mạc đường thở và ống nội khí quản.
▪ Biofilm: Biofilm bảo vệ VK khỏi KS và miễn dịch.
▪ Infection: VK xâm nhập phế nang → phản ứng viêm, phù nề, suy hô hấp.
❑Diễn tiến: Hít sặc vi thể lặp lại → lan viêm → VAP
Cơ chế đặc trưng của SAP
- Hội chứng suy giảm miễn dịch sau đột quỵ - SIDS
- Rối loạn nuốt NPO và hít sặc (Aspiration)
- SIDS + ASPIRATION = cơ chế đặc trưng của VAP (stroke)
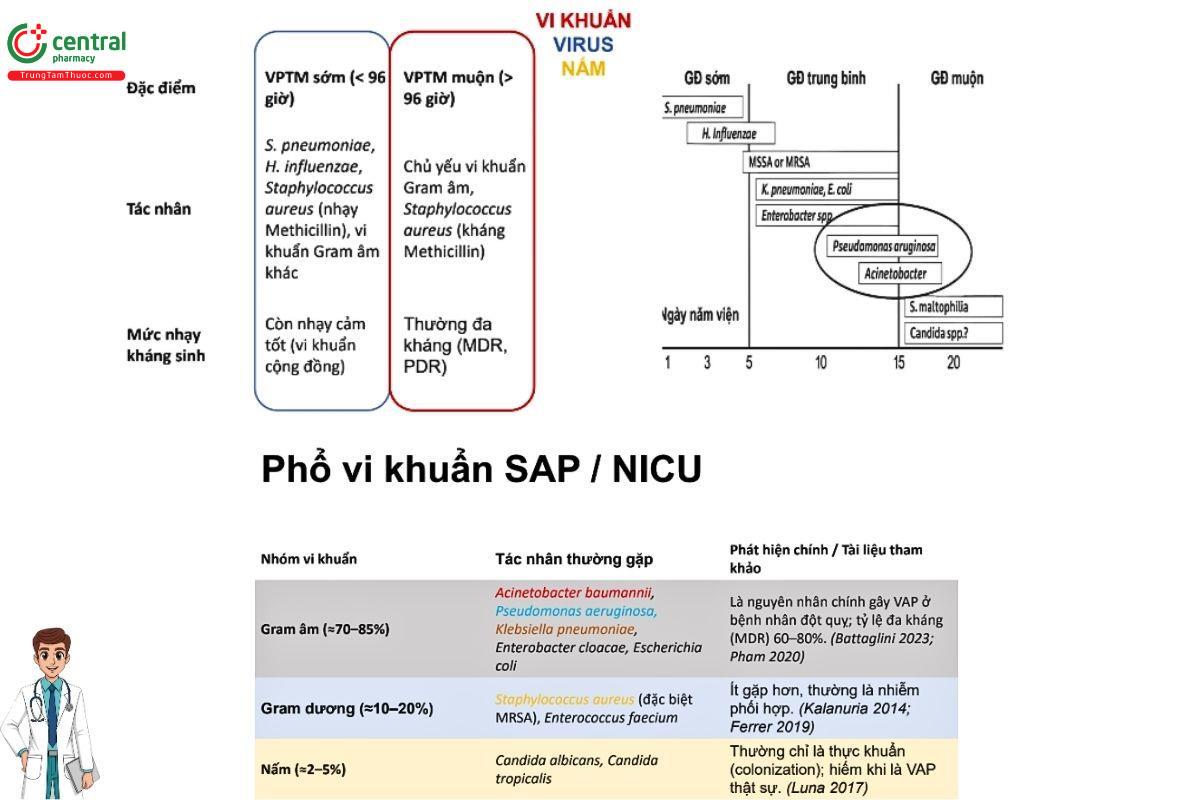
Tác nhân gây VAPD
9.5 Chẩn đoán VAP
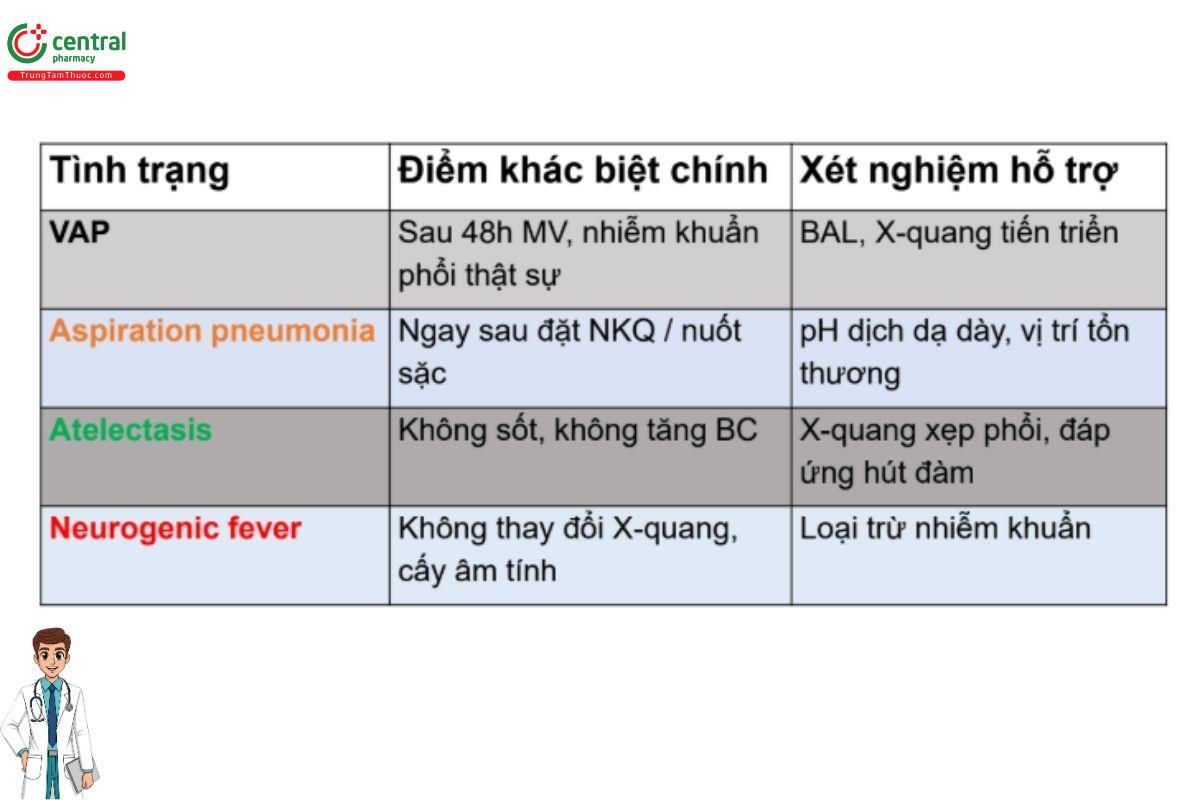
❑Thời gian ≥48 giờ sau khi đặt nội khí quản.
❑ Có tổn thương thâm nhiễm mới hoặc tiến triển trên XQ
❑LS:
➢Nhiệt độ > 38°C / < 36 °C (BC > 12000 / BC < 4000)
➢Đờm khí quản mủ hoặc tình trạng oxy hóa xấu đi.
❑Vi sinh: (định lượng)
BAL (Bronchoalveolar lavage) ≥ 104 CFU/ml
PSB (Protected specimen brush) ≥ 103 CFU/mL
Chẩn đoán phân biệt
Phương pháp lấy mẫu vi sinh

9.6 Điều trị và phòng ngừa
Nguyên tắc điều trị

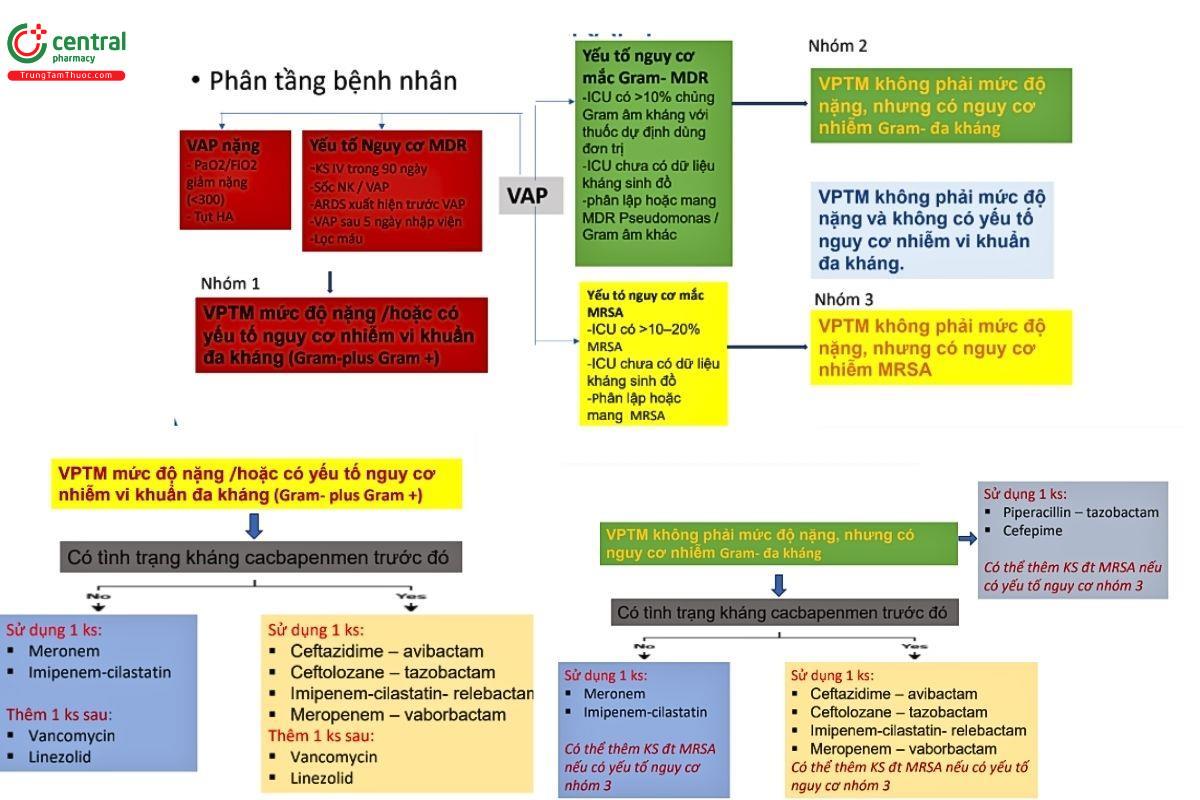
Điều trị kháng sinh ban đầu theo kinh nghiệm EMPIRIC THERAPY
❑ Lựa chọn kháng sinh ban đầu theo kinh nghiệm phải đảm bảo các yêu cầu sau:
- Bao phủ được các tác nhân có khả năng gây bệnh (ưu tiên vi khuẩn gram âm Klebsiella pneumonia, E.Coli, Acinobacter sp, P.aeruginosa)
- Sử dung KS theo dược động và dược lực học ( PK-PD)
- Lựa chọn kháng sinh kinh nghiệm phải dựa vào dữ liệu vi sinh của cơ sở điều trị (antibiogram)

Các chiến lược phòng ngừa viêm phổi liên quan thở máy - VAP
• SHEA/IDSA/APIC Practice Recommendation 2024.
• CDC Practice Recommendation 2022
❑Thực hành thiết yếu (Essential practices)
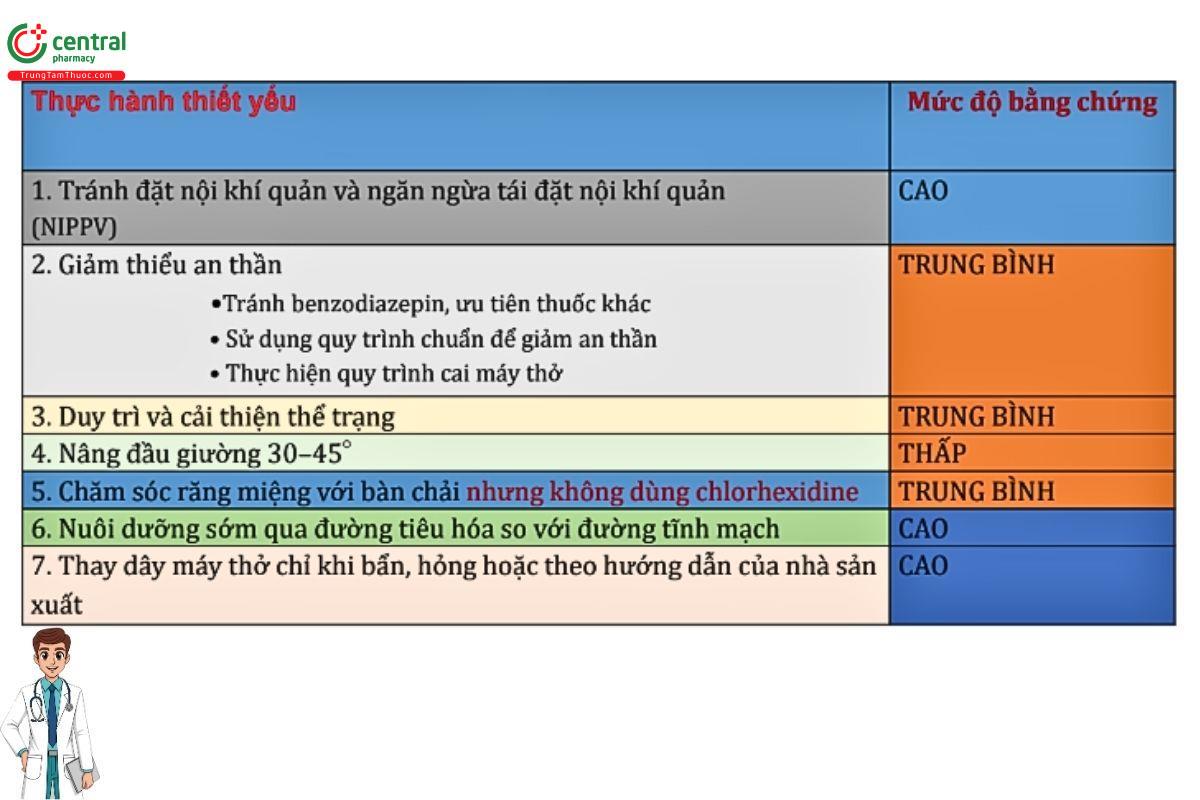
❑Các biện pháp bổ sung (Additional approaches)

❑Các biện pháp không được khuyến nghị thực hiện
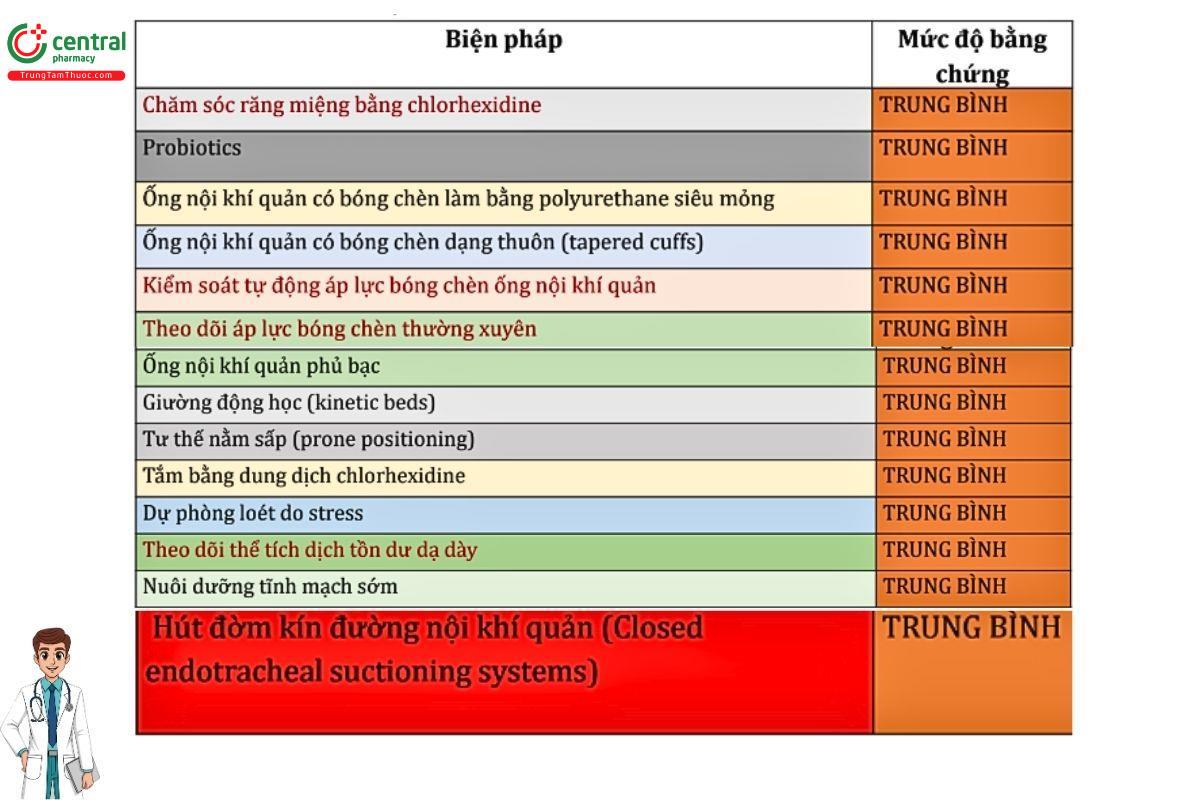
9.7 Kết luận
❑VAP là một biến chứng nặng trong NICU nói riêng và ICU
▪ Làm tăng nguy có tử vong, tăng tỷ lệ tàn phế, tăng thời gian điều trị tích cực, thời gian nằm viện, và chi phí điều trị.
▪ Hội chứng suy giảm miễn dịch sau đột quỵ SIDS và hít sặc (Aspiration) là cơ chế đặc thù gây VAP trong đột quỵ não
▪ Phổ vi khuẩn gây VAP trong các NICU, ICU đều là MDR, PDR (bao gồm trực khuẩn mủ xanh, và các vi khuẩn gram – đa kháng và tụ cầu vàng kháng Methicillin -MRSA) – tỷ lệ thất bại điều trị cao
❑Điều trị VAP ở bệnh nhân đột quỵ
▪ Khởi trị sớm, chính xác: lựa chọn kháng sinh theo nguy cơ MDR và dữ liệu vi sinh tại neuro-ICU
▪ Giảm bậc & thời gian hợp lý: thu hẹp phổ trong 48–72 h; điều trị 7 ngày nếu đáp ứng tốt.
▪ Tối ưu hỗ trợ: giảm an thần, weaning sớm, phối hợp hồi sức–thần kinh–KSĐ để tránh điều trị quá mức
❑Dự phòng VAP ở bệnh nhân đột quỵ
▪ Yếu tố đặc thù đột quỵ: rối loạn nuốt, ức chế miễn dịch sau đột quỵ, và phản xạ ho yếu → cần can thiệp sớm.
▪ Tuân thủ bundle ≥ 80 %: → giảm VAP 30–50 %.
▪ Không kháng sinh dự phòng thường quy: tránh làm thay đổi hệ vi sinh, chỉ dùng khi có chỉ định rõ ràng.[1]
Tài liệu tham khảo
- ^ Tác giả: TS.BS. Lê Đình Toàn, Viêm phổi thở máu ở bệnh nhân đột quỵ nặng: Điều trị và chiến lược dự phòng, Khoa Hồi sức Thần kinh, BV TưQĐ 108. Truy cập ngày 5 tháng 12 năm 2025

