Phương pháp phẫu thuật trong điều trị thoát vị đĩa đệm
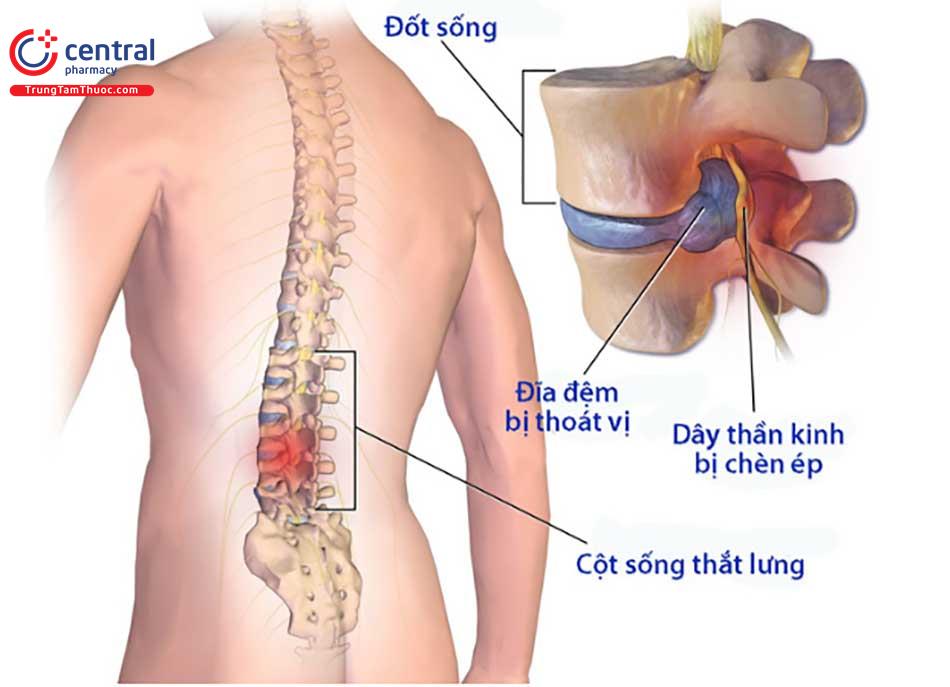
Trungtamthuoc.com - Bệnh thoát vị đĩa đệm đang có xu hướng gia tăng trong những năm gần đây, nếu không được phát hiện sớm và điều trị kịp thời có thể dẫn đến những biến chứng khó lường. Điều trị sớm là cách tốt nhất để giúp bệnh nhân nâng cao chất lượng cuộc sống.
1 Thoát vị đĩa đệm và các phương pháp chung trong điều trị
Thoát vị đĩa đệm là vấn đề liên quan tới một đĩa đệm bất kỳ nằm giữa các đốt xương sống. Bệnh xảy ra khi vòng xơ bao ngoài của đĩa đệm bị rách, khiến nhân nhầy thoát ra ngoài, lệch khỏi vị trí bình thường. Nó là hậu quả của những sang chấn, làm việc, lao động sai tư thế hoặc do tuổi tác, các bệnh lý bẩm sinh, có thể có liên quan đến yếu tố di truyền.[1]
Thoát vị đĩa đệm gây ra một số triệu chứng phổ biến như đau nhức tay chân, tê bì, yếu cơ, bại liệt. Các cơn đau có tính chất lan tỏa, từ lưng xuống chân.
Căn bệnh này nếu không được phát hiện sớm và điều trị kịp thời có thể dẫn đến những biến chứng vô cùng nghiêm trọng như nguy cơ liệt nửa người hoặc bại liệt, đại tiện không kiểm soát, teo cơ, rối loạn cơ vòng.
Hiểu được mức độ nguy hiểm của bệnh, điều trị sớm là cách tốt nhất để giúp bệnh nhân nâng cao chất lượng cuộc sống.
.jpg)
Hiện nay có nhiều phương pháp được sử dụng trong điều trị thoát vị đĩa đệm, ngoài thuốc giảm đau để giảm triệu chứng của bệnh.
May mắn rằng, phần lớn các bệnh nhân thoát vị đĩa đệm không phải phẫu thuật. Tuy nhiên, một tỷ lệ rất nhỏ người bị thoát vị đĩa đệm bị thoái hóa có thể bị đau lưng có triệu chứng trung bình hoặc nặng và giảm chức năng lưng dưới do đau, điều này ảnh hưởng đáng kể đến sinh hoạt cuộc sống hàng ngày.
Việc điều trị ban đầu cho một đĩa đệm thoát vị thường là điều trị bảo tồn và không phẫu thuật. Bác sĩ có thể kê một số thuốc và đề nghị nghỉ ngơi hoặc khuyên bệnh nhân duy trì mức hoạt động thấp, không đau trong vài ngày đến vài tuần. Điều này giúp giảm viêm dây thần kinh cột sống.
Bệnh nhân thoát vị đĩa đệm thường được điều trị bằng thuốc chống viêm không steroid (NSAIDs) nếu cơn đau mức độ nhẹ đến trung bình. Ngoài ra, tiêm steroid ngoài màng cứng có thể được thực hiện để giảm viêm, giảm đâu cho bệnh nhân.
Bác sĩ có thể đề nghị vật lý trị liệu. Chuyên gia trị liệu sẽ thực hiện đánh giá chuyên sâu, kết hợp với chẩn đoán của bác sĩ, ra lệnh điều trị được thiết kế đặc biệt cho bệnh nhân bị thoát vị đĩa đệm. Liệu pháp có thể bao gồm massage nhẹ nhàng, trị liệu bằng lạnh và nhiệt, siêu âm, kích thích cơ điện và bài tập kéo dài. Thuốc giảm đau và thuốc giãn cơ cũng có thể có lợi khi kết hợp với liệu pháp vật lý.
2 Điều trị thoát vị đĩa đệm bằng phương pháp phẫu thuật
Bác sĩ có thể đề nghị phẫu thuật nếu điều trị bảo tồn, như vật lý trị liệu và sử dụng thuốc, không giảm hoặc kết thúc cơn đau hoàn toàn. Bác sĩ sẽ nói chuyện với bệnh nhân về các loại phẫu thuật cột sống có sẵn và, tùy thuộc vào từng trường hợp cụ thể, sẽ giúp xác định quy trình nào có thể là cách điều trị thích hợp. Như với bất kỳ phẫu thuật, tuổi của bệnh nhân, sức khỏe tổng thể và các vấn đề khác được xem xét khi phẫu thuật được xem xét.
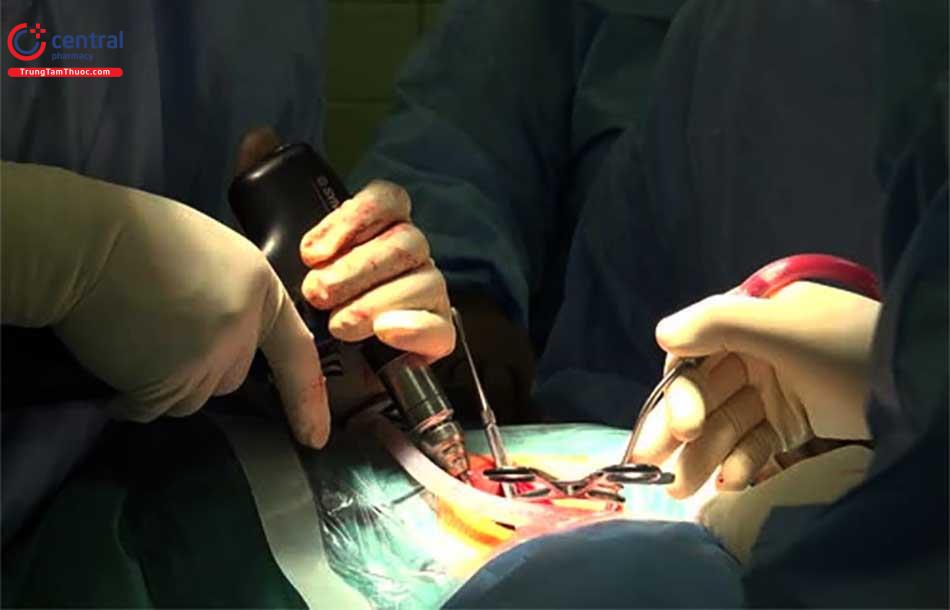
Trước khi phẫu thuật, lợi ích nguy cơ luôn được cân nhắc kỹ càng. Mặc dù một tỷ lệ lớn bệnh nhân bị thoát vị đĩa báo cáo giảm đau đáng kể sau phẫu thuật, nhưng không đảm bảo 100% bệnh nhân luôn thành công.
Một bệnh nhân có thể được làm phẫu thuật cột sống nếu:
- Đau lưng và đau chân làm giới hạn hoạt động bình thường hoặc làm suy giảm chất lượng cuộc sống.
- Giảm chức năng thần kinh tiến triển, chẳng hạn như yếu chân và / hoặc tê.
- Mất chức năng ruột và bàng quang bình thường.
- Khó đứng hoặc đi bộ.
- Thuốc và vật lý trị liệu không có hiệu quả.
- Bệnh nhân có sức khỏe tốt.
2.1 Các phương pháp phẫu thuật phổ biến
2.1.1 Mổ hở
Đây là phương pháp phẫu thuật thoát vị đĩa đệm kinh điển lâu đời nhất và ngày càng hoàn thiện hơn. Phương pháp này được chỉ định dùng khi người bệnh bị những cơn đau đớn nghiêm trọng, kích thước thoát vị quá lớn, chèn ép dây thần kinh và tủy sống,..
Mục đích của phẫu thuật mổ hở là tiếp cận vào vị trí đĩa đệm bị tổn thương, lấy bỏ đi phần nhân thoát vị, nếu các dây thần kinh bị chèn ép thì dùng kỹ thuật để giải phóng.[2]
Ưu điểm: chấm dứt các cơn đau do thoát vị đĩa đệm gây ra, loại bỏ được các khối thoái vị, có thể phục hồi được chiều cao của các đĩa đệm bị thoái hóa bằng đĩa đệm nhân tạo, vật liệu thay thế,..
Nhược điểm: đường mổ dài, mở cung sau nhiều để lại sẹo lớn, nhiều sẹo xơ gây dính các tổ chức thần kinh sau mổ, có thể xảy ra nhiễm trùng mổ, thời gian nằm viện dài và bệnh có thể tái phát lại.
2.1.2 Mổ nội soi đĩa đệm
Các phương pháp phẫu thuật thoát vị đĩa đệm này cũng rất phổ biến và khả năng bình phục của bệnh nhân nhanh hơn so với phương pháp mổ hở.
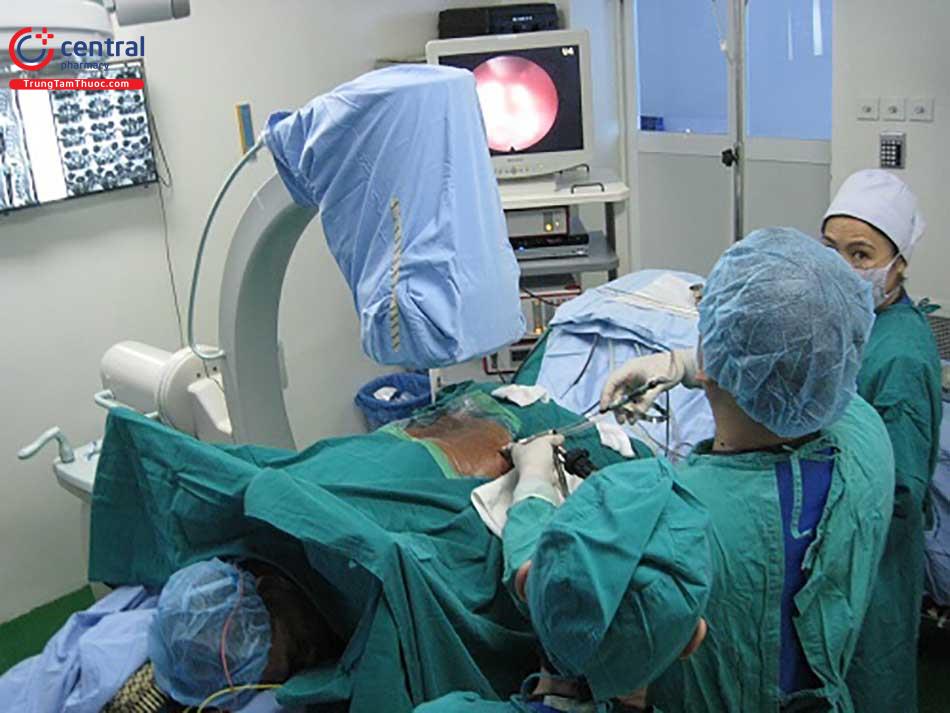
Ưu điểm: là phương pháp phẫu thuật an toàn, thời gian nằm viện và phục hồi ngắn, tình trạng bị đau sau mổ rất ít, đặc biệt có thể bảo vệ được các thành phần phía sau của cột sống.
Nhược điểm: chỉ áp dụng được các phương pháp phẫu thuật thoát vị đĩa đệm này trong trường hợp thoát vị thể lỗ liên hợp, thể trung tâm lệch bên, thể ngoài lỗ liên hợp, không mất vững cột sống, không có hẹp ống sống kèm theo.
Lưu ý: Tuyệt đối không áp dụng phương pháp phẫu thuật mổ nội soi trong trường hợp thoát vị đĩa đệm quá to chèn ép đuôi ngựa, thoát vị hẹp ống sống, mất vững cột sống, thể trung tâm.
2.1.3 Phương pháp tiêu hủy nhân nhầy bằng men Chymopapain
Mục đích: phân hủy các đại phân tử glycoprotein và proteoglycan thành phần chính của nhân nhầy đĩa đệm. Đồng thời men Chymopapain kháng viêm nhiễm ở rễ thần kinh.
Phương pháp này không dùng đến dao kéo, không để lại sẹo, viêm nhiễm sau phẫu thuật nhưng có thể khiến người bệnh bị sốc phản vệ do dị ứng với men Chymopapain, có nguy cơ dẫn đến tử vong.
2.1.4 Kỹ thuật giảm áp đĩa đệm bằng laser qua da
Các phương pháp phẫu thuật thoát vị đĩa đệm dùng năng lượng laser có tác dụng làm giảm áp suất nội đĩa đêm, từ đó giảm áp suất chèn ép lên rễ thần kinh ở vị trí thoát vị giúp tránh những cơn đau nhức do bệnh gây ra.
Thực hiện kỹ thuật giảm áp đĩa đệm bằng laser qua da có thể gặp phải một số biến chứng sau phẫu thuật như viêm nhiễm đĩa đệm, liệt dây thần kinh.
2.2 Sau phẫu thuật
Bác sĩ sẽ hướng dẫn cụ thể sau phẫu thuật và thường kê đơn thuốc giảm đau. Bác sĩ sẽ giúp xác định khi bệnh nhân có thể tiếp tục các hoạt động bình thường như trở lại làm việc, lái xe và tập thể dục. Khó chịu là một triệu chứng trong quá trình dần dần trở lại hoạt động bình thường, nhưng đau là một tín hiệu cảnh báo rằng bệnh nhân có thể cần phải làm chậm lại quá trình đó.[3]
2.3 Phòng ngừa
Sau khi phẫu thuật, tập thể dục nhẹ nhàng sẽ được khuyến cáo bởi bác sỹ. Ngoài ra, bác sỹ còn đề nghị bệnh nhân:
Bơi lội, đạp xe tĩnh và đi bộ nhanh là những bài tập aerobic tốt thường không gây căng thẳng thêm ở lưng.
Sử dụng kỹ thuật nâng và di chuyển chính xác, chẳng hạn như ngồi xổm để nhấc vật nặng lên. Đừng cong lưng và nhấc lên.
Duy trì tư thế đúng khi ngồi và đứng.
.jpg)
Bỏ hút thuốc lá: Hút thuốc lá là một yếu tố nguy cơ gây xơ cứng động mạch (xơ cứng động mạch), có thể gây đau lưng dưới và rối loạn thoái hóa đĩa.
Tránh những tình huống căng thẳng nếu có thể, vì điều này có thể gây căng cơ.
Duy trì cân nặng khỏe mạnh: Tăng cân, đặc biệt là xung quanh khu vực giữa (bụng), có thể tăng áp lực lên lưng dưới.
Tài liệu tham khảo
- ^ Tác giả: By Mayo Clinic Staff (Ngày đăng: ngày 26 tháng 9 năm 2019). Herniated disk, Mayo Clinic. Truy cập ngày 12 tháng 10 năm 2021.
- ^ Tác giả: Alexander M. Dydyk, Ruben Ngnitewe Massa, Fassil B. Mesfin (Ngày đăng: ngày 12 tháng 7 năm 2021). Disc Herniation, NCBI. Truy cập ngày 12 tháng 10 năm 2021.
- ^ Tác giả: Chuyên gia của AANS. Herniated Disc, AANS. Truy cập ngày 12 tháng 10 năm 2021.

