Phân loại, cách xác định nhóm máu và những điều cần biết về truyền máu

Trungtamthuoc.com - Máu con người có nhiều nhóm máu khác nhau phụ thuộc vào kháng nguyên trên bề mặt hồng cầu. Trong đó hệ hai nhóm máu quan trọng nhất đó là hệ nhóm máu ABO và hệ nhóm máu Rh(D). Khi truyền máu khác nhóm vào, nếu máu truyền không phù hợp có thể gây phá hủy máu và gây nguy hại đến tính mạng của người bệnh. Do đó, nắm vững kiến thức về nhóm máu và nguyên tắc truyền máu là điều quan trọng trong thực hành lâm sàng. Cùng trung tâm thuốc tìm hiểu trong bài viết dưới đây để hiểu lý do vì sao có nhiều nhóm máu và nắm rõ kiến thức trong truyền máu nhé!
Trường Đại học Y Dược Thành phố Hồ Chí Minh, Module Huyết học
Chương II. DÒNG HỒNG CẦU, Bài 3,4: NHÓM MÁU - XÁC ĐỊNH NHÓM MÁU, trang 45-58, Giáo trình HUYẾT HỌC CƠ SỞ
Tải bản PDF TẠI ĐÂY
CHỦ BIÊN
TS.BS. Suzanne Monivong Cheanh Beaupha (Thanh Thanh)
THAM GIA BIÊN SOẠN
ThS.BS. Lê Quốc Bảo
ThS.BS. Đinh Gia Khánh
ThS.BS. Quách Thanh Lâm
TS. Trần Thị Thanh Loan
TS.BS. Huỳnh Văn Mẫn
PGS.TS.BS. Huỳnh Nghĩa
ThS.BS. Nguyễn Vũ Hải Sơn
TS.BS. Nguyễn Quốc Thành
PGS.TS.BS. Mai Phương Thảo
ThS.BS. Lại Thị Thanh Thảo
BS. Nguyễn Bình Thư
PGS.TS.BS. Phan Thị Xinh
1 NHÓM MÁU
1.1 PHÂN LOẠI NHÓM MÁU
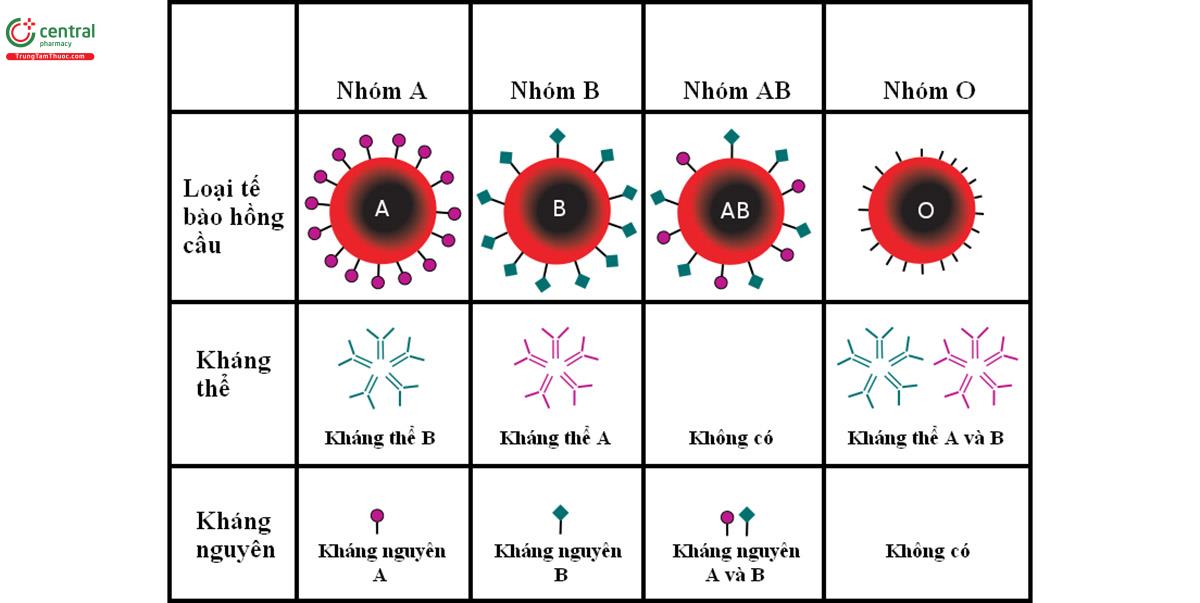
Các kháng nguyên hồng cầu hệ ABO là các chất đa đường (oligosaccharide). Kháng nguyên A và B hiện diện trên bề mặt hồng cầu và cả những nơi khác ngoài hồng cầu như trong nước bọt, trong các tế bào bạch cầu, tiểu cầu, tế bào biểu mô, tế bào nội mô mạch máu. Khoảng 80% số người có kháng nguyên A và B trong nước bọt. Các kháng nguyên này là những kháng nguyên tan trong nước. Các kháng nguyên A, B có thể phát hiện được từ lúc bào thai 5 đến 6 tuần. Trong suốt thời kỳ bào thai, lượng kháng nguyên tăng không đáng kể, chỉ từ sau khi sinh mới tăng dần, nhưng từ 2 đến 4 năm sau mới phát triển tới mức ổn định và tồn tại hằng định suốt đời.
1.1.1 Bốn nhóm máu hệ ABO
Dựa vào sự có mặt của các kháng nguyên trên màng hồng cầu, năm 1901 Landsteiner phân loại máu thành bốn nhóm: A, B, AB và O (Hình 3.1).
1.1.1. Phương pháp định nhóm máu
Cần xác định nhóm máu cả người cho và người nhận máu bằng hai phương pháp sau:
- Nghiệm pháp hồng cầu (định nhóm xuôi)
+ Đây là nghiệm pháp trực tiếp nhằm xác định kháng nguyên hệ ABO trên hồng cầu. Nguyên tắc phương pháp này là sử dụng những kháng huyết thanh, đã chuẩn hóa, chứa kháng thể anti-A, anti-B, anti-AB trộn với máu cần thử, dựa trên phản ứng ngưng kết với hồng cầu để định nhóm máu người thử.
- Nghiệm pháp huyết thanh (định nhóm ngược)
+ Đây là nghiệm pháp xác định kháng thể hệ ABO trong huyết tương. Nguyên tắc là sử dụng những hồng cầu mang kháng nguyên đã biết, đem làm phản ứng ngưng kết với huyết thanh của người cần định nhóm máu, nhằm xác định sự có mặt hay không có mặt của kháng thể anti-A, anti-B trong huyết thanh, từ đó suy ra được nhóm máu người thử.
+ Để đảm bảo chính xác, khi định nhóm máu ABO cần:
• Tiến hành đồng thời cả hai nghiệm pháp nói trên và kết quả của hai nghiệm pháp phải khớp nhau, nếu không phải dùng thêm kỹ thuật cao hơn để xác định
• Huyết thanh mẫu phải đủ anti-A, anti-B, anti-AB
• Hồng cầu mẫu phải đủ hồng cầu A, B, Ο
• Huyết thanh mẫu phải đạt đủ độ nhạy, độ mạnh và hiệu giá
• Hồng cầu mẫu phải là hồng cầu mới đã rửa sạch ba lần bằng nước muối (9/1.000 NaCl) rồi pha thành huyền dịch 5/100 - 10/100.
1.1.2. Đặc điểm kháng nguyên hệ ABO
Kháng nguyên của hệ ABO do gen nằm trên nhánh dài nhiễm sắc thể số 9 ở người quy định (9q34). Allele IA cho ra nhóm máu A, IB ra nhóm B và i cho ra nhóm O. Do cả IA lẫn IB đều là trội so với i, chỉ có những người ii mới có nhóm máu O.
Nhóm O được xác định là không có kháng nguyên A và B trên bề mặt hồng cầu. Tuy nhiên, trên thực tế có nhiều chất ở động vật và thực vật làm ngưng kết hồng cầu nhóm O, kháng nguyên gây ngưng kết là kháng nguyên H.
Năm 1952, tại Bombay, Bhende phát hiện người có nhóm máu lạ: hồng cầu không bị ngưng kết với các kháng thể anti-A, anti-B và anti-H, nhưng trong huyết thanh có cả ba loại kháng thể anti-A, anti-B và anti-H làm ngưng kết hồng cầu tất cả các nhóm, kể cả nhóm O. Đến nay, người ta biết rằng kháng nguyên H là chất tiền thân của kháng nguyên A và B. Kháng nguyên H không chỉ có mặt riêng ở nhóm O mà cả ở nhóm A, B, AB nhưng số vị trí kháng nguyên không đều và phụ thuộc vào kiểu hình ABO, nên hệ ABO còn gọi hệ ABH.
Sự có mặt kháng nguyên H là do hệ thống gen Hh- là hệ thống độc lập với ABO, người nhóm máu O-Bombay là người có kiểu gen hh. Người nhóm O có gen H nên có kháng nguyên H, nhưng không có gen A, gen B nên không chuyển chất H thành kháng nguyên A, kháng nguyên B được.
Các gen ABO không tạo ra kháng nguyên trực tiếp mà tạo ra men glycosyltransferase để tổng hợp nên kháng nguyên. Các enzyme này khi thêm một phân tử đường đặc biệt vào vị trí của một carbohydrate cột trụ mà kết thúc bằng đường fucose (kháng nguyên H) sẽ dẫn tới làm thay đổi lượng kháng nguyên A (N-acetyl-D-galactosamine) hoặc lượng kháng nguyên B (D-galactose) trên bề mặt hồng cầu, từ đó xác định các nhóm máu A hoặc B hoặc AB hoặc O (Hình 3.2).

1.1.3. Sự thành lập kháng thể hệ ABO
Ở trẻ sơ sinh hầu như không tìm thấy sự có mặt các kháng thể nhóm máu. 2 – 8 tháng sau, cơ thể đứa trẻ bắt đầu sản xuất các kháng thể trong huyết tương với nồng độ tăng dần và đạt tối đa vào khoảng 8 – 10 tuổi, sau đó giảm dần theo tuổi (Hình 3.3).
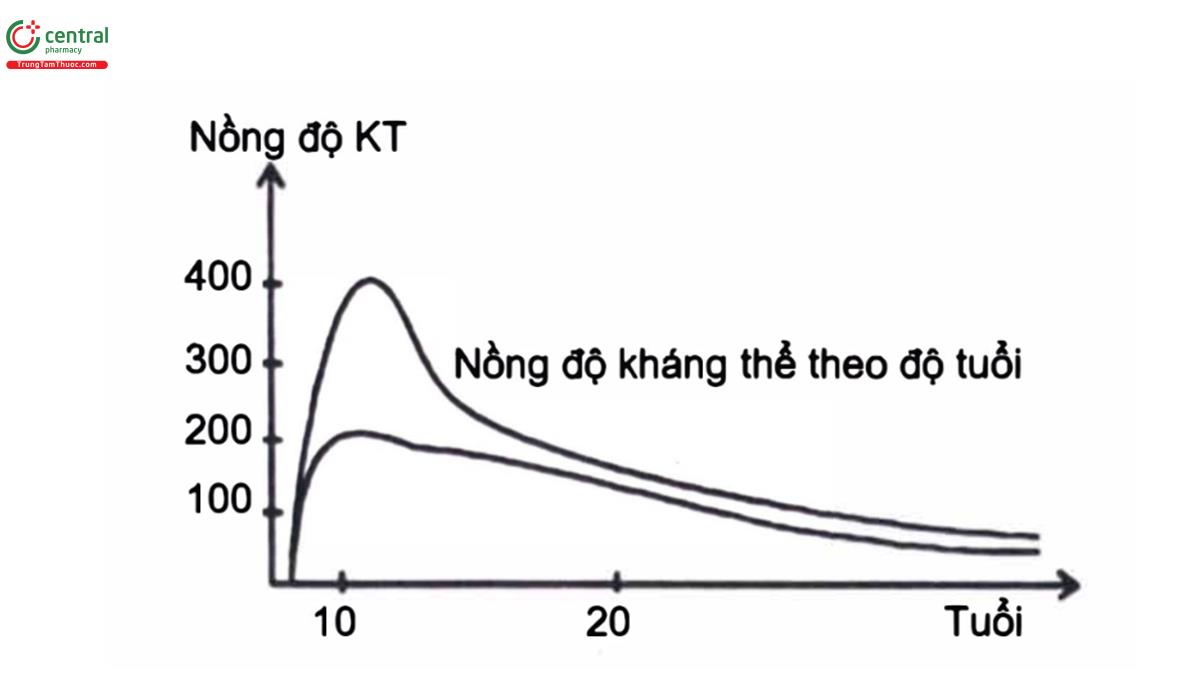
Các kháng thể anti-A, anti-B tự nhiên, bàn chất hóa học là gamma-globulin (IgM) được hình thành tự nhiên do các tế bào miễn dịch của cơ thể sản xuất, hằng định suốt đời. Kháng thể tự nhiên không qua được nhau thai. Chính những kháng thể này gây ra tai biến truyền máu khi truyền nhầm nhóm máu.
Các kháng thể anti-A, anti-B loại miễn dịch, bàn chất hóa học là IgG, được hình thành sau một quá trình đáp ứng miễn dịch đối với kháng nguyên lạ xâm nhập vào cơ thể. Kháng thể miễn dịch khác với các kháng thể tự nhiên ở chỗ có khả năng gây vỡ hồng cầu rất mạnh, qua được màng nhau thai từ tuần hoàn mẹ sang tuần hoàn thai nhi; hoạt tính mạnh ở 37°C; cường độ, hiệu giá và độ nhạy cao hơn nhiều; hoạt tính khuếch tán mạnh, nếu kích thích lặp lại thì hoạt tính cao lên, nhưng nếu không bị lặp lại sẽ giảm dần đến bị mất hẳn.
Các kháng thể miễn dịch anti-A, anti-B (đặc biệt là anti-A) thường gặp ở người nhóm máu O, vì vậy những người này được gọi là người có nhóm máu O nguy hiểm, không dùng để truyền phổ thông như nhóm máu O thông thường. Các kháng thể miễn dịch cũng có thể gặp trong những người nhóm máu A hoặc B, nhưng hiếm hơn.
1.1.2 Hệ Rhesus
Năm 1940, Landsteiner tìm thấy một loại kháng nguyên ở hồng cầu khi Macacus Rhe- sus, ông đặt tên kháng nguyên này là yếu tố Rh. Yếu tố Rh là một hệ thống gồm nhiều kháng nguyên khác nhau, bàn chất là protein, do gen nằm trên nhiễm sắc thể số 1 quy định, trong đó có 6 nhóm kháng nguyên Rh phổ biến là C, D, E, c, d, e. Kháng nguyên D mạnh nhất, có ý nghĩa quan trọng trong truyền máu. Sau đó, người ta nhận thấy ở một số người có hồng cầu chứa đựng yếu tố Rh và một số người khác thì hồng cầu không chứa yếu tố Rh. Người ta quy ước: máu người nào hồng cầu có chứa kháng nguyên D gọi là Rh, còn không có kháng nguyên D thì gọi là Rh.
Các kháng thể hệ Rh không có sẵn trong máu mà chỉ xuất hiện do có sự tiếp xúc với kháng nguyên. Vì vậy, người ta gọi kháng thể hệ Rh là kháng thể miễn dịch. Trong các kháng thể của hệ Rh, anti-D là kháng thể quan trọng nhất, còn các kháng thể khác yếu và mức độ gây phán ứng cũng rất thấp. Anti-D là một loại IgG.
Những phản ứng do yếu tố Rh thường xảy ra trong hai trường hợp: (1) người có máu Rh nhận nhiều lần liên tục máu Rh', (2) mẹ có máu Rh nhiều lần mang bào thai có máu Rh.
Sự thành lập kháng thể anti-D
Khi hồng cầu có chứa yếu tố Rh truyền vào người máu Rh, thì anti-D hình thành chậm, nồng độ tối đa xảy ra sau 2 – 4 tháng. Khi tiếp xúc nhiều lần với yếu tố Rh, người máu Rh nhạy cảm mạnh với Rh tạo lượng lớn anti-D. Anti-D gắn vào hồng cầu Rh và gây ngưng kết. Tuy nhiên, màng hồng cầu ít có phản ứng Rh hơn là phản ứng A và B, nên muốn phát hiện phản ứng ngưng kết Rh phải có lượng lớn kháng thể anti-D được thành lập và xảy ra nhanh khi hồng cầu được treo trong dung dịch protein huyết tương.
Anti-D không gây tán huyết trực tiếp nhưng khi có ngưng kết hồng cầu, những tế bào ngưng kết thành nút chận ở mao mạch ngoại biên, bị phá hủy dần dần do quá trình thực bào trong vài giờ đến vài ngày, cuối cùng gây tán huyết.
Rh có trong mô thai từ thời kỳ sớm nhất của sự phát triển và có trong tất cả tế bào cơ thể. Khi có bất cứ phần nào của thai hay hồng cầu thai thoái hóa, yếu tố Rh phóng thích vào trong dịch của bào thai và khuếch tán qua màng nhau thai, vào cơ thể mẹ. Ở tại cơ thể mẹ sẽ xuất hiện kháng thể chống Rh.
Người mẹ máu Rh có con đầu tiên Rh, thường không thành lập đủ lượng kháng thể chống Rh cao có thể gây hại. Nhưng từ đứa con thứ hai có Rh, thường phát triển nhanh anti-D vì đã nhạy cảm, có khoảng 3% đứa con thứ hai mắc bệnh tiêu huyết (erythroblastosis fetalis), do đó, gây thiếu máu trầm trọng khi trẻ mới sinh. Tỉ lệ mắc bệnh này sẽ tăng dần ở những đứa con kế tiếp. Phản ứng do anti-D nhẹ hơn nếu thời gian giữa hai thời kỳ có thai dài hơn.
1.2 TRUYỀN MÁU
1.2.1 Chỉ định, nguyên tắc
2.1.1. Chỉ định
Người ta tiến hành truyền máu trong giảm thể tích máu, điều trị thiếu máu, cung cấp vài thành phần của máu ngoài hồng cầu, truyền huyết tương cho bệnh nhân huyết hữu (Hemophilia),...
2.1.2. Nguyên tắc
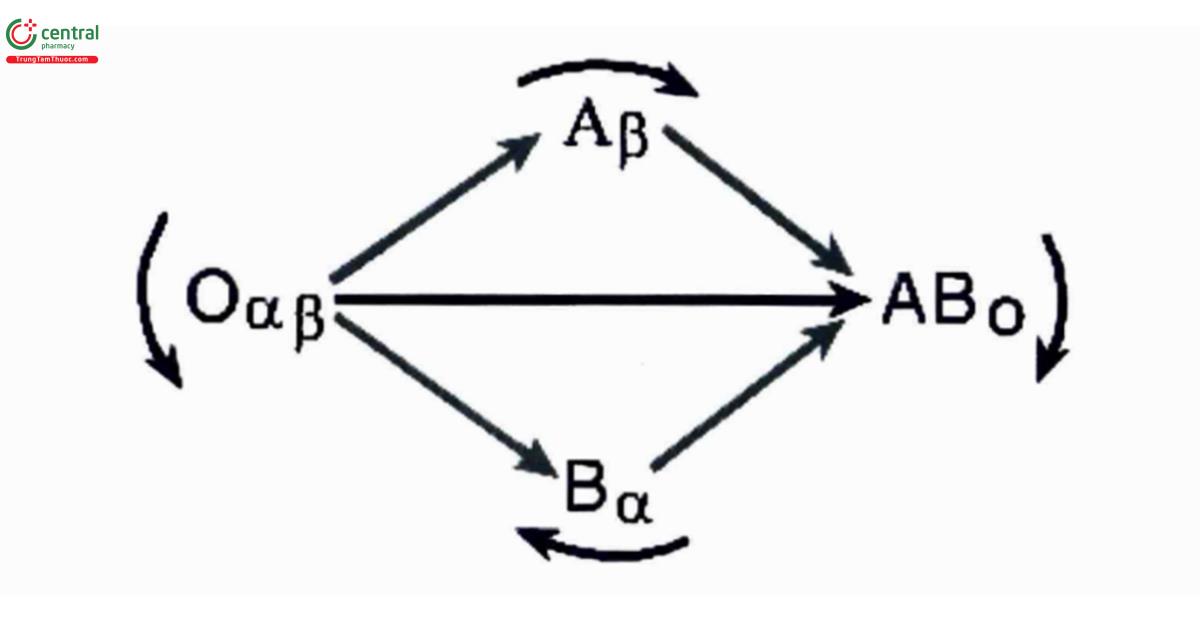
Nguyến tắc chung là người có nhóm máu nào thì truyền cho đúng nhóm máu đó. Tuy nhiên, khi không có máu cùng loại, người ta vẫn có thể truyền khác nhóm theo nguyên tắc sau: kháng nguyên trên màng hồng cầu người cho không bị ngưng kết bởi kháng thể tương ứng có trong huyết tương người nhận. Như thế có hai trường hợp đáng lưu ý:
- Nhóm O không có kháng nguyên trên màng hồng cầu, nên không bị kháng thể trong huyết tương người nhận làm ngưng kết, do đó có thể cho cả ba nhóm và cho chính nó.
- Nhóm AB: không có kháng thể trong huyết tương, nên không thể ngưng kết bất kỳ hồng cầu người cho nào. Do đó, nhóm AB có thể nhận máu của cả ba nhóm và nhận chính nó.
Tóm tắt bằng sơ đồ truyền máu hệ ABO như sau:
1.2.2 Phản ứng trong truyền máu
2.2.1. Phản ứng không gây tán huyết
Gồm phản ứng sốt, rét run, dị ứng, gây miễn dịch cho cơ thể nhận máu, lây truyền bệnh do máu truyền đưa mầm bệnh vào.
2.2.2. Phản ứng gây tán huyết
- Nguyên nhân miễn dịch: không hòa hợp các kháng nguyên và kháng thể thuộc hệ nhóm hồng cầu, sẽ gây ra phản ứng kết hợp giữa kháng nguyên và kháng thể tương ứng trong máu tuần hoàn người nhận, dẫn tới tiêu hủy hồng cầu (hemolysis).
- Nguyên nhân ngoài miễn dịch
+ Điều kiện giữ máu không bảo đảm nhiệt độ là 4°C
+ Dung dịch giữ máu không đủ nồng độ đường dextrose
+ Dung dịch chống đông pha chế không đúng nồng độ và pH quy định
+ Máu có thể bị hủy khi một áp lực truyền quá cao
+ Máu có thể bị hủy vì máu người nhận bị những bệnh thiếu men (thiếu G6PD) hoặc bị những trạng thái có myoglobin máu, myoglobin niệu từ trước.
CÂU HỎI TỰ LƯỢNG GIÁ
Đối với mỗi nhóm máu sau đây, hãy chọn kháng nguyên và/hay kháng thể phù hợp nhất:
1. Kháng nguyên A và B
2. Kháng nguyên A và kháng thể anti-B
3. Kháng thể anti-A và anti-B
4. Kháng nguyên B và kháng thể anti-A
5. Kháng nguyên Rh
A. Nhóm máu A
B. Nhóm máu B
C. Nhóm máu AB
D. Nhóm máu O
E. Nhóm máu Rh+
2 XÁC ĐỊNH NHÓM MÁU
2.1 ĐẠI CƯƠNG
Khi cơ thể mất một lượng máu và cần bù một lượng máu tương ứng, người ta thường chủ động truyền máu. Nhưng khi truyền máu từ người này sang người khác, chúng ta có thể gặp các phản ứng ngưng kết hoặc tán huyết, có thể gây ra tử vong nếu không tuân thủ các nguyên tắc truyền máu. Những phản ứng đó là do trên màng hồng cầu của những người khác nhau có kháng nguyên khác nhau, kháng thể trong huyết tương nhóm máu này sẽ phản ứng với kháng nguyên trên bề mặt hồng cầu nhóm máu khác. Do đó, cần phải xác định trước kháng nguyên, kháng thể tương ứng trong máu người cho và người nhận để tránh tai biển trong truyền máu.
Việc phân loại các nhóm máu là dựa trên sự hiện diện của kháng nguyên trên màng tế bào hồng cầu. Có hai loại kháng nguyên chính gây ra các phản ứng trong truyền máu là kháng nguyên trong hệ nhóm máu ABO và hệ nhóm máu Rhesus.
2.1.1 Hệ ABO
Trên màng hồng cầu người có hai loại kháng nguyên là A và B, trong huyết tương có hai loại kháng thể tương ứng là anti-A (α) và anti-B (β). Dựa vào sự có mặt của kháng nguyên trên màng hồng cầu mà chia ra bốn nhóm máu A, B, AB và O. Trong đó, nhóm máu O không có cả kháng nguyên A và B trên bề mặt hồng cầu, trong khi đó nhóm máu AB có cả kháng nguyên A và B. Khi có kháng nguyên A trên bề mặt hồng cầu thì sẽ không có kháng thể kháng A (anti-A) trong huyết tương. Tương tự vậy, khi có kháng nguyên B thì không có kháng thể kháng B (anti-B).
Khi kháng nguyên trên màng hồng cầu gặp kháng thể tương ứng trong huyết tương sẽ gây hiện tượng ngưng kết hồng cầu.
Định nhóm máu của một người là xác định kháng nguyên trên màng hồng cầu và/hoặc kháng thể trong huyết tương của người đó.
2.1.2 Hệ Rh (Rhesus)
Người ta quy ước: máu người nào có chứa yếu tố Rh gọi là Rh+, còn không có thì gọi là Rh-. Yếu tố Rh là một hệ thống gồm nhiều kháng nguyên trong đó có yếu tố D là mạnh nhất, có ý nghĩa quan trọng trong truyền máu.
Ở người Việt Nam hầu hết là Rh+, người Âu Mỹ có tỉ lệ mang Rh+ xấp xỉ 85%. Người da đen châu Mỹ có tỉ lệ Rh- là 95%, trong khi ở người da đen châu Phi tỉ lệ Rh- gần như đạt 100%. Các kháng thể hệ Rh không có sẵn trong máu, mà nó chỉ xuất hiện do có sự tiếp xúc với kháng nguyên. Vì vậy, người ta gọi kháng thể Rh là kháng thể miễn dịch.
2.2 THỰC HÀNH ĐỊNH DANH NHÓM MÁU ABO
Để xác định nhóm máu hệ ABO, người ta dùng hai phương pháp:
- Phương pháp dùng huyết thanh mẫu của Beth Vincent
- Phương pháp dùng hồng cầu mẫu của Simonin.
Cần dùng cả hai phương pháp xác định nhóm máu để có thể chẩn đoán chính xác và loại được các hiện tượng già.
2.2.1 Phương pháp dùng huyết thanh mẫu (phân loại trực tiếp)
- Nguyên tắc: dùng huyết thanh mẫu chứa kháng thể đặc hiệu đã biết để xác định loại kháng nguyên của hồng cầu qua phản ứng ngưng kết, từ đó xác định nhóm máu.
- Dụng cụ:
- Lam kính
- 02 đũa thủy tinh hay tăm tre
- Dụng cụ sát trùng và lấy máu
- 03 lọ huyết thanh mẫu:
+ Huyết thanh anti A (màu xanh)
+ Huyết thanh anti B (màu vàng)
+ Huyết thanh anti AB (màu trắng).
- Tiến hành:
+ Chuẩn bị lam kính:
• Đánh dấu vào lam kính để tránh nhầm lẫn huyết thanh
• Nhỏ giọt huyết thanh mẫu lên ba vị trí cách đều nhau của lam kính. Đường kính mỗi giọt huyết thanh khoảng 5 mm.
+ Sát trùng chích máu
+ Đặt 3 giọt máu lên phiến kính, cạnh 3 giọt huyết thanh mẫu, đường kính mỗi giọt bằng khoảng 1/3 đường kính giọt huyết thanh
+ Trộn đều máu với huyết thanh mẫu, chú ý dùng các đầu thủy tinh khác nhau để trộn, không để huyết thanh lẫn sang nhau. Đợi 2 phút đọc kết quả.
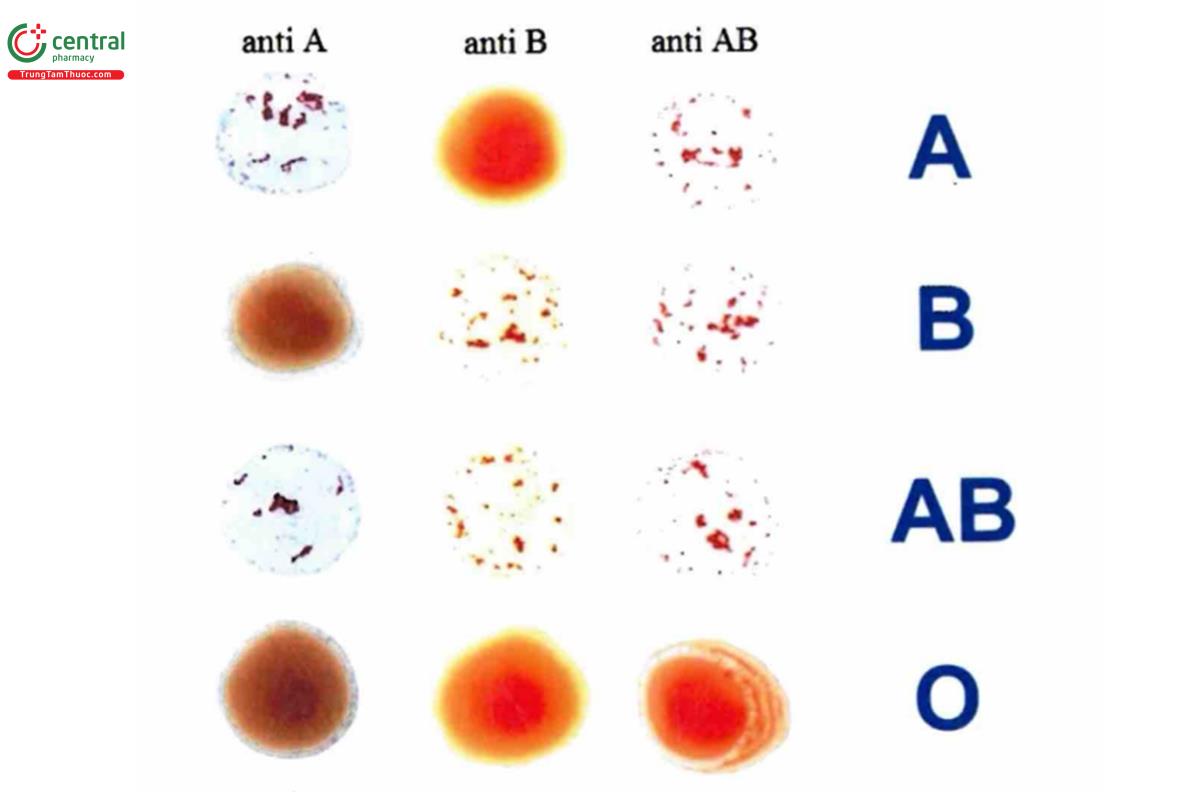
- Kết quả:
+ Nếu có hiện tượng ngưng kết, hồng cầu bị tụ lại thành từng đám (có hình như chùm nho) giữa huyết thanh trong suốt
+ Nếu không có hiện tượng ngưng kết: hồng cầu phân bố đều, hòa tan với huyết thanh như pha loãng máu
+ Có bốn trường hợp tương ứng với bốn nhóm máu là:
Bảng 4.1. Kết quả định nhóm máu của bốn nhóm máu hệ ABO bằng phương pháp trực tiếp.
Anti A | Anti B | Anti A, B | Nhóm máu |
+ | - | + | A |
- | + | + | B |
+ | + | + | AB |
- | - | - | O |
+: Ngưng kết
-: Không ngưng kết
2.2.2 Phương pháp dùng hồng cầu mẫu (phân loại gián tiếp)
- Nguyên tắc: dùng hồng cầu mẫu chứa kháng nguyên đặc hiệu đã biết để định loại kháng thể trong huyết thanh qua phản ứng ngưng kết.
Dụng cụ:
+ Lam kính
+ 02 đũa thủy tinh hay tăm tre
+ Huyết thanh của bệnh nhân đã loại bổ thể ở 56°C trong 30 phút hay 63°C trong 3 phút + 03 lọ hồng cầu mẫu: hồng cầu A, hồng cầu B, hồng cầu O.
- Tiến hành:
+ Như trên, chỉ thay huyết thanh mẫu bằng hồng cầu mẫu.
Kết quả:
+ Quan sát hiện tượng ngưng kết như trên.
+ Có 4 trường hợp tương ứng với 4 nhóm máu như Bảng 4.2.
Bảng 4.2. Kết quả định nhóm máu của 4 nhóm máu hệ ABO bằng phương pháp gián tiếp
Hồng cầu A | Hồng cầu B | Hồng cầu O | Nhóm máu |
- | + | - | A |
+ | - | - | B |
- | - | - | AB |
+ | + | - | O |
+: Ngưng kết
-: Không ngưng kết
Bảng 4.3. Tổng hợp kết quả định nhóm máu ABO bằng cả hai phương pháp
Nhóm máu
| Huyết thanh mẫu | Hồng cầu mẫu | ||||
Anti A | Anti B | Anti A, B | HC A | HC B | HC O | |
A | + | - | + | - | + | - |
B | - | + | + | + | - | - |
AB | + | + | + | - | - | - |
O | - | - | - | + | + | - |
+: Ngưng kết
-: Không ngưng kết
2.3. Các yếu tố gây sai lệch kết quả
- Do kháng nguyên A trên bề mặt hồng cầu bệnh nhân có chất lượng yếu (hiếm xảy ở kháng nguyên B) nên có thể lầm lẫn nhóm máu A thành nhóm máu O, nhóm máu AB thành nhóm máu B
- Do có sự hiện diện của một loại kháng thể mạnh trong huyết thanh (cold agglutinin) làm cho tất cả các nhóm máu đều trở thành nhóm máu AB
- Huyết thanh hết hạn sử dụng hoặc được bảo quản không tốt, có chuẩn độ kháng thể yếu, mất hoạt tính hay đã bị nhiễm tạp khuẩn
- Hồng cầu bị biến chất, máu bị nhiễm trùng hoặc bạch cầu quá nhiều
- Nhầm tên bệnh nhân.
2.3 THỰC HÀNH ĐỊNH DANH NHÓM MÁU Rh
- Nguyên tắc: dùng huyết thanh mẫu chứa kháng thể anti-D tác dụng với hồng cầu của bệnh nhân.
- Dụng cụ:
+ Lam kính
+ Đũa thủy tinh hay tăm tre
+ Dụng cụ sát trùng và lấy máu
+ Lọ huyết thanh mẫu chứa anti D.
- Tiến hành:
Như trên, chỉ thay thế các huyết thanh khác thành huyết thanh anti-D.
- Kết quả:
Bảng 4.4 Kết quả định danh nhóm máu Rh
Anti D | Nhóm máu |
+ | Rh + |
- | Rh - |
+: Ngưng kết
-: Không ngưng kết
+ Có ngưng kết: Rh+
+ Không ngưng kết: kiểm tra lại kháng nguyên Du (một loại biến thể của kháng nguyên D)
- Các yếu tố gây nhiễu: huyết thanh kháng D mất hiệu lực.
2.4 KỸ THUẬT ĐỊNH DANH NHÓM MÁU ABO, Rh BẰNG GEL-CARD
- Nguyên tắc: trong hệ thống gel, sự ngưng kết xảy ra trong những microtube đặc biệt của Gel Card bằng Nhựa. Phương pháp ngưng kết cột gel được sử dụng để phát hiện phản ứng của kháng nguyên bề mặt hồng cầu và kháng thể trong microtube.
Để xét nghiệm xác định nhóm, hồng cầu bệnh nhân pha loãng được nhỏ vào phần trên của microtube. Còn với xét nghiệm định nhóm bằng phương pháp hồng cầu mẫu, huyết tương bệnh nhân được nhỏ vào microtube thích hợp. Cột gel đóng vai trò như cái sàng để tách hồng cầu ngưng kết với hồng cầu tự do
- Dụng cụ:
+ Gel-card
+ Máu toàn phần hoặc hồng cầu pha loãng hoặc huyết tương của bệnh nhân
+ Máy ủ và ly tâm
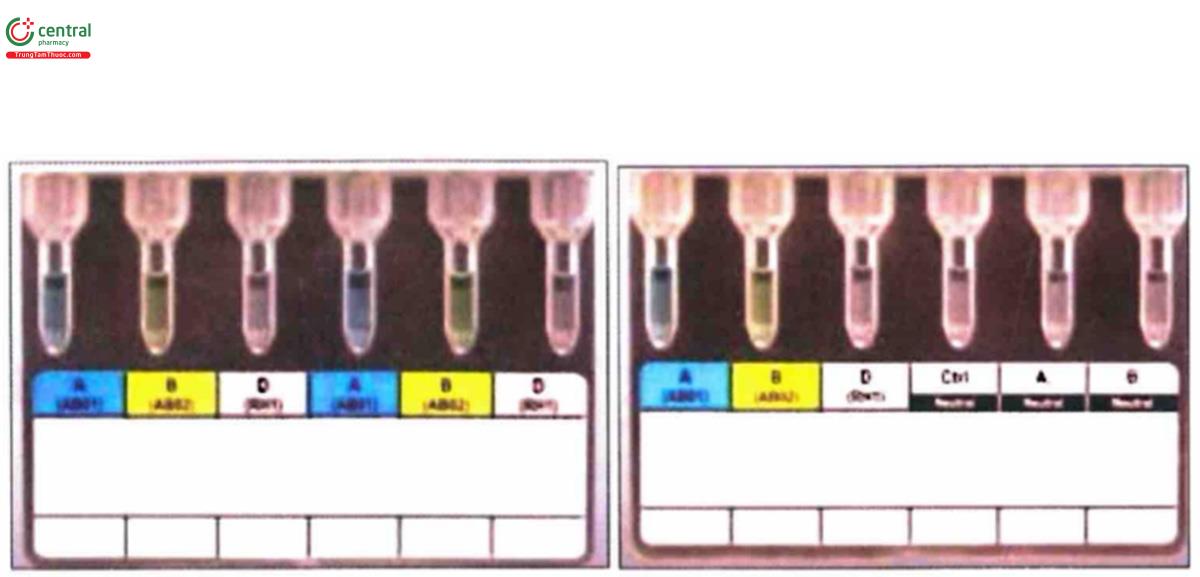
- Tiến hành:
+ Viết tên của bệnh nhân hoặc số nhận dạng bệnh nhân lên thẻ
+ Gỡ bỏ các lá nhôm phía trên bản gel-card
+ Nhỏ mẫu vào các microtube
+ Ly tâm
+ Đọc kết quả.
- Kết quả:
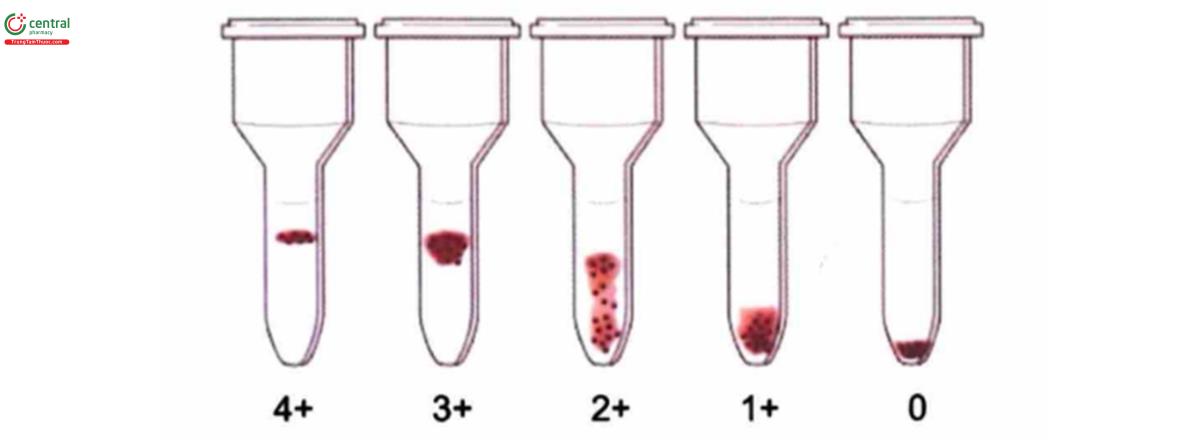
+ Trường hợp không có phản ứng, hồng cầu sẽ tự do lọt qua cột gel và tụ thành viên tròn ở đáy microtube
+ Trường hợp có phản ứng, hồng cầu ngưng kết bị cột gel giữ lại ở những mức độ khác nhau tùy thuộc vào mức độ ngưng kết.
- Ưu điểm:
+ Kết quả xét nghiệm tồn tại lâu dài
+ Lượng mẫu nhỏ
+ Tăng độ nhạy
+ Giải thích kết quả một cách khách quan
+ Tiết kiệm thời gian.
3 TÀI LIỆU THAM KHẢO
1. Bộ môn Sinh lý – Sinh lý bệnh Miễn dịch. Đại học Y Dược Thành phố Hồ Chí Minh. Sinh lý học y khoa. NXB Đại học Quốc gia TP. Hồ Chí Minh, 2022, tr. 41-46.
2. Ganong's Review of Medical Physiology 25th ed., Lange McGraw Hill Companies, 2016, pp.558 -562.
3. Guyton A. C. and Hall J.E. Textbook of Medical Physiology, 14th ed., Elsevier Saunders, 2020, pp.471-474.
4. Bộ môn Sinh lý – Sinh lý bệnh Miễn dịch, ĐHYD TP. HCM (2022), Sinh lý học Y khoa, Nhà xuất bàn Đại học Quốc gia TP. HCM.
5. Bộ môn Sinh lý – Sinh lý bệnh Miễn dịch, ĐHYD Tp.HCM (2022), Thực tập Sinh lý học, Nhà xuất bản Đại học Quốc gia TP. HCM.
6. Trần Văn Bé (1998) Lâm sàng huyết học, Nhà xuất bản Y Học Chi nhánh TP. HCM.
7. Hall J.E., Guyton A.C. (2020), Guyton & Hall: Textbook of Medical Physiology, 14th ed. Philadelphia, USA.
Mời bạn đọc tìm hiểu thêm về bệnh Thalassemia - bệnh đặc trưng do bất thường dòng hồng cầu TẠI ĐÂY

