Nong van động mạch phổi - Một tiền đề trong tim mạch can thiệp
Nguồn: Sách Tim mạch can thiệp
Chủ biên
PGS.TS.BS. Phạm Mạnh Hùng
Tác giả
TS.BSNT.Nguyễn Minh Hùng
PGS.TS.BS.Nguyễn Lân Hiếu
ThS.BSNT.Nguyễn Văn Hiếu
PGS.TS.BS.Phạm Mạnh Hùng
Nong van động mạch phổi tạo tiền đề cho những kỹ thuật can thiệp khác trong tim bẩm sinh được phát triển. Kỹ thuật đó như thế nào? Hãy cùng Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) tìm hiểu trong bài viết sau đây.
1 Đại cương
Hẹp động mạch phổi chiếm từ 2 đến 3% trong tất cả các bệnh lý tim bẩm sinh. Hẹp ĐMP có thể đơn độc hoặc kết hợp với các tổn thương khác trong các bệnh lý tim bẩm sinh, như tứ chứng Fallot. Nguyên nhân có thể là bẩm sinh, mắc phải (như sau phẫu thuật, bệnh lý thuyên tắc ĐMP mạn tính), hoặc phối hợp vừa bẩm sinh và mắc phải. Hẹp ĐMP có thể kết hợp với các tổn thương di truyền như hội chứng Williams, Alagille, Noonan, Rubella và Ehlers-Danlos và có thể tổn thương ở phần trung tâm (tại van, thân và các nhánh chính) hoặc ngoại vi (tính từ nhánh thùy trên), bao gồm các nhánh đoạn hoặc phân đoạn. Nguyên nhân hẹp ĐMP sau phẫu thuật hay gặp sau phẫu thuật sửa chữa tổn thương vùng thân nón, tạo các luồng thông nhân tạo, làm hẹp ĐMP, sửa chữa tạo hình tại van. Trong bài viết này, chúng tôi tập trung vào tổn thương hẹp van ĐMP bẩm sinh.
Năm 1761, Morgagni đã mô tả ca bệnh đầu tiên có tím bị hẹp van ĐMP và thông liên nhĩ. Hẹp van động mạch phổi (pulmonary valvular stenosis – hẹp van ĐMP) bẩm sinh là một tình trạng bệnh lý khá thường gặp xảy ra ở 5 trong 10000 trẻ sinh sống, chiếm 7% trẻ mắc bệnh tim bẩm sinh. Bệnh lý này có nhiều biến chứng nguy hiểm như suy tim phải, tím, rối loạn nhịp tim, thậm chí đột tử.
Nong van động mạch phổi (ĐMP) bằng bóng là một trong những phương pháp can thiệp qua da đầu tiên được tiến hành tạo tiền đề cho những kỹ thuật can thiệp khác trong tim bẩm sinh được phát triển. Sau này, nhiều bệnh nhân đặc biệt là trẻ em được hưởng lợi từ các thủ thuật ít xâm lấn này trong điều trị các bệnh lý tim bẩm sinh.
Những thử nghiệm đầu tiên điều trị hẹp van động mạch phổi qua đường ống thông được thực hiện đầu những năm 50 của thế kỷ trước được thực hiện bởi Rubio-Alverez và cộng sự. Năm 1979, Semb và cộng sự đã sử dụng ống thông đầu có bóng (Berman) làm rách van ĐMP bằng cách rút nhanh qua van đầu bóng được bơm căng ở trẻ sơ sinh 2 ngày tuổi. Năm 1982 Kan và cộng sự công bố phương pháp dùng hệ thống bóng gắn trên ống thông được bơm căng để nong van ĐMP. Tại Việt Nam ca bệnh đầu tiên được tiến hành nong van ĐMP tại Viện Tim Mạch Việt Nam năm 1997 đã cho những kết quả tốt. Cho đến nay, kỹ thuật nong van động mạch phổi bằng bóng qua da vẫn là lựa chọn ưu tiên trong điều trị loại bệnh lý này.
2 Giải phẫu và hình thái tổn thương
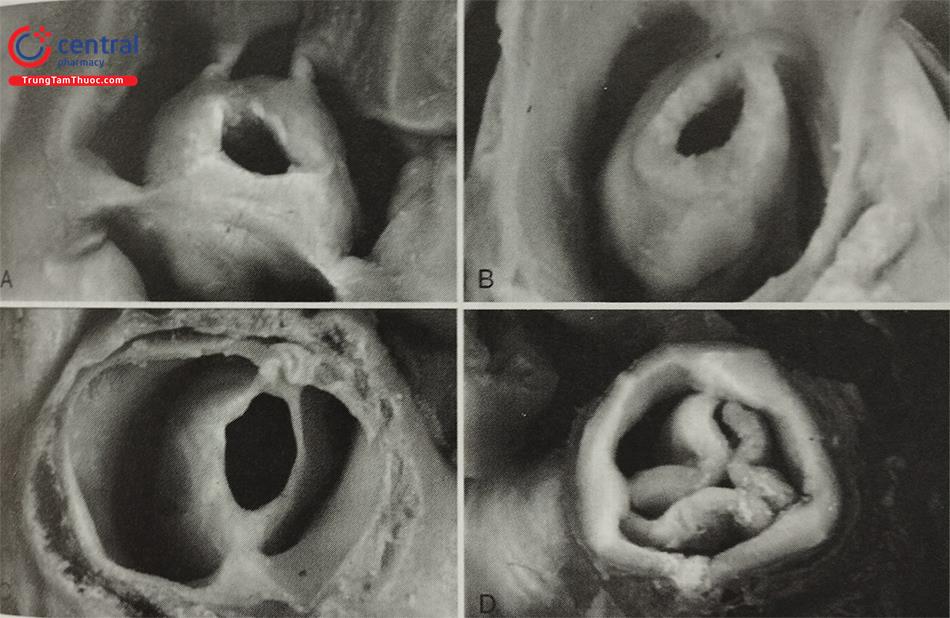
Van ĐMP một lá van: Van ĐMP chỉ có một lá van, có thể ở dạng không có mép van hoặc có một mép van (Hình 1A và B). Dạng van đơn độc không có mép van có cấu tạo chỉ có một lá van có dạng vòm (shape of dome), với một lỗ van ở trung tâm với lỗ van ĐMP hình tròn và không có mép van nào cả (Hình 36.1A). Sự hình thành lá van đơn độc do các mép van dính lại với nhau, và có 3 dải mô (raphes) nối từ thành ĐMP tới gần lỗ van ĐMP. Lá van thường dày và di động kém. Kiểu van ĐMP một lá van hay gặp hơn van ĐMC một lá van, và cũng là dạng bất thường lá van ĐMP hay gặp nhất ở các dạng hẹp van ĐMP đơn thuần. Dạng tổn thương nặng nhất của van ĐMP một lá van không có mép van là gặp ở các ca hẹp van ĐMP nguy kịch ở trẻ sơ sinh. Dạng van ĐMP một lá van có một mép van duy nhất thường ít gặp hơn nhiều; ở dạng này lá van ĐMP chỉ có một lá van và một mép van, và mép van này chạy đến sát thành ĐMP tạo ra lỗ van ĐMP lệch tâm với nhiều kích thước khác nhau (Hình 36.1B). Bình thường, có một hoặc hai dải mô (raphes) có thể thấy chạy từ thành trong ĐMP tới gần lỗ van ĐMP. Hiếm gặp hơn, có thể thấy có 4 dải mô (Hình 36.1A) thấy ở các vị trí các mép van dính nhau gặp trong van ĐMP có 4 lá van.
Van ĐMP hai lá van: khác với cùng kiểu bất thường van ĐMC hai lá van, dạng van ĐMP hai lá van rất hiếm gặp trong hẹp van ĐMP đơn thuần, dạng bất thường này hay gặp trong tứ chứng Fallot. Ở dạng này, van ĐMP hai lá có thể không hẹp hoặc chỉ hẹp nhẹ. Khác với van ĐMC hai lá, các lá van giống nhau về kích thước (Hình 36.1C). Các lá van thường dày nhẹ, và thường có một dải mô nối (raphe) từ thành ĐMP tới van nhưng không lan tới lỗ van, lỗ van ĐMP trông giống như chỗ lõm xuống hơn là một lỗ van.
Hẹp van ĐMP với van ĐMP ba lá van và dạng van ĐMP bốn lá van: hiếm gặp, dạng van ĐMP 3 lá van có tỉ lệ khoảng 6% trong các tổn thương hẹp van ĐMP. Các lá van thường bị loạn sản van (Hình 36.1D); các lá van thường rất dày và quá phát mô van, và xuất hiện các dạng thoái hoá nhày dạng nốt. Các lá van không dính vào nhau, và sự cản trở dòng chảy qua van là do sự quá phát dày lên của mô van cũng như thiểu sản vòng van ĐMP. Kiểu bất thường của van ĐMP này hay gặp trong hội chứng Noonan.
Van ĐMP 4 lá van hay gặp hơn van ĐMC 4 lá van. Hầu hết các trường hợp có van hoạt động bình thường, chỉ có khoảng 4% có bất thường chức năng, trong đó chỉ có 1/3 có hẹp van ĐMP.
.jpg)
(A) Không có mép van ĐMP; (B) Một mép van với mở dạng vòm trong kỳ tâm thu với một lỗ lệch tâm; (C) Van động mạch phổi hai lá van với dính mép van; (D) Loạn sản van động mạch phổi.
Vòng van ĐMP: ở hình thái tim bình thường, van ĐMP không có vòng xơ. Vị trí gắn của van, hay gọi là vòng van ĐMP là tổ chức cơ và ở vị trí chỗ nối giữa phần phễu thất phải và thân ĐMP. Các van bán nguyệt, có phần tạo nên mép van gắn vào thành ĐMP, phần thân van gắn vào phần phễu. Trong hẹp van ĐMP đơn thuần, vòng van ĐMP bình thường về kích thước nhưng cũng có thể thiểu sản vòng van gặp trong trường hợp hẹp nặng nguy kịch ở trẻ sơ sinh và loạn sản van ĐMP.
Tổn thương thứ phát của hẹp ĐMP bao gồm phì đại thất phải, tỷ lệ thuận với mức độ và thời gian tắc nghẽn, giãn thân ĐMP không phụ thuộc vào mức độ hẹp.
Kích thước của thất phải: thất phải thường phì đại đồng tâm. Phì đại phễu biểu hiện hẹp lan tỏa của phễu thất phải, có thể gây tắc nghẽn dưới van gặp ở 37,5% các trường hợp hẹp van ĐMP. Hoặc tiến triển sau phẫu thuật hoặc sau nong van ĐMP. Kích thước của thất phải có thể bình thường trong trường hợp hẹp nhẹ van hoặc thiểu sản nặng như trong trường hợp hẹp van ĐMP nguy kịch ở trẻ sơ sinh.
Mức độ giãn của ĐMP: trong hẹp van ĐMP đơn thuần do dòng máu có vận tốc cao đi qua lỗ van ĐMP tác động vào thành ĐMP, nên luôn gây giãn sau hẹp của ĐMP và thường lan vào phần gần nhánh phổi trái. Mức độ giãn sau hẹp không tương ứng với mức độ tắc nghẽn, thậm chí không giãn như khi hẹp van ĐMP nguy kịch ở trẻ sơ sinh hoặc trong trường hợp loạn sản van ĐMP.
Các tổn thương phối hợp: Khi có hẹp van ĐMP đơn thuần, các tổn thương phối hợp thường ít gặp. Phổ biến nhất là tồn tại lỗ bầu dục hoặc thông liên nhĩ lỗ thứ hai. Các tổn thương khác như còn ống động mạch, hẹp van ĐMC, van ĐMC hai lá, hẹp dưới van ĐMC, hẹp dưới van ĐMP, hẹp nhánh ĐMP, bất thường chỗ đổ về tĩnh mạch phổi bán phần, bất thường tĩnh mạch chủ trên trái đổ vào xoang vành, quai ĐMC quay phải, cửa sổ phế chủ, hẹp van ba lá và động mạch vành đơn độc.
3 Chỉ định và chống chỉ định
3.1 Hẹp van động mạch phổi nguy kịch ở trẻ sơ sinh
Hẹp van ĐMP nguy kịch ở trẻ sơ sinh (hẹp phổi nặng lúc sinh kèm theo có tím và có tuần hoàn phổi phụ thuộc ống động mạch) là một tình trạng cấp cứu. Lưu ý là chênh áp qua van đôi khi có thể thấp do suy chức năng thất phải.
- Hẹp nặng van ĐMP thuộc kiểu phụ thuộc ống động mạch.
- Hẹp van ĐMP có triệu chứng: chênh áp qua van < 40 mmHg và có cung lượng tim thấp hoặc còn ống động mạch và có luồng thông phải – trái ở tầng nhĩ.
- Teo tịt van ĐMP và vách liên thất nguyên vẹn, có giải phẫu phù hợp và không có tuần hoàn vành phụ thuộc thất phải.
3.2 Hẹp van động mạch phổi ngoài thời kỳ sơ sinh
Thông thường chỉ định nong bóng van động mạch phổi khi bệnh nhân hẹp van động mạch phổi có chênh áp qua van trên siêu âm > 64 mmHg (tương đương chênh áp qua van ĐMP khi thông tim > 30-40 mmHg) hoặc hẹp van ĐMP có ý nghĩa trên lâm sàng với biểu hiện rối loạn chức năng thất phải. Bệnh nhân có tình trạng loạn sản van ĐMP từ nhẹ đến trung bình, có các điều kiện như trên cũng được chỉ định nong van ĐMP.
Chỉ định nong van ĐMP ở trẻ nhỏ: Hẹp van ĐMP mức độ trung bình hoặc nặng (dù có triệu chứng hay không).
- Chênh áp qua van (đo trên thông tim) 40 mmHg với cung lượng tim lúc nghỉ bình thường hoặc khi có triệu chứng kèm theo rối loạn chức năng thất phải.
- Nếu không có triệu chứng, nên nong van khi trẻ từ 9-12 tháng tuổi.
Chỉ định can thiệp ĐM phổi người lớn (theo khuyến cáo ESC 2020 về quản lý bệnh TBS ở người trưởng thành):
Trong hẹp van ĐM phổi, nong van ĐMP bằng bóng qua da là lựa chọn ưu tiên, nếu giải phẫu phù hợp (IC).
Hẹp van ĐMP nặng khi trên siêu âm đánh giá chênh áp đỉnh trên 64 mmHg (IC).
Nong van ĐMP với bóng qua da cũng nên chỉ định cho các bệnh nhân hẹp mức độ trung bình có chênh áp đỉnh qua van trên siêu âm từ 36-64 mmHg kèm theo (chỉ định IIA C):
- Có triệu chứng liên quan đến hẹp van ĐMP.
- Suy chức năng thất phải.
- Thất phải hai buồng.
- Rối loạn nhịp tim có liên quan đến hẹp van ĐMP.
- Có luồng thông phải-trái trong buồng nhĩ.
Bảng 1. Chỉ định can thiệp trong hẹp động mạch phổi (theo khuyến cáo ESC 2020 về quản lý bệnh tim bẩm sinh ở người trưởng thành)
| Khuyến cáo tắc nghẽn đường ra thất phải | Loại | Mức bằng chứng |
| Trong hẹp ĐM phổi tại van, nong van bằng bóng qua da là lựa chọn ưu tiên, nếu giải phẫu phù hợp. | I | C |
| Trong trường hợp chưa cần thay van, chỉ định can thiệp cho người bệnh có tắc nghẽn đường ra thất phải tại bất cứ tầng nào cũng được khuyến cáo, khi mức độ hẹp là nặng (Chênh áp đỉnh qua van đo trên siêu âm Doppler tim > 64 mmHg), bất kể có triệu chứng hay không. | I | C |
| Nếu phẫu thuật thay van là lựa chọn duy nhất, chỉ định phẫu thuật khi người bệnh có tắc nghẽn ĐRTP nặng và có triệu chứng. | I | C |
Nếu phẫu thuật thay van là lựa chọn duy nhất, ở người bệnh tắc nghẽn nặng ĐRTP và không có triệu chứng, chỉ định phẫu thuật nếu có thêm ít nhất một trong các yếu tố sau:
| C | |
Can thiệp có thể được chỉ định ở những bệnh nhân tắc nghẽn ĐRTP có chênh áp đỉnh qua siêu âm Doppler tim < 64 mmHg mà có có kèm ít nhất một trong các yếu tố sau:
| IIa | C |
ĐRTP: Đường ra thất phải; ĐM: Động mạch.
3.3 Chống chỉ định nong van động mạch phổi
Nong van ĐMP với bóng không nên áp dụng cho các trường hợp hẹp van ĐMP với loạn sản thất phải nặng, thiểu sản vòng van nhiều hoặc thiểu sản phổi nặng, hở van ĐMP nặng, cũng không nên tiến hành nong van ĐMP trong trường hợp teo tịt van ĐMP có kèm theo tuần hoàn vành phụ thuộc thất phải. Các trường hợp này nên được can thiệp phẫu thuật.
Các bệnh lý phối hợp khác chưa kiểm soát được như nhiễm trùng nặng, rối loạn đông cầm máu, chảy máu tiến triển…
4 Dụng cụ can thiệp
Các hệ thống bóng nong van rất đa dạng và thay đổi theo thời gian và tùy theo từng đơn vị can thiệp. Có rất nhiều loại được sử dụng như VACS II (Osypka), AltoSa-XL (AndraTec), Tyshak-II, Tokai, Opta Pro, Z-Med, Z-Med II, Powerflex, ev3 và Cristal, tùy thuộc từng cơ sở y tế. Những đặc điểm cần chú ý đến đối với mỗi hệ thống bao gồm:
- Kích thước introducer sheath (ống mở đường vào) phù hợp để đẩy bóng, với trẻ nhỏ thì bóng phù hợp với sheath càng nhỏ thì càng tốt, tránh tổn thương mạch máu.
- Độ dài của bóng: Bóng dài có thể giúp ổn định hơn khi bơm bóng, nhưng sẽ mất thời gian lâu hơn để lên và xuống bóng, ngoài ra có thể ảnh hưởng tới van ba lá, gây tổn thương van ba lá. Bóng ngắn hơn có thể ít duỗi thẳng những cấu trúc mạch máu hoặc tim có dạng cong và có phần đầu bóng ít gây tổn thương, tuy nhiên bóng sẽ khó cố định tại vị trí vòng van động mạch phổi trong quá trình bơm. Độ dài bóng ít nhất bằng 1,5 lần đường kính bóng.
- Độ giãn nở của bóng (khả năng giãn của bóng với áp lực định mức). Bóng có khả năng đàn hồi có thể bơm lên dễ dàng và tạo ít áp lực lên chỗ hẹp hơn. Bóng không đàn hồi có thể phồng lên với một áp lực tương đối cao và có thể dự đoán đường kính tối đa dễ hơn so với bóng đàn hồi.
Trẻ sơ sinh và trẻ nhỏ thường sử dụng bóng có khả năng đàn hồi có chiều dài 20 mm (ví dụ: bóng động mạch vành, bóng Tyshak mini, Tyshak – II, bóng Tokai). Hệ thống có cấu hình nhỏ, khi bóng xẹp có thể đi qua sheath 4–5 Fr, áp lực bơm bóng khoảng 3,5–4 atm. Để tránh cho bóng không bị vỡ, nên sử dụng bơm áp lực để bơm áp lực chính xác vào bóng. Bóng không đàn hồi dài 30 và 40 mm, như hệ thống bóng nong van của Cristal, có thể được sử dụng lần lượt cho trẻ lớn và thanh thiếu niên cũng như người lớn. Đường kính của bóng dao động từ 12 đến 20 mm, áp lực bơm lên tới 6–8 atm và có thể được sử dụng sheath 7 – 9 Fr.
Khi vòng van động mạch phổi quá lớn khi dùng kỹ thuật 1 bóng (≥ 20 mm) hoặc tĩnh mạch đùi của bệnh nhân quá nhỏ, nong van ĐMP với 2 bóng đồng thời có thể được tiến hành (Hình 3).
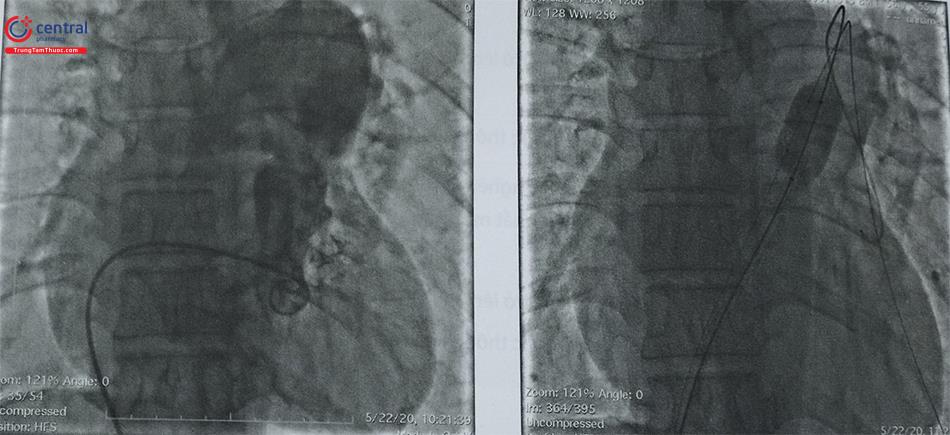
Phương pháp này có thể giúp giảm tỷ lệ biến chứng thường gặp trong kỹ thuật dùng 1 bóng. Phương pháp nong sử dụng 1 bóng có thể gây tắc nghẽn hoàn toàn tuần hoàn qua thất phải và gây tụt huyết áp hệ thống. Tuy nhiên, khi tiến hành thủ thuật nong bằng 2 bóng, đường ra thất phải có thể được duy trì giữa các bóng và ít gây tụt huyết áp. Dù kĩ thuật 2 bóng cần tạo thêm một đường vào tĩnh mạch đùi, nhưng kích thước của bóng nong đưa vào lại nhỏ hơn.
Lưu ý: Chọn hai bóng có đường kính bằng nhau hoặc gần bằng nhau sao cho đường kính tổng của hai bóng lớn hơn đường kính vòng van từ 30% đến 50%. Với D1 và D2 là đường kính bóng được sử dụng. Để 2 bóng được cố định tốt hơn khi bơm bóng nên sử dụng hai bóng với kích thước tương đương nhau.
Hoặc có thể sử dụng bóng Inoue (Bóng dùng để nong van hai lá) nong van động mạch phổi.
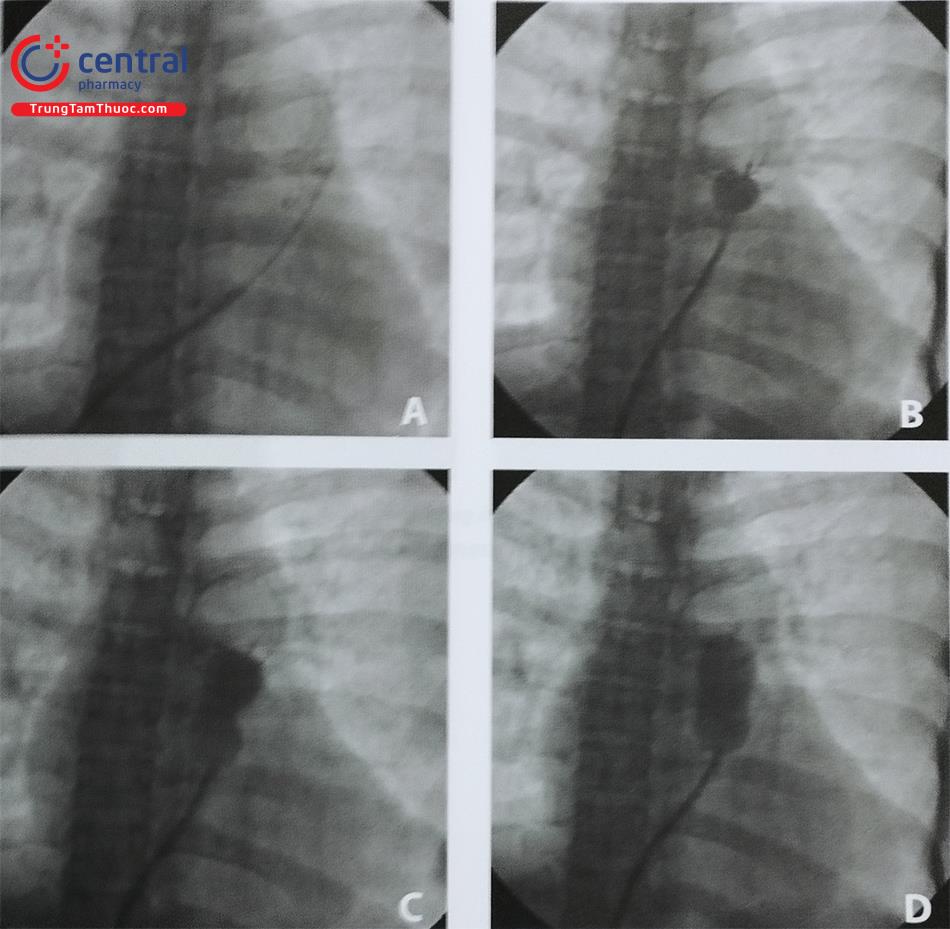
Chú thích: A: Bóng Inoue (đầu mũi tên) được đặt vào động mạch phổi qua một dây dẫn vòng bằng kim loại. B: Sau khi bơm bóng đầu xa, bóng Inoue được kéo trở lại để neo quả bóng ở van động mạch phổi. C: Khi bóng đầu gần được bơm căng, một eo được tạo ra tại vị trí van động mạch phổi. D: Khi bóng được bơm căng hoàn toàn và van động mạch phổi đã được nong ra hoàn toàn.
5 Các bước tiến hành thủ thuật
Bệnh nhi là trẻ sơ sinh nên được gây mê nội khí quản; theo dõi liên tục nhịp tim, huyết áp, nhịp thở và độ bão hoà oxy. Đối với trẻ lớn hơn có thể áp dụng các phương pháp an thần thông thường. Đối với người lớn, bệnh nhân có thể chỉ cần gây tê tại chỗ.
5.1 Thiết lập đường vào mạch máu
Tĩnh mạch đùi là vị trí thường được sử dụng cho nong van ĐMP. Ống thông được chọn đưa vào tĩnh mạch phụ thuộc vào tuổi và kích thước của bệnh nhân (trẻ sơ sinh thường dùng loại 5F). Ở những bệnh nhân có nguy cơ cao, cần một đường theo dõi áp lực động mạch. Sau khi ống thông được đưa vào đường tĩnh mạch, cho Heparin liều 50 – 100 UI/kg, đảm bảo thời gian đông máu hoạt hóa (ACT) khoảng 200 s.
5.2 Thông tim đánh giá huyết động
Việc đánh giá huyết động tiến hành như thông tim thông thường, và đo chênh áp đỉnh-đỉnh qua van ĐMP.
Sử dụng máy chụp 2 bình diện để chụp thất phải (tư thế trước – sau và nghiêng trái). Sử dụng ống thông Pigtail chụp buồng thất phải xác định tổn thương giải phẫu, đo đường kính vòng van và đánh giá chức năng thất phải. Kích thước vòng van được đo giữa 2 điểm bám của van trong thời kỳ tâm trương ở cả 2 bình diện.
5.3 Thiết lập vị trí đặt dây dẫn (guidewire)
Vị trí dây dẫn: Ống thông đưa qua van ĐMP tới ĐMP trái hoặc ĐMP phải. Thường sử dụng ống thông vành phải, dùng dây dẫn đầu thẳng thường thuận lợi để giúp ống thông vành phải qua vòng van ba lá để vào thất phải. Ngoài ra có thể sử dụng ống thông MP (4 hoặc 5F). Ống thông MP được đưa vào nhĩ phải, được tạo vòng bằng cách tì vào thành tự do của nhĩ phải và đẩy nhẹ ống thông sẽ cuộn lại. Sau đó, xoay ống thông theo chiều kim đồng hồ hướng về van ba lá. Cuối cùng, đẩy nhẹ ống thông trượt vào qua van ba lá. Sau đó, tiếp tục xoay ống thông hướng ra đường ra thất phải bằng cách xoay cùng chiều kim đồng hồ và đẩy nhẹ lên. Đẩy ống thông qua phần đường ra thất phải và qua van ĐMP.
Đây thường là phần không dễ của thủ thuật do thất phải bị phì đại và hẹp van ĐMP. Có thể sử dụng thêm một dây dẫn đầu mềm để hỗ trợ ống thông đi qua van ĐMP. Ở trẻ sơ sinh có thể sử dụng dây dẫn mạch vành ngậm nước 0,014” hoặc 0,018”, lái tới đầu xa của ĐMP hoặc tới ĐMC xuống đi qua ống động mạch. Ở trẻ lớn, có thể sử dụng dây dẫn 0,035”.
Vị trí của dây dẫn rất quan trọng cho sự thành công của thủ thuật. Sử dụng dây dẫn cứng, dài, đầu cong (chữ J) đưa qua ống thông tới ĐMP, rồi rút ống thông ra. Lựa chọn kích thước của dây dẫn cứng này phải phù hợp với hệ thống bóng. Ở trẻ sơ sinh, khi khó đưa bóng nong van ĐMP qua lỗ van rất hẹp, chúng ta cần tiến hành nong trước với bóng nong ĐMV (đường kính 2,5 tới 3 mm; chiều dài 15 tới 20 mm).
5.4 Chọn bóng nong van động mạch phổi
Chọn bóng nong van: Đường kính bóng khi bơm lên phụ thuộc vào đường kính vòng van. Thường người ta chọn đường kính bóng gấp từ 1,1 tới 1,2 lần đường kính vòng van. Chiều dài bóng được chọn là 20 mm (ở trẻ sơ sinh), 30 mm (trẻ nhỏ), và 40 mm (trẻ vị thành niên hoặc người lớn). Bóng có chiều dài quá mức có thể gây tổn thương van ba lá, gây rối loạn dẫn truyền hoặc hở van ba lá.
Cần sử dụng introducer sheath mạch máu ở đùi có kích thước phù hợp, trước khi đưa bóng nong vào người bệnh nhân. Khi vòng van ĐMP quá lớn (≥20 mm) hoặc tĩnh mạch đùi nhỏ, khi đó có thể sử dụng nong hai bóng đồng thời .
5.5 Kỹ thuật nong bóng
Nong bóng: Khi có bóng nong phù hợp, đưa hệ thống bóng vào người bệnh nhân qua dây dẫn tới van ĐMP. Cần lưu ý các mốc giải phẫu như xương sườn, xương ức, khoang liên sườn … để xác định vị trí cần đưa bóng tới. Phối hợp hình ảnh chụp buồng thất phải để xác định vị trí hệ thống bóng. Bóng được nhanh chóng bơm lên với dung dịch cản quang pha loãng (tỷ lệ 1 cản quang: 4 nước muối sinh lý). Áp lực bơm tăng dần đạt mức áp lực theo khuyến cáo, rồi sau đó nhanh chóng xả bóng.
Thời gian bơm bóng lên càng ngắn càng tốt (không quá 10 giây), thường bơm dừng khi eo trên bóng nở hết. Nếu như bóng không ở giữa van ĐMP, vị trí hệ thống bóng được điều chỉnh và thủ thuật được tiến hành lại. Thông thường, trong quá trình bơm bóng hệ thống bóng có thể được kéo nhẹ lại để chống lại lực đẩy của thất phải trong thời kỳ tâm thu. Nếu cần có thể sử dụng một hệ thống bóng có kích thước lớn hơn nhằm đạt kết quả tối ưu. Khi hút áp lực sau nong cần đẩy bóng lên vào thân ĐMP tránh kéo lại dễ gây co thắt đường ra thất phải.
Đánh giá sau nong bóng: sau khi nong van ĐMP, rút bóng nong ra ngoài, trượt ống thông qua dây dẫn còn nằm trong ĐMP để tới ĐMP. Rút dây dẫn ra ngoài, đo áp lực và chênh áp qua van ĐMP ở bệnh nhân. Nếu chênh áp qua van còn cao (chênh áp đỉnh-đỉnh > 50 mmHg), tìm nguyên nhân có thể do phản ứng phần đường ra thất phải, còn chênh áp tồn dư qua van, thiểu sản hệ mạch phổi và loạn sản van ĐMP nặng. Nếu như vấn đề là do thủ thuật chưa hiệu quả, có thể nong lại van ĐMP tuy nhiên không nên dùng hệ thống bóng lớn hơn 120% đường kính vòng van ĐMP.
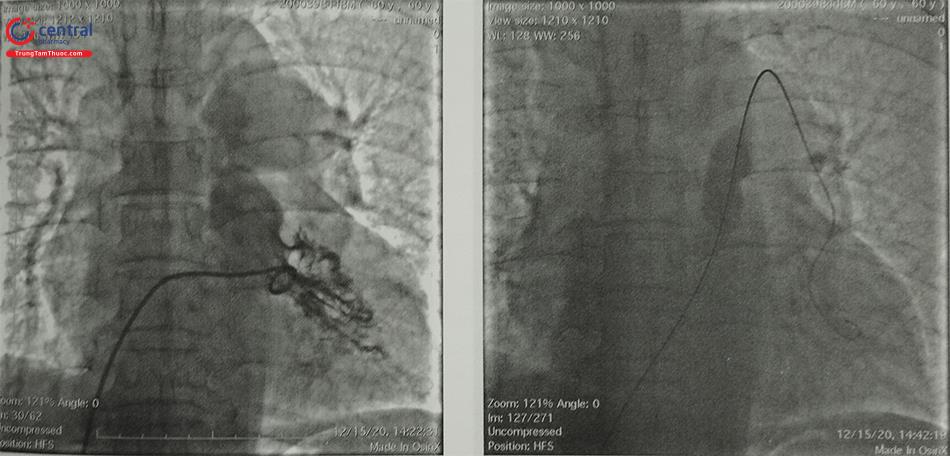
Ở trẻ lớn và người lớn, nếu đường kính hệ thống bóng nong nhỏ hơn yêu cầu so với đường kính vòng van, có thể sử dụng kĩ thuật nong cùng lúc 2 bóng. Lưu ý bệnh nhân có loạn sản van ĐMP nặng, việc nong bằng bóng qua da không hiệu quả, cân nhắc chuyển người bệnh đi phẫu thuật.
5.6 Kiểm tra lại sau nong bóng
Nên chụp lại thất phải sau nong van ĐMP. Siêu âm sau nong có thể được sử dụng nhằm đánh giá hoạt động các lá van ĐMP, đo chênh áp sau nong, phát hiện hẹp phần phễu, và tìm các biến chứng như hở van ba lá và tràn dịch màng ngoài tim.
Chênh áp đỉnh – đỉnh giữa ĐMP và thất phải nên được giảm xuống dưới 25 mmHg sau khi nong van ĐMP. Tiên lượng gần và tiên lượng xa của cả nong van ĐMP bằng bóng và phẫu thuật là tương đương nhau với tỷ lệ tử vong thấp và thành công làm giảm chênh áp tức thì qua van ĐMP (chênh áp đỉnh qua van < 30 mmHg). So với phẫu thuật, tỷ lệ tái hẹp sau nong bóng là cao hơn và tỷ lệ tái can thiệp do hẹp van động mạch phổi cao hơn sau nong bóng. Tuy nhiên, tỷ lệ tổn thương van động mạch phổi và rối loạn nhịp thất cao hơn ở nhóm phẫu thuật.
5.7 Một số lưu ý khác
Đối với hẹp van động mạch phổi nhẹ và vừa, ở trẻ sơ sinh hay trẻ nhỏ tiến triển bệnh có thể rất nhanh. Bệnh nhân có hẹp nặng nên được điều trị ngay cả khi bệnh nhân có biểu hiện lâm sàng ổn định.
Đảm bảo dây dẫn không đi qua hệ thống dây chằng và cột cơ của van ba lá trước khi đưa bóng vào. Khi bóng đi qua dây chằng và cột cơ của van ba lá có thể gây đứt dây chằng và gây hở van ba lá nặng. Ống thông đo áp lực mạch phổi bít của Berman có thể được dùng để đi qua van ba lá nhằm tránh gây tổn thương cho van.
Tỷ lệ thuốc cản quang/muối sinh lý là khác nhau đối với mỗi loại bóng. Với bóng có đường kính bé hơn 4 mm, nên tiêm với nồng độ cao thuốc cản quang, gần như 100% để có thể nhìn thấy dễ dàng trên màn huỳnh quang. Hỗn hợp kinh điển cho bóng 5–10 mm là 1/3 thuốc cản quang và 2/3 dung dịch nước muối và với bóng > 10 mm, pha loãng thuốc cản quang với tỷ lệ 1/4. Với nồng độ cao thuốc cản quang sẽ tăng thêm độ nhớt của dịch và khiến thời gian bơm và xả bóng tăng lên.
Ở trẻ sơ sinh, đôi khi rất khó để đặt bóng với kích thước phù hợp qua chỗ hẹp khít van động mạch phổi. Trong trường hợp đó, ban đầu, ta dùng bóng nhỏ hơn 2–4 mm (thường là bóng mạch vành) đường kính để nong ra trước khi dùng bóng lớn với kích thước phù hợp hơn.
Nếu đường kính của bóng nhỏ so với vòng van động mạch phổi, chỉ thấy 1 eo nhỏ trên bóng và tạo ra một áp lực không đủ lớn. Lực nong sẽ được tăng lên khi tăng áp lực bơm, nhưng bóng có nguy cơ vỡ, vì thế nên chọn bóng nong có đường kính lớn hơn.
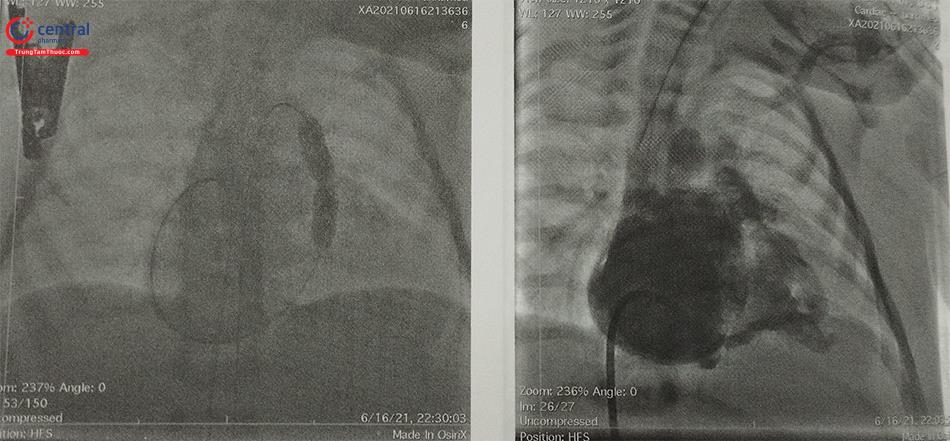
Nếu đường kính của bóng quá lớn so với chỗ hẹp, eo bóng sẽ rất chặt và lực nong sẽ lớn và vòng van sẽ có nguy cơ cao bị tổn thương. Do đó tạo ra eo bóng ở mức độ trung bình là hiệu quả và an toàn nhất. Quan sát eo bóng và xử trí thích hợp là một trong những điều quan trọng nhất trong can thiệp tim mạch. Nguyên tắc chung là nếu eo bóng nhỏ hơn 75% đường kính đầu gần và xa của bóng thì là quá chặt và bóng không nên được bơm căng hết cỡ và nên nong với hệ thống bóng bé hơn.
Cần chắc chắn bóng nong nằm đúng vị trí qua van ĐMP trong quá trình bơm bóng, nếu bóng nằm lệch trượt qua vị trí van ĐMP, phần eo bóng có thể gây ra hẹp dưới van hoặc gây ra co thắt phần phễu.
6 Tiêu chí đánh giá thành công thủ thuật
Đo chênh áp qua van ĐMP sau nong, nếu > 50 mmHg nên nong lại với bóng có đường kính lớn hơn (bắt đầu là bóng có đường kính lớn hơn 2 mm).
Chụp lại buồng thất phải đánh giá sự cử động của lá van ĐMP, đánh giá dòng máu qua van ĐMP được nong, phát hiện mức độ hẹp phần phễu và phát hiện các biến chứng như hở van ba lá.
Kết quả là tối ưu khi chênh áp qua van sau thủ thuật (đo trên thông tim) giảm dưới 20 – 25 mmHg, đồng thời không xảy ra biến chứng nặng cho bệnh nhân.
7 Biến chứng và xử trí
Nong van ĐMP với bóng qua da là an toàn và hiệu quả cho điều trị hẹp van ĐMP từ trung bình đến nặng. Tỷ lệ biến chứng của kỹ thuật này là thấp qua rất nhiều nghiên cứu. Biến chứng thường gặp hơn ở trẻ sơ sinh hoặc trẻ nhỏ bị hẹp nặng van ĐMP.
Các biến chứng trong và ngay sau thủ thuật thường thấp. Nghiên cứu sổ bộ VACA với 822 tiến trình nong van ĐMP được thực hiện ở 25 trung tâm cho tỉ lệ tử vong là 0,24% và 0,35% các biến chứng nặng, đã cho thấy tính an toàn của thủ thuật.
Các rối loạn nhịp như nhịp chậm, ngoại tâm thu và tụt huyết áp trong lúc bơm bóng là các biến chứng hay gặp nhất. Các biến chứng này thường nhanh chóng phục hồi sau khi xả bóng. Tụt huyết áp hệ thống có thể nhẹ hơn ở các bệnh nhân còn lỗ bầu dục nhờ luồng thông phải sang trái, giúp tăng đổ đầy thất trái, ổn định lại huyết áp. Các kĩ thuật sử dụng hai bóng nong cùng lúc hoặc bóng kép đơn (bifoil balloon catheter) hay kép ba (trifoil balloon catheter) có thể giúp làm giảm mức độ tắc nghẽn đường ra thất phải khi bơm bóng. Hoặc đơn giản hơn là giảm thời gian bơm bóng sẽ giúp làm giảm mức độ và thời gian tụt huyết áp.
Biến chứng mất máu cần truyền máu cũng cần lưu ý, nhưng với những cải tiến của thiết bị đã làm giảm thiểu đáng kể biến chứng này. Block nhánh phải hoàn toàn, block tim thoáng qua hay dai dẳng, đột quỵ não, thoáng mất ý thức, ngừng tim, co giật, vỡ bóng khi bơm với áp lực cao, vỡ cột cơ van ba lá, và rách động mạch phổi, tuy rất hiếm nhưng cũng đã có các báo cáo ghi nhận. Một vài các biến chứng này là không tránh khỏi. Xử trí: cần chú ý tỉ mỉ trong quá trình thao tác kĩ thuật, sử dụng đường kính và chiều dài bóng nong hợp lý, tránh bơm áp lực cao và chu kỳ bơm xả bóng cần ngắn giúp phòng ngừa hoặc giảm nguy cơ các biến chứng này.
Tăng mức độ tắc nghẽn đường ra thất phải có thể gặp trong thủ thuật. Chênh áp phần phễu gặp ở 30% các bệnh nhân; tuổi càng cao, hẹp càng khít càng làm tăng nguy cơ phản ứng phần phễu. Khi chênh áp tổn dư sau nong phần phễu ≥ 50 mmHg, cần cho thêm chẹn beta. Mức độ tắc nghẽn của phản ứng phẫu phễu sẽ giảm dần theo thời gian.
Thay đổi đoạn QTc kéo dài thoáng qua và gây ngoại tâm thu đến sớm sau nong van ĐMP với bóng cũng là một biến chứng được ghi nhận, làm xuất hiện nguy cơ rối loạn nhịp thất nặng do hiện tượng sóng R chồng lên sóng T. Cần theo dõi sát trên màn hình theo dõi huyết động các bệnh nhân sau can thiệp.
Các biến chứng muộn:
Tắc tĩnh mạch đùi và tái hẹp hay hở van động mạch phổi cũng là các biến chứng muộn cần chú ý. Tỉ lệ tắc tĩnh mạch đùi từ 7% đến 19% tùy theo các trung tâm, hay gặp ở trẻ nhỏ. Tái hẹp sau nong van ĐMP gặp ở 8% các bệnh nhân và cần nóng lại với bóng. Các nguyên nhân gây tái hẹp do yếu tố kỹ thuật là hay gặp nhất, lúc này xử trí bằng cách nong lại với bóng. Các nguyên nhân làm hạn chế kết quả nong van ĐMP qua da và cần phẫu thuật như loạn sản mà không do dĩnh lá van, hẹp trên van ĐMP hoặc tắc nghẽn phẫn phễu cố định. Biến chứng hở van ĐMP tăng dần theo thời gian, theo tác giả Berman có đến 6% các bệnh nhân có hở van ĐMP nặng cần thay van.
8 Kết quả nghiên cứu trong nước và quốc tế
Các nghiên cứu trong nước và trên thế giới chứng minh hiệu quả và độ an toàn của kĩ thuật trong điều trị hẹp van ĐMP bẩm sinh.
Theo tác giả Lê Hồng Quang, từ năm 2007 đến năm 2012, nghiên cứu trên 102 bệnh nhân dưới 2 tuổi (từ 3 ngày tuổi đến 24 tháng tuổi) bị hẹp van ĐMP đơn thuần, mức độ hẹp từ vừa đến nặng (siêu âm – Doppler tim có chênh áp tối đa qua van ĐMP ≥ 50 mmHg) được nong van ĐMP bằng bóng qua da và được theo dõi dọc trong 12 tháng sau nong cho thấy tỉ lệ thành công cao, đạt 97,1% (với chênh áp sau nong van ĐMP đo trên siêu âm < 36 mmHg). Tỉ lệ tái hẹp (khi chênh áp đo trên thông tim > 50 mmHg) chiếm 5%. Mức độ hở phổi nặng chiếm 6,8%. Nghiên cứu này đã cho thấy hiệu quả và độ an toàn rất cao của kĩ thuật nong van ĐMP qua da ở trẻ dưới 2 tuổi tại một trung tâm lớn tại Việt Nam.
Năm 2003, tác giả Nguyễn Minh Hùng báo cáo một nghiên cứu mô tả, một trung tâm, về nong van ĐMP qua da với 60 bệnh nhân cũng gợi ý cho thấy một số yếu tố ảnh hưởng đến kết quả sau nong van ĐMP là chênh áp sau nong van ĐMP > 36 mmHg và tỷ lệ bóng nong với đường kính vòng van ĐMP < 1,2 là những yếu tố ảnh hưởng đến tái hẹp sau nong van ĐMP.
Tác giả Đỗ Quang Huân trong nghiên cứu với 102 bệnh nhân (từ 2 tuổi đến 27 tuổi) được nong van ĐMP bằng bóng qua da cho thấy tỷ lệ thành công của nong van động mạch phổi là 90,2%. Độ chênh áp qua van động mạch phổi giảm từ 102,6 ± 30,7 mmHg trước nong van xuống còn 45,5± 24,7 mmHg (P < 0,001) ngay sau nong van, và áp lực qua van động mạch phổi sau 6 tháng là 24,9 ± 14,8 mmHg.
Theo tác giả Voet A. và cộng sự khi nghiên cứu phân tích hệ thống ở 79 bệnh nhân được phẫu thuật (với thời gian theo dõi trung bình 22,5 năm) với 139 bệnh nhân được nong van động mạch phổi qua da với thời gian theo dõi trung bình 6 năm cho thấy trong nhóm phẫu thuật có tới 20,3% cần tái can thiệp lại qua da và có đến 81% bệnh nhân bị hở phổi nặng. Trong nhóm nong bóng qua da, tỉ lệ tái can thiệp lại chỉ có 9,4%. Nghiên cứu cho thấy tỷ lệ bệnh nhân không cần tái can thiệp theo thời gian trong nhóm phẫu thuật là 98,4%, 93,5%, 87,7%, 70,9% và 55,7% ở các thời điểm theo dõi sau 5, 10, 20, 30 và 40 năm tương ứng sau phẫu thuật. Trong khi ở nhóm sau nong van động mạch phổi, tỷ lệ bệnh nhân không cần tái can thiệp là 95,1%, 87,5% và 84,4% sau 5,10 và 20 năm theo dõi. Nghiên cứu kết luận rằng cả hai phương pháp phẫu thuật và nong van động mạch phổi bằng bóng qua da đều giúp làm giảm chênh áp qua van động mạch phổi. Sau phẫu thuật, tỉ lệ hở phổi hay gặp hơn so với nong van động mạch phổi qua da, trong khi trong nhóm nong van động mạch phổi này tỉ lệ tái hẹp lại hay gặp hơn.
Để đánh giá hiệu quả lâu dài của phương pháp nong van động mạch phổi bằng bóng qua da, tác giả Hansen R.L. và cộng sự đã thực hiện một nghiên cứu đa trung tâm với 254 bệnh nhân được nong van động mạch phổi qua da với thời gian theo dõi trung bình là 7,5 năm (thời gian theo dõi dài nhất trong nhóm nghiên cứu là 25 năm) cho thấy hiệu quả và độ an toàn gần như tuyệt đối của kĩ thuật này. Kết quả nghiên cứu theo thời gian cho thấy có 29% bệnh nhân có hở phổi mức độ vừa, 17% các bệnh nhân có hẹp tồn dư (chênh áp qua van > 40 mmHg) và có 13% các bệnh nhân phải can thiệp lại.
Một nghiên cứu tiến cứu ở nhóm bệnh nhân trẻ em được nong van động mạch phổi qua da trong giai đoạn từ năm 2007 đến năm 2016 được tiến hành bởi tác giả El-Saeidi A.S. và cộng sự. Với 1200 bệnh nhi được đưa vào nghiên cứu chia thành 3 nhóm tuổi bao gồm sơ sinh (n=282), trẻ nhỏ (n=362) và trẻ lớn (n=556) với chênh áp qua van động mạch phổi lần lượt là 91,9 ± 23,4 91,9 ± 27,1 và 80,1 ± 2,4 (mmHg), nghiên cứu cho thấy tỉ lệ thành công đạt 82,7% (với tiêu chí giảm được từ 50% chênh áp qua van trở lên sau can thiệp).
9 Theo dõi sau can thiệp: Ngắn hạn và dài hạn
Trẻ sơ sinh cần theo dõi tại đơn vị chăm sóc tích cực và truyền thuốc PGE1 cho vài ngày sau nong. Kiểm tra lại với xét nghiệm điện tâm đồ và siêu âm tim sau nong một ngày và tiếp tục theo dõi ở các thời điểm 1 tháng, 6 tháng và 12 tháng sau nong và hàng năm sau đó với tất cả các đối tượng. Điện tâm đồ thường quy có thể cho thấy sự thoái triển của phì đại thất phải sau nong van ĐMP. Siêu âm tim đóng vai trò quan trọng trong việc theo dõi dọc các bệnh nhân sau nong van ĐMP. Chú ý khảo sát các mức độ hở van ĐMP, chênh áp tồn dư qua van, đường kính và chức năng thất phải, mức độ hở ba lá.
Khuyến cáo trong một số trường hợp đặc biệt: Đối với hẹp tồn dư mức độ nhẹ sau nong van ĐMP không hạn chế các hoạt động thể lực hoặc chơi thể thao. Với bệnh nhân còn hẹp mức độ vừa tránh gắng sức nhiều và hoạt động thể thao. Dự phòng viêm nội tâm mạc nhiễm khuẩn.
10 Tài liệu tham khảo
- Nguyễn Lân Hiếu và Nong van động mạch phổi. Lâm sàng tim mạch học (2021). Nhà xuất bản Y học.
- Phạm Nguyễn Vinh, Nguyễn Lân Hiếu và (2012). Khuyến cáo 2010 của Hội tim mạch học Việt Nam về xử trí bệnh tim bẩm sinh ở người lớn. Khuyến cáo 2010 về các bệnh lý tim mạch và chuyển hoá. Nhà xuất bản Y học chi nhánh TP.Hồ Chí Minh, Tp.Hồ Chí Minh, Việt Nam, tr.23-25.
- Lê Hồng Quang (2016). Nghiên cứu kết quả nong van động mạch phổi bằng bóng qua da ở trẻ em dưới 2 tuổi hẹp van động mạch phổi đơn thuần. Đại học Y Hà Nội. Luận án tiến sĩ y học.
- Nguyễn Minh Hùng (2003). Bước đầu nghiên cứu nong van động mạch phổi bằng bóng qua da trong điều trị hẹp van động mạch phổi đơn thuần. Đại học Y Hà Nội. Luận văn tốt nghiệp bác sĩ nội trú.
- Đỗ Quang Huân (2010). Kết quả, kỹ thuật và dụng cụ trong nong van động mạch phổi tại Viện Tim HCM. Chuyên đề Tim mạch học.
- Stout K. et al (2019). 2018 AHA/ACC Guideline for the Management of Adults With Congenital Heart Disease. JACC 73( 12 ): e81-192
- Feltes F., Bacha E., Beekman R.H. 3rd et al (2011). Indications for cardiac catheterization and intervention in pediatric cardiac disease: a scientific statement from the American Heart Association. Circulation 123:2607–2652.
- Bergersen L., Foerster S., Marshall A.C., Meadows J. (2009). Congenital heart disease: the catheterization manual. Springer Verlag
- Sievert H, Qureshi SA, Wilson N, Hijazi ZM (2007). Percutaneous interventions for congenital heart disease. Informa,
- Saxena A., et al. (2019). Indian guidelines for indications and timing of intervention for common congenital heart diseases: Revised and updated consensus statement of the Working group on management of congenital heart diseases. Ann Pediatr Card;12:254-286.
- Berman W, Jr, Fripp RR, Raiser BD, Yabek (1999). Significant pulmonary valve incompetence following oversize balloon pulmonary valvuloplasty in small infants: a long-term follow-up study. Cathet Cardiovasc Interven; 48: 61–5.
- Voet A, Rega F, de Bruaene AV, et al.(2012). Long-term outcome after treatment of isolated pulmonary valve stenosis. Int J Cardiol.;156:11–5
- Ruckdeschel E. , Kim Y. (2019). Pulmonary valve stenosis in the adult patient: pathophysiology, diagnosis and management. Heart;105(5):414-422
- Kan JS, White RI Jr, Mitchell SE, Gardner TJ.(1982). Percutaneous balloon valvuloplasty: a new method for treating congenital pulmonary-valve stenosis. N Engl J Med., Aug 26;307(9):540-542.
- Lau KW, et al (1993). Pulmonary valvuloplasty in adults using the Inoue balloon catheter. Catheterization and Cardiovascular Diagnosis, 29 (2), 99-104.
- Hansen R.L. et al. (2019). Long-term outcomes up to 25 years following balloon pulmonary valvuloplasty: A multicenter study. Congenit Heart Dis., Nov;14(6):1037-1045.
- El-Saeidi A.S. ,Hamza S.H.,Agha M.H. et al., (2020). Experience with balloon pulmonary valvuloplasty and predictors of outcome: a ten-year study. Cardiol , Apr;30(4):482-488.

