Những rối loạn ở tuyến giáp thường gặp và các xét nghiệm đánh giá chức năng tuyến giáp

Theo “Applied therapeutics- the clinical use of drugs 11th ed (2018)”
Dịch bởi: Lê Bảo Trung
Tải file PDF tại đây
1 TỔNG QUAN
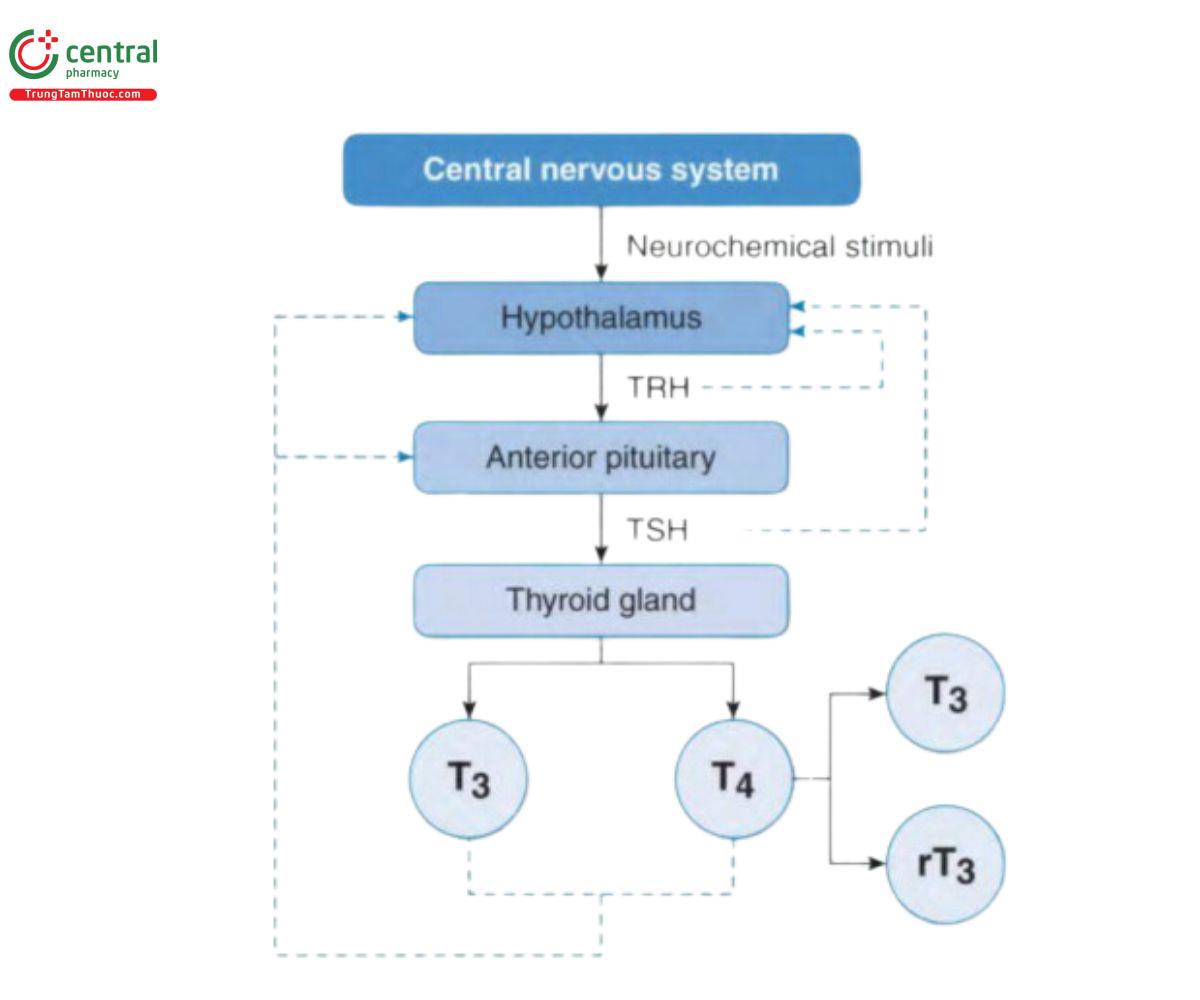
Rối loạn của tuyến giáp, bao gồm suy giáp (hypothyroidism), cường giáp (hyperthyroidism), và nhân tuyến giáp (nodular disease) là những bệnh lý rất phổ biến, chiếm từ 5% tới 15% dân số. Phụ nữ có tỉ lệ mắc gấp 3-4 lần nam giới. Triiodothyronine (T3) và thyroxine (T4) là 2 hormone được sản xuất ở tuyến giáp. hormone TRH (hypothalamic thyrotropin-releasing hormone) của tuyến dưới đồi kích thích sản xuất TSH (thyroid-stimulating hormone) từ tuyến yên nhờ sự đáp ứng với nồng độ thấp hormone tuyến giáp trong máu. Sau đó, TSH sẽ thúc đẩy sự tổng hợp và giải phóng hormone của tuyến giáp. Ngược lại, nồng độ cao hormone giáp trong máu ức chế sự tiết TSH (feedback ngược). Và khi nồng độ huyết thanh của hormone giáp giảm, trục dưới đồi- tuyến yên lại đáp ứng bằng cách tăng tiết TRH và TSH (hình. 52-1).
T3 mạnh gấp 4 lần T4, và T4 là hormone chủ yếu của tuyến giáp được chế tiết vào máu. Khoảng 80% tổng lượng T3 hàng ngày đến từ sự khử iode ngoại vi để chuyển T4 thành T3. Khoảng 35% đến 40% lượng T4 được chế tiết sẽ chuyển thành T3; 45% còn lại sẽ chuyển thành T3 ngược không có hoạt tính (rT3. Có một số loại thuốc cũng như bệnh lí nhất định làm thay đổi tỉ lệ chuyển đổi T4 sang T3 và làm giảm lượng T3 huyết thanh (bảng 52-11,2; see Case 52-1, Question 2).
T4 tồn tại trong máu với khoảng 0.03% là tự do (hoạt động) và 99.97% được gắn với protein (không hoạt động), chủ yếu bởi protein TBG (primarily to thyroxine-binding globulin). Nhờ đó, T4 có tốc độ giáng hóa chậm và thời gian bán hủy kéo dài khoảng 7 ngày. T3 ít gắn với protein hơn (99.7%); với khoảng 0.3% là ở dạng tự do. Do đó T3 có khả năng hoạt động mạnh mẽ hơn và thời gian bán hủy cũng ngắn hơn, khoảng 1.5 ngày.
Hội chứng suy giáp là hậu quả của sự thiếu hụt hormone giáp. Mức độ phổ biến của bệnh là vào khoảng 1.4% tới 2% ở phụ nữ và 0.1% tới 0.2% ở nam giới. Tỉ lệ này tăng lên ở người già trên 60 tuổi, tới 6% ở nữ và 2.5% ở nam. Suy giáp có thể được gây ra bởi hoặc là bệnh lí tiên phát (tại tuyến giáp) hay ít phổ biến hơn là do nguyên nhân thứ phát (dưới đồi- tuyến yên).
Viêm tuyến giáp Hashimoto- một bệnh lí tự miễn, là một trong những nguyên nhân phổ biến nhất của suy giáp nguyên phát và có xu hướng di truyền mạnh. Sinh bệnh học của viêm tuyến giáp Hashimoto là kết quả của sự rối loạn kiểm soát miễn dịch, gây rối loạn chức năng của các tế bào lympho T bình thường và sản xuất quá nhiều kháng thể tuyến giáp từ tế bào plasma (tế bào lympho B khác biệt). Từ đó dẫn đến sự phá hủy cấu trúc của tuyến giáp. Những biểu hiện điển hình của bệnh là là suy giáp và bướu giáp, nhưng bệnh nhân có thể chỉ có suy giáp mà không có bướu, bình giáp và bướu giáp, hoặc hiếm hơn (<5%) là biểu hiện cường giáp (Hashitoxicosis).
Các nguyên nhân phổ biến khác gây suy giáp là gây ra bởi các loại thuốc, được trình bày trong bảng 52-2.
Các biểu hiện lâm sàng, cách khám và phát hiện, các xét nghiệm bất thường của suy giáp được tổng hợp trong bảng 52-3. Hôn mê do suy giáp là một tình trạng cấp cứu gây ra bởi bệnh lí suy giáp kéo dài và không được điều trị (xem case 52-3). Bệnh nhân hôn mê do suy giáp có thể biểu hiện hạ thân nhiệt, lú lẫn, hôn mê, tăng carbon dioxide, hạ đường huyết, hạ natri máu, và tắc ruột. Các triệu chứng của suy giáp tăng lên theo mức độ nghiêm trọng của bệnh ngoại trừ những bệnh nhân già, những bệnh nhân này thường có ít biểu hiện và những biểu hiện lại thường không điển hình. Bệnh nhân với suy giáp dưới lâm sàng có thể có ít hoặc không có triệu chứng. Các xét nghiệm để đưa ra chẩn đoán suy giáp bao gồm tăng TSH và giảm thyroxine tự do (FT4); với bệnh nhân suy giáp dưới lâm sàng hay suy giáp đến sớm, các xét nghiệm sẽ cho thấy TSH tăng và FT4 bình thường.
Levothyroxine (L-thyroxine), dùng đường uống với liều 1.6 tới 1.7 mcg/kg/day với dạ dày rỗng là một lựa chọn được ưa dùng để thay thế hormone. Cũng có một số nhãn hiệu khác với giá thành rẻ hơn có thể được dùng cho bệnh nhân. Những bệnh nhân già, hoặc bệnh nhân có suy giáp nặng, và bệnh nhân có bệnh lí tim mạch có thể cần có liều thấp hơn (bảng 52-4); và ở những bệnh nhân này cũng không cần thiết phải dùng đủ liều để giảm hoàn toàn các triệu chứng. ở bệnh nhân hôn mê do suy giáp, L-thyroxine tĩnh mạch (ví dụ: 400 mcg × 1) liều tải là cần thiết để làm giảm tỉ lệ tử vong. Với bệnh nhân suy giáp dưới lâm sàng (see Case 52-12), T4 thay thế là thích hợp nếu TSH >10 IU/mL.
BẢNG 52.1 các yếu tố có thể làm thay đổi kết quả xét nghiệm chức năng tuyến giáp
| Yếu tố | Thuốc/tình trạng |
| ↑ gắn với TBG | |
| ↑TT4 ↑TT3 TSH bình thường FT4I, FT4 bình thường FT3I, FT3 bình thường | Estrogen, Tamofixen, Ralofixene |
| Estrogen, Tamofixen, Ralofixene | |
| Heroin | |
| Methadone duy trì | |
| Di truyền làm tăng sản xuất TBG | |
| Clofibrate | |
| Viêm gan hoạt động | |
| ↓ gắn với TBG/ tranh chấp vị trí gắn T4 | |
| ↓ TT4 ↓ TT3 TSH bình thường FT4I, FT4 bình thường FT3I, FT3 bình thường | Androgens |
| Salicylates, disalcid, salsalate | |
| Furosemid liều cao | |
| Giảm sản xuất TBG- xơ gan, suy gan | |
| Hội chứng thận hư | |
| Danazol | |
| Glucocorticoids | |
| Giảm chuyển T4-T3 ngoại vi | |
| Giảm TT3 TT4 bình thường FT4I, FT4 bình thường TSH bình thường | PTU |
| propanolol | |
| glucocorticoid | |
| ↓ Chuyển T4 thành T3 ngoại vi và tuyến yên | |
| ↓ TT3 ↓ TT4 ↑ TSH ( tạm thời) ↑ T4I | Thuốc cản quang có iode (ipodate) |
| Aminodarone | |
| Không phải bệnh lí tuyến giáp | |
| Tăng đào thải T4 bởi enzyme Induction/ mất qua phân | |
| Giảm TT4 FT4 bình thường hoặc giảm TT3 bình thường hoặc giảm TSH bình thường hoặc tăng | Phenytoin |
| phenolbarbital | |
| Carbamazepine | |
| Cholestyramin, cholestipol | |
| rifampin | |
| Bexarotene | |
| Giảm tiết TSH | |
| Dopamin, dobutamin | |
| Levodopa, cabergoline | |
| glucocorticoids | |
| Bromocriptine, Pramipexole, Ropinirole | |
| Octreotide | |
| Metformin | |
| Bexarotene | |
| Tăng tiết TSH | |
| Metoclopramide | |
| Domperidone | |
Tăng đào thải T4 cũng gặp ở bệnh nhân đang dùng Levothyroxine. Chú thích: FT3: free triiodothyronine; FT4: free thyroxine; FT3I: chỉ số free triiodothyronine; FT4I: chỉ số free thyroxine; PTU: propylthiouracil; T3: triiodothyronine; T4: thyroxine; TBG: thyroxine-binding globulin; TSH: thyroid-stimulating hormone; TT3: total triiodothyronine; TT4: total thyroxine.
Bảng 52.2 Các nguyên nhân gây suy giáp
| Không có bướu giáp |
| Suy giáp tiên phát |
| Teo vô căn |
| Phá hủy cấu trúc tuyến giáp do thầy thuốc |
| Phẫu thuật |
| Liệu pháp iode phóng xạ |
| Xquang |
| Postinflammatory thyroiditis |
| Chứng đần độn ( suy giáp bẩm sinh) cretinism |
| Suy giáp thứ phát |
| Suy chức năng tuyến yên gây giảm tiết TSH |
| Suy chức năng tuyến dưới đồi gây giảm tiết TRH |
| Suy giáp có bướu giáp |
| Thiếu hụt iode |
| Viêm tuyến giáp hashimoto |
| Thiếu gene tạo hormone: khiếm khuyết trong tổng hợp, vận chuyển hoặc hoạt hóa |
| Chứng đần độn (cretinism) |
| Natural goitrogens: rutabagas, turnips, cabbage |
| Gây ra do thuốc |
| Aminoglutethimide Amiodarone |
| Bexarotene |
| Ethionamide |
| Iode và các chế phẩm có chứa iode |
| Rifampin |
| Tyrosine kinase inhibitor |
| Interleukin |
| Interferon-α |
| Lithium |
| Thiocyanates, phenylbutazone, sulfonylureas |
Mục tiêu của điều trị là cải thiện những dấu hiệu và triệu chứng của suy giáp và đưa nồng độ TSH và FT4 về bình thường. Đa số các triệu chứng sẽ được cải thiện sau 2-3 tuần sử dụng T4. Bổ sung T4 quá mức ( giảm TSH máu) gây loãng xương và độc cho tim. Liều T4 tối ưu phải được dùng trong 6-8 tuần để đạt được trạng thái ổn định. Các thuốc ảnh hưởng tới khả năng hấp thu T4 (ví dụ: Sắt, các sản phẩm chứa nhôm, một số chế phẩm calci) nên được dùng cách xa 4 giờ với T4.
| Triệu chứng | Khám | Xét nghiệm |
| Móng tay mỏng và giòn | Giảm TT4 Giảm FT4I Giảm FT4 Giảm TT3 Giảm FT3I Tăng TSH Kháng thể dương tính ( trong Hashimoto’s) Tăng cholesterol Tăng Creatinin phosphokianase Giảm Natri Tăng LDH Tăng AST Tăng Hct/Hgb |
| Da mỏng | ||
| Xanh tái | ||
| Bọng mặt và mí mắt | ||
| Da vàng | ||
| Lông mày thưa | ||
| Lưỡi dày | ||
| Phù ngoại biên | ||
| “myxedema heart” phù niêm tim | ||
| Tràn dịch màng phổi/ phúc mạc/màng ngoài tim | ||
| Giảm phản xạ gân sâu | ||
| Nhịp tim chậm | ||
| Tăng huyết áp | ||
| Bướu giáp |
Bảng 52.4. Điều trị các type và biến chứng của suy giáp
| Type/ biến chứng | Liều L-Thyroxine | Chú thích |
| Người lớn không có biến chứng | 1.6–1.7 mcg/kg/ngày; trung bình 100–125 mcg/ngày, tăng liều khoảng 25 mcg mỗi 6–8 tuần. | Có thể gặp sự thay đổi về da và tóc sau vài tháng điều trị. Nên đi kiểm tra mỗi 6-8 tuần bởi T4 có nửa đời sống là 7 ngày và 3 đến 4 lần nửa đời sống là đủ để đạt trạng thái ổn định. Sử dụng mức T4 khi chưa đạt trạng thái ổn định để chỉnh liều có thể gây ra nhầm lẫn. Bởi Sinh khả dụng là 80% nên điều chỉnh liều IV xuống so với liều uống. Những thay đổi nhỏ có thể được thực hiện theo lịch trình liều khác nhau (ví dụ: 150 mcg mỗi ngày trừ Chủ Nhật). |
| Bệnh nhân già | ≤1.6 mcg/kg/day (50–100 mcg/day) | Thận trong khi bổ sung T4. Bệnh nhân già có thể cần liều thấp hơn so với người trẻ. Những bệnh nhân già trên 60 tuổi chỉ cần liều nhỏ hơn hoặc bằng 50mcg/ngày |
| Bệnh nhân có bệnh tim mạch ( đau ngực, bệnh mạch vành) | Khởi đầu với 12.5–25 mcg/day. ↑ 12.5–25 mcg/day mỗi 2–6 tuần nếu dung nạp | Những bệnh nhân này rất nhạy cảm với tác dụng lên tim mạch của T4. Kể cả khi sử dụng dưới liều điều trị cũng có thể gây đau ngực, nhồi máu cơ tim, tử vong. Hãy sử dụng T4 thay thế thật cẩn thận, chậm rãi, kể cả khi liều chưa tối ưu. |
| Suy giáp kéo dài (> 1 năm) | Liều thấp. Khởi đầu vói 25 mcg/day. ↑ 25 mcg/ngày mỗi 4–6 tuần nếu dung nạp | Nhạy cảm với tác dụng lên tim mạch của T4. Trạng thái ổn định có thể đến muộn hơn do ↓ đào thải T4. Liều T4 chính xác là sự cân bằng giữa việc dự phòng phù niêm và tránh độc cho tim. |
| Phụ nữ có thai | Đa số sẽ cần phải tăng 45% liều để đạt được bình giáp | Đánh giá TSH, TT4 và FT4I. Giữ TSH bình thường và TT4/FT4I trên mức giữa ngưỡng bình thường để dự phòng suy giáp bẩm sinh. TSH không nên cao hơn 2.5 microunits/mL trong 3 tháng đầu và 3.0 microunits/mL trong 6 tháng cuối. |
| Trẻ em ( 0-3 tháng) | 10–15 mcg/kg/day | Suy giáp ở trẻ sơ sinh có thê biểu hiện đốm da (skin mottling), thờ ơ, khàn tiếng, ăn kém, phát triển chậm, táo bón, lưỡi to, vàng da sơ sinh, khuôn mặt giống lợn, nghẹt thở, khó thở, chậm phát triển xương (epiphyseal dysgenesis). Liều T4 nên được tăng lên nhanh chóng để giảm thiểu sự suy giảm chức năng nhận thức. Ở trẻ khỏe mạnh, 37,5–50 mcg / ngày của là thích hợp. Liều giảm theo tuổi xem bảng (Table 52-9). |
Ở những bệnh nhân phù niêm nặng, có thể cần 6 tháng để đạt trạng thái ổn định. Với những bệnh nhân ở trạng thái bình giáp nhưng ↑ TT4 và F4TI, sử dụng TT3 và TSH để chỉnh liều.
Cường giáp hay nhiễm độc giáp là hội chứng tăng chuyển hóa do sự tăng tiết quá mức hormone giáp. Cường giáp xuất hiện ở 2% phụ nữ và 0.1% nam giới. Sự phổ biến ở người già thay đổi từ 0.5% đến 2.3% nhưng nếu tính tất cả bệnh nhân có nhiễm độc giáp thì lên tới 10% - 15%. Những triệu chứng kinh điển được tổng hợp trong bảng 52-5. Những triệu chứng điển hình thường vắng mặt trên bệnh nhân già, tạo nên một hình ảnh mặt nạ hoặc “thờ ơ”. Do những biểu hiện không điển hình trên người già, một cái cường giáp nên được xem xét mọi lúc, đặc biệt là ở những bệnh nhân có tình trạng tim mạch tệ đi hay mới xuất hiện (ví dụ: rung nhĩ). Cường giáp không được điều trị có thể dẫn tới bão giáp- một tình trạng đặc biệt nguy hiểm tới tính mạng của cường giáp đặc trưng bởi sự khuếch đại triệu chứng của nhiễm độc giáp và sốt cao khởi phát cấp tính. Việc chẩn đoán cường giáp phụ thuộc vào nồng độ cao FT4 và T3 tự do (FT3) hoặc không thể phát hiện được nồng độ TSH. Kháng thể kháng giáp dương tính xác nhận một tình trạng cường giáp tự miễn (chẳng hạn như Graves’ disease).
Bảng 52.5. các triệu chứng và xét nghiệm trong cường giáp
| Triệu chứng |
| Sợ nóng |
| Tụt cân, có trường hợp tăng cân do tăng sự thèm ăn (appetite) |
| Đánh trống ngực (Palpitations) |
| Phù bàn chân (pedal edema) |
| ỉa chảy/ tăng nhu động ruột |
| Vô kinh (Amenorrhea), kinh nguyệt ít (light menses) |
| Run |
| Mệt mỏi, ủ rũ |
| Lo lắng, cáu gắt, mất ngủ |
| Thăm khám lâm sàng |
| Tóc thưa |
| Lồi mắt, co kéo cơ mi, lác, nhìn chằm chằm, viêm kết mạc (conjunctivitis), phù kết mạc (chemosis), phù quanh hốc mắt (periorbital edema), mất khả năng vận nhãn. |
| Bướu cổ lan tỏa, có rung miu (bruits) |
| Phù niêm trước xương chày (Pretibial myxedema) |
| Móng tay Plummer |
| Da ẩm ướt, nhiều mồ hôi |
| Ban đỏ (Palmar erythema) |
| Tăng phản xạ gân sâu |
| Wide pulse pressure |
| Xét nghiệm |
| Tăng TT4 |
| Tăng TT3 |
| Tăng FT4I/FT4 |
| Tăng FT3I/FT3 |
| Giảm TSH |
| Sự có mặt của TSI : immunoglobulin kích thích tuyến giáp |
| Sự có mặt của TgAb: thyroglobulin autoantibodie |
| Sự có mặt của TPOAb: thyroid Peroxidase antibody |
| RAIU >50% (radioactive iodine uptake: mức hấp thụ iode phóng xạ) |
| Giảm cholesterol |
| Tăng Akaline Phosphatase |
| Tăng calci |
| Tăng AST |
Graves’ disease, một bệnh lí tự miễn, là nguyên nhân thường gặp nhất của cường giáp. Biểu hiện đặc trưng bao gồm bướu giáp lan tỏa, bệnh mắt graves (chứng lồi mắt), bệnh da graves (phù niêm trước xương chày), và ngón tay dùi trống (acropachy). Sự tăng sản xuất quá mức hormone giáp gây ra bởi Immunoglobulin G trong máu hay kháng thể kháng giáp (TRAb), nó có chức năng kích thích tiết hormone giáp giống như TSH vậy. Sự bất thường trong sản xuất TRAb bởi các tế bào plasma (tế bào lympho biệt hóa) tới từ sự thiếu ức chế từ tế bào lympho T. Những nguyên nhân khác của cường giáp bao gồm cả do thầy thuốc được trình bày ở bảng 52.6.
Cả 2 bệnh Graves và viêm tuyến giáp Hashimoto có những đặc điểm lâm sàng giống nhau và có thể cùng tồn tại ở ngay trên một tuyến: những tiêu chuẩn kháng thể dương tính, bướu giáp với sự xâm nhập của lympho, có xu hướng gia đình, và phổ biến hơn ở phụ nữ. Nhiễm độc giáp có thể xảy ra trước khi có suy giáp Hashimoto, và kết quả cuối cùng của bệnh Graves lại thường là suy giáp.
Những thuốc dùng trong điều trị cường giáp bao gồm thioamides, iode phóng xạ, và phẫu thuật. Lựa chọn phương pháp điều trị phụ thuộc vào nguyên nhân của cường giáp, kích thước bướu giáp, sự có mặt của bệnh mắt Graves, tình trạng đi kèm (chẳng hạn như đau ngực, mang thai), tuổi, ý muốn bệnh nhân và bác sĩ. Iode phóng xạ (RAI) là lựa chọn được ưa dùng hơn cho bệnh nhân già, những người mà có đi kèm bệnh tim mạch, bệnh mắt graves, và bướu giáp đa nhân độc, trong khi phẫu thuật thì được nghĩ tới khi có bệnh lí ác tính đồng thời hay có hội chứng chèn ép. Những bệnh nhân mang thai cần được kiểm soát bởi thioamides hoặc phẫu thuật từ quý thứ 2; RAI thì tất nhiên là chống chỉ định.
Thioamides- thuốc kháng giáp (vd: methimazole, propylthiouracil) giúp ức chế sự tổng hợp hormone giáp nhưng không có tác động gì lên lượng hormone đang được lưu trữ. Vì vậy, triệu chứng của cường giáp vẫn sẽ tiếp diễn từ 4 tới 6 tuần sau khi điều trị thuốc kháng giáp, và việc sử dụng β-blockers hay iodides là cần thiết để làm thuyên giảm triệu chứng. Methimazole dùng 1 lần mỗi ngày, là thuốc kháng giáp được lựa chọn thay vì Propylthiouracil (PTU), PTU đòi hỏi dùng 2 tới 3 lần mỗi ngày và còn liên quan tới tác dụng phụ gây viêm gan nặng, nguy hiểm. PTU nên được dành riêng để dùng trong suốt 3 tháng đầu thai kì, bão giáp, hay những bệnh nhân có dị ứng với methimazole (ngoài viêm gan và giảm bạch cầu hạt). Điểm khởi phát tác dụng của PTU nhanh hơn methimazole trong bão giáp bởi PTU có thể ức chế sự chuyển đổi T4 sang T3 ngoại vi. PTU cũng được ưa dùng hơn trong 3 tháng đầu thai kì do tình trạng khuyết tật bẩm sinh do dùng methimazole đã được báo cáo. Mặc dù cả 2 loại thuốc đều được xuất ra sữa mẹ nhưng không có một tác dụng phụ nào trên trẻ sơ sinh phơi nhiễm được báo cáo. Quá trình điều trị là theo kinh nghiệm, và thuốc kháng giáp thông thường sẽ được dùng trong 12 tới 18 tháng với hy vọng bệnh tự thuyên giảm sau khi ngừng thuốc. Mặc dù thioamides có thể duy trì bình giáp, chúng không thể thay đổi được diễn tiến tự nhiên của bệnh, và khả năng tự thuyên giảm một khi ngừng điều trị là khoảng 60%. Sự kết hợp thuốc thioamide và bổ sung T4 để tăng khả năng thuyên giảm là không hiệu quả và không được khuyến cáo. Tác dụng phụ chính của thioamides bao gồm ban đỏ trên da, rối loạn Đường tiêu hóa (e.g., buồn nôn, kích ứng dạ dày, và vị kim loại trong miệng), giảm bạch cầu hạt, và viêm gan. Tính bắt chéo giữa các thioamides là không toàn bộ, và có thể thay thế thuốc nếu các rối loạn tiêu hóa, ban trên da không được giải quyết. Điều này là không đúng với viêm gan và giảm bạch cầu hạt, vì thế việc thay đôi thuốc à không được khuyến cáo.
Bảng 52.6. Nguyên nhân của cường giáp
|
Nhân giáp, cả 2 loại đa nhân và đơn nhân, là vấn đề rất phổ biến, xuất hiện ở 4% - 5% người trưởng thành. Nhân giáp thường được phát hiện tình cờ ở bệnh nhân đi khám định kì, nhừng người không có triệu chứng gì hoặc bình giáp. Nhân giáp lạnh là một “vùng giảm chức năng” mà ở đó nó không còn khả năng băt giữ iode. Nhân nóng là thuật ngữ dùng để chỉ “vùng cường chức năng” hoặc vùng có nồng độ iode cao của tuyến giáp. Vùng tự cường chức năng này thường ức chế hoạt động của phần còn lại của tuyến giáp, nhưng nó không cho ra những bằng chứng trên lâm sàng hay hóa sinh của một cái cường giáp và có thể không thay đổi sau nhiều năm. Một số nhân có thể phát triển thành bướu giáp độc, gây ra những triệu chứng rõ ràng của nhiễm độc giáp. Hầu hết các nhân nóng là lành tính; hiếm có trường hợp ác tính nào được báo cáo. Các phương pháp điều trị bao gồm phẫu thuật, RAI, hoặc điều trị hormone thay tế nếu suy giáp. Tất cả các phần của bướu giáp cần được loại bỏ nếu có thể. Thuốc ức chế L-Thyroxine thì không còn được khuyến cáo nữa bởi sự nguy hiểm tới từ liều T4 vượt quá mức sinh lí (e.g., loãng xương và có thể gây loạn nhịp tim) thì lớn hơn là lợi ích. Bướu giáp đa nhân không độc khá phổ biến, khoảng 5% dân số. ở những bệnh nhân có nguy cơ thấp, nhân đã nhiều năm không có triệu chứng mà không cho thấy sự phát triển gần đây thì có thể theo dõi hoặc cắt bỏ vì lí do thẩm mĩ. Nếu bệnh nhân có những triệu chứng tăng lên (khó nuốt hay khó thở) thì phẫu thuật là phương pháp được lựa chọn. Theo dõi cẩn thận là phương pháp được ưa thích nhất với bệnh nhân bướu giáp đa nhân lành tính.
Ác tính cần được xem xét nếu sự phát triển gần đây tới từ một nhân lạnh đơn độc hay nhân một ưu thế, một nhân xác định nghi ngờ ung thư trên lâm sàng hay xét nghiệm, tiền sử chiếu tia xạ tuyến giáp, hay tiền sử gia đình có ung thư tuyến giáp. Hầu hết các nhân lạnh thường là khối u mô liên kết lành tính hơn là ung thư. Sự liên quan giữa nhân lạnh và ác tính là khoảng 10% tới 20%. Sinh thiết bằng kim (FNA) có thể lấy được tế bào ác tính. Phẫu thuật được chỉ định nếu nghi ngờ ung thư hoặc có bất kì một tình trạng chèn ép đường thở nào xuất hiện. Sau khi loại bỏ hoàn toàn khối ung thư, RAI thường được dùng để loại bỏ những mô tuyến giáp còn lại. Việc đánh giá hàng năm để kiểm tra sự tái phát của ung thư đòi hỏi bệnh nhân phải ngừng dùng T4 khoảng 4 tới 6 tuần để có thể thực hiện hấp thu chất phóng xạ và chụp CT. Mức TSH cao cũng cần thiết để cho phép mức thyroglobulin, các marker tăng lên nếu có bất kỳ mô ác tính nào. Việc bổ sungTSH người tái tổ hợp có thể làm tăng chất lượng sống cho bệnh nhân bởi vì sự tăng lên của TSH xuất hiện mà không cần ngừng L-thyroxine, làm giảm thời gian suy giáp.
2 XÉT NGHIỆM ĐÁNH GIÁ CHỨC NĂNG TUYẾN GIÁP
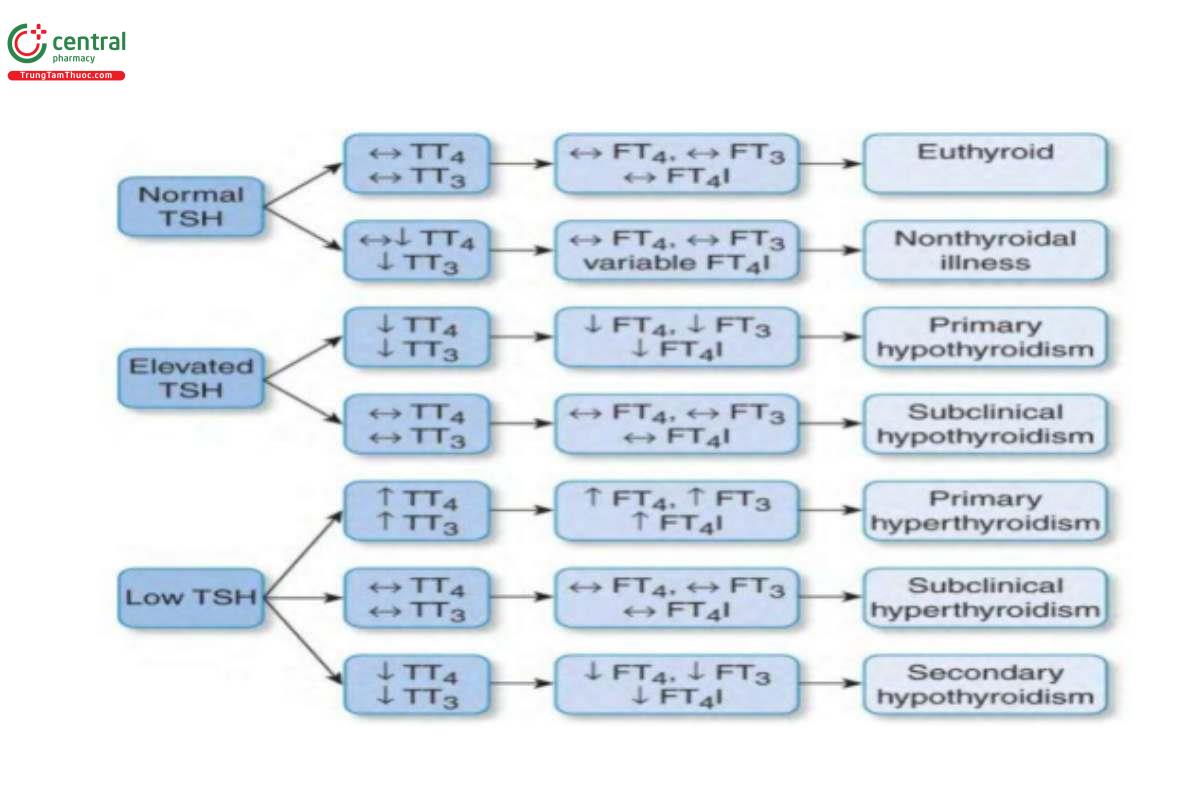
Những xét nghiệm chính được dùng để đánh giá chức năng tuyến giáp là TSH và FT4. Mối liên hệ giữa kết quả xét nghiệm và chức năng tuyến giáp được thể hiện ở hình 52-2. Sự hiện diện của các kháng thể kháng giáp chỉ ra nguyên nhân bệnh lí tuyến giáp tự miễn. Điều chỉnh các chỉ số trước đó bao gồm total T3 (TT3), free T3 (FT3) hoặc FT3 index (FT3I), RAIU hay scan, TRAb, siêu âm, và sinh thiết (Table 52-7).
2.1 Đo lường nồng độ Hormone tự do và toàn bộ
2.1.1 FREE THYROXINE, FREE THYROXINE INDEX, FREE TRIIODOTHYRONINE, AND FREE TRIIODOTHYRONINE INDEX
free thyroxine (FT4) và free triiodothyronine (FT3) là những test đáng tin cậy nhất cho việc đánh giá nồng độ hormone, đặc biệt là khi có bất thường trong việc gắn, vận chuyển hormone. FT3 là test hữu dụng nhất trong cường giáp nhưng có thể bình thường hoặc thấp trong suy giáp. Nếu không thể đo lương các hormone tự do một cách trực tiếp, ta có thể ước tính thonong qua các chỉ số hormone (FT4I, FT3I). Tuy nhiên, những xét nghiệm này không chính xác để theo dõi sự thay đổi ở bệnh nhân “bệnh bình giáp” - bệnh không phải ở tuyến giáp mà có sự thay đổi ái lực gắn với TBG. Trong trường hợp đó, FT4 và FT3 sẽ tốt hơn.
Bảng 52.7 Những test đánh giá chức năng tuyến giáp thông thường
| Xét nghiệm | Đo lường | Ngưỡng bình thường | Yếu tố ảnh hưởng | Ghi chú |
| Đo lường lượng hormone trong máu | ||||
| FT4 | Đo lường trực tiếp T4 tự do | 0.8–1.4 ng/dL | Không bị ảnh hưởng bởi TBG | Xét nghiệm chính xác nhất để đo FT4, có thể hơi cao nếu đang dùng LThyroxine |
| FT4I | Tính toán lượng T4 tự do | phương pháp hấp thu T4: 6.5–12.5 phương pháp TT4 x RT3U: 1.3–4.2 | Bệnh lí không phải tuyến giáp | |
| TT4 | Tổng lượng T4 | 4.8–10.4 mcg/dL (62–134 mmol/L) | ảnh hưởng bởi TBG | Đặc hiệu và nhạy nếu ko có sự bất thường với TBG |
| TT3 | Tổng lượng T3 | 58–201 ng/dL (0.9– 3.1 nmol/L) | – 3.1 nmol/L) ảnh hưởng bởi TBG, khả năng chuyển từ T4 sang T3, bệnh lí không phải tuyến giáp | Hữu dụng trong việc phát hiện sớm, tái phát hay nhiễm độc T3. Không hữu dụng để đán |
| FT3 | Đo lường trực tiếp T3 tự do | 168–370 pg/dL (2.6– 5.7 pmol/L | Không bị ảnh hưởng bởi TBG | |
| FT3I | Tính toán lượng T3 tự do | 17.5–46 | Bệnh lí không phải tuyến giáp | |
| Test kiểm tra chức năng tuyến | ||||
| RAIU | Tuyến bắt giữ Iod sau khi sử dụng liều vết hoặc I 123 hoặc I 131 | 5%–35% | Giảm sai sót với lượng iod cao. Kết quả sai nếu thiếu hụt iod | |
| Scan | Kích thước, hình dạng, và hoạt động của mô sau khi dùng iod 123 hoặc Tc 99 | - | Iod dùng trong chụp scan bị chặn bởi các thuốc điều trị tuyến giáp | |
| Xét nghiệm kiểm tra trục dưới đồi - tuyến yên – tuyến giáp | ||||
| TSH | Đo lượng TSH | 0.45–4.1 microunits/mL | Dopamine, glucocorticoids, metoclopramide, thyroid hormone, amiodarone, metformin | |
| Xét nghiệm miễn dịch | ||||
| TgAb | Thyroglobulin Autoantibodies (ultrasensitive) | <2 IU/mL | Bệnh lí miễn dịch không phải tuyến giáp | |
| TPOAb | Thyroid peroxidase antibodies | <100 WHO units | Bệnh lí miễn dịch không phải tuyến giáp | |
| TSI | Thyroid stimulating antibody | <140% | Để xác định bệnh Graves, phát hiện bệnh Graves sơ sinh | |
| TRAb | Thyroid receptor antibody | <1.75 IU/L | Để xác định bệnh Graves, phát hiện bệnh Graves sơ sinh | |
| Xét nghiệm khác | ||||
| Thyroglobulin | Colloid protein của tuyến giáp bình thường | <29.2 µg/L (male) <38.5 µg/L (female) | Bướu giáp, viêm tuyến giáp | |
2.1.2 TOTAL THYROXINE VÀ TOTAL TRIIODOTHYRONINE
The total thyroxine (TT4) và total triiodothyronine (TT3) đo được mức tổng của hormone cả tự do và gắn kết. Bởi hormone dạng gắn kết là dạng chủ yếu nên nó có thể bị thay đổi nếu có sự bất thường về số lượng TBG hay ái lực của hormone với TBG. Ví dụ, thường có tình trạng tăng TT4 và TT3 giả ở phụ nữ bình giáp có thai (see Case 52-3). Trong một số trường hợp, TT3 thường thấp ở bệnh nhân già và những bệnh nhân có bệnh lí cấp hay mãn tính không phải tuyến giáp do có sự giảm chuyển hóa T4 thành T3. Vì vậy, hãy luôn cẩn thận khi bệnh nhân có khả năng có sự giảm ái lực gắn hormone với TBG, giảm TBG, hoặc giảm chuyển T4 sang T3 (Table 52-1). TT3 (và FT3) thì rất hữu ích trong việc phát hiện sớm sự tái phát của bệnh Graves và để chẩn đoán xác định cường giáp khi mà TT4 bình thường. Ngược lại, TT3 và FT3 không phải là chỉ định tốt trong bệnh lí suy giáp bởi T3 levels có thể bình thường. Việc chỉ đo lường các giá trị TT4 và TT3 thì sẽ khó để nhận ra hơn là làm thêm các chỉ số của hormone tự do khi có sự thay đổi xung quanh TBG (thyroid-binding globulin) hoặc sự tồn tại của các bệnh lí khác không phải ở tuyến giáp
2.2 TEST TRỤC DƯỚI ĐỒI – TUYẾN YÊN- TUYẾN GIÁP
Nồng độ TSH huyết thanh là hormone nhạy nhất để đánh giá chức năng tuyến giáp. 3 TSH được chế tiết bởi tuyến yên, nó tăng kể cả trong suy giáp dưới lâm sàng hay suy giáp đến sớm (khi này các hormone giáp còn bình thường) và khi các hormone giáp được bổ sung đầy đủ. TSH có thể bất thường kể cả khi FT4 ở trong ngưỡng bình thường bởi lượng TSH được đặc trưng bởi sinh lí của từng cá thể. Tính đa hình (Polymorphisms) ( không biết nó là cái gì luôn) của TSH receptor đóng góp vào sự thay đổi có tính cá thể này. Hậu quả là, nồng độ hormone tự do bình thường thấp cũng có thể kích thích tuyến giáp tăng tiết TSH. TSH không thể giúp phân biệt giữa suy giáp thứ phát (thyroid failure), cái mà đặc trưng bởi tình trạng tăng TSH, và thứ phát (suy tuyến yên hay tuyến dưới đồi) – cái mà làm TSH levels có thể bình thường hoặc thấp. Phân tích TSH có thể định lượng được ngưỡng trên hay ngưỡng dưới của bình thường, vì vậy sự ức chế nồng độ TSH có thể gợi ý mạnh tới cường giáp hoặc sử dụng hormone thay thế quá liều. Of note, TSH không hoàn toàn đặc trưng cho bệnh lí tuyến giáp vì nó hoàn toàn có thể bất thường ở các bệnh nhân bình giáp có bệnh lí không phải ở tuyến giáp và những bệnh nhân đang dùng những thuốc làm thay đổi khả năng chế tiết TSH. TSH được tiết nhiều trong lúc ngủ và bị ảnh hưởng bởi thiếu ngủ và tập thể thao. TSH bị ức chế bởi dopamine, nó là chất đối kháng yếu tố kích thích của TRH. Vì vậy, cả chủ vận lẫn đối kháng dopamin đều ảnh hưởng tới khả năng chế tiết TSH (see Case 52-4). Dù vậy ngưỡng trên của mức TSH bình thường có nên thấp hơn 2.5 microunits/mL hay không thì vẫn còn đang tranh cãi.
2.2.1 Đánh giá chức năng tuyến giáp bằng IODE PHÓNG XẠ
Phương pháp uống iode phóng xạ (RAIU), đo lường khả năng sử dụng iode của tuyến, là phương pháp đo lường trực tiếp chức năng tổng hợp hormone. Nó tăng trong cường giáp và giai đoạn sớm của suy giáp, khi tuyến đang cố gắng tăng tổng hợp hormone. Một lượng RAIU thấp hay không thể đo được diễn ra trong suy giáp, nhiễm độc giáp nhân tạo, và viêm tuyến giáp bán cấp. Thông thường, RAIU được dùng để tính toán liều cho liệu pháp RAI trong điều trị bệnh Graves xác định sự hoạt động của một hay một số nốt trong tuyến. RAIU là không cần thiết để chẩn đoán bệnh Graves hay suy giáp điển hình. Một liều nhỏ iodine131 (131I) được sử dụng, và các hoạt động phóng xạ ở tuyến sẽ được đo lường trong 5 tới 24 tiếng sau khi uống. Cần phải đánh giá RAIU sau 5 và 24h để không bỏ qua những bệnh nhân có khả năng chuyển hóa iode nhanh. Ở một số bệnh nhân cường giáp, đo lường ở thời điểm 5h có thể tăng, nhưng ở mốc 24h có hể ở dưới ngưỡng bình thường. Khoảng RAIU bình thường (Table 52-7) bị ảnh hưởng bởi bất kì yếu tố nào làm thay đổi lượng iodine hấp thụ. Lượng Iodine có thể giảm khi bệnh nhân đang dùng lợi tiểu tích cực hoặc chế độ ăn thiếu iode dẫn tới tăng hấp thụ từ đó làm loãng lượng 131I với nguồn iode ngoại sinh (e.g., trong thuốc cản quang) làm giảm RAIU.
2.3 XÉT NGHIỆM HÌNH ẢNH
2.3.1 Chụp cắt lớp tuyến giáp
Chụp cắt lớp tuyến giáp thường được thực hiện đồng thời với RAIU hoặc sau khi uống Technetium (99mTc) pertechnetate. Chụp cắt lớp có thể cung cấp những thông tin liên quan tới kích thước, hình dạng của tuyến, và những vùng có tăng chuyển hóa (“nóng”) và giảm chuyển hóa (“lạnh”). Khả năng có carcinoma cần phải được xem xét nếu có sự hiện diện của những vùng lạnh. Việc scan thường được chỉ định ở những bệnh nhân có nhân tuyến giáp
2.3.2 Siêu âm tuyến giáp
Siêu âm tuyến giáp có thể cho những thông tin cần thiết về kích thước cũng như số lượng của những nhân, nang tuyến giáp sờ được hay không sờ được.
2.3.3 Test miễn dịch THYROID PEROXIDASE VÀ TỰ KHÁNG THỂ KHÁNG TUYẾN GIÁP
Kháng thể Thyroid peroxidase (TPOAb) và tự kháng thể kháng tuyến giáp (TgAb) thể hiện một quá trình bệnh lí tự miễn ở tuyến giáp. Khoảng 60% tới 70% bệnh nhân bệnh Graves và 95% bệnh nhân viêm tuyến giáp Hashimoto có xét nghiệm dương tính với cả hai yếu tố này. Dương tính đơn độc một yếu tố không được chẩn đoán bệnh tuyến giáp bởi 5% tới 10% bệnh nhân không có triệu chứng, kể cả những bệnh nhân có bệnh tự miễn không liên quan tới tuyến giáp cũng dương tính với kháng thể. Trên lâm sàng, TPOAb đặc hiệu hơn TgAb trong việc đánh giá tiến triển của bệnh. Mặc dù cả hai loại kháng thể đều tăng trong giai đoạn cấp của bệnh, các chỉ số thấp hơn của TPOAb vẫn dương tính trong thời gian im lặng của bệnh, trong khi TgAb trở nên âm tính.
2.4 KHÁNG THỂ KÍCH THÍCH RECEPTER TUYẾN GIÁP HOẶC IMMUNOGLOBULIN KÍCH THÍCH TUYẾN GIÁP
Thyroid receptor–stimulating antibodies (TRAb) hay thyroid-stimulating immunoglobulin (TSI) là những IgG xuất hiện ở hầu hết các bệnh nhân Graves.Giống như TSH, những immunoglobulins có thể kích thích tuyến giáp tăng sản xuất hormone. Định lượng TSI cao hữu dụng trong việc chẩn đoán bệnh Graves’ không triệu chứng (i.e., ophthalmopathy), trong việc đánh giá nguy cơ tái phát bệnh Graves sau khi ngừng điều trị thuốc, và trong dự đoán nguy cơ cường giáp bẩm sinh do sự truyền TSI từ mẹ trong thời gian mang thai. Mặt khác, việc đo lường TSI là khá tốn kém và không cung cấp thêm thông tin trên bệnh nhân biểu hiện bệnh Graves điển hình.
3 Clinical Application and Interpretation EUTHYROIDISM AND NON-THYROIDAL ILLNESS
3.1 SYNDROME CASE 52-1
QUESTION 1: R.K., Một phụ nữ 42 tuổi béo phì, nhập viện vì tình trạng mệt mỏi tăng dần, chậm chạp, khó thở (SOB), và phù chân trong 3 tuần qua. Dịch màng phổi hai bên cho thấy tình trạng suy tim sung huyết (CHF). Tiền sử bệnh lý khác của cô bao gồm xơ gan, đái tháo đường type 2, và viêm phế quản mạn tính. Cô đang dùng glipizide 10 mg mỗi ngày và bổ sung thảo dược có chứa iodine 3 lần trên ngày (TID).
Khám lâm sàng cho thấy kích thước tuyến giáp bình thường nhưng có thể sờ được, rales 2 đáy phổi, tim to, gan to, 4 + phù ấn lõm, khám phản xạ gân sâu bình thường (DTRs). Chẩn đoán CHF mất bù thứ phát sau suy giáp được nghĩ tới với những xét nghiệm dưới đây:
Cholesterol, 385 mg/dL RAIU 24 giờ, 13% (normal, 5%–35%1 )
Chụp cắt lớp: kích thước tuyến giáp bình thường, nhu mô đồng nhất.
TT4, 1.4 mcg/dL (normal, 4.8–10.4 mcg/dL)
TT3, 22 ng/dL (normal, 58–201 ng/dL)
TSH, 4 microunits/mL (normal, 0.45–4.1 microunits/mL)
FT4, 1.0 ng/dL (normal, 0.8–1.4 ng/dL)
TPOAb, 30 WHO units (normal, <100 WHO units)
TgAb, 0.3 IU/mL (normal, <2 IU/mL)
Đánh giá và giải thích tình trạng bệnh tuyến giáp của RK. Dựa vào các dấu hiệu lâm sàng và cận lâm sàng trên.
Althoughlow-outputfailure có thể là biểu hiện của suy giáp,nhưng định lượng TSH và FT4 bình thường cho thấy R.K. hiện vẫn bình giáp, ngoại trừ một số bất thường trong các xét nghiệm tuyến giáp khác của cô. RAIU giảm phù hợp với tiền sử sử dụng Iode làm loãng nồng độ 131I. TT4 và TT3 thấp có thể giải thích là do xơ gan và các bệnh lí không do tuyến giáp (see Question 2). Kháng thể kháng giáp âm tính, phim cắt lớp bình thường, và phản xạ gân xương bình thường cũng ủng hộ cho chân đoán tuyến giáp bình thường. Ở bệnh nhân suy giáp,sự giảm tỉ lệ giáng hóa cholesterol có thể làm tăng lượng cholesterol huyết thanh. Tuy nhiên, nồng độ cholesterol huyết thanh bị ảnh hưởng bởi nhiều yếu tố khác ngoài bệnh lí tuyến giáp nên xét nghiệm này không phản ánh tình trạng bệnh lí của tuyến giáp. Ở trường hợp của bệnh nhân này, việc tăng cholesterol không liên quan tới suy giáp.
3.2 CASE 52-1, QUESTION 2: Đánh giá kết quả và giải thích các triệu chứng của R.K. Đánh giá TT 4, FT4I, và TT3.
Kết quả các xét nghiệm đánh giá chức năng tuyến giáp của R.K. là phù hợp với chẩn đoán hội chứng bệnh không do tuyến giáp. Xét nghiệm bất thường này thường gặp ở những bệnh nhân bình giáp có kèm các bệnh lí hệ thống nghiêm trọng, bao gồm thiếu đói, nhiễm trùng, nhiễm trùng huyết, rối loạn thâm thần, HIV, nhồi máu cơ tim (MI), ghép tủy,bệnh gan, thận, phổi, tim mạch mãn tính và bệnh lí ác tính. 21,31,33,37–42
Hội chứng “euthyroid sick” này xuất hiện trong khoảng 37% - 70% bệnh lí mãn tính hoặc ở những bệnh nhân nằm viện và cần phải được khám và phát hiện. Thông thường, bệnh nhân bệnh càng nặng thì mức độ nặng của bất thường chức năng tuyến giáp sẽ tăng lên cho dù không có bệnh lí tuyến giáp.
Đa số biểu hiện là TT3 giảm (e.g., 15–20 ng/dL) và tăng T3 ngược không hoạt hóa (rT3 ). Những thay đổi điển hình khác bao gồm TT4 giảm hoặc bình thường và nồng độ TSH bình thường hoặc bị giảm do ức chế. A borderlinehigh compensatory TSH xuất hiện ở những bệnh nhân đang hồi phục sau mắc bệnh. ở những tình trạng bệnh nặng nề hơn, TT4 , FT4 I, và FT3 thường thấp. Nồng độ hormone tự do (e.g., FT4 , FT3 ) thường bình thường hoặc hơi thấp. Những xét nghiệm bất thường này làm dấy lên cuộc tranh cãi rằng liệu điều trị hormone tuyến giáp sẽ có lợi hay có hại trong trường hợp này. Những dấu hiệu này được giải thích bởi tình trạng suy giáp trung ương do giảm TRH dưới đồi do tăng T3 dưới đồi, khả năng tăng trao đổi chất ngoại biên của T3, hoặc làm giảm các protein gắn hormone trong huyết thanh. 38 Sự suy giảm khả năng tổng hợp prealbumin gắn hormone giáp (TBPA) và gia tăng tỉ lệ dạng TBG có khả năng gắn hormone thấp có thể giải thích cho tình trạng giảm nồng độ hormone gắn protein, nhưng sự gia tăng đồng thời hormone dạng tự do sẽ duy trì một tình trạng bình giáp. Ngoài ra cũng có thể có mặt các chất ức chế sự gắn T4 và T3 với proteins.
Những thay đổi ít phổ biến hơn là sự tăng nhẹ TT4 và FT4 I ở những bệnh nhân viêm gan virus cấp, rối loạn thâm thần, suy thận và HIV tiến triển. TT3 thường là bình thường nhưng cũng có thể thấp ở những bệnh nhân bị bệnh nặng. Sự tăng ái lực gắn hormone với protein và sự tăng tổng hợp TBG giải thích cho những dấu hiệu này.
Một số nghiên cứu cho thấy một mối tương quan nghịch đảo mạnh giữa tỉ lệ tử vong và tổng mức T4, T3 và rT3 huyết thanh. 39–41 Trong số 86 bệnh nhân nhập viện, bệnh nhân khoa ICU, 84% bệnh nhân có T4 huyết thanh > 5 mcg / dL sống sót. 40 Trong 331 trường hợp MI cấp, nồng độ rT3 >0.41 nmol/Lcó liên quan đáng kể với nguy cơ tử vong cao hơn trong 1 năm. 41 Trong quá trình phục hồi, nồng độ TSH tăng lên và bắt đầu trở về bình thường. Do đó, một kết cục thuận lợi có liên quan đến việc đảo ngược các chỉ số hormone.
Các chuyên gia tuyến giáp hơi bối rối về việc khi nào thì nên khởi phát điều trị ở bệnh nhân có bệnh lí bình giáp, và một số nghiên cứu đã được thực hiện để chỉ dẫn quyết định. 37–42 Một vài nghiên cứu sẵn có cho thấy không có lợi ích về sống sót lẫn kết cục thuận lợi khi áp dụng liệu pháp hormone,mặc dù có cải thiện về huyết động và chức năng tim mạch. Lợi ích của việc điều trị hormone thay thế không được chứng minh và thậm chí có thể gây hại. Trong một thử nghiệm, tỉ lệ tử vong ở những bệnh nhân suy thận cấp được điều trị T4 là 43% so với 13% trong nhóm control. 42 một số thử nghiệm nhỏ khác lại cho thấy hormone tuyến giáp dung nạp tốt và an toàn. 43 Những người phản đối cho rằng liệu pháp T4, gây ức chế TSH, có thể ảnh hưởng đến việc phục hồi tuyến giáp bình thường và sẽ chuyển thành rT3 không hoạt động. 43,44 Ngược lại, những người ủng hộ cho rằng có thể có những lợi ích tim mạch nhất định và không có bằng chứng rõ ràng rằng liệu pháp này gây độc hại.
Nói tóm lại, định lượng T4 và T3 không có nhiều ý nghĩa để chẩn đoán rối loạn chức năng tuyến giáp ở những bệnh nhân có dấu hiệu của bệnh không do tuyến giáp (non-thyroidal illness). Nồng độ TSH bình thường hoặc gần bình thường là cần thiết để thiết lập chẩn đoán bệnh lí bình giáp ở bệnh nhân bị bệnh không do tuyến giáp. Những dữ liệu có sẵn không ủng hộ cho việc điều trị hormone ở giai đoạn này. Những bất thường trong xét nghiệm của R.K. nên được điều chỉnh. Để xác nhận bệnh lí bình giáp, sự tăng nhẹ TSH vẫn còn khi tình trạng lâm sàng của R.K. cải thiện.

