Những điều cần biết về can thiệp một số rối loạn nhịp thất
Nguồn: Sách tim mạch can thiệp
Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng
Tham gia biên soạn:
Trần Tuấn Việt
Phan Đình Phong
Nguyễn Duy Linh
Lê Võ Kiên
Đặng Việt Phong
Các nội dung về ngoại tâm thu, cơn tim nhanh thất, các phương pháp lập bản đồ điện học cơ bản, ... liên quan đến can thiệp một số rối loạn nhịp thất sẽ được Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) gửi đến các bạn trong bài viết dưới đây.
1 Đại cương
Ngày nay, triệt đốt rối loạn nhịp thất đang ngày càng trở nên phổ biến và đóng vai trò quan trọng trong điều trị, bên cạnh điều trị nội khoa cơ bản, do sự phát triển mạnh mẽ của các công cụ chẩn đoán cũng như các thiết bị triệt đốt mới ra đời làm gia tăng tỷ lệ điều trị thành công với thông số an toàn cao hơn những kỹ thuật cũ.
Rối loạn nhịp thất là những hoạt động điện ngoại lai có nguồn gốc xuất phát từ phía dưới chỗ chia đôi của bó His. Bó His mặc dù về mặt giải phẫu là một cấu trúc nằm trong vách liên thất nhưng lại là một phần của bộ nối nhĩ thất. Do đó những rối loạn nhịp xuất phát từ bó His không được phân loại như là một dạng của rối loạn nhịp thất. Vị trí của ổ phát nhịp ngoại lai trong tâm thất làm thay đổi hoạt động điện sinh lý trong chu kì tim. Các kích thích này không đi theo hệ thống dẫn truyền bình thường trong tim, do đó dẫn đến sự mất đồng bộ giữa hai tâm thất. Biểu hiện trên điện tâm đồ sẽ dẫn đến những bất thường về hình dạng và kéo dài thời gian phức bộ QRS.
Rối loạn nhịp thất bao gồm: ngoại tâm thu thất, cơn tim nhanh thất, xoắn đỉnh và rung thất. Cơn xoắn đỉnh và rung thất thường gặp trong những bệnh lý tim cấu trúc như suy tim, bệnh lý động mạch vành, bệnh cơ tim thất phải sinh loạn nhịp, hay bệnh lý các kênh ion như hội chứng Bruga- da, hội chứng QT dài. Kỹ thuật triệt đốt những rối loạn nhịp này hết sức phức tạp nhưng đang ngày càng được hoàn thiện và đem lại những kết quả khả quan qua các bằng chứng từ các nghiên cứu lớn trên thế giới. Trong khi đó, triệt đốt ngoại tâm thu thất hay các cơn tim nhanh thất đang dần phổ biến hơn nhằm làm giảm triệu chứng, cải thiện chất lượng cuộc sống, cải thiện tiên lượng hay thậm chí dự phòng đột tử ở một số nhóm đối tượng liên quan tới bệnh tim cấu trúc.
Trong khuôn khổ chương sách này, nhóm tác giả đề cập tới một số cách tiếp cận và các kỹ thuật triệt đốt rối loạn nhịp thất cơ bản đối với các dạng ngoại tâm thu thất và cơn tim nhanh thất.
2 Ngoại tâm thu
Ngoại tâm thu thất (NTT/T) là một trong các dạng rối loạn nhịp thường gặp nhất, với tần suất khoảng từ 1% đến 4% trong quần thể người bình thường. Ở người bình thường khỏe mạnh, NTT/T có thể gặp trong 1% số đối tượng khi làm điện tâm đồ 12 chuyển đạo, và thậm chí gặp từ 40 – 75% số đối tượng khi được đeo holter điện tâm đồ 24 – 47 giờ. Tỉ lệ này cũng thay đổi theo tuổi, < 1% ở trẻ em dưới 11 tuổi, và gặp tới 69% người cao tuổi (> 75 tuổi).
NTT/T ở người trẻ, không có bệnh tim cấu trúc thường tương đối lành tính và tiên lượng tốt. Trong khi đó, ngoại tâm thu ở đối tượng người già, đặc biệt ở nhóm có bệnh tim cấu trúc thường làm gia tăng nguy cơ mắc các biến cố tim mạch, nhịp nhanh thất và đột tử. Đặc biệt ở nhóm bệnh nhân sau nhồi máu cơ tim, tỉ lệ đột tử, rối loạn nhịp thất thường có liên quan đến tần suất của ngoại tâm thu thất.
2.1 Phân loại ngoại tâm thu thất
Có nhiều cách để phân loại ngoại tâm thu thất trên lâm sàng như phân loại dựa theo hình dạng đơn dạng hay đa dạng của ngoại tâm thu, hay phân loại dựa vào tần suất của ngoại tâm thu, và phân loại dựa vào vị trí khởi phát của ngoại tâm thu. Ứng dụng trong thăm dò điện sinh lý và triệt đốt RF thường sử dụng phân loại dựa vào vị trí khởi phát, trong đó bao gồm các ngoại tâm thu khởi phát từ nội mạc tâm thất phải, nội mạc tâm thất trái, và khởi phát từ ngoại mạc. Trong giới hạn chương sách này, nhóm tác giả xin đề cập tới các ngoại tâm thu khởi phát từ nội mạc tâm thất phải và tâm thất trái, chiếm phần lớn tỉ lệ trong các loại ngoại tâm thu thất.
2.1.1 Ngoại tâm thu thất từ đường ra thất phải (RVOT)
Đường ra thất phải là một cấu trúc dạng ống trong buồng thất phải, được giới hạn bởi phía trên là van động mạch phổi và phía dưới là đường vào buồng thất phải, phía trên của vòng van ba lá. Phía bên của vùng đường ra thất phải là thành tự do của thất phải. Một phía còn lại của vùng đường ra thất phải là phần thành trước của vách liên thất ở đáy tim. Vùng đường ra thất trái sẽ nằm phía sau và liên tiếp với đường ra thất phải, ngay sát ngang mức phía dưới van động mạch phổi. Do đó, nhiều trường hợp lâm sàng cho thấy ngoại tâm thu khởi phát từ vùng đường ra thất trái, đặc biệt từ xoang Valsalva có biểu hiện trên điện tâm đồ tương đối giống với ngoại tâm thu khởi phát từ đường ra thất phải do có vị trí nằm gần nhau.
(Nguồn: Atlas giải phẫu người, Frank H. Netter)
Đối với những bệnh nhân ngoại tâm thu thất khởi phát từ đường ra thất phải, kết quả từ các nghiên cứu lớn cho thấy với trình độ kĩ thuật và kinh nghiệm hiện nay, triệt đốt ngoại tâm thu thất qua đường ống thông mang lại hiệu quả cao hơn so với điều trị nội khoa đơn thuần. Tỉ lệ thành công của thủ thuật dao động từ 80 – 95% tùy thuộc từng nghiên cứu. Theo khuyến cáo gần đây nhất của Hội Tim mạch học Hoa Kỳ năm 2019 về triệt đốt các rối loạn nhịp thất, chỉ định triệt đốt đối với các ổ ngoại tâm thu thất tiên phát có triệu chứng lâm sàng khởi phát từ đường ra thất phải được ưu tiên hơn so với điều trị nội khoa, mức chỉ định loại I.
Như đã mô tả ở trên, giải phẫu vùng đường ra thất phải có dạng như hình ống, ổ ngoại tâm thu có thể khởi phát từ bất kì vị trí nào trong vùng đường ra thất phải đó. Trong thực hành lâm sàng, thông thường thủ thuật viên cần phải dựa vào điện tâm đồ bề mặt 12 chuyển đạo để định khu một cách “tương đối” vị trí khởi phát của ổ ngoại tâm thu từ vị trí vách, thành tự do, thành trước hay thành sau trong cấu trúc đường ra thất phải.
Ngoại tâm thu thất khởi phát từ đường ra thất trái
Đường ra thất trái là một vị trí khởi phát ngoại tâm thu thất khá phổ biến. Theo một số báo cáo, tỉ lệ ổ ngoại vị khởi phát từ đường ra thất trái chiếm khoảng 30% tổng số các rối loạn nhịp thất khởi phát từ vùng đường ra các đại động mạch. Do đặc thù về giải phẫu, vùng đường ra thất trái có vị trí giải phẫu nằm liên tiếp với vùng đường ra thất phải, đặc biệt vùng xoang Valsalva nằm ngang mức ngay sát phía dưới van động mạch phổi, do đó các ổ ngoại vị khởi phát từ vị trí này có biểu hiện điện tâm đồ tương đối giống với các trường hợp ổ ngoại vị khởi phát từ đường ra thất phải. Các ổ ngoại vị khởi phát từ đường ra thất trái thường bao gồm khởi phát từ các vị trí xoang Valsalva, vùng cơ dưới van động mạch chủ.
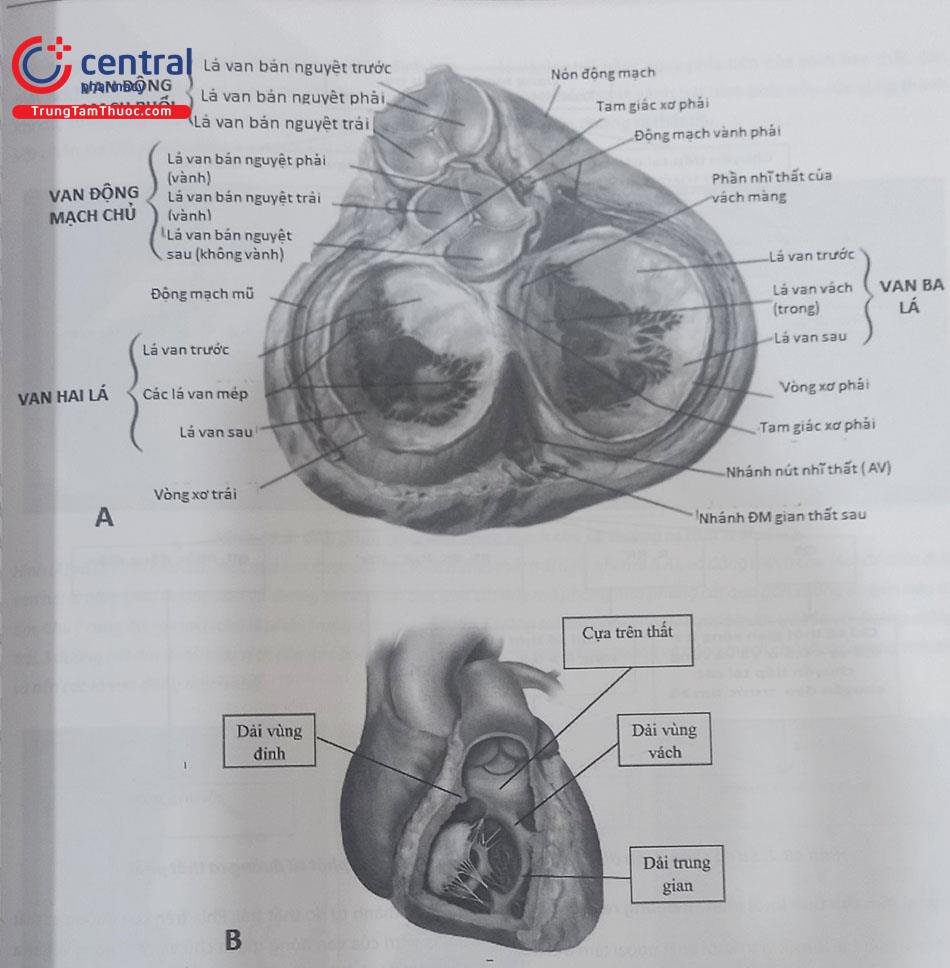
Về mặt giải phẫu, vùng đường ra thất trái bao gồm vùng vách liên thất liền kề với vùng vách của đường ra thất phải, và vùng thành tự do thất trái. Phía trên của đường ra thất trái là vị trí của van động mạch chủ và các xoang Valsalva vị trí khởi phát khá thường gặp của các ổ ngoại tâm thu. Xoang Valsalva bao gồm 3 xoang liên quan tới các cánh van động mạch chủ, bao gồm: xoang Valsalva lá vành trái, xoang Valsalva lá vành phải và xoang Valsalva lá không vành. Vị trí liên tiếp giữa các xoang được gọi là vùng gian lá – hay tam giác gian lá. Trên khía cạnh mô bệnh học, các vùng cơ từ tâm thất không chỉ bị giới hạn ở vùng dưới van động mạch chủ, trong buồng cơ thất trái, mà thường có cái dải cơ tâm thất đi lan lên phía trên van động mạch chủ và bám vào các xoang Valsalva. Vùng tam giác gian lá giữa lá vành phải hoặc vành trái với lá không vành thường chỉ có các vòng xơ, trong khi vùng tam giác gian lá giữa lá vành trái và lá vành phải thường có các dải cơ bám vào. Chính vì lý do đó, các ổ ngoại tâm thu thất thường khởi phát từ các xoang Valsalva và tam giác gian lá giữa lá vành phải và lá vành trái. Bó His nằm ở vùng thành nhĩ phải, ở đỉnh tam giác Koch, tiếp giáp với vị trí của xoang không vành. Trong khi đó, xoang Valsalva lá vành trái và lá vành phải liên tiếp với phần cơ của vùng đường ra thất trái. Xoang Valsalva lá vành phải nằm ngay phía trên của vách liên thất, còn xoang Valsalva lá vành trái nằm phía trên của vùng thành trước bên đường ra thất trái.
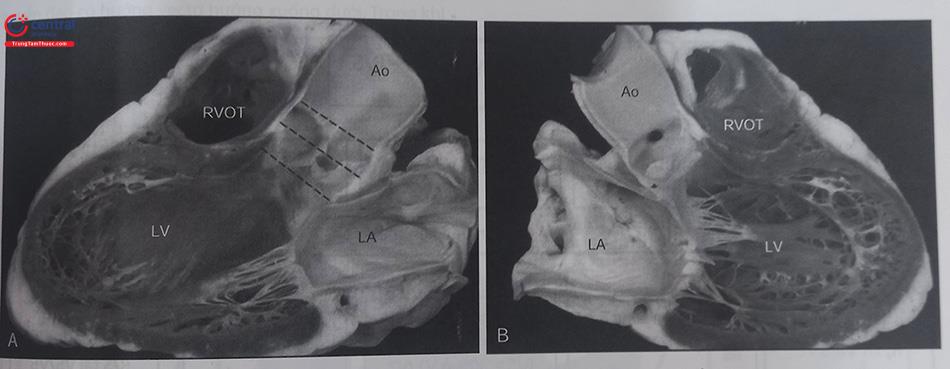
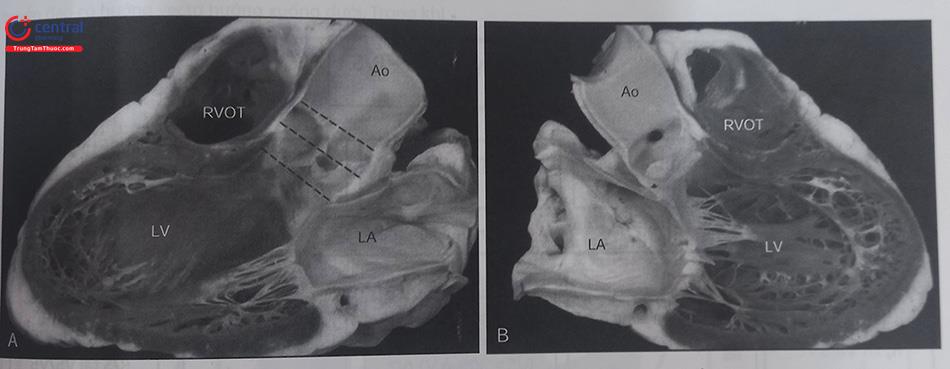
Hình (A) và (B): Hai nửa của một quả tim được cắt dọc theo thành thất trái (LV), nhĩ trái (LA), và động mạch chủ (Ao) để nhìn được van hai lá nằm giữa đường vào và đường ra của thất trái. Mặt cắt này mô phỏng mặt phẳng cắt qua gần xương ức trên siêu âm tim. Chú ý cung động mạch chủ là phần trung tâm của quả tim. Đường ra thất phải (RVOT) ở phía trước trên so với đường ra thất trái. 3 đường nét đứt đánh dấu vị trí của gốc động mạch chủ ở vị trí nối giữa vùng xoang và động mạch chủ, ở các xoang Valsalva và nền các lá van động mạch chủ.
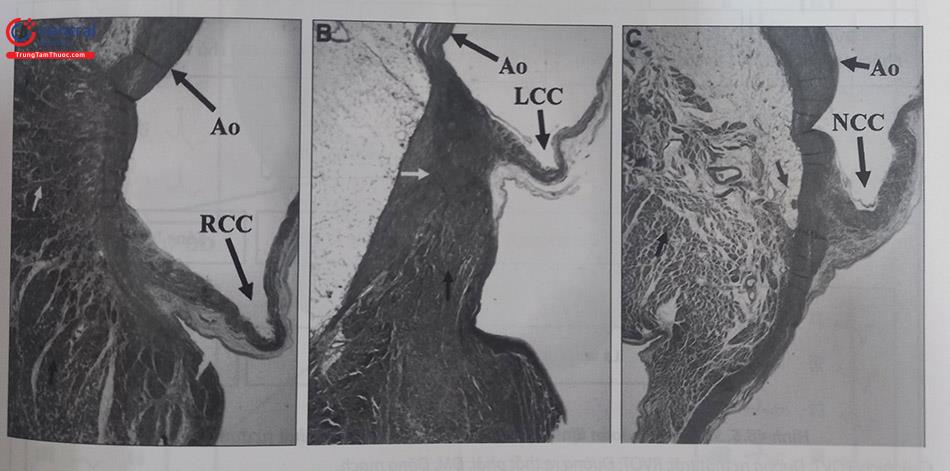
Chú thích: Hình A: Đáy của lá vành phải (RCC),vùng cơ tim thất trái (mũi tên trắng) liên tiếp với thành động mạch chủ bởi các dải mô xơ (mũi tên đen). Hình B: Lá vành trái (LCC) liên tiếp với thất trái với một dải mô xơ rộng (tam giác sợi trái, mũi tên đen) tách biệt động mạch chủ với phần cơ của thành thất trái. Vùng xơ ở khoảng kẽ (mũi tên trắng) nằm xen giữa các tế bào cơ tim. Hình C: Mô mỡ nằm giữa phần đáy của lá không vành (NCC) và vùng mô nhĩ phải ((mũi tên xám – chú ý rằng tế bào cơ tim càng nhỏ thì chất nền gian bào sáng màu hơn so với tế bào cơ thất). (Nguồn: Arrhythm Electrophysiol 2008).
Điện tâm đồ bề mặt 12 chuyển đạo đóng vai trò quan trọng trong chẩn đoán định khu vị trí ổ ngoại tâm thu thất khởi phát từ phía đường ra thất trái. Đặc biệt giúp chẩn đoán phân biệt một cách “tương đối” với ngoại tâm thu thất khởi phát từ vùng đường ra thất phải, giúp thủ thuật viên định hướng được chiến lược triệt đốt cũng như rút ngắn thời gian làm thủ thuật.
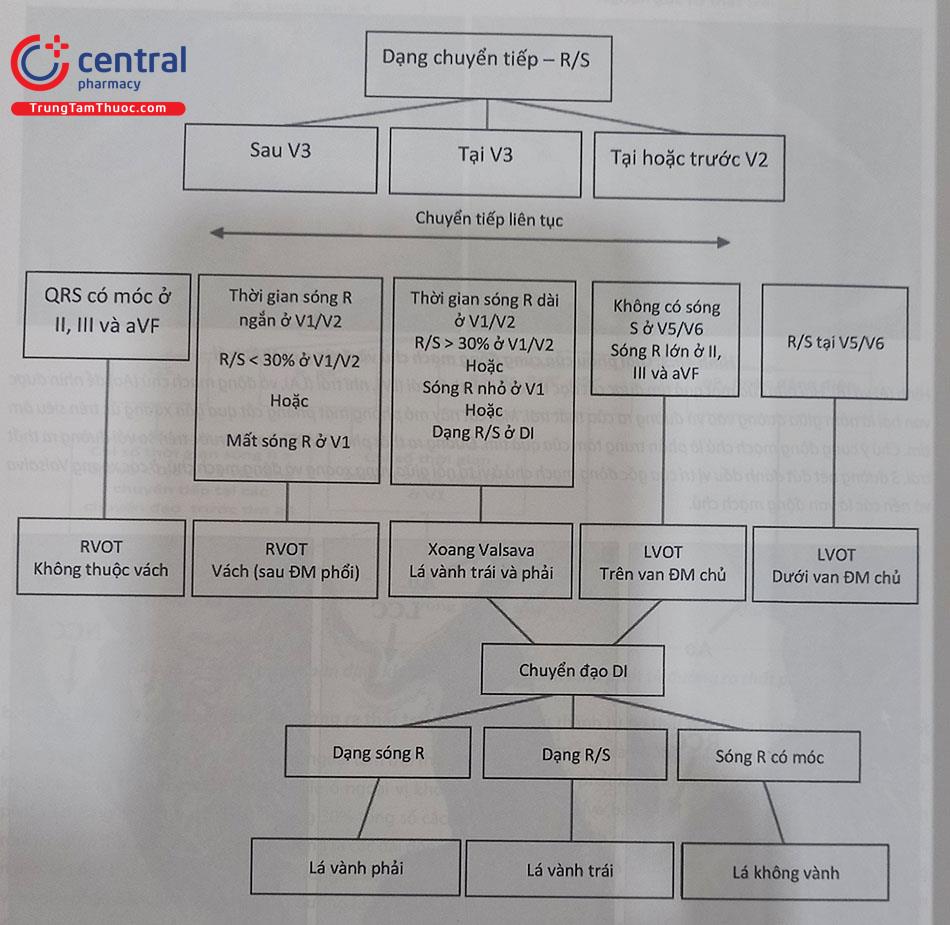
Chú thích: LOVT: Đường ra thất trái; RVOT: Đường ra thất phải; ĐM: Động mạch.
2.1.2 Ngoại tâm thu thất khởi phát từ các vị trí khấc trong buồng thất phải và thất trái
Nguyên lý chẩn đoán định khu các ổ ngoại vị trong buồng thất phải và thất trái chủ yếu dựa vào hướng của vectơ khử cực thất. Các ổ ngoại tâm thu thất khởi phát trong buồng thất phải thường có hướng của vectơ khử cực hướng từ phải sang trái do đó chuyển đạo V1 sẽ có dạng block nhánh trái (sóng dạng rS hoặc QS ở V1). Trong khi đó ngoại tâm thu thất khởi phát từ trong buồng thất trái sẽ có hướng từ trái sang phải, do đó ở chuyển đạo V1 sẽ thu được dạng block nhánh phải (Sóng dạng R ở V1). Các ổ ngoại tâm thu thất khởi phát từ vùng thấp của tim sẽ có hướng vectơ khử cực thất hướng từ dưới lên trên do đó điện tâm đồ sẽ thu được các sóng âm ở các chuyển đạo D2 D3 aVF – vốn là các chuyển đạo có hướng vectơ hướng xuống dưới. Trong khi ;đó, các ổ ngoại vị khởi phát từ phía mỏm tim sẽ có hướng vectơ hướng ngược từ phía mỏm tim về đáy tim, do đó các chuyển đạo V4 – V5 thường có dạng rS với sóng S chiếm ưu thế.
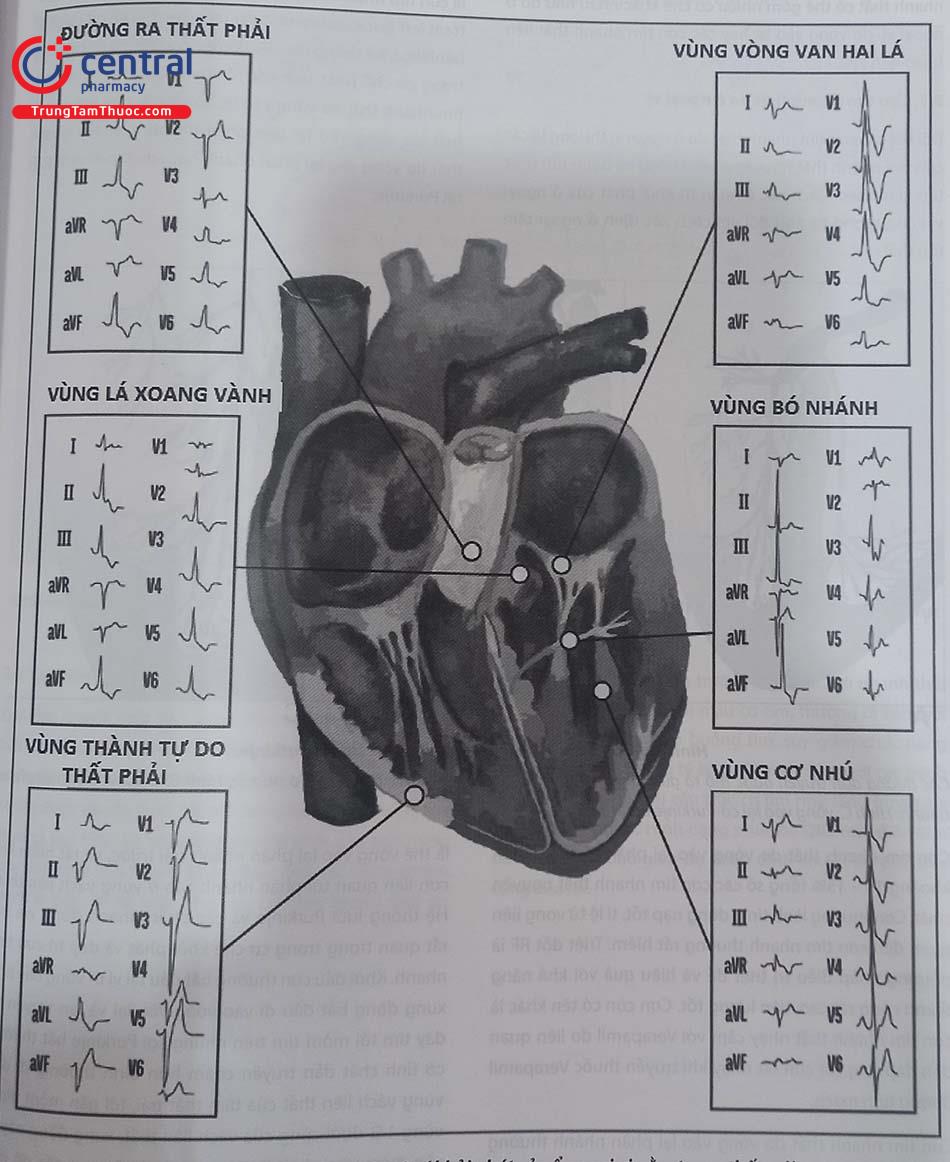
3 Cơn tim nhanh thất
Cơn tim nhanh thất là những cơn tim nhanh tần số > 120 chu kì/phút khởi phát từ dưới chỗ chia của bó His. Cơn tim nhanh thất có thể gồm nhiều cơ chế khác nhau như do ổ ngoại vị, do vòng vào lại hay các cơn tim nhanh thất liên quan đến sẹo.
3.1 Cơn tim nhanh thất do ổ ngoại vi
Đối với các cơn tim nhanh thất do ổ ngoại vị thường là các cơn tim nhanh thất nguyên phát, không có bệnh tim thực tổn kèm theo. Cách xác định vị trí khởi phát của ổ ngoại vị cũng tương tự như đối với cách xác định ổ ngoại tâm thu thất.
Cơn tim nhanh thất do vòng vào lại
Vòng vào lại khép kín tại tâm thất được thiết lập với những cấu trúc khác nhau về tính chất dẫn truyền điện học. Cơn tim nhanh thất do cơ chế vòng vào lại thường gặp nhất đó là cơn tim nhanh thất do vòng vào lại phân nhánh (Reen- trant left fascicular ventricular tachycardia). Về mặt sinh lý bệnh học, hệ thống His – Purkinje đóng vai trò quan trọng trong cơ chế phát sinh các rối loạn nhịp thất, ví dụ cơn tim nhanh thất do vòng vào lại bó nhánh, cơn tim nhanh thất do vòng vào lại liên phân nhánh, cơn tim nhanh thất do vòng vào lại phân nhánh hay cơn tim nhanh thất tại Purkinje.
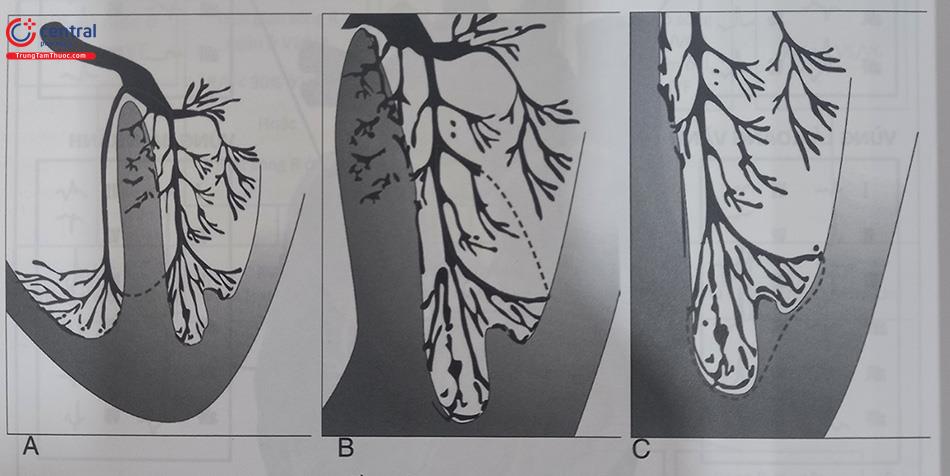
Các đường dẫn truyền được mô tả dưới dạng sơ đồ hình học. Hình A: vòng vào lại bó nhánh, Hình B: nhịp nhanh thất phân nhánh. Hình C: vòng vào lại cơ-Purkinje đoạn xa.
Cơn tim nhanh thất do vòng vào lại phân nhánh chiếm khoảng 10 – 15% tổng số các cơn tim nhanh thất nguyên phát. Cơn thường lành tính, dung nạp tốt, tỉ lệ tử vong liên quan đến cơn tim nhanh thường rất hiếm. Triệt đốt RF là phương pháp điều trị triệt để và hiệu quả với khả năng thành công rất cao, tiên lượng tốt. Cơn còn có tên khác là cơn tim nhanh thất nhạy cảm với Verapamil do liên quan đến đáp ứng cắt cơn rất nhạy khi truyền thuốc Verapamil đường tĩnh mạch.
Cơn tim nhanh thất do vòng vào lại phân nhánh thường gặp 90% ở thể vòng vào lại phân nhánh trái sau, 5 – 10% là thể vòng vào lại phân nhánh trái trước, và rất hiếm khi cơn liên quan tới phân nhánh cao ở vùng vách liên thất. Hệ thống lưới Purkinje và các phân nhánh đóng vai trò rất quan trọng trong cơ chế khởi phát và duy trì cơn tim nhanh. Khởi đầu cơn thường bắt đầu tại vị trí vùng đáy tim, xung động bắt đầu đi vào vòng vào lại và lan truyền từ đáy tim tới mỏm tim trên những sợi Purkinje bất thường có tính chất dẫn truyền chậm hơn bình thường, đi dọc vùng vách liên thất của tâm thất trái, tới gần mỏm tim ở vùng 1/3 dưới cùng của vách liên thất, xung động này đi vào được vùng lưới Purkinje bình thường có tốc độ dẫn truyền nhanh hơn và dẫn ngược lên phía trên theo hướng từ mỏm tim tới đáy tim theo đường đi của phân nhánh trái sau, khép kín vòng vào lại. Xung động sau đó lặp lại các chu kì tiếp theo trong vòng vào lại đó, hình thành nên cơn tim nhanh thất.
Điện tâm đồ bề mặt lúc này thu được cơn tim nhanh QRS giãn rộng, có dạng block nhánh phải với phức bộ QRS dương ở V1, kèm theo trục lệch trái với cơn tim nhanh thất do vòng vào lại phân nhánh trái sau, và trục lệch phải nếu là vòng vào lại phân nhánh trái trước
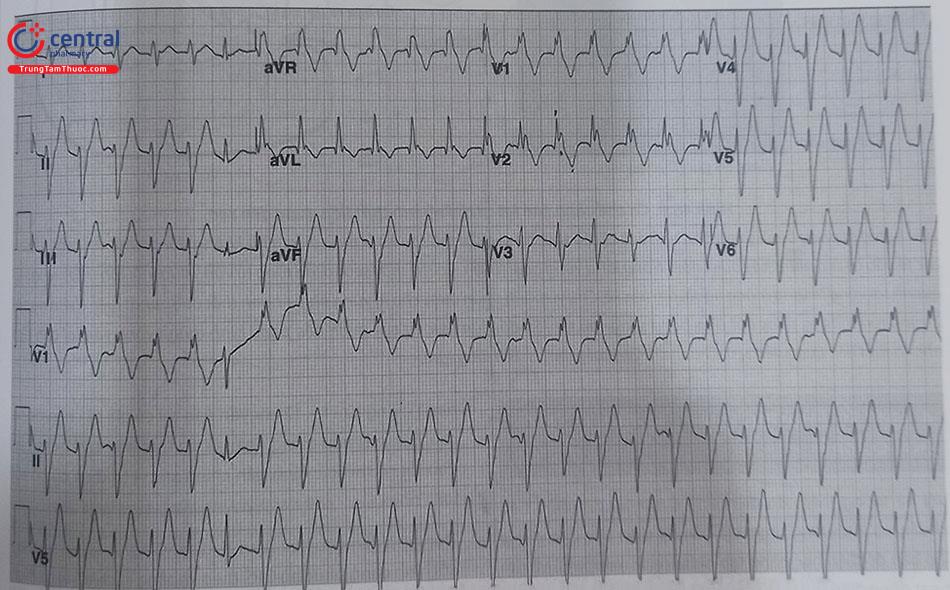
3.2 Cơn tim nhanh thất do sẹo
Cơn tim nhanh thất liên quan đến sẹo thường khá phổ biến ở những bệnh nhân sau nhồi máu cơ tim. Các vùng cơ tim hoại tử sau đó được thay thế bằng các tổ chức liên kết, cơ tim được tái cấu trúc, các mô tim lành xen kẽ những tổn thương sẹo hóa. Sự khác biệt về bản chất cấu trúc cũng như tính chất dẫn truyền khác nhau giữa các vùng cơ tim chính là tiền đề để khởi phát các cơn tim nhanh thất do sẹo. Bên cạnh đó, những trường hợp cơn tim nhanh thất do sẹo, đặc biệt sau nhồi máu cơ tim, thường đi kèm với tình trạng suy tim, giãn buồng tim, suy giảm chức năng tim, rối loạn chức năng tế bào nội mạc, cùng với các bệnh lý đi kèm khác gây tái cấu trúc cơ tim như tăng huyết áp, đái tháo đường, … Hình dạng phức bộ QRS trên điện tâm đồ 12 chuyển đạo giúp dự đoán định khu vị trí “exit” của vòng vào lại.
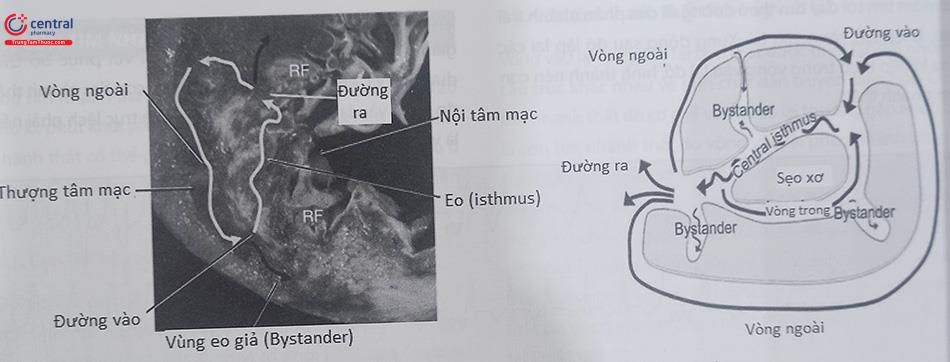
Tiêu bản giải phẫu bệnh (hình bên trái) mô tả tổn thương sẹo đại thể sau nhồi máu điển hình không đồng nhất với một nhóm các tế bào cơ tim nhìn thấy được nằm trong lõi là vùng hoại tử lớn. Có thể thấy sẹo xơ lan rộng từ vùng dưới nội tâm mạc ra xung quanh tới vùng lá tạng màng ngoài tim liền kề. Chu vi thành phần được cho là vùng nhịp nhanh thất được phát hiện thêm ngoài 2 vùng tổn thương được đốt điện bằng sóng cao tần. Sơ đồ giản lược cơ chế (hình bên phải) hình thành vòng vào lại cơn tim nhanh thất liên quan đến sẹo. Chú thích: Central Isthmus: Eo trung tâm.
4 Một số phương pháp lập bản đồ điện học cơ bản
Với hệ thống thăm dò điện sinh lý tim và đốt điện tiêu chuẩn, có 2 phương pháp lập bản đồ điện học chủ yếu là lập bản đồ điện học bằng tạo nhịp (pace mapping) và tìm hoạt động điện thế thất sớm nhất (earliest activation map- ping). Ngày nay với hệ thống lập bản đồ điện học bằng hệ thống 3D, các bác sĩ điện sinh lý có thể lập bản đồ điện học để xác định vùng cơ chất bệnh lý và tiến hành triệt đốt mà không cần phải gây cơn tim nhanh trong khi làm thủ thuật. Phương pháp này được ứng dụng chủ yếu trong triệt đốt các cơn tim nhanh thất liên quan đến sẹo, các cơn tim nhanh thất đi kèm bệnh tim cấu trúc như suy tim, bệnh cơ tim thất phải sinh loạn nhịp, hội chứng Brugada…
4.1 Lập bản đồ điện học bằng phương pháp tạo nhịp (pace-mapping)
Vị trí của vị trí đích có thể được xác định gần đúng bằng cách so sánh hình dạng phức bộ QRS của cơn nhịp nhanh thất hoặc ngoại tâm thu thất ghi được trước đó với phức bộ QRS ghi được khi kích thích tim bằng điện cực trong buồng tim. Khi đầu catheter di chuyển đến càng gần vị trí đích thì điện tâm đồ đạt được khi kích thích tim tại vị trí đó có hình dạng QRS càng giống với điện tâm đồ rối loạn nhịp ghi được ban đầu của bệnh nhân. Thông thường khi so sánh, nếu điện tâm đồ đạt được khi kích thích có hình dạng giống từ 11 – 12 chuyển đạo thì có giá trị chẩn đoán cao. Đặc biệt nếu giống nhau đồng thời trên cả 12 chuyển đạo thì có thể xác định gần chính xác vị trí đích của ổ rối loạn nhịp.
Trong nghiên cứu của Alan Kadish và cộng sự về sự thay đổi hình dạng phức bộ QRS theo khoảng cách tới vị trí đích cho thấy, khi tạo nhịp cách vị trí đích 5 mm thì có 83% số bệnh nhân có ít nhất 1 chuyển đạo thay đổi về hình dạng, trong đó có trung bình 2,4 ± 1,9 chuyển đạo có những thay đổi nhỏ và 0,3 ± 0,5 chuyển đạo có xuất hiện những thay đổi lớn. Nếu tạo nhịp cách vị trí đích > 10 mm thì 100% số bệnh nhân có ít nhất một chuyển đạo thay đổi về hình dạng. Tại vị trí cách vị trí đích 15 mm, trung bình có 4,4 ± 2,9 chuyển đạo có những thay đổi nhỏ về hình dạng, và có 3,7 ± 2,3 chuyển đạo có những khác biệt lớn. Những thay đổi nhỏ chủ yếu là có khía (48%) hoặc có thêm móc (34%). Những thay đổi lớn chủ yếu là thay đổi về hình dạng (45%).
Cũng tương tự như vậy, khi thay đổi khoảng cách tới vị trí đích càng lớn, càng có nhiều thay đổi về biên độ và độ rộng của các phức bộ. Tại vị trí cách vị trí đích 5 mm, có trung bình 3,1 ± 2,2 chuyển đạo có thay đổi, trong khi đó nếu cách vị trí đích 15 mm thì có trung bình 6,8 ± 3,0 chuyển đạo thay đổi. Từ những kết quả trên cho thấy vị trí tối ưu để đi đến quyết định triệt đốt ổ rối loạn nhịp đó là vị trí triệt đốt thường phải cách vị trí ổ rối loạn nhịp một khoảng nhỏ hơn 5 mm.
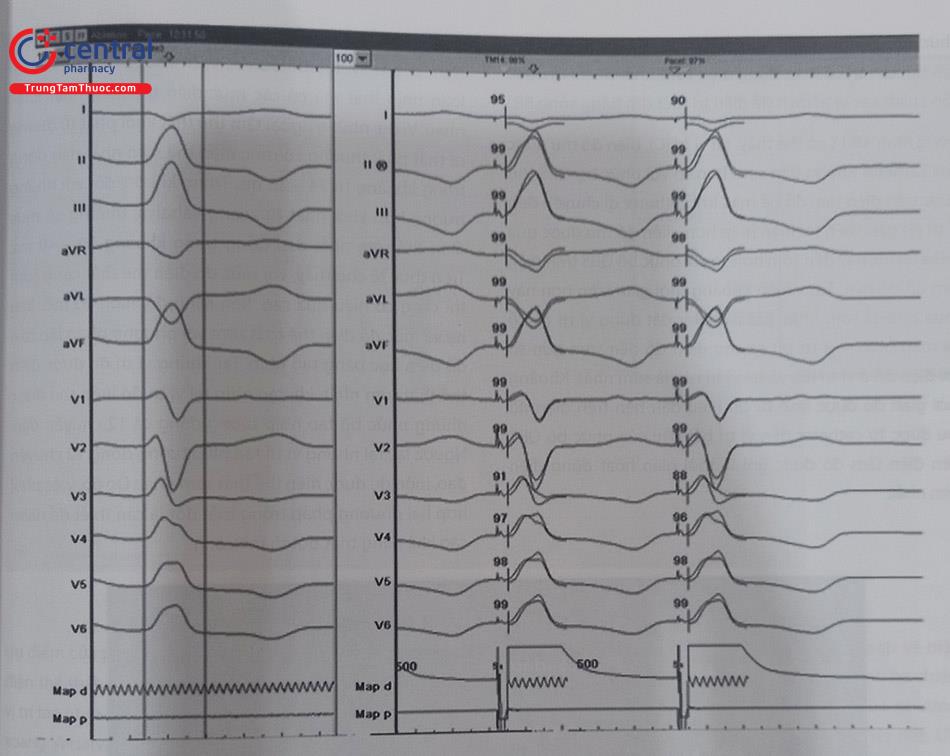
Phương pháp lập bản đồ điện học bằng tạo nhịp là một phương pháp rất hiệu quả trong tìm và triệt đốt ổ phát nhịp NTTT. Đặc biệt trong những trường hợp nhịp xoang là chủ đạo, khi không có đủ NTTT để tiến hành phương pháp lập bản đồ bằng đo điện thế thất sớm.
Tuy nhiên khi tiến hành phương pháp này cũng có nhiều khó khăn trong vấn đề nhận định phương hướng không gian tương ứng với mỗi vị trí tạo nhịp để tìm được vị trí đích tối ưu nhất với 12 chuyển đạo giống. Khó khăn kế tiếp là trong việc nhận định và đánh giá các chuyển đạo, so sánh với phức bộ NTTT mẫu ban đầu. Hiện nay, hầu hết các đánh giá đều dựa trên đánh giá chủ quan của thủ thuật viên, do đó phụ thuộc nhiều vào kinh nghiệm của người làm thủ thuật. Một nhược điểm khác của phương pháp lập bản đồ điện học bằng tạo nhịp, đó là tại một số vị trí cơ chất ít hoặc khó dẫn điện như tại các xoang Valsalva, hay trên van động mạch phổi, … có thể dẫn đến hiện tượng tạo nhịp không hiệu quả ngay cả khi đã tạo nhịp với cường độ dòng điện lớn. Do đó, trong những trường hợp này, phương pháp lập bản đồ điện học bằng phương pháp đo tìm điện thế sớm nhất sẽ có ưu thế hơn.
4.2 Lập bản đồ điện học bằng phương pháp tìm hoạt động điện thế thất sớm nhất (Earliest activation mapping)
Khi ổ rối loạn nhịp phát ra một nhịp ngoại tâm thu thất hoặc một cơn tim nhanh thất thì vùng nội mạc thất đó sẽ được hoạt hóa trước tiên, sau đó sóng khử cực lan tỏa dần ra phía xa theo các sợi cơ tim. Quá trình khử cực sớm nhất này sẽ ghi được bằng điện cực đặt chính tại ổ rối loạn nhịp đó. Điện đồ ghi được sẽ là một sóng nhỏ đi ngay trước sóng khử cực thất. Sóng này được gọi là hoạt động điện sớm nhất.
Thông thường sóng này xuất hiện sớm hơn từ 10 – 60 ms khi đối chiếu đồng thì với bất kì phức bộ QRS nào của điện tâm đồ 12 chuyển đạo thường quy. Đo thời gian hoạt động điện sớm nhất này chính là khoảng cách từ vị trí bắt đầu xuất hiện sóng khử cực sớm cho tới thời điểm bắt đầu củabphức bộ QRS ghi được trên điện tâm đồ 12 chuyển đạo. Tìm được vị trí có hoạt động điện sớm nhất sẽ chỉ ra được gần chính xác vị trí đích để điều trị triệt đốt bằng sóng RF.
Trong hình 48.11 có thể thấy, tại vị trí (C), điện đồ thu được qua catheter không đến sớm hơn so với phức bộ QRS thu được trên điện tâm đồ bề mặt. Khi catheter di chuyển đến vị trí (B) gần với ổ rối loạn nhịp hơn, điện đồ thu được qua catheter lúc này đến sớm hơn so với phức bộ QRS trên điện tâm đồ bề mặt. Tuy nhiên khoảng thời gian sớm hơn này chưa phải là sớm nhất. Khi catheter đặt đúng vị trí của ổ rối loạn nhịp – vị trí (A) sẽ cho điện đồ đến sớm hơn so với điện đồ ở vị trí (B), và tại vị trí này là sớm nhất. Khoảng thời gian đo được tính từ tín hiệu đầu tiên trên điện đồ thu được từ catheter đến vị trí bắt đầu của phức bộ QRS trên điện tâm đồ được gọi là thời gian hoạt động điện sớm nhất.
Theo một số báo cáo từ các kết quả nghiên cứu tại Việt Nam cho thấy, tùy thuộc vào vị trí khởi phát của các rối loạn nhịp thất mà có các mức điện thế sớm nhất khác nhau. Ví dụ, những ngoại tâm thu thất khởi phát từ đường ra thất phải thường có mức điện thế sớm nhất dao động trong khoảng từ 24 – 30 ms. Trong khi đó, đối với những trường hợp khởi phát từ xoang Valsalva, thường có mức điện thế sớm nhất dao động trong khoảng 30 – 40 ms. Trên thực tế cho thấy, với mức đo điện thế thất càng sớm thì càng có hiệu quả cao. Bên cạnh đó, luôn có mối liên hệ về mức độ điện thế thất sớm với phương pháp lập bản đồ điện học bằng tạo nhịp. Tại những vị trí đo được điện thế thất sớm nhất, khi tạo nhịp tại vị trí đó luôn thu được những phức bộ tạo nhịp tương đồng cả 12 chuyển đạo. Ngược lại, tại những vị trí tạo nhịp tương đồng 12 chuyển đạo, luôn đo được điện thế thất sớm nhất. Do đó, việc phối hợp hai phương pháp trong triệt đốt là cần thiết để nâng cao khả năng triệt đốt thành công.

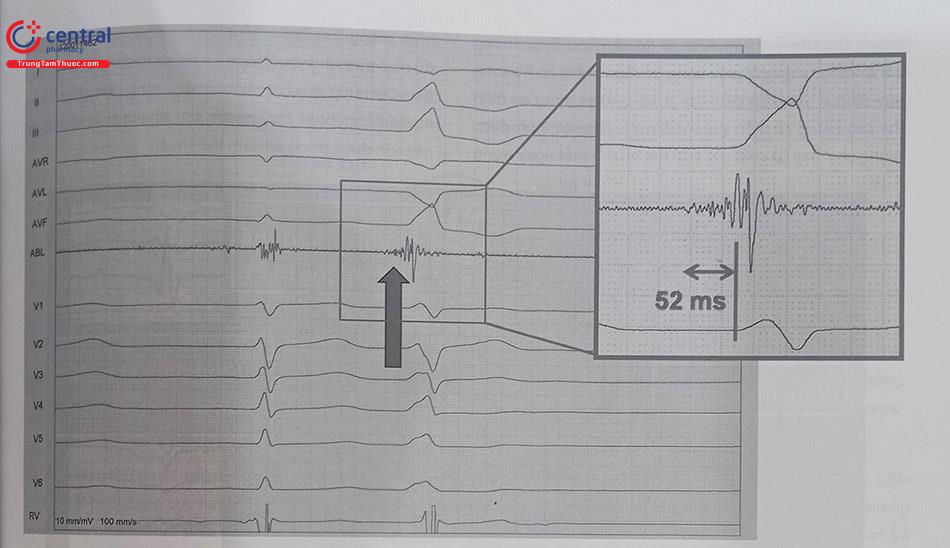
Ưu điểm của phương pháp lập bản đồ điện học bằng tìm điện thế thất sớm này đó là thực hiện được cả tại những vị trí tạo nhịp không hiệu quả hoặc ít hiệu quả như tại các xoang Valsalva, trên van động mạch phổi, … Tuy nhiên, yêu cầu tối thiểu của phương pháp này đó là bệnh nhân phải có nhiều rối loạn nhịp trong lúc làm thủ thuật. Nếu ngoại tâm thu thất không xuất hiện trong lúc làm thủ thuật hoặc xuất hiện thưa thớt, hoặc các cơn tim nhanh thất không xuất hiện thường xuyên khi kích thích tim theo chương trình thì không thể áp dụng được phương pháp này. Trong những trường hợp đó, thủ thuật viên cần kết hợp sử dụng các thuốc để tăng khả năng gây cơn rối loạn nhịp trong khi làm thủ thuật như Isoproterenol, atropine…
Lập bản đồ điện học bằng phương pháp dựng hình ba chiều
Về mặt nguyên tắc, bằng hệ thống dựng hình ba chiều (3D mapping) giúp thủ thuật viên có thể dựng hình toàn bộ cấu trúc tâm thất về mặt giải phẫu bằng một catheter chuyên dụng gồm nhiều điện cực. Đồng thời, catheter này cũng có các điện cực có thể thu thập các thông tin về điện thế tại mỗi điểm mà nó đi qua. Do đó, catheter này vừa có thể dựng hình về mặt giải phẫu, vừa lập được một bản đồ về mặt điện thế trên khắp toàn bộ tâm thất. Về cơ bản, trong khi triệt đốt các ổ ngoại tâm thu hay các cơn tim nhanh thất dạng ổ và dung nạp về mặt huyết động, phương pháp lập bản đồ dựng hình ba chiều cũng vận dụng những nguyên tắc cơ bản của phương pháp tạo nhịp và đo điện thế thất sớm để triệt đốt. Ưu điểm ở đây là với hệ thống dựng hình ba chiều, thủ thuật viên sẽ có định hướng rõ ràng hơn về chiều và hướng của catheter cũng như vị trí của ổ loạn nhịp trong buồng tim. Bên cạnh đó, việc thu thập được nhiều điểm điện đồ trong cùng một lúc cũng giúp thủ thuật viên có nhiều thông tin hơn và dễ xác định được vị trí đích với điện đồ hoạt hóa thất sớm nhất.
Bên cạnh đó, ưu điểm lớn nhất của phương pháp này là ứng dụng trong triệt đốt các cơn tim nhanh thất do cơ chế liên quan đến sẹo, thường gặp ở những bệnh nhân suy tim, sau nhồi máu cơ tim, hay các cơn tim nhanh thất – rung thất trong một số bệnh lý đặc thù như hội chứng Brugada, bệnh cơ tim thất phải gây loạn nhịp… Dựa trên nguyên lý và những hiểu biết về sinh lý bệnh về cơ chất gây cơn tim nhanh thất trong những trường hợp này, đó là sự tồn tại xen kẽ của những vùng điện thế thấp (vùng cơ tim sẹo hóa sau nhồi máu cơ tim, vùng tái cấu trúc cơ tim trong suy tim, vùng cơ tim bệnh lý trong hội chứng Brugada…) bên cạnh những vùng cơ tim lành có điện thế cao hơn. Phương pháp dựng hình bằng hệ thống ba chiều sẽ tạo dựng giải phẫu toàn bộ tim và đo đạc điện thế của hàng loạt điểm trong buồng tim trong nhịp xoang, từ đó xác định được tương đối rõ ràng ranh giới giữa vùng có điện thế thấp (thường quy định là vùng có điện thế < 1,5 mV) và vùng có điện thế cao (vùng có điện thế > 1,5 mV). Việc xác định được “vùng sẹo” hay cơ chất của cơn tim nhanh thất ngay trong nhịp xoang là một ưu điểm lớn của phương pháp lập bản đồ này, giúp thủ thuật viên có thể triệt đốt được ngay cả đối với những cơn tim nhanh thất – rung thất gây rối loạn huyết động, hoặc những cơn tim nhanh thất không thể gây cơn được trong khi làm thủ thuật.
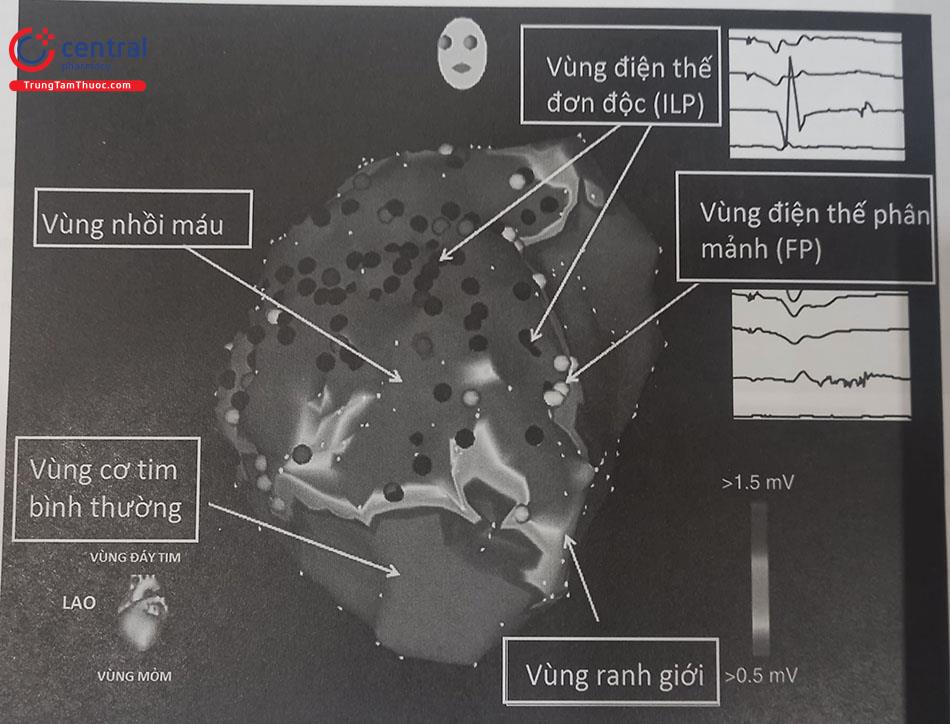
Mapping vùng nội tâm mạc thất trái trong khi nhịp xoang để xác định vùng sẹo hoại tử và được mô tả trên mặt phẳng nghiêng trái (LAO). Trong bản đồ màu này, vùng màu xám trung tâm là vùng nhồi máu (điện thế lưỡng cực < 0,5 mV), vùng màu xám bên ngoài là vùng cơ tim bình thường (điện thế lưỡng cực > 1,5 mV), và vùng ranh giới nằm ở giữa có màu sắc “cầu vồng”. Vùng điện thế đơn độc (ILP) được đánh dấu là những chấm màu đen và vùng điện thế phân mảnh (FP) được đánh dấu là những chấm màu trắng sáng.
5 Triệt đốt rối loạn nhịp thất bằng RF
5.1 Các rối loạn nhịp thất từ đường ra thất phải
5.1.1 Kỹ thuật mapping và triệt đốt
Các rối loạn nhịp thất bao gồm các trường hợp ngoại tâm thu thất và cơn tim nhanh thất từ đường ra thất phải hầu hết đều có cơ chế ổ ngoại vị. Do đó, chiến lược điều trị quan trọng nhất đó là định vị vị trí ổ ngoại vị dựa vào điện tâm đồ 12 chuyển đạo nhằm xác định được vùng cơ chất, giúp thủ thuật viên có định hướng trong khi tiến hành lập bản đồ điện học, rút ngắn thời gian làm thủ thuật. Đối với những trường hợp rối loạn nhịp thất từ đường ra thất phải do cơ chế ổ ngoại vị thông thường, thường áp dụng kĩ thuật lập bản đồ điện học bằng tạo nhịp (pace mapping) và kĩ thuật đo tìm điện thế hoạt động tâm thất sớm nhất (earliest activation mapping).
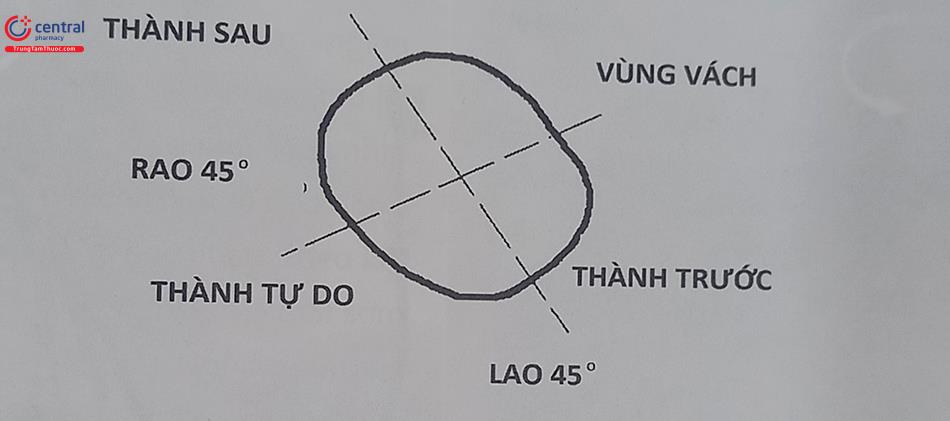
Hiện nay có nhiều cách phân loại để phân chia vùng đường ra thất phải ra thành nhiều vùng giải phẫu khác nhau nhằm định vị gần chính xác vị trí đích dựa vào điện tâm đồ 12 chuyển đạo. Trong đó, thủ thuật viên cần phải định hướng được các vị trí đích theo ít nhất 4 vùng trước – sau, vách – thành tự do của đường ra thất phải dựa vào các vị trí nghiêng phải hoặc nghiêng trái (từ 30 – 45o) trên màn huỳnh quang tăng sáng.
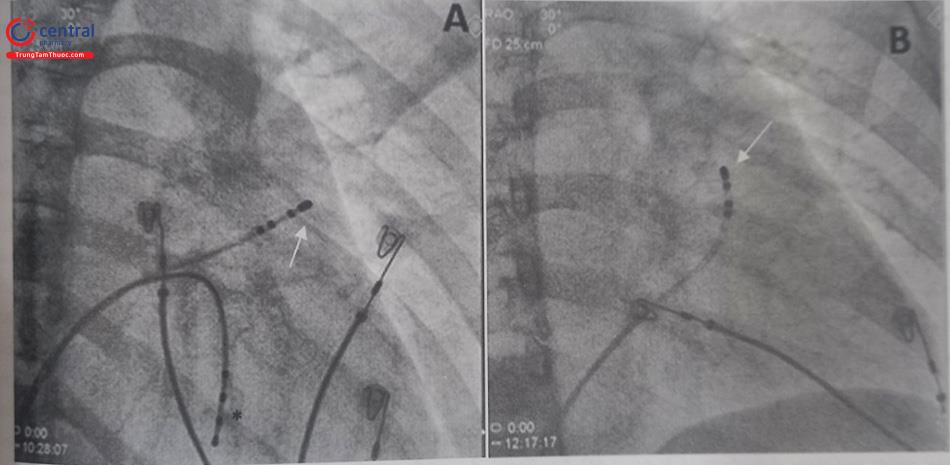
Khi tiến hành thủ thuật, cần đặt ít nhất một điện cực thăm dò tại thất phải. Điện cực này có ý nghĩa làm mốc một số vị trí trong buồng thất phải như vị trí mỏm thất phải, vị trí tương đối của vòng van ba lá, vị trí tương đối của bó His. Trong quá trình triệt đốt, điện cực thất phải giúp tạo nhịp tại thất để gây cơn loạn nhịp hoặc tạo nhịp chờ trong những trường hợp cường phế vị do đau trong khi triệt đốt.
Catheter triệt đốt được tiếp cận từ phía tĩnh mạch đùi, đi qua tĩnh mạch chủ vào nhĩ phải. Tại nhĩ phải, tạo 1 đường cong cho catheter triệt đốt, xoay cùng chiều kim đồng hồ từ vùng thành bên nhĩ phải qua van ba lá, và đẩy vào phía bên trong buồng thất phải, sử dụng hình chiếu nghiêng phải RAO 30 – 45º trong khi thao tác. Sau khi qua van ba lá, duỗi catheter về phía trước để tiến vào vùng đường ra thất phải. Lúc này thủ thuật viên có thể di chuyển catheter lên phía trên để tiếp cận gần hơn với van động mạch phổi, sử dụng lát cắt RAO để di chuyển catheter về phía trước và phía sau đường ra thất phải, sử dụng lát cắt LAO để di chuyển catheter về phía vách hoặc phía bên của đường ra thất phải.
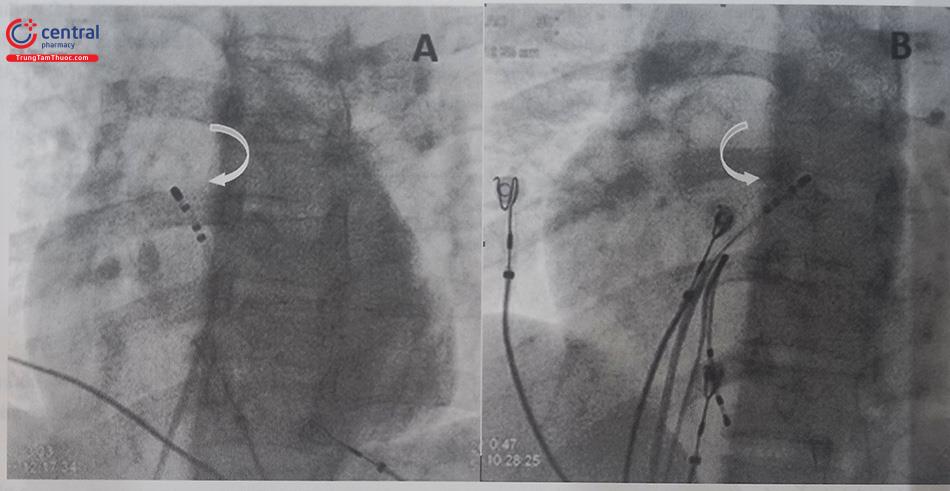
Hình A:. Mũi tên trắng chỉ đường di chuyển ngược chiều kim đồng hồ để tiếp cận thành bên phễu động mạch phổi. Hình B: Mũi tên trắng chỉ đường di chuyển cùng chiều kim đồng hồ để tiếp cận phần vách của đường ra thất phải.
Khi tiếp cận vùng đường ra thất phải, thông thường chúng tôi tiếp cận từ phía trên van động mạch phổi. Catheter triệt đốt được đưa lên vị trí van động mạch phổi và kéo dần xuống phía dưới cho tới khi điện đồ đầu tiên xuất hiện. Tại đây, thủ thuật viên di chuyển catheter về các hướng trước – sau, vách – thành tự do của đường ra thất phải để thực hiện pace – mapping và đo điện thế hoạt động thất sớm. Catheter tiếp tục được kéo dần xuống phía dưới về phía vòng van ba lá, mỗi lầndi;chuyển không nên đi quá 1 cm. Tại mỗi vị trí catheter đều nên thực hiện pace – mapping và đo điện thế hoạt động thất sớm để tìm ra vị trí đích với tỉ lệ tạo nhịp giống 12/12 và thu được điện thế hoạt động thất sớm nhất.
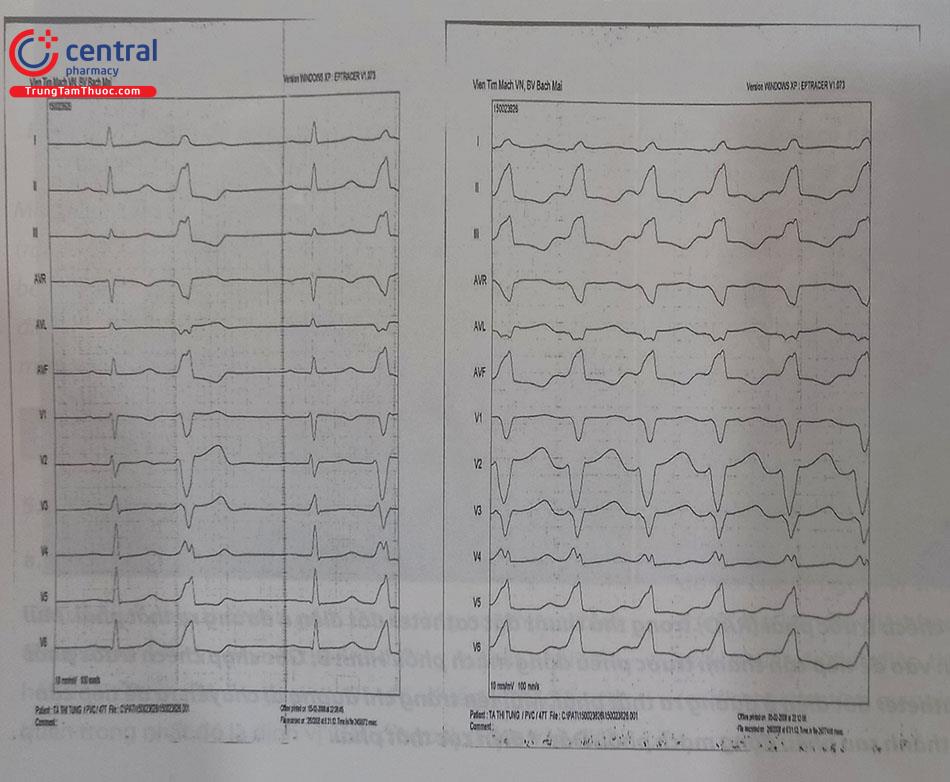
Kết quả từ các nghiên cứu trên thế giới cũng như rút ra từ kinh nghiệm thực tế của chúng tôi cho thấy, khi kết hợp cả 2 tiêu chí pace – mapping với tỉ lệ giống 12/12 chuyển đạo và đo tìm điện thế thất sớm nhất cho tỉ lệ triệt đốt thành công cao hơn khi chỉ sử dụng 1 phương pháp làm tiêu chí khi triệt đốt. Triệt đốt tại những vị trí mà pace – mapping với tỉ lệ giống ít hơn 12/12 chuyển đạo thường mang lại hiệu quả kém, tỉ lệ thành công thấp, tỉ lệ tái phát loạn nhịp cao. Điện thế thất sớm đo tại vị trí đích thường dao động từ 10 – 60 ms tùy thuộc các báo cáo khác nhau. Theo kết quả từ một số nghiên cứu trên thế giới, điện thế thất sớm nhất tại vị trí đích trung bình từ 34 – 37 ms. Nghiên cứu của chúng tôi tại Việt Nam cho thấy triệt đốt tại vị trí có điện thế thất sớm từ 28 – 34 ms thường có tỉ lệ dự báo thành công cao.
Trong quá trình triệt đốt, các thông số thường được cài đặt với mức năng lượng từ 30 – 40 W, khống chế nhiệt độ tại mức 60ºC. Nhiệt độ tại vị trí đích duy trì > 50ºC trong khi triệt đốt làm tổn thương mô vĩnh viễn và tiên lượng tốt hơn những trường hợp nhiệt độ thấp. Đối với những trường hợp không đạt nhiệt độ mục tiêu, có thể do đầu xa của catheter chưa tiếp xúc chắc chắn với vùng mô cơ tim đích, cùng với sự rửa trôi liên tục của dòng máu đi qua đường ra thất phải làm cho nhiệt độ tại đầu catheter không duy trì được nhiệt độ mong muốn. Trong trường hợp này, thủ thuật viên cần di chuyển catheter tiến về trước hoặc lùi về sau, hoặc tăng độ cong của đầu catheter để tiếp xúc tốt hơn với mô cơ tim đích. Thậm chí một số trường hợp thủ thuật viên cần phải thay đổi catheter triệt đốt khác với kích thước phù hợp hơn, độ cong catheter lớn hơn để tiếp xúc tốt hơn.
Một lưu ý khác trong quá trình triệt đốt đó là khi nhiệt độ theo dõi trong quá trình triệt đốt thường xuyên bị tăng quá cao hoặc đạt mức nhiệt độ tối đa theo cài đặt ban đầu dù chỉ sử dụng năng lượng triệt đốt ở mức rất thấp (thường chỉ vài Watt). Hiện tượng này thường gặp trong trường hợp thủ thuật viên đẩy catheter triệt đốt quá mạnh vào vùng cơ tim đích hoặc đầu catheter triệt đốt đã mắc kẹt trong các rãnh cơ tim, lúc này không có hoặc rất ít dòng máu luân chuyển qua vị trí triệt đốt khiến nhiệt độ tăng cao. Thủ thuật viên cần ngừng triệt đốt ngay lập tức trong những trường hợp này để dự phòng biến chứng thủng thành cơ tim và di chuyển đầu xa của catheter tới những vị trí xung quanh phù hợp hơn để đạt được mức nhiệt độ và năng lượng tối ưu.
5.1.2 Đánh giá hiệu quả quá trình triệt đót
Vị trí triệt đốt thành công và tiên lượng tốt thường có pace – mapping giống 12/12 chuyển đạo, đo được điện đồ thất sớm nhất, và mức năng lượng cũng như nhiệt độ triệt đốt được duy trì ở mức tối ưu. Theo kinh nghiệm của chúng tôi, vị trí triệt đốt hiệu quả khi cắt được rối loạn nhịp trong khoảng 10 – 15 giây sau khi đốt, không còn ngoại tâm thu thất tự phát sau đó, hoặc cắt đứt cơn tim nhanh thất ngay trong khi triệt đốt và chuyển về nhịp xoang. Lưu ý trong quá trình triệt đốt, tại vị trí triệt đốt có thể khởi phát các nhịp thất gia tốc hoặc các ngoại tâm thu thất do chính catheter gây ra khi nhiệt độ vùng cơ tim đích bị nung nóng. Đây là hiện tượng loạn nhịp thất phát sinh do nhiệt. Các loạn nhịp thất phát sinh trong khi đang triệt đốt này nếu có hình dạng tương đồng với rối loạn nhịp thất tự phát của bệnh nhân là một yếu tố tiên lượng tốt, gợi ý vị trí đốt hiệu quả.
Đối với những trường hợp các tiêu chí triệt đốt thỏa mãn nhưng không mang lại kết quả thành công khi triệt đốt, hoặc tái phát lại ngay sau khi triệt đốt, có thể do vùng cơ chất nằm sâu trong các lớp cơ tim, thậm chí nằm ở phía ngoại mạc cơ tim. Một số trường hợp khác nguyên nhân tái phát do vị trí đích của ổ ngoại vị gây loạn nhịp có thể nằm ở vùng cơ tim đường ra thất trái, trong xoang Valsalva, hoặc ở vị trí cao hơn phía trên van động mạch phổi. Do đó, thủ thuật viên cần cân nhắc các cách tiếp cận khác nhau khi triệt đốt không thành công tại đường ra thất phải.
5.1.3 Biến chứng của thủ thuật
Thủ thuật triệt đốt tại đường ra thất phải thường tương đối an toàn và ít biến chứng. Các biến chứng thường gặp chủ yếu liên quan tới vị trí chọc mạch. Một số rất ít trường hợp có thể gây tràn dịch màng ngoài tim, đặc biệt khi triệt đốt ở những vị trí phía sát van động mạch phổi hoặc trên van động mạch phổi. Tử vong rất hiếm gặp, có thể gặp trong những trường hợp có bệnh tim cấu trúc kèm theo.
5.2 Các rối loạn nhịp thất từ đường ra thất phải
5.2.1 Kĩ thuật mapping và triệt đốt
Các rối loạn nhịp thất khởi phát từ đường ra thất trái thường ít gặp hơn, và thường gặp ở vị trí xoang Valsalva. Một phần khác khởi phát từ phía dưới van động mạch chủ, hay gặp tại vị trí nối giữa van động mạch chủ và van hai lá.
Về mặt giải phẫu, vùng đường ra thất trái nằm liên tiếp với đường ra thất phải, do đó các loạn nhịp khởi phát từ vị trí này có biểu hiện điện tâm đồ tương đối giống các loạn nhịp từ đường ra thất phải. Do đó, khi bắt đầu mapping vùng đường ra thất trái, thủ thuật viên thường phải mapping kĩ lưỡng từ phía đường ra thất phải trước khi đưa ra quyết định chuyển sang tìm ổ ngoại vị phía đường ra thất trái.
Thủ thuật được bắt đầu với một điện cực thăm dò đặt tại tâm thất phải và một điện cực đặt trong xoang tĩnh mạch vành – đại diện cho vòng van hai lá, giúp thủ thuật viên xác định được một số mốc quan trọng về giải phẫu. Catheter triệt đốt được tiếp cận ngược dòng từ phía động mạch đùi. Tại trung tâm của chúng tôi, bệnh nhân cần được chụp động mạch vành và chụp gốc động mạch chủ trước đó với các góc nghiêng trái, nghiêng phải và trước sau để xác định chính xác các mốc giải phẫu thiết yếu, nhằm tránh biến chứng triệt đốt quá gần hoặc thậm chí vào trong động mạch vành. Một số trung tâm có thể đặt sonde Pigtail cố định tại gốc động mạch chủ, và chụp gốc động mạch chủ ngay trước khi đốt để đảm bảo an toàn, vị trí triệt đốt cách xa động mạch vành.
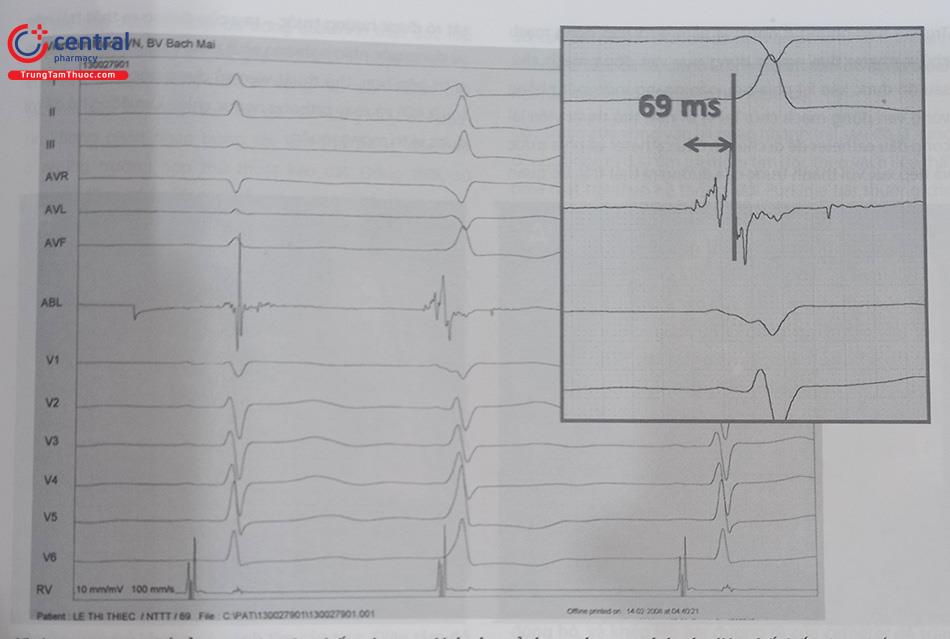
Kĩ thuật mapping tại xoang Valsalva chủ yếu dựa trên kĩ thuật đo tìm điện thế thất sớm nhất. Kĩ thuật mapping bằng tạo nhịp (Pace – mapping) thường không mang lại hiệu quả dù có kích thích với cường độ cao (> 10 mA) do vùng cơ chất ở đây thường ít và mỏng. Do đó, một trong các yếu tố tiên quyết đến thành công đó là tần suất xuất hiện ngoại tâm thu hoặc cơn tim nhanh thất trong khi làm thủ thuật phải thường xuyên và liên tục. Catheter triệt đốt sẽ được đưa vào ngược dòng từ phía động mạch đùi, đi lên phía trên qua quai động mạch chủ và đưa vào vị trí các xoang Valsalva. Tại xoang vành phải và xoang vành trái, điện đồ thu được tại đây thường đặc trưng bởi một điện thế thất lớn đi sau điện thế nhĩ nhỏ hơn phía trước. Trong khi tại xoang không vành, điện thế nhĩ thường lớn hơn điện thế thất. Trong một số trường hợp, còn có thể quan sát thấy điện đồ bó His tại xoang không vành do tương quan về vị trí giải phẫu nằm sát nhau. Sau khi tiếp cận được vào xoang Valsalva, đo điện thế thất sớm tại vị trí mapping. Tại vị trí đích để triệt đốt, điện thế thất ghi được ở đầu catheter thường sớm ít nhất 30 ms so với phức bộ QRS của ổ loạn nhịp trên điện tâm đồ bề mặt.
Theo các nghiên cứu của chúng tôi tại Việt Nam, tại vị trí đích triệt đốt thành công có thời gian điện thế thất sớm trung bình là 35 ms. Ngay trước khi triệt đốt, cần chụp gốc động mạch chủ và động mạch vành để xác định rõ vị trí nhằm tránh biến chứng triệt đốt vào động mạch vành, đặc biệt là động mạch vành trái hay các trường hợp động mạch vành nằm lạc chỗ khác.
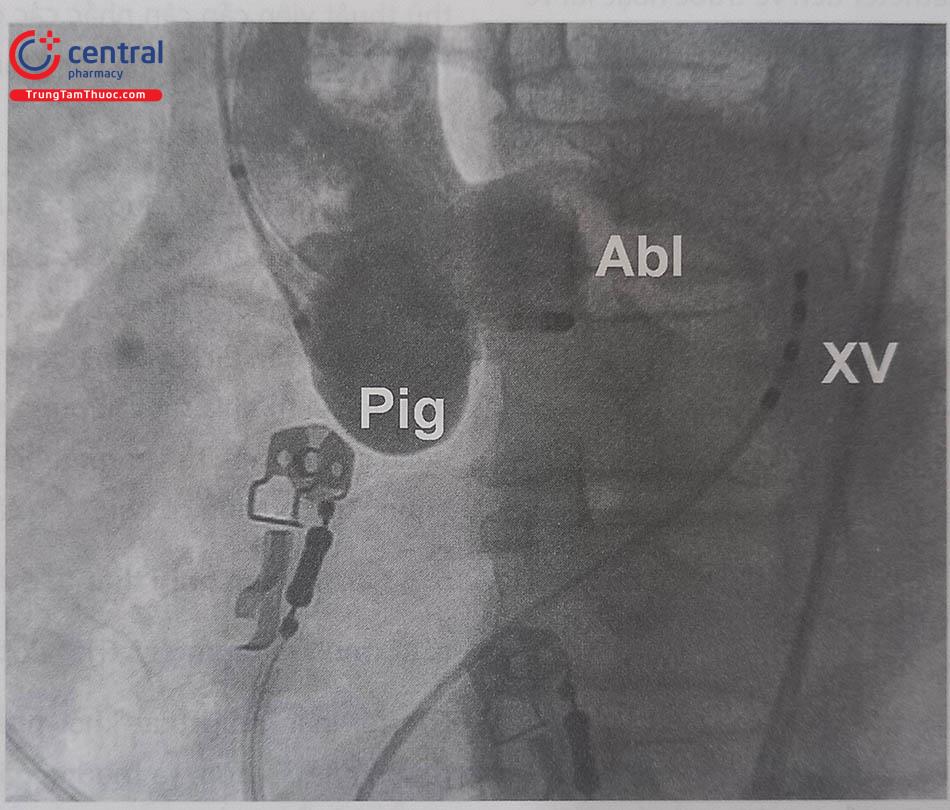
Chú thích: Pig: ống thông pigtail chụp xoang Valsalva; XV: Xoang vành.
Một số trường hợp ổ ngoại vị khởi phát từ ngay dưới van động mạch chủ, dưới các lá van, hay chỗ tiếp nối giữa van động mạch chủ và van hai lá, chụp gốc động mạch giúp thủ thuật viên xác định chính xác vị trí catheter và vị trí khởi phát loạn nhịp.
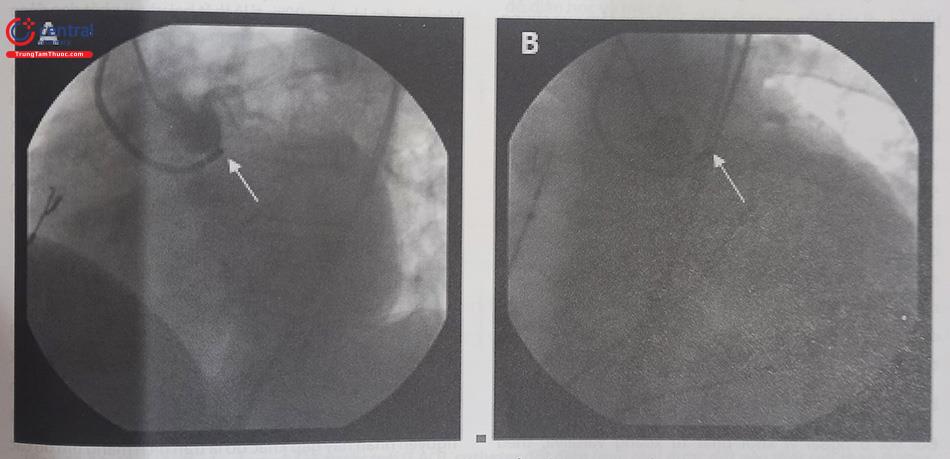
Trường hợp những ổ ngoại vị nằm dưới van động mạch chủ, catheter đưa ngược dòng qua van động mạch chủ, sau đó được kéo lại phía sau, gần ngang mức mặt phẳng vòng van động mạch chủ. Tại vị trí này, thủ thuật viên lái cong đầu catheter để di chuyển đầu catheter về phía trước và tiếp xúc với thành trước của đường ra thất trái. Để quan rát rõ được hướng trước – sau của đường ra thất trái nên sử dụng góc nhìn nghiêng phải (RAO). Để đưa catheter tới vị trí bên hơn, thủ thuật viên sử dụng góc nhìn nghiêng trái (LAO) và xoay catheter ngược chiều kim đồng hồ để tới được vị trí mong muốn.
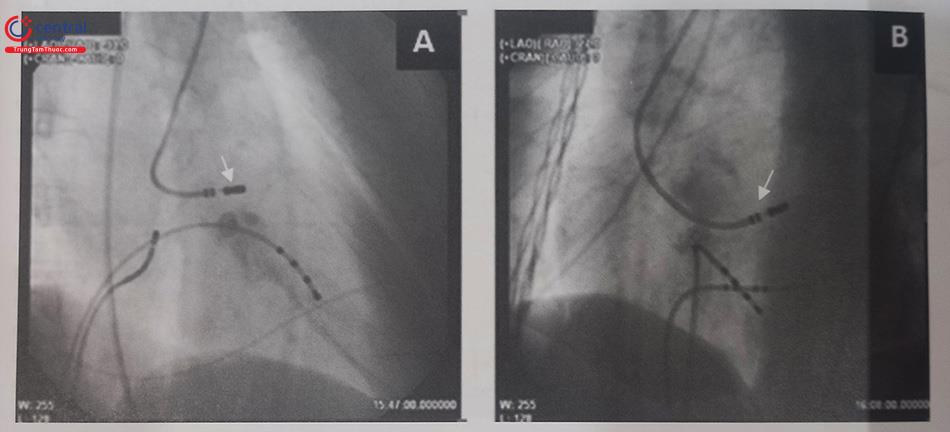
Các thông số cài đặt trong khi triệt đốt không có gì khác biệt so với tại đường ra thất phải. Tại trung tâm của chúng tôi thường thiết lập chế độ cơ bản với năng lượng triệt đốt từ 30 – 35 W, kiểm soát nhiệt độ dưới 60ºC. Theo dõi trong quá trình triệt đốt, nhiệt độ đích đạt trên 50ºC thường tiên lượng tốt. Hầu hết các trường hợp ổ ngoại vị tại xoang Valsalva đều đạt được mức năng lượng và nhiệt độ tốt từ 55 – 60ºC do đặc thù về giải phẫu vị trí xoang Valsalva nhỏ hẹp, tiếp xúc toàn diện, ít di động. Trong khi đó tại các vị trí dưới van động mạch chủ thường cần điều chỉnh catheter nhiều hơn để đảm bảo đầu xa của ống thông tiếp xúc với mô cơ tim đích để đạt được năng lượng và nhiệt độ tối ưu, do tại đây mô cơ tim di động nhiều, dòng máu chảy mạnh, tiếp cận vị trí đích khó.
5.2.2 Đánh giá quá trình triệt đốt
Đối với ổ ngoại vị khởi phát từ xoang Valsalva, theo kinh nghiệm của chúng tôi, sau khi triệt đốt khoảng 10 – 15 giây sẽ cắt được cơn rối loạn nhịp hoặc không còn ngoại tâm thu tự phát xuất hiện trở lại. Kết quả từ một số nghiên cứu cho thấy, tỉ lệ thành công khi triệt đốt tại xoang Valsalva đạt khoảng 90%, tỉ lệ thất bại và tái phát dao động từ 10 – 13%. Trong khi đó đối với những cơn tim nhanh thất khởi phát từ dưới van động mạch chủ, trong đường ra thất trái, sau khi triệt đốt có thể cắt cơn tim nhanh sau vài giây, hoặc có hiện tượng cơn tim nhanh giảm dần tần số rồi cắt cơn và chuyển về nhịp xoang. Để đảm bảo triệt đốt thành công, thường thủ thuật viên phải kích thích lại tâm thất nhiều lần dưới điều kiện cơ bản và thuốc (có thể sử dụng Atropine hoặc isoproterenol đường tĩnh mạch).
5.2.3 Biến chứng
Biến chứng nặng nề nhất liên quan đến triệt đốt tại đường ra thất trái đó là tử vong. Hầu hết các trường hợp do triệt đốt vào động mạch vành gây chít hẹp, tắc động mạch vành cấp tính gây nhồi máu cơ tim cấp và tử vong. Một nguyên nhân hay gặp khác đó là tràn dịch màng tim do các cấu trúc tại các xoang Valsalva khá mỏng, không được gia cố chắc chắn bằng các lớp cơ tim như phía trong buồng tâm thất.Có thể gặp đột quỵ não, do trong quá trình triệt đốt, lớp nội mạc tổn thương có thể gây hình thành huyết khối tại chỗ và trôi theo dòng máu ra vòng đại tuần hoàn, gây tắc mạch và đột quỵ não. Do đó cần lưu ý duy trì hepa- rin không phân đoạn trong khi làm thủ thuật,đặc biệt ở những trường hợp thủ thuật kéo dài. Đồng thời, sử dụng thuốc kháng kết tập tiểu cầu sau thủ thuật (aspirin, clopidogrel…) kéo dài từ 2 – 4 tuần để dự phòng huyết khối.
Do tiếp cận từ phía động mạch, nên các biến chứng liên quan đến vị trí chọc mạch cũng nhiều hơn và nghiêm trọng hơn thủ thuật triệt đốt tại đường ra thất phải. Có thể gặp nhiều mức độ biến chứng tại vị trí chọc mạch khác nhau như đau, tụ máu, giả phình mạch máu, thông động tĩnh mạch. Một số trường hợp nặng như khối giả phình hoặc thông động tĩnh mạch có thể cần phải can thiệp bằng ngoại khoa.
6 Cơn tim nhanh thất do vòng vào lại phân nhánh
Cơn tim nhanh thất do vòng vào lại phân nhánh thường gặp ở người trẻ không có bệnh tim cấu trúc. Điện tâm đồ trong cơn tim nhanh thất thường có biểu hiện dạng block nhánh phải với phức bộ QRS tương đối thanh mảnh và dễ bị chẩn đoán nhầm với các cơn tim nhanh trên thất. Có 2 dạng cơ chế chính đó là cơn do vòng vào lại phân nhánh trái sau và cơn do vòng vào lại phân nhánh trái trước. Trong đó, cơn tim nhanh thất do cơ chế vòng vào lại phân nhánh trái sau chiếm đa số, đặc trưng bởi điện tâm đồ dạng block nhánh phải và có trục điện tim lệch trái.
Đặc trưng của vòng vào lại phân nhánh trái sau đó là xung động đi dọc từ đáy tim tới mỏm tim dọc theo vách liên thất phía thất trái theo hệ thống lưới Purkinje bất thường cho tới khoảng 1/3 dưới phía mỏm tim thì quay ngược lên theo các nhánh Purkinje bình thường và phân nhánh trái sau, đi lên phía đáy tim và khép kín vòng vào lại. Catheter triệt đốt thường được đưa vào qua động mạch đùi phải và tiếp cận theo hướng ngược dòng động mạch chủ vào trong buồng tâm thất trái. Một điện cực thăm dò được đặt trong tâm thất phải để xác định mốc giải phẫu và kích thích tâm thất theo chương trình nhằm gây cơn tim nhanh trong khi làm thủ thuật. Một điện cực được đặt trong xoang vành để đánh dấu mốc giải phẫu vòng van hai lá.
Thủ thuật viên đưa catheter triệt đốt qua vòng van động mạch chủ vào buồng thất trái, đẩy catheter về phía mỏm thất trái, di chuyển đầu catheter về phía 1/3 cuối vách liên thất về phía mỏm bằng các thao tác xoay cùng chiều kim đồng hồ, và khéo léo lựa đường đi của catheter để tránh các cấu trúc cầu cơ và cột cơ trong buồng thất trái. Các động tác đẩy hoặc xoay quá mạnh có thể dẫn tới tổn thương cơ học tạm thời các vùng cơ tim liên quan đến vòng vào lại, khiến cho thủ thuật trở nên khó khăn hơn do không thể hoặc khó gây cơn tim nhanh trong lúc lập bản đồ điện học và triệt đốt.
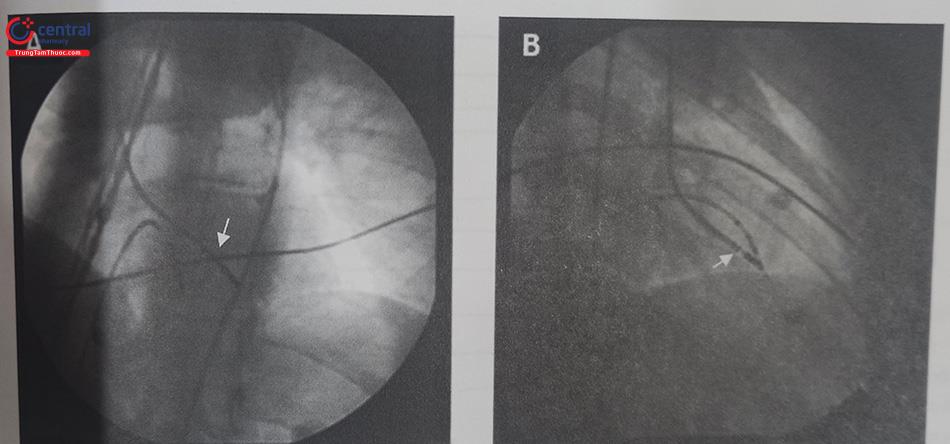
Thủ thuật viên tiến hành lập bản đồ điện học trong buồng thất trái để khẳng định cơ chế cơn tim nhanh và xác định vị trí đích trong triệt đốt. Phương pháp lập bản đồ điện học bằng tạo nhịp thường ít hiệu quả trong trường hợp cơ chế cơn do vòng vào lại bó nhánh trái sau. Tại vị trí tạo nhịp giống 12/12 chuyển đạo Chỉ Xác định được vị trí “đường ra (exit)” của vòng vào lại – thường không phải vị trí đích để triệt đốt cắt cơn tim nhanh. Vị trí triệt đốt thành công thường xung quanh vị trí giải phẫu liên quan tới lưới Purkinje. Tạo nhịp tại vị trí đích thường cho các phức bộ QRS không giống với phức bộ QRS trong cơn tim nhanh tự phát.
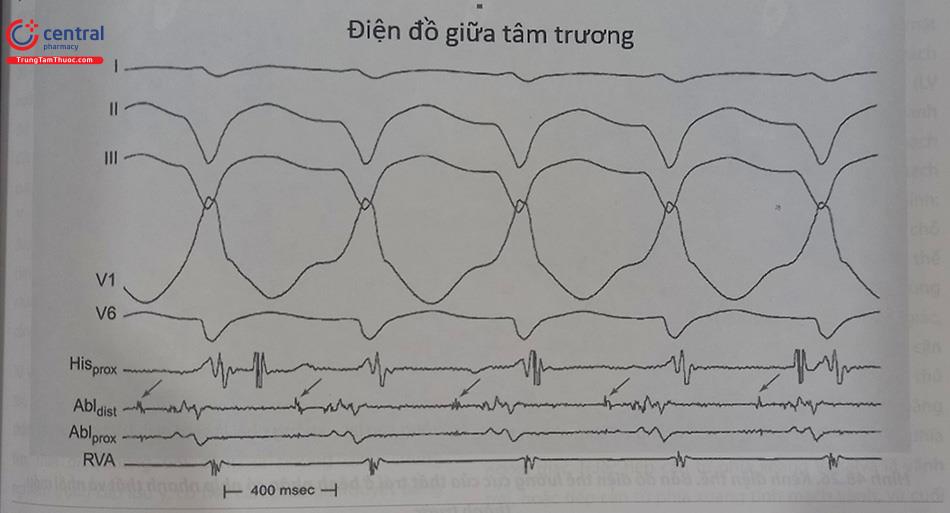
Lập bản đồ điện học bằng phương pháp đo hoạt động điện của tâm thất đóng vai trò quan trọng và quyết định cơ chế cơn cũng như xác định vị trí triệt đốt. Thủ thuật viên dùng catheter triệt đốt mapping dọc vùng thành dưới vách liên thất (đối với cơn vòng vào lại phân nhánh trái sau) hoặc dọc thành trước bên thất trái (đối với cơn vòng vào lại phân nhánh trái trước) để tìm vị trí có hoạt động điện sớm nhất, vị trí có điện thế Purkinje tiền tâm thu sớm nhất và vị trí có điện thế tâm trương muộn.
Mapping trong cơn tim nhanh, xác định vùng có điện thế thất sớm nhất (thể hiện vị trí “đường ra (exit)” của vòng vào lại) nằm tại vùng sau dưới vách liên thất thất trái đối với cơn do vòng vào lại phân nhánh trái sau (điều này giải thích vì sao điện tâm đồ trong cơn tim nhanh có dạng block nhánh phải và trục hướng lên trên) và vùng trước trên vách liên thất thất trái đối với cơn do vòng vào lại phân nhánh trái trước.
Điện thế Purkinje là một dạng điện thế tách biệt, biên độ cao, có dạng sắc nhọn, đi phía trước điện đồ thất khoảng từ 15 – 40 ms. Điện đồ Purkinje thường ghi được tại vị trí 1/3 sau dưới của vách liên thất trong cơn tim nhanh cũng như trong khi đang nhịp xoang. Vị trí ghi được điện đồ Purkin- je sớm nhất thường nằm khá xa vị trí ghi được hoạt động điện của thất sớm nhất (vị trí đường ra (exit) của vòng vào lại – thường nằm xa về phía mỏm tim hơn).
Điện thế tâm trương muộn cũng đóng vai trò quan trọng trong xác định cơ chế cũng như vị trí đích để triệt đốt. Điện thế tâm trương muộn là một điện thế tách biệt, biên độ thấp, đi trước điện thế Purkinje trong cơn tim nhanh thất. Điện thế tâm trương muộn có thể ghi được tại vùng đáy tim, vùng giữa vách hoặc về phía mỏm tim. Trong nhịp xoang, điện thế tâm trương đi sau phức bộ QRS. Điện thế tâm trương muộn khởi nguồn do các hoạt động điện bắt đầu dẫn qua vùng lưới Purkinje bất thường có tốc độ dẫn truyền chậm – vùng đóng vai trò như một nhánh của vòng vào lại. Vùng ghi được điện thế tâm trương muộn thường giới hạn trong một vùng tương đối nhỏ hẹp (0,5 – 1,0 cm2), và bao gồm cả một phần vùng cơ tim lớn hơn ghi được điện thế Purkinje (2 – 3 cm2), do đó tại cùng một vị trí catheter có thể ghi được đồng thời cả điện thế tâm trương muộn và điện thế Purkinje.
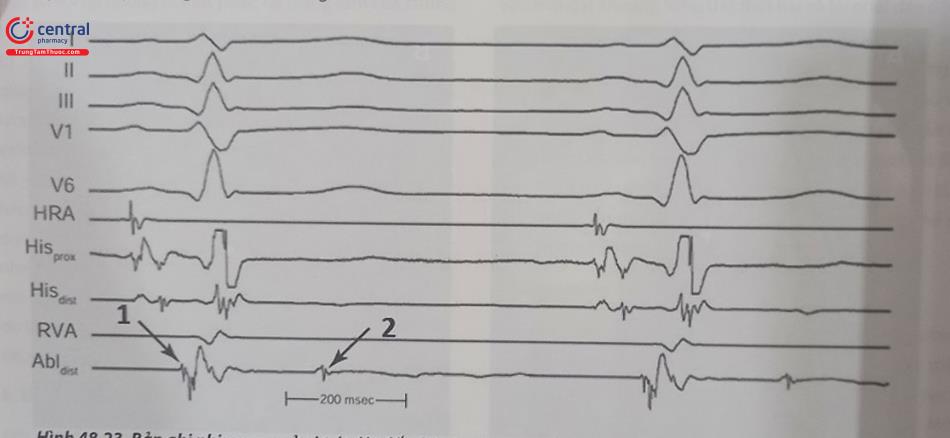
Chú thích: Mũi tên (1) chỉ điện thế giống Purkinje ở ngay trước vị trí điện đồ vùng (cũng ngay trước vùng mở đầu phức bộ QRS); Mũi tên (2) chỉ điện thế tâm trương muộn, sắc nhọn, từ vị trí đường dẫn truyền chậm thuộc vòng vào lại.
Thủ thuật viên có thể triệt đốt thành công tại vị trí có điện thế thất sớm nhất và tạo nhịp giống 12/12 chuyển đạo (tương ứng với vị trí đường ra của vòng vào lại). Tuy nhiên tỉ lệ thành công tại vị trí này thường không cao. Tại vị trí ghi được điện đồ Purkinje sớm nhất (thường nằm ở vị trí 1/3 sau vách liên thất, nằm về phía đáy tim nhiều hơn so với vị trí có điện đồ thất sớm nhất) – với điện đồ Purkinje sớm hơn từ 30 – 40 ms so với phức bộ QRS của cơn tim nhanh thất trên điện tâm đồ bề mặt mang lại kết quả khả quan hơn, tiên lượng thành công tốt hơn so với triệt đốt tại vị trí
có điện đồ thất sớm nhất. Vị trí đích lý tưởng nhất thường nằm ở vùng giữa hoặc dưới mỏm thất tại vách liên thất, đó là vị trí ghi được điện đồ Purkinje sớm nhất kèm theo điện thế tâm trương muộn. Thủ thuật viên không nhất thiết phải đi tìm vị trí có điện thế tâm trương muộn sớm nhất, tuy nhiên tại vị trí này giúp tránh được biến chứng tổn thương bó nhánh trái. Trong trường hợp không tìm được vị trí có điện thế tâm trương muộn, thủ thuật viên có thể triệt đốt tại vị trí có điện thế Purkinje sớm nhất đơn thuần.
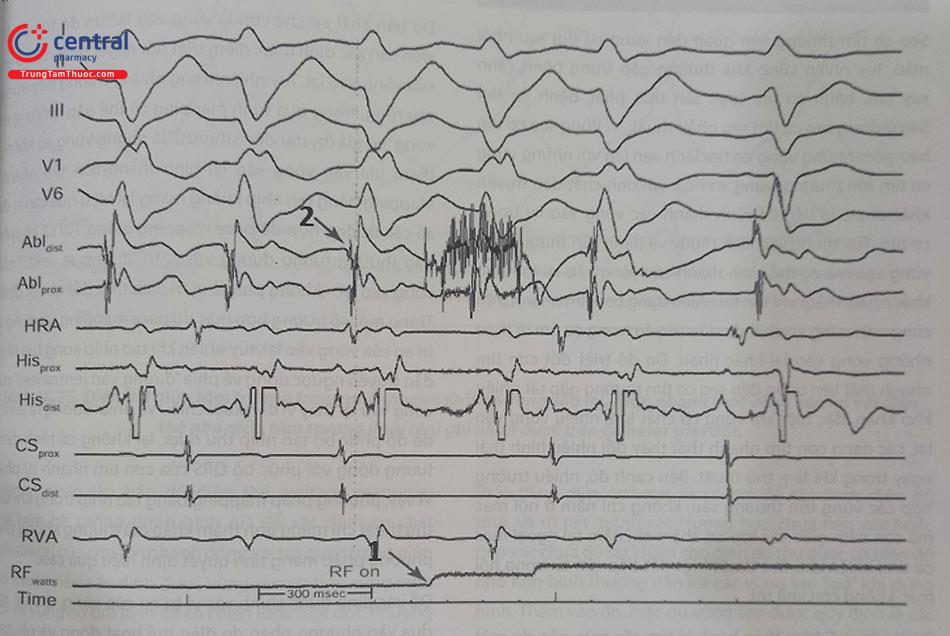
Chú thích: Hisprox: Đoạn gần bó His, Hisdist : Đoạn xa bó His, CSprox,: Đoạn gần xoang vành, CSdist,: Đoạn xa xoang vành, RVA: Mỏm thất phải, HRA:Vùng cao nhĩ phải, RFwatts, Abldist, Đầu xa catheter triệt đốt, Ablprox: Đầu gần catheter triệt đốt.
Tương tự như triệt đốt các rối loạn nhịp thất khác, trung tâm của chúng tôi thường giới hạn nhiệt độ triệt đốt tại mức 60ºC và sử dụng mức năng lượng từ 25 – 30 W khởi đầu triệt đốt, có thể điều chỉnh mức năng lượng lên tới 40 W nếu cần để đạt nhiệt độ mục tiêu. Sau 15 – 20 giây đầu tiên, nếu không có biểu hiện cắt cơn hoặc cơn tim nhanh chậm dần, thủ thuật viên nên tạm ngừng triệt đốt để giảm thiểu tổn thương vùng lưới Purkinje, phân nhánh trái sau là bó nhánh trái. Tại vị trí đích, khi triệt đốt sẽ có biểu hiện dài dần ra của đoạn Điện thế tâm trương muộn – điện thế Purkinje cho tới khi cắt cơn tim nhanh và tái hồi nhịp xoang. Thủ thuật viên có thể kéo dài thời gian triệt đốt tại vị trí đích tới 60 – 120 giây. Sau khi triệt đốt, tại nhịp xoang không còn ghi nhận được điện thế tâm trương muộn.
Tiêu chí thành công của thủ thuật là không gây được cơn tim nhanh thất khi kích thích thất theo chương trình ở điều kiện cơ bản cũng như sau dùng thuốc (nhóm isoproterenol) ít nhất 30 phút sau triệt đốt. Biến chứng liên quan đến thủ thuật thường ít gặp. Chủ yếu các biến chứng liên quan đến vị trí chọc mạch. Một số biến chứng khác như tổn thương bó nhánh trái, tràn dịch màng tim, hở van động mạch chủ và van hai lá do tổn thương cơ học các dây chằng cột cơ trong khi làm thủ thuật.
7 Cơn tim nhanh thất liên quan đến sẹo cơ tim
Sẹo cơ tim thường liên quan đến vùng cơ tim sau nhồi máu, tuy nhiên cũng khá thường gặp trong bệnh cảnh suy tim, bệnh cơ tim loạn sản thất phải, bệnh cơ tim Sarcoidosis, sẹo cơ tim sau phẫu thuật, … Vùng sẹo cơ tim bao gồm những vùng cơ tim lành xen lẫn với những vùng cơ tim tổn thương, vùng xơ hóa, với tính chất dẫn truyền khác nhau, là tiền đề hình thành các vòng vào lại trong cơ tim. Tùy thuộc vào kích thước và dạng tổn thương của vùng sẹo mà có thể hình thành các vòng vào lại lớn nhỏ khác nhau, thậm chí tồn tại nhiều dạng cơn tim nhanh trên cùng một vùng cơ chất do dẫn truyền trong cơ tim đi theo những vòng vào lại khác nhau. Do đó triệt đốt cơn tim nhanh thất liên quan đến sẹo cơ tim thường gặp rất nhiều khó khăn, đặc biệt khi vùng cơ chất lớn, nhiều vòng vào lại, các dạng cơn tim nhanh thất thay đổi nhiều hình thái ngay trong khi làm thủ thuật. Bên cạnh đó, nhiều trường hợp các vùng tổn thương sâu, không chỉ nằm ở nội mạc mà còn nằm giữa các lớp cơ, thậm chí nằm tại ngoại mạc cơ tim, khiến cho thủ thuật triệt đốt tiếp cận từ trong nội mạc không còn khả thi.
Do thường đi kèm theo bệnh lý tim cấu trúc, nên dù một số cơn tim nhanh thất liên quan đến sẹo có thể không ảnh hưởng huyết động, nhưng cũng có nhiều trường hợp không dung nạp được trên lâm sàng. Hầu hết các trường hợp cần được cấy máy phá rung tự động trước đó (ICD) để dự phòng đột tử. Trong khi làm thủ thuật, thủ thuật viên cần cân nhắc chiến lược triệt đốt tùy thuộc vào tính chất cơn tim nhanh có gây ảnh hưởng huyết động hay không.
Đối với những cơn tim nhanh thất không gây ảnh hưởng huyết động, thủ thuật viên có thể gây cơn tim nhanh thất và mapping trong cơn tim nhanh. Phương pháp này thường mang lại hiệu quả cao nhưng cần theo dõi huyết động rất sát sao. Một điện cực thăm dò được đặt vào trong buồng thất phải và kích thích tại các vị trí mỏm tim hoặc đường ra thất phải nhằm gây cơn tim nhanh. Các khuyến cáo từ các trung tâm có kinh nghiệm cho thấy có thể kích thích gây cơn tới 4 xung kích thích với chu kì khác nhau và giới hạn không thấp dưới 180 ms nhằm hạn chế xuất hiện các cơn rung thất thay vì gây cơn nhanh thất. Tạo nhịp nhanh dần cũng có thể áp dụng với tần số khởi đầu từ 600 ms và giảm dần tới 220 ms hoặc cho tới khi tạo nhịp không còn dẫn thất 1:1. Thủ thuật viên luôn phải lưu ý và chuẩn bị sẵn sàng máy sốc điện ngoài cơ thể trong trường hợp gây cơn rung thất.
Do bản chất cơ chế cơn là vòng vào lại, do đó thủ thuật viên cần xác định được điểm triệt đốt quyết định nằm ở eo của vòng vào lại. Tuy nhiên trong những trường hợp vùng sẹo rộng, trong quá trình mapping có thể gặp nhiều vị trí vùng “eo giả (bystander isthmus)” là những vùng eo không tham gia vào vòng vào lại hình thành cơn tim nhanh. Mapping bằng tạo nhịp không mang lại hiệu quả cao vì đa số các trường hợp dù pace mapping giống 12/12 chuyển đạo thường tương đương với vị trí “đường ra (exit)” của vòng vào lại – không phải là vị trí đích triệt đốt quyết định. Trong một số trường hợp mặc dù pace mapping tại đúng vị trí eo của vòng vào lại, tuy nhiên khi tạo nhịp xung tạo nhịp dẫn truyền ngược dòng về phía“đường vào (entrance)” của vòng vào lại thay vì dẫn xuôi chiều về phía“đường ra (exit)”, do đó phức bộ tạo nhịp thu được lại không có hình dạng tương đồng với phức bộ QRS của cơn tim nhanh tự phát. Vì vậy, phương pháp mapping bằng tạo nhịp trong khi làm thủ thuật chỉ mang tính tham khảo mà thường không phải phương pháp mang tính quyết định hiệu quả cao.
Để xác định được chính xác vị trí eo của vòng vào lại, cần dựa vào phương pháp đo điện thế hoạt động và phương pháp entrainment. Mục tiêu của phương pháp đo điện thế hoạt động (activation mapping) là tìm được vị trí ghi nhận được điện thế tâm trương liên tục hoặc điện thế tâm trương đơn độc. Về mặt lý thuyết, vì bản chất cơ chế cơn tim nhanh là do vòng vào lại, do đó dòng điện thế hoạt động luôn chuyển động liên tục trong các vùng cơ tim. Tại thời kì tâm trương, dòng điện thế hoạt động đi trong vùng eo dẫn truyền chậm, cho tới điểm đường ra của vòng vào lại và xung điện sẽ khử cực các vùng cơ tim xung quanh, hình thành sóng QRS trên điện tâm đồ. Tại vùng eo dẫn truyền chậm đó, catheter triệt đốt sẽ ghi được một điện đồ dạng hoạt động điện liên tục thời kì tâm trương (continuous activity) trong khoảng 5 – 10% số trường hợp, hoặc điện đồ giữa tâm trương đơn độc (isolated mid-diastole potential). Các vị trí này gợi ý vị trí đích triệt đốt thành công. Bên cạnh đó, mapping bằng phương pháp tạo nhịp thất vượt tần số (entrainment mapping – thường lớn hơn chu kì cơn từ 10 – 20 ms) tại các vị trí khác nhau và phân tích các dạng hình thái phức bộ QRS trên điện tâm đồ bề mặt có thể xác định được vị trí eo của vòng vào lại với biểu hiện dạng phức bộ hỗn hợp ẩn (Concealed fusion) và khoảng PPI – chu kì cơn tim nhanh < 30 ms (PPI – post pacing interval).
Phương pháp lập bản đồ điện thế (voltage mapping) dựa trên hệ thống dựng hình 3D để xác định cơ chất (substrate) của cơn tim nhanh đóng vai trò quan trọng giúp thủ thuật viên xác định được vùng sẹo cơ tim, vùng ranh giới và vùng cơ tim lành để có chiến lược triệt đốt. Phương pháp này đặc biệt hiệu quả đối với những trường hợp cơn tim nhanh thất gây rối loạn huyết động và không thể thực hiện mapping trong cơn tim nhanh. Thủ thuật viên đưa catheter mapping từ từ khắp các vị trí trong buồng tim và ghi lại điện đồ tại tất cả các điểm đã tiếp xúc. Vùng sẹo là vùng được mô tả bằng vùng có điện thế thấp dưới 0,5 mV, trong khi đó vùng ranh giới có điện thế từ 0,5 đến 1,5 mV, và vùng cơ tim lành có điện thế trên 1,5 mV.
Nhược điểm của phương pháp này đó là trong khi làm thủ thuật, thủ thuật viên cần đảm bảo chắc chắn sự tiếp xúc thỏa đáng giữa catheter và cơ tim để ghi được điện đồ thực và rõ nét, tránh các trường hợp chưa tiếp xúc hoặc tiếp xúc chưa đủ sát khiến cho điện đồ thu được có biên độ nhỏ hơn bình thường dẫn tới các vùng sẹo “giả” khi dựng hình. Thêm vào đó, mặc dù vùng sẹo được quy định là các vùng điện thế thấp dưới 0,5 mV, tuy nhiên có thể bỏ sót những trường hợp những dải xơ cơ nhỏ đi trong nội mạc nhưng lại góp phần cấu thành vòng vào lại. Phương pháp này cũng không xác định được cơ chế gây cơn, vị trí eo, hay đường vào của vòng vào lại. Hiện nay một số trung tâm trên thế giới còn kết hợp phương pháp chụp cộng hưởng từ tim nhằm đánh giá trước diện tích vùng sẹo trên phim MRI, từ đó giúp thủ thuật viên dễ dàng xác định vùng sẹo tương ứng khi dựng hình bằng 3D hơn.
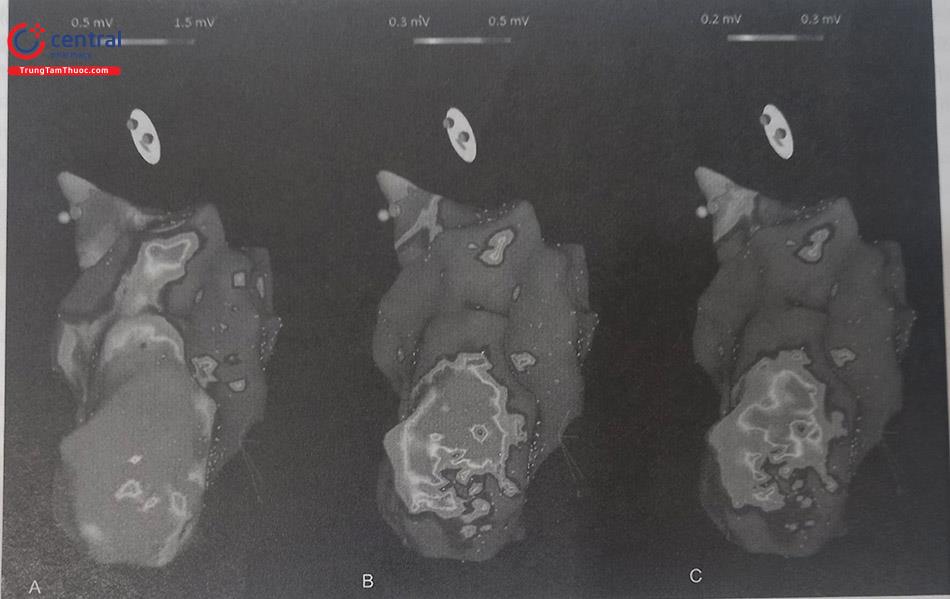
Hình (A): Sẹo nhồi máu lớn thành trước được phát hiện khi cài đặt giá trị cut-off điện thế < 0,5 mV (vùng màu xám đậm), và vùng ranh giới có điện thế từ 0,5 đến 1,5 mV. Hình (B): Bằng cách mô phỏng theo màu (scan điện thế – voltage scanning), các vùng khác nhau trong vùng sẹo được phát hiện; vùng điện thế rất thấp (< 0,3 mV) thể hiện vùng sẹo rõ (điện thế vùng ranh giới từ 0,3 đến 0,5 mV) và vùng lân cận các vùng này có điện thế cao hơn một chút (vùng màu xám nhạt) tạo nên các kênh điện thế và vùng eo của vòng vào lại. Hình (C): Scan điện thế được thực hiện tiếp, với màu xám đậm biểu hiện vùng điện thế < 0,2 mV, và vùng ranh giới có điện thế từ 0,2 đến 0,3 mV.
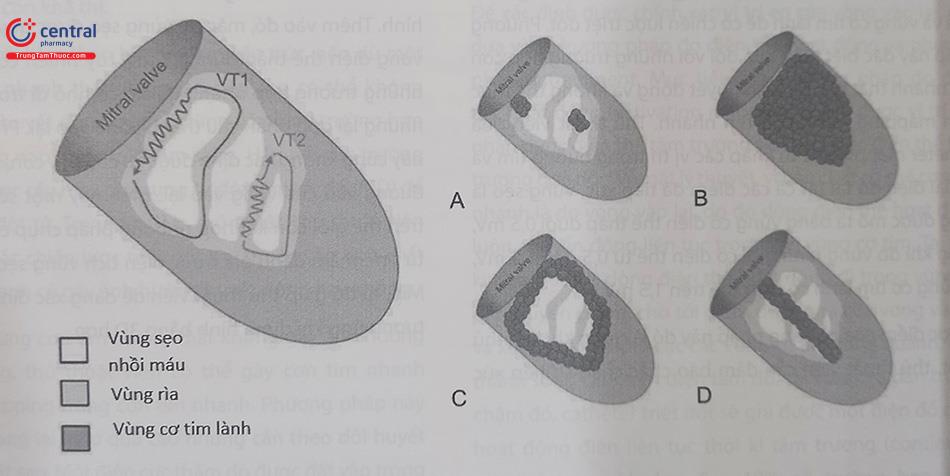
Chú thích: Mitral valve: Van hai lá
Chiến lược triệt đốt thường phụ thuộc vào cơ chế cơn, kích thước vùng sẹo cũng như vị trí của vùng eo của vòng vào lại. Thủ thuật viên cần sử dụng catheter tưới lạnh (Irrigated catheter) để triệt đốt, nhằm đưa được tối đa năng lượng vào vị trí đích, giảm thiểu những tổn thương lan rộng xung quanh điểm đốt, hạn chế được các biến chứng. Trung tâm chúng tôi thường khởi đầu với mức năng lượng 20 – 30 W, giới hạn nhiệt độ ở mức 40 – 45oC, tưới lạnh với nước muối tốc độ 36 ml/phút, thời gian mỗi điểm đốt có thể duy trì từ 30 – 60 giây. Thủ thuật viên nên ngừng triệt đốt nếu quan sát thấy catheter quá di động, điện trở tăng quá 10 Ohm, hoặc không cắt được cơn tim nhanh thất sau 30 – 60 giây triệt đốt. Vị trí triệt đốt hiệu quả thường cắt được cơn tim nhanh sau khoảng 15 – 20 giây. Kích thích tâm thất tại nhiều điểm trong thất phải với các tần số khác nhau không gây lại được cơn tim nhanh là tiêu chí thành công của thủ thuật.
Tử vong là một trong các biến chứng nặng nề nhất của thủ thuật khi xuất hiện các cơn rung thất hoặc nhanh thất không dung nạp được về huyết động. Thủng thành tim, tràn dịch màng tim cũng là những biến chứng nghiêm trọng cần lưu ý, có thể cần phải giải quyết bằng ngoại khoa.
8 Rối loạn nhịp thất khởi phát từ ngoại mạc
8.1 Cơn tim nhanh thất ngoại tâm thu từ vùng đỉnh thất trái (LV SUMIT LVS)8.
LVS là vùng cao nhất của ngoại mạc thất trái. Về mặt giải phẫu, LVS nằm trên cả tận cùng phía trước của vách liên thất và phần động mạch chủ của lỗ vào thất trái (LV ostium). LVS có dạng một vùng tam giác, được bao quanh bởi chỗ chia đôi giữa động mạch vành trái và động mạch mũ, vùng thành bên được chia đôi bởi nhánh tĩnh mạch tim lớn (great cardiac vein – GCV) thành 2 vùng chính: vùng phía trên – sát với vùng đỉnh của tam giác, gần chỗ chia đôi của các động mạch vành, đây là vị trí không thể triệt đốt do quá gần các nhánh động mạch vành, và vùng phía bên và dưới hơn – vùng nằm về phía đáy của tam giác, đây cũng là vùng có thể tiếp cận và triệt đốt. Để tiếp cận và triệt đốt các rối loạn nhịp thất khởi phát từ vị trí này, thủ thuật viên có thể tiếp cận từ phía nội mạc – triệt đốt bằng năng lượng cao để tổn thương tan tỏa từ nội mạc về phía ngoại mạc, hoặc tiếp cận từ phía xoang Valsalva lá vành trái, hoặc tiếp cận từ phía xoang tĩnh mạch vành, và cuối cùng là tiếp cận từ ngoại mạc.
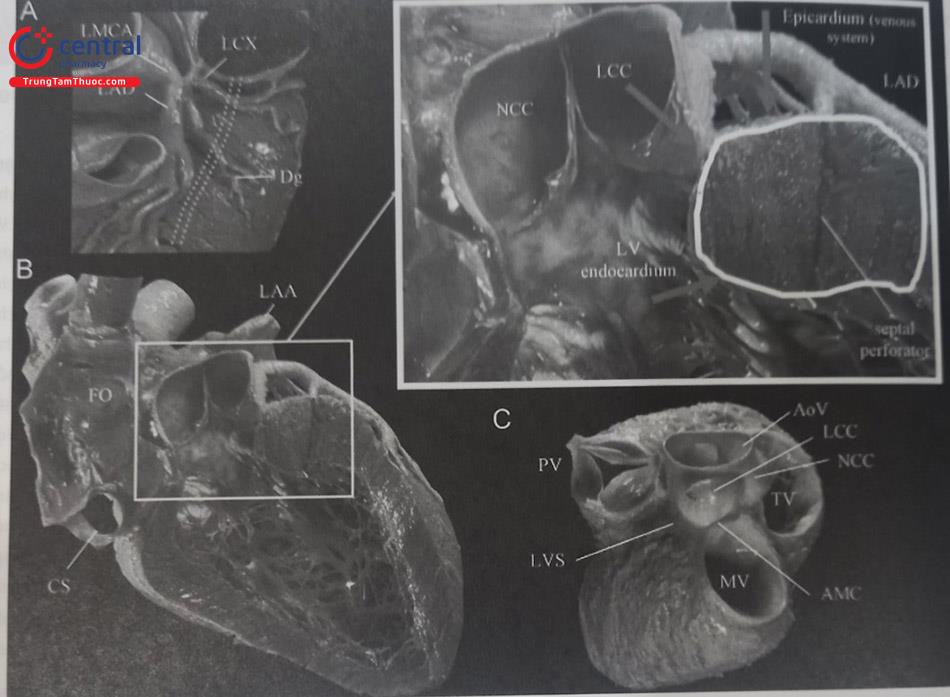
Hình A: Giải phẫu đỉnh thất trái (LVS), gắn bởi sự phân nhánh của thân chung động mạch vành trái (LMCA) và được phân chia bởi tĩnh mạch tim lớn (đường chấm chấm) thành vùng tiếp cận được và không tiếp cận được. Hình B: Phần trục dài của thất trái (LV). Chú ý tới phần cao nhất của đường ra thất trái (ảnh phóng to). Đỉnh thất trái (LVS) là phần lá tạng ngoại tâm mạc của phần cơ thất trái (LV). Ranh giới của lỗ đường vào thất trái (LV) được gắn trực tiếp với phần gắn vào của động mạch chủ và phần trái xoang Valsalva. Dưới lá vành trái (LCC), nội tâm mạc thất trái (LV) là phần đối diện với lá tạng ngoại tâm mạc đỉnh thất trái (LVS). Nhánh vách của động mạch liên thất trước (LAD) đi ngang qua phần cơ này. Hình C: Vị trí đường ra thất phải ở phần vách và phần gần ở vách thất trái (LV) và đỉnh thất trái (LVS). AMC: chỗ tiếp nối van động mạch chủ – van hai lá; AoV: van động mạch chủ; CS: xoang vành; Dg: Nhánh chéo; FO: Lỗ bầu dục; LAA: Tiểu nhĩ trái; LAD: động mạch liên thất trước; LCC: lá vành trái; LCX: Động mạch mũ; LMCA: Thân chung động mạch vành trái; LV: Thất trái; LVS: Đỉnh thất trái (Left ventricular summit); MV: Van hai lá; NCC: Lá không vành; PV: Van động mạch phổi; TV: Van ba lá
Tiếp cận từ phía xoang Valsalva lá vành trái tương tự như trong triệt đốt các rối loạn nhịp thất từ xoang Valsalva. Thông thường, thủ thuật viên nên cố gắng mapping một cách kĩ lưỡng từ phía nội mạc và trong xoang Valsalva lá vành trái. Phương pháp tiếp cận trong xoang tĩnh mạch vành có thể áp dụng sau khi các phương pháp trên không thành công. Triệt đốt trong xoang vành cần sử dụng catheter tưới lạnh (Irrigated) để đưa tổn thương vào sâu trong các mô cơ tim, đồng thời giảm thiểu biến chứng thủng hay rách tĩnh mạch xoang vành. Thủ thuật viên đưa catheter vào trong xoang vành, di chuyển catheter chậm để tránh gây tách thành mạch vành. Có thể thực hiện chụp tĩnh mạch xoang vành trước đó để hướng dẫn đưa catheter vào nhánh vách của tĩnh mạch liên thất trước.
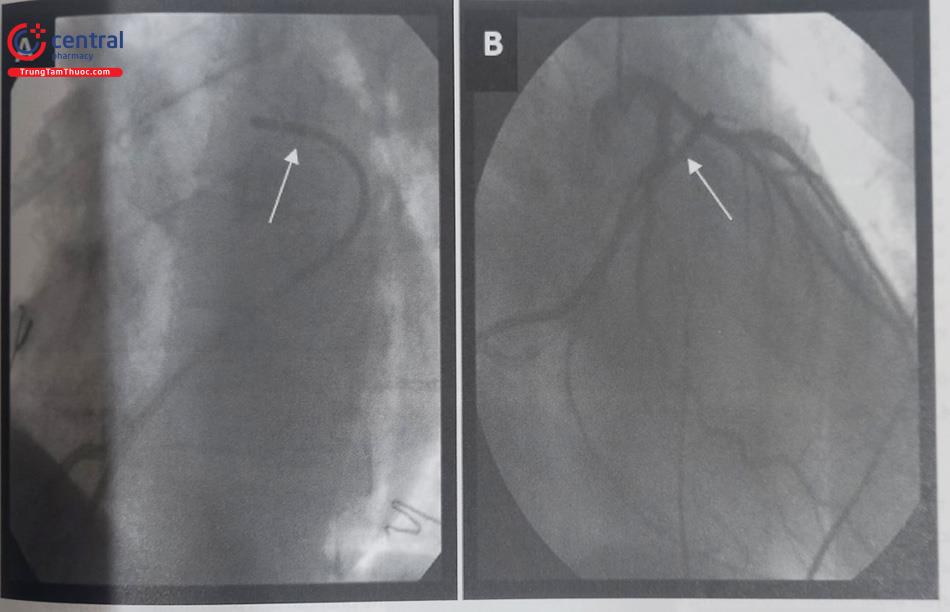
8.2 Cơn tim nhanh thất/rung thất do hội chứng Brugada
Hội chứng Brugada là một bệnh lý kênh ion di truyền nhiễm sắc thể thường, trong đó có khoảng 25 – 30% số ca liên quan tới đột biến gen SCN5A. Về mặt cơ bản, hội chứng Brugada là biểu hiện của sự thiếu hụt hoặc suy giảm chức năng của kênh natri của tế bào cơ tim ở vùng ngoại mạc đường ra thất phải, đặc trưng bởi những vùng điện thế thấp ở phía ngoại mạc đường ra thất phải. Hiện tượng này tạo thành một gradient về điện thế giữa vùng cơ tim lành và cơ tim bất thường, là tiền đề dẫn đến khởi phát các cơn tim nhanh thất hoặc rung thất ở bệnh nhân Brugada.
Điều trị cơ bản của hội chứng Brugada có triệu chứng bao gồm cấy máy phá rung tự động dự phòng đột tử, thuốc chống rối loạn nhịp nhóm Quinidin nhằm hạn chế tái phát các cơn rung thất, bên cạnh đó là phương pháp triệt đốt vùng cơ chất cơ tim bất thường từ ngoại mạc đường ra thất phải bằng hệ thống lập bản đồ điện học và dựng hình 3D. Theo một số báo cáo tính đến năm 2018, tùy thuộc kinh nghiệm của từng trung tâm, kết quả kiểm soát rối loạn nhịp thất sau triệt đốt lên tới 96,7% số bệnh nhân không còn xuất hiện cơn nhanh thất hay rung thất trở lại.
Để bắt đầu thủ thuật, bệnh nhân thường được truyền thuốc chống rối loạn nhịp nhóm IC (Ajmaline, Flecainide) đường tĩnh mạch để làm bộc lộ rõ vùng cơ chất tại đường ra thất phải. Catheter mapping sau đó được đưa vào vùng ngoại mạc đường ra thất phải thông qua đường mũi ức (đường Marfan). Thủ thuật viên sẽ lập bản đồ điện thế tại vùng đường ra thất phải và đo điện thế hoạt động thất (Activation mapping) tại vùng đường ra thất phải để xác định vùng cơ chất bất thường.
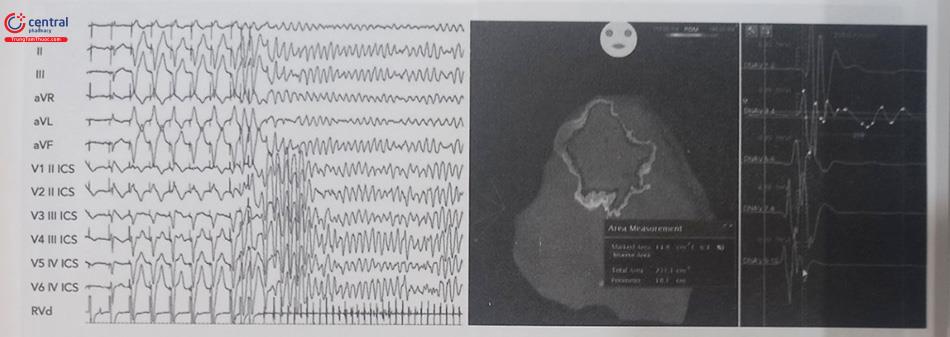
Vị trí đích trong triệt đốt là tại các vùng điện thế thấp và các vị trí có biểu hiện điện thế muộn và phân mảnh. Sau khi triệt đốt vùng cơ chất, bệnh nhân thường được tiếp tục truyền thuốc nhóm IC (Ajmaline, Flecainide) và kích thích tim gây cơn lại một lần nữa để đảm bảo không còn tái phát cơn nhanh thất hoặc rung thất. Điện tâm đồ bề mặt sau khi triệt đốt cũng có thể không còn biểu hiện của hội chứng Brugada. Một trong các biến chứng nặng nề có thể gặp trong khi thực hiện thủ thuật đó là tại vị trí đường vào (đường Marfan) có thể gây ra thủng thành tim, tràn dịch màng tim và có thể phải cần đến phẫu thuật để giải quyết.
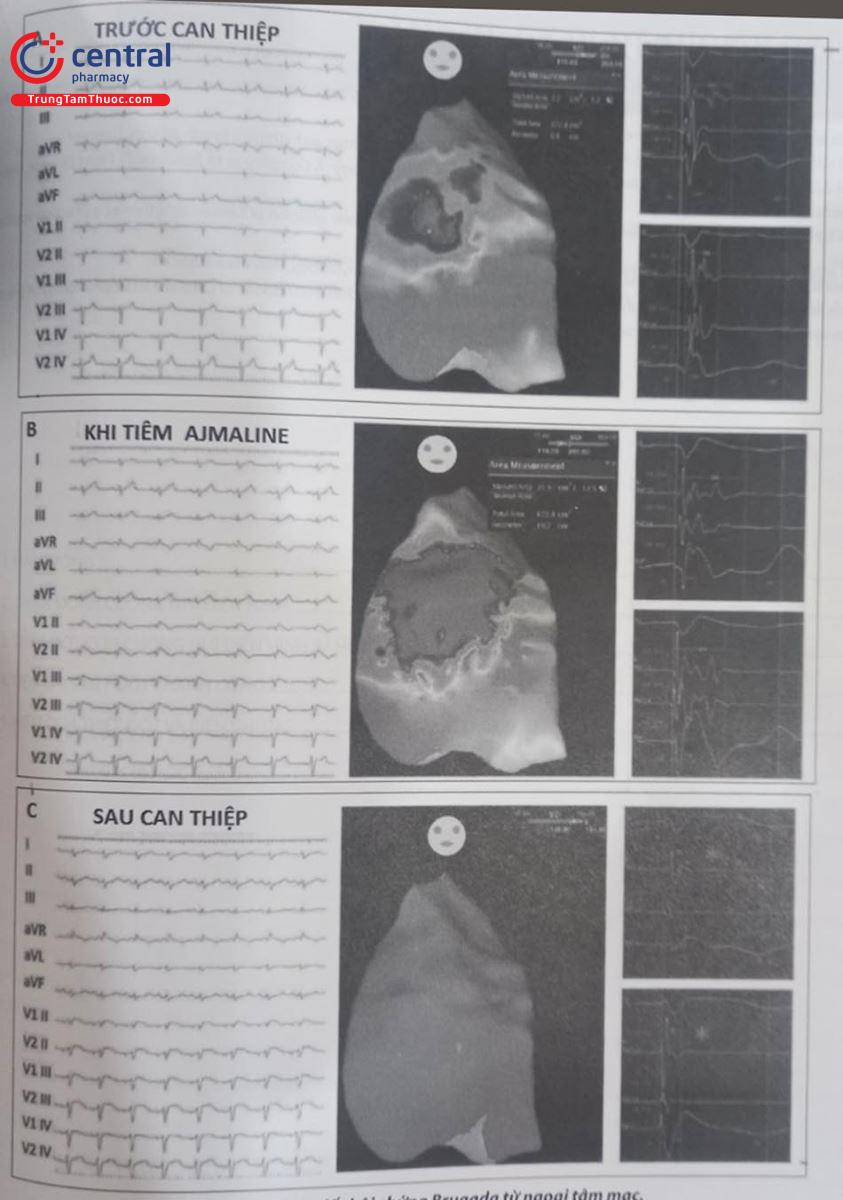
Hình A: ECG dạng yên ngựa tại V2 với vùng diện tích nhỏ (2,2 cm2) màu xám đậm trong cùng có điện thế kéo dài bất thường (210 ms). Vùng ranh giới (màu đen/màu xám bên ngoài> 110 ms và < 200 ms) thể hiện điện thế với thời gian tương ứng ngắn hơn (136 ms). Hình B: Sau tiêm Ajmaline, diện tích vùng màu xám đậm trong cùng bất thường tăng lên tới 21,5 cm2, điện đồ bất thường kéo dài rõ rệt tới 289 và 219 ms. Hình C: Sau triệt đốt, Các đoạn điện đồ trễ và phân mảnh bất thường đã biến mất (87 và 96 ms) (Độc giả có thể xem thêm hình có màu trong phiên bản điện tử kèm theo)
9 Tài liệu tham khảo
- David Wilber M.D., Douglas L. Packer M.D., William G. Stevenson M.D. và cộng sự (2008), catheter ablation of cardiac arrhythmias: Basic concepts and Clinical applications, Third edition. Wiley-Blackwell.
- Shoei Stephan Huang MD, John M. Miller MD, (2020) catheter ablation of cardiac arrhythmias, fourth edition. Elservier
- MMM Z.I.M. và MD J.M.M. (2018), Clinical Arrhythmology and Electrophysiology: A Companion to Braunwald’s Heart Disease, Elsevier, Philadelphia,
- Claus Schmitt MD, Isabel Deisenhofer MD, Bernhard Zrenner MD, (2006) catheter ablation of cardiac arrhythmias, a practical approach, Springer.
- Andrea Natale MD, Oussama Wazni MD, (2007) Handbook of Cardiac Electrophysiology, Informa
- Francis Murgatroyd MD, Andrew Krahn MD, Geogre Klein MD, Raymond Yee, (2002) Handbook of Cardiac Electrophysiology: A practical guide to invasive EP studies and catheter ablation. Remedica

