5 nhóm thuốc gây táo bón phổ biến, cách chữa táo bón do uống thuốc
1 Táo bón là gì?
Táo bón là tình trạng số lần đại tiện giảm hoặc việc đi ngoài trở nên khó khăn hơn bình thường, thường được hiểu là đi ngoài không quá 3 lần mỗi tuần. Tình trạng này có thể đi kèm nhiều biểu hiện như phân khô cứng, phải rặn nhiều, cảm giác bị cản trở ở vùng hậu môn - trực tràng, đi ngoài chưa hết phân, đau hoặc khó chịu vùng bụng và đầy hơi.
Táo bón có thể do nhiều nguyên nhân như uống ít nước, ăn ít chất xơ, ít vận động, bệnh lý đường tiêu hóa, rối loạn chuyển hóa hoặc do tác dụng phụ của thuốc.[1]
2 Vì sao thuốc có thể gây táo bón?
Thuốc có thể gây táo bón theo nhiều cơ chế khác nhau. Một số thuốc làm giảm nhu động ruột, khiến phân di chuyển chậm hơn trong đại tràng. Khi phân lưu lại lâu, nước bị hấp thu nhiều hơn, làm phân trở nên khô, cứng và khó tống ra ngoài. Một số thuốc khác làm giảm tiết dịch trong ruột, tăng trương lực cơ thắt hậu môn, hoặc gây tác dụng kháng cholinergic làm ruột co bóp kém hơn. Các thuốc chứa một số ion kim loại như sắt, nhôm, calci cũng có thể làm thay đổi tính chất phân và góp phần gây táo bón.
Táo bón do thuốc thường được nghi ngờ khi tình trạng táo bón xuất hiện sau khi bắt đầu dùng một thuốc mới, tăng liều thuốc, dùng thuốc kéo dài hoặc dùng phối hợp nhiều thuốc có cùng nguy cơ gây táo bón.
Đối tượng dễ gặp hơn gồm người cao tuổi, người ít vận động, uống ít nước, ăn ít chất xơ, phụ nữ mang thai, người bệnh mạn tính phải dùng nhiều thuốc và người đang sử dụng opioid, sắt, thuốc tim mạch hoặc thuốc có tác dụng kháng cholinergic.
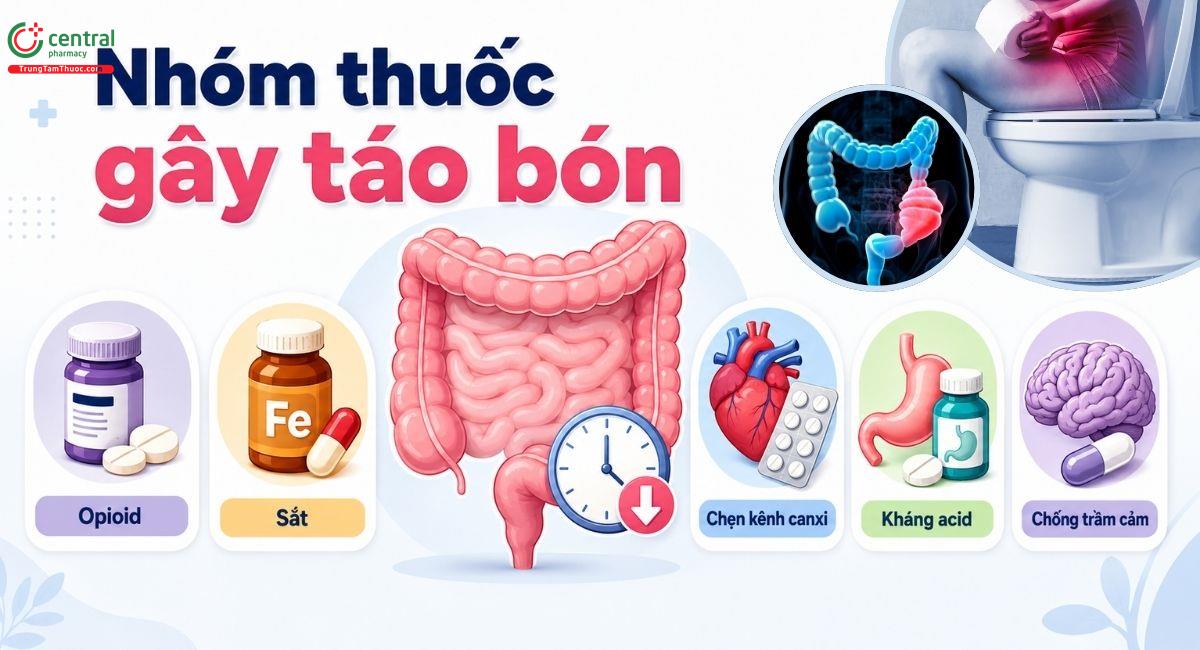
3 Các nhóm thuốc gây táo bón
.jpg)
Như đã trình bày ở trên, mỗi nhóm thuốc có mỗi cơ chế gây táo bón khác nhau. Dưới đây là các nhóm thuốc thường gặp có tác dụng phụ gây táo bón trong quá trình sử dụng:
- Thuốc giảm đau nhóm opioid
- Thuốc và chế phẩm bổ sung sắt
- Thuốc chẹn kênh Canxi
- Thuốc kháng acid dạ dày
- Thuốc chống trầm cảm…
4 Thuốc giảm đau nhóm opioid
.jpg)
4.1 Hoạt chất
Các thuốc giảm đau nhóm opioid thường gặp gồm:
- Morphin (Kadian, MS Contin)
- Codein
- Tramadol (ConZip, Qdolo, Ultram, Ultram ER)
- Oxycodon (Oxycet, OxyContin, Roxicodone, Roxybond, Xtampza ER)
- Hydrocodon (Hysingla ER , Zohydro ER (đã ngừng sản xuất))
- Fentanyl (Durogesic, Sublimaze)
Nhóm thuốc này thường được dùng trong kiểm soát đau vừa đến nặng, đau sau phẫu thuật, đau do ung thư, đau sau chấn thương hoặc một số tình trạng đau mạn tính. Đây là một trong những nhóm thuốc gây táo bón điển hình nhất.
.jpg)
4.2 Cơ chế gây táo bón
Opioid gắn vào các thụ thể opioid, đặc biệt là thụ thể μ-opioid ở đường tiêu hóa. Tác động này làm giảm nhu động ruột, giảm tiết dịch nhầy, làm chậm quá trình di chuyển của phân trong đại tràng, đồng thời tăng hấp thu nước từ lòng ruột. Khi phân lưu lại lâu hơn và bị rút nước nhiều hơn, phân trở nên khô, cứng và khó tống ra ngoài. Ngoài ra, opioid còn có thể làm tăng trương lực cơ thắt hậu môn, khiến phản xạ đi ngoài bị cản trở.[2]
4.3 Lưu ý
Điểm cần chú ý là táo bón do opioid có thể xuất hiện sớm, thậm chí chỉ sau vài ngày dùng thuốc. Khác với một số tác dụng phụ như buồn ngủ hoặc buồn nôn có thể giảm dần khi cơ thể quen thuốc, táo bón do opioid thường dai dẳng hơn nếu không được xử trí phù hợp. Vì vậy, người đang dùng opioid, đặc biệt là người bệnh ung thư, người đau mạn tính hoặc người sau phẫu thuật, cần được theo dõi tình trạng đi ngoài ngay từ đầu.
Cần phân biệt táo bón do opioid với hội chứng ruột do thuốc gây nghiện vì hai tình trạng này đều gặp ở người sử dụng opioid nhưng có bản chất khác nhau để tránh xử lý sai. Táo bón do opioid chủ yếu là rối loạn đại tiện, biểu hiện bằng phân khô cứng, rặn nhiều, đi ngoài khó, cảm giác đi không hết phân, đầy bụng hoặc chướng bụng. Trong khi đó, hội chứng ruột do thuốc gây nghiện có triệu chứng đặc trưng là đau bụng quặn thắt mạn tính hoặc không liên tục, đau có xu hướng nặng hơn khi tác dụng của thuốc giảm đau hết.
Các opioid khác nhau vẫn có thể gây táo bón, dù mức độ có thể khác nhau. Ví dụ morphin, oxycodon, codein thường được nhắc nhiều trong táo bón do opioid. Còn fentanyl dạng dán ít gây táo bón hơn opioid uống như morphin.
5 Thuốc và chế phẩm bổ sung sắt
.jpg)
5.1 Hoạt chất
Thuốc và chế phẩm sắt đường uống thường gặp gồm:
- Sắt vô cơ: sắt sulfat, sắt clorid.
- Sắt hữu cơ: sắt fumarat, sắt gluconat, sắt bisglycinate, sắt polymaltose complex.
Nhóm này thường được dùng cho người thiếu máu thiếu sắt, phụ nữ mang thai, phụ nữ rong kinh, người sau phẫu thuật, người ăn uống thiếu sắt hoặc người có nhu cầu bổ sung sắt theo chỉ định.
5.2 Cơ chế gây táo bón
Sắt đường uống có thể gây táo bón do phần sắt không được hấp thu hết còn lại trong lòng ruột. Lượng sắt này có thể tạo ra các gốc tự do thông qua phản ứng oxy hóa khử, gây kích ứng hoặc viêm lòng ruột/ niêm mạc tiêu hóa. Đồng thời, sắt cũng có thể làm thay đổi hệ vi sinh vật đường ruột, từ đó ảnh hưởng đến nhu động ruột. Khi phân di chuyển chậm hơn trong đại tràng, nước bị hấp thu nhiều hơn, khiến phân khô cứng sẫm màu và khó đi ngoài.
5.3 Lưu ý
Sắt rất hay gây khó chịu tiêu hóa, trong đó có táo bón, buồn nôn, đau bụng, đầy bụng hoặc tiêu chảy. Vì vậy, khi đang uống sắt mà bị táo bón, cần nghĩ đến khả năng liên quan đến thuốc.
Tuy đa số sắt hữu cơ thường dễ hấp thu nên ít gây táo bón hơn so với sắt vô cơ nhưng không nên hiểu đơn giản rằng “sắt hữu cơ thì chắc chắn không gây táo bón” hoặc “sắt vô cơ thì chắc chắn gây táo bón”. Mức độ táo bón phụ thuộc vào nhiều yếu tố như liều sắt nguyên tố, dạng muối sắt, khả năng hấp thu, tần suất dùng, dùng lúc đói hay sau ăn và độ dung nạp của từng người.
Phân đen khi uống sắt là hiện tượng thường gặp do phần sắt không hấp thu được thải qua phân. Tuy nhiên, cần phân biệt với phân đen do xuất huyết tiêu hóa. Nếu phân đen kèm mùi hôi khẳm, đau bụng dữ dội, chóng mặt, mệt lả, nôn ra máu hoặc tình trạng thiếu máu nặng hơn, người bệnh cần đi khám thay vì chỉ nghĩ đó là tác dụng phụ thông thường của sắt.[3]
Sắt dễ bị dùng chung calci và một số thuốc kháng acid, có thể làm táo bón nặng hơn. Vì vậy khi sử dụng nên uống cách xa nhau.
6 Thuốc chẹn kênh Canxi
.jpg)
6.1 Hoạt chất
Thuốc chẹn kênh Canxi gồm hai nhóm chính:
- Nhóm dihydropyridin: Amlodipin (Katerzia, Norliqva, Norvasc, Sdamlo), Nifedipin (Adalat CC, Afeditab CR, Nifediac CC, Nifedical XL), Felodipin (Plendil), Lercanidipin (Calernid, Brunoq). Nhóm này tác động chủ yếu lên cơ trơn mạch máu và có tác dụng tối thiểu lên các tế bào cơ tim bình thường, thường có tác dụng chính là gây giãn mạch. Tác dụng phụ thường gặp liên quan đến giãn mạch, chẳng hạn như đỏ mặt, đau đầu và sưng mắt cá chân.
- Nhóm non-dihydropyridin: Verapamil (Calan, Calan SR, Isoptin SR, Verelan), Diltiazem (Cardizem, Cartia XT, Dilt-XR, Matzim LA). Nhóm này ít chọn lọc hơn đối với cơ trơn mạch máu và có tác dụng rõ hơn trên cơ tim và hệ dẫn truyền tim. Trong nhóm này, verapamil là thuốc cần chú ý nhất về táo bón.
.jpg)
6.2 Cơ chế gây táo bón
Calci là ion quan trọng trong quá trình co cơ trơn, bao gồm cơ trơn đường tiêu hóa. Khi thuốc chẹn kênh canxi ức chế dòng calci đi vào tế bào cơ trơn, nhu động ruột có thể giảm, làm chậm quá trình vận chuyển phân qua đại tràng. Phân lưu lại lâu hơn trong đại tràng sẽ bị hấp thu nước nhiều hơn, từ đó trở nên khô và khó tống xuất.
Một nghiên cứu trên 15 nam giới khỏe mạnh cho thấy verapamil 240 mg/ngày chưa làm thay đổi rõ rệt số lần đi ngoài, độ đặc của phân hay quá trình tống phân trong 4 ngày. Verapamil cũng không ảnh hưởng đáng kể đến dạ dày và ruột non, nhưng lại làm chậm vận chuyển phân trong đại tràng sau 48 giờ. Điều này cho thấy nguy cơ gây táo bón của verapamil chủ yếu liên quan đến việc làm chậm nhu động đại tràng, đặc biệt khi sử dụng kéo dài.[4]
6.3 Lưu ý
Trong nhóm thuốc chẹn kênh canxi, táo bón được ghi nhận rõ hơn ở verapamil, trong khi các thuốc nhóm dihydropyridin như amlodipin, nifedipin thường gặp tác dụng phụ liên quan đến giãn mạch hơn.
Không nên tự ý ngừng thuốc chẹn kênh canxi khi bị táo bón, vì thuốc thường được dùng để điều trị các bệnh tim mạch như tăng huyết áp, đau thắt ngực hoặc rối loạn nhịp tim.
7 Thuốc kháng acid dạ dày
.jpg)
7.1 Hoạt chất
Thành phần thường chứa các muối của magie, nhôm, canxi, natri, cacbon hoặc Bismuth (nhôm hydroxit, nhôm photphat, canxi cacbonat và Magie hydroxit, natri bicacbonat).
Trong đó, sự kết hợp giữa muối magie và muối nhôm thường là thành phần chính của nhiều thuốc kháng axit.
Đây là phương pháp điều trị chính cho các triệu chứng liên quan đến trào ngược dạ dày thực quản với các triệu chứng như ợ nóng, trào ngược acid, đau bụng.[5]
7.2 Cơ chế gây táo bón
Nhìn chung, tác dụng phụ trên Đường tiêu hóa của thuốc kháng axit phụ thuộc vào thành phần muối có trong thuốc: muối magie thường có xu hướng gây tiêu chảy, trong khi muối nhôm/calci dễ gây táo bón. Nguyên nhân là do nhôm có thể liên kết với phosphat trong ruột, tạo thành các phức hợp không tan, làm giảm nhu động ruột và khiến phân di chuyển chậm hơn. Khi phân lưu lại lâu trong đại tràng, nước bị hấp thu nhiều hơn, làm phân khô, cứng và khó tống ra ngoài. Ngược lại, magie hoạt động như một thuốc nhuận tràng thẩm thấu, giúp giữ nước trong lòng ruột, làm mềm phân và thúc đẩy nhu động ruột, vì vậy dễ gây phân lỏng hoặc tiêu chảy.
7.3 Lưu ý
Thuốc kháng acid không phải loại nào cũng gây táo bón giống nhau. Cần nhìn vào thành phần: nhôm và calci dễ liên quan đến táo bón hơn, còn magnesi thường nghiêng về tiêu chảy.
Thuốc kháng acid có thể ảnh hưởng đến hấp thu của một số thuốc khác, đặc biệt là sắt, levothyroxin, tetracyclin, quinolon. Vì vậy, người vừa uống sắt vừa uống thuốc dạ dày có thể gặp đồng thời hai vấn đề: táo bón và giảm hấp thu thuốc.
Thuốc kháng acid rất dễ bị lạm dụng vì là thuốc không kê đơn. Người bệnh có thể dùng nhiều lần trong ngày khi ợ nóng, đau dạ dày hoặc khó tiêu mà không nghĩ đây là nguyên nhân góp phần gây táo bón.
8 Thuốc chống trầm cảm
.jpg)
8.1 Hoạt chất
Nhóm thuốc chống trầm cảm cần chú ý nhiều về táo bón là thuốc chống trầm cảm ba vòng, gồm:
- Amitriptylin (Elavil, Endep, Vanatrip)
- Nortriptylin (Pamelor, Aventyl HCl)
- Imipramin (Tofranil, Tofranil-PM)
- Clomipramin (Anafranil)
- Doxepin (Silenor )
Một số thuốc chống trầm cảm khác như mirtazapin, venlafaxin, duloxetin cũng có thể gây rối loạn tiêu hóa tùy từng người, nhưng khi nói đến táo bón do cơ chế điển hình thì nhóm chống trầm cảm ba vòng là nhóm nổi bật nhất.
.jpg)
8.2 Cơ chế gây táo bón
Thuốc chống trầm cảm ba vòng có tác dụng kháng cholinergic. Khi hoạt tính acetylcholin bị ức chế, nhu động ruột giảm, tiết dịch tiêu hóa giảm và phân di chuyển chậm hơn trong đại tràng. Phân lưu lại lâu hơn sẽ bị hấp thu nước nhiều hơn, trở nên khô, cứng và khó tống ra ngoài. Các thuốc có tác dụng kháng cholinergic được ghi nhận có thể gây táo bón, khô miệng, nhìn mờ và bí tiểu.[6]
Ngoài ra, thuốc chống trầm cảm ba vòng cũng có thể gây an thần, làm người bệnh ít vận động hơn. Việc giảm vận động cũng góp phần làm nhu động ruột chậm hơn và khiến táo bón dễ xảy ra hơn.
8.3 Lưu ý
Táo bón do thuốc chống trầm cảm ba vòng thường đi kèm các biểu hiện khác của tác dụng kháng cholinergic như khô miệng, nhìn mờ, bí tiểu, buồn ngủ, chóng mặt.
Người cao tuổi là nhóm cần đặc biệt thận trọng vì dễ nhạy cảm hơn với các tác dụng phụ này.
Không nên tự ý ngừng thuốc chống trầm cảm, vì ngừng đột ngột có thể làm triệu chứng tâm thần kinh nặng hơn hoặc gây hội chứng cai thuốc.
9 Một số nhóm khác
9.1 Thuốc chống viêm không steroid (NSAID)
Thuốc chống viêm không steroid gồm Ibuprofen, Diclofenac, naproxen, Meloxicam, Celecoxib, Etoricoxib, Aspirin. Nhóm thuốc này thường được dùng để giảm đau, hạ sốt, chống viêm trong đau cơ xương khớp, đau răng, Đau Bụng Kinh, viêm khớp hoặc đau sau chấn thương.
NSAID không phải là nhóm gây táo bón điển hình. Tuy nhiên, NSAID có thể gây nhiều tác dụng phụ trên đường tiêu hóa. Một nghiên cứu cộng đồng ghi nhận các triệu chứng đường tiêu hóa dưới, trong đó có táo bón và rặn khi đi ngoài, gặp nhiều hơn ở người dùng NSAID so với nhóm không dùng.[7]
NSAID nổi bật hơn với nguy cơ kích ứng dạ dày, xuất huyết tiêu hóa, tổn thương thận và tăng nguy cơ tim mạch ở một số đối tượng. Vì vậy, khi người dùng NSAID có đau bụng nhiều, phân đen, nôn ra máu hoặc mệt lả, không nên chỉ nghĩ đến táo bón thông thường.
9.2 Thuốc kháng histamine
Thuốc kháng histamine thường dùng trong dị ứng, viêm mũi dị ứng, mề đay. Nhóm cần chú ý nhiều về táo bón là kháng histamine thế hệ 1, gồm chlorpheniramine, Diphenhydramine, hydroxyzine, Promethazine, Dimenhydrinate. Các thuốc kháng histamine thế hệ 2 như Loratadine, Cetirizine, Fexofenadine, Desloratadine thường ít gây buồn ngủ và ít tác dụng kháng cholinergic hơn, nên nguy cơ táo bón thường thấp hơn so với thế hệ 1.
Tác dụng kháng cholinergic làm giảm nhu động ruột và giảm tiết dịch, khiến phân di chuyển chậm hơn, khô hơn và khó tống ra ngoài gây táo.
9.3 Thuốc nhuận tràng kích thích
Thuốc nhuận tràng kích thích gồm bisacodyl, senna, sodium picosulfate. Nhóm thuốc này được dùng để kích thích nhu động ruột, giúp đại tràng co bóp và đẩy phân ra ngoài.
Khác với các nhóm trên, thuốc nhuận tràng kích thích không phải là thuốc gây táo bón trực tiếp khi dùng đúng cách. Ngược lại, thuốc được dùng để điều trị táo bón. Tuy nhiên, nếu lạm dụng hoặc dùng kéo dài không phù hợp, người bệnh có thể bị lệ thuộc vào thuốc, rối loạn thói quen đi tiêu, đau quặn bụng, tiêu chảy hoặc rối loạn điện giải.
10 Cách xử trí chung khi bị táo bón do thuốc
10.1 Xác định thuốc nghi ngờ gây táo bón, không tự ý ngừng thuốc
Khi bị táo bón, trước tiên người bệnh nên xem lại toàn bộ các thuốc đang sử dụng, bao gồm thuốc kê đơn, thuốc không kê đơn, thuốc dạ dày, thuốc giảm đau, thuốc bổ sung sắt, calci, vitamin tổng hợp và các thực phẩm bổ sung khác.
Táo bón có thể liên quan đến thuốc nếu tình trạng này xuất hiện sau khi bắt đầu dùng một thuốc mới, sau khi tăng liều thuốc, hoặc sau một thời gian dùng thuốc kéo dài.
Khi nghi ngờ táo bón do thuốc, người bệnh không nên tự ý ngừng thuốc. Thay vào đó, người bệnh nên trao đổi với bác sĩ hoặc dược sĩ về tình trạng táo bón và danh sách thuốc đang dùng. Tùy từng trường hợp, nhân viên y tế có thể xem xét đưa ra lời khuyên về chế độ sinh hoạt, rồi giảm liều, đổi sang thuốc khác ít gây táo bón hơn, thay đổi thời điểm dùng thuốc, đổi dạng dùng hoặc bổ sung thuốc điều trị táo bón phù hợp.
10.2 Điều chỉnh chế độ ăn uống và sinh hoạt
Người bệnh nên uống đủ nước, ăn thêm rau xanh, trái cây, ngũ cốc nguyên hạt và các thực phẩm giàu chất xơ. Chất xơ giúp tăng khối lượng phân, làm mềm và hỗ trợ quá trình đi ngoài.
Ngoài ra, nên tăng vận động phù hợp với thể trạng, chẳng hạn như đi bộ nhẹ nhàng. Vận động giúp kích thích nhu động ruột và giúp phân di chuyển tốt hơn trong đại tràng.
Người bệnh cũng nên tập thói quen đi vệ sinh vào một thời điểm cố định trong ngày, không nên nhịn đi ngoài khi có nhu cầu. Nhịn đi ngoài lâu có thể làm phân lưu lại trong đại tràng lâu hơn, bị hấp thu nước nhiều hơn và trở nên khô cứng hơn.
10.3 Sử dụng thuốc nhuận tràng theo chỉ định
Người bệnh có thể cần dùng thuốc nhuận tràng (thuốc xổ), nếu táo bón không cải thiện sau khi điều chỉnh ăn uống, uống nước, vận động và xem lại thuốc đang dùng. Tuy nhiên, không nên tự ý dùng thuốc xổ kéo dài hoặc dùng theo kinh nghiệm truyền miệng, vì mỗi loại thuốc nhuận tràng có cơ chế, thời gian tác dụng và mức độ phù hợp khác nhau.
Trước khi dùng thuốc nhuận tràng, người bệnh nên hỏi ý kiến bác sĩ hoặc dược sĩ. Không nên lạm dụng thuốc nhuận tràng kéo dài vì dùng quá thường xuyên người bệnh có thể bị đau quặn bụng, tiêu chảy, mất nước hoặc rối loạn điện giải. Một số người cũng có thể hình thành thói quen phụ thuộc vào thuốc để đi ngoài.
Các thuốc thường được sử dụng gồm thuốc nhuận tràng thẩm thấu và thuốc nhuận tràng kích thích…
- Thuốc nhuận tràng thẩm thấu như polyethylene glycol/macrogol hoặc Lactulose giúp giữ nước trong lòng ruột, làm mềm phân và giúp đi ngoài dễ hơn.
- Thuốc nhuận tràng kích thích như senna hoặc bisacodyl giúp kích thích nhu động ruột, làm đại tràng co bóp để đẩy phân ra ngoài.
Riêng với táo bón do opioid, chỉ điều chỉnh ăn uống và sinh hoạt đôi khi không đủ, vì opioid tác động trực tiếp lên nhu động ruột. Người bệnh đang dùng opioid có thể cần được tư vấn dùng thuốc nhuận tràng sớm hơn hoặc có kế hoạch phòng ngừa táo bón ngay từ đầu.
====>> Xem thêm: Các nhóm thuốc nhuận tràng tốt nhất hiện nay, Uống thuốc nhuận tràng có hại không?
10.4 Khi nào cần đi khám bệnh viện?
Sau khi áp dụng các biện pháp xử trí, cần theo dõi số lần đi ngoài, tính chất phân, mức độ đau bụng, chướng bụng và cảm giác đi ngoài có hết phân hay không.
Nếu tình trạng cải thiện, người bệnh vẫn nên duy trì chế độ ăn uống, vận động và thói quen đi vệ sinh đều đặn.
Người bệnh cần đi bệnh viện khám sớm nếu táo bón kéo dài, không cải thiện sau khi đã điều chỉnh ăn uống, sinh hoạt và dùng thuốc theo hướng dẫn, hoặc táo bón mới xuất hiện ở người lớn tuổi. Đặc biệt, cần đi khám ngay nếu táo bón kèm đau bụng nhiều, bụng chướng, nôn ói, sốt, không trung tiện, có máu trong phân, chảy máu trực tràng, sụt cân không rõ nguyên nhân hoặc đau bụng liên tục. Trong các trường hợp này, không nên tự uống thuốc xổ tại nhà vì có thể làm chậm trễ việc điều trị hoặc làm tình trạng nặng hơn rất nhiều.
Tài liệu tham khảo
- ^ Jani B, Marsicano E (Ngày đăng: Tháng 5-6 năm 2018), Constipation: Evaluation and Management, Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Jani B, Marsicano E (Ngày đăng: Ngày 17 tháng 3 năm 2026), Opioid induced constipation: mechanisms and management, Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Lo JO, Benson AE, Martens KL, Hedges MA, McMurry HS, DeLoughery T, Aslan JE, Shatzel JJ (Ngày đăng: Tháng 2 năm 2023), The role of oral iron in the treatment of adults with iron deficiency. Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Krevsky B, Maurer AH, Niewiarowski T, Cohen S(Ngày đăng: Tháng 6 năm 1992), Effect of verapamil on human intestinal transit, Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Garg V, Narang P, Taneja R (Ngày đăng: Ngày 28 tháng 3 năm 2022), Antacids revisited: review on contemporary facts and relevance for self-management, Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Remick RA (Ngày đăng: Năm 1988), Anticholinergic side effects of tricyclic antidepressants and their management, Pubmed. Truy cập ngày 16 tháng 5 năm 2026
- ^ Jones RH, Tait CL (Ngày đăng: Năm 1995), Gastrointestinal side-effects of NSAIDs in the community, Pubmed. Truy cập ngày 16 tháng 5 năm 2026

