Nhồi máu cơ tim cấp: Triệu chứng và phác đồ điều trị
Nhồi máu cơ tim cấp (AMI) là một chẩn đoán thường gặp ở bệnh nhân được nhập viện và bệnh nhần hồi sức cấp cứu. Ở Hoa Kỳ, mỗi năm có khoảng 605.000 trường hợp nhồi máu cơ tim cấp mới và 200.000 trường hợp nhồi máu cơ tim cấp tái phát được chân đoán; ba phân tư các trường hợp này thuộc loại hội chứng vành cấp không có đoạn ST chênh lên (NSTE-ACS). Mặc dù trong vài thập niên trở lại đây, tỉ lệ sống sót trong bệnh viện của bệnh nhân nhồi máu cơ tim đã được cải thiện, song về tổng thể vẫn có khoảng 1 trong số 5 bệnh nhân được nhập viện do AMI sẽ tử vong trong vòng 1 năm sau đó.
Đánh giá nhanh và chi tiết các triệu chứng đóng vai trò quyết định để xác nhận khả năng bị hội chứng vành cấp ở bệnh nhân đến khám cấp cứu với biểu hiện khó chịu ở ngực. Các bệnh nhân bị hội chứng vành cấp thường than phiền có tình trạng khó chịu ở ngực ở mức độ từ vừa đến nặng kéo dài trên 20 phút. Các biểu hiện không điền hình không phải là ít gặp thường xảy ra ở phụ nữ, bệnh nhân bị đái tháo đường và người cao tuổi. Ghi ngay cho bệnh nhân điện tâm đô và xét nghiệm các chỉ dấu sinh học trong huyết thanh đặc hiệu với tim (thường được làm nhất là troponin I hoặc T) là điều cần làm để phân biệt giữa hội chứng vành cấp có đoạn ST chênh lên (STE-ACS), hội chứng vành cấp không có đoạn ST chênh lên (NSTE-ACS) và các tình trạng đau ngực không do căn nguyên tim. Điều quan trọng lả phải phân biệt tình trạng tổn thương cơ tim (myocardial injury) (được chỉ dẫn băng xét nghiệm troponin bất thường) với nhỏi máu cơ tìm (myocardial mƒarcfion [MTj) (được đặc trưng băng sự kết hợp giữa một xét nghiệm troponin bất thường với hội chứng thiểu máu cục bộ cơ tim trên lâm sàng). Thật vậy, nhồi máu cơ tim đại diện cho một tập hợp tình trạng tổn thương cơ tim. Một số nguyên nhân thường gặp của tôn thương cơ tim bao gồm suy tim, viêm cơ tim, bệnh cơ tim (cardiomyopathy), bệnh cơ tim Takotsubo, đụng dập tim và do sốc điện khử rung thất (defibrillator shocks). Bệnh nhân có biểu hiện hội chứng mạch vành cấp (ACS) và có đoạn ST chênh lên (STE) trên điện tâm đồ có cơ tim đang bị nhồi máu hoạt động (hay tiến triển) và được gọi dưới tên nhồi máu cơ tim có đoạn ST chênh lên (STEMU hay hội chứng vành cấp có đoạn ST chênh lên (STE-ACS). Trước đây, bệnh nhân bị hội chứng vành cấp song không có đoạn ST chênh lên được phần vào nhóm cơn đau ngực không ổn định (unstable angina) khi không có tăng các chỉ dấu sinh học trong huyết thanh đặc hiệu với tim, hoặc nhồi máu cơ tim không có đoạn ST chênh lên (NSTEMI) khi có tình trạng tăng các chỉ dấu sinh học trong huyết thanh đặc hiệu với tim. Các hướng dẫn điều trị gần đây nhấn mạnh tính liên tục giữa cơn đau thắt ngực không ổn định và nhỏi máu cơ tim không có đoạn ST chênh lên và vì vậy xem xét các thực thể này cùng nhau với chẩn đoán của hội chứng vành cấp không có đoạn ST chênh lên (NSTE-ACS). Mục tiêu của đánh giá ban đầu đối với bệnh nhân có hội chứng vành cấp là cần chẩn đoán ngay đó STE-ACS hay NSTE-ACS với điều trị đồng thời tình trạng thiếu máu cục bộ của bệnh nhân.
1 HỘI CHỨNG VÀNH CẤP CÓ ĐOẠN ST CHÊNH LÊN (STE-ACS)
Hội chứng vành cấp có đoạn ST chênh lên là hậu quả của tình trạng tắc hoàn toàn và đột ngột động mạch vành, mà tình trạng tắc này thường là do sự nứt vỡ mảng vữa xơ ở một động mạch vành bị xơ vữa. Các nguyên nhân khác, như thuyên tắc mạch vành cũng có thể thúc đẩy và gây ra hội chứng vành cấp có đoạn ST chênh lên. Chuỗi liên hoản các sự cỗ được tạo ra kết hợp với sự nứt vỡ màng xơ vữa kéo theo tình trạng hoạt hóa/ngưng tập tiểu cầu và cuối cùng là sự hình thánh cục huyết khối. Trong vòng một vài thập ký trở lại đây, tỉ lệ tử vong trong 30 ngày đối với STE-ACS đã giảm xuống tới khoảng 10 đến 15%. Nhiều trường hợp tử vong sớm có thể được quy do loạn nhịp thất gây nên. Mức độ mở rộng của vùng tế bào cơ tim bị chết diễn biến nặng lên theo thời gian bị thiếu máu cục bộ và có mố tương quan chặt chẽ với tỉ lệ tử vong và tàn phế do tim, dẫn đến một thành ngữ thường được trích dẫn trong y văn là “thời gian là cơ tim” (time 1s muscle). Vì vậy, các biện pháp điều trị nội khoa và cơ học được đưa ra nhằm tái lập lại dòng máu mạch vành trong một thời gian ngắn nhất có thể và được coi là nền tảng của điều trị cho bệnh nhân.
Rất cần có một quy trình xử trí kết hợp các đích chuẩn hóa và lựa chọn điều trị được thiết lập đối với bệnh nhân bị hội chứng vành cấp có đoạn ST chênh lên/MI có đoạn ST chênh lên (STE-ACS/STEMI) để xử trí tối ưu cho bệnh nhân (Phác đồ 20.1, Bảng 20.1). Các biện pháp hỗ trợ cơ học bằng bơm bóng trong động mạch chủ (LABP) hoặc thiết bị hỗ trợ chức năng thất đặt qua da (như Impella 2,5 hoặc 5,0) cần được xem xét áp dụng cho các bệnh nhân có huyết động hay nhịp tim không ổn định, suy tim nặng hoặc sốc do căn nguyên tim, song còn thiếu dữ liệu từ các thử nghiệm lâm sàng ngẫu nhiên chứng minh hiệu quả điều trị của các thiết bị này (và trong trường hợp LABP, kết quả nghiên cứu còn gợi ý là không có hiệu quả).
BẢNG 20.1. Liều TNKase được sử dụng
| Cân nặng (kg) | TNKase (mg) |
| < 60 | 30 |
| 60-69 | 35 |
| 70-79 | 40 |
| 80-89 | 45 |
| 90 trở lên | 50 |
PHÁC ĐÔ 20.1. Các đích cần đạt và điều trị nhồi máu cơ tim có đoạn ST chênh lên/ Hội chứng vành cấp có đoạn ST chênh lên
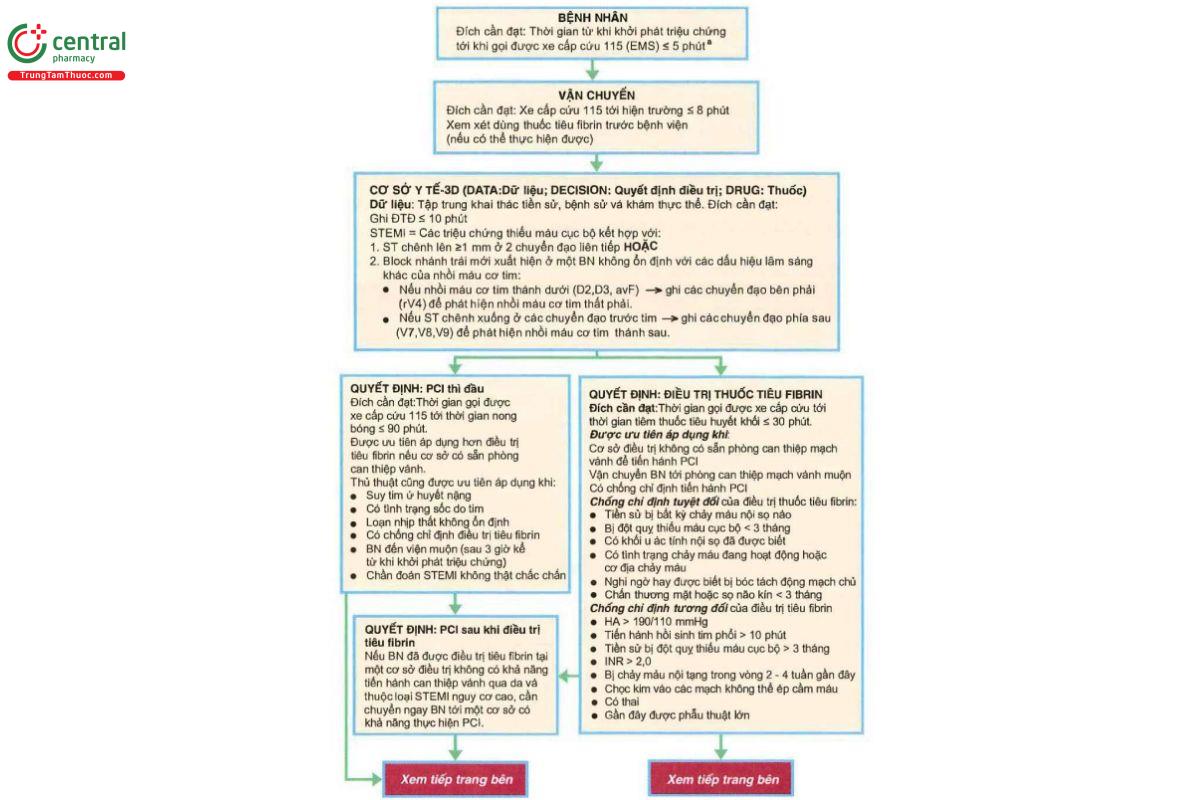

(a) Các Bệnh nhân sau khi dùng Nitroglycerin dưới lưỡi cần gọi xe cấp cứu 115 nếu triệu chứng không cải thiện hoặc tiến triển tồi đi trong vòng 5 phút sau khi dùng môt liều nitroglycerin dưới lưỡi.
(b) Các dấu hiệu suy tìm, bằng chứng cung lượng tim thấp, tăng nguy cơ sốc tim (tuổi > 70, HA tâm thu < 120 mmHg, tần số tim < 60 nhịp/phút, hoặc nhịp nhanh xoang > 120 nhịp/phút và tăng thời gian kể từ khi khởi phát triệu chứng); hoặc các chống chỉ định tương đối với thuốc chẹn bêta giao cảm (khoảng PR > 0,24 giây, block nhĩ thất độ 2 hoặc độ 3; hen hoạt động, hoặc bệnh đường dẫn khí phản ứng).
(c) Cần thận trọng nếu nghi ngờ có MI thành dưới, HA tâm thu < 80 mmHg, nhịp tim < 50 nhịp/phút hoặc >100 nhịp/phút hoặc có dùng thuốc ức chế phosphodiesterase để chữa rối loạn cương dương trong vòng 24 - 48 giờ trở lại đây.
2 HỘI CHỨNG VÀNH CẤP KHÔNG CÓ ĐOẠN ST CHÊNH LÊN (NSTE-ACS)
Đánh giá và xử trí các bệnh nhân NSTE-ACS được trình bày trong Phác đồ 20.2. Các bệnh nhân đến cấp cứu với biểu hiện hội chứng vành cấp không có đoạn ST chênh lên (NSTE-ACS) cần được tiến hành đánh giá nguy cơ bị các sự cố tim mạch bất lợi quan trọng (maJor adverse cardiac events [MACE]), được định nghĩa như là tử vong, MI không gây chết [nonfatal myocardial infarction] và đột quy. Một phương pháp hữu ích và được công nhận là có giá trị tốt để phân tầng nguy cơ là chỉ số nguy cơ khi điều trị tiêu huyết khối cho MI hay chỉ số nguy cơ TIMI (Thrombolysis in the Myocardial Infarction [TTIMI] risk score). Các bệnh nhân có số điểm nguy cơ này càng cao sẽ có khả năng bị các sự cố tim mạch bất lợi quan trọng (MACE) cao hơn so với các đối tượng có số điểm nguy cơ thấp hơn.
Tất cả các bệnh nhân cần được xử trí nội khoa phù hợp với mức độ nguy cơ của họ và cần nhấn mạnh tới một điều quan trọng là bệnh nhân cũng cần được xem xét chỉ định chụp mạch chân đoán và tiến hành can thiệp mạch vành qua da (PCT) khi có chỉ định. Các bệnh nhân có nguy cơ cao (Vd: bệnh nhân có huyết động không ổn định, không ổn định về điện tim [như loạn nhịp thất] và đau ngực không đáp ứng với điều trị truyền nitroglycerrin liều cao) sẽ có được cơ hội nếu được điều trị tái tạo mạch vành sớm.
Bệnh nhân có hội chứng vành cấp có gia tăng nguy cơ bị MI tái phát và tử vong cả trong thời gian nằm viện và sau khi xuất viện. Mỗi lần nhập viện (cũng như các lần Bệnh nhân đến khám chuyên khoa sau đó) là cơ hội để cùng làm việc với bệnh nhân nhằm làm giảm thêm nữa nguy cơ bị các biến cố tim mạch có thể xày ra trong tương lai. Từ tắt dễ nhớ “ABCD” là một bảng kế hoạch hữu ích giúp thiết lập các điều trị khác nhau trong khi nằm viện và sau khi xuất viện (Bảng 20.2). Các khoảng mục trong bảng hướng dẫn điều trị này có thể được xem xét áp dụng như một hướng dẫn điều trị cấp cứu cũng như bảng kiểm sau khi xuất viện cho tất cà các bệnh nhân được nhập viện với hội chứng vành cấp. Xử trí một trường hợp nghi ngờ bị MI trong bối cảnh ngừng tim được thảo luận ở Chương 25. Xử trí sau ngừng tim.
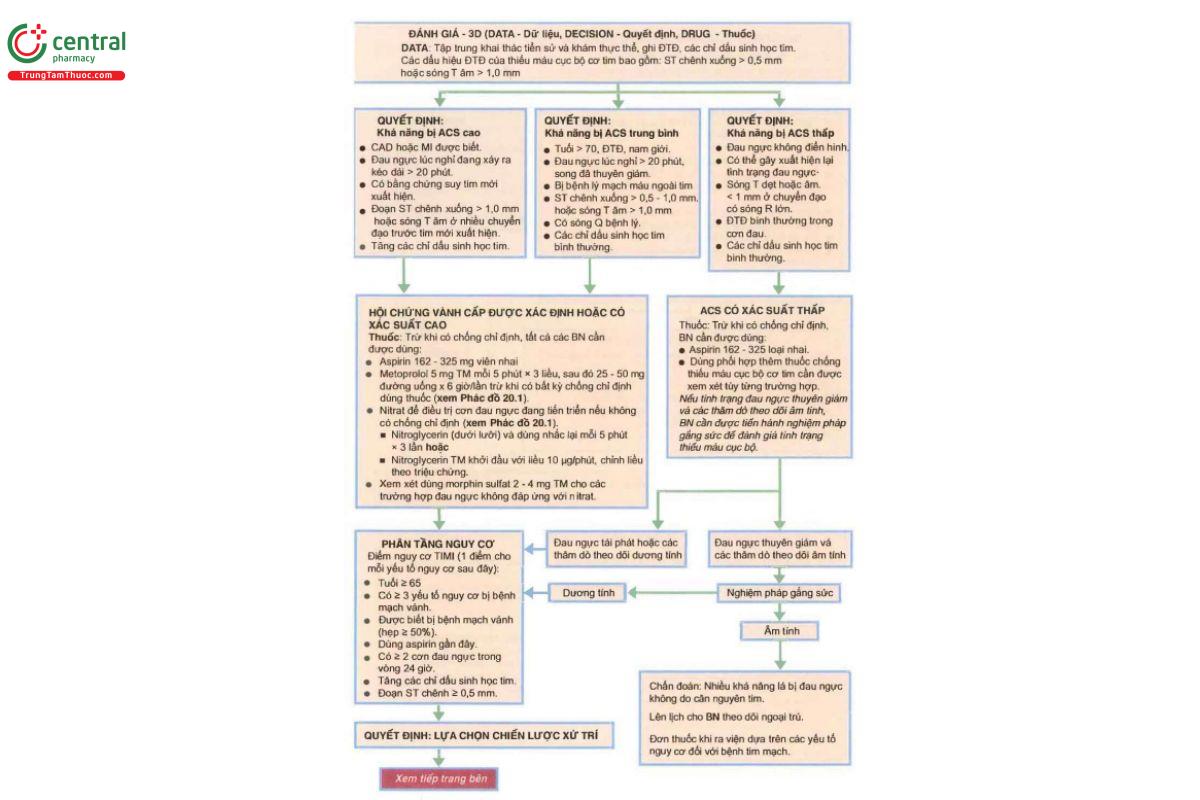

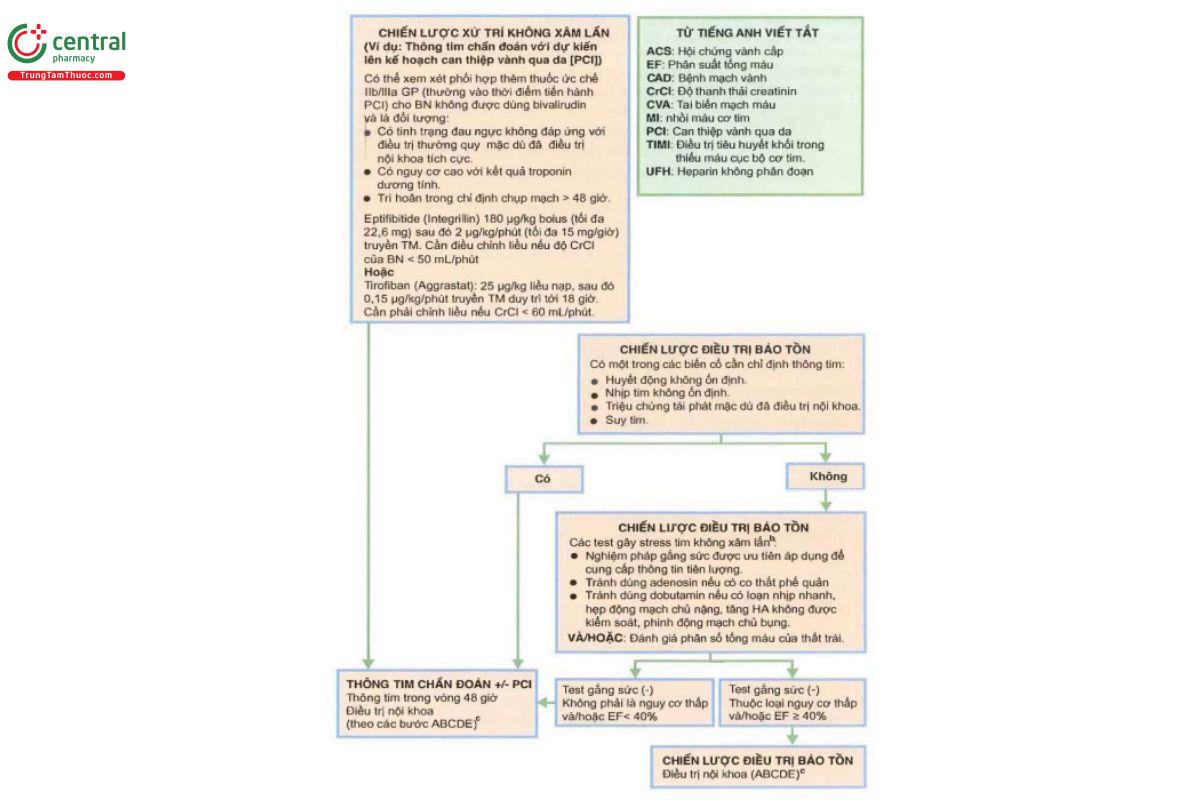
Ghi chú: (a) Các yếu tố nguy cơ bị bệnh mạch vành bao gồm: ĐTĐ, hút thuốc lá, tăng HA (HA >140/90 mmHq hoặc bệnh nhân đang dùng thuốc điều trị tăng HA), nồng độ HDL cholesterol thấp (< 40 mg/dL), tiền sử gia đình có người bị bệnh mạch vành lúc còn trẻ tức là bị bệnh mạch vành ở những người thân đời thứ nhất là nam giới < 55tuổi, hoặc ở nữ giới < 65 tuổi và tuổi (nam dưới 45 tuổi; nữ > 55 tuổi); (b) Độ chính xác chẩn đoán của một loạt các test gây stress với tim là: (1) gắng sức trên thảm lăn - ở nam đạt độ nhạy 68%, độ đặc hiệu 77%; ở nữ đạt độ nhạy 61%, độ đặc hiệu 70%; (2) gắng sức adenosin thallium-độ nhạy 881%, độ đặc hiệu 77%; (3) Siêu âm gắng sức hoặc siêu âm với dobutamin-độ nhạy 76%, độ đặc hiệu 88%. (c) Xem Bảng 20.2.
BẢNG 20.2. Quy trình ABCDE như một hướng dẫn điều trị cho bệnh nhân nội trú và bảng kiểm sau khi xuất viện đối với bệnh nhân có hội chứng vành cấp
| A | Antiplatelet (Thuốc chống ngưng tập tiểu cầu) | Aspirin dùng suốt đời. Clopidogrel (hoặc các thuốc chống tiểu cầu khác) trong ít nhất 1 năm. Xem xét dự phòng bằng thuốc ức chế bơm proton (PPI|) cho các bệnh nhân có yếu tố nguy cơ hoặc tiền sử bị chảy máu đường tiêu hóa/bệnh loét dạ dày - tá tràng. |
| Anticoagulation (Thuốc chống đông) | Heparin hay Enoxaparin trong khi nằm viện | |
| ACE-inhibitor (Thuốc ức chế men chuyển angiotensin) | Được xem xét sử dụng nếu phân số tổng máu của thất trái giảm (EF < 40%), ĐTĐ, suy thận mạn hoặc tăng HA vô căn. | |
| Angiotensin receptor blocker (Thuốc ức chế thụ thể angiotensin) | Đối với các bệnh nhân không dung nạp được với thuốc ức chế men chuyển angiotensin (ACE~-l) | |
| Aldosterone receptor blocker (Thuốc ức chế thụ thể aldosteron) | Đối với bệnh nhân có EF < 40% có ĐTĐ hoặc suy tim đã được dùng thuốc ức chế men chuyển angiotensin và thuốc chẹn bêta giao cảm; Cần thận trọng ở Bệnh nhân bị tăng Kali máu hoặc suy thận mạn | |
| B | Bêta-blocker (Thuốc chẹn bêta giao cảm) | Tất cả các Bệnh nhân trừ khi có chống chỉ định |
| Blood pressure (Huyết áp) | Đích cần đạt là < 140/90 mmHg; Đối với Bệnh nhân bị suy thận mạn hoặc ĐTĐ, đích cần đạt là < 130/80 mmHg (tối ưu hóa điều trị với thuốc chẹn bêta giao cảm và thuốc ức chế men chuyển angiotensin, trước khi phối hợp thêm các thuốc điều trị tăng HA khác). | |
| C | Cigarette cessation (Ngừng hút thuốc lá) | Bỏ thuốc lá hoàn toàn. Dùng nicotin thay thể, các thuốc đường uống, tư vấn cho Bệnh nhân |
| Cholesterol | Điêu trị bằng statin liêu cao bất kể nồng độ LDL là bao nhiêu; Đích cần đạt đối với: LDL < 1,8 mmol/L; HDL > 1,03 mmoljL. | |
| D | Diet (Chế độ ăn kiêng) | Nếu chỉ số khối của cơ thể (BMI) > 25. Đích ban đầu cần đạt là giảm 10% trọng lượng cơ thể |
| Diabetes (Đái tháo đường) | Đích HbA1c cần đạt < 7,0% | |
| E | Exercise (Tập thể dục) | 30 phút hoạt động thể lực với các bài tập thể dục nhịp điệu trong ít nhất 5 ngày/tuần. Bài tập phục hôi chức năng tim mạch với tư vấn của thầy thuốc chuyên khoa có thể có ích đối với bệnh nhân |
| Ejection fraction (Phân số tống máu) | Đo phân sở tống máu của thất trái trước khi cho bệnh nhân xuất viện |
Các từ tiếng Anh viết tắt: ACE (angiotensin-converting enzyme): enzym chuyển đổi angiotensin; BMI (body mass index): Chỉ số khối của cơ thể; CRI (chronic renal insufficency): Suy thận mạn; EF (ejection fraction): Phân số tống máu; HF (heart failure): Suy tim; HbA1c: Hemoglobin A1C; HTN (hypertension): Tăng huyết áp; LDL (Low-density lipoprotein): lipoprotein tỉ trọng thấp; PPI (Proton Dump inhibitor): Thuốc ức chế bơm proton; PUD (peptic ulcer disease): Bệnh loét dạ dày - tá tràng.
3 CHĂM SÓC BỆNH NHÂN CÓ HỘI CHỨNG VÀNH CẤP TRONG BỆNH VIỆN
3.1 PHÂN LOẠI NHỒI MÁU CƠ TIM
Phân loại các loại nhồi máu cơ tim khác nhau rất quan trọng do việc xử trí từng loại nhồi máu này có thể khác biệt từ các khuyến cáo điều trị đối với hội chứng vành cấp có đoạn ST chênh lên (STE-ACS) và hội chứng vành cấp không có đoạn ST chênh lên (NSTE-ACS) (Bảng 20.3). Nhồi máu cơ tim týp I là do thiếu máu cục bộ hậu quả của mảng vữa xơ mạch vành không ổn định và dẫn tới hình thành huyết khối và huyết khối này có thể gây tắc hoàn toàn dòng chảy mạch vành (như trong hội chứng vành cấp có ST chênh lên [STE-ACS]) hoặc có thê gây tắc không hoàn toàn dòng chảy mạch vành (như trong hội chứng vành cấp không có ST chênh lên [NSTE-ACS]). Nhồi máu cơ tim týp 2 xảy ra do tăng nhu cầu về oxy hoặc do giảm cung cấp oxy cho cơ tim. Trong trường hợp điển hình, Bệnh nhân bị nhồi máu cơ tim týp 2 có tình trạng hẹp động mạch vành cô định vì vậy không gây tình trạng thiếu máu cục bộ cơ tim lúc nghỉ, song có thể gây thiểu máu cục bộ cơ tim vào các thời điểm có tăng nhu cầu sử dụng oxy (Vd: nhịp tim nhanh, phẫu thuật, tăng HA nặng) hoặc khi có giảm phân phối oxy cho cơ tim (Vd: thiếu máu, giảm oxy mô, tụt HA, sepsis). Nhồi máu cơ tim xảy ra trong khi mô thường gặp nhất là do có tình trạng mất tương xứng giữa nhu cầu và khả năng cung cấp oxy cho cơ tim và thường được biểu hiện ở giai đoạn hậu phẫu bằng tình trạng tăng các chỉ dấu sinh học tim trong huyết thanh. Lưu đồ điều trị được khuyến cáo đối với nhồi máu cơ tim týp 2 được trình bày trong Phác đồ 20.3.
Hai thể chỉ có duy nhất trong nhồi máu cơ tim týp 2 là bệnh cơ tim do stress gây nên hay bệnh cơ tim “Takotsubo” và bệnh cơ tim do sepsis gây nên. Cả hai hội chứng này có nguồn gốc do tăng quá mức catecholamin và có thể khó phân biệt với hội chứng vành cấp. Bệnh nhân có các hội chứng này có biểu hiện biến đổi điện tim kiểu thiếu máu cục bộ cơ tim, các bất thường trên siêu âm tim bao gồm các bất thường vận động thành tim khu trú và chức năng tâm thu của thất trái bị ức chế và tăng các chỉ dấu sinh học tim. Bệnh nhân có nghi vấn bị bệnh cơ tim do stress gây nên cần được tiến hành chụp mạch vành chẩn đoán, mặc dù việc gia tăng sử dụng các kỹ thuật chẩn đoán hình ảnh không xâm lấn (như chụp CT động mạch vành) có thể tránh phải tiến hành thông tim chụp mạch vành cho bệnh nhân. Kết quả chụp mạch này có thể bình thường hoặc cho thấy bệnh nhân chỉ bị bệnh mạch vành nhẹ. Ngoài ra, bệnh nhân cũng nên được đánh giá bằng siêu âm qua thành ngực hoặc chụp cộng hưởng từ tim để đánh giá khả năng bị rối loạn chức năng thất trái cũng như tình trạng tắc nghẽn đường chảy ra của thất trái. Xử trí đối với tình trạng này bao gồm dùng thuốc ức chế adrenergic (Vd: thuốc chẹn bêta không chọn lọc có hoạt tính gây block alpha), làm giảm hậu gánh bằng thuốc ức chế men chuyển angiotensin (ACE), lợi tiểu nếu cần và làm siêu âm tim qua thành ngực theo serie để theo dõi tình trạng rối loạn chức năng thất tiếp diễn dai dẳng. Các bệnh nhân có phân số tống máu của thất trái (LVEF) bị ức chế nặng hoặc có huyết khối trong buồng thất trái nên được xem xét dùng thuốc chống đông ngắn hạn theo đường uống. Hầu hết các Bệnh nhân sẽ phục hồi hoàn toàn khi vượt qua được sự cố gây ra tình trạng này hoặc khi bệnh lý nội khoa nền được hồi phục hoàn toàn.
BẢNG 20.3. Phân loại các týp nhồi máu cơ tim khác nhau
| Týp | Bệnh cảnh lâm sàng |
| Týp 1 | Nhồi máu cơ tim tự phát xảy ra thứ phát sau một sự cố vành nguyên phát do mảng vữa xơ bất ổn |
| Týp 2 | Nhồi máu cơ tim thứ phát do mất tương xứng giữa nhu cầu và cung cấp oxy cơ tim |
| Týp 3 | Đột tử do tim |
| Týp 4a | Nhồi máu cơ tim thứ phát do can thiệp vành qua da (PCI) (Lưu ý là giá trị của troponin tim (cTn) phải cao gấp 5 lần 99% bách phân vị của giới hạn bình thường cao) |
| Týp 4b | Nhồi máu cơ tim thứ phát do huyết khối stent |
| Týp 5 | Nhồi máu cơ tim kết hợp với phẫu thuật làm cầu nối vành (CABG) (Lưu ý là giá trị của troponin tim (cơn) tím phải cao gấp 10 lần 99% bách phân vị của giới hạn bình thường cao) |
Các từ tiếng Anh viết tắt: CABG (coronary artery bypass grafting): Làm cầu nối vành; PCI (percutaneous coronary intervention): Can thiệp vành qua da; cTn (cardiac troponin): Troponin tim.

Các từ tiếng Anh viết tắt: STEMI (ST-segment elevation myocardial infraction)/STE-ACS (ST-segment elevation Acute coronary syndrome): Nhồi máu cơ tim có đoạn ST chênh lên/Hội chứng vành cấp với đoạn ST chênh lên; aPTT (activated partial thromboplastin time): Thời gian thromboplastin được hoạt hóa từng phần; CrCl: Độ thanh thải creatinin.
4 CÁC BIẾN CHỨNG SAU NHỒI MÁU CƠ TIM
Tỉ lệ các biến chứng sau nhồi máu cơ tim đã giảm xuống một cách ngoạn mục kể từ khi phát kiến ra các chiến lược tái tưới máu mạch vành sớm. Tuy nhiên, nhiều Bệnh nhân, bao gồm các bệnh nhân bị nhồi máu cơ tim rộng, nhồi máu cơ tim im lặng, đến cấp cứu muộn, được tiến hành tái tưới máu chậm trễ hoặc không hoàn toàn vẫn có nguy cơ cao bị các biến chứng sau nhồi máu.
Cụm từ tắt “FEAR AMI” (Failure-Effusion and Pericarditis-Arrhythmia-Rupture-Aneurysm-Myocardial Infaction) rất hữu ích giúp người thầy thuốc dễ nhớ các biến chứng tiềm ẩn có nguy cơ gây tử vong này. Phần tiếp theo sẽ thảo luận từng mục từ của cụm từ tương ứng với từng biến chứng có thể gặp.
4.1 F (FAILURE) - SUY TIM
Rối loạn chức năng thất trái là yếu tố dự đoán độc lập mạnh nhất cho tỉ lệ sống sót sau nhồi máu cơ tim cấp. Các triệu chứng lâm sàng của rối loạn chức năng thất trái đi từ tình trạng suy tim nhẹ (Vd: các rales ở phổi hoặc tiếng tim thứ ba [S3]) đến sốc do căn nguyên tim. Mức độ nặng của rối loạn chức năng thất trái có tương quan với kích thước ổ nhồi máu, tuổi cao của Bệnh nhân và các yếu tố nguy cơ lâm sàng khác như đái tháo đường. Điều trị tình trạng rối loạn chức năng thất trái sau nhồi máu cơ tim được quyết định dựa trên mức độ nặng của tình trạng này và bao gồm cho Bệnh nhân thở oxy, làm giảm hậu gánh bằng thuốc giãn mạch (Vd: nitroglycerin hoặc nitroprussid), dùng thuốc ức chế hệ thống renin-angiotensin và điều trị lợi tiểu. Bệnh nhân xuất hiện tình trạng sốc tim cần được chỉ định đặt catheter động mạch phổi và có thể cần dùng thuốc chủ vận bêta (Vd: dobutamin), thuốc ức chế phosphodiesterase (Vd: Milrinone) và/hoặc điều trị thuốc co mạch. Các bệnh nhân bị shock do căn nguyên tim nặng không đáp ứng với điều trị bằng thuốc làm tăng co bóp cơ tim và thuốc vận mạch nên được đánh giá để xem xét sử dụng sớm thiết bị hỗ trợ tuần hoàn tạm thời bằng biện pháp cơ học (temporary mechanical circulatory support) như thiết bị Impella hay oxy hóa máu qua màng ngoài cơ thể phương thức tĩnh mạch - động mạch (VA-ECMO).
Rối loạn chức năng thất phải xảy ra ở khoảng 10% các Bệnh nhân bị nhồi máu cơ tim thành dưới hoặc thành sau. Chẩn đoán này phải được đặt nghi vấn ở các Bệnh nhân xuất hiện tụt HA khi được điều trị nội khoa chuẩn đối với nhồi máu cơ tim và ở các bệnh nhân có gia tăng áp lực tĩnh mạch cảnh song không thấy có phù phổi. Ở các bệnh nhân này, đặt catheter động mạch phổi (PAC) sẽ cho thấy có áp lực tĩnh mạch trung tâm (CVP) tăng cao và áp lực bít mao mạch phổi (PCWP) thấp. Xử trí tình trạng này bằng truyền dịch TM một cách thận trọng để bảo đảm tiền gánh và sử dụng dobutamin để duy trì được cung lượng tim thỏa đáng. Hỗ trợ thất phải bằng thiết bị hỗ trợ tuần hoàn tạm thời bằng biện pháp cơ học có thể được áp dụng trong một số tình huống chọn lọc, nhưng tương tự như đối với hỗ trợ thất trái, phương pháp này chưa được chứng minh chặt chẽ là giúp cải thiện kết quả lâm sàng trong sốc tim do nhồi máu cơ tim.
4.2 E: EMBOLISM AND EFFUSION/ PERICARDITIS: TẮC MẠCH PHỔI VÀ TRÀN DỊCH MÀNG TIM/ VIÊM MÀNG NGOÀI TIM
Có tới 20% trong tổng số Bệnh nhân và 60% Bệnh nhân bị nhồi máu cơ tim lớn ở thành trước sẽ xuất hiện huyết khối thành tim. Nên tiến hành làm siêu âm tim có sử dụng chất cản âm cho tất cả các bệnh nhân bị nhồi máu cơ tim để xác định sự có mặt của huyết khối thành tim hoặc các vùng cơ tim mất vận động dễ có xu hướng gây hình thành huyết khối. Nếu thấy có huyết khối, cần tiến hành thảo luận ngay giữa thầy thuốc điều trị và bệnh nhân về nguy cơ bị thuyên tắc mạch so với nguy cơ chảy máu khi điều trị chống đông cho bệnh nhân. Điều này đặc biệt đáng lo ngại khi thuốc chống đông được phối hợp thêm với aspirin và thuốc ức chế thụ thể P2Y12 sau khi tiến hành can thiệp mạch vành qua da. Nếu cần dùng thuốc chống đông, heparin đường toàn thân sau đó chuyển sang điều trị bằng thuốc kháng vitamin K đường uống trong ít nhất 3 - 6 tháng có thể được bắt đầu dùng cho bệnh nhân.
Tràn dịch màng tim sau nhồi máu cơ tim là một biến chứng đe dọa tính mạng bệnh nhân hiếm gặp. Tuy nhiên, nếu thấy có tràn dịch màng tim gây ép tim cấp ở bệnh nhân sau nhồi máu cơ tim, cần phải xem xét khả năng tràn máu màng tim do vỡ buồng thất gây nên. Khi thấy có tràn dịch màng tim trên siêu âm tim, nên tạm ngừng dùng thuốc chống đông trong giai đoạn sau nhồi máu cơ tim để tránh khả năng xảy ra tràn máu màng tim. Nếu không thể ngừng dùng thuốc chống đông được, cần phải nâng cao mức độ cảnh giác với biến chứng này trong quá trình theo dõi bệnh nhân.
Viêm màng ngoài tim sau nhồi máu cơ tim có thể được gặp ở bất kỳ thời điểm nào từ ngày đầu tiên đến tuần thứ 6 sau nhồi máu cơ tim. Biến chứng này là hậu quả của tình trạng kích thích tại chỗ đối với màng ngoài tim và thường liên quan với một ổ nhồi máu xuyên thành. Viêm màng ngoài tim phải được chẩn đoán phân biệt với tình trạng thiếu máu cục bộ cơ tim tái phát. Đau thứ phát do viêm màng ngoài tim thường tăng lên khi hít sâu và cải thiện khi
Bệnh nhân ngồi cúi về phía trước, đau lan lên vai và có thể đi kèm với các dấu hiệu điện tâm đồ đặc trưng. Tình trạng này thường tự khỏi và vì vậy cách xử trí là chờ đợi; trong các trường hợp hiếm hữu với tình trạng đau nặng mặc dù bệnh nhân đã được điều trị bằng Acetaminophen, có thể xem xét cho bệnh nhân dùng aspirin liều cao (650 mg x 8 giờ/lần +/- Colchicin 0,5 - 0,6 mg x 2 lần/ngày) nhất là ở giai đoạn sớm của viêm màng ngoài tim.
Hội chứng Dressler là một loại viêm màng ngoài tim sau nhồi máu cơ tim xảy ra sau nhồi máu cơ tim từ 1 - 8 tuần. Tình trạng này được cho là trung gian qua cơ chế miễn dịch và được điều trị rất tốt bằng aspirin liều cao. Nên tránh sử dụng glucocorticosteroid và các thuốc kháng viêm không phải steroid khác trong tháng đầu sau nhồi máu cơ tim do tiềm ẩn nguy cơ gây suy giảm quá trình lành sẹo của thất, dẫn tới tăng tỉ lệ vỡ buồng thất.
4.3 A: (ARRHYTHMIA) - LOẠN NHỊP TIM
Xử trí nhiều loại loạn nhịp thường gặp được thảo luận ở Chương 21. Một số loại loạn nhịp đặc hiệu của nhồi máu cơ tim được trình bày ở đây.
Một loạt các loạn nhịp thất khác nhau được kết hợp từ trước với nhồi máu cơ tim và sau tưới máu cơ tim. Bằng chứng tốt nhất về “nhịp do tái tưới máu” (reperfusion rhythm) là nhịp tự thất gia tốc (AIVR), do nhịp này thường được thấy ngay sau khi tái tưới máu vành thành công. Mặc dù vậy, nhịp tự thất gia tốc không thật quá nhạy và cũng không đặc hiệu đối với tình trạng tái tưới máu thành công và nếu được thấy trong bệnh cảnh sau tái tưới máu, không cần bất kỳ một can thiệp đặc hiệu gì đối với loạn nhịp này. Các thay đổi điện tâm đồ thường gặp hơn xảy ra sau khi tái tưới máu thành công bao gồm các thay đổi của ST-T, chẳng hạn như thoái triển của tình trạng chênh lên trước đó của khúc ST.
Nhịp nhanh thất (VT) thường là nhịp kết thúc trong giai đoạn quanh nhồi máu cơ tim và được kết hợp với gia tăng tỉ lệ tử vong khi nó xảy ra trong vòng 48 giờ đầu nhập viện. Nhịp nhanh thất có thể được chia thành nhịp nhanh thất một dạng (monomorphic VT) mà trong loạn nhịp này, tất cả các nhát bóp thất có hình dạng tương tự nhau như khi nhịp nhanh thất phát sinh từ một ổ hay vòng vào lại duy nhất và nhịp nhanh thất đa dạng (polymorphic VT) mà trong loạn nhịp này có thay đổi về hình dạng giữa các nhát bóp thất. Trong từng trường hợp, tích cực tái hồi trở lại nhịp xoang được thực hiện thông qua việc sử dụng các thuốc chống loạn nhịp (Vd: Amiodaron, lidocain) và/hoặc sốc điện đồng bộ chuyển nhịp tim như theo hướng dẫn điều trị hồi sinh tim phổi nâng cao. Sự giảm nồng độ kali và magiê máu được kết hợp với xuất hiện nhịp nhanh thất bền bỉ (sustained VT) là lý do quan trọng cho thấy cần tiến hành điều chỉnh nồng độ kali (K+) và magiê (Mg2+) máu trong bệnh cảnh nhồi máu cơ tim (K+ > 4 mEq/L và Mg2+ > 2 mEq/L). Trái lại, nhịp nhanh thất không bền bỉ (NSVT) không kết hợp với gia tăng nguy cơ tử vong trong thời gian nằm viện hoặc trong năm đầu sau nhồi máu cơ tim và điều trị ức chế hay để xóa nhịp nhanh thất không bền bỉ không có triệu chứng không được khuyến cáo áp dụng thường quy cho Bệnh nhân sau nhồi máu cơ tim.
Nhồi máu cơ tim có thể gây block ở bất kỳ mức nào của hệ thống dẫn truyền tim. Vị trí của ổ nhồi máu có tác động quan trọng đối với tiên lượng và điều trị bệnh lý dẫn truyền của bệnh nhân. Nói chung, nhồi máu động mạch vành phải kết hợp với bệnh lý dẫn truyền ở phần gần của hệ thống dẫn truyền (nút nhĩ thất). Tình trạng block nhĩ - thất này thường thoáng qua và khi không có triệu chứng, nó cũng thường không cần phải chỉ định đặt máy tạo nhịp tim tạm thời qua đường tĩnh mạch cho bệnh nhân. Một ngoại lệ là tình trạng block nhĩ thất có triệu chứng xảy ra trong bệnh cảnh nhồi máu thất phải, do đó tái hồi lại được tình trạng đồng bộ nhĩ thất trong trường hợp này có thể giúp cải thiện đổ đầy thất phải và vì vậy cải thiện cung lượng tim. Nhồi máu động mạch liên thất trước/ nhồi máu nhánh vách được kết hợp với bệnh lý dẫn truyền ở phần xa của hệ thống dẫn truyền (dưới nút nhĩ thất [infranodal]) và là nguyên nhân tiềm ẩn gây đe dọa tính mạng bệnh nhân. Cần tiến hành tạo nhịp ngay cho bệnh nhân. Các đặc điểm khác của bệnh lý dẫn truyền nhĩ - thất được trình bày trong Bảng 20.4. Điều trị cấp cứu các tình trạng này được thảo luận ở Chương 21.
4.4 R: (RUPTURE) - VỠ BUỒNG TIM VÀ HỞ VAN TIM - (REGURGITATION)
Biểu hiện lâm sàng của vỡ thành thất thường rất dữ dội và luôn đe dọa tính mạng của bệnh nhân. Chỗ thủng có thể ở thành tự do của thất, vách liên thất hoặc cơ nhú (Bảng 20.5).
Vỡ thành tự do của thất được biểu hiện bằng tụt HA và các dấu hiệu của ép tim cấp do tràn dịch màng ngoài tim. Khi có bất kỳ nghi vấn lâm sàng nào về tình trạng này cần phải chỉ định làm siêu âm tim cấp cứu và đặt catheter động mạch phổi để chẩn đoán ngay biến chứng này. Phẫu thuật cấp cứu thường là cơ may duy nhất để cứu sống bệnh nhân.
Phải đặt ra nghi vấn có thủng vách liên thất ở các Bệnh nhân có tiếng thổi toàn thì tâm thu hoặc sờ thấy rung mưu mới xuất hiện kèm với các dấu hiệu suy cả hai buồng thất tiến triển nặng lên. Cần tiến hành làm siêu âm tim để phát hiện và xác định vị trí thủng của vách liên thất. Đặt catheter động mạch phổi rất hữu ích để đánh giá có tình trạng tăng độ bão hòa oxy trong thất phải (hiện tượng “step-up”) và được coi là một dấu hiệu đặc trưng của thủng vách liên thất. Catheter động mạch phổi cũng có thể được sử dụng để tính toán phân số shunt. Tất cả các bệnh nhân bị thủng vách liên thất cần được xem xét điều trị phẫu thuật sớm. Đặt bóng đối xung trong động mạch chủ (IABP) và/hoặc dùng nitroprussid do làm giảm tình trạng shunt có thể được chỉ định như biện pháp bắc cầu chờ chuyển bệnh nhân đi mổ.
Hở van hai lá là một biến chứng thường gặp của nhồi máu cơ tim xảy ra ở khoảng một nửa số bệnh nhân bị nhồi máu và nó thường do nhồi máu động mạch mũ trái gây nên. Hở van hai lá do thiếu máu cục bộ có thể do tình trạng giãn vòng van hai lá khi có rối loạn chức năng thất trái, rối loạn chức năng cơ nhú, hoặc đứt cơ nhú gây nên. Điển hình là hở van hai lá xảy ra tạm thời, không có triệu chứng và không cần phải tiến hành can thiệp gì thêm. Tuy nhiên, hở van hai lá thứ phát do đứt cơ nhú có thể gây hở van hai lá nặng và khả năng bị biến cố này phải được đặt nghi vấn ở Bệnh nhân có tiếng thổi toàn thì tâm thu mới xuất hiện trong bệnh cảnh suy tim, rối loạn huyết động và phù phổi. Đáng lưu ý là, một số bệnh nhân bị hở hai lá nặng trong bệnh cảnh này có thể không nghe thấy rõ tiếng thổi. Siêu âm tim (qua thực quản và qua thành ngực) là biện pháp chính để chẩn đoán và xác định căn nguyên của hở hai lá. Đặt catheter động mạch phổi cho thấy các sóng V lớn trên đường ghi áp lực mao mạch phổi bít. Đối với các bệnh nhân nghi ngờ bị đứt cơ nhú, phẫu thuật cấp cứu được chỉ định cùng với sử dụng nitroprussid hoặc bơm bóng đối xung trong động mạch chủ (IABP) trong bệnh cảnh tụt HA để làm ổn định huyết động cho bệnh nhân tới khi tiến hành phẫu thuật phục hồi van cho họ.
BẢNG 20.4. Các đặc điểm của bệnh lý dẫn truyền nhĩ - thất liên quan với tình trạng thiếu máu cục bộ cơ tim
| Đặc điểm | Bệnh lý ở phần gần của hệ thống dẫn truyền | Bệnh lý ở phần xa của hệ thống dẫn truyền |
| Nhánh mạch vành bị tổn thương | Nhánh vành phải/nhánh liên thất sau (90%) | Các nhánh xuyên vách (septal perforator) của động mạch liên thất trước |
| Vị trí gây block | Trong nút nhĩ thất | Dưới nút nhĩ thất (infranodal)* |
| Vị trí ổ nhồi máu | Sau dưới | Trước vách |
| Kiểu block AV | Độ I hoặc Mobitz týp 1 | Mobitz týp 2 hoặc độ 3 |
| Khoảng thời gian bị block nhĩ - thất | Thoáng qua (2 - 3 ngày) | Thay đổi |
| Tỉ lệ tử vong | Thấp, trừ khi có suy tim ứ huyết hoặc tụt HA | Cao do ổ nhồi máu lan rộng |
| Cần đặt tạo nhịp tim tạm thời | Hiếm khi | Cần được xem xét sớm, nhất là nhồi máu cơ tim thành trước và block 2 phân nhánh |
| Đặt máy tạo nhịp tim vĩnh viễn | Hầu như không bao giờ | Được chỉ định nếu block cấp độ cao trong hệ thống His-Purkinje hoặc kết hợp với bloc nhánh |
Ghi chú: (*) Động mạch vành phải điển hình sẽ cấp máu cho nút xoang nhĩ, nút nhĩ thất và phần xa của nhánh His phải, trong khi đó động mạch vành trái cấp máu cho thân His, phần gần của nhánh His phải và phần nhánh trước trái (left anterior fascicle). Phân nhánh sau trái (left posterior fascicle) được cấp máu bởi động mạch liên thất sau (posterior descending artery), cũng như nhánh xa của động mạch liên thất trước (distal LAD).
4.5 A: (ANEURYSM) - PHÌNH THÀNH THẤT
Phình thực sự thành thất trái là biến chứng của < 5% các nhồi máu cơ tim cấp. Biến chứng này được cho là do hậu quả của tình trạng tắc nghẽn hoàn toàn động mạch vành cấp máu cho vùng cơ tim bị tác động mà không có dòng tuần hoàn bàng hệ đáng kể đối với vùng cơ tim này. Vì vậy, các phình thành thất vùng trước mỏm do tắc động mạch liên thất trước được gặp nhiều hơn gấp 4 lần so với các phình thành thất vùng sau dưới.
Các phình thành thất trái được kết hợp với gia tăng tỉ lệ tử vong gấp hơn 6 lần, tử vong chủ yếu là do loạn nhịp thất. Các phình thành thất trái thường được mô xơ gia cố, vì vậy hiếm khi bị vỡ. Dấu hiệu điện tâm đồ đặc trưng của phình thành thất trái là sóng Q với ST chênh lên kéo dài dai dẳng, mặc dù chẩn đoán tốt nhất đối với tình trạng này là tiến hành làm siêu âm qua thành ngực (TTE) hay nếu cần bằng MRI. Do nguy cơ hình thành huyết khối ở thành tim và gây thuyên tắc mạch hệ thống, bệnh nhân bị phình thành thất trái thường cần được điều trị thuốc chống đông lâu dài bằng warfarin, nhất là khi có bằng chứng bị rối loạn chức năng thất trái đáng kể hoặc nghi ngờ có huyết khối trong buồng tim. Ngoài ra, do đoạn ST có thể vẫn tiếp tục chênh lên trong một thời gian sau khi tái tưới máu vành thành công, tình trạng chênh lên dai dẳng của khúc ST (> 4 tuần sau nhồi máu cơ tim cấp) thường đặt ra yêu cầu phải chẩn đoán phình thành thất trái về phương diện điện tâm đồ. Phình thành tim mạn dẫn tới suy tim hay loạn nhịp tim cần được điều trị thích hợp.
Đối với các bệnh nhân có triệu chứng không đáp ứng với điều trị thường quy, có thể xem xét chỉ định phẫu thuật để sửa chữa tình trạng phình thành tim mạn.
Giả phình thành thất (pseudoaneurysm) khác biệt hoàn toàn với phình thành thất. Thay vì tác động tới các lớp của thành tim, trong giả phình thành thất, chỉ riêng lớp cơ của tim bị xuyên thủng và thực thể lâm sàng này có thể được coi như một “vỡ thành tim được bọc lại” (“contained rupture”). Giả phình thành thất rất thường được thấy trong các nhồi máu cơ tim thành dưới và điều trị được lựa chọn đối với tình trạng này là phẫu thuật. Cả điều trị phẫu thuật và điều trị nội khoa đều có tỉ lệ tử vong rất cao do nguy cơ vỡ tự phát.
4.6 R: (RECURRENT MYOCARDIAL INFARCTION) - NHỒI MÁU CƠ TIM TÁI PHÁT
Bệnh nhân than phiền bị đau ngực sau nhồi máu cơ tim có thể phản ánh tình trạng thiếu máu cục bộ cơ tim tái phát do mạch vành không được tái thông hoàn toàn, nhồi máu lan rộng, nhồi máu tái phát hoặc xuất hiện cơn đau thắt ngực sau nhồi máu cơ tim. Tình trạng thiếu máu cục bộ cơ tim xảy ra tái phát ở 20 - 30% các bệnh nhân được điều trị thuốc tiêu huyết khối và tới 10% các bệnh nhân sau tái thông mạch vành qua da. Tiến hành theo dõi theo serie các chỉ dấu sinh học đặc hiệu với tim và ghi điện tâm đồ nhiều lần có thể giúp phát hiện được các bệnh nhân có nguy cơ. Troponin có thể không thực sự hữu ích do hoạt độ enzym này tăng kéo dài quá 1 tuần sau khi bị nhồi máu. Tăng isoenzym CK-MB sau khi nó đã có xu hướng giảm đi có thể là một chỉ dấu hữu ích hơn giúp chẩn đoán nhồi máu tái phát. Điều trị nội khoa tích cực bằng các thuốc chống thiếu máu cục bộ cơ tim (Vd: aspirin, heparin, nitrat, thuốc chẹn bêta giao cảm) để kiểm soát triệu chứng. Cần xem xét tiến hành tái tạo lại mạch vành (revascularization) ở bệnh nhân có triệu chứng song không đáp ứng với điều trị nội khoa.
BẢNG 20.5. Đặc điểm lâm sàng của các biến chứng cơ học của nhồi máu cơ tim
| Đặc điểm | Dị tật vách thất | Thủng thành tự do | Đứt cơ nhú |
| Ngày sau khi bị nhồi máu cơ tim | 1 – 5 | 1 – 7 | 3 – 5 |
| Nhồi máu cơ tim thành trước | 66% | 50% | 25% |
| Tiếng thổi mới xuất hiện | 90% | 25% | 50% |
| Sờ thấy rung mưu | Có | Không | Hiếm gặp |
| Tiền sử nhồi máu cơ tim trước đó | 25% | 25% | 30% |
| Hình ảnh trên siêu âm 2D | Quan sát được chỗ thủng | Có thể thấy tràn dịch màng ngoài tim | Lá van sa hoặc bay lật phật |
| Hình ảnh trên siêu âm Doppler | Phát hiện được shunt | Dòng phụt ngược vào nhĩ trái | |
| Đặt catheter động mạch phổi | Nồng độ oxy tăng vọt ở thất phải | Tình trạng ngang bằng áp lực ở các buồng tim trong thì tâm trương | Sóng c-v chiếm ưu thế trên đường ghi áp lực mao mạch phổi bít |
| Tỉ lệ tử vong nếu điều trị nội khoa | 90% | 90% | 90% |
| Tỉ lệ tử vong nếu điều trị ngoại khoa | 50% | Tùy báo cáo | 40 – 90% |
Các từ tiếng Anh viết tắt: 2D echo: Siêu âm tim hại bình diễn, LA: nhĩ trái, MI: nhồi máu cơ tim; PA động mạch phổi; PCWP: áp lực bít mao mạch phổi, RV (right ventricle): thất phải.
Được sửa đổi theo: Lahovitz AJ, Miller LW and Kennedy Hl Mechanical complications of acute myocardial infarction. Cardiovasc Rev Pep. 1984, 5:948
Chênh lên của đoạn ST mới xuất hiện sau nhồi máu có thể do nhồi máu cơ tim tái phát, viêm màng ngoài tim hoặc rối loạn vận động vùng cơ tim/phình buồng thất gây ra. Nhồi máu cơ tim tái phát do huyết khối trong stent thường có biểu hiện lâm sàng kịch tính với tình trạng đau ngực nặng không đáp ứng với điều trị nội khoa và tình trạng chênh lên tiến triển của đoạn ST trên điện tâm đồ. Các dấu hiệu nói trên đòi hỏi phải nỗ lực tái thông mạch vành cấp cứu cho bệnh nhân.
5 TÀI LIỆU NÊN THAM KHẢO THÊM
- Amsterdam EA, Wenger NK, Brindis RG, et al. AHA/ACC guideline for the management of patients with non-ST-elevation acute coronary syndromes: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014;130(25):e44-426.
- Antman EM, Cohen M, Bernink PJ, et al. The TIMI risk score for unstable angina/non-ST elevation MI: a method for prognostication and therapeutic decision making. JAMA. 2000;284 (7):835-842.
- Bybee KA, Prasad A. Stress-related cardiomyopathy syndromes. Circulation. 2008; 118(4):397-409
- O'Gara PT, Kushner FG, Ascheim DD, et al. ACCF/AHA guideline for the management of ST-elevation myocardialinfarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013; 127(4):e362-04245.
- Thygensen K, Alpert JS, Jaffe AS, et al. Third universal definition of myocardial infarction. Circulation, 2012; 126(16)-2020-2035.

