Cách điều trị và dự phòng bệnh nhiễm trùng đường mật
Trungtamthuoc.com - Các tác nhân gây bệnh nhiễm trùng đường mật chủ yếu là các loại vi khuẩn sống trong đường ruột như E.Coli, Klebsiella, Pseudomonas aeruginosa,... Ngoài ra, giun sán kí sinh trong đường mật cũng là tác nhân trực tiếp hoặc gián tiếp khi kết hợp với vi khuẩn gây ra bệnh này.
1 Nhiễm trùng đường mật là gì?
Đường mật là ống mật được phân chia thành nhiều nhánh nhỏ để dẫn mật được sản xuất từ gan hoặc tích lũy trong mật xuống ruột non để hỗ trợ quá trình tiêu hóa thức ăn.
Nhiễm trùng đường mật là tình trạng đường mật bị viêm nhiễm cấp tính do bệnh nhân bị tắc nghẽn dịch mật cùng với sự hiện diện của các loại vi khuẩn hoặc kí sinh trùng tại vị trí đó. Bệnh đặc trưng bởi sốt, vàng da và đau bụng phát triển do ứ trệ và nhiễm trùng trong đường mật. [1]
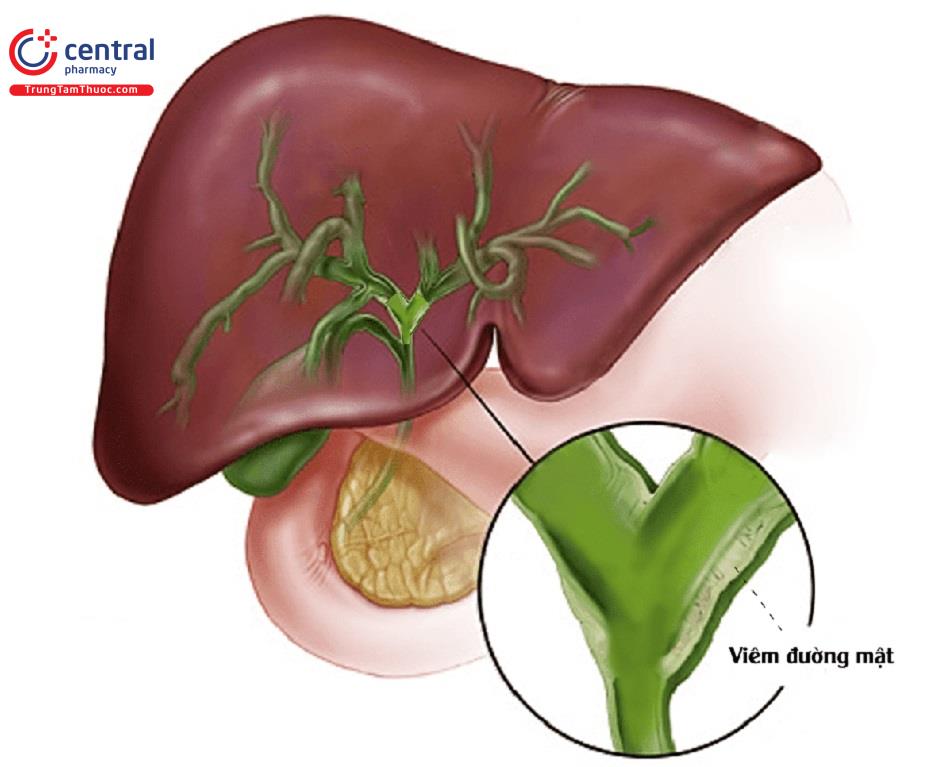
2 Nguyên nhân gây nhiễm trùng đường mật
Các tác nhân gây bệnh nhiễm trùng đường mật chủ yếu là các loại vi khuẩn sống trong đường ruột như E.Coli, Klebsiella, Pseudomonas aeruginosa,... Ký sinh trùng cũng là tác nhân trực tiếp hoặc gián tiếp khi kết hợp với vi khuẩn gây ra bệnh này. Ở nước ta, nguyên nhân chính gây nhiễm trùng đường mật chính là giun sán kí sinh trong đường mật.
Các nguyên nhân khác:
- Đường mật bị tắc hẹp cũng là yếu tố gây ra sự viêm nhiễm. Trong đó, phải kể đến nguyên nhân chính là sỏi mật. Ngoài ra, đường mật còn bị tắc hoặc chít hẹp do: giun chui ống mật, u đường mật, u đầu tụy, chít hẹp cơ Oddi, dị dạng đường mật,...
.jpg)
- Virus: viêm đường mật là do sự xâm nhập mô trực tiếp, đặc biệt là do virus hướng gan hoặc do sự phá hủy tế bào qua trung gian phức hợp miễn dịch hoặc do nhiễm vi khuẩn thứ phát. [2]
- Nấm: Nhiễm nấm hiếm gặp và thường là thứ phát sau dụng cụ đo mật hoặc được quan sát thấy ở bệnh nhân suy giảm miễn dịch.
3 Đối tượng nào có nguy cơ cao bị nhiễm trùng đường mật?
Những người có sức đề kháng suy giảm, khả năng miễn dịch yếu, mắc bệnh tự miễn như viêm ruột, viêm loét đại tràng hoặc bệnh Crohn, các loại vi khuẩn sẽ dễ dàng xâm nhập vào cơ thể và phát triển mạnh mẽ hơn gây ra nhiều bệnh, trong đó có nhiễm trùng đường mật.
Những người sống ở các vùng quê, có thói quen ăn uống không đảm bảo vệ sinh, không tẩy giun định kì hằng năm rất dễ bị mắc các bệnh về giun sán. Điều này cũng khiến nguy cơ bị nhiễm trùng đường mật ở những đối tượng này tăng lên.
Người bị mỡ máu cao, lượng cholesterol tăng cao dễ có nguy cơ hình thành nên sỏi mật gây tắc và viêm nhiễm đường mật.
Ngoài ra, những người bị ung thư di căn, các khối u phát triển trong đường mật cũng khiến đường mật bị chít hẹp, bít tắc và gây nhiễm trùng.
Những người bị sỏi mật có nguy cơ cao bị nhiễm trùng đường mật.
Người được thực hiện các thủ thuật, phẫu thuật liên quan đến ống mật. [3]
4 Chẩn đoán nhiễm trùng đường mật
Việc chẩn đoán bệnh nhiễm trùng đường mật dựa vào các triệu chứng lâm sàng và kết quả xét nghiệm cận lâm sàng.
4.1 Triệu chứng lâm sàng
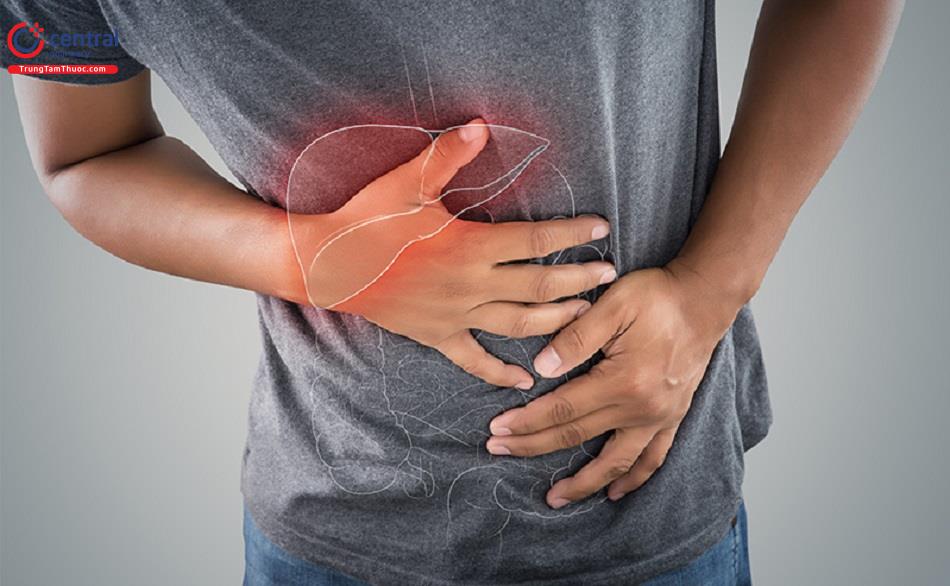
Khi bị nhiễm trùng đường mật, bệnh nhân có ba triệu chứng điển hình nhất là: đau, sốt và vàng da.
Đau ở vùng hạ sườn phải xuất hiện rất đột ngột, đau quặn thành cơn và có thể kéo dài nhiều ngày. Các cơn đau có thể lan ra phía sau lưng hoặc dưới vai phải.
Bệnh nhân sốt cao kèm rét run, vã mồ hôi. Đo nhiệt độ cơ thể có thể lên tới 39-40 độ.
Vàng da và củng mạc mắt nặng hoặc nhẹ tùy theo mức độ bệnh.
Đôi khi, bệnh nhân không có đầy đủ ba triệu chứng trên (thể không điển hình).
Ngoài ba triệu chứng điển hình trên, bệnh nhân bị nhiễm trùng đường mật còn có các biểu hiện khác như chán ăn, ăn không tiêu, ngứa ngáy toàn thân, sợ mỡ, chướng bụng,...
4.2 Xét nghiệm cận lâm sàng
Các xét nghiệm cần thực hiện để chẩn đoán bệnh:
Xét nghiệm máu
- Bạch cầu tăng cao, tốc độ máu lắng tăng.
- Bilirubin, phosphatase kiềm, cholesterol máu tăng.
- Tỉ lệ prothrombin giảm. Tiêm vitamin K, sau 72 tiếng xét nghiệm lại thấy tăng lên.
- Protein C phản ứng thường tăng.
- Cấy máu phát hiện nhiễm trùng huyết.
Chẩn đoán hình ảnh để đánh giá sự thay đổi hình thái đường mật, tìm nguyên nhân.
Siêu âm đường mật thấy giãn đường mật bên trong và ngoài gan, thành đường mật dày. Có thể có sỏi, giun trong ống mật,...
Chụp đường mật nội soi ngược dòng phát hiện các bất thường, vật cản trong đường mật.
Chụp CT bụng có thể thấy tắc nghẽn đường mật như: sỏi mật, túi mật,...
Chụp MRI đường mật có thể thấy những tổn thương.
Bên cạnh chẩn đoán xác định, bệnh nhân cũng cần được chẩn đoán phân biệt với các bệnh khác như: viêm túi mật cấp, u đường mật, áp xe gan, viêm gan,...
5 Phác đồ điều trị nhiễm trùng đường mật
Nhiễm trùng đường mật nếu không điều trị kịp thời có thể gây ra các biến chứng nghiêm trọng như: nhiễm khuẩn huyết, suy thận, chảy máu đường mật, áp-xe gan, hoại tử túi mật,...
5.1 Nguyên tắc điều trị
Việc điều trị cần tuân thủ theo nguyên tắc sau:
Chống nhiễm khuẩn bằng cách lựa chọn kháng sinh hướng vào phổ vi khuẩn G(-) trong thường gặp trong đường ruột hoặc kháng sinh phổ rộng, phối hợp với kháng sinh điều trị vi khuẩn kị khí. Nếu đã có kháng sinh đồ thì lựa chọn theo kháng sinh đồ.
Dẫn lưu đường mật nếu bị tắc nghẽn bằng cách cắt mở cơ Oddi lấy sỏi, giun, đặt stent đường mật,...
Phẫu thuật để giải quyết triệt để tình trạng tắc nghẽn.
5.2 Điều trị bằng thuốc
5.2.1 Sử dụng kháng sinh
Kháng sinh thường được sử dụng trong 10-14 ngày. Nếu chưa có kháng sinh đồ, có thể lựa chọn các kháng sinh như sau:
- Nhóm Amoxicillin kết hợp với Acid Clavulanic (Augmentin 625mg, uống 4 viên mỗi ngày, chia 2 lần). Có thể kết hợp với Ciprofloxacin 500mg ( 2 viên mỗi ngày, chia làm 2 lần) hoặc metronidazol 500mg (2 viên mỗi ngày, chia 2 lần).
- Cephalosporin thế hệ III (liều 2-4g mỗi ngày, chia 2-3 lần). Có thể phối hợp với aminosid hoặc quinolon thế hệ II hoặc metronidazol.
- Nhóm Imipenem (2-4g mỗi ngày) hoặc carbapenem (1,5-3g mỗi ngày) hoặc Piperacillin + metronidazol.
- Một số nhóm kháng sinh khác như macrolid, Lincomycin, penicillin.
5.2.2 Điều trị chống sốc nhiễm khuẩn
- Cho bệnh nhân thở oxy.
- Truyền dịch để cung cấp nước và điện giải cho bệnh nhân.
- Giải quyết nguyên nhân gây bệnh, kết hợp hồi sức và mổ.
- Sử dụng kháng sinh kết hợp.
- Dùng thuốc vận mạch như Dopamin, Noradrenalin
5.2.3 Điều trị triệu chứng
Cho bệnh nhân sử dụng các thuốc điều trị triệu chứng nếu có như:
- Thuốc hạ sốt, giảm đau: thường dùng Paracetamol 500mg, mỗi lần 1 viên, cách nhau 6-8 giờ.
- Thuốc giảm đau, giãn cơ trơn: drotaverin 40mg, uongs mỗi ngày 3 lần, mỗi lần 1-2 viên. Hhoawjc alverin citrat 40mg, mỗi ngày 2-3 lần, mỗi lần 1-3 viên.
5.3 Dẫn lưu đường mật
Chụp mật tụy ngược dòng (ERCP và loại bỏ các yếu tố gây tắc nghẽn như đường mật như: sỏi, giun,... hoặc đặt stent đường mật để khơi thông dòng chảy của mật
Dẫn lưu mật qua da.
Nội soi cửa sổ bên để cắt cơ Oddi.
5.4 Phẫu thuật
Cần phẫu thuật cho bệnh nhân ngay nếu có nghi ngờ hoại tử đường mật, rò dịch mật gây viêm phúc mạc.
Mổ nội soi lấy sỏi hoặc phẫu thuật thắt động mạch gan, cắt phân thùy gan nếu có chảy máu.
6 Dự phòng nhiễm trùng đường mật bằng cách nào?
Để dự phòng nhiễm trùng đường mật, điều đầu tiên là phải giải quyết dứt điểm nguyên nhân gây bệnh hàng đầu là sỏi mật và các nguyên nhân gây tắc nghẽn đường mật.
Việc tạo thói quen ăn uống hợp vệ sinh, không ăn đồ ăn để lâu ngày, đồ tươi sống chưa nấu chín cũng là cách tránh cho hệ tiêu hóa bị nhiễm khuẩn.
Nên tẩy giun định kì hằng năm.
Bên cạnh đó, việc tập thể dục thể thao, cân bằng bữa ăn dinh dưỡng cũng là cách nâng cao sức đề kháng giúp cơ thể có thể chống chọi lại các tác nhân gây bệnh.
Tài liệu tham khảo
- ^ Tác giả: Nezam H Afdhal, MD, FRCPI, Acute cholangitis: Clinical manifestations, diagnosis, and management, Uptodate. Truy cập ngày 16 tháng 12 năm 2021
- ^ Tác giả: Ekta Guptavà Anita Chakravarti, Viral Infections of the Biliary Tract, NCBI. Truy cập ngày 16 tháng 12 năm 2021
- ^ Tác giả: Chuyên gia của Hopkinsmedicine, Cholangitis, Hopkinsmedicine. Truy cập ngày 16 tháng 12 năm 2021

