Lưu ý khi xử trí suy thượng thận cấp ở người cao tuổi

Đại học Y Dược Thành phố Hồ Chí Minh - Bộ môn Lão khoa
Chủ biên PGS.TS.BS. Nguyễn Văn Tân
PGS.TS.BS. Nguyễn Văn Trí
TS.BS. Nguyễn Thanh Huân
Các tác giả tham gia biên soạn
Trần Quang Nam
Người cao tuổi có tỷ lệ mắc mới suy thượng thận cấp rất cao, suy thượng thận cấp là một tình trạng cấp cứu nếu không xử trí đúng cách và kịp thời có thể dẫn tới tử vong. Trong bài viết này, Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) xin gửi đến bạn đọc thông tin về cấp cứu suy thượng thận cấp ở người cao tuổi.
1 Mở đầu
Suy thượng thận cấp là tình trạng cấp cứu nội khoa có thể gây tử vong, xảy ra do tuyến thượng thận giảm sản xuất chủ yếu cortisol, một phần giảm aldosteron không đáp ứng được nhu cầu gia tăng của cơ thể. Nhận biết sớm bệnh nhân có nguy cơ suy thượng thận cấp và điều trị kịp thời có thể cứu sống bệnh nhân. Tỷ lệ mắc mới suy thượng thận cấp gia tăng trong những năm gần đây. Ở người cao tuổi trên 60 tuổi, suy thượng thận cấp có tỷ lệ mắc mới cao nhất, có lẽ do tỷ lệ suy thượng thận mạn cao, nhiều bệnh đồng mắc, sa sút trí tuệ, sống một mình và có thể kết hợp nhiều yếu tố này làm điều trị khó và giảm tuân trị. Cần có đánh giá toàn diện về vấn đề suy thượng thận cấp trên người cao tuổi để xử trí phù hợp.
2 Dịch tễ học
Ở người lớn đang điều trị suy thượng thận, tỷ lệ mắc mới của suy thượng thận cấp vào khoảng 6-8 trên 100 bệnh nhân-năm. Trên bệnh nhân suy thượng thận nguyên phát suy thượng thận cấp thường gặp hơn trên bệnh nhân suy thượng thận thứ phát. Sự khác biệt này do bệnh nhân suy thượng thận nguyên phát vừa có giảm tiết nhiều cortisol và giảm cả mineralocorticoid dễ dẫn tới nhiều khả năng suy thượng thận cấp. Trong khi đó suy thượng thận thứ phát khả năng tiết cortisol còn 1 phần và không có giảm mineralocorticoid, do đó ít bị suy thượng thận cấp hơn.
Ở người cao tuổi tỷ lệ suy thượng thận cấp nhiều hơn so với người trẻ tuổi. Nghiên cứu về số bệnh nhân suy thượng thận cấp phải nhập viện cho thấy tỷ lệ mắc mới tăng theo tuổi, tăng từ 24,3 (nhóm từ 60-69 tuổi) lên tới 35,2 (nhóm từ 70-79 tuổi) và 45,8 (nhóm trên 80 tuổi) trong 1 triệu người/năm. Tỷ lệ này cao hơn so với tỷ lệ nhập viện vì suy thượng thận cấp ở người lớn chung là 15,0 trong 1 triệu người/năm.
Suy thượng thận cấp là nguyên nhân góp phần trong tử vong ở bệnh nhân suy thượng thận. Tỷ lệ tử vong liên quan suy thượng thận cấp khoảng 6% trong số cơn suy thượng thận cấp. Trên bệnh nhân suy thượng thận mạn, cơn suy thượng thận cấp góp phần tăng khả năng tử vong do bệnh lý nhiễm trùng.
Ở người cao tuổi, tử vong do suy thượng thận cấp có tỷ lệ cao hơn có thể do bệnh nhân có nhiều bệnh đi kèm làm điều trị phức tạp hơn.
3 Nguyên nhân
3.1 Cơn suy thượng thận cấp xảy ra trên thượng thận có bệnh từ trước
- Suy thượng thận nguyên phát: phá hủy 2 tuyến thượng thận do tự miễn, phẫu thuật cắt 2 tuyến thượng thận, nhiễm trùng (ví dụ: lao 2 tuyến thượng thận), tăng sản thượng thận bẩm sinh ở trẻ em do thiếu men tổng hợp hormon thượng thận...
- Suy thượng thận thứ phát: do tuyến yên bị suy chức năng do: bướu vùng hạ đồi - tuyến yên chèn ép, do đang sử dụng corticoid lâu ngày ngưng thuốc đột ngột...
Suy thượng thận nguyên phát ngoài thiếu cortisol, còn thiếu aldosteron là hormon quan trọng điều hòa huyết áp và điện giải.
3.2 Cơn suy thượng thận cấp xảy ra trên thượng thận lúc trước bình thường
Xuất huyết hoặc huyết khối cả 2 tuyến thượng thận trong bệnh cảnh:
- Nhiễm trùng huyết có rối loạn đông máu nội mạch lan tỏa.
- Nhiễm trùng huyết não mô cầu (hội chứng Waterhouse Friderichsen), do phế cầu trùng, chùm cầu trùng, liên cầu trùng, pseudomonas.
- Dùng thuốc kháng đông.
- Chấn thương, phẫu thuật.
- Chụp hình động mạch hoặc tĩnh mạch thận, thượng thận với thuốc cản quang.
Trên người cao tuổi có suy thượng thận bao gồm những người đã được chẩn đoán lúc trước 60 tuổi và cả những người được chẩn đoán suy thượng thận khi họ đã hơn 60 tuổi. Ở người trẻ suy thượng thận mạn nguyên phát thường do viêm thượng thận tự miễn, tăng sản thượng thận bẩm sinh. Những bệnh nhân này hiện nay có tuổi thọ cao hơn, do đó ở người cao tuổi tỷ lệ suy thượng thận mạn tăng lên.
Ở người cao tuổi, suy thượng thận mới chẩn đoán thường có nguyên nhân u tuyến yên, phẫu thuật tuyến yên, xạ trị tuyến yên, do dùng glucocorticoid ngoại sinh để điều trị các bệnh lý khác, viêm tuyến yên. Tất cả nguyên nhân này gây suy tuyến yên dẫn tới suy thượng thận thứ phát.
4 Sinh lý bệnh
Hàng ngày tuyến thượng thận bình thường tiết ra khoảng 20-30 mg cortisol (hydrocortison) và sẽ tăng tiết gấp 10 lần trong tình trạng stress. Sự tăng tiết hormon trong tình trạng stress cần để duy trì chức năng sinh tồn và nếu hormon tiết ra không đủ sẽ gây ra cơn suy thượng thận cấp*. Cortisol có nhiều tác dụng, suy thượng thận cấp thiếu nhiều cortisol sẽ đưa đến suy chức năng của nhiều cơ quan và chuyển hóa như sau:
- Thiếu cortisol nội sinh gây giảm ức chế lên các cytokin gây viêm, dẫn đến làm tăng nồng độ cytokin biểu hiện sốt, mệt, chán ăn và đau,
- Giảm cortisol dẫn đến thay đổi tế bào miễn dịch: giảm bạch cầu đa nhân trung tính, tăng bạch cầu ái toan, tăng lympho.
- Do giảm tác dụng hiệp đồng của cortisol và catecholamin trên trương lực mạch máu gây dãn mạch và tụt huyết áp.
- Thiếu cortisol nên thận không thải được hoàn toàn nước tự do làm giảm natri máu gây ra nhiều triệu chứng trong đó có triệu chứng ức chế hệ thần kinh trung ương.
- Trong suy thượng thận nguyên phát, thiếu hoạt tính mineralocorticoid trên thận sẽ gây giảm natri, tăng Kali huyết, toan chuyển hóa, mất nước.
- Giảm khả năng tân sinh đường của gan có thể gây hạ đường huyết khi nhịn đói.
5 Các yếu tố thúc đẩy
Tuổi già là yếu tố nguy cơ của suy thượng thận cấp. Có tiền căn đã bị suy thượng thận áp và có kèm các bệnh đồng mắc thường gặp ở người cao tuổi như đái tháo đường típ 2, bệnh tim mạch, bệnh hô hấp mạn làm tăng nguy cơ suy thượng thận cấp và quá trình điều
phức tạp hơn. Có nhiều yếu tố thúc đẩy của suy thượng thận cấp sau đây:
- Thường gặp nhất là nhiễm trùng làm thúc đẩy xảy ra suy thượng thận cấp. Ở người già nguyên nhân thường gặp do vi khuẩn, trong khi đó ở trẻ em khuynh hướng sẽ bị nhiễm virus.
- Chấn thương, phẫu thuật, thủ thuật: ở người già thường gặp là té ngã dẫn đến gãy xương có thể do chóng mặt, hạ huyết áp tư thế, đặc biệt là trên bệnh nhân suy thượng thận nguyên phát. Tình trạng này và các chấn thương này có thể tăng theo tuổi, nếu hạ huyết áp tư thế nặng có thể phải tăng liều glucocorticoid.
- Không chỉnh liều glucocorticoid khi bệnh nhân có stress.
- Bệnh nhân suy thượng thận mạn ngưng uống glucocorticoid.
- Bệnh lý cấp tính có thể là stress cấp tính như nhồi máu cơ tim, tai biến mạch máu não thường gặp ở người cao tuổi.
- Ngừng uống glucocorticoid đột ngột có thể do bệnh nhân tự ngưng hoặc thầy thuốc cho dừng uống cũng thúc đẩy suy thượng thận cấp.
- Một số điều trị có thể là yếu tố thúc đẩy gồm một số vaccine, truyền tĩnh mạch Zoledronic acid. Suy giáp mới chẩn đoán và được bắt đầu dùng hormon giáp làm thúc đẩy suy thượng thận cấp ở bệnh nhân có suy thượng thận chưa được chẩn đoán.
- Dùng thuốc ức chế tổng hợp cortisol: Ketoconazole, mitotane.
- Thuốc tăng chuyển hóa glucocorticoid: Phenytoin, Rifampicin.
6 Biểu hiện lâm sàng
6.1 Triệu chứng cơ năng và thực thể
- Bệnh nhân có thể có tiền sử suy thượng thận đang điều trị hoặc có thời gian dùng glucocorticoid ngoại sinh lâu dài, tuy nhiên có thể không có bệnh lý gì trước.
- Biểu hiện có thể khởi phát cấp tính với triệu chứng mệt, chóng mặt, buồn nôn, nôn, sốt cao, đau bụng hầu như luôn luôn hiện diện.
- Mất nước, huyết áp thấp, hạ huyết áp tư thế, sốc giảm thể tích. Huyết áp tụt không đáp ứng vận mạch thì nên nghi ngờ là suy thượng thận và xem xét dùng glucocorticoid.
- Triệu chứng đau bụng có thể nặng, phản ứng thành bụng giống như đau bụng do nguyên nhân ngoại khoa.
- Có thể lú lẫn, hôn mê.
- Suy thượng thận nguyên phát: có thể có triệu chứng sạm da, đặc biệt sạm ở nếp gấp bàn tay, núm vú, sẹo, niêm mạc má.
- Trong suy thượng thận thứ phát: các triệu chứng tương tự như trên nhưng không có sạm da, ngoài ra còn kèm biểu hiện của suy các trục khác của tuyến yên: bất lực, mất kinh, rụng lông, các triệu chứng của suy giáp, rối loạn thị trường...
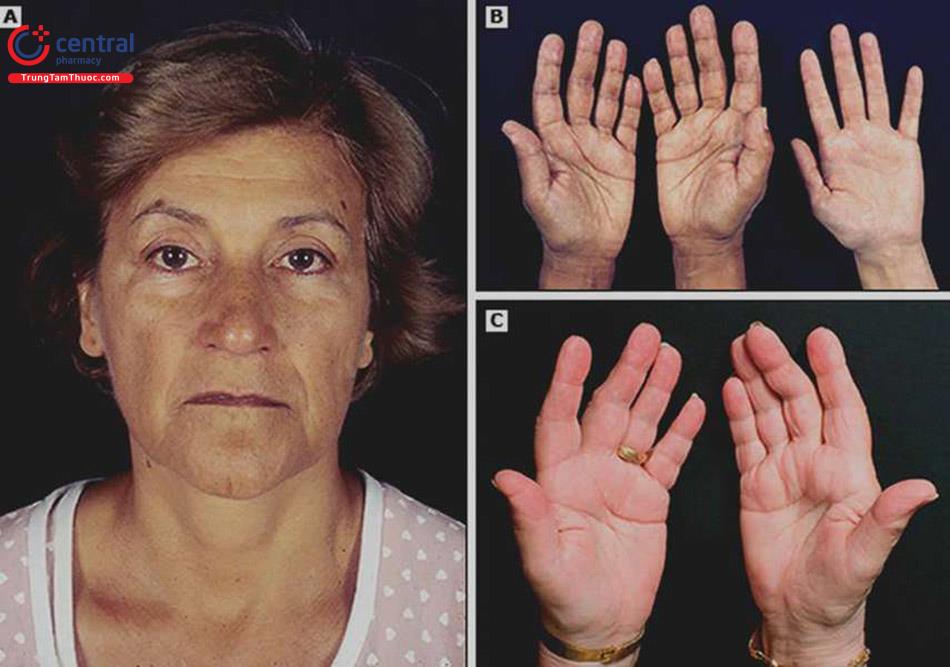
6.2 Cận lâm sàng
6.2.1 Sinh hóa
- Hạ natri máu gặp trong cả suy thượng thận nguyên phát và thứ phát.
- Tăng kali gặp trong suy thượng thận nguyên phát.
- Thiếu máu mạn, tăng bạch cầu lympho và ái toan.
- Hạ đường huyết.
6.2.2 Hormon
- Cortisol huyết thanh bất kỳ không có giá trị chẩn đoán, trừ khi rất thấp <5 mcg/dL (138 nmol/L) trong tình trạng stress nặng thì có thể chẩn đoán là suy thượng thận.
- ACTH huyết thanh tăng >52 pg/mL (11 pmol/L): phù hợp suy thượng thận nguyên phát.
- Nếu bệnh nhân huyết động ổn định, có thể thực hiện nghiệm pháp Synacthen tác dụng ngắn (ACTH tổng hợp) 250 mcg: nếu cortisol huyết thanh <20 mcg/dL (552 nmol/L) vào 30 phút sau khi tiêm 250 mcg Synacthen có giá trị chẩn đoán suy thượng thận. Nghiệm pháp này rất có giá trị trong chẩn đoán suy thượng thận nguyên phát.
Trong tình trạng nặng, cần điều trị ngay glucocorticoid sau khi bệnh nhân ổn định sẽ thực hiện các nghiệm pháp chẩn đoán xác định.
6.2.3 Hình ảnh học
Siêu âm bụng hoặc chụp cắt lớp vi tính (CT scan, computed tomography) bụng cho thấy thượng thận to trong xuất huyết thượng thận, lao thượng thận, ung thư thượng thận. Teo thượng thận gặp trong suy thượng thận mạn.
7 Chẩn đoán
Ở người lớn, suy thượng thận cấp được định nghĩa là tình trạng suy sụp sức khỏe cấp tính kèm theo huyết áp thấp tuyệt đối (huyết áp tâm thu <100 mmHg) hoặc tụt huyết áp tương đối (huyết áp tâm thu giảm 220 mmHg thấp hơn so với huyết áp trước đó của bệnh nhân). Tình trạng này hồi phục trong 1 tới 2 giờ sau khi dùng glucocorticoid tĩnh mạch: cải thiện rõ huyết áp thấp trong vòng 1 giờ, cải thiện triệu chứng lâm sàng trong vòng 2 giờ. Những bệnh nhân có triệu chứng suy thượng thận rõ nhưng không tụt huyết áp được gọi là tình trạng giai đoạn sớm của suy thượng thận cấp.
- Chẩn đoán suy thượng thận cấp nên được nghĩ đến khi gặp bệnh nhân bị hạ huyết áp không tìm ra được nguyên nhân rõ rệt, đặc biệt lại kèm các triệu chứng buồn ói, ói, hoặc sốt.
- Nên hỏi kỹ tiền sử bệnh lý tuyến thượng thận, tuyến yên, đã mổ tuyến thượng thận, tuyến yên và có tiền sử dùng thuốc glucocorticoid. Dùng glucocorticoid liều cao trong vài tuần lễ hay vài tháng cũng có thể ức chế trục hạ đồi - tuyến yên. Những bệnh nhân bị suy thượng thận hay suy tuyến yên đang dùng glucocorticoid với liều sinh lý hàng ngày cũng có thể bị suy thượng thận cấp khi có stress.
- Bệnh nhân đang dùng thuốc kháng đông thình lình bị đau bụng, trụy tim mạch phải nghi ngờ có xuất huyết thượng thận.
- Chẩn đoán ban đầu suy thượng thận cấp chủ yếu dựa vào phán đoán lâm sàng vì phải điều trị ngay trước khi có kết quả xét nghiệm chẩn đoán xác định. Những bệnh nhân không có tiền sử suy thượng thận thì khi tình trạng bệnh nhân tạm ổn sẽ có thể cần phải làm nghiệm pháp kích thích bằng Synacthen ngắn (ACTH) để đánh giá chức năng tuyến thượng thận.
- Chẩn đoán phân biệt: sốc tim, sốc nhiễm trùng...
8 ĐIều trị
Điều trị gồm truyền dịch, cho hydrocortison, điều trị hạ huyết áp, hạ đường huyết, tăng | kali huyết, tìm và điều trị các yếu tố thuận lợi.
8.1 Cấp cứu
- Lập đường truyền tĩnh mạch với kim luồn cỡ lớn.
- Lấy máu xét nghiệm khẩn trước khi điều trị glucocorticoid: xét nghiệm thường quy, ion đồ, ACTH, cortisol huyết thanh. Sau đó điều trị ngay, không chờ kết quả xét nghiệm.
- Truyền tĩnh mạch dịch NaCl 0,9% tốc độ nhanh để phục hồi huyết áp và điện giải. Nếu có hạ đường huyết thì cần truyền Glucose 5%. Phải theo dõi dấu hiệu quá tải dịch trong quá trình truyền dịch.
- Bù glucocorticoid:
- Tiêm mạch bolus hydrocortison 100 mg, sau đó duy trì bằng 1 trong 2 cách sau. Cách thứ nhất: tiêm mạch 50-100 mg mỗi 6-8 giờ. Cách thứ hai: truyền tĩnh mạch hydrocortison liên tục 10 mg/giờ trong 24 giờ đầu, tới khi tình trạng bệnh nhân ổn định, sau đó giảm dần liều tùy theo đáp ứng lâm sàng.
- Nếu không có hydrocortison có thể dùng các glucocorticoid khác thay thế, Vi dụ: Dexamethason 4 mg/12 giờ hoặc methylprednisolon 40 mg/12 giờ.
- Nếu chẩn đoán đúng các triệu chứng lâm sàng và huyết áp sẽ cải thiện 4-6 giờ sau khi bắt đầu điều trị đúng. Phải điều trị và theo dõi tích cực trong 24-48 giờ.
- Khi bệnh nhân đã ổn định, liều glucocorticoid giảm trong 1-3 ngày và chuyển sang uống liều duy trì khi bệnh nhân có thể ăn đường miệng. Chú ý cho liều uống glucocorticoid đầu tiên gối đầu ngay khi dùng liều tiêm mạch hydrocortison cuối.
- Lúc đầu dùng glucorticoid liều cao nên có hoạt tính mineralocorticoid, do đó không cần dùng thêm mineralocorticoid uống. Tuy nhiên, với bệnh nhân suy thượng thận mạn nguyên phát, khi đã giảm liều và chuyển sang hydrocortison uống duy trì, cần uống thêm mineralocorticoid.
Tất cả bệnh nhân suy thượng thận cấp cần được khảo sát tìm bệnh lý đi kèm thúc đẩy để điều trị đồng thời. Những bệnh nhân bị sốc tụt huyết áp kéo dài mặc dù đã điều trị suy thượng thận cấp đầy đủ thì cần tìm nguyên nhân khác để điều trị đầy đủ.
8.2 Khi bệnh nhân đã ổn định
- Tiếp tục truyền NaCl 0,9%.
- Tìm và điều trị yếu tố thúc đẩy (ví dụ: nhiễm trùng).
- Nếu chưa rõ chẩn đoán: làm test kích thích Synacthen tác dụng ngắn 250 mcg đê xác định chẩn đoán.
- Tìm nguyên nhân của suy thượng thận thứ phát hoặc nguyên phát.
- Giảm liều glucocorticoid về liều duy trì trong vòng 1-3 ngày nếu bệnh nhân đã ổn, ví dụ: hydrocortison 15-30 mg/ngày hoặc prednison 5-7,5 mg/ngày, chia uống 2/3 sáng, 1/3 chiều. Theo dõi bằng triệu chứng lâm sàng
- Suy thượng thận nguyên phát: bắt đầu fludrocortisone 0,1 mg uống/ngày khi ngưng truyền NaCl 0,9%.
9 Giáo dục sức khỏe và phòng ngừa
Chỉ sử dụng glucocorticoid khi đúng chỉ định.
Phải tăng gấp đôi liều uống glucocorticoid trong trường hợp sau: sốt, bị bệnh phải nằm nghỉ tại giường, cần dùng kháng sinh trị nhiễm trùng, trước khi làm các thủ thuật nhỏ ở ngoại trú (làm răng).
Cần phải dùng hydrocortison tiêm mạch 50-100 mg và truyền dịch: nếu bị sang chấn nặng, bệnh nặng, chấn thương, ói kéo dài, nhịn đói để làm thủ thuật (nội soi đại tràng), phẫu thuật.
Hướng dẫn bệnh nhân nhận biết triệu chứng của suy thượng thận cấp, nếu cần có thể hướng dẫn bệnh nhân có thể tự tiêm bắp glucocorticoid, sau đó phải vào ngay bệnh viện.
Bệnh nhân suy thượng thận khi được phẫu thuật cần tiêm bắp hoặc tiêm mạch 50-100 mg hydrocortison ngay trước khi mổ. Bệnh nhân có thể trở lại liều thuốc cũ sau 3-4 ngày nếu phẫu thuật không có biến chứng.
Các bệnh nhân bị suy thượng thận hoặc đang dùng glucocorticoid phải có thẻ bệnh lý mang theo người cho biết liều thuốc đang dùng, địa chỉ cần liên hệ, ghi rõ yêu cầu cần tiêm ngay hydrocortison khi bệnh nhân có biểu hiện suy thượng thận cấp.
10 Kết luận
Suy thượng thận cấp cần được đánh giá và xử trí cấp cứu dựa vào sự kết hợp hỏi bệnh sử, tiền căn và bệnh cảnh lâm sàng hiện tại của bệnh nhân. Các xét nghiệm sinh hóa máu, hormon trong cấp cứu sẽ hỗ trợ cho chẩn đoán trong lúc cấp cứu. Có thể điều trị ngay với glucocorticoid ngay khi có chẩn đoán suy thượng thận cấp bằng lâm sàng để cải thiện triệu chứng và dấu hiệu liên quan. Cần giáo dục cho bệnh nhân đã được chẩn đoán suy thượng thận về cách phòng ngừa và xử trí sớm suy thượng thận cấp.
11 Tài liệu tham khảo
- Nguyễn Văn Tân, Nguyễn Văn Trí, Nguyễn Thanh Huân (2023). “Suy thượng thận cấp ở người cao tuổi”, Cấp cứu các bệnh thường gặp ở người cao tuổi. Nhà xuất bản Y học, trang 351-358. Tải bản PDF tại đây.
- Rong MZ and Kim C.(2020) "Adrenal Insufficiency". In Thomas J. Baranski, Janet B. McGill and Julie M. Silverstein (Eds.), The Washington Manual: Endocrinology Subspecialty Consult. Wolters Kluwer. 4th ed.
- Gardner DG.(2018) "Acute Adrenal Insufficiency" In Gardner DG & Shoback D (Eds.), Greenspan's Basic And Clinical Endocrinology. The McGraw-Hill Education. 10th ed.
- Rushworth RL, Torpy DJ, Falhammar H. (2019) Adrenal Crisis. N Engl J Med.
- Rushworth RL, Torpy DJ, Falhammar H. (2020) Adrenal crises in older patients. Lancet Diabetes Endocrinol.
- Nguyễn Thy Khuê & Mai Thế Trạch. (2007) Cơn suy thượng thận cấp. Nội Tiết Học Đại Cương, Nhà xuất bản Y Học TP. Hồ Chí Minh.
- Newell-Price JDC, Auchus RJ. (2020) Chapter 15: "The Adrenal Cortex". In Shlomo M (Ed.), Williams Textbook of Endocrinology. Elsevier.

