Ứng dụng liệu pháp miễn dịch tiếp xúc trong điều trị rụng tóc từng vùng
Tác giả: Andrea Combalia và Juan Ferrando
Dịch: Bs. Trương Tấn Minh Vũ
Tải file PDF TẠI ĐÂY
1 Giới thiệu
Rụng tóc từng vùng (alopecia areata, AA) là một bệnh tự miễn mãn tính và tái phát riêng biệt ở nang tóc, dẫn đến rụng tóc không để lại sẹo. Mặc dù có nhiều liệu pháp điều trị rụng tóc từng vùng, một trong những phương pháp độc đáo nhất là gây mẫn cảm tại chỗ, phương pháp điều trị được sử dụng rộng rãi ở những bệnh nhân thuộc các loại nặng, như rụng tóc toàn phần (alopecia totalis, AAT) và rụng tóc toàn thể (alopecia universalis, AAU), điều này mang lại một lựa chọn điều trị hấp dẫn, bao gồm những người đã thất bại trước đây với các phương pháp điều trị truyền thống hơn và những người mắc bệnh lan rộng.
Liệu pháp miễn dịch tiếp xúc tại chỗ được Rosenberg và Drake giới thiệu vào năm 1976, bao gồm việc gây ra và loại bỏ định kỳ tình trạng viêm da tiếp xúc dị ứng (allergic contact dermatitis, ACD) bằng cách bôi một chất gây dị ứng tiếp xúc mạnh lên da đầu (hoặc lông mày) của bệnh nhân bị AA. Vì vậy, hiệu quả điều trị của phương pháp này dựa trên việc gây ra viêm da tiếp xúc dị ứng trên vùng bị bệnh.
Hiện nay, việc gây ra một tình trạng ACD với các chất gây dị ứng tiếp xúc mạnh như diphenylcyclopropenone (DPCP) vẫn là một trong những phương thức điều trị được sử dụng nhiều nhất. Hơn nữa, ngay cả khi lợi ích mọc lại tóc của liệu pháp miễn dịch tiếp xúc được báo cáo khác nhau trong y văn, theo một số đánh giá dựa trên bằng chứng, liệu pháp miễn dịch tiếp xúc được cho là có hiệu quả ở khoảng một nửa số bệnh nhân bị AA [1].
2 Miễn dịch học của các chất gây mẫn cảm tại chỗ
Chất gây mẫn cảm gồm bất kỳ hóa chất nào mà cơ thể phát triển khả năng miễn dịch khi tiếp xúc. Sau lần tiếp xúc tiếp theo, hệ thống miễn dịch sẽ tạo ra phản ứng viêm để chống lại hóa chất. Do đó, các chất gây mẫn cảm có thể gồm nhiều loại hóa chất và không nhất thiết chỉ giới hạn ở những hóa chất được sử dụng trong trị liệu y tế.
Hơn nữa, hiệu quả điều trị của liệu pháp miễn dịch tại chỗ không phụ thuộc vào một chất cụ thể. Bất kỳ chất gây dị ứng tiếp xúc mạnh nào cũng có thể được sử dụng, nhưng vì lý do rõ ràng, các chất gây dị ứng thông thường phải được loại trừ. Vì vậy, khi lựa chọn chất gây mẫn cảm, nó không nên có trong môi trường tự nhiên hoặc công nghiệp của con người.
Hiệu quả của phương pháp gây mẫn cảm tại chỗ để điều trị AA phụ thuộc vào bốn đặc điểm của chất gây mẫn cảm: khả năng điều hòa miễn dịch có thể dự đoán được (sự nhạy cảm của hệ thống miễn dịch), không có trong môi trường tự nhiên, không có phản ứng chéo với các chất khác và an toàn.
Điều trị cho AA kinh điển là làm giảm tình trạng viêm tiềm ẩn. Tuy nhiên, cơ chế chính xác cho việc mọc lại tóc ở bệnh nhân AA được điều trị bằng liệu pháp miễn dịch tiếp xúc tại chỗ vẫn chưa được làm rõ. Nhiều cơ chế điều trị được đề xuất, bao gồm tác dụng điều hòa miễn dịch [2], thay đổi tỷ lệ tế bào lympho CD4+/CD8+ [3], ức chế tế bào lympho T thúc đẩy bởi cytokine liên quan đến TH2, sự chết theo chương trình của tế bào lympho [4], liên kết với hapten và cạnh tranh kháng nguyên [5]. Một trong những quan điểm phổ biến hơn là chúng chuyển hướng phản ứng viêm trong AA ra khỏi nang tóc và hướng nó về phía chất gây mẫn cảm hóa học ngoại sinh.
3 Sự phù hợp và lựa chọn bệnh nhân
Việc điều trị AA bằng liệu pháp miễn dịch tiếp xúc tại chỗ tránh việc tiêm thuốc, điều này đặc biệt hấp dẫn khi điều trị cho trẻ em và mang lại thêm hy vọng sau khi một số phương pháp điều trị tiêu chuẩn khác thất bại. Hơn nữa, liệu pháp miễn dịch tại chỗ có thể được sử dụng đơn lẻ hoặc kết hợp với các phương pháp điều trị tại chỗ hoặc toàn thân khác như corticosteroid hoặc thuốc ức chế miễn dịch.
Những ứng cử viên tốt nhất cho phương pháp điều trị tại chỗ bằng chất gây mẫn cảm bao gồm những người bị AA nặng, như có hơn 50% diện tích da đầu bị ảnh hưởng với các mảng lớn rụng tóc AAT và AAU.
Đánh giá lâm sàng phải thực hiện cho từng trường hợp vì việc điều trị có thể gây kích ứng quá mức ở những bệnh nhân bị viêm da cơ địa dị ứng hoặc những người có làn da dễ bị kích ứng. Ở những bệnh nhân ít phản ứng với chất gây dị ứng, chất gây mẫn cảm có thể không có tác dụng.
Ở những bệnh nhân có diện tích bị AA nhỏ, chất gây mẫn cảm có thể quá khó để bôi lên vùng tóc xung quanh và thường không làm hài lòng đối với những người mong muốn có kết quả nhanh chóng.
Hơn nữa, bệnh nhân sử dụng chất gây mẫn cảm tại chỗ phải có động lực và khả năng tuân thủ phác đồ điều trị lâu dài. Việc điều trị cũng yêu cầu bệnh nhân có thể theo dõi thường xuyên và có thể làm theo các hướng dẫn phức tạp để tự bôi (nếu khuyến nghị tự điều trị).
4 Quá trình mẫn cảm
Khi chất gây mẫn cảm tại chỗ được lựa chọn phù hợp để điều trị AA, đầu tiên bệnh nhân phải nhạy cảm với hóa chất.
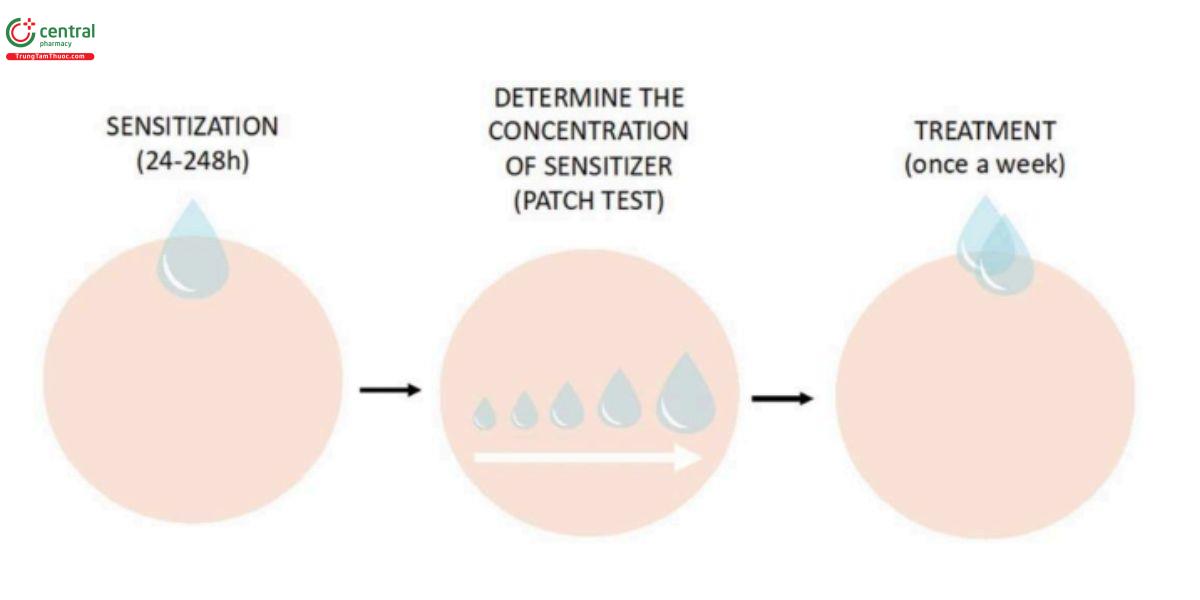
Ngay cả khi còn thiếu các phương pháp gây mẫn cảm theo phác đồ tiêu chuẩn cũng như phác đồ điều trị sau tình trạng mẫn cảm, chất gây mẫn cảm thường được bôi trên một vùng da đầu xác định (thường là gáy). Khi thực hiện gây mẫn cảm, nồng độ cao của chất thường dùng cho một vùng hạn chế bằng cách sử dụng thử nghiệm patch test trong vòng 24–48 giờ. Vị trí được chọn để gây mẫn cảm có thể thay đổi, mặc dù da đầu được ưu tiên hơn vùng cẳng tay vì ít nhạy cảm hơn với các phản ứng quá mẫn loại IV do độ dày biểu bì, dẫn lưu bạch huyết và mô hình lưu thông miễn dịch của nó.
Phần lớn các báo cáo chờ 2 tuần trước khi bôi lại, và khi đạt được sự mẫn cảm, nồng độ sử dụng trong quá trình điều trị thường là nồng độ duy trì tình trạng viêm da kích ứng nhẹ. Nồng độ lý tưởng được chọn lại bằng thử nghiệm patch test. Khoảng thời gian giữa các lần bôi lại chất gây mẫn cảm dao động từ 1 lần/tuần đến 2–3 lần/tuần; tuy nhiên, với các phương pháp điều trị và mức độ mẫn cảm khác nhau, có thể hiểu rằng kết quả và tỷ lệ phản ứng bất lợi là không thể dự đoán được (Hình 8.1).
Liệu pháp miễn dịch tiếp xúc tại chỗ không hiệu quả đối với tất cả mọi người. Tuy nhiên, nên tiếp tục điều trị trong 6 tháng trước khi tuyên bố thất bại điều trị.
5 Lựa chọn chất gây mẫn cảm
Như đã đề cập, để trở thành một chất gây mẫn cảm hiệu quả, hợp chất này phải gây mẫn cảm cho ít nhất 95% người bình thường và phải sẵn có cũng như tính kinh tế. Nó không nên gây mẫn cảm chéo với các hợp chất khác, không gây đột biến hoặc dễ dàng tìm thấy trong môi trường khoa học hoặc tự nhiên. Điều quan trọng nhất là chất gây mẫn cảm không được có tác dụng phụ đáng kể.
Các chất gây dị ứng tiếp xúc mạnh, như diphenylcyclopropenone (DPCP) và squaric acid dibutyl ester (SADBE), là những hóa chất được ưu tiên trong liệu pháp miễn dịch tiếp xúc đối với AA. Nhìn chung, phác đồ thông thường về liệu pháp miễn dịch tiếp xúc với DPCP2% hoặc SADBE 2% đến 3% để gây mẫn cảm vẫn là phương pháp được ưa thích để điều trị bệnh nhân bị AA [6].
5.1 Dinitrochlorobenzen
Dinitrochlorobenzen là chất gây mẫn cảm tại chỗ được sử dụng sớm nhất. Việc sử dụng dinitrochlorobenzen để điều trị rụng tóc từng vùng trên diện rộng lần đầu tiên được báo cáo thành công vào năm 1976 trên hai trường hợp trong đó một nửa da đầu được điều trị thành công. Tuy nhiên, ngay cả khi vẫn được sử dụng trong một số trường hợp [7], nó gây đột biến trong thử nghiệm Ames và không còn được khuyến khích nữa.
5.2 Diphenylcyclopropenone
Diphenylcyclopropenone (DPCP), còn được gọi là diphencybbed (DPC), có lẽ là chất gây mẫn cảm được sử dụng nhiều nhất trên toàn thế giới để điều trị AA ở cả trẻ em và người lớn. DPCP được tổng hợp đầu tiên vào năm 1959 và phác đồ điều trị miễn dịch tiếp xúc sử dụng DPCP được mô tả bởi Happle và cộng sự vào năm 1983 [8].
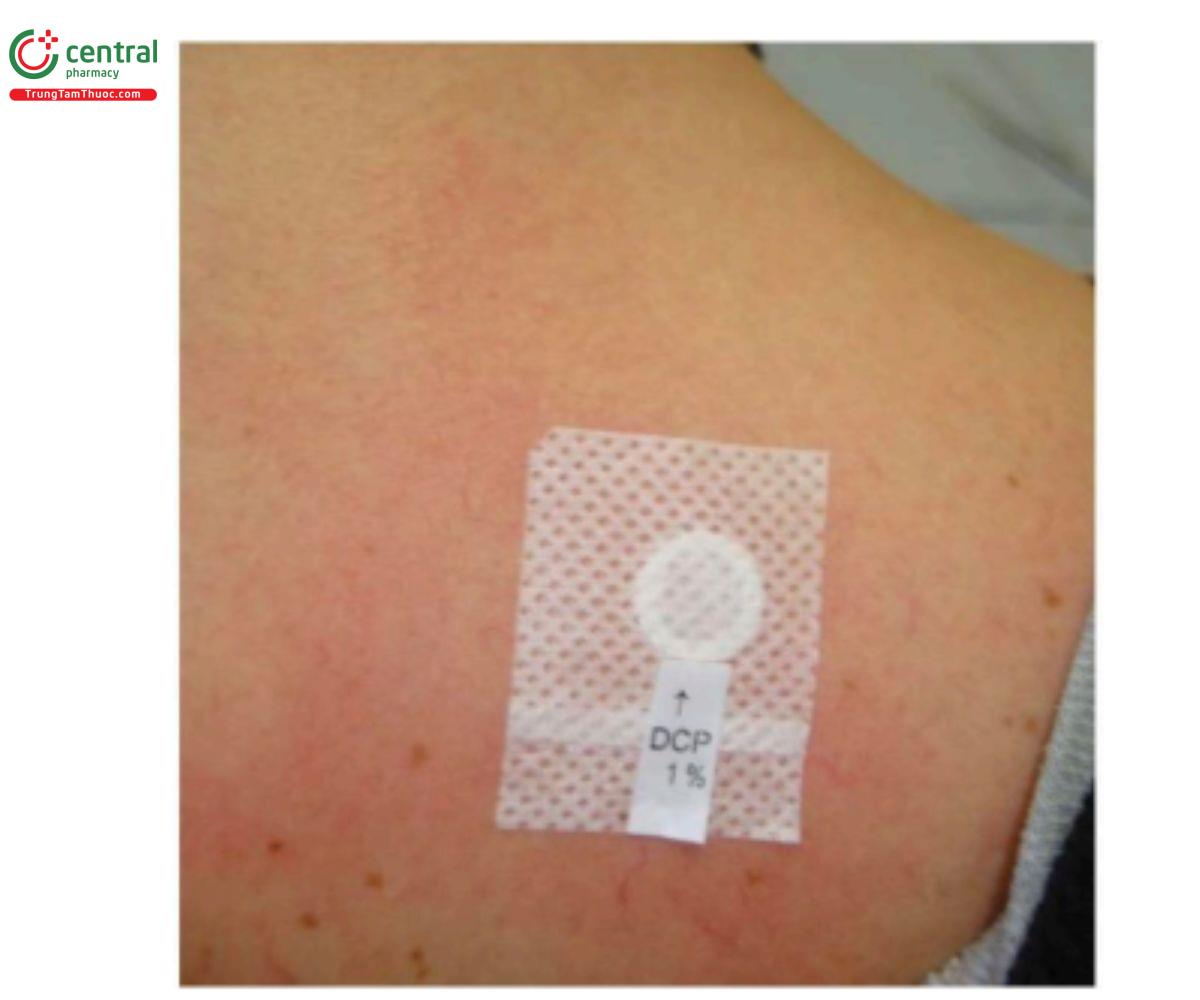
Như đề cập ở trên, cần phải có sự mẫn cảm ban đầu với DPCP. Bệnh nhân được gây mẫn cảm bằng cách sử dụng dung dịch DPCP 1% hoặc 2% bôi lên một vùng nhỏ trên da đầu hoặc lưng (Hình 8.2). Hai tuần sau, nồng độ DPCP lý tưởng được xác định. Nó có thể được thực hiện bằng các thử nghiệm patch test hoặc sử dụng tuần tự sau đó.
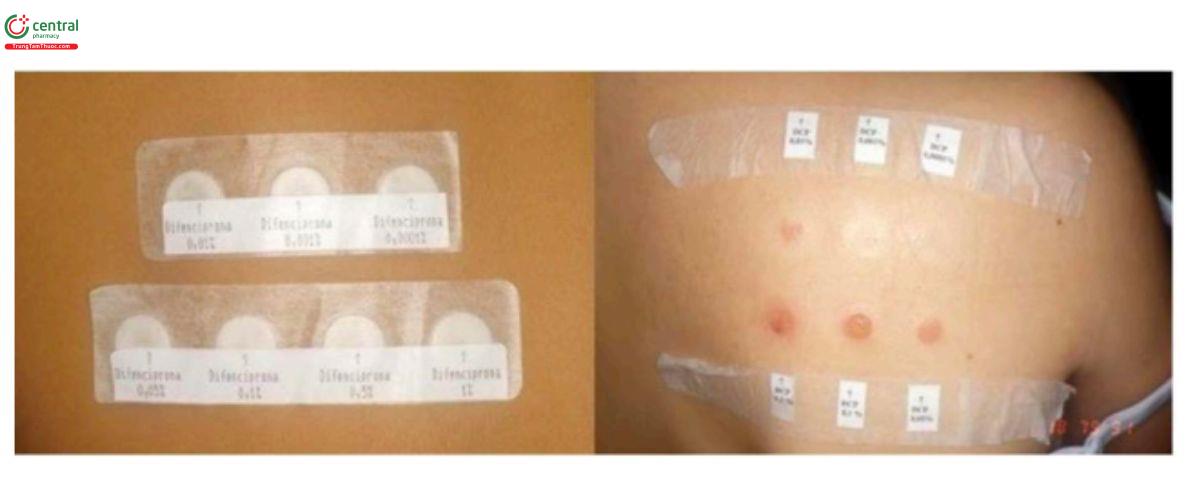
Thử nghiệm patch test: Hai tuần sau khi gây mẫn cảm, thử nghiệm patch test được thực hiện với các nồng độ DPCP khác nhau (0,0001%, 0,001%, 0,01%, 0,05, 0,1%, 0,5% và 1%). Nồng độ gây ban đỏ nhẹ là nồng độ được chọn để bắt đầu điều trị (Hình 8.3).
Thực hiện tuần tự: nồng độ gây đáp ứng ban đỏ nhẹ, hàng tuần hoặc 2-3 lần một tuần xen kẽ, và nên tăng nồng độ để duy trì đáp ứng ban đỏ nhẹ.
Việc điều trị thường được tiếp tục hàng tuần hoặc 2-3 ngày một lần; tuy nhiên, nồng độ của dung dịch được sử dụng và tần suất bôi khác nhau giữa bệnh nhân và bác sĩ. Dung dịch DPCP nên lưu lại trên da trong 24 giờ và sau đó được rửa sạch. Sau khi phản ứng dị ứng được hình thành, việc bôi liều kích thích hàng tuần được tiếp tục cho đến khi thấy tóc mọc lại. Mục đích là để duy trì tình trạng ban đỏ ở mức độ thấp, ngứa tại chỗ và đôi khi là sưng hạch bạch huyết (Hình 8.4). Tuy nhiên, nếu quan sát thấy viêm da ở mức độ trung bình hoặc nặng, nên ngừng điều trị tạm thời và/hoặc bắt đầu điều trị lại với nồng độ chất gây mẫn cảm thấp hơn (Hình 8.5). Một số bác sĩ lâm sàng điều trị ban đầu một bên da đầu để phân biệt giữa đáp ứng điều trị và phục hồi tự nhiên nếu tóc mọc lại (Hình 8.6).
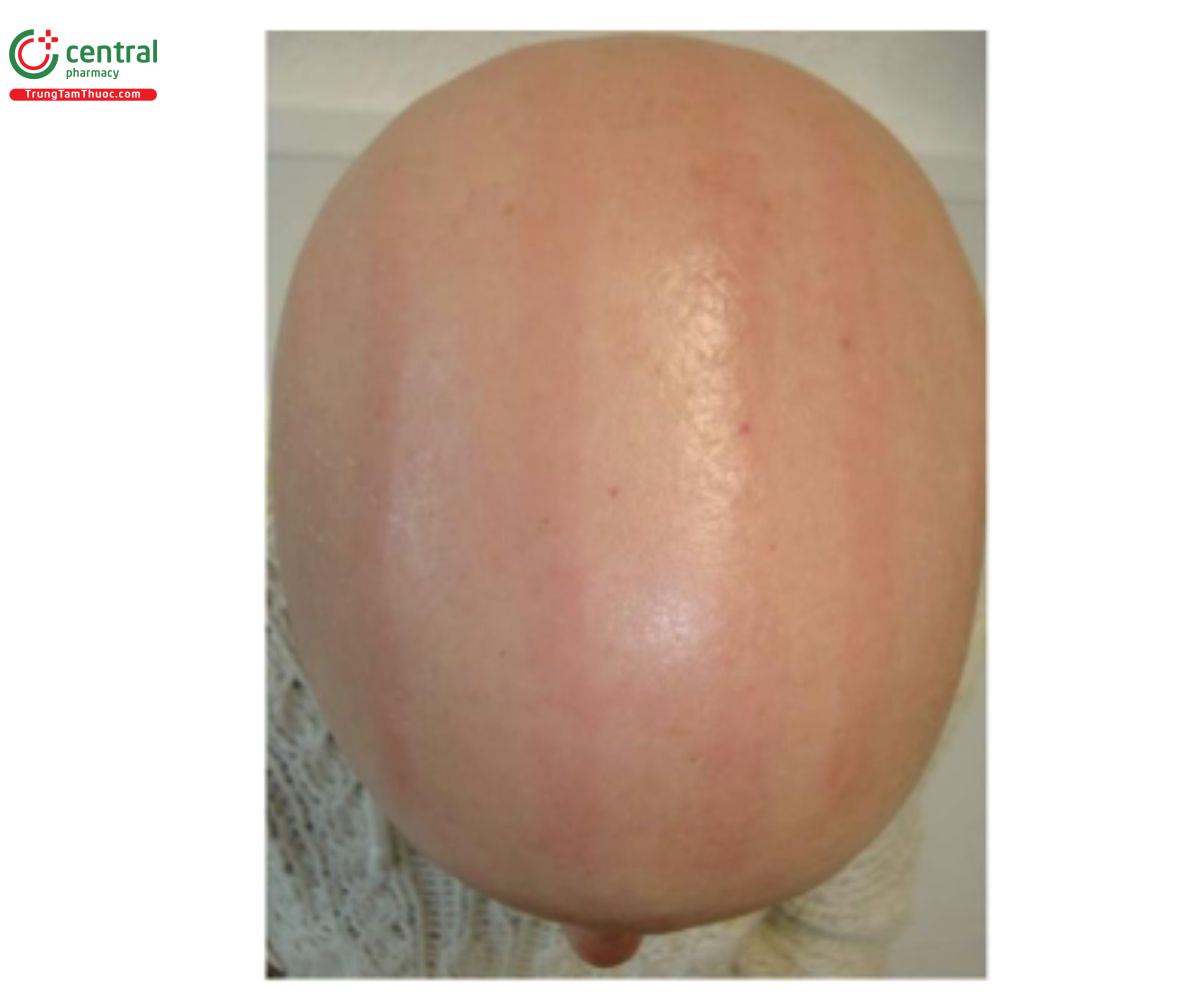
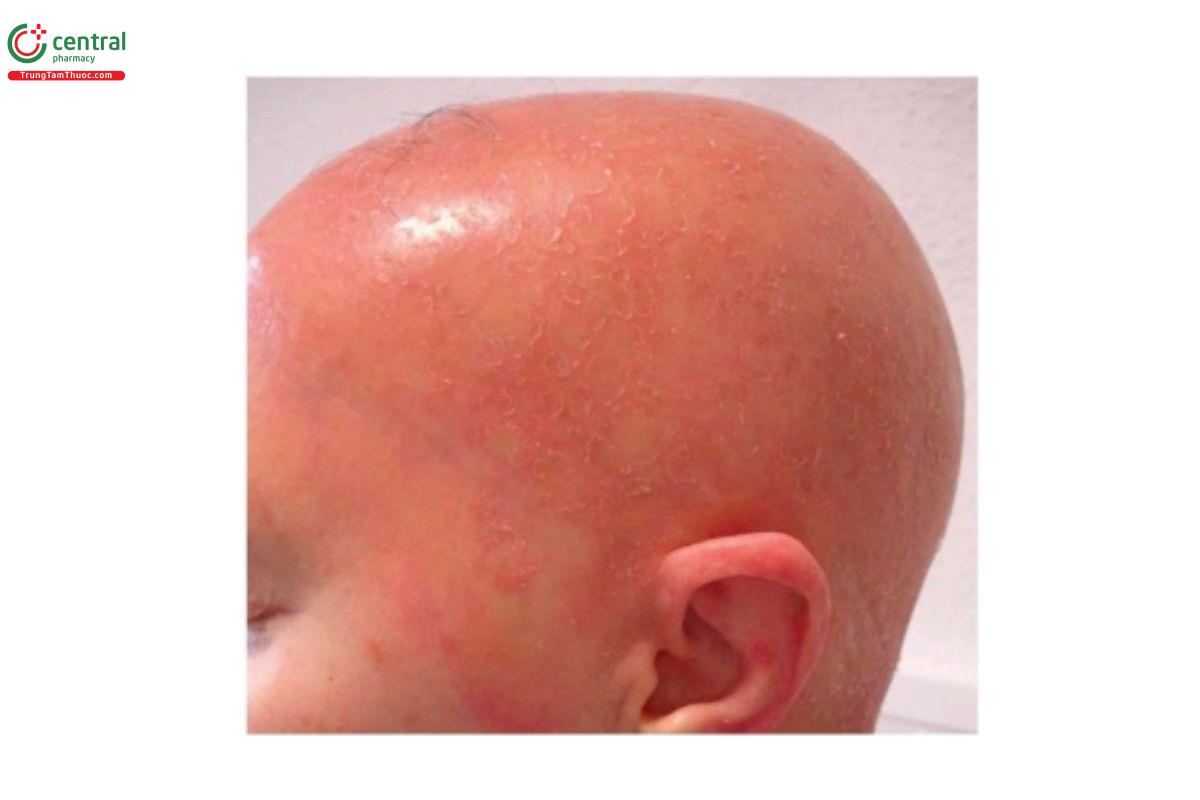
Viêm da tiếp xúc dị ứng ở vùng điều trị

Sau khi đạt được đáp ứng tối đa, hầu hết các bác sĩ giảm tần suất điều trị. Ở những bệnh nhân đạt được mọc lại tóc hoàn toàn, có thể ngừng điều trị. Những lần tái phát sau đó thường đáp ứng với liệu pháp miễn dịch tiếp xúc tiếp theo mặc dù điều này không được đảm bảo.
Tia UV và nhiệt gây ra sự phân hủy của DPCP. Do đó, nó được sử dụng với dung môi tiêu chuẩn axeton, chất hấp thụ tia cực tím mạnh. Vì DPCP bị phân hủy bởi ánh sáng mặt trời, nên vùng bôi thuốc trên da đầu phải được che chắn vật lý bằng mũ hoặc tóc giả trong 24 giờ đầu tiên để đảm bảo đáp ứng phù hợp. Vì lý do này, dung dịch phải được bảo quản ở nơi tối.
Khi điều trị, cả bệnh nhân hoặc người hỗ trợ đều có thể bôi DPCP nồng độ yếu hơn lên các vùng bị ảnh hưởng. Các ý kiến được chia ra về việc liệu bệnh nhân có nên được phép tự điều trị hay không. Tuy nhiên, liệu pháp miễn dịch tiếp xúc tại nhà với DPCP giúp cải thiện sự tuân thủ [9].
Có những báo cáo trái ngược nhau về phác đồ sử dụng tốt nhất, đặc biệt là về sự cần thiết của phản ứng chàm sau lần điều trị mẫn cảm ban đầu. Hơn nữa, phản ứng chàm thường được bệnh nhân mô tả là bất tiện, đau và khó chịu. Vì lý do này, một phác đồ điều trị DPCP được điều chỉnh với độ mẫn cảm dưới mức lâm sàng được Choe và các đồng nghiệp công bố gần đây [10], chứng minh rằng liệu pháp miễn dịch tiếp xúc có thể tạo ra đáp ứng và kết quả điều trị thuận lợi với ít tác dụng phụ hơn nếu quá trình mẫn cảm được thực hiện với DPCP 0,1%, và điều trị được bắt đầu với DPCP 0,01%, sau đó tăng từ từ theo đáp ứng điều trị và tác dụng phụ.
5.3 Squaric Acid Dibutyl Ester
Squaric Acid Dibutyl Ester (SADBE) hoặc dibutyl squarate có nguồn gốc từ squaric acid và cũng được sử dụng để điều trị rụng tóc từng vùng thông qua liệu pháp miễn dịch tại chỗ. Liệu pháp miễn dịch tiếp xúc với SADBE là phương pháp điều trị thay thế tương đối an toàn và hiệu quả, cả ở người lớn và trẻ em [11]. Nó hoạt động như một chất gây miễn dịch lý tưởng vì không được tìm thấy trong môi trường tự nhiên và không gây đột biến với thử nghiệm Ames, không giống như các chất gây mẫn cảm tại chỗ khác như DNCB.
Sự mẫn cảm với SADBE thường được thực hiện với squaric acid 2% với khoảng cách thời gian 2 tuần. Khi thực hiện gây mẫn cảm, SADBE nồng độ cao thường được áp dụng cho một khu vực giới hạn bằng thử nghiệm patch test. Sau khi đạt được sự mẫn cảm, việc tự điều trị có thể bắt đầu 2 tuần sau khi mẫn cảm với các dung dịch 0,0001%, 0,001%, 0,01%, 0,1%, 1%, 2% và đôi khi là 4%. Phác đồ điều trị tương tự như DPCP.
Một số hạn chế khi sử dụng thực tế SADBE là cần giữ trong tủ lạnh và tính không ổn định tương đối của nó trong axeton so với chất gây mẫn cảm tiếp xúc DPCP được sử dụng phổ biến hơn [12]. Ngoài ra, nó là chất gây mẫn cảm tại chỗ đắt nhất.
Các biến chứng khi điều trị bằng SADBE đối với rụng tóc từng vùng được báo cáo dao động từ 15% đến 70% tùy theo nghiên cứu, bao gồm các phản ứng chàm tại chỗ và lan tỏa, ngứa, nổi hạch và hiếm khi nổi mày đay.
Về mặt lý thuyết, đối với SADBE và tất cả các chất gây mẫn cảm, việc gây ra phản ứng dị ứng rõ ràng trên lâm sàng là cần thiết. Tuy nhiên, Vedak và cộng sự [13], gần đây công bố rằng việc không có phản ứng chàm ban đầu do mẫn cảm không dự đoán một đáp ứng thất bại với điều trị SADBE tiếp tục.
5.4 Anthralin hoặc Dithtanol
Anthralin còn được gọi là dithranol là một hóa chất kích ứng tổng hợp được sử dụng rộng rãi trong bệnh vảy nến và cũng hữu ích trong rụng tóc từng vùng ở cả người lớn và trẻ em. Ngay cả khi cơ chế hoạt động khác với DPCP và SADBE và không hoàn toàn được coi là chất gây mẫn cảm tiếp xúc, nó cũng được đưa vào chương này.
Anthralin được cho là có tác dụng kích thích mọc tóc thông qua đặc tính kích ứng tiếp xúc, gây viêm da kích ứng. Cơ chế hoạt động chính xác của nó vẫn chưa được biết nhưng được cho là thông qua các đặc tính ức chế miễn dịch và chống viêm thông qua việc tạo ra các gốc tự do. Hơn nữa, nhiều nghiên cứu chứng minh tác dụng chống tăng sinh và chống viêm của anthralin trên da bình thường, biểu hiện kết quả từ cả sự ức chế tổng hợp DNA cũng như đặc tính khử mạnh của nó.
Khi sử dụng, có thể bôi anthralin 0,5–1% qua đêm. Bệnh nhân được hướng dẫn bôi kem anthralin 0,5–1% lên vùng không có tóc trong 20–30 phút mỗi ngày trong 2 tuần, tăng dần mức độ tiếp xúc hàng ngày cho đến khi phát ban đỏ và ngứa ở mức độ thấp, sau khi đạt được điều này tiếp tục trong 3 đến 6 tháng.
Anthralin tạm thời làm ố da với màu vàng nâu, và làm ố vĩnh viễn các loại vải quần áo và các vật liệu khác như bồn rửa sứ. Nó có thể gây ra cảm giác nóng rát và kích ứng tại chỗ (Hình 8.7). Hơn nữa, anthralin có thể được sử dụng kết hợp với DPCP để điều trị cho những bệnh nhân AA không đáp ứng DPCP với kết quả tốt. Tuy nhiên, liệu pháp phối hợp có thể có nhiều tác dụng phụ hơn [14, 15].
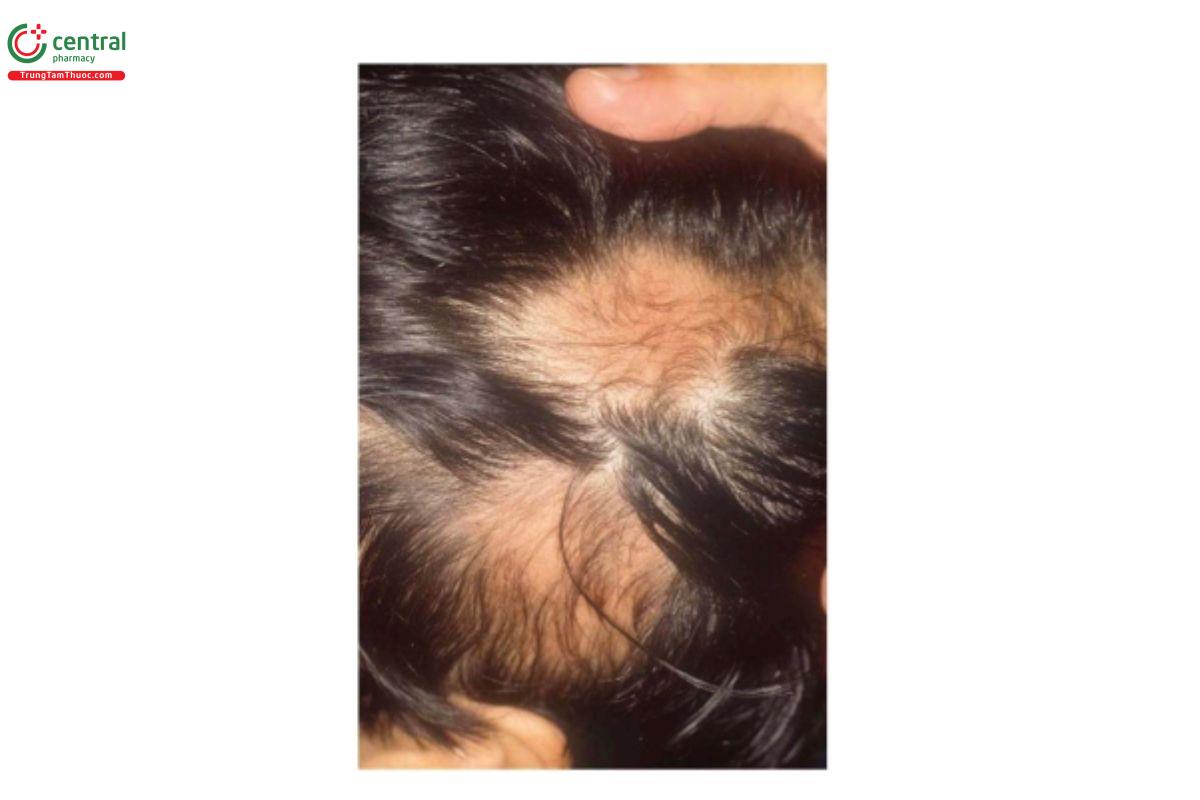
Bệnh nhân được điều trị bằng anthralin. Tóc
đang phát triển ở vùng được điều trị. Sự đổi màu nâu có
thể được coi là tác dụng phụ
6 Các tranh cãi và tác dụng phụ
Như được thấy, hiệu quả điều trị của liệu pháp miễn dịch tiếp xúc tại chỗ bao gồm gây ra một viêm da tiếp xúc dị ứng trên da đầu. Kết quả là, các tác dụng phụ như ban đỏ, ngứa, chàm và nổi hạch là thường xuyên xảy ra ở những bệnh nhân áp dụng các phương thức điều trị này. Vì vậy, người bệnh phải chuẩn bị tâm lý để chịu đựng tình trạng viêm da từ nhẹ đến nặng trước khi bắt đầu điều trị. Việc cung cấp cho bệnh nhân tài liệu mô tả điều trị và những dự đoán xảy ra có lợi. Vì không có chất gây mẫn cảm tại chỗ nào được FDA chấp thuận nên điều này cần được thảo luận cởi mở khi bắt đầu điều trị.
Cần hết sức cẩn thận để tránh DPC chạm vào các vùng khác trên cơ thể. Bệnh nhân và/hoặc người trợ giúp nên đeo găng tay cho mỗi lần sử dụng vì có nguy cơ đối tác của bệnh nhân hoặc nhân viên y tế cũng có thể trở nên mẫn cảm và bị viêm da.
Hầu hết các phản ứng chàm bất lợi được mô tả ở mức độ nhẹ đến trung bình và cải thiện khi ngừng điều trị tạm thời và/hoặc bắt đầu điều trị lại với nồng độ chất gây mẫn cảm thấp hơn. Trong một số trường hợp, việc kê đơn thuốc corticosteroid tại chỗ và thuốc kháng histamine đường uống khi mới bắt đầu là có lợi, vì vậy bệnh nhân có thể chuẩn bị cho tình trạng viêm da nặng và sử dụng chúng tại nhà nếu cần.
Các tác dụng phụ không mong muốn khác được báo cáo bao gồm nổi mề đay tiếp xúc, tăng và giảm sắc tố sau viêm, hồng ban đa dạng [16], phù mặt hoặc mí mắt, sốt, triệu chứng giống cúm, sốc phản vệ [17] và bạch biến (Hình 8.8) [18].
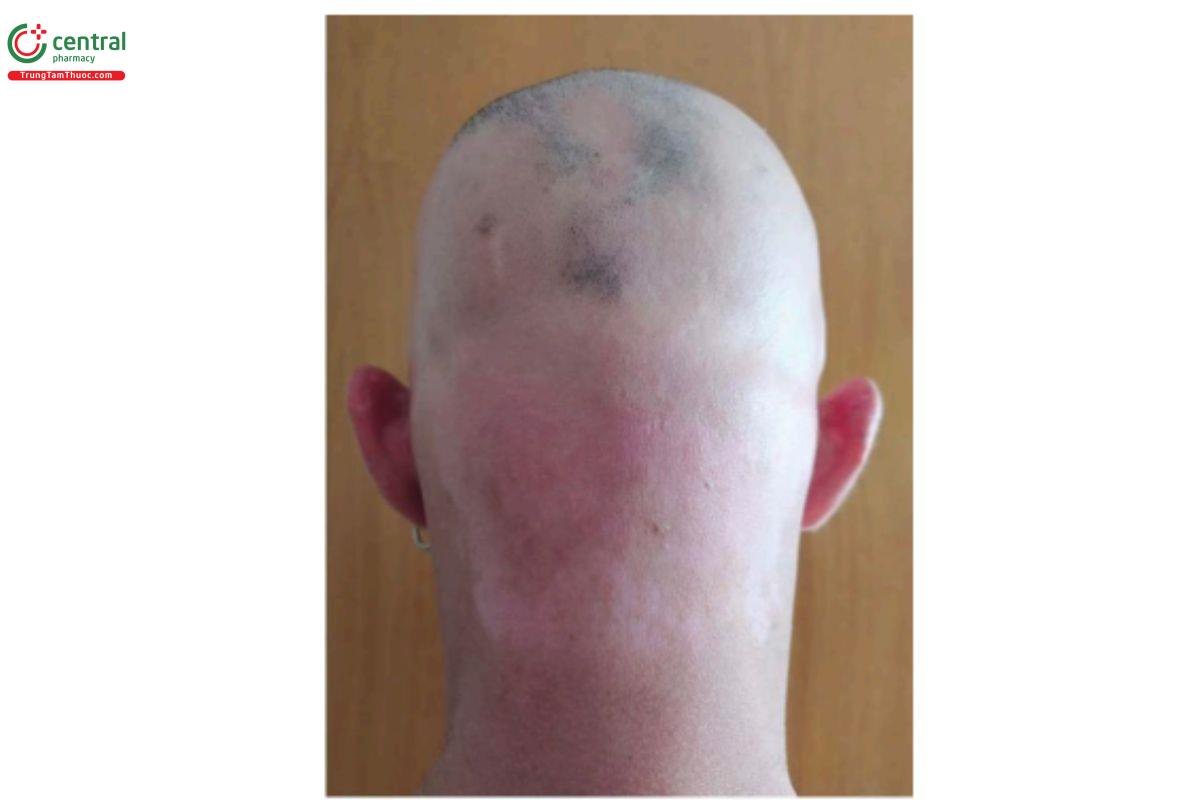
bạch biến là tác dụng phụ của liệu pháp tiếp xúc tại
chỗ trước đó với DPCP.
Có một số cách giải thích cho nhiều phản ứng bất lợi trong y văn và trong thực hành lâm sàng. Như đề cập trước đó, vẫn còn thiếu các phác đồ chuẩn hóa các phương pháp gây mẫn cảm cũng như phác đồ điều trị sau khi gây mẫn cảm. Điều này bao gồm phương pháp sử dụng chất gây mẫn cảm, thể tích và nồng độ được sử dụng, diện tích bề mặt được gây mẫn cảm và xử lý sau đó cũng như khoảng thời gian giữa các lần điều trị lại. Trong một số trường hợp, chất gây mẫn cảm được phân phối bằng “giọt hoặc mL”, và trong các trường hợp khác bằng tăm bông ướt, và do đó, thể tích phân bổ thực tế rất khó tính toán.
Cần lưu ý rằng các chất gây mẫn cảm thường là những hóa chất không được cơ quan quản lý thực phẩm và dược phẩm quản lý nên công thức và tác dụng của chúng có thể không nhất quán. Hơn nữa, một số hóa chất được sử dụng, như SADBE hoặc DPCP, gần như không ổn định và cần được giữ lạnh cùng với các dung môi và chất phụ gia đặc biệt để duy trì hiệu lực. Chúng có xu hướng bị thủy phân một phần bởi nước trong không khí, điều này còn rõ rệt hơn nếu sử dụng Ethanol thay vì axeton làm dung môi. Nếu chúng ta tính đến tất cả các biến số này, cùng với việc một số bác sĩ tự pha dung dịch riêng hoặc mua từ một các hiệu thuốc, thì việc tiêu chuẩn hóa phương thức điều trị này là khá khó khăn.
Về vấn đề này, có những báo cáo trái ngược nhau về phác đồ tốt nhất để sử dụng, đặc biệt là về sự cần thiết của phản ứng chàm sau lần điều trị mẫn cảm ban đầu. Do đó, để giảm hoặc tránh một số tác dụng phụ tại chỗ này, một số tác giả công bố các phác đồ khác nhau tập trung vào việc giảm phản ứng chàm trong quá trình gây mẫn cảm và điều trị, bằng cách gây đáp ứng dưới mức lâm sàng với khả năng mọc lại tóc và giảm tỷ lệ tác dụng phụ so với các phác đồ thông thường [10, 13]. Tuy nhiên, cần có các nghiên cứu so sánh bổ sung để đánh giá hiệu quả.
Vì lý do này, theo dõi bệnh nhân cẩn thận trong suốt quá trình điều trị là cần thiết, vì một số tác dụng phụ nêu trên góp phần khiến bệnh nhân phải ngừng điều trị, đây là một trong những lý do chính dẫn đến thất bại điều trị.
Tuy nhiên, bất chấp những tác dụng phụ thường xuyên và đôi khi nghiêm trọng của liệu pháp miễn dịch tiếp xúc, nó vẫn là một trong những phương pháp điều trị hiệu quả và được sử dụng phổ biến nhất đối với AA nghiêm trọng và mãn tính [6, 19].
7 Các biện pháp phòng ngừa
Bệnh nhân cần được thông báo đầy đủ về bản chất của việc điều trị; được cung cấp thông tin; và đưa ra bản đồng thuận có chữ ký, vì liệu pháp miễn dịch tiếp xúc là một phương pháp điều trị không được cấp phép sử dụng thành phần không được xếp hạng dược phẩm. Như đề cập ở trên, phải hết sức cẩn thận để tránh tiếp xúc với chất gây dị ứng bởi những người thực hiện, bao gồm nhân viên dược, y tế và điều dưỡng cũng như các thành viên khác trong gia đình bệnh nhân. Những người bôi chất gây dị ứng nên đeo găng tay và tạp dề. Không có dữ liệu về sự an toàn của liệu pháp miễn dịch tiếp xúc trong thời kỳ mang thai và không nên sử dụng nó ở phụ nữ mang thai cũng như phụ nữ có ý định mang thai [19].
8 Tóm tắt
Rụng tóc từng vùng là một bệnh tự miễn đặc hiệu mãn tính và tái phát ở nang tóc, dẫn đến rụng tóc không để lại sẹo. Mặc dù có nhiều liệu pháp điều trị rụng tóc từng vùng, nhưng một trong những phương pháp độc đáo nhất là gây mẫn cảm tại chỗ, một phương pháp điều trị được sử dụng rộng rãi ở những bệnh nhân thuộc các dạng bệnh nặng, như rụng tóc toàn bộ và rụng tóc toàn thể. Liệu pháp miễn dịch tiếp xúc tại chỗ cung cấp một lựa chọn điều trị hấp dẫn, bao gồm cả những người trước đây đã thất bại trong các phương pháp điều trị truyền thống và những người mắc bệnh lan rộng. Nó được Rosenberg và Drake giới thiệu vào năm 1976, bao gồm việc gây ra và loại bỏ định kỳ tình trạng viêm da tiếp xúc dị ứng bằng cách bôi một chất gây dị ứng tiếp xúc mạnh lên da đầu (hoặc lông mày) của bệnh nhân bị rụng tóc từng vùng. Do đó, các tác dụng phụ như ban đỏ, ngứa, chàm và nổi hạch có thể đi kèm với việc điều trị và do đó cần phải theo dõi bệnh nhân cẩn thận trong suốt quá trình điều trị. Tuy nhiên, bất chấp những tác dụng phụ thường xuyên và đôi khi nghiêm trọng của liệu pháp miễn dịch tiếp xúc, nó vẫn là một trong những phương pháp điều trị hiệu quả và được sử dụng phổ biến nhất đối với rụng tóc từng vùng nghiêm trọng và mãn tính.
9 Tài liệu tham khảo
1. Kuin RA, Spuls PI, Limpens J, Van Zuuren EJ. Diphenylcyclopropenone in patients with alopecia areata. A critically appraised topic. Br J Dermatol 2015;173:896–909. doi:10.1111/bjd.14040
2. Hoffmann R, Wenzel E, Huth A, et al. Cytokine mRNA levels in alopecia areata before and after treatment with the contact allergen diphenylcyclopropenone. J Invest Dermatol 1994;103:530–533. doi:10.1111/1523-1747.ep12395722
3. Wasyłyszyn T, Kozłowski W, Zabielski SL. Changes in distribution pattern of CD8 lymphocytes in the scalp in alopecia areata during treatment with diphencyprone. Arch Dermatol Res 2007;299:231–237. doi:10.1007/s00403-007-0759-4
4. HerbstV, ZöllerM, KisslingS, et al. Diphenylcyclopropenone treatment of alopecia areata induces apoptosis of perifollicular lymphocytes. Eur J Dermatology 2006;16:537–542. doi:10.1684/ejd.2006
5. Happle R. Antigenic competition as a therapeutic concept for alopecia areata. Arch Dermatol Res 1980; 267:109–114. doi:10.1007/BF00416931
6. Lee S, Kim BJ, Lee Y Bin, Lee WS. Hair regrowth outcomes of contact immunotherapy for patients with alopecia areata: A systematic review and meta-analysis. JAMA Dermatology 2018;154(10):1145–1151.doi:10.1001/jamadermatol.2018.2312
7. Strick RA. DNCB use in treating extensive alopecia areata. J Investig Dermatol Symp Proc 2013;16:S45.
8. Happle R, Hausen BM, Wiesner Menzel L. Diphencyprone in the treatment of alopecia areata. Acta Derm Venereol 1983;63:49–52. doi:10.2340/00015555634952
9. Kim BJ, Lee S, Lee CH, Lee WS. Home-based contact immunotherapy with diphenylcyclopropenone improves compliance with the recommended follow-up for patients with alopecia areata: A retrospective cohort study. J Am Acad Dermatol. 2020. doi:10.1016/j.jaad.2019.10.043
10. Choe SJ, Lee S, Pi LQ, et al. Subclinical sensitization with diphenylcyclopropenone is sufficient for the treatment of alopecia areata: Retrospective analysis of 159 cases. J Am Acad Dermatol 2018;78:515–521.e4. doi:10.1016/j.jaad.2017.10.042
11. Tosti A, Guidetti MS, Bardazzi F, Misciali C. Long-term results of topical immunotherapy in children with alopecia totalis or alopecia universalis. J Am Acad Dermatol 1996;35:199–201.
12. Wilkerson MG, Henkin J, Wilkin JK, Smith RG. Squaric acid and esters: Analysis for contaminants and stability in solvents. J Am Acad Dermatol 1985;13:229–234. doi:10.1016/S0190-9622(85)70164-8
13. Vedak P, Kroshinsky D. Squaric acid sensitization is not required for response in the treatment of alopecia areata. J Am Acad Dermatol 2015;73:471-476. doi:10.1016/j.jaad.2015.04.064
14. Nasimi M, Ghandi N, Abedini R, et al. Efficacy and safety of anthralin in combination with diphenylcyclopropenone in the treatment of alopecia areata: A retrospective case series. Arch Dermatol Res 2019;311:607–613. doi:10.1007/s00403-019-01940-x
15. Ibrahim SA, Esawy AM, Abdelshafy AS. Treatment of chronic extensive alopecia areata by diphenylcyclopropenone alone versus in combination with anthralin. Dermatol Ther 2019;32(5):e13010.doi:10.1111/dth.13010
16. Perret CM, Steijlen PM, Zaun H, Happle R. Erythema multiforme-like eruptions: A rare side effect of topical immunotherapy with diphenylcyclopropenone. Dermatology 1990;180:5–7. doi:10.1159/000247976
17. Higgins E, Du Vivier A. Topical immunotherapy: Unapproved uses, dosages, or indications. Clin Dermatol 2002;20:515–521. doi:10.1016/S0738-081X(02)00272-9
18. Duhra P, Foulds IS. Persistent vitiligo induced by diphencyprone. Br J Dermatol 1990;123:415–416. doi:10.1111/j.1365-2133.1990.tb06306.x
19. Messenger AG, McKillop J, Farrant P, et al. British Association of Dermatologists’ guidelines for the management of alopecia areata 2012. Br J Dermatol. 2012 May;166(5):916–26. doi: 10.1111/j.1365-2133. 2012.10955.x.

