Lịch sử tim mạch can thiệp - từ những bước đầu tiên đến thành công hiện tại

Nguồn: Sách Tim mạch can thiệp
Chủ biên
PGS.TS.BS. Phạm Mạnh Hùng
Tác giả
PGS.TS.BS.Phạm Mạnh Hùng
TS.BSNT.Đinh Huỳnh Linh
ThS.BSNT.Nguyễn Văn Hiếu
TS.BSNT.Trần Văn Đồng
PGS.TS.BS.Phạm Quốc Khánh
PGS.TS.BS.Nguyễn Lân Hiếu
PGS.TS.BS.Nguyễn Ngọc Quang
TS.BSNT.Trần Song Giang
TS.BSNT.Nguyễn Quốc Thái
Bệnh tim mạch ngày càng trở nên phổ biến và trở thành một chủ để y khoa nhận được sự quan tâm của cộng đồng cũng như các chuyên gia. Do đó, Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) xin gửi đến quý bạn đọc những thông tin cần thiết về Lịch sử tim mạch can thiệp.
Bác sĩ Tim mạch học nổi tiếng người Scotland, Sir James Mackenzie (1853-1925) đã nói: “Có ba giai đoạn của mỗi phát minh trong ngành Y. Khi mới được tìm ra, người ta nói nó huyễn hoặc. Không lâu sau, khi phát hiện đó là thực tế không thể chối cãi, họ nói nó không quan trọng. Cuối cùng, sự cấp thiết của nó trở nên rõ ràng, họ nói dù sao đi nữa nó không mới!”.
Lịch sử về sự phát triển của tim mạch can thiệp có lẽ khá ứng nghiệm với phát biểu nói trên, trong đó nhiều phát minh ban đầu bị phớt lờ nhưng cuối cùng đã được trả về đúng vị trí xứng đáng của nó, và rồi ai cũng thấy sự hiển nhiên quan trọng của những khám phá này. Năm 1711, khi Stephen Hales đưa một ống thông vào mạch máu một con ngựa sống để khảo sát huyết áp của ngựa, khái niệm về thông tim đã mơ hồ hình thành. Trải qua nhiều thế kỷ, tim mạch can thiệp đã dần hình thành và phát triển. Đặc biệt là từ những năm cuối thế kỷ 20 và kể từ ca nong bóng động mạch vành đầu tiên được Andreas Gruentzig thực hiện năm 1977, tim mạch can thiệp đã phát triển vượt bậc nhanh chóng trở thành một chuyên ngành quan trọng trong y học. Khởi đầu là một kỹ thuật để điều trị hẹp động mạch vành, giờ đây tim mạch can thiệp đã phát triển thành một chuyên ngành rộng với rất nhiều ứng dụng trong thực tế lâm sàng, gồm cả các kỹ thuật điều trị bệnh tim cấu trúc như sửa van tim, thay van tim, điều trị bệnh lý tim bẩm sinh, can thiệp nhịp…
Bên cạnh đó, lịch sử tim mạch can thiệp cũng là một dòng chảy liên tục với rất nhiều câu chuyện thú vị về các phát minh và sự cải tiến: những nhà khoa học thiên tài với phát kiến đột phá, những phát hiện tình cờ được cho là điên rồ, những phát minh bị phớt lờ cho đến khi được cả thế giới công nhận, những nỗ lực theo đuổi và hoàn thiện phát minh không mệt mỏi của nhiều nhà y học kiệt xuất… Đó là kho tàng phong phú mà vô số những viên ngọc quý về trí tuệ và tinh thần luôn dành cho những ai ham học hỏi và không ngừng tìm kiếm. Và khi nắm được sự phát triển của chuyên ngành tim mạch can thiệp cũng đem đến cho các bác sĩ tim mạch cái nhìn sâu sắc hơn về nghề nghiệp của mình, cảm kích trước những đóng góp của các bậc tiền bối, trân trọng các kỹ thuật thực hành hàng ngày, cũng như truyền cảm hứng cho sự phát triển chuyên ngành trong tương lai.
1 Những bước phát triển đầu tiên của tim mạch can thiệp: Thông tim thăm dò huyết động
Nhiều tác giả đều nhắc đến lịch sử chuyên ngành thăm dò huyết động xâm lấn khởi nguồn từ khi Stephen Hales đưa một ống thông bằng đồng đến thất trái của một con ngựa sống qua đường tĩnh mạch và động mạch cảnh (năm 1711). Tuy vậy, thuật ngữ thông tim thăm dò huyết động (Cardiac Catheterization – xuất phát nguồn gốc từ này là từ ống thông – Catheter) được đề cập đến kể từ khi cha đẻ ngành sinh lý học người Pháp Claude Bernard, vào những năm 1840, đã thực hiện việc thăm dò huyết động bằng ống thông trên ngựa một cách bài bản.

Những bước phát triển đầu tiên của Tim mạch can thiệp chính là chuyên ngành Thông tim thăm dò huyết động. Mục tiêu từ những ngày đầu tiên chủ yếu là để chẩn đoán các bệnh lý tim mạch bằng việc luồn được ống thông (catheter) đến tim và/hoặc các mạch máu lớn để đo áp lực, đo độ bão hòa oxy, chụp cản quang.
Thực tế, phải đến cuối những năm 1890, nhà bác học Wilhelm Röntgen phát minh ra tia X và nhanh chóng được đưa vào ứng dụng trong lâm sàng y học, thì các phương pháp thăm dò trên người mới bắt đầu được ứng dụng và thúc đẩy.
Người đầu tiên thực hiện thông tim trên người là Werner Forssmann, một bác sĩ thực tập sinh, 26 tuổi làm việc tại Eberswalde, Đức, đã tiến hành vào năm 1929 và đã đánh một dấu mốc lịch sử quan trọng, mở ra một chuyên ngành quan trọng là Thông tim thăm dò huyết động và tim mạch can thiệp. Ông được truyền cảm hứng từ nghiên cứu nhà sinh lý học Pháp Claude Bernard nói trên. Forssmann đã đưa ra giả thuyết rằng việc tiếp cận tim trực tiếp bằng ống thông sẽ là một cách an toàn hơn để đưa thuốc điều trị vào cơ thể người bệnh. Các đồng nghiệp cho rằng thủ thuật đó là liều lĩnh, có nguy cơ tử vong cao và thủ thuật bị cấm. Dù vậy, ông vẫn không ngừng theo đuổi và quyết định tự mình thực hiện thủ thuật. Với sự giúp đỡ của một y tá, ông đã bộc lộ tĩnh mạch cánh tay của mình, qua đó đẩy một ống thông dài 65cm và đưa ống đi xa nhất có thể. Hình ảnh Xquang xác định ống thông từ tĩnh mạch cánh tay đã đi vào tâm nhĩ phải. Thử nghiệm trên chính cơ thể mình khiến Forssmann bị kỷ luật, do vậy ông không thể tiếp tục theo đuổi các nghiên cứu tiếp theo. Tuy nhiên, nó đã để lại một dấu mốc lịch sử và chứng minh rằng, việc đưa một ống thông vào trong mạch máu đến buồng tim là hoàn toàn khả thi và mở ra hướng mới cho tương lai.[1]

Tiếp nối ca thông tim mang tính bản lề của Forssmann, từ những năm 1940, kỹ thuật thông tim phải và thăm dò huyết động đã có nhiều bước phát triển và hoàn thiện, phần lớn nhờ công sức của hai bác sĩ Andre Cournand và Dickinson Richards tại bệnh viện Bellevue ở New York. Do vậy, sau đó Cournand và Richards đã cùng chia sẻ giải thưởng Nobel về Y học với Forssmann vào năm 1956.
Đến thời điểm 1950, các tiến bộ về thông tim vẫn chủ yếu là thông tim phải. Với mong muốn hiểu rõ hơn về huyết động tim trái và chức năng của van tim bằng thông tim. Sau nhiều thử nghiệm tiếp cận tâm thất trái trên động vật là chó, năm 1950 Henry Zimmerman đã thực hiện ca thông tim trái trên người đầu tiên qua đường động mạch quay tại Cleveland, Ohio. [2]
Ban đầu, thông tim trái bao gồm đánh giá huyết động và tiêm thuốc cản quang vào tâm thất và động mạch chủ để đánh giá chức năng thất trái và các bệnh van tim. Động mạch vành có thể được đánh giá gián tiếp qua các phương pháp này nhưng hình ảnh mạch vành không đủ chất lượng chẩn đoán. Người ta sợ rằng thuốc cản quang sẽ gây thiếu máu cơ tim và dẫn tới rung thất. Tuy nhiên, với sự ra đời của phẫu thuật làm cầu nối chủ vành, việc chẩn đoán chính xác tình trạng hẹp tắc mạch vành trở nên vô cùng quan trọng và là đòi hỏi cấp thiết.[3]
Điều thú vị là ca chụp động mạch vành chọn lọc đầu tiên xảy ra do một “sai lầm kỹ thuật” của thủ thuật viên. Vào năm 1958, trong lúc tiến hành thông tim trái tại trung tâm tim mạch Cleveland, Mason Sones kéo ống thông qua van động mạch chủ và chuẩn bị chụp động mạch chủ. Khi bắt đầu chụp, bác sĩ Sones mới phát hiện ra rằng đầu ống thông đã chui vào động mạch vành phải và ông đã bơm thuốc cản quang (Hypaque) vào mạch vành trước khi kịp rút ống thông ra. Thời điểm đó chưa có kỹ thuật ép tim ngoài lồng ngực và sốc điện. Ông đã nghĩ đến việc cầm sẵn con dao mở lồng ngực bệnh nhân để bóp tim trực tiếp. May mắn, bệnh nhân không xuất hiện rung thất, nhưng có vô tâm thu, phục hồi lại về nhịp xoang sau khi kích thích ho 3-4 lần. Mặt dù gặp biến chứng đáng sợ, Mason Sones nhận thấy tiềm năng của kỹ thuật này và đã phát triển các dụng cụ để đánh giá và quan sát động mạch vành một cách chính xác và an toàn hơn. Từ đó, mở ra một chương mới trong chụp động mạch vành chọn lọc.[4]
Tuy đã có một số bước phát triển, nhưng đường vào mạch máu để thông tim thăm dò huyết động vẫn là những rào cản đáng kể. Cho đến những năm 1950, cách duy nhất để đưa ống thông vào hệ động mạch hoặc tĩnh mạch là phẫu thuật bộc lộ mạch máu. Các bác sĩ sẽ mở vùng mô dưới ra, trực tiếp rạch mạch máu và qua đó đẩy ống thông vào. [5] Một cuộc cách mạng chọc mạch qua da mà không cần phẫu thuật ra đời lần đầu năm 1953 nhờ công của bác sĩ điện quang người Thụy Điển là Sven-Ivar Seldinger. Kỹ thuật này, sử dụng một dây dẫn nhỏ đẩy vào lòng mạch sau khi chọc mạch bằng kim, qua đó cho phép thầy thuốc luồn ống thông vào, đã giúp thủ thuật xâm nhập trở nên ít xâm lấn, an toàn và nhanh gọn hơn rất nhiều. Thủ thuật này nhanh chóng trở thành một kỹ thuật thông dụng để mở đường vào mạch máu ngày nay và mang tên kỹ thuật Seldinger.

Nhờ kỹ thuật Seldinger và tính khả thi cũng như nhu cầu cần thiết của chụp động mạch vành, vào cuối những năm 1960, Melvin Judkins đã bắt đầu thiết kế các ống thông chuyên dụng để tiếp cận động mạch vành, nhằm chụp chọn lọc động mạch vành. Ban đầu, ông dùng dây dẫn cứng được uốn cong phù hợp với hình dạng động mạch chủ lên và hướng vào mạch vành. Sau đó Judkins đẩy dây dẫn đó vào một ống thông mềm, và dùng nhiệt độ cao để uốn hình ống thông. Ông đã công bố công trình của mình vào năm 1967. Tới năm 1968, các ống thông Judkins đã được sản xuất với một số hình dạng nhất định. Các ống thông chụp chọn lọc động mạch vành trái và phải ngày nay vẫn mang tên ông, gọi là ống thông Judkins. Ống thông vành trái là JL (Judkins Left), ống thông vành phải là JR (Judkins Right). Các ông thông này đã giúp việc chụp động mạch vành đơn giản và an toàn hơn bao giờ hết. Cũng từ đó, một loạt các hình dạng ống thông được chế tạo để phù hợp với một số đặc điểm khác nhau và đường vào khác nhau để chụp động mạch vành sau này. Tuy vậy ống thông Judkins vẫn phổ biến nhất.

2 Sự ra đời của tim mạch can thiệp
Cho đến giữa thế kỷ 20, tim mạch can thiệp chỉ dừng lại ở mức độ thăm dò chẩn đoán. Điều trị bệnh mạch vành và bệnh van tim là công việc của các phẫu thuật viên. Tuy nhiên, quan điểm này đã thay đổi nhờ một nhân vật quyết đoán và ít nhiều gây tranh cãi, Charles Dotter. Dotter xuất thân là bác sĩ chẩn đoán hình ảnh, đã gây dựng tên tuổi trong lĩnh vực chụp mạch máu chẩn đoán. Ở tuổi 32, ông đã là giáo sư trưởng khoa điện quang tại trường đại học Y khoa Oregon. Dotter khai sinh chuyên ngành điện quang can thiệp một cách tình cờ khi cố gắng chụp động mạch chủ bụng để đánh giá một trường hợp tắc động mạch thận năm 1963. Ông đưa ống thông qua động mạch chậu phải bị hẹp để tiếp cận động mạch chủ, và qua đó đã nong rộng lòng động mạch chậu bị hẹp. Trình bày phát hiện của mình vào tháng 6 năm 1963 trước cử tọa đoàn toàn những tên tuổi lớn, Dotter mạnh dạn đưa ra kết luận rằng giá trị ống thông chẩn đoán không chỉ là công cụ chẩn đoán, mà có thể sử dụng để điều trị.[6]

Charles Dotter trở về Hoa Kỳ, hợp tác với Melvin Judkins tiếp tục hoàn thiện kỹ thuật “Dottering”, can thiệp mạch máu bị hẹp bằng các ống nong chuyên dụng được thiết kế với kích cỡ tăng dần để nong dần mạch máu bị hẹp. Dù đã điều trị thành công nhiều bệnh nhân bệnh mạch máu ngoại biên, qua đó giảm đáng kể tỉ lệ cắt cụt chi, Dotter không nhận được sự ủng hộ của các phẫu thuật viên. Tuy nhiên, ở châu Âu, phương pháp can thiệp của Dotter lại gặp thời cơ để phát triển, nhờ công của hai bác sĩ can thiệp người Đức là Werner Porstmann ở Berlin và Eberhard Zeiter ở Engelskirchen. Chính Zeitler là người về sau dạy Andreas Gruentzig kỹ thuật này, người đã cải tiến nó để áp dụng cho động mạch vành. [7]
3 Ca nong bóng động mạch vành đầu tiên
Andreas Gruentzig sinh ra ở Dresden, Đức, ban đầu được đào tạo về dịch tễ học, nhưng ông sớm hứng thú với bệnh lý mạch máu ngoại biên trong lúc học ở bệnh viện Ratchow, Darmstadt, Đức. Sau khi học kỹ thuật của Dotter, ông chuyển đến Zurich, Thuỵ Sỹ, tham gia khoa mạch máu ở bệnh viện trường Đại học Zurich. Ông đã mời Zeitler tới Zurich để giúp thực hiện ca nong bóng mạch máu ngoại biên đầu tiên.
Mặc dù sau nong bóng, mảng xơ vữa trôi xuống đoạn xa và tắc nghẽn dòng chảy ở chân, Gruentzig vẫn nhận thấy kỹ thuật này có nhiều hứa hẹn, không chỉ trong điều trị mạch máu ngoại biên, mà còn có thể áp dụng ở tim. Ông nhận thấy can thiệp mạch vành có nhiều thách thức khác biệt với mạch máu ngoại biên, vốn tương đối thẳng và có kích thước lớn, do đó không thể mở rộng lòng mạch vành bằng các ống nong có kích cỡ tăng dần. Gruentzig đã giải quyết vấn đề này bằng một quả bóng nhỏ có thể lái được, gắn ở đầu ống thông, khi bơm bóng lên sẽ nong rộng đoạn mạch vành bị hẹp.[8]
Andreas Gruentzig bắt đầu thiết kế quả bóng của mình cùng trợ lý Maria Schlumpf. Ban đầu, họ mày mò làm bóng trong bàn bếp của Gruntzig, với sự giúp đỡ từ chồng của Maria, Walter và vợ của Gruentzig, Michaela. Ông sớm tham khảo ý kiến của bác sĩ Hoph, giáo sư hóa học tại Đại học Zurich, người đã khuyên Gruentzig sử dụng polyvinyl clorua để thiết kế bóng nhằm giữ hình dạng và kích thước như mong muốn. Sau một số nguyên mẫu tự làm ban đầu, Gruentzig hợp tác với công ty Schneider Needle để sản xuất bóng của mình. Ông đã thử nghiệm nong bóng trên chó thực nghiệm, với các vị trí động mạch bị hẹp được tạo ra bằng nút thắt chỉ. Gruentzig đã đưa bóng của mình qua vị trí hẹp, và dùng bóng nong thành công. Ông trình bày công trình nghiên cứu của mình trong hội nghị của Hiệp hội Tim mạch Hoa Kỳ (AHA) năm 1976, tuy nhiên không mấy người lưu tâm. [9]
Không nản lòng, Gruentzig quyết tâm sử dụng kỹ thuật của mình để điều trị bệnh tim ở người. Ông nỗ lực bất thành khi thuyết phục các phẫu thuật viên ở Zurich cho phép mình thử kỹ thuật nong mạch vành bằng bóng trên bệnh nhân phẫu thuật làm cầu nối chủ vành. Cuối cùng, ông hợp tác với một bác sĩ tim mạch, Richard Myler, tại Bệnh viện St. Mary, San Francisco người đã thuyết phục bác sĩ phẫu thuật tim, Elias Hanna, cho phép Gruentzig thử nghiệm kỹ thuật của mình trên bệnh nhân đang mổ.
Sau khi thực hiện thành công thủ thuật ở người, Gruentzig trở về Zurich để điều trị cho bệnh nhân với hy vọng tránh phẫu thuật bắc cầu. Nỗ lực ban đầu của ông thực hiện trên một bệnh nhân có tổn thương mạch vành phức tạp, kèm bệnh mạch máu ngoại biên nặng, khiến ông không thể lái bóng của mình và phải dừng thủ thuật. Thất bại này cho thấy việc lựa chọn tổn thương và lựa chọn bệnh nhân giữ vai trò rất quan trọng để đảm bảo thủ thuật mới được tiến hành thành công. Do đó, Gruentzig bắt đầu tìm kiếm những bệnh nhân có nguy cơ thấp hơn, với tổn thương giải phẫu không quá phức tạp.
Ông sớm tìm thấy bệnh nhân tiếp theo, một bệnh nhân nam 38 tuổi bị đau thắt ngực nặng, do một tổn thương ở vị trí đoạn gần động mạch liên thất trước. Sau khi trao đổi về bản chất thử nghiệm của thủ thuật với bệnh nhân và được sự đồng ý, Gruentzig đã thực hiện thành công thủ thuật nong bóng đầu tiên vào ngày 16 tháng 9 năm 1977. Cơn đau ngực của người bệnh được điều trị thành công và bệnh nhân đã sớm hồi phục sau thủ thuật. Bệnh nhân này thậm chí đã được chụp lại động mạch vành vào năm 1987 chứng minh không có tái hẹp mạch vành. Gruentzig sau đó thực hiện thành công thêm 4 ca nong bóng mạch vành, và báo cáo các ca lâm sàng này trong Hội nghị thường niên của AHA năm 1977. Bài trình bày này đã gây một tiếng vang lớn, khác hoàn toàn hội nghị năm 1976. Ông nhận được sự hoan nghênh nhiệt liệt. Các phát hiện này sau đó được Gruentzig công bố trên tạp chí y học nổi tiếng, The Lancet vào tháng 2 năm 1978.
4 Ứng dụng ban đầu của nong bóng động mạch vành
Thành công của Gruentzig đã tạo ra bước ngoặt trong điều trị bệnh lý động mạch vành. Bác sĩ tim mạch trên khắp thế giới đã đến Zurich để học tập kỹ thuật này. Gruentzig hiểu rằng để duy trì thành công của kỹ thuật này, nó cần được hướng dẫn bài bản và mô phạm cho các thủ thuật viên giàu kinh nghiệm, hơn là sớm phổ biến đại trà cho đám đông. Ông lo ngại rằng nếu các bác sĩ có năng lực kém và cẩu thả được phép tiến hành nong bóng mạch vành, những hệ quả gây chết người có thể huỷ hoại phát minh của ông. Vì vậy, Gruentzig mở khoá đào tạo đầu tiên vào năm 1978, khi 28 bác sĩ được mời tới Zurich để theo dõi ông tiến hành can thiệp. Trong khoá học, các bác sĩ có thể biết quy trình kỹ thuật, và điều quan trọng không kém là được chỉ dạy về các biến cố có thể gặp, các sai lầm, cũng như những bí quyết để đảm bảo ca can thiệp thành công trọn vẹn. Gruentzig tiếp tục duy trì các khóa đào tạo của mình ở Zurich trong ba năm tiếp theo, đồng thời tiến hành tổng cộng 169 ca nong bóng mạch vành. Sau đó, ông được mời đến làm việc ở Đại học Emory, nơi ông tổ chức các khóa học cho đến khi qua đời vào năm 1985. Các khóa đào tạo vẫn tiếp diễn sau khi Gruentzig mất. Ca nong bóng mạch vành đầu tiên ở Mỹ được thực hiện đồng thời tại hai địa điểm, do bác sĩ Richard Myler tiến hành ở San Francisco, và bác sĩ Simon Stertzer ở New York. [10]
Khi ngày càng nhiều bác sĩ được đào tạo để nong bóng mạch vành, và đưa kỹ thuật này vào thực hành lâm sàng, các dụng cụ và công nghệ cũng phát triển theo để thủ thuật ngày càng có tính ứng dụng cao hơn. Ban đầu, bóng nong động mạch vành thường thiết kế gắn liền dây dẫn ở đầu. Tuy vậy, với những tổn thương phức tạp như mạch máu xoắn vặn, hẹp nặng… rất khó đẩy dụng cụ qua và cần có biện pháp hiệu quả hơn. John Simpson đã có ý tưởng dùng dây dẫn lái qua trước, rồi sau đó đẩy dụng cụ bóng trượt đi trên dây dẫn. Điều này đã cho phép dùng các bóng kích cỡ nhỏ hơn, và mở rộng kỹ thuật can thiệp ở các đoạn mạch xa, phức tạp hơn. Những tiến bộ về công nghệ đã giúp gia tăng đáng kể tỉ lệ thành công của thủ thuật. Cho đến giữa những năm 1980, bình quân hàng năm có 300 ngàn ca nong bóng mạch vành trên thế giới, số lượng tương đương phẫu thuật mạch vành. Năm 1987, Viện Tim, Phổi, Huyết học Quốc gia Hoa Kỳ (NHLBI) đã tiến hành thử nghiệm lâm sàng có nhóm chứng đầu tiên, so sánh hiệu quả của nong bóng động mạch vành với phẫu thuật làm cầu nối chủ vành. [11]
Thử nghiệm EAST (Emory Angioplasty versus Surgery Trial) cho thấy tỉ lệ sống tương đương nhau ở hai nhóm, sau 3 năm và 8 năm. Sau đó, nghiên cứu BARI (Bypass Angioplasty Revascularization Investigation) đã cho thấy can thiệp qua da và phẫu thuật có tỉ lệ tử vong ngang nhau ở thời điểm 5 năm và 10 năm. Sự khác biệt duy nhất về lâm sàng là tỉ lệ tái can thiệp cao hơn ở nhóm nong bóng mạch vành. Dù vậy, kết quả nghiên cứu cho thấy nong bóng mạch vành là một thủ thuật an toàn và hiệu quả để điều trị các bệnh nhân bệnh mạch vành ổn định. Đến thời điểm này, nong bóng chỉ được chỉ định cho bệnh nhân bệnh động mạch vành ổn định.
Jurgen Meyer là người đầu tiên nong bóng mạch vành ở bệnh nhân hội chứng mạch vành cấp. Ban đầu, can thiệp qua da chỉ được chỉ định cho các bệnh nhân còn triệu chứng lâm sàng và hẹp mạch vành tồn lưu sau nhồi máu cơ tim, hoặc bệnh nhân dùng thuốc tiêu sợi huyết thất bại. Geoffrey Hartzler sau đó đã triển khai nong bóng mạch vành như biện pháp thay thế cho thuốc tiêu sợi huyết, làm cơ sở cho các thử nghiệm lâm sàng về vai trò của can thiệp qua da ở bệnh nhân hội chứng vành cấp như PAMI hay GUSTO-IIb, với kết quả cho thấy nong bóng đã làm giảm đáng kể tỉ lệ tử vong. [12]
5 Những tiến bộ về công nghệ can thiệp động mạch vành
Nong bóng mạch vành đã được mở rộng cho nhiều tổn thương phức tạp, cho các trường hợp hẹp nhiều thân mạch vành, cho bệnh nhân hội chứng vành cấp… Tuy vậy, trước đòi hỏi hỏi thực tiễn, thủ thuật này còn bộc lộ rất nhiều hạn chế. Các biến chứng cấp tính trong quá trình làm thủ thuật, như tắc mạch vành cấp và tách thành mạch vành, thường xuyên xuất hiện, khiến cho tỉ lệ chuyển phẫu thuật cấp cứu lên tới 12%. Thêm vào đó, có tình trạng hẹp mạch vành tồn dư và tái hẹp sau nong bóng, vì thế các bệnh nhân thường phải tái can thiệp thêm nhiều lần để duy trì hiệu quả dài hạn của thủ thuật. Ý tưởng sử dụng một khung đỡ trong lòng mạch xuất hiện, đảm bảo lòng mạch không bị hẹp lại sau nong bóng. stent mạch vành thế hệ đầu tiên ra đời. Thực tế, từ stent là tên gọi của dụng cụ nắn chỉnh răng đầu tiên do Charles Thomas Stent (1807 – 1885), một nha sĩ người Anh phát triển. Sau này stent được dùng trong một số lĩnh vực y học khác để chỉ dụng cụ như một khung đỡ. Trong tim mạch, Weldon đã gọi từ stent chỉ khung giá đỡ trong động mạch chủ năm 1966. Khi khung giá đỡ trong lòng động mạch vành được phát triển, các nhà khoa học đã lấy tên stent đặt cho chúng.
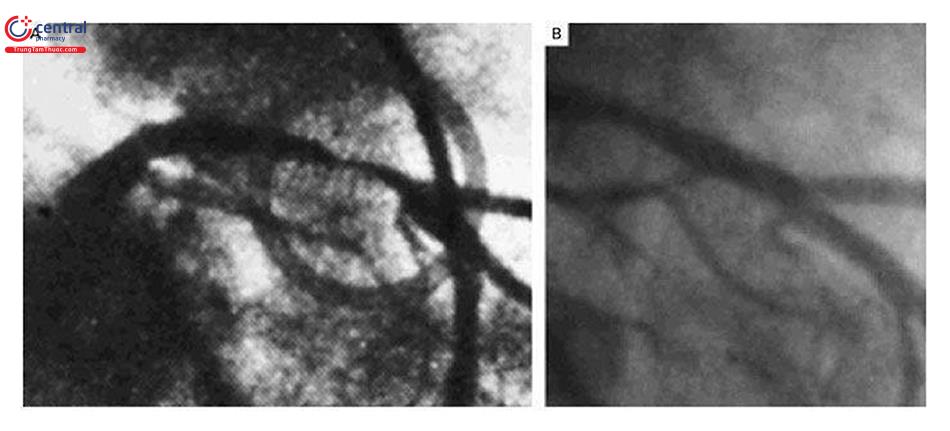
Ca đặt stent động mạch vành đầu tiên là sử dụng stent tự nở Wallstent vào tháng Tư năm 1986, tiến hành bởi bác sĩ Ulrich Sigwart và bác sĩ Jacques Puel. Hình ảnh chụp mạch vành cho thấy hẹp khít đoạn gần động mạch liên thất trước. Kết quả đặt stent tái thông dòng chảy tốt. [13]
.jpg)
A: Bác sĩ Ulrich Sigwart (bệnh viện đại học Lausanne); B: Bác sĩ Jacques Pau (Toulouse); C: Hình ảnh hẹp khít LAD; D: Stent tự nở Wallstents; E: Hình ảnh sau can thiệp mạch vành.
Sau đó, năm 1989, stent nở bằng bóng đầu tiên, stent Palmaz-Schatz lần đầu được sử dụng. Stent này do bác sĩ Julio Palmaz và bác sĩ Richard Schatz hợp tác nghiên cứu, người đã giúp hoàn thiện ý tưởng của ông bằng cách đề xuất một khớp nối giữa 2 stent để linh hoạt hơn. Ca bệnh đầu tiên được đặt stent của Palmaz –Schatz ở Brazil vào năm 1986. Các thế hệ stent về sau được tiếp tục nghiên cứu ở châu Âu trong nghiên cứu BENESTENT và STRESS, cho thấy stent này giảm đáng kể tỉ lệ tái hẹp sau can thiệp động mạch vành từ 42% xuống còn 32%. Cục Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã chấp thuận sử dụng stent của Palmaz – Schatz vào năm 1994 dành cho tổn thương những mạch máu lớn > 3 mm, sau đó chỉ định được mở rộng ra cả các mạch máu nhỏ, và các tổn thương dài hơn.
Sau đó, Ulrich Sigwart đã phát triển một loại stent nở trên bóng là Multilink, có thể đẩy vào mạch vành dễ dàng hơn. Stent Multilink được đặt đầu tiên trên người ở London vào năm 1993, được FDA chấp thuận vào năm 1997.
Thành công của stent là giúp cải thiện tỉ lệ tái hẹp và điều trị tắc động mạch vành cấp, tránh một cuộc phẫu thuật bắc cầu cấp cứu. Tuy vậy, stent cho dù thiết kế nào, đều bị hạn chế bởi nguy cơ huyết khối cấp tính trong stent.
Đây là lý do cản trở sự phát triển rộng rãi của công nghệ mới này. Để giải quyết vấn đề này, bệnh nhân được truyền duy trì Heparin và chuyển sang điều trị bằng Aspirin và warfarin, hệ quả là người bệnh phải nằm viện lâu hơn sau khi đặt stent. [14]
Giữa những năm 1990, chiến lược kháng ngưng tập tiểu cầu kép được phát triển như một biện pháp ngăn ngừa huyết khối trong stent. Ticlopidine ban đầu được sử dụng cùng với aspirin, tuy nhiên các hiện tượng rối loạn huyết học như ban xuất huyết giảm tiểu cầu và giảm bạch cầu đã hạn chế chỉ định của ticlopidine. Năm 1997, một thuốc kháng kết tập tiểu cầu khác là Clopidogrel được phê duyệt và đã thay thế cho ticlopidine như một liệu pháp kháng tiểu cầu đồng thời với aspirin.
Bên cạnh việc điều trị nội khoa tốt hơn, các kỹ thuật can thiệp và công nghệ ngày càng phát triển cho thấy stent không áp thành tốt và đặt không phủ hết tổn thương cũng là những yếu tố chính dẫn đến huyết khối trong stent. Nghiên cứu Antonio Colombo ở Milan, và Jonathan Tobis từ Đại học California đã chứng minh rằng việc nong bóng áp lực cao sau đặt stent để stent giãn nở tối đa sẽ giảm nguy cơ huyết khối trong stent. Sự ra đời phát triển của siêu âm trong lòng mạch vành (IVUS) cho phép đánh giá tốt hơn sự giãn nở của stent và nhờ vậy giảm nguy cơ huyết khối trong stent.
Khi biến cố huyết khối trong stent được giải quyết đáng kể với sự ra đời của các biện pháp điều trị chống ngưng tập tiểu cầu thì tái hẹp mạch vành do tăng sản lớp áo trong vẫn còn là một vấn đề, ngay cả với các stent được đặt đúng kỹ thuật. Nhiều biện pháp được đề xuất nghiên cứu như sử dụng các thuốc chống viêm, chống tăng sinh toàn thân nhưng đều ít hiệu quả và nhiều tác dụng phụ. Kỹ thuật xạ trị áp sát được phát triển, có hiệu quả nhưng nhiều hạn chế do khó xử lý các chất phóng xạ trong phòng can thiệp. Cuối cùng, giải pháp là sử dụng các loại thuốc chống tăng sinh lớp áo trong phóng thích từ chính bề mặt stent được phủ thuốc này. Các thuốc ức chế phát triển tế bào như sirolimus và Paclitaxel đã được chứng minh hiệu quả. Stent phủ thuốc sirolimus đầu tiên được thử nghiệm vào năm 1987, sau đó được phát triển thành stent Cypher (hãng Cordis, Hoa Kỳ) và được chấp thuận sử dụng trong lâm sàng vào năm 2002. Cypher (phủ sirolimus) và Taxus (phủ paclitaxel) là hai stent phủ thuốc thế hệ đầu tiên, cho thấy giảm rõ rệt tỉ lệ tái hẹp trong stent và tỉ lệ tái can thiệp một cách đáng kể. Tuy vậy, đến năm 2006, các báo cáo cho thấy có sự gia tăng tỉ lệ huyết khối với thế hệ stent phủ thuốc đầu này là dấy lên mối lo ngại và tỉ lệ sử dụng stent phủ thuốc lại giảm đi. Nhưng các thế hệ stent mới tiếp tục được phát triển với kích thước nhỏ gọn, mắt stent mỏng hơn, linh hoạt hơn, phủ thuốc mới (everolimus, zotarolimus), cũng như kỹ thuật can thiệp tốt hơn đã cải thiện đáng kể tiên lượng lâu dài của người bệnh. Cho tới hiện nay, stent phủ thuốc thế hệ mới được khuyến cáo sử dụng. Vai trò của stent không phủ thuốc đã hầu như biến mất. Một hướng nghiên cứu với thế hệ stent tự tiêu hoàn toàn đang tiếp tục được phát triển. Mặc dù có một số khó khăn ban đầu với loại stent tự tiêu này, đây là một hướng nghiên cứu rất hứa hẹn trong tương lai. [15]
6 Can thiệp bệnh tim cấu trúc và tim bẩm sinh
Cùng với sự phát triển của can thiệp mạch vành, nhiều tiến bộ trong điều trị bệnh lý van tim qua đường ống thông cũng đã được nghiên cứu và phát triển. Năm 1952, Rubio- Alvares và Limon Lason tiến hành ca can thiệp van tim đầu tiên ở Mexico bằng cách sử dụng ống thông niệu quản và dây đàn guitar để tách van động mạch phổi bị hẹp. Ý tưởng về phương pháp can thiệp qua đường ống thông vẫn không hiệu quả cho đến năm 1979 khi bác sĩ Semb sử dụng một ống thông đầu gắn bóng để nong van động mạch phổi bị hẹp. Khái niệm can thiệp mạch qua ống thông có bóng sau đó được Jean Kan tại Đại học Johns Hopkins hoàn thiện và cải tiến thêm một ống thông chuyên dụng để làm giãn vòng van. Giống chó Bull được sử dụng như động vật mẫu nghiên cứu do tỉ lệ hẹp bẩm sinh động mạch phổi đặc biệt cao ở riêng cho giống chó này. Ca nong van động mạch phổi ở người đầu tiên được tiến hành năm 1982, và từ đó đây trở thành kỹ thuật điều trị đầu tay cho các trường hợp hẹp van động mạch phổi đơn thuần. Sau đó kỹ thuật nong van bằng bóng được mở rộng cho các bệnh lý van tim khác.
Can thiệp van hai lá khó khăn hơn do không có đường tiếp cận trực tiếp như van động mạch phổi. Trước đây, phẫu thuật tách van hai lá vẫn là lựa chọn điều trị cho các bệnh nhân hẹp van hai lá. Với việc hoàn thiện kỹ thuật chọc vách liên nhĩ mở đường cho tiếp cận nhĩ trái, ca nong van hai lá bằng bóng đầu tiên được Kanji Inoue tiến hành năm 1984. Từ đó nong van hai lá bằng bóng qua da đã trở thành biện pháp thường quy điều trị các bệnh nhân hẹp van hai lá hậu thấp.
Đáng tiếc là sự thành công của kỹ thuật nong van động mạch phổi và nong van hai lá không thể áp dụng để điều trị hẹp van động mạch chủ do thoái hoá. Alain Cribier tại đại học Charles Nicole ở Rouen, Pháp, đã thực hiện ca nong van động mạch chủ bằng bóng đầu tiên vào năm 1985. Mặc dù kỹ thuật này bước đầu cải thiện một phần tình trạng hẹp van ở bệnh nhân, hiệu quả lâu dài không tốt do tỉ lệ tái hẹp cao, dẫn đến tiên lượng sống kém nếu không phẫu thuật. Để điều trị hiệu quả bệnh lý này, cần phải phát triển công nghệ tiên tiến hơn.
Nếu như nong động mạch vành dần dần thúc đẩy các công nghệ mới điều trị tổn thương mạch vành, nong tạo hình van tim bằng bóng cũng dẫn tới sự phát triển của kỹ thuật sửa và thay thế van tim qua đường ống thông. Một lần nữa, can thiệp van động mạch phổi dẫn đầu một làn sóng mới của phương pháp thay thế van qua ống thông. Philipp Bonhoeffer thực hiện ca thay van động mạch phổi qua da đầu tiên vào năm 2000 bằng cách sử dụng khung giá đỡ platinum được khâu với tĩnh mạch cảnh của bò, đây là tiền thân của van Melody của hãng Medtronic. [16]
Với cách tiếp cận tương tự, Cribier đã phát triển loại kỹ thuật thay van động mạch chủ qua đường ống thông (TAVI), dùng một khung giá đỡ có bóng đặt ở vị trí van tim bị hẹp của người bệnh. Ca TAVI đầu tiên được tiến hành năm 2002, sử dụng dụng cụ với thiết kế sau này trở thành van Edwards Sapien (hãng Edwards Lifesciences). Nhiều thử nghiệm lâm sàng đã chứng minh hiệu quả và tính an toàn của kỹ thuật này. Năm 2011, TAVI được chấp thuận chỉ định cho bệnh nhân hẹp van động mạch chủ không thể phẫu thuật. Năm 2012, chỉ định này được mở rộng cho các đối tượng phẫu thuật nguy cơ cao, năm 2017 mở rộng cho những bệnh nhân nguy cơ phẫu thuật trung bình, và năm 2020 các khuyến cáo đã thống nhất chỉ định TAVI cho cả những bệnh nhân nguy cơ phẫu thuật thấp, nếu đặc điểm giải phẫu và lâm sàng của người bệnh phù hợp với bệnh nhân. Hiện tại, van Edwards Sapien và van Evolut là hai trong số nhiều loại van sinh học được sử dụng trong kỹ thuật này, với thiết kế và công nghệ không ngừng được cải tiến.

A: Kíp can thiệp tiến hành TAVI; B: Vị trí van động mạch chủ sinh học Edwards Sapiens; C: Chênh áp qua van ĐMC trước và sau thủ thuật; D, E: Bác sĩ Alain Cribier và bệnh nhân TAVI đầu tiên
Hẹp van hai lá do thấp có thể được điều trị bằng nong van hai lá bằng bóng, tuy nhiên hở van hai lá là bệnh lý phức tạp hơn nhiều, khó để điều trị. Van hai lá có cấu tạo giải phẫu hình yên ngựa phức tạp, nên những nỗ lực ban đầu trong điều trị tổn thương hở van hai lá là về kỹ thuật sửa van. Sau nhiều cố gắng, kỹ thuật kẹp van hai lá của hãng Abbott, dựa trên nguyên lý khâu dính mép van, đã bước đầu chứng minh được hiệu quả trong các thử nghiệm EVEREST và EVEREST II. Giờ đây, nhiều kỹ thuật sửa van ba lá qua đường ống thông, thay van hai lá qua đường ống thông đang tiếp tục được nghiên cứu và phát triển.
Với chuyên ngành sâu can thiệp các bệnh tim bẩm sinh cũng có sự phát triển và nở rộ những thập kỷ gần đây. Mặc dù việc nong van động mạch phổi được Rubio-Alvarez và cộng sự mô tả từ những năm 1953, nhưng thủ thuật nong van động mạch phổi bằng bóng thực sự phát triển rộng rãi kể từ khi Kan và đồng nghiệp giới thiệu một bóng nong tĩnh vào năm 1982. Năm 1966, Rashkind và Miller giới thiệu bóng nong vách liên nhĩ mở đường thông cho những trẻ mới đẻ bị bệnh đảo gốc đại động mạch.

Từ những năm 1980, các kỹ thuật can thiệp bệnh tim bẩm sinh cũng nở rộ cùng với sự phát triển của ngành tim mạch can thiệp nói chung với sự ra đời và tiến bộ của một loạt các trang thiết bị mới, nong hẹp eo động mạch chủ, nong các van tim bị hẹp, nong đặt stent các luồng thông, cầu nồi… Bên cạnh đó, một loạt các trang thiết bị ra đời để bít các lỗ thông trong tim, ống động mạch, các đường rò… King và Mills đã trình bày ca bít thông liên nhĩ bằng dụng cụ 2 cánh dù, sau đó thiết bị dù bằng lưới kim loại tự nở của Amplatzer ra đời và được FDA chấp thuận năm 2001. Tiếp sau đó, một loạt các dụng cụ được phát triển để bít ống động mạch, thông liên thất ra đời. Những năm sau 2000, thay van động mạch phổi qua đường ống thông và van động mạch chủ (đã đề cập đến ở trên) được phát triển cho các bệnh nhân tim bẩm sinh bởi các bác sĩ tiên phong Bonhoeffer, Cribier và Webb.
7 Một số nét sơ lược về lịch sử can thiệp điều trị rối loạn nhịp tim
7.1 Lịch sử tạo nhịp tim nhân tạo
Máy tạo nhịp tim nhân tạo cấy trong cơ thể hiện đã trở thành một tiến bộ rất đáng kể của y học. Với nhiều chức năng tạo nhịp không chỉ giúp tạo nhịp nhịp tim đơn thuần mà hiện nay dựa trên nguyên lý máy tạo nhịp tim nhân tạo có thể giúp tái đồng bộ hoạt động cơ tim giúp chữa suy tim hoặc phá rung tự động cứu sống bệnh nhân trong những trường hợp đặc biệt. Lịch sử máy tạo nhịp tim nhân tạo có lẽ khởi nguồn từ những hiểu biết của các nhà bác học từ trên 300 năm nay. Năm 1791 Luigi Galvani (1737–1798) là người đầu tiên mô tả có hoạt động điện học trên mô sống của cơ thể ếch. Phát hiện này là tiền đề của những thăm dò, ứng dụng liên quan hoạt động của điện sinh lý nói chung và của tạo nhịp tim nói riêng. Mãi đến cuối những năm 1920 đầu 1930, hai nhà nghiên cứu là bác sĩ gây mê người Úc Mark Lidwell (1878–1969) và nhà sinh lý học người Mỹ Albert Hyman (1893–1972) đã thông báo kết quả nghiên cứu kích thích tim đầu tiên. Lidwell đã sử dụng 2 kim chọc vào thất để kích thích tạo nhịp cứu sống một em bé sau mổ bị ngừng tim năm 1928. Hyman năm 1932 chế tạo chiếc máy mà ông gọi là máy tạo nhịp tim nhân tạo “‘artificial pacemaker” đầu tiên với điện cực chọc vào tim trong lúc phẫu thuật.
Một số cột mốc đáng chú ý khác vào những năm 1950, bác sĩ Wilfred Bigelow (1913–2005) và John Callaghan (1923–2004) cùng với kỹ sư Jack Hopps (1919–1998) sử dụng pacemaker để kích thích tim đập lại ở bệnh nhân sau khi hạ thân nhiệt trong phẫu thuật bị đờ cơ tim và họ chế tạo ra những điện cực cấy trong. Cũng vào những năm 1952, Paul Zoll (1911–1999) đã phát triển kỹ thuật tạo nhịp tim từ điện cực áp ngoài da và chế tạo một thiết bị có pin mở ra cuộc cách mạng cấp cứu tạo nhịp tim. Vào năm 1959 Seymour Furman (1932–2006) và J.B. Schwedel đã thành công trong việc kích thích tạo nhịp tim qua thất phải thông qua đường chọc từ tĩnh mạch cảnh. Tất nhiên, hệ thống trạm tạo nhịp ở ngoài và rất cồng kềnh. Máy tạo nhịp được cấy trên người đầu tiên thực hiện tại Thụy Điển bởi bác sĩ Åke Senning (1915–2000) và kỹ sư Rune Elmqvist (1909–1996). Hai người đã hợp tác chế tạo được máy tạo nhịp nhỏ nhất có thể để có thể cấy trong người. Bệnh nhân được hưởng lợi cấy máy đầu tiên là Arne Larsson (1915–2001), thời đó 43 tuổi, sau đó được cấy tổng cộng 26 lần máy tạo nhịp và sống đến 86 tuổi, mất sau khi cả Senning và Elmqvist qua đời.

Chuyên ngành tạo nhịp tim tiếp tục có những bước tiến mạnh mẽ dựa trên những tiến bộ khoa học kỹ thuật. Đặc biệt kể từ khi Wilson Greatbatch, người sáng lập Medtronic, đã sử dụng pin lithium-iodine từ những năm 1970. Từ những năm 1980 và đặc biệt gần đây, máy tạo nhịp tim ngày càng phát triển với kích thước nhỏ dần, thời lượng pin dài hơn, nhiều cảm biến và chương trình phù hợp nhất với sinh lý học của tim. Các vị trí tạo nhịp cũng được cải tiến. Bên cạnh đó, dựa trên nguyên lý máy tạo nhịp và các tiến bộ của thăm dò điện sinh lý tim, Mirowski và cộng sự đã phát triển cấy máy phá rung tự động (ICD) đầu tiên cuối năm 1979 đầu năm 1980. Việc này đã mở ra một hướng mới trong điều trị ngăn ngừa đột tử cho những bệnh nhân có rối loạn nhịp thất ác tính. Tiếp sau đó, máy tạo nhịp tái đồng bộ cơ tim (CRT) để điều trị suy tim nặng cũng đã được phát triển. Máy tạo nhịp không dây cũng đã được phát triển trong những năm gần đây là một hứa hẹn cho tương lai.
7.2 Lịch sử thăm dò điện sinh lý và triệt đốt rối loạn nhịp tim qua đường ống thông
Vào những năm 1940 và 1950, Hecht, Latour và Puech, và Giraud đã sử dụng các ống thông điện cực để đo đạc được hoạt động điện học trong buồng tim và ghi lại được các hoạt động này. Vào năm 1958, Furman và Robinson đã chỉ ra rằng, ở bệnh nhân bị block nhĩ thất, tim có thể được tạo nhịp với một ống thông điện cực kích thích từ trong tâm thất.
Thực tế, năm 1967 được coi là năm lịch sử với thăm dò điện sinh lý khi đầu tiên trên người khi hai trung tâm độc lập tại Amsterdam của nhóm bác sĩ Durrer (trên bệnh nhân hội chứng Wolff-Parkinson-White) và bác sĩ Coumel ở Paris (trên bệnh nhân nhịp nhanh bộ nối) đã thăm dò điện lập bản đồ điện sinh lý ghi chép lại các hoạt động điện học trong tim tại các vị trí và chứng minh bằng việc nối các catheter trong buồng tim với máy kích thích tạo nhịp sẽ gây ra được cơn tim nhanh và kết thúc được cơn tim nhanh đó. Ngoài ra còn ghi được các vị trí của cơn tim nhanh cũng như đường dẫn truyền phụ nếu có. Từ đó mở ra hướng mới trong điều trị các rối loạn nhịp tim. Tuy nhiên, những năm sau đó, 1970, việc điều trị triệt để cần sự can thiệp ngoại khoa thực hiện bởi các bác sĩ Both Gallagher (tim mạch), Sealy và Cox (ngoại khoa) đến từ Duke University.
Vào cuối những năm 1980 đầu 1990, kỹ thuật triệt đốt rối loạn nhịp tim qua đường ống thông sử dụng sóng có tần số radio được phát triển bởi nhóm các bác sĩ tại Đức là Warren Jackman, Fred Morady, và Karl-Heinz Kuck, cũng như nhóm các bác sĩ tại Hoa Kỳ như Melvin A. Scheinman (UCSF). Ban đầu chủ yếu thực hiện điều trị các bệnh nhân có nhịp nhanh kịch phát trên thất. Tiếp sau đó, các kỹ thuật ngày một hoàn thiện và an toàn hơn đã cho phép tiếp cận thăm dò và điều trị hầu hết các rối loạn nhịp tim khác nhau từ nhịp nhanh trên thất đến các rối loạn nhịp thất. Trong số các tiến bộ, phải kể đến điều trị rung nhĩ bằng con đường triệt đốt qua ống thông. Có lẽ Giáo sư Melvin A. Scheinman là người tiên phong trong lĩnh vực này.
Hiện nay, các can thiệp nhịp tim qua đường ống thông cũng đã trở thành một chuyên ngành sâu, có rất nhiều tiến bộ và thành tựu.
8 Tim mạch can thiệp trở thành một chuyên ngành sâu
Ban đầu, tim mạch can thiệp chỉ dành cho một nhóm nhỏ các bác sĩ từng tham dự các khóa đào tạo của Gruentzig. Khi công nghệ ngày càng phát triển, tim mạch can thiệp ngày càng được ứng dụng rộng rãi trong thực hành lâm sàng. Giờ đây, nó có thể dành cho tất cả các bác sĩ tim mạch. Năm 1988 và 1993, Trường môn Tim mạch Hoa Kỳ (American College of Cardiology, ACC) đã ban hành các bản khuyến cáo đầu tiên, bao gồm các chỉ định nong bóng động mạch vành cũng như những quy định về trình độ và tay nghề của bác sĩ tiến hành thủ thuật tim mạch.
Bên cạnh đó, rất nhiều tạp chí chuyên ngành, hiệp hội, hội thảo khoa học, trong lĩnh vực tim mạch can thiệp được ra đời, tạo nền tảng cho đào tạo và trao đổi kiến thức. Tim mạch can thiệp đã trở thành lĩnh vực phát triển nhanh nhất trong chuyên ngành tim mạch, thay đổi đáng kể bộ mặt điều trị các bệnh lý tim mạch. Tim mạch can thiệp còn rất nhiều tiềm năng phát triển trong tương lai, trên rất nhiều khía cạnh như can thiệp động mạch vành, can thiệp bệnh tim cấu trúc, can thiệp rối loạn nhịp tim, điều trị suy tim…
9 Tim mạch can thiệp ở Việt Nam
Ngành Tim mạch can thiệp ở Việt Nam đã có những bước phát triển rất đáng tự hào và là một trong những ngành phát triển nhanh nhất. Chuyên ngành Tim mạch can thiệp cũng giúp Việt Nam chúng ta có thêm tiếng nói trên trường quốc tế và hội nhập sâu sắc trong bối cảnh phát triển hiện nay. Nhìn lại những bước phát triển của ngành, chúng ta luôn trân trọng và biết ơn các bậc tiền bối, đặc biệt các đồng nghiệp nước ngoài (trong đó có các bác sĩ Việt kiều) đã hết sức tận tình trong việc đào tạo chuyển giao kỹ thuật cho chúng ta. [17]
Sự hình thành và phát triển của ngành Tim mạch Can thiệp Việt Nam có lẽ bắt đầu từ những bước đầu tiên tại Bệnh viện Bạch Mai. Năm 1958, bác sĩ Bùi Thế Kỷ cùng tổ tim mạch (ngày đó chưa có khoa Tim mạch) thực hiện ca thông tim ống nhỏ, đưa một ống thông nhỏ trôi theo dòng máu đến các vị trí buồng tim phải và động mạch phổi để đo áp lực. Đến năm 1973, tại khoa Xquang của bệnh viện được viện trợ một máy chụp Xquang có màn huỳnh quang tăng sáng từ Cộng Hòa Dân Chủ Đức cũng như các trang thiết bị tốt hơn, phó giáo sư Đinh Văn Tài và các đồng nghiệp như Trần Đỗ Trinh và Phạm Gia Khải đã tiếp tục thực hiện những trường hợp thông tim dưới màn huỳnh quang tăng sáng. Phó giáo sư Đinh Văn Tài được coi là người đầu tiên đi sâu nghiên cứu và thực hành chuyên về lĩnh vực thông tim thăm dò huyết động đặt nền móng cho sự phát triển chuyên ngành sau này. Nhóm làm việc của PGS. Đinh Văn Tài đã tiến hành nhiều ca thông tim thăm dò huyết động chẩn đoán giúp cho việc chẩn đoán các bệnh lý tim mạch phức tạp thời đó như tim bẩm sinh, van tim… được sáng tỏ hơn. Cũng trong năm 1973 ca cấy máy tạo nhịp tim đầu tiên do giáo sư Đặng Hanh Đệ, Trần Đỗ Trinh, Vũ Văn Đính đã được thực hiện đầu tiên tại bệnh viện Bạch Mai. Trong giai đoạn còn nhiều khó khăn này, việc làm chủ một kỹ thuật cao hoàn toàn bởi các bác sĩ Việt Nam là một thành công rất đáng trân trọng.

Sau đó, tiếp nối những công việc mà phó giáo sư Đinh Văn Tài còn để lại dang dở, các bác sĩ Trịnh Xuân Hội, Trần Văn Dương tiếp tục phát triển. Tuy vậy, suốt trong những năm 1980 và 1990, chuyên ngành tim mạch can thiệp đúng nghĩa vẫn chưa ra đời mà chủ yếu là dừng ở mức thăm dò chẩn đoán một số bệnh lý tim mạch. Giai đoạn này, trên thế giới, Tim mạch can thiệp phát triển rất rực rỡ.
Từ những năm 1995, trong thời gian làm Viện trưởng Viện Tim Mạch Việt Nam, giáo sư Phạm Gia Khải đã đứng làm đầu mối để hình thành và phát triển chuyên ngành Tim mạch Can thiệp tại Viện Tim Mạch Việt Nam cũng như phát triển rộng ra cả nước. Đồng thời giáo sư Phạm Gia Khải là người đã kết nối với quốc tế, tranh thủ bằng mọi cách để nhận được sự chuyển giao kỹ thuật, cử cán bộ đi học cũng như mời các chuyên gia đến tận nơi cầm tay chỉ việc. Bên cạnh đó GS. Khải cũng là người dám chịu trách nhiệm, dám quyết định để các thủ thuật can thiệp – vốn chứa đựng những rủi ro – có thể được hình thành và phát triển mạnh mẽ. Dưới sự bao quát và “che chở” của GS. Phạm Gia Khải, các bác sĩ trẻ đã vững tâm hơn và thêm nhiều động lực để tiến bước mạnh trên con đường Tim mạch can thiệp. [18]
Sự phát triển của Tim mạch can thiệp có thể tính từ năm 1995 khi Bác sĩ Gerard Bonot đến từ Cộng Hòa Pháp, trong tổ chức Hữu Nghị các bác sĩ Pháp Việt đã nhiều lần đến Viện Tim Mạch Việt Nam, đến để trực tiếp truyền bá kỹ thuật chụp động mạch vành qua đường ống thông và tiến hành ca nong động mạch vành bằng bóng qua đường ống thông đầu tiên tại Việt Nam. Ngay sau đó, các bác sĩ Việt Nam do BS. Trần Văn Dương làm trưởng nhóm cùng BS. Nguyễn Quang Tuấn và Phạm Mạnh Hùng đã thực hiện những ca nong động mạch vành bằng bóng, hoàn toàn độc lập năm 1996. Thời kỳ đầu tiên 1996, cả nước mới có một hệ thống máy chụp mạch đặt tại Bệnh viện 108. Hầu hết các ca chụp động mạch vành hoặc nong bóng mạch vành đều được vận chuyển từ bệnh viện Bạch Mai sang Viện 108 để làm thủ thuật trên hệ thống máy này.

Năm 1996, một cơ hội tuyệt vời khi GS. Thạch Nguyễn (đến từ Indian, Hoa Kỳ) cùng đoàn các giáo sư bác sĩ Tim mạch nổi tiếng Hoa Kỳ, trong đó có một cây đại thụ ngành Tim mạch là GS. Braunwald sang Việt Nam tổ chức một hội thảo khoa học về tim mạch. Đây cũng là một hợp tác rất đáng kể giữa Việt Nam với Hoa Kỳ sau khi được bãi bỏ cấm vận. Với tấm lòng vì quê hương đất nước, GS. Thạch Nguyễn đã tìm mọi cách để tranh thủ được sự giúp đỡ không chỉ từ Hoa Kỳ mà cả các nước khác trên thế giới. Đồng thời, GS. Thạch Nguyễn cũng trực tiếp giảng dạy và mời rất nhiều các Giáo sư đầu ngành trên thế giới sang Việt Nam trực tiếp giảng dạy, “cầm tay chỉ việc” trong lĩnh vực Tim mạch Can thiệp, cũng như tạo điều kiện cho nhiều thế hệ các bác sĩ Việt Nam được sang học và thực tập tại các trung tâm Tim mạch tiên tiến trên thế giới (như Hoa Kỳ, Nhật Bản, Trung Quốc…).
Năm 1997, đoàn công tác của Hoa Kỳ do GS. Thạch Nguyễn đã đến Việt Nam, trong đó có GS. John Douglas, BS. Khôi Minh Lê mang theo rất nhiều trang thiết bị tặng cho một số bệnh viện lớn và đã thực hiện ca can thiệp đặt stent động mạch vành đầu tiên ở Việt Nam. Những năm sau đó BS. Khôi Minh Lê còn về nước rất nhiều lần để giúp đỡ hoàn thiện kỹ thuật can thiệp tim mạch cho các bác sĩ Việt Nam trên khắp các miền tổ quốc. [19]
Tiếp sau đó, Tim mạch can thiệp có những bước phát triển rất nhanh chóng. Tại khu vực phía Nam và miền Trung, các giáo sư, tiến sĩ, bác sĩ như Võ Thành Nhân, Trương Quang Bình, Đỗ Quang Huân, Hồ Thượng Dũng, Nguyễn Cửu Lợi cũng đã nhanh chóng nắm bắt và phát triển kỹ thuật mạnh mẽ, khắc phục được nhiều khó khăn hạn chế. Bên cạnh đó việc đào tạo và phát triển ra toàn quốc cũng được chú trọng. Cho đến năm 2020 trên cả nước đã có 115 trung tâm thực hiện được các kỹ thuật can thiệp tim mạch.
Vào năm 2007, Phân hội Tim mạch Can thiệp chính thức được thành lập và GS. Phạm Gia Khải là Chủ tịch đầu tiên của phân hội.
Vào năm 2003, Phân hội Tim mạch Can thiệp chính thức được thành lập và GS. Phạm Gia Khải là Chủ tịch đầu tiên của phân hội, theo quyết định 43/03/TM vào ngày 30/9.
Trong lĩnh vực thăm dò điện sinh lý và can thiệp nhịp tim, cũng cần nhắc đến sự đóng góp của GS. Thạch Nguyễn, người đã kết nối giúp các chuyên gia đầu ngành trên thế giới đến Việt Nam triển khai kỹ thuật cũng như gửi các bác sĩ Việt Nam đi học kỹ thuật. Năm 1998, với sự chuyển giao kỹ thuật theo cách “cầm tay chỉ việc” từ GS. Thomas Bump (đến từ Chicago, Hoa Kỳ), PGS. Phạm Quốc Khánh, TS. Trần Văn Đồng cùng nhóm can thiệp nhịp tim tại Viện Tim mạch Việt Nam đã triển khai ca can thiệp triệt đốt rối loạn nhịp tim đầu tiên. Sau đó, kỹ thuật can thiệp nhịp tim được phát triển nhanh chóng với các kỹ thuật phức tạp hơn, cấy máy tạo nhịp tim phức tạp hơn và phát triển ra nhiều trung tâm lớn trên cả nước.

Giai đoạn đầu, Tim mạch can thiệp chủ yếu nói đến can thiệp động mạch vành. Tuy vậy, với đặc điểm bệnh lý nước ta, can thiệp van tim và bệnh tim bẩm sinh cũng được phát triển khá sớm. Cuối những năm 1998, nhờ sự kết nối của GS. Thạch Nguyễn, kỹ thuật nong van hai lá bằng bóng kép được GS. Shubrook chuyển giao. Sau đó, vào năm 1999 GS. Ted Feldman hướng dẫn nong van hai lá bằng bóng Inoue. Chỉ sau 5 trường hợp, chúng ta đã làm chủ được kỹ thuật và Viện Tim Mạch Việt Nam, trở thành trung tâm có số ca nong van hai lá nhiều hàng đầu thế giới. PGS. Phạm Mạnh Hùng cùng các đồng nghiệp đã hướng dẫn lại cho các đồng nghiệp không chỉ trong nước mà nhiều đồng nghiệp trên thế giới về kỹ thuật nong van hai lá bằng bóng Inoue với kỹ thuật chọc vách liên nhĩ cải tiến hiệu quả. Trong phía nam, GS. Võ Thành Nhân cũng thực hiện rất nhiều kỹ thuật này. [20]

Trường hợp can thiệp tim bẩm sinh bít dù thông liên nhĩ được thực hiện lần đầu tiên tại Viện Tim Mạch Việt Nam năm 2000 với sử dụng dù 2 cánh ô. Sau đó các kỹ thuật can thiệp tim bẩm sinh cũng được phát triển mạnh có sự hỗ trợ của GS. Lê Trọng Phi đến từ Cộng hòa Liên bang Đức (người đã phát triển dụng cụ coil bít thông liên thất mang tên mình – Nit-Occlud(®) Lê VSD coil) và nhóm can thiệp tim bẩm sinh do PGS. Nguyễn Lân Hiếu dẫn đầu. Với các kỹ thuật này, PGS. Lân Hiếu cũng đã có nhiều dịp đi ra nước ngoài đào tạo và chuyển giao.
Năm 2011, ca thay van động mạch chủ qua da bằng Core Valve đầu tiên được thực hiện tại bệnh viện trường Đại học Y Hà Nội và năm 2014, ca sửa van hai lá bằng Mitraclip đầu tiên được thực hiện tại Viện Tim Mạch Việt Nam đã báo hiệu xu hướng hội nhập thế giới với nhu cầu can thiệp bệnh van tim qua đường ống thông ngày một tăng. Cho đến nay, đã có ít nhất 3 trung tâm trên cả nước có thể thực hiện độc lập các kỹ thuật thay van tim qua đường ống thông một cách thành thạo. [21]
Như vậy, ngành Tim mạch can thiệp Việt Nam trải qua một thời gian không dài nhưng đã có những bước phát triển rất mạnh mẽ trong những năm gần đây và tương lai vẫn rất rộng mở phía trước. Chúng ta có quyền tự hào về những bước phát triển và đóng góp của chuyên ngành trong công cuộc chăm sóc bảo vệ sức khỏe tim mạch cho người dân. Chúng ta cũng càng trân trọng những cống hiến, hy sinh của các thế hệ đi trước. Đồng thời, chúng ta cũng cần nhận thấy một số khó khăn hạn chế, đặc biệt là cần chuẩn hóa các quy trình đảm bảo chất lượng, tăng cường các nghiên cứu, hội nhập sâu rộng và liên tục với sự phát triển không ngừng trên thế giới. Đó cũng là những trăn trở, những động lực để mỗi bác sĩ một khi dấn thân theo con đường tim mạch can thiệp cần nỗ lực hơn đồng thời luôn giữ vững niềm tin vào tương lai phía trước.
Tài liệu tham khảo
- ^ Forssmann [Historical development and methodology of heart catheterization; its application, with special reference to lung diseases]. Langenbecks Arch Klin Chir Ver Dtsch Z Chir. 1954;279:450-473.
- ^ Bruce Gelb. History of Our Understanding of the Causes of Congenital Heart Disease. Circ Cardiovasc Genet. 2015 Jun; 8(3): 529–536.
- ^ Zimmerman HA, Scott RW, Becker Catheterization of the left side of the heart in man. Circulation. 1950;1(3):357-359.
- ^ Dotter CT, Frische LH. Visualization of the coronary circulation by occlusion aortography: a practical method. Radiology. 1958;71(4): 502-524.
- ^ Ryan The coronary angiogram and its seminal contributions to cardiovascular medicine over five decades. Circulation. 2002;106(6): 752-756.
- ^ Payne Charles Theodore Dotter. The father of intervention. TexHeart Inst J. 2001;28(1):28-38.
- ^ Rosch J, Keller FS, Kaufman The birth, early years, and future of interventional radiology. J Vasc Interv Radiol. 2003;14(7):841-853.
- ^ King SB 3rd. Angioplasty from bench to bedside to bench. Circulation. 1996;93(9):1621-1629.
- ^ King SB 3rd. 50th anniversary historical article. Percutaneous transluminal coronary angioplasty. J Am Coll Cardiol. 2000;35(5 SupplB):35B-37B.
- ^ Gruntzig A. [Percutaneous dilatation of experimental coronary artery stenosis: description of a new catheter system]. Klin Wochenschr. 1976;54(11):543-545.
- ^ Gruntzig A. Transluminal dilatation of coronary-artery stenosis. Lancet. 1978;1(8058):263.
- ^ King SB The development of interventional cardiology. J Am Coll Cardiol. 1998;31(4 Suppl B):64B-88B.
- ^ King SB 3rd, Lembo NJ, Weintraub WS, et al. A randomized trial comparing coronary angioplasty with coronary bypass surgery. Emory Angioplasty versus Surgery Trial (EAST). N Engl J 1994;331(16):1044-1050.
- ^ Hartzler GO, Rutherford BD, McConahay DR, et al. Percutaneous transluminal coronary angioplasty with and without thrombolytic therapy for treatment of acute myocardial Am Heart J. 1983;106:965-973.
- ^ Grines CL, Browne KF, Marco J, et al. A comparison of immediate angioplasty with thrombolytic therapy for acute myocardial infarction. The Primary Angioplasty in Myocardial Infarction Study Group. N Engl J Med. 1993;328(10):673-679.
- ^ Serruys PW, de Jaegere P, Kiemeneij F, et al. A comparison of balloon expandable-stent implantation with balloon angioplasty in patients with coronary artery Benestent Study Group. N Engl J Med. 1994;331(8):489-495.
- ^ Trần Đỗ Huyết động học trong lâm sàng. Nhà xuất bản Y học. 1976.
- ^ Trần Đỗ Vài suy nghĩ về xây dựng một nền khoa học tim mạch và sự hình thành của Viện Tim mạch Việt Nam. Kỷ yếu 30 năm thành lập Viện Tim mạch Việt Nam. 2019.
- ^ Phạm Gia Khải. Viện Tim mạch Việt Nam: Những năm tháng không thể nào quên. Kỷ yếu 30 năm thành lập Viện Tim mạch Việt Nam.
- ^ Nguyễn Lân Việt. 30 năm trưởng thành và phát triển của Viện Tim mạch Việt Nam. Kỷ yếu 30 năm thành lập Viện Tim mạch Việt 2019.
- ^ Trương Quang Bình, Hồ Thượng Dũng, Nguyễn Quang Tuấn. Tim mạch can thiệp nâng cao trong thực hành lâm sàng. Nhà xuất bản Y học.

