Hướng dẫn của AHA/ASA 2026 về xử trí sớm đột quỵ thiếu máu não cấp

Bài viết sẽ tóm tắt những điểm những điểm cập nhật mới nhất, những thay đổi quan trọng trong thực hành lâm sàng.
Ngay đầu năm 2026, Hiệp hội Tim mạch/Đột quỵ Hoa Kỳ (American Heart Association/American Stroke Association (AHA/ASA)) đã công bố hướng dẫn mới về xử trí sớm bệnh nhân đột quỵ thiếu máu não cấp (Acute Ischemic Stroke – AIS), thay thế hoàn toàn cho phiên bản 2018 và cập nhật 2019. Đây là bản cập nhật có nhiều thay đổi quan trọng, phản ánh dữ liệu từ các thử nghiệm lớn trong những năm gần đây, đặc biệt liên quan đến mở rộng chỉ định tái tưới máu và can thiệp nội mạch.
1 Từ “Time is Brain” sang “Tissue is Brain”
Từ “cửa sổ thời gian” sang “chọn lọc bằng hình ảnh học”
* Guideline cũ (2018, 2019): Nhấn mạnh mốc thời gian khởi phát (time-based).
Khuyến cáo 2026 tiếp tục nhấn mạnh yếu tố thời gian, tuy nhiên tư duy điều trị đã chuyển mạnh sang chiến lược dựa trên mô não còn cứu được (tissue-based approach) thay vì chỉ dựa trên mốc thời gian khởi phát.
Việc sử dụng hình ảnh học nâng cao (CT perfusion, MRI DWI/FLAIR mismatch) ngày càng đóng vai trò quyết định trong:
- Mở rộng cửa sổ tiêu sợi huyết
- Mở rộng chỉ định can thiệp lấy huyết khối cơ học (EVT)
- Đánh giá bệnh nhân có thời điểm khởi phát không rõ
2 Tiêu sợi huyết đường tĩnh mạch (IV thrombolysis)
2.1 Cửa sổ tiêu chuẩn ≤ 4,5 giờ
* Guideline cũ (2018, 2019): Alteplase là tiêu chuẩn, tenecteplase đề cập hạn chế.
Tiêu sợi huyết đường tĩnh mạch (IVT) vẫn là nền tảng trong điều trị nội khoa bệnh nhân AIS theo khuyến cáo 2026. Alteplase vẫn là tiêu chuẩn vàng.
Tenecteplase hiện đã trở thành lựa chọn được khuyến cáo chính thức (chứ không còn chỉ là một lựa chọn thay thế). Khuyến cáo mạnh mẽ sử dụng TNK liều 0.25 mg/kg (max 25mg) như một lựa chọn hợp lý và tương đương Alteplase trong cửa sổ 4.5h.
2.2 Mở rộng cửa sổ điều trị 4.5-9h
Dựa trên dữ liệu hình ảnh học chọn lọc bệnh nhân:
- Có thể xem xét tiêu sợi huyết đến 9 giờ
- Hoặc ở bệnh nhân đột quỵ thức giấc (wake-up stroke) nếu hình ảnh học nâng cao cho thấy còn mô não có thể cứu được (có bằng chứng mismatch trên MRI hoặc CT perfusion)
Điểm quan trọng: quyết định không còn đơn thuần dựa vào “giờ vàng” mà dựa vào “não còn sống”.
2.3 Đột quỵ nhẹ (NIHSS thấp)
Ở bệnh nhân có triệu chứng nhẹ không gây tàn phế:
- Không khuyến cáo thường quy dùng tiêu sợi huyết đường tĩnh mạch
- Điều trị kháng kết tập tiểu cầu kép (DAPT) trong giai đoạn sớm được ưu tiên
==> Điều này giúp giảm nguy cơ xuất huyết nội sọ không cần thiết.
Tiêu sợi huyết đường tĩnh mạch được khuyến cáo sử dụng cho đột quỵ có gây tàn phế kể cả khi NIHSS thấp, và không nên trì hoãn để chờ các phương tiện chẩn đoán hình ảnh nâng cao
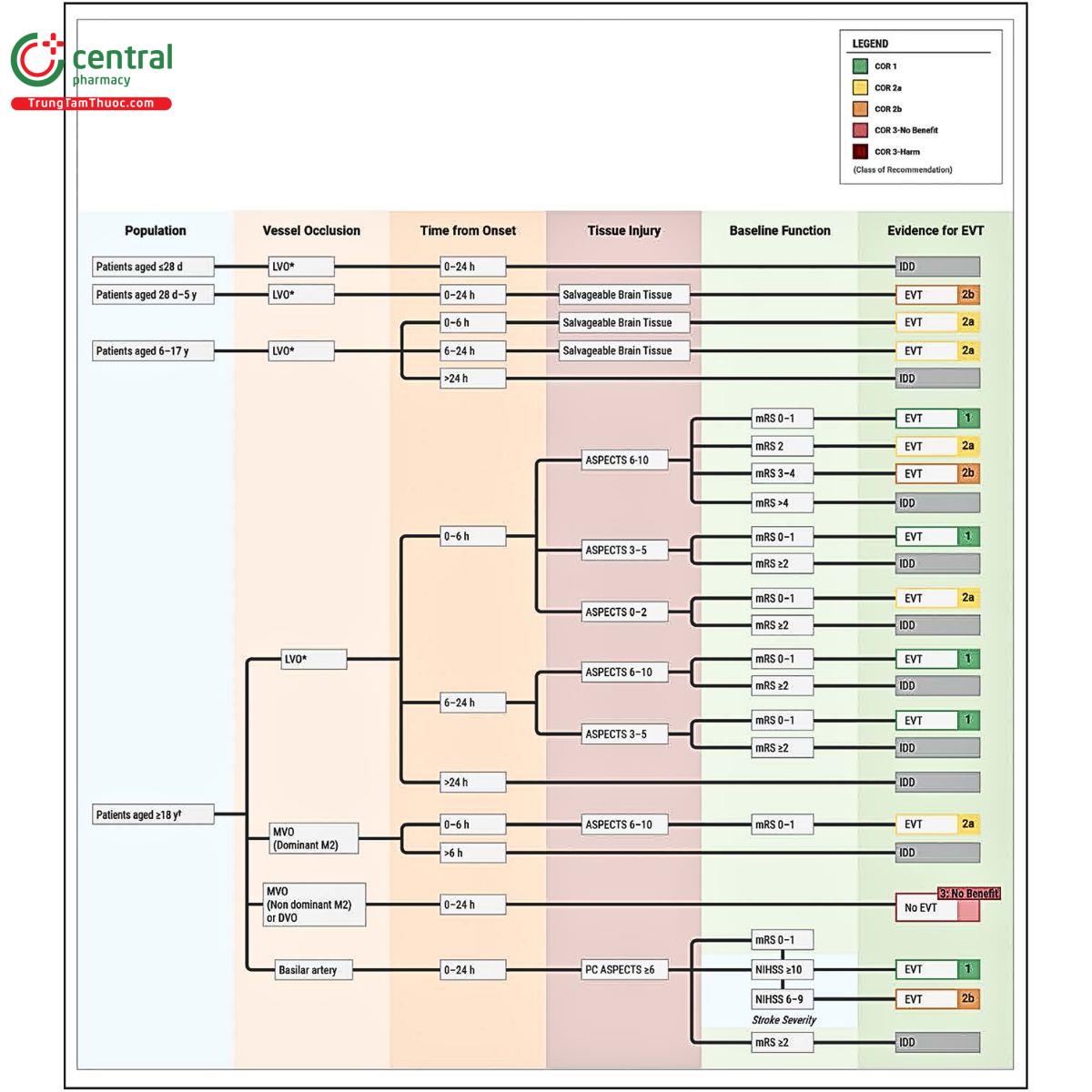
3 Can thiệp lấy huyết khối cơ học (Endovascular Therapy – EVT)
Đây là lĩnh vực có thay đổi lớn nhất trong khuyến cáo 2026.
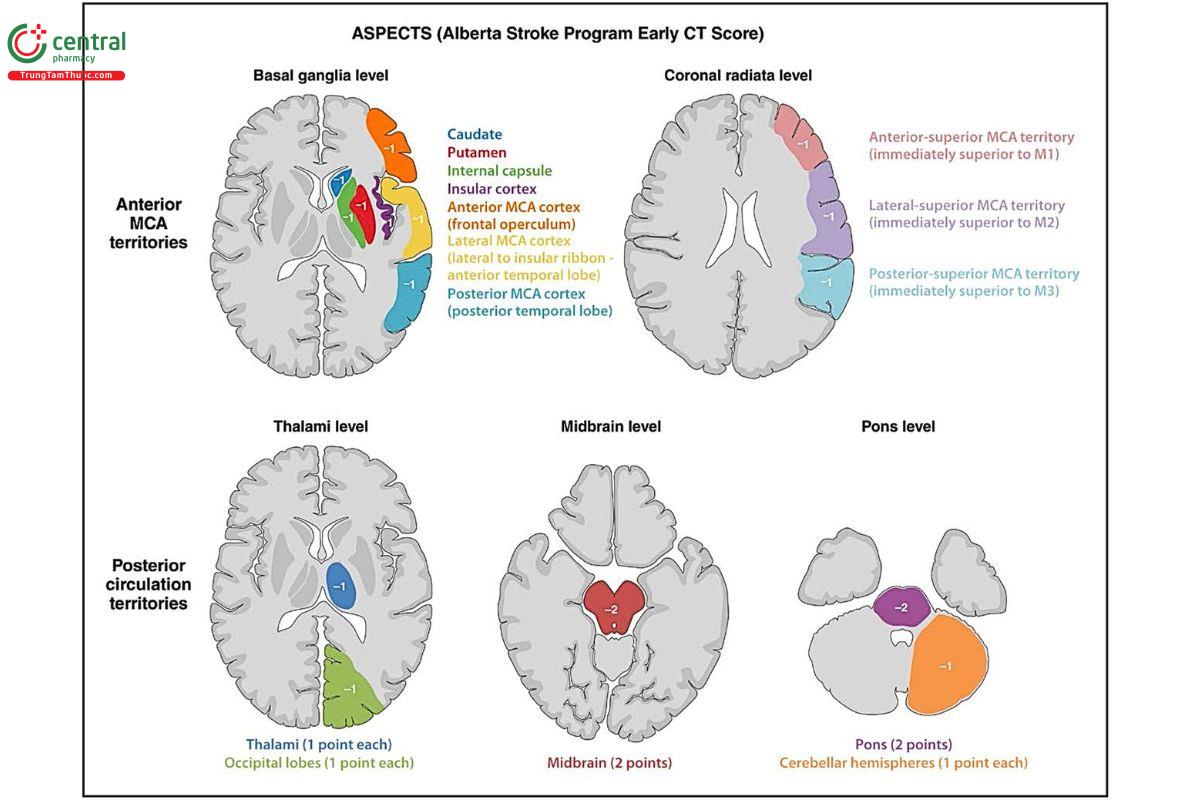
3.1 Mở rộng chỉ định ở bệnh nhân nhồi máu diện rộng
Trước đây, bệnh nhân có vùng nhồi máu không còn khả năng hồi phục (core infarct) lớn thường bị loại khỏi EVT.
Hiện nay, dựa trên các thử nghiệm gần đây:
- EVT được khuyến cáo ở một số bệnh nhân có nhồi máu diện rộng nếu vẫn còn mô có thể cứu vãn
- Việc lựa chọn bệnh nhân phải dựa vào hình ảnh học nâng cao
Điều này làm thay đổi hoàn toàn quan điểm “core lớn = không can thiệp”.
3.2 Tắc động mạch nền (Basilar artery occlusion)
Khuyến cáo 2026 đưa ra khuyến nghị mạnh hơn cho EVT trong:
- Tắc động mạch nền
- Trong vòng 24 giờ
- Đặc biệt khi NIHSS ≥ 10
Đây là nhóm bệnh nhân trước đây còn nhiều tranh cãi, nay đã có bằng chứng rõ ràng hơn ủng hộ can thiệp.
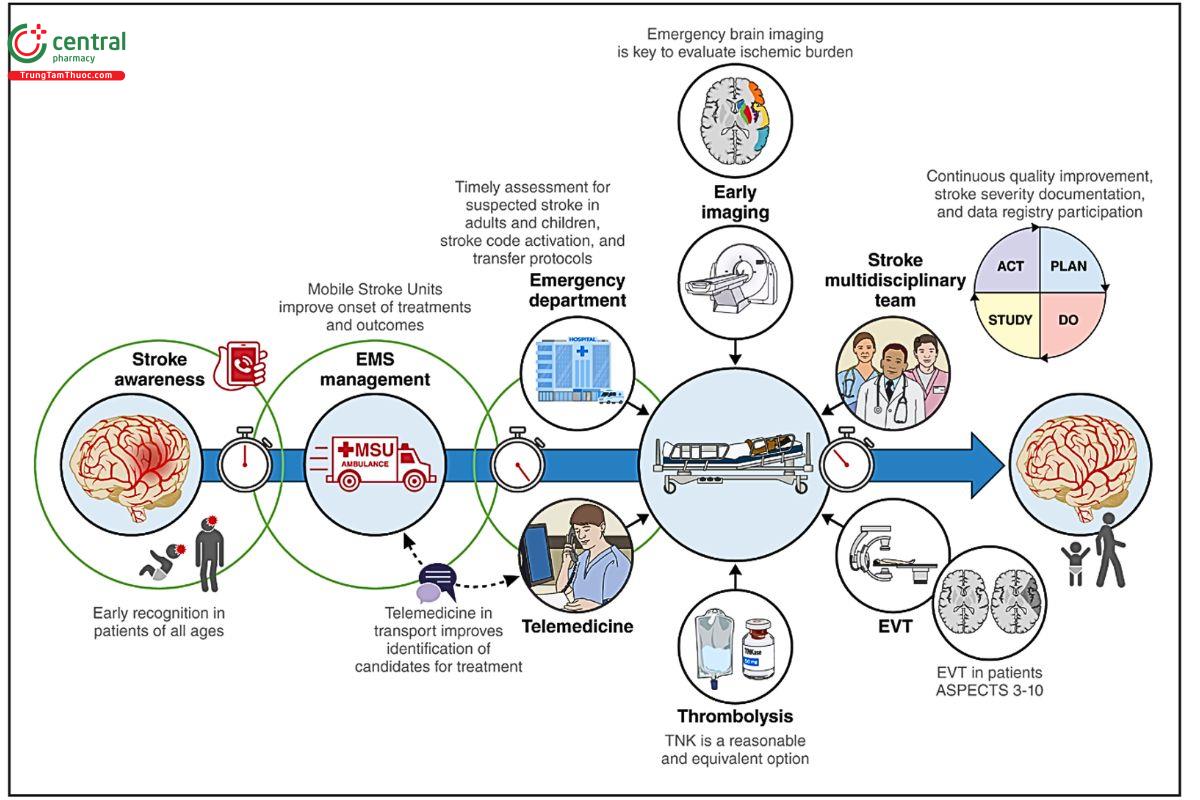
4 Tổ chức hệ thống chăm sóc đột quỵ
* Guideline cũ (2018, 2019): Tập trung nhiều vào xử trí trong bệnh viện.
Khuyến cáo 2026 nhấn mạnh không chỉ kỹ thuật điều trị, mà cả hệ thống:
4.1 Trước viện (Prehospital)
Cải thiện công cụ sàng lọc tắc nghẽn mạch máu lớn (LVO) tại hiện trường.
Khuyến cáo sử dụng đơn vị đột quỵ lưu động (Mobile Stroke Unit – MSU) nếu sẵn có bởi vì giúp giảm đáng kể thời gian từ lúc khởi phát triệu chứng đến khi được dùng thuốc tiêu sợi huyết và cải thiện kết cục: MSU cho phép nhận diện nhanh và điều trị sớm các bệnh nhân đột quỵ thiếu máu não cấp (AIS) đủ tiêu chuẩn tiêu sợi huyết. Các nghiên cứu gần đây cho thấy MSU mang lại lợi ích vượt trội so với hệ thống cấp cứu ngoại viện thông thường. Khi có điều kiện triển khai, hướng dẫn hiện nay đã đưa ra khuyến cáo liên quan đến việc áp dụng MSU dựa trên tính an toàn và hiệu quả của mô hình này.
Phối hợp EMS (dịch vụ cấp cứu y tế) với trung tâm có khả năng EVT: Việc xác định cơ sở tiếp nhận phù hợp cho bệnh nhân nghi ngờ đột quỵ trong giai đoạn tiền viện vẫn còn nhiều thách thức. Các hướng dẫn trước đây khuyến cáo vận chuyển bệnh nhân đến cơ sở gần nhất có khả năng tiêu sợi huyết. Dựa trên bằng chứng mới, hướng dẫn hiện tại nhấn mạnh cần xem xét đặc điểm của hệ thống chăm sóc đột quỵ tại địa phương và ưu tiên vận chuyển trực tiếp đến bệnh viện có khả năng can thiệp lấy huyết khối (EVT), trong trường hợp chưa có hệ thống chuyển tuyến liên viện nhanh và hiệu quả.
4.2 Đơn vị đột quỵ (Stroke Unit)
Chăm sóc tại Đơn vị đột quỵ (stroke unit) vẫn là khuyến cáo Class I:
- Theo dõi huyết động
- Kiểm soát đường huyết (Không khuyến cáo kiểm soát đường huyết quá chặt (80-130 mg/dL) vì tăng nguy cơ hạ đường huyết mà không cải thiện kết cục.)
- Dự phòng huyết khối tĩnh mạch sâu
- Đánh giá nuốt sớm
- Phục hồi chức năng sớm
- Chất lượng chăm sóc nội viện ảnh hưởng trực tiếp đến kết cục chức năng lâu dài.
5 Kiểm soát huyết áp trong giai đoạn cấp
Khuyến cáo tiếp tục giữ nguyên nguyên tắc:
- Trước tiêu sợi huyết: HA < 185/110 mmHg
- Sau tiêu sợi huyết: duy trì < 180/105 mmHg trong 24 giờ
Ở bệnh nhân không tái tưới máu:
- Tránh hạ áp quá mức.
- Chỉ can thiệp nếu HA ≥ 220/120 mmHg
Sau EVT thành công, hạ áp tích cực xuống <140 mmHg trong 72h đầu là CÓ HẠI và không được khuyến cáo.
Một điểm quan trọng là cá thể hóa điều trị, đặc biệt ở bệnh nhân có bệnh lý tim mạch đi kèm.
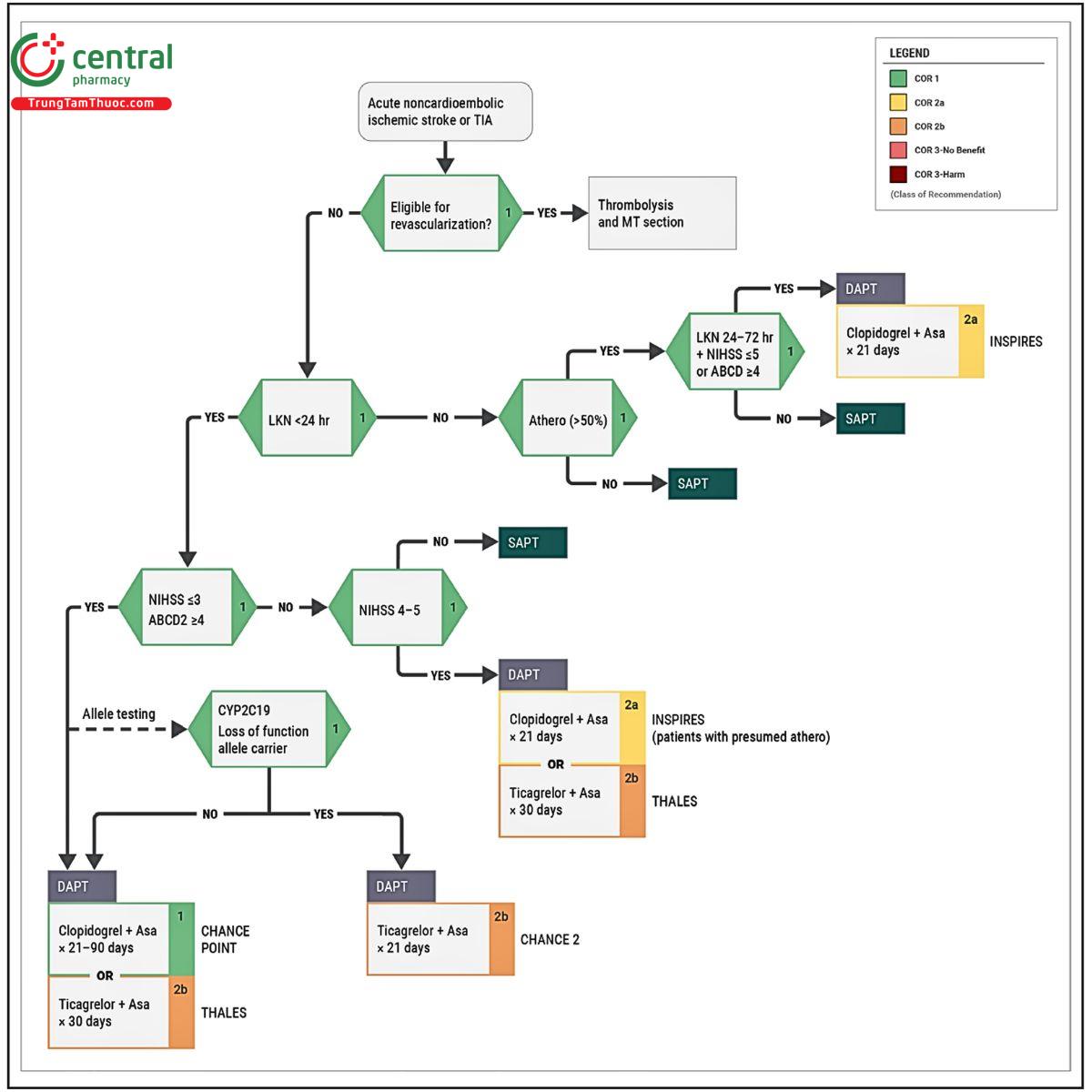
6 Điều trị kháng huyết khối sau giai đoạn cấp
Aspirin trong vòng 24–48 giờ (nếu không dùng tiêu sợi huyết)
Nếu có tiêu sợi huyết: trì hoãn 24 giờ và chụp lại CT trước khi dùng
Ở Cơn thiếu máu não thoáng qua (TIA) nguy cơ cao hoặc đột quỵ nhẹ: Liệu pháp kháng tiểu cầu kép DAPT (aspirin + Clopidogrel) ngắn hạn được khuyến cáo
7 Hướng dẫn lần đầu cho đột quỵ nhi khoa
Đột quỵ ở trẻ em hiện đã có hướng dẫn chính thức:
- Ưu tiên MRI/MRA
- Alteplase đường tĩnh mạch có thể cân nhắc
- Có thể cân nhắc EVT ở các bệnh nhi được chọn lọc
Lần đầu tiên AHA đưa ra khuyến cáo cụ thể về IVT và EVT cho trẻ em, nhấn mạnh vai trò của MRI trong chẩn đoán và sự an toàn của can thiệp ở các nhóm tuổi chọn lọc. Đây là bước tiến lớn trong quản lý đột quỵ trẻ em – lĩnh vực trước đây thiếu hướng dẫn rõ ràng.
8 Phòng ngừa biến chứng nội viện
Khuyến cáo 2026 nhấn mạnh:
- Kiểm soát thân nhiệt (tránh sốt)
- Tránh tăng/giảm đường huyết quá mức
- Dự phòng DVT bằng thiết bị nén khí ngắt quãng
- Phục hồi chức năng sớm trong 24–48 giờ nếu ổn định
Điều này cho thấy điều trị đột quỵ không chỉ là “tái thông mạch máu” mà là chiến lược chăm sóc toàn diện.
9 Ý nghĩa thực hành lâm sàng
Từ góc độ thực hành, có 5 thay đổi lớn cần ghi nhớ:
- Chuyển từ time-based sang tissue-based decision.
- Mở rộng chỉ định EVT, kể cả nhồi máu diện rộng chọn lọc.
- Tăng vai trò Tenecteplase.
- Can thiệp tích cực hơn ở tắc động mạch nền.
- Nhấn mạnh hệ thống điều trị và Đơn vị đột quỵ (stroke unit).
10 Kết luận
Điều gì không nên làm?
- Không khuyến cáo kiểm soát Glucose máu tích cực trong khoảng 80–130 mg/dL nhằm cải thiện kết cục lâm sàng, do làm tăng nguy cơ hạ đường huyết nặng.
- Hạ huyết áp tích cực hơn không cải thiện kết cục chức năng sau IVT và có thể gây hại sau EVT. Do đó, không khuyến cáo hạ huyết áp tâm thu tích cực xuống <140 mmHg, ngay cả khi đã tái thông hoàn toàn (ví dụ: dòng chảy TICI 3).
- Không khuyến cáo sử dụng thuốc kháng huyết khối phối hợp cùng tiêu sợi huyết.
Khuyến cáo AHA/ASA 2026 đánh dấu một giai đoạn trưởng thành của điều trị đột quỵ:
- Điều trị ngày càng cá thể hóa
- Hình ảnh học đóng vai trò trung tâm
- Can thiệp nội mạch mở rộng đáng kể
- Hệ thống chăm sóc quyết định thành công
Hướng dẫn 2026 đánh dấu một bước chuyển tư duy quan trọng: từ “điều trị theo đồng hồ” sang “điều trị theo sinh học não”. Thay vì chỉ quan tâm bệnh nhân đến sớm hay muộn, chúng ta cần đặt câu hỏi cốt lõi hơn: “Não còn khả năng cứu vãn hay không?”. Chính cách tiếp cận dựa trên sinh học tổn thương này giúp cá thể hóa quyết định điều trị, tận dụng tối đa “cửa sổ cơ hội” để cứu sống bệnh nhân.

