Hướng dẫn chẩn đoán và điều trị tiêu huyết khối trong nhồi máu não cấp - Bộ Y tế

Bài viết biên soạn dựa theo “Hướng dẫn chẩn đoán và điều trị Đột quỵ não” do Bộ Y tế ban hành
theo quyết định số 3312-QĐ-BYT ngày 5 tháng 11 năm 2024
1 ĐẠI CƯƠNG
Nhồi máu não cấp tính đặc trưng bởi tình trạng mất đột ngột dòng máu lưu thông tới một vùng của não, dẫn đến tổn thương nhu mô não và mất chức năng thần kinh tương ứng. Nhồi máu não để lại nhiều di chứng nặng nề, ảnh hưởng cuộc sống, công việc của người bệnh.
Điều trị trong giai đoạn tối cấp bao gồm tiêu huyết khối đường tĩnh mạch và can thiệp nội mạch lấy huyết khối trong trường hợp nhồi máu não do tắc động mạch não lớn. Tiêu huyết khối đường tĩnh mạch là biện pháp điều trị tái tưới máu hệ thống duy nhất được chấp thuận hiện nay. Tiêu huyết khối đường động mạch không còn được sử dụng rộng rãi do những tiến bộ của biện pháp can thiệp nội mạch.
2 NGUYÊN NHÂN
Có 5 nhóm nguyên nhân lớn gây nhồi máu não:
- Căn nguyên tắc mạch máu nhỏ
- Căn nguyên xơ vữa mạch máu lớn: xơ vữa mạch máu >50%
- Căn nguyên huyết khối tim: rung nhĩ, cuồng nhĩ, huyết khối buồng nhĩ, u nhầy nhĩ trái, còn lỗ bầu dục…
- Căn nguyên xác định khác: bệnh tự miễn, bệnh huyết học, tăng đông…
- Căn nguyên chưa xác định.
(Tham khảo bài “Hướng dẫn chẩn đoán và điều trị nhồi máu não cấp”).
3 CHẨN ĐOÁN
Xem bài ‘‘Hướng dẫn chẩn đoán và điều trị nhồi máu não cấp’’
4 ĐIỀU TRỊ TIÊU HUYẾT KHỐI
4.1 Thuốc tiêu huyết khối
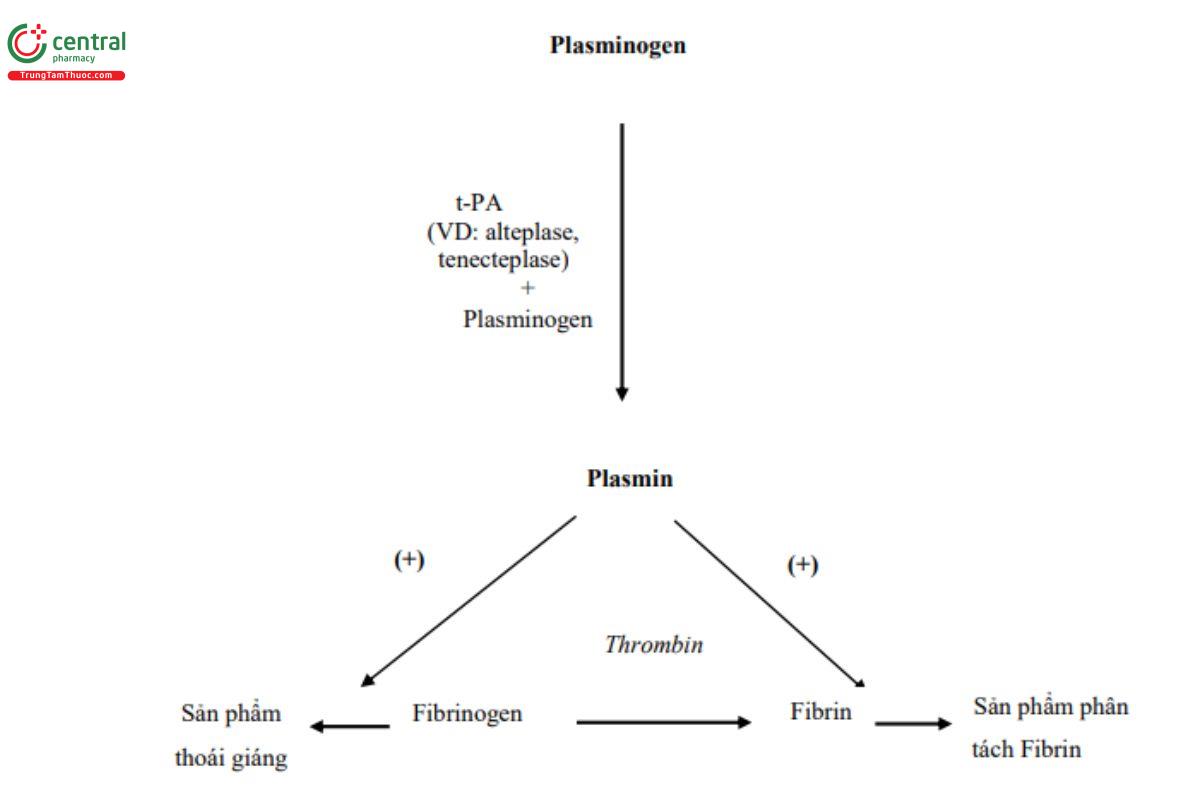
Hiện nay, chỉ các tác nhân đặc hiệu fibrin được khuyến cáo sử dụng để tiêu huyết khối ở người bệnh nhồi máu não. Các chất này bao gồm: alteplase, tenecteplase, trong đó, alteplase được sử dụng rộng rãi hơn.
Cơ chế hoạt động của thuốc tiêu huyết khối: Các thuốc tiêu huyết khối là chất hoạt hóa plasminogen mô tái tổ hợp có khả năng hoạt hóa plasminogen thành plasmin - là chất có hoạt tính phân giải fibrin và fibrinogen, từ đó làm tan cục máu đông, tái thông mạch máu bị tắc nghẽn do huyết khối.
Alteplase có thời gian bán thải ngắn (4-6 phút). Trong khi đó, tenecteplase, do có một số thay đổi về cấu trúc phân tử, có thời gian bán thải dài hơn (20-24 phút) và đặc hiệu với fibrin hơn, do đó cho phép sử dụng liều bolus tĩnh mạch và giảm thiểu nguy cơ biến chứng.
4.2 Chỉ định điều trị tiêu huyết khối
Tuổi trên 18 tuổi
Chưa có dữ liệu về tính an toàn và hiệu quả của tiêu huyết khối đường tĩnh mạch ở người bệnh dưới 18 tuổi. Đối với người bệnh trên 80 tuổi, cần thận trọng hơn trong điều trị cho những người bệnh trên 80 tuổi.
Các triệu chứng khởi phát đột quỵ rõ ràng dưới 270 phút trước khi dùng thuốc tiêu huyết khối
Điều trị tiêu huyết khối đường tĩnh mạch trong 3 giờ đầu và gần đây mở rộng cửa sổ điều trị lên 4,5 giờ đã được áp dụng thường quy tại Hoa Kỳ cũng như tại châu Âu. Vì vậy, việc xác định chính xác thời gian khởi phát đột quỵ là rất quan trọng.
Chẩn đoán nhồi máu não với các dấu hiệu thiếu sót về thần kinh rõ ràng và định lượng được
Người bệnh đột quỵ não phải được đánh giá theo thang điểm NIHSS. Chỉ định tiêu huyết khối cho những người bệnh có NIHSS ≤ 5 điểm và có triệu chứng thần kinh khu trú gây tàn tật hoặc NIHSS > 5 điểm.
4.3 Chống chỉ định điều trị tiêu huyết khối
Tiền sử chấn thương đầu nghiêm trọng trong vòng 3 tháng
Chảy máu não hoặc tiền sử chảy máu não
Các vi chảy máu trên hình ảnh CHT sọ não: Số lượng vi chảy máu >10 làm tăng nguy cơ chảy máu não khi tiêu huyết khối. Tuy nhiên, trong trường hợp số lượng vi chảy máu ≤ 10, việc sử dụng thuốc tiêu huyết khối là an toàn và có thể được cân nhắc.
Triệu chứng gợi ý chảy máu dưới nhện
Triệu chứng đau đầu dữ dội, như sét đánh, …
Phẫu thuật nội sọ, hoặc tuỷ sống trong vòng 3 tháng
Chảy máu trong đang hoạt động, chảy máu tạng cấp
Người bệnh có dấu hiệu mất máu cấp, nguồn chảy máu chưa được kiểm soát, và chảy máu đang hoạt động ở vị trí không băng ép được.
Ung thư Đường tiêu hóa hoặc chảy máu tiêu hóa trong vòng 21 ngày gần đây
Tăng huyết áp chưa kiểm soát được (Huyết áp tâm thu ≥ 185 mmHg hoặc huyết áp tâm trương ≥ 110 mmHg)
Cần kiểm soát ở mức huyết áp tâm thu < 185 mmHg, huyết áp tâm trương < 110 mmHg để giảm thiểu biến chứng chảy máu.
Số lượng tiểu cầu <100 G/L
Với người bệnh không có tiền sử và lâm sàng không có dấu hiệu gợi ý (chảy máu dưới da…), điều trị tiêu huyết khối có thể bắt đầu khi chưa có kết quả xét nghiệm số lượng tiểu cầu. Dừng tiêu huyết khối nếu xét nghiệm có kết quả số lượng tiểu cầu < 100G/L.
Đang sử dụng thuốc chống đông với INR > 1,7 hoặc PT > 15 giây
Sử dụng Heparin với aPTT> 40s hoặc LMWH liều điều trị
Trong trường hợp người bệnh đang sử dụng heparin trọng lượng phân tử thấp liều dự phòng, thỏa mãn tiêu chuẩn sử dụng thuốc tiêu huyết khối, việc điều trị tiêu huyết khối vẫn được chỉ định.
Người bệnh đang sử dụng các thuốc chống đông ức chế thrombin hoặc ức chế trực tiếp yếu tố Xa có bằng chứng ảnh hưởng đến đông máu như APTT, INR, ECT, TT hoặc Xa
Thuốc ức chế trực tiếp thrombin như dabigatran, thuốc ức chế yếu tố Xa như Rivaroxaban, apixaban, endoxaban…là các thuốc chống đông đường uống và không cần theo dõi điều trị. Điều trị tiêu huyết khối tĩnh mạch cho những người bệnh sử dụng các thuốc ức chế thrombin hoặc yếu tố Xa khi các xét nghiệm APTT, INR, số lượng tiểu cầu, ECT, TT hoặc yếu tố Xa bình thường (anti-Xa < 0.5U/ml hoặc thời gian thrombin TT < 60s) hoặc người bệnh sử dụng liều chống đông cuối cùng trước khi dùng thuốc tiêu huyết khối > 48 giờ.
Viêm nội tâm mạc nhiễm khuẩn
Tiêu huyết khối ở người bệnh có dấu hiệu nghi ngờ viêm nội tâm mạc nhiễm khuẩn không được khuyến cáo. Các dấu hiệu nghi ngờ người bệnh viêm nội tâm mạc nhiễm khuẩn: sốt kéo dài không rõ nguyên nhân, kèm tiếng thổi ở tim hoặc các tổn thương trên da như nốt Osler, hồng ban Janeway…
Lóc tách quai động mạch chủ và động mạch não đoạn nội sọ
Nghi ngờ người bệnh lóc tách quai động mạch chủ khi có các triệu chứng như: đau ngực, lan sau lưng, liệt thuần túy 1 tay (không liệt chân, không liệt thần kinh sọ) hoặc có chênh áp 2 tay. Trong trường hợp nghi ngờ, có thể tiến hành chụp CLVT đánh giá động mạch chủ.
Lóc tách động mạch não đoạn nội sọ không phải là chống chỉ định tuyệt đối, làm tăng nguy cơ biến cố chảy máu (chảy máu nội sọ, chảy máu dưới nhện) khi tiêu huyết khối. Cần hội chẩn chuyên gia trước khi đưa ra chỉ định.
U nội sọ trong trục
Là chống chỉ định của tiêu huyết khối. Với người bệnh có u nội sọ ngoài trục, điều trị tiêu huyết khối có thể được cân nhắc tiến hành ở người bệnh có chỉ định. Cần hội chẩn chuyên gia trước khi đưa ra chỉ định.
Chọc dò động mạch ở những vị trí không thể ép được trong vòng 7 ngày gần đây
Nhồi máu não diện rộng (vùng tổn thương > 1/3 nửa bán cầu)
4.4 Một số trường hợp đặc biệt
đột quỵ não nhẹ (NIHSS ≤ 5) với khiếm khuyết thần kinh gây tàn tật
Khiếm khuyết thần kinh gây tàn tật rõ ràng được xác định là sự ngăn cản người bệnh thực hiện các hoạt động cơ bản của cuộc sống hàng ngày (ví dụ như tắm, đi bộ, đi vệ sinh và ăn uống) hoặc trở lại làm việc, bao gồm:
- Bán manh hoàn toàn ≥ 2 trên thang điểm đột quỵ của Viện sức khỏe Quốc gia Hoa Kỳ (NIHSS) câu 3
- Thất ngôn nặng ≥ 2 trên NIHSS câu hỏi 9
- Triệt tiêu và mất chú ý ≥ 1 trên NIHSS câu 11
- Bất kỳ mức độ liệt, không có khả năng chống lại trọng lực ≥ 2 trong câu hỏi NIHSS 5 hoặc 6
- Bất kỳ khiếm khuyết thần kinh dẫn đến tổng NIHSS > 5
- Bất kỳ khiếm khuyết thần kinh khác còn lại nguy cơ gây khuyết tật được đánh giá bởi người bệnh, gia đình hoặc bác sĩ điều trị.
Những người bệnh nhồi máu não nhẹ với khiếm khuyết thần kinh gây tàn tật cũng có chỉ định tiêu huyết khối.
Tiền sử nhồi máu não trong vòng 3 tháng
Đối với người bệnh có tiền sử nhồi máu não trong vòng 3 tháng, đặc biệt là nhồi máu não nặng, việc sử dụng thuốc tiêu huyết khối có nguy cơ gây hại cho người bệnh, do đó không được khuyến cáo thực hiện thường quy.
Tuy nhiên, có thể cân nhắc tiến hành tiêu huyết khối ở người bệnh nhồi máu não nhỏ, xảy ra quá 1 tháng hoặc hồi phục lâm sàng tốt. Cần tham khảo ý kiến chuyên gia.
Khởi phát có dấu hiệu co giật
Nếu bạn cho rằng khiếm khuyết thần kinh có thể do đột quỵ nhồi máu não, ngay cả khi có cơn co giật lúc khởi phát, chúng ta có thể chụp cộng hưởng từ sọ não xác định tổn thương thiếu máu hoặc chụp cắt lớp vi tính mạch máu tìm mạch tổn thương trước khi quyết định điều trị tiêu huyết khối cho người bệnh.
Đường máu < 50 mg/dL (<2,8 mmol/L)
Sau khi điều trị hạ đường huyết, nếu các khiếm khuyết thần kinh vẫn còn tồn tại kéo dài thì người bệnh nên được chụp CHT sọ não để đánh giá các tổn thương sọ não đi kèm để qua đó đánh giá nguy cơ – lợi ích cân nhắc tiêu huyết khối cho người bệnh.
Chọc dịch não tủy trong vòng 7 ngày
Không phải là chống chỉ định của điều trị tiêu huyết khối.
Tiền sử chấn thương lớn, phẫu thuật lớn trong vòng 14 ngày
Các người bệnh nhồi máu não cấp có tiền sử chấn thương hoặc phẫu thuật lớn không liên quan vùng đầu trong vòng 14 ngày có thể sử dụng thuốc tiêu huyết khối sau khi được cân nhắc cẩn thận. Cần tham khảo ý kiến chuyên gia.
Tiền sử chảy máu tiêu hóa hoặc đường tiết niệu
Nguy cơ chảy máu tái phát là thấp ở người bệnh có tiền sử chảy máu tiêu hóa hoặc đường tiết niệu (trừ trường hợp chảy máu đường tiêu hóa trong vòng 21 ngày). Do đó có thể cân nhắc dùng thuốc tiêu huyết khối ở nhóm người bệnh này. Cần tham khảo ý kiến chuyên gia.
Lóc tách động mạch cảnh đoạn ngoài sọ
Việc tiêu huyết khối tĩnh mạch ở người bệnh này là an toàn và có chỉ định.
Có bệnh lý nội sọ: khối u tân sinh ngoài trục, dị dạng động tĩnh mạch hoặc túi phình mạch
Tiêu huyết khối không nên điều trị với các khối u não trong trục đang tiến triển. Với người bệnh có phình mạch não < 10mm chưa vỡ, chưa can thiệp, sử dụng thuốc tiêu huyết khối nên được cân nhắc.
Với người bệnh phình mạch lớn hơn ≥ 10mm hoặc dị dạng động tĩnh mạch não chưa vỡ, chưa can thiệp, tiêu huyết khối không được chỉ định thực hiện thường quy. Cần tham khảo ý kiến chuyên gia.
Đối với người bệnh có phình mạch não hoặc dị dạng động tĩnh mạch não đã được điều trị quá 3 tháng, trước khi điều trị tiêu huyết khối nên chụp cắt lớp vi tính mạch máu não để khẳng định phình/dị dạng mạch não đã được bít tắc hoàn toàn cũng như cân nhắc nguy cơ – lợi ích khi điều trị tiêu huyết khối. Cần tham khảo ý kiến chuyên gia.
Nhồi máu cơ tim
Nhồi máu cơ tim cấp: Với người bệnh có đồng thời nhồi máu não cấp và nhồi máu cơ tim cấp, có thể tiến hành tiêu huyết khối liều nhồi máu não, sau đó tiến hành can thiệp mạch vành qua da.
Nhồi máu cơ tim trong vòng 3 tháng: Nguy cơ chủ yếu là tràn dịch màng ngoài tim và viêm màng ngoài tim chảy máu. Nguy cơ này xảy ra với các nhồi máu cơ tim xuyên thành mới hoặc phẫu thuật tim hở, nhưng một nhồi máu cơ tim nhỏ hơn, thậm chí xảy ra gần đây thường được cho là an toàn.
- Tiền sử nhồi máu cơ tim ST chênh lên trong vòng 7 ngày: chống chỉ định tiêu huyết khối.
- Tiền sử nhồi máu cơ tim ST chênh lên trong vòng từ sau 7 ngày đến 3 tháng: có thể xem xét tiêu huyết khối sau khi cân nhắc các yếu tố như kích thước vùng nhồi máu cơ tim, có tiền sử can thiệp tái thông mạch vành hay không và đặc điểm trên siêu âm tim.
- Tiền sử nhồi máu cơ tim ST không chênh lên trong vòng 3 tháng: có thể tiến hành tiêu huyết khối cho người bệnh nhồi máu não đủ tiêu chuẩn.
Phụ nữ
a. Phụ nữ đang mang thai
Có thể cân nhắc dùng thuốc tiêu huyết khối ở phụ nữ có thai sau khi bác sĩ lâm sàng đánh giá cẩn thận lợi ích/nguy cơ của từng người bệnh và giải thích kỹ về lợi ích/nguy cơ cho người bệnh (nếu được) và gia đình người bệnh. Có thể hội chẩn với bác sĩ sản phụ khoa để đánh giá và dự phòng biện pháp xử trí.
b. Phụ nữ giai đoạn hậu sản
Có thể cân nhắc dùng thuốc tiêu huyết khối ở phụ nữ đang trong giai đoạn hậu sản sau khi bác sĩ lâm sàng đánh giá cẩn thận lợi ích/nguy cơ của từng người bệnh và giải thích kỹ về lợi ích/nguy cơ cho người bệnh (nếu được) và gia đình người bệnh. Có thể hội chẩn với bác sĩ sản phụ khoa để đánh giá và dự phòng biện pháp xử trí.
c. Phụ nữ đang hành kinh
Nếu người bệnh không có tiền sử rong kinh hoặc dấu hiệu thiếu máu rõ ràng hoặc tụt huyết áp, việc sử dụng thuốc tiêu huyết khối có thể được cân nhắc sau khi đánh giá lợi ích/nguy cơ. Trong trường hợp cần thiết, có thể hội chẩn với bác sĩ sản phụ khoa để đánh giá và dự phòng biện pháp xử trí mất máu.
Trẻ em
Alteplase đường tĩnh mạch có thể là lựa chọn cho một số trẻ em, đặc biệt là thanh thiếu niên (tuổi ≥ 13 tuổi) bị nhồi máu não cấp được thăm khám và điều trị tại các trung tâm đột quỵ. Cần tham khảo ý kiến chuyên gia.
4.5 Mở rộng cửa sổ thời gian tiêu huyết khối
Sử dụng thuốc tiêu huyết khối alteplase có thể mang lại lợi ích khi tiến hành ở một số người bệnh nhồi máu não ngoài 4,5 giờ được lựa chọn cẩn thận bằng tiêu chuẩn hình ảnh học sọ não. Các tiêu chuẩn lựa chọn bao gồm:
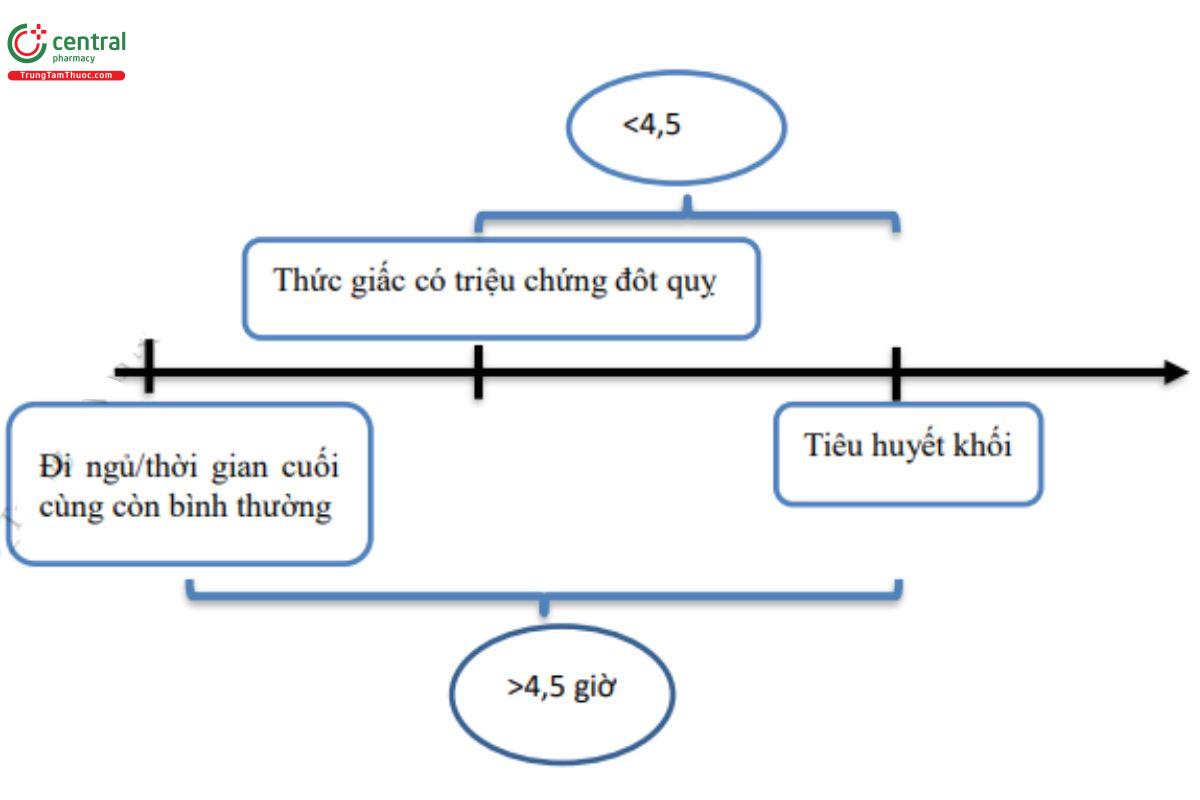
Nhồi máu não thức giấc (không rõ thời gian khởi phát)
Lựa chọn tiêu huyết khối ở người bệnh thỏa mãn đồng thời các tiêu chuẩn:
a. Chụp CHT sọ não
- Trong vòng 4,5 giờ từ khi phát hiện đột quỵ.
- Có thay đổi tín hiệu trên DWI nhưng không có tổn thương trên FLAIR.
- Tổn thương trên DWI ≤ 1/3 vùng cấp máu của động mạch não giữa.
- NIHSS ≤ 25.
- Không có kế hoạch can thiệp lấy huyết khối đường động mạch.
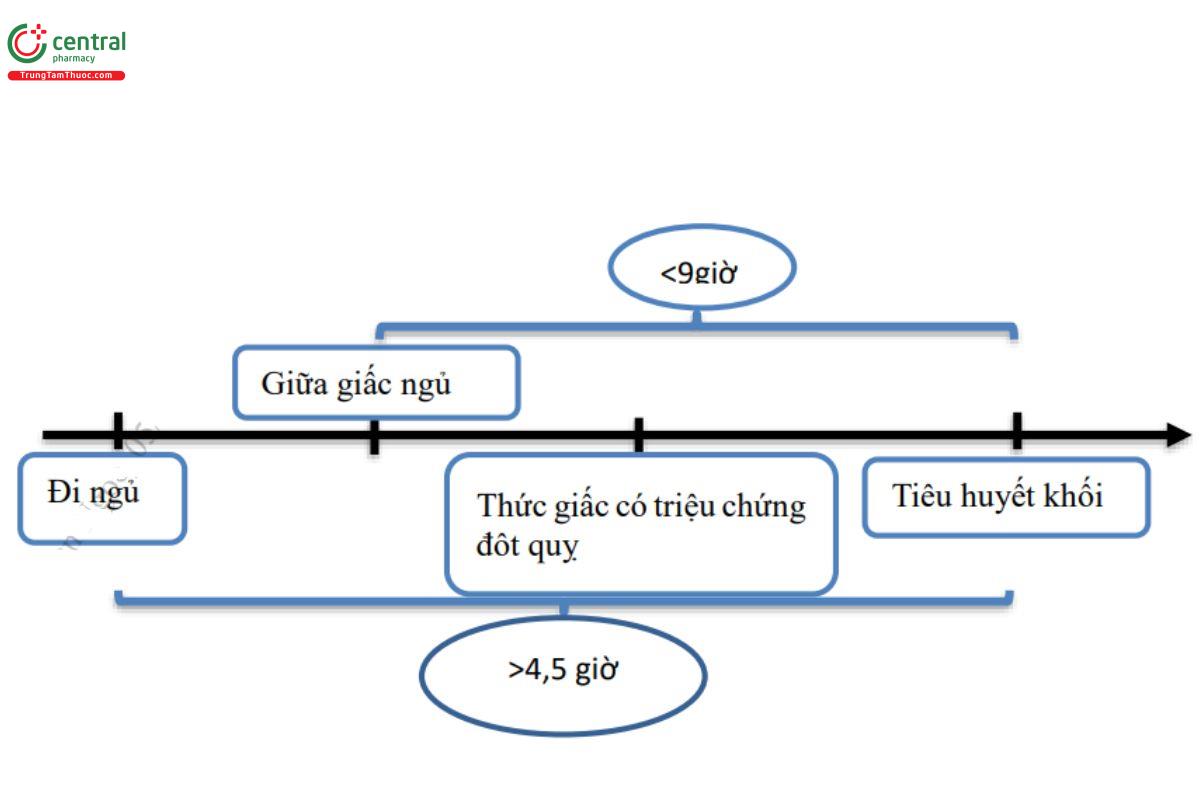
b. Chụp CLVT/CHT tưới máu não:
Trong vòng 9 giờ kể từ điểm giữa giấc ngủ.
Có bất tương xứng giữa lõi nhồi máu và vùng giảm tưới máu trên CLVT/CHT tưới máu não:
Thể tích lõi nhồi máu < 70 mL
Tỷ lệ vùng giảm tưới máu/lõi nhồi máu >1,2
Vùng tranh tối tranh sáng >10 mL
Trong đó:
Vùng lõi nhồi máu: CBF < 30% (CLVT tưới máu) hoặc ADC< 620 µm2/s (CHT tưới máu)
Vùng giảm tưới máu: Tmax > 6s.
Không có kế hoạch can thiệp lấy huyết khối đường động mạch.
Nhồi máu não 4,5-9 giờ (thời gian khởi phát rõ)
Người bệnh nhồi máu não cấp có thời gian khởi phát rõ ràng, trong khoảng 4,5-9 giờ có thể dùng thuốc tiêu huyết khối đường tĩnh mạch nếu thỏa mãn:
Trong đó:
- Có bất tương xứng giữa lõi nhồi máu và vùng giảm tưới máu trên CLVT/CHT tưới máu não:
- Thể tích lõi nhồi máu < 70 mL
- Tỷ lệ vùng giảm tưới máu/lõi nhồi máu >1,2
- Vùng tranh tối tranh sáng >10 mL
- Vùng lõi nhồi máu: CBF<30% (CLVT tưới máu) hoặc ADC< 620 µm²/s (CHT tưới máu)
- Vùng giảm tưới máu: Tmax > 6s.
- Không có kế hoạch can thiệp lấy huyết khối đường động mạch.
4.6 Liều thuốc tiêu huyết khối
Liều chuẩn
Sử dụng liều alteplase 0,9 mg/kg, tổng liều tối đa 90 mg. Tiêm tĩnh mạch 10% trong 1 phút. Truyền tĩnh mạch 90% còn lại trong 60 phút. Theo dõi sát tình trạng của người bệnh trong và 24 giờ sau sử dụng thuốc tiêu huyết khối.
Liều 0,6 mg/kg
Liều 0,6 mg/kg hiện tại có thể được ưu tiên sử dụng ở những người bệnh nguy cơ chảy máu chuyển dạng cao. (Xem phần 4.4)
Liều thuốc 0,6 mg/kg, tổng liều tối đa 60 mg, được tiêm tĩnh mạch 15% trong 1 phút và truyền tĩnh mạch 85% còn lại trong 60 phút.
4.7 Tiêu huyết khối bằng Tenecteplase (TNK)
- Cơ chế tác dụng: tenecteplase cũng là một chất hoạt hóa plasminogen tái tổ hợp. Tenecteplase có một số thay đổi về cấu trúc phân tử so với alteplase, do đó có thời gian bán thải dài hơn (20-24 phút) và đặc hiệu với fibrin hơn. Tenecteplase cho phép sử dụng đường tiêm tĩnh mạch, một liều.
- Liều thuốc: 0,25mg/kg, tối đa 25 mg, tiêm tĩnh mạch.
Chỉ định
- Người bệnh nhồi máu não cấp < 4,5 giờ đủ điều kiện tiêu huyết khối: Tenecteplase được khuyến cáo sử dụng, là biện pháp điều trị an toàn và hiệu quả tương đương khi so với alteplase.
- Người bệnh nhồi máu não cấp do tắc động mạch lớn < 4,5 giờ đủ điều kiện tiêu huyết khối: Tenecteplase được khuyến cáo sử dụng, trước khi tiến hành can thiệp lấy huyết khối bằng dụng cụ cơ học.
- Người bệnh nhồi máu não cấp lúc thức giấc hoặc không rõ thời gian khởi phát VÀ thỏa mãn các tiêu chuẩn lựa chọn dựa trên hình ảnh học nâng cao (Mục 4.5): Cân nhắc sử dụng Tenecteplase để điều trị tiêu huyết khối cho người bệnh.
4.8 Mục tiêu thời gian trong điều trị tiêu huyết khối
“Thời gian là não”.
Thời gian cửa – kim ≤ 60 phút là chuẩn mực để đạt được điều trị nhanh chóng với thuốc tiêu huyết khối tĩnh mạch. Dòng thời gian trong bệnh viện sau đây được đề xuất là mục tiêu cho tất cả các người bệnh bị nhồi máu não cấp đủ điều kiện điều trị bằng thuốc tiêu huyết khối tĩnh mạch:
- Bác sĩ khám và đánh giá lâm sàng (10 phút đầu tiên từ khi đến).
- Liên hệ với chuyên gia đột quỵ hoặc thần kinh (nhóm đột quỵ) (≤ 15 phút).
- Chụp cắt lớp vi tính sọ não (CLVT) hoặc chụp cộng hưởng từ (CHT) (≤ 25 phút).
- Đánh giá hình ảnh thần kinh (≤ 45 phút).
- Bắt đầu điều trị alteplase tĩnh mạch (≤ 60 phút).
Ở các trung tâm, đơn vị đột quỵ lớn, thời gian cửa – kim cần rút ngắn hơn, cố gắng đạt mục tiêu < 45 phút, thậm chí 30 phút để tối ưu hóa kết quả điều trị cho người bệnh nhồi máu não.
5 Theo dõi và xử lý biến chứng
Ở người bệnh nhồi máu não cấp có chỉ định dùng thuốc tiêu huyết khối, tiêu huyết khối PHẢI được tiến hành càng sớm càng tốt.
Tình trạng huyết áp, ý thức phải được theo dõi sát, đặc biệt là trong và 24 giờ sau dùng thuốc tiêu huyết khối.
Cần chuẩn bị dụng cụ sẵn sàng để xử lý các biến cố có thể xảy ra (Chảy máu chuyển dạng có triệu chứng, phản vệ, nghẽn tắc đường thở…).
Các thủ thuật xâm lấn như đặt sonde dạ dày, bàng quang hoặc artline động mạch nên trì hoãn lại, ưu tiên sử dụng thuốc tiêu huyết khối.
5.1 Theo dõi huyết áp
Phải kiểm soát huyết áp tâm thu < 185 mmHg và huyết áp tâm trương < 110 mmHg trước khi bắt đầu tiêu huyết khối.
Duy trì huyết áp tâm thu < 180 mmHg và huyết áp tâm trương < 105 mmHg trong và 24 giờ sau dùng thuốc tiêu huyết khối.
Một số lựa chọn để kiểm soát huyết áp ở người bệnh tiêu huyết khối đường tĩnh mạch:
| Người bệnh thỏa mãn tiêu chuẩn tiêu huyết khối, trừ huyết áp >185/110 mmHg |
| Nicardipin 5mg/giờ tĩnh mạch, chỉnh liều 2,5 mg/giờ mỗi 5-15 phút, tối đa 15mg/giờ. Khi đạt huyết áp mục tiêu, điều chỉnh để duy trì giới hạn huyết áp; hoặc |
| Nếu không duy trì được huyết áp ≤ 185/110 mmHg, không dùng thuốc tiêu huyết khối |
| Kiểm soát huyết áp trong và sau dùng thuốc tiêu huyết khối, duy trì huyết áp ≤ 185/110 mmHg |
| Theo dõi huyết áp mỗi 15 phút trong 2 giờ đầu tiên, sau đó mỗi 30 phút trong 6 giờ tiếp theo và mỗi giờ trong 16 giờ sau đó |
| Nếu huyết áp tâm thu >180-230 mmHg hoặc tâm trương > 105-120 mmHg |
| Nicardipin 5mg/giờ tĩnh mạch, chỉnh liều 2,5 mg/giờ mỗi 5-15 phút, tối đa 15mg/giờ; hoặc |
| Nếu không kiểm soát được huyết áp hoặc huyết áp tâm trương > 140mmHg, cân nhắc dùng nitroprusside đường tĩnh mạch |
5.2 Theo dõi ý thức và đánh giá triệu chứng thần kinh
Sau khi bắt đầu tiêu huyết khối, theo dõi ý thức và đánh giá triệu chứng thần kinh mỗi 15 phút trong 2 giờ đầu, mỗi 30 phút trong 6 giờ tiếp theo và mỗi giờ cho đến 24 giờ sau tiêu huyết khối.
Khi xuất hiện các triệu chứng như: đau đầu dữ dội, tăng huyết áp cấp tính, nôn, buồn nôn, hoặc tình trạng thần kinh ý thức xấu đi, cần DỪNG thuốc tiêu huyết khối và chụp CLVT sọ não cấp.
5.3 Xử lý biến chứng chảy máu nội sọ có triệu chứng trong 24 giờ sau tiêu huyết khối
- Dừng truyền thuốc alteplase.
- Xét nghiệm tổng phân tích tế bào máu, đông máu cơ bản (PT, aPTT, Fibrinogen), nhóm máu và chéo máu.
- Lĩnh và truyền Cryo (chứa yếu tố VIII): 10U (300-400 mL) truyền trong 10-30 phút. Có thể truyền liều bổ sung nếu nồng độ fibrinogen vẫn <150 mg/dL.
- Tranexamic acid 1000mg truyền trong 10 phút hoặc ɛ-aminocaproic acid 4 - 5g trong 1 giờ, sau đó 1g/giờ truyền tới khi kiểm soát được chảy máu.
- Hội chẩn chuyên gia huyết học và phẫu thuật thần kinh nếu cần thiết.
- Tiến hành các biện pháp hỗ trợ khác: kiểm soát huyết áp, áp lực nội sọ, thân nhiệt, đường máu.
6 Kiểm soát phản vệ - phù thanh quản sau tiêu huyết khối
Biến chứng phản vệ - phù thanh quản có thể xảy ra, đặc biệt ở nhóm người bệnh đang dùng thuốc ức chế men chuyển (ACEI).
Các biện pháp xử lý bao gồm:
- Dừng truyền alteplase và ACEI
- Kiểm soát đường thở (đặt ống nội khí quản, ống mũi-khí quản…)
- Methylprednisolone 125mg tiêm tĩnh mạch
- Diphenhydramine 50mg tiêm tĩnh mạch
- Kháng histamin H2 (Ranitidine 50mg tĩnh mạch hoặc Famotidine 20mg tĩnh mạch)
- Dùng adrenalin nếu cần thiết.
7 TÀI LIỆU THAM KHẢO
- Powers W.J., Rabinstein A.A., Ackerson T., et al. (2019). Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke, 50(12), e344–e418.
- Berge E., Whiteley W., Audebert H., et al. (2021). European Stroke Organisation (ESO) guidelines on intravenous thrombolysis for acute ischaemic stroke. Eur Stroke J, 6(1), I–LXII.
- Kremer C., Gdovinova Z., Bejot Y., et al. (2022). European Stroke Organisation guidelines on stroke in women: Management of menopause, pregnancy and postpartum. Eur Stroke J, 23969873221078696.
- Jamary Oliveira-Filho and PhDOwen B Samuels (2022). Approach to reperfusion therapy for acute ischemic stroke.

