Hội chứng ban xuất huyết giảm tiều cầu huyết khối - tan máu ure tăng (TTP-HUS)
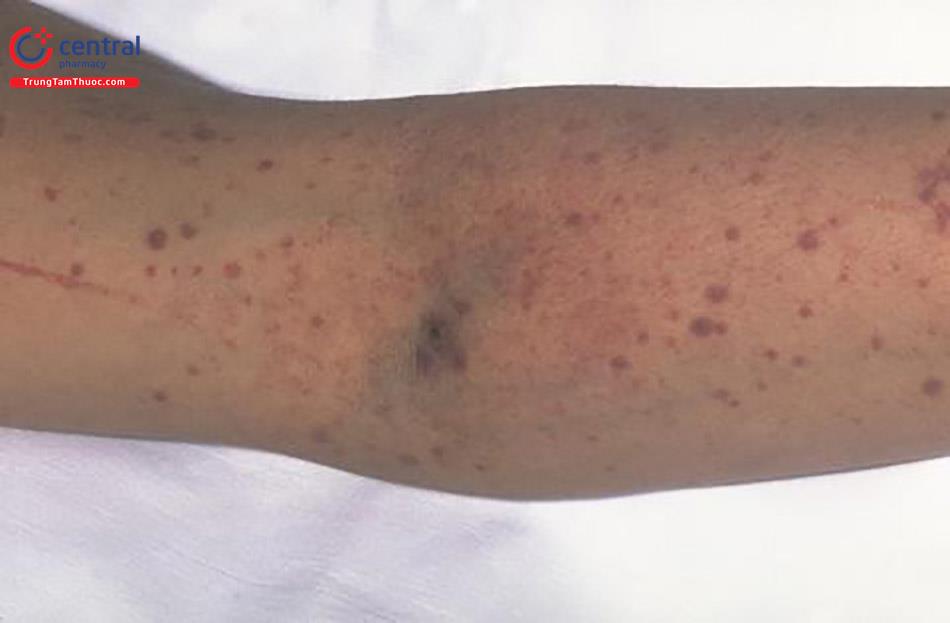
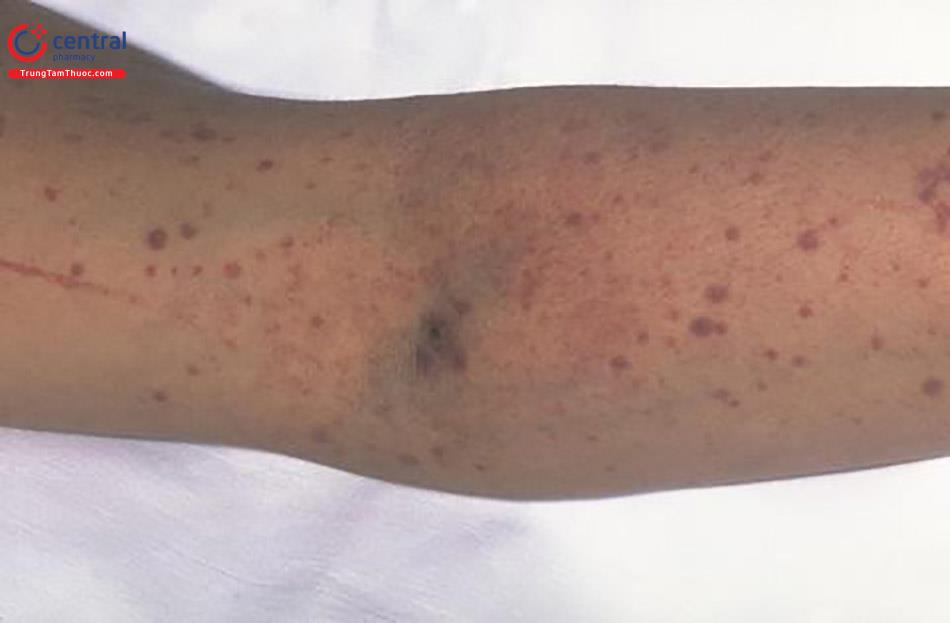
Trungtamthuoc.com - Hội chứng ban xuất huyết giảm tiểu cầu huyết khối - TTP có nhiều biểu hiện giống với tan máu tăng ure - HUS. Trước đây được xem như hai hội chứng riêng biệt, nhưng ngày nay TTP và HUS được thống nhất tình trạng bệnh lý huyết khối tan máu vi mạch và giảm tiểu cầu gọi chung là TTP - HUS.
1 Hội chứng ban xuất huyết giảm tiểu cầu huyết khối - TTP là gì?
Hội chứng ban xuất huyết giảm tiểu cầu huyết khối là một bệnh lý hiếm gặp trong huyết học. Tên tiếng anh là Thrombotic Thrombocytopenic Purpura, hay còn được gọi là hội chứng TTP, được mô tả đầu tiên năm 1925. Nguyên nhân gây bệnh hiện trước được biết rõ, nhiều ý kiến cho rằng là do sự thiếu hụt enzyme phân hủy yếu tố Von Willebrand.
Biểu hiện đặc trưng của hội chứng này là thiếu máu và giảm tiểu cầu, gây nên "ngũ chứng" trên lâm sàng đó là:
- Giảm tiểu cầu.
- Bệnh lý tan máu vi mạch gây huyết tán vi mạch.
- Rối loạn về thần kinh.
- Suy thận.
- Sốt.[1]
.jpg)
Hội chứng tan máu tăng ure - HUS (Hemolytic Uremic Syndrome) là những bệnh lý huyết khối vi mạch có nhiều biểu hiện giống với hội chứng TTP. Trước đây được xem như hai hội chứng riêng biệt, nhưng ngày nay TTP và HUS được thống nhất tình trạng bệnh lý huyết khối tan máu vi mạch và giảm tiểu cầu gọi chung là TTP- HUS.
2 Chẩn đoán hội chứng TTP - HUS
2.1 Chẩn đoán xác định
Trường hợp TTP - HUS điển hình, dựa vào các triệu chứng ngũ chứng kể trên.
Lâm sàng: có các biểu hiện sau:
- Sốt.
- Thiếu máu do xuất huyết. Có thể gặp xuất huyết dưới da, xuất huyết nội tạng,...
- Rối loạn thần kinh: người bệnh bị nhức đầu, lú lẫn, hôn mê.
- Rối loạn tiêu hóa: đau bụng, nôn, tiêu chảy,…
Cận lâm sàng:
- Giảm số lượng tiểu cầu, giảm huyết sắc tố, giảm haptoglobin trong công thức máu ngoại vi.
- Có mảnh hồng cầu trên tiêu bản máu ngoại vi.
- Phản ứng Coombs âm tính.
- Nồng độ APTT, PT, fibrinogen ở mức bình thường.
- Tăng D- Dimer và/ hoặc FDP.
- Giảm hoạt tính ADAMTS13.
- Kháng thể kháng ADAMTS13: Dương tính.
- Tăng bilirubin toàn phần và gián tiếp, tăng LDH, tăng ure, tăng creatinine.[2]
2.2 Chẩn đoán phân biệt
Cần chẩn đoán phân biệt hội chứng giảm tiểu cầu huyết khối với hội chứng sau:
- Hội chứng đông máu rải rác trong lòng mạch (DIC).
- Hội chứng tan máu tăng men gan và giảm tiểu cầu (HELLP).
3 Điều trị hội chứng TTP - HUS
3.1 Điều trị TTP thứ phát
Là tình trạng ban xuất huyết giảm tiểu cầu do nguyên nhân biến chứng của các bệnh khác gây nên. Do đó, trong trường hợp này, cần điều trị bệnh chính cho bệnh nhân. Bên cạnh đó, cần kết hợp với thuốc chống ngưng tập tiểu cầu, thường là Aspirin khi số lượng tiểu cầu > 50G/L. Bổ sung thêm enzyme ADAMTS13 bằng huyết tương.
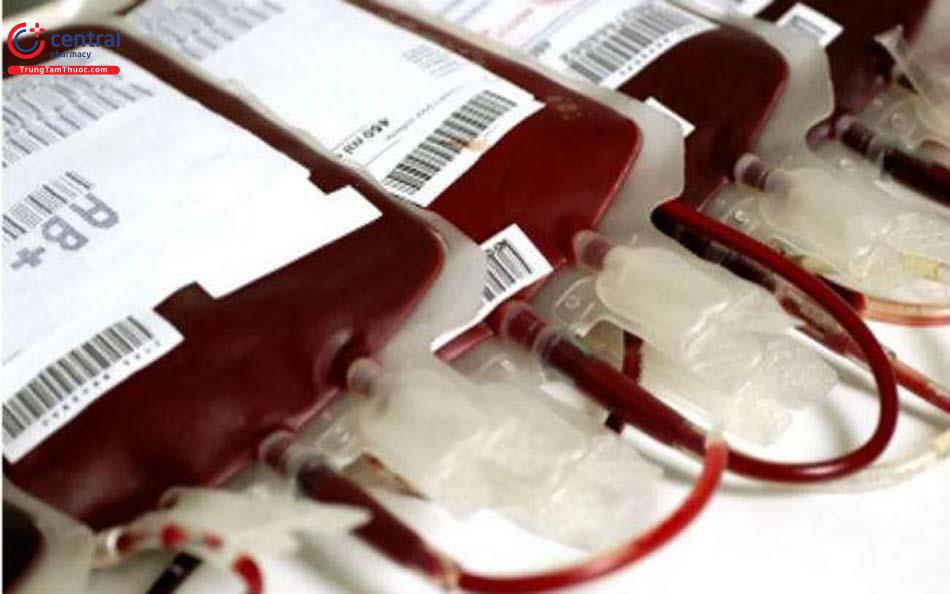
Điều trị trao đổi huyết tương: khi có giảm tiểu cầu, thiếu máu huyết tán vi quản không tìm được nguyên nhân.
Truyền huyết tương tươi: chỉ định khi không thể tiến hành gạn huyết tương được.
Truyền khối hồng cầu: Khi thiếu máu nặng.
Thuốc kết hợp:
- Thuốc ức chế miễn dịch Methylprednisolone (kết hợp với trao đổi huyết tương khi trao đổi huyết tương đơn độc không hiệu quả).
- Acid Folic.
- Gammaglobulin miễn dịch.
- Vincristin, Rituximab: nếu không đáp ứng với các thuốc điều trị thông thường.
Những trường hợp TTP tái phát: Có thể kết hợp corticoid với cắt lách.
3.2 Điều trị TTP di truyền
Là tình trạng bệnh xuất hiện do nguyên nhân di truyền, có tính chất nguyên phát, cần điều trị không tiến hành trao đổi huyết tương, chỉ truyền huyết tương tươi (3- 4 tuần/ lần).
Tài liệu tham khảo
- ^ Tác giả: Theodore Wun, MD (Ngày đăng: Ngày 25 tháng 5 năm 2021). Thrombotic Thrombocytopenic Purpura (TTP), Medscape. Truy cập ngày 22 tháng 9 năm 2021.
- ^ Tác giả: Chuyên gia của NIH (Ngày đăng: năm 2019). Thrombotic Thrombocytopenic Purpura, NIH. Truy cập ngày 22 tháng 9 năm 2021.

