Hội chứng Antiphospholipid: chẩn đoán và điều trị
Trungtamthuoc.com - Khi xuất hiện các kháng thể kháng Phospholipid sẽ gây nên tình trạng xuất hiện các cục máu đông trong lòng mạch. Biểu hiện tổn thương của hội chứng Antiphospholipid có thể gặp ở nhiều cơ quan. Tình trạng tắc mạch gây nên thiếu máu cục bộ, gây nên các cơn nhồi máu cấp, biến chứng sảy thai,...
1 Hội chứng Antiphospholipid là gì?
Hội chứng antiphospholipid (Antiphospholipid syndrome - APS) hay còn được gọi là hội chứng kháng phospholipid. Đây là hội chứng có biểu hiện lâm sàng chủ yếu là tắc mạch, gây xảy thai tái diễn ở phụ nữ. Nguyên nhân gây bệnh là do hệ thống miễn dịch sản xuất ra các kháng thể chống lại phospholipid hoặc chống lại các quyết định kháng nguyên protein gắn phospholipid. Đây cũng là một hội chứng thuộc các bệnh tự miễn.
Những mẹ bầu mắc hội chứng Antiphospholipid có nguy cơ cao bị xảy thai, thai chết lưu gây ảnh hưởng đến sức khỏe và khả năng sinh đẻ. Tỷ lệ nữ giới mắc bệnh này thường cao hơn nam giới.
Ngoài nguyên nhân xuất hiện các kháng thể kháng lại phospholipid. Hội chứng Antiphospholipid cũng có thể xuất hiện do nguyên nhân thứ phát từ các bệnh lý tự miễn khác như bệnh lupus ban đỏ hệ thống, hoặc do nhiễm trùng, do sử dụng các thuốc làm ảnh hưởng đến hệ miễn dịch.
2 Chẩn đoán hội chứng Antiphospholipid
2.1 Triệu chứng lâm sàng
Khi xuất hiện các kháng thể kháng phospholipid sẽ gây nên tình trạng xuất hiện các cục máu đông trong lòng mạch. Biểu hiện tổn thương của hội chứng Antiphospholipid có thể gặp ở nhiều cơ quan. Tình trạng tắc mạch gây nên thiếu máu cục bộ, gây nên các cơn nhồi máu cấp, biến chứng sảy thai,...
Các biểu hiện lâm sàng liên quan tới hội chứng Antiphospholipid đó là:
- Có huyết khối động mạch hoặc tĩnh mạch, các cục máu đông này có thể gây tắc mạch.
- Các biến chứng thai sản: sảy thai, thai chết lưu, đẻ non, tiền sản giật, chậm phát triển do suy dinh dưỡng nhau thai.
- Xuất hiện các cơn đột quỵ do tắc mạch (tỷ lệ tử vong cao).
- Huyết khối mạch não (nhồi máu não) do tắc mạch máu não.
- Mảng tím xanh dạng lưới trên da, viêm mạch có thể gây hoại tử da.
- Xuất hiện bệnh lý động mạch vành: là bệnh lý nguy hiểm có tỷ lệ tử vong cao. [1]
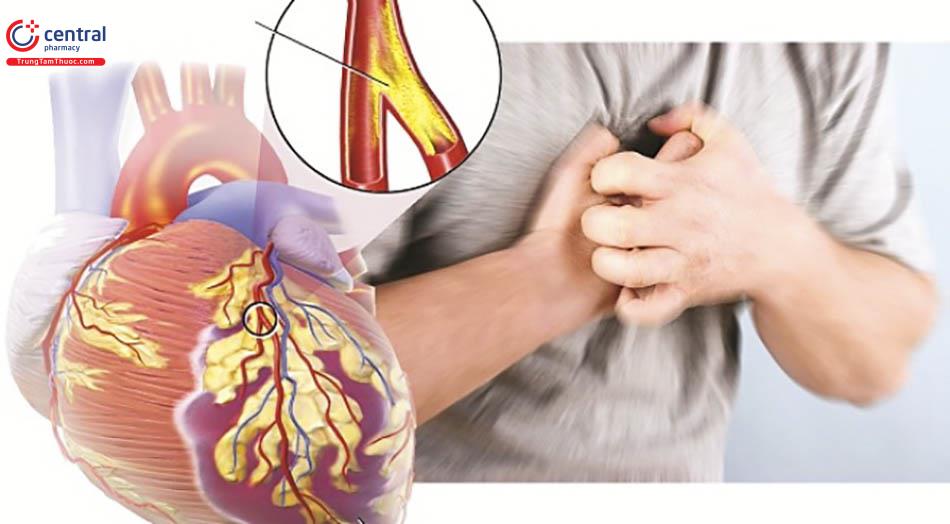
- Bệnh lý van tim (hở van tim, hẹp van tim,...)
- Bệnh lý thận (suy thận, viêm thận,...)
- Tăng áp động mạch phổi (tăng áp lực bất thường trong các động mạch phổi).
- Hội chứng phổi cấp (tổn thương phổi cấp).
- Chứng xơ vữa động mạch (do các mảng huyết khối).
- Bệnh lý võng mạc (các rối loạn ở mắt như thoái hóa võng mạc, bong võng mạc, giảm thị lực,...)
- Suy thượng thận.
- Hội chứng Budd - Chiari, huyết khối mạch mạc treo ruột, huyết khối gan. Có thể kèm biến chứng hoại tử thực quản, hoại tử túi mật.
- Mất thính giác.
- Hội chứng Antiphospholipid toàn phát với triệu chứng nặng nề đó là huyết khối đa vi mạch.
2.2 Cận lâm sàng chẩn đoán hội chứng Antiphospholipid
Chỉ định xét nghiệm tím kháng thể kháng phospholipid (Antiphospholipid = aPL) trong những trường hợp sau:
- Bệnh nhân dưới 50 tuổi bị tắc tĩnh mạch và/ hoặc động mạch.
- Tắc mạch có tiền sử mắc bệnh tự miễn.
- APTT kéo dài không rõ nguyên nhân.
- Phụ nữ có biến chứng thai nghén, xảy thai, thai chết lưu không giải thích được.
- Đối với bệnh nhân mắc lupus ban đỏ hệ thống, bệnh tự miễn: Nếu xét nghiệm kháng thể âm tính vẫn cần làm lại định kỳ (do có thể xuất hiện kháng thể trong tương lai).
.jpg)
2.3 Phân loại
Hội chứng Antiphospholipid tiên phát: Hội chứng xuất hiện do nguyên nhân xuất hiện kháng thể kháng phospholipid mà không có bệnh lý khác phối hợp.
Hội chứng Antiphospholipid thứ phát: Hội chứng Antiphospholipid kèm theo các bệnh sau: lupus ban đỏ hệ thống, các bệnh tự miễn, do dùng các thuốc: Procainamid, Hydralazin, Quinidin, Pherothiazin, Penicillin…
APS toàn phát (thê thảm) (CAPS- Catastrophic APS): Diễn biến cấp tính, xuất hiện huyết khối đa vi mạch. Tổn thương nhiều cơ quan, kèm theo thiếu máu cục bộ.
2.4 Chẩn đoán phân biệt
Cần phân biệt với các bệnh lý sau:
- Bệnh lý có thể sinh kháng thể aPL như: các bệnh giang mai, bệnh lyme, nhiễm HIV,… hoặc sau sử dụng một số thuốc.
- Phân biệt với bệnh máu khó đông Hemophilia (APTT kéo dài), đặc biệt là Hemophilia A mắc phải (có kháng yếu tố đông máu VIII).
- APS toàn phát (thê thảm): cần phân biệt với hội chứng đông máu nội mạch rải rác (DIC), xuất huyết giảm tiểu cầu huyết khối (TTP).
3 Điều trị hội chứng Antiphospholipid
3.1 Điều trị dự phòng
Nếu người bệnh không có biểu hiện tắc mạch hay tiền sử sảy thai thì không có chỉ định điều trị, thay vào đó cần theo dõi dấu hiệu tắc mạch trên lâm sàng và thực hiện xét nghiệm kháng thể 3 tháng/ lần để theo dõi tình trạng bệnh.
Phụ nữ mắc hội chứng này và đã có tiền sử sảy thai: Sử dụng Aspirin (70-100mg/ngày) chống kết tập tiểu cầu giúp chống đông máu.
Người bệnh bị Lupus ban đỏ hệ thống kèm theo là hội chứng Antiphospholipid thứ phát: dùng Hydroxycloroquin (liều dùng 200-400mg/ngày), có thể phối hợp cùng với corticoid.
Cân nhắc điều trị thuốc hạ mỡ máu ở những người bệnh có mỡ máu cao, bị xơ vữa mạch.[2]
3.2 Điều trị khi có tắc mạch
Heparin tiêu chuẩn tiêm dưới da hoặc tiêm tĩnh mạch, liều dùng do bác sĩ điều trị chỉ định.
Heparin trọng lượng phân tử thấp tiêm dưới da.
Warfarin.
Aspirin: 70-100 mg/ngày.
Trình tự phối hợp thuốc như sau: Heparin tiêu chuẩn hoặc Heparin trọng lượng phân tử thấp, sau đó nếu hết biểu hiện tắc mạch, có thể thay thế bằng Warfarin hoặc phối hợp Warfarin và Aspirin.
.jpg)
3.3 Điều trị APS có biến chứng thai nghén
Người bệnh tiền sử sảy thai > 3 lần: cần điều trị dự phòng cho bệnh nhân bằng Heparin trọng lượng phân tử thấp + phối hợp Aspirin (liều dùng do bác sĩ điều trị chỉ định), ngừng khi sinh và dùng lại sau khi sinh 4-6 giờ, thời gian dùng thuốc sau sinh kéo dài tối thiểu 6-12 tuần.
Không sử dụng Warfarin cho bệnh nhân đang có thai.
Theo dõi trên siêu âm sự phát triển thai và dịch ối mỗi 4 tuần cho bệnh nhân.[3]
3.4 Điều trị hội chứng Antiphospholipid toàn phát
Cần phối hợp nhiều thuốc:
Ức chế miễn dịch: Methylprednisolone liều cao.
Chống đông: Heparin.
IGIV (Globulin miễn dịch).
Trao đổi huyết tương.
Có thể cân nhắc sử dụng thuốc tiêu sợi huyết: Streptokinase, urokinase, t-PA…
Cyclophosphamid (2-3 mg/kg/ngày).
3.5 Theo dõi điều trị
Theo dõi các biểu hiện tắc mạch trên lâm sàng cho bệnh nhân và chẩn đoán hình ảnh.
Theo dõi xét nghiệm 3 tháng/lần: kiểm tra kháng thể LA, kháng thể kháng Cardiolipin, kháng thể kháng β2-Glycoprotein I.
Theo dõi các tác dụng phụ của thuốc như: cao huyết áp, tiểu đường, viêm loét dạ dày.
Tài liệu tham khảo
- ^ Tác giả: By Mayo Clinic Staff (Ngày đăng: ngày 10 tháng 10 năm 2019). Antiphospholipid syndrome, Mayo Clinic. Truy cập ngày 20 tháng 11 năm 2021.
- ^ Tác giả: Suneel Movva, MD (Ngày đăng: ngày 24 tháng 11 năm 2020). Antiphospholipid syndrome, Medscape. Truy cập ngày 20 tháng 11 năm 2021.
- ^ Tác giả: Jean G. Bustamante, Amandeep Goyal, Pankaj Bansal, Mayank Singhal . (Ngày đăng: ngày 4 tháng 7 năm 2021). Antiphospholipid Syndrome, NCBI. Truy cập ngày 20 tháng 11 năm 2021.

